Двустворчатый аортальный клапан, призыв в армию — Форум призывников
Помощь призывникам
Двустворчатый аортальный клапан, призыв в армию
Двустворчатый аортальный клапан, призыв в армию
Arthur » 06 ноя 2015 23:29
Я обследовался в независимой комиссии, и ЭХОКГ показало ВПС функционально-двустворчатый аортальный клапан с регургитацией (+).
В военкомате направили в местную клинику, кардиолог указал \»ВПС. Двустворчатый аортальный клапан. Незначительная аортальная недостаточность. Расстройство вегетативной нервной системы по кардиальному типу средней степени тяжести\».
Достаточно ли такого диагноза для получения билета, или нужно указать наличие регургитации?
Re: Двустворчатый аортальный клапан, призыв в армию
Антон Николаевич » 09 ноя 2015 12:41
Бесплатные консультации
г.Новосибирск 8 (383) 213-66-83
г.Москва 8 (499) 755-88-71
Re: Двустворчатый аортальный клапан, призыв в армию
Arthur » 09 ноя 2015 17:32
Спасибо за ответ!
При дополнительной встрече указал терапевту, что нужно указать регургитацию, что он и сделал.
Дальше вопрос уже не медицинский.
Акт, результаты эхо и амб. карту взяли в военкомате, повестку никуда не дали, сказали приходить узнавать через 2 недели. Так и должно быть, или с кардиологией на КМО на РСП призывник не ездит?
Извините, если пишу не туда.
Re: Двустворчатый аортальный клапан, призыв в армию
Антон Николаевич » 10 ноя 2015 22:41
Бесплатные консультации
г.Новосибирск 8 (383) 213-66-83
г.Москва 8 (499) 755-88-71
Re: Двустворчатый аортальный клапан, призыв в армию
Arthur » 24 ноя 2015 00:23
Re: Двустворчатый аортальный клапан, призыв в армию
Антон Николаевич » 24 ноя 2015 00:45
Бесплатные консультации
г.Новосибирск 8 (383) 213-66-83
г.Москва 8 (499) 755-88-71
Re: Двустворчатый аортальный клапан, призыв в армию
Arthur » 25 мар 2016 20:52
Re: Двустворчатый аортальный клапан, призыв в армию
Антон Николаевич » 28 мар 2016 11:55
Бесплатные консультации
г.Новосибирск 8 (383) 213-66-83
г.Москва 8 (499) 755-88-71
Re: Двустворчатый аортальный клапан, призыв в армию
Arthur » 28 мар 2016 12:02
Кто сейчас на форуме
Сейчас этот форум просматривают: нет зарегистрированных пользователей и гости: 5
http://pravomer.info/forum/viewtopic.php?t=7373
Митральная регургитация 1 степени — общее описание, лечение, берут ли в армию
Митральная регургитация 1 степени – распространенная сердечная болезнь, параллельно называемая митральной недостаточностью сердечного клапана.
Во время данного заболевания, ток крови течет в противоположном направлении, направленном против ударов сердечных сокращений.
В результате этого, происходит снижение объема потока крови, в направлении, противоположном изначальному (направлению сердечных сокращений).
Происходит снижение объема кровяного потока, направленного к органам и тканям организма.
Давайте рассмотрим, из чего состоит и как работает сердечная мышца.
Сердце состоит из двух желудочков и двух предсердий.
Поступающая в сердце, кровь, поступает из правого предсердия в правый желудочек.
Затем, кровь, из правого желудочка поступает в легкие, где она меняет отработанный углекислый газ на свежий кислород.
После этого, кровь проходит через систему «левое предсердие-левый желудочек», где, минуя аорту, направляется к органам тела.
Сердечные сокращения достаточно ритмичны у человека, не подверженного тяжелым заболеваниям сердца.
Ритмы сердца вызывают естественные перепады давления.
Каковы особенности болезни «регуртитация митрального клапана 1 степени»?
Дело в том, что в данном случае кровь из сердца способна течь из правого желудочка в левое предсердие (то есть, в противоположных направлениях).
А это означает, что органы тела получают гораздо меньше крови, насыщенной кислородом.
То есть, митральная регургитация не прогрессирует и слабо выражена, а поток крови движется в обратном направлении, не вызывая тяжелых последствий со здоровьем.
Всего можно выделить три степени болезни, в зависимости от тяжести заболевания:
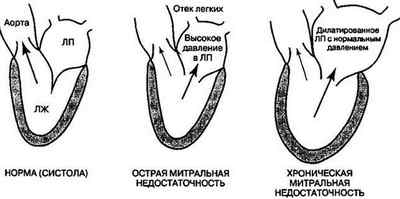
- первая степень считается самой легкой;
- умеренная (вторая) степени болезни;
- третья степень считается самой тяжелой.
Регургитация 1 степени мистрального клапана характерна ослабленным током крови, поступающим в область предсердия, где идет накопление крови поникшей туда заранее и из самого желудочка.
То есть, весь объем предсердия, заполненный кровью, вынужден совершать значительно сильные сократительные движения.
Все это приводит к появлению гипертрофии желудочка.
Наиболее частая причина появления сердечных пороков при беременности – ревматическая лихорадка, которая часто вызывает митральную недостаточность. Заболевание митрального клапана (регургитация митрального клапана 1 степени) часто носит открытый характер, встречаясь с пороком развития клапана аорты или со стенозом (сужением отверстия между левыми предсердием и желудочком).
Митральная регургитация 1 степени считается, практически, нормой.
Однако, врачи не рекомендуют таким пациентам прием алкоголя, табакокурение, занятия спортом.
То есть, для того, чтобы выяснить, берут ли в армию с таким диагнозом , следует обращаться к опытному, квалифицированному доктору.
Митральная недостаточность 1 степени не является показанием для хирургической операции.
При инфекционной природе заболевания используют антибактериальную терапию.
В качестве лечебного средства, назначают:
- магний содержащие препараты;
- витамины (РР, В2, В1).
Сосудорасширяющие препараты — ингибиторы АПФ.
Обычно, митральная регургитация никак не прогрессирует.
Однако, могут возникнуть осложнения, при наложении иных, приобретенных, заболеваний.
Профилактика
Данная сердечная болезнь часто протекает без симптомов, незаметно.
Больные редко обращаются за помощью к врачам.
Поэтому нужно вовремя посещать профилактические осмотры , невзирая на отсутствие жалоб на сердце.
Запомните, что хирургическая операция, в данном случае, обычно не требуется.
Рекомендуется только:
- избыточные физические и эмоциональные нагрузки;
- отказ от курения и приема алкогольных напитков.
Аортальная регургитация 1 степени армия
Руководитель юридического отдела Службы Помощи Призывникам.
Тел. 8 800-333-53-63
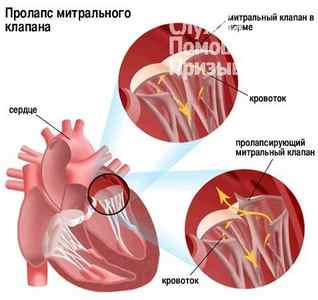
Пролапс – аномальное расположение органа, его выпадение или выпячивание через естественные отверстия. Сердечной аномалии подвержены все четыре клапана: трехстворчатый (трикуспидальный), аортальный, легочный и митральный. Патологии первых трех клапанов выявляются редко – чаще кардиологи встречаются с четвертым случаем. Поэтому в этой статье я расскажу более подробно, насколько совместимы пролапс митрального клапана и служба в армии.
Особенности патологии
Перед ответом на вопрос, как взаимосвязаны пролапс митрального клапана и армия, разберемся, в чем кроется опасность заболевания.
Клапаны сердца регулируют движение крови и предотвращают ее регургитацию – обратный отток. Когда клапан открыт, кровь поступает в желудочек. После этого клапан закрывается, желудочек сокращается, кровь поступает в аорту.
При появлении аномалии створки митрального клапана (МК) провисают в полости левого предсердия во время сокращения желудочка. В результате клапан не справляется со своими функциями, часть крови поступает обратно в предсердие.
В зависимости от величины оттока крови (регургитации), выделяют три стадии болезни:
В зависимости от стадии заболевания, степени регургитации и симптоматики недуга, призывникам присваивается категория «Б», «В» или «Г».
Пролапс митрального клапана 1 степени: берут ли в армию?
Пролапс митрального клапана 1 степени и армия совместимы. На этом этапе состояние здоровья стабильное и приближено к нормальному. Заболевание не доставляет неудобств: не проявляется клинически и не вызывает субъективных жалоб.
На первой стадии больные ведут полноценную жизнь. Они не нуждаются в ограничении физической активности (исключение составляет только профессиональный спорт), внесении корректив в обычный рацион или приеме лекарственных препаратов. Единственное требование для сохранения здоровья – периодическое наблюдение у кардиолога. По этим причинам мужчины призывного возраста, имеющие пролапс клапана, от армии не освобождаются.

С каким пролапсом не берут в армию?
Армия может быть запрещена при 2 и 3 степени пролапса. Эти формы требуют больших корректив и часто сопровождаются нарушениями работы сердца. Обладателям этих стадий требуется корректировка образа жизни: отказаться от переутомления, не нервничать, воздержаться от тяжелых физических нагрузок. Армейский образ жизни на этих стадиях может оказаться губительным для сердца больных призывников.
Рассмотрю подробнее особенности призыва для молодых людей с диагнозом пролапс 2 степени. Берут ли в армию в этом случае, зависит от проявления аномалии. Условия освобождения от призыва указаны в статье 42 Расписания болезней. Члены военно-врачебной комиссии определяют категорию годности, опираясь на наличие у призывника:
- Выраженных нарушениях сердечного ритма;
- Нарушениях проводимости;
- Сердечной недостаточности.
При оценке сердечной недостаточности врачи учитывают ее функциональный класс (ФК).
Выделяют 4 класса:
- ФК I – заболевание сердца не требует внесения изменений в физическую активность. Обычная нагрузка не вызывает симптомы сердечной недостаточности (одышку, учащенное сердцебиение, слабость).
- ФК II – симптомы проявляются при обычной физической нагрузке, но исчезают в состоянии покоя.
- ФК III – одышка, нарушение ритмов сердцебиения при небольшой физической нагрузке.
- ФК IV – симптомы проявляются даже в состоянии покоя.
Согласно Расписанию болезней, с пролапсом митрального клапана берут в армию, если заболевание сопровождается сердечной недостаточностью ФК I. Пролапс сердца и армия совместимы и в тех случаях, если болезнь протекает бессимптомно, не доставляет дискомфорт и не требует стационарного лечения. Призыв юношей с диагнозом «пролапс митрального клапана 2 степени» в армию осуществляется по категории «Б-4». Такие новобранцы могут быть направлены в части связи, радиотехнические и другие войсковые части.
Иная ситуация, если увеличена митральная регургитация. Пролапс митрального в армии в этом случае способен привести к новым осложнениям: митральной недостаточности, аритмии или инфекционному эндокардиту. Освобождение от призыва также полагается молодым людям, у которых недуг сопровождается нарушением ритма сердца, проводимости или сердечной недостаточностью ФК II.
Наиболее выражена 3 стадия заболевания. Увеличение прогиба стенок клапана приводит к значительному оттоку крови. На фоне увеличения регургитации развиваются значительные сбои в работе кровеносной системы. В результате этого нарушается мозговое кровообращение и сердечный ритм, появляется сердечная недостаточность. При наличии серьезных осложнений армия и пролапс не совместимы.
Отвечая на вопрос «пролапс митрального клапана – берут ли в армию», я опиралась на закон. Однако, опираясь на практику юристов Службы Помощи Призывникам, могу отметить, что военкомата не всегда верно с точки зрения закона. Поэтому нельзя однозначно сказать, какое заключение вынесет военный комиссариат. Помните, если вы не согласны с этим решением, то имеете право его обжаловать в вышестоящей призывной комиссии или суде.
http://armyhelp.ru/berut-li-v-armiyu-s-prolapsom
Симптомы и лечение аортальной регургитации в первой степени
Аортальная регургитация, это дисфункция клапана аорты, при которой створки не закрываются плотно, что ведет к обратному кровотоку в желудочек левой камеры из аорты во время расслабления сердца. К основным причинам возникновения этого недуга относят – эндокардит, врожденный порок в виде двустворчатого строения клапана, болезни соединительной ткани и другое. Диагностировать болезнь можно с помощью инструментальных методов, в частности ЭхоКГ.
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
В статье будет подробно описана симптоматика заболевания, категории развития болезни клапана, а также лечение и врачебные предписания для пациентов с диагнозом аортальная регургитация. По мере ознакомления со статьей, у читателя могут возникнуть вопросы.
Специалисты портала проводят бесплатные консультации 24 часа в сутки.
Комментируйте медицинские обзоры и задавайте дополнительные вопросы.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
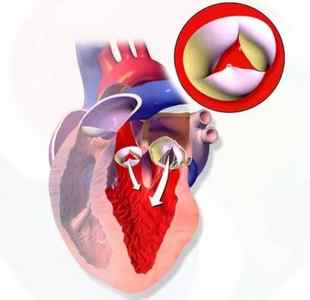
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностические методы
Первичный диагноз устанавливается на приеме у кардиолога. Проводится анамнез, осмотр пациента и инструментальные виды диагностики. К ним относят:
На рисунке ниже приведены изображения, по которым определяют признаки заболевания во время ЭхоКГ.
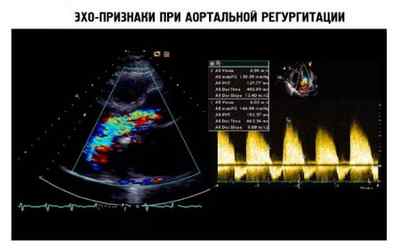
Если болезнь имеет высокую тяжесть течения, то проявляются такие признаки, как отечность легких дыхательных путей и недостаточность сердечного органа. В этом случае могут проводить исследования с физ.нагрузкой для того чтобы проанализировать клинику патологии. Также этот метод могут использовать, если есть сомнительная симптоматика.
Изучив внимательно методы Елены Малышевой в лечении тахикардии, аритмии, сердечной недостаточности, стенакордии и общего оздоровления организма — мы решили предложить его и вашему вниманию.
Как лечить заболевание?
Первоначальное лечение проводят следующим образом:
- Изменение образа жизнедеятельности. Так как регургитация в первой степени не опасна, то врачи рекомендуют: аэробные нагрузки и спорт в умеренном режиме, снижение псиоэмоциоанальных нагрузок, регулярное обследование у лечащего врача. При таком заболевании клапанов беременность и роды протекают в штатном режиме, но под наблюдением кардиолога.
- Лечение сопутствующих заболеваний. Риск развития недуга с возрастом повышается, поэтому чтобы предупредить дальнейшее развитие болезни клапана, следует строго следить за здоровьем. Приобретенные заболевания могут привести к ухудшению состояния и переход на 2 и 3 стадию. Если диагностирована острая фаза, то требуется протезирование. При риске инфицирования проводится профилактика антибиотиками.
В зависимости от степени тяжести применяют лечение медикаментами. Основная цель такой терапии – снизить артериальное давление во время систолы и уменьшить регургитацию. В качестве препаратов назначают нифедипин, гидралазин, ингибиторы и другие вазодилататоры.
Терапия проводится в следующих случаях:
- Лечение клапана занимает длительный период и есть признаки дисфункции желудочка левой камеры.
- Хирургия противопоказана и есть кардиальные причины.
- С целью проведения минимальной терапии для улучшения гемодинамики с ярковыраженными признаками недостаточности сердца.
- Уменьшения тяжести симптомов при высокой регургитации, расширении полости желудочка, но при этом у пациента выброс фракции в норме.
На основании того, что есть благоприятный прогноз у пациентов с заболеванием первой степени, вазодилататоры не назначают. Также нельзя их принимать больным с незначительной или средней тяжестью АР и при адекватной систоле желудочка левой камеры.
Для того чтобы назначить хирургическое вмешательство, необходимы объективные показания.
К ним относят больных с тяжестью аортальной регургитации клапана. При этом учитывают клинические проявления, дисфункцию систолического состояния желудочка левой камеры и другие операции в сфере кардиологии.
Программный комплекс с использованием оборудования проводят у людей при отсутствии симптоматической картины, но с тяжелым видом такого заболевания. А также если фракция выброса составляет больше 50%, и при этом имеется дилатация желудочка.
Ведение пациентов с диагнозом аортальная регургитация
Регулярность посещения доктора и проведение диагностики клапана зависит от формы заболевания и степени ее развития.
Пациенты, у которых отсутствуют симптомы, а функция систолы желудочка в норме посещают кабинет кардиолога не реже одного раза за год. Обследование в форме эхокардиографию делают один раз в два года.
Аортальная ругургитация, протекающая без признаков заболевания, но в тяжелой форме и нормальной систолой обследуются каждые полгода.
Инструментальная диагностика осуществляется каждый год. При проявлении симптоматической картины и изменениях при физических упражнениях, Эхо КГ делают сразу, не дожидаясь обозначенного срока.
Все пациенты обязаны проходить профилактику для предупреждения инфекционного эндокардита. Пациенты с диагнозом «Ревматический порок» в качестве проходят комплекс мероприятий, направленных на снижение риска рецидива.
При этом заболевании к лечению могут подключить гипотензивные лекарства. Это обусловлено высоким давлением в аорте. Также противопоказано занятие профессиональным спортом и тяжелыми нагрузками.
Дополнительная информация
При регургитации клапана аорты следует всем пациентам придерживаться следующих рекомендаций:
- Действовать на основании инструкций, выданных лечащим доктором.
- Принимать лекарства по расписанию, т.к. адекватная лекарственная терапия залог улучшения состояния здоровья и отсрочка операции.
- Посещение кабинета кардиолога один раз в 6 месяцев или по расписанию. Все зависит от степени недуга и необходимости проведения инструментальной диагностики.
- Снизить прием жидкостей в любом виде и соленых продуктов (в т.ч. соль).
- По любым вопросам и новым методикам советоваться с доктором.
- При планировании любых хирургических вмешательств (в т.ч. стоматология) консультироваться с врачом.
- В случае плохого самочувствия немедленно связываться с лечащим специалистом (усиление одышки, приступы астматического удушья и т.п.)
Прогноз будет благоприятным, если выполнять все предписания доктором. Что касается статистики, то у больных без симптоматики и нормальной деятельностью левого желудочка, смертность не достигает 5% ежегодно. В случаи отягощения болезни стенокардией и недостаточностью сердца, риск летального исхода увеличивается на 20% за год.
Наихудшее развитие выявлено у пациентов в преклонном возрасте, когда регургитация протекает наряду с ишемией и при тяжелых признаках.
Большое значение на течение заболевания и прогнозирование накладывает норма фракции выброса, размер желудочка левой камеры сердца как во время систолы, так и диастолы.
Резюмируя обзор, следует подчеркнуть, что ежегодное обследование имеет большое значение не только для пациентов с пороками сердца, но и здоровых людей. Ведь многие заболевания долгое время протекают бессимптомно, не нарушая обычный образ жизни. А вовремя проведенная диагностика организма позволяет предупреждать заболевания, а, следовательно, вовремя начинать лечение.
- У Вас часто возникают неприятные ощущения в области сердца (колящая или сжимающая боль, чуство жжения)?
- Внезапно можете почувствовать слабость и усталость.
- Постоянно скачет давление.
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом.
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой Ольги Маркович , которая нашла эффективное средство для лечения заболеваний СЕРДЦА, атеросклероза, гипертонии и чистки сосудов. Читать далее >>
http://cardiologiya.com/bolezni/arterija/aortalnaya-regurgitaciya.html
ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Бусин_ка сказал(-а): 19.09.2016 09:32
ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Бусин_ка сказал(-а): 19.09.2016 11:00
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Бусин_ка сказал(-а): 20.09.2016 13:16
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Добрый день!
А с аортальной регургитацией 2 степени при ВПС :двустворчатый аортальный клапан тоже положена категория В?—-да, тоже категория В.
Правы ли сотрудники военкомата в данном случае? ——нет, не правы.
Бусин_ка сказал(-а): 20.09.2016 13:41
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Бусин_ка сказал(-а): 27.10.2016 09:08
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
Re: ВПС:двустворчатый аортальный клапан с регургитацией годен ли в армию?
1)Всех ли направляют очное КМО освидетельствование?—-Добрый день. Да, всех.
либо он может только отменить решение районной ПК? —-Совершенно верно.
Имеем ли мы право не согласиться с его заключением и оспорить его? —-Да, конечно.
Если да, то где мы должны его соспорить?—-В суде.
Пролапс митрального клапана 1 степени с регургитацией 1 степени армия
Что происходит при регургитации аортального клапана 1 степени?

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
При аортальной регургитации 1 степени для жизни больного нет никакой опасности. Подвержены этому заболеванию, как взрослые, так и дети независимо от половой принадлежности. Однако даже при всей безопасности следует учитывать, что все сердечно-сосудистые патологии связаны с определенными рисками. Что представляет это заболевание и требует ли оно лечения?
Регургитация аортального клапана: особенности
Многие люди в привычной жизни не сталкиваются с самим понятием «регургитация», так что же это такое? Объясняя этот термин, можно сказать, что регургитация – это физиологическое явление, при котором происходит возврат потока жидкости. Присоединяя к термину слова «аортального клапана», делаем вывод, что это ничто иное как обратное движение крови в левый желудочек из-за неполного закрытия клапана.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как все происходит? Из предсердия кровь попадает в левый желудочек, которая толчком выгоняется в аорту. Именно с этого крупного сосуда начинается обогащение необходимыми питательными веществами и кислородом других органов. Движение крови происходит в одну сторону, этот механизм действия контролируют клапаны. Роль аортального в данном случае служит для пропускания тока крови при сжимании желудочка и не допущение его обратного выброса. При выявленном нарушении недостаточности аортального клапана кровь идет обратным ходом при расслаблении желудочка.
В зависимости от площади неполного закрытия створок, а также увеличения желудочка выделяются следующие степени поражения:
- 1 степень – обратное движение крови происходит на 0,5 см и менее (легкая).
- 2 степень – обратное движение крови от 0,5 до 1 см (средняя).
- 3 степень – обратное движение крови более чем на 1 см (тяжелая).
Именно от этих степеней зависят методы медицинского контроля, необходимого хирургического вмешательства, а также риски присоединения других сердечно-сосудистых осложнений.
Что происходит при аортальной регургитации 1 степени?
Регургитация аортального клапана 1 степени – это сравнительно легкое протекание данного нарушения, которое в большинстве случаев не вызывает каких-либо внешних признаков. Очень часто заболевание удается выявить на диагностическом приеме у кардиолога с проведением плановой ежегодной диагностикой сердца – ЭКГ.
Как мы уже поняли, при первой степени говорить о серьезном заболевании еще рано, скорее это просто дисфункция клапанного механизма сердца, которая не сказывается на сердечной деятельности. Согласно статистике выявление регургитации аортального клапана с разными степенями и признаками проявления в хронической форме диагностируется почти у каждого десятого пациента, посетившего кабинет функциональной диагностики.
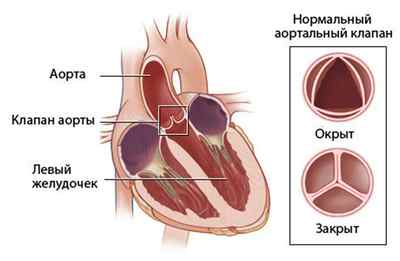
Причины такого состояния
Причин выделяется достаточное количество. Этиологию можно разделить на две основополагающие группы – это:
- влияющие на нарушение работы клапана;
- причины, поражающие аорту.
Клапанные нарушения имеют такие предрасполагающие факторы:

При поражении аорты выделяется следующая этиология:
- пожилой возраст и необратимые изменения, которые вызывают дилатацию;
- расслаивающаяся стенка аневризмы;
- гипертоническая болезнь сердца в злокачественном протекании;
- воспаление аорты при некоторых видах заболеваний;
- некроз среднего слоя аорты, вызванный кистозным новообразованием;
- артериит гигантоклеточный.
Также среди всех причин можно выделить еще одну, весьма специфическую. На риск появления регургитации аортального клапана 1 степени может повлиять прием лекарственных препаратов, снижающих аппетит для похудения.
Клиническая выраженность
Прежде чем говорить о возможных симптомах, необходимо выделить формы протекания. Регургитация встречается в таких стадиях проявления:
При острой форме симптомы могут напоминать признаки сердечной недостаточности, а именно:
- появление резкой слабости;
- бледность кожных покровов;
- снижение артериального давления;
- нарастающая одышка.

Хроническое протекание этого патологического нарушения может годами не беспокоить человека и не давать «знать о себе». При прогрессировании и переходе на другую степень тяжести можно отметить такую клиническую выраженность:
- появление одышки даже при незначительных физических упражнениях и нагрузке, также характерной особенностью является внезапная одышка в ночное время;
- учащение сердцебиения;
- появление болевых ощущений в грудной клетке в области сердца;
- систематически появляющаяся мигрень;
- внезапное снижение веса;
- в некоторых случаях повышение температуры тела;
- дисфункциональные явления левого желудочка;
- головные боли и головокружения.
Какая необходима диагностика и лечение?
Заприметив настораживающие симптомы, человек обращается к терапевту или сразу к врачу-кардиологу. На первичном приеме специалист собирает анамнез, проводит осмотр пациента и назначает необходимые методы исследования. В данном случае применима такая диагностика:
При выявлении регургитации аортального клапана 1 степени врач дает рекомендации по ведению здорового образа жизни.
Регургитация аортального клапана 1 степени в хронической форме специфического лечения не требует. Здесь необходимо обязательно посещать врача для прохождения своевременной диагностики и оценке состояния работы сердца. Также при исследовании выясняется, не ухудшилось ли протекание нарушения, и нет ли на ее фоне каких-либо осложнений.
При острой форме может потребоваться замена клапана, а также назначение антибактериальной терапии, чтобы предотвратить риск развития бактериемии. В хронической форме врач дает следующие рекомендации:
- пешие прогулки на свежем воздухе;
- ежедневные физические упражнения и занятие спортом, рекомендованным для улучшения сердечной деятельности;
- исключение стрессовых раздражителей и повышение стрессоустойчивости;
- поддержка правильного сбалансированного питания;
- соблюдение режима дня им отдыха.
Регургитация при первой степени хоть и не серьезное нарушение, однако, если не придерживаться рекомендаций врача, можно значительно усугубить свое состояние. При присоединении сердечного заболевания возможны осложнения в виде кардиогенного шока, сердечной недостаточности и т. д.
Трикуспидальная регургитация 1 степени берут ли в армию
Берут ли в армию с гипертонией и повышенным давлением?

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Гипертония представляет собой стойкое повышение артериального давления. Диагностируют заболевание путем проведения измерения давления, выявления систолических и диастолических показателей.
Верхнее давление определяется при полном сокращении сердечной мышцы, нижнее – при ее расслаблении.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы врач признал болезнь, проводится минимум три измерения через определенный промежуток времени. Вторичная форма артериальной гипертонии диагностируется после проведения дополнительного обследования.
Пациент сдает анализы крови и мочи, проходит ультразвуковое исследование сердца и внутренних органов, электрокардиограмму и иные виды исследования.
С каким давлением берут в армию при гипертонии
Многие молодые люди накануне призыва задаются вопросом, берут ли в армию с повышенным артериальным давлением в виде гипертонии. Медицинское освидетельствование людей призывного возраста проводят согласно статьи 43 Расписания болезней. Призывник, который считает, что по состоянию здоровья не будет допущен в армию, должен подтвердить свой диагноз путем:
- стационарного обследования;
- предоставления результатов раннего наблюдения в диспансере на протяжении не менее шести месяцев.
Если подобные документы отсутствуют, молодой человек направляется военно-врачебной комиссией на соответствующее медицинское обследование.
На основании Расписания болезней на службу в армию не берут при наличии артериальной гипертонии второй и третьей степени. В некоторых случаях не подлежат службе призывники, имеющие болезнь первой степени, если показатели артериального давления сильно повышены.
Таким образом, чтобы не взяли в армию, необходимо:
Согласно документам, на службу не берут, если у призывника среднее верхнее давление в состоянии покоя составляет 140-159 мм рт. ст., нижнее давление в состоянии покоя равняется 90-99 мм рт. ст. При подобных показателях врач диагностирует болезнь и выдает медицинскую справку, согласно которой призывник зачисляется в запас с выдачей военного билета.
На основании статьи 43 Расписания болезней, при отсутствии необходимых документов о состоянии здоровья и наблюдении на протяжении полугода, призывнику предоставляется отсрочка в армию на шесть месяцев.
За это время пациент должен пройти необходимое обследование, после чего ему будет назначена категория годности.
Степени гипертонии и армия
При наличии гипертонии пациенту присваивается группа инвалидности, в зависимости от того, какой стадии у него болезнь. При первой стадии дают третью группу, при второй стадии – вторую группу, а при третьей стадии – первую группу инвалидности.
Между тем при первой стадии не всегда присваивают инвалидность. Врачи могут посоветовать сменить место работы с выбором более подходящих условий. Что касается службы, то в армию в этом случае достаточно часто берут.
При гипертонии первой степени призывника относят к категории годности В.
- В этом случае молодой человек считается ограниченно годным, поэтому при устойчивых показателях здоровья его обычно берут в армию.
- Показатели систолического артериального давления при этом составляют 140-159 мм рт. ст., диастолического – 90-99 мм рт. ст.
Гипертония второй степени также относится к категории годности В, когда призывник ограниченно годен.
Дополнительно при гипертонии второй степени наблюдается гипертрофия миокарда левого желудочка. Для выявлении патологии проводится рентгенологическое исследование, электрокардиография, эхокардиография. Также может диагностироваться церебральное расстройство, динамическое нарушение мозгового кровообращения, и, как результат — двигательное, чувствительное, речевое, мозжечковое, вестибулярное и иное расстройство.
- Аналогично не берут в армию, если у человека диагностируется гипертоническая болезнь второй степени с артериальной гипертензией второй степени.
- Показатели систолического давления при этом могут составлять 160 мм рт. ст. и более, диастолического – от 100 мм рт. ст. и более.
Полностью не берут в армию с гипертонией третьей степени, призывнику присваивается категория годности Д и он считается не годным к службе, и не может переносить физические нагрузки при гипертонии.
Возможно ли вылечить гипертонию
Полностью избавиться от болезни нельзя, но можно снизить риск развития осложнений. Обычно врач назначает прием лекарственных средств в зависимости от степени заболевания.
На начальной стадии гипертонии терапия проводится без лекарств. В первую очередь назначается лечебная диета в виде отказа от соленой и жирной пищи. Также рекомендуется легкая физкультура для поддержания здоровья. При этом желательно отказаться от курения и употребления спиртных напитков, чтобы снизить риск усложнения болезни. Дополнительно может весьма оказаться эффективным гомеопатическое лечение.
Вторая стадия болезни лечится при помощи регулярного приема медикаментов. Врач назначает:
- Диуретики;
- Гипотензивные лекарственные средства;
- Препараты для снижения вязкости крови;
- Лекарства, снижающие уровень холестерина в крови.
Лечение назначается после проведения полного обследования на индивидуальной основе с учетом того, имеется ли риск развития второстепенных заболеваний.
Если появляется риск развития гипертонической болезни третьей степени и ранее назначенные препараты не помогают, назначаются лекарственные средства иной группы. Если у пациента наблюдается злокачественная гипертония, обычно сочетают сразу несколько гипотензивных лекарственных средств. Так как организм имеет особенность привыкать к лекарствам, посещать врача следует не менее одного раза в месяц.
Что касается лечебной диеты, на начальном этапе болезни полностью отказываться от употребления алкоголя не обязательно, но важно соблюдать дозировку, чтобы не спровоцировать риск развития осложнений. Также нужно ограничить употребление кофе, так как этот напиток резко повышает артериальное давление.
Диетологи рекомендуют заменять его цикорием, так как подобное растение не только не оказывает негативное воздействие на сосудистую систему, но и, наоборот, расширяет кровеносные сосуды. Содержащийся в цикории калий улучшает работу сердца.
Подробно об армии и гипертонии расскажет специалист в видео в этой статье.
на
http://giperton-med.ru/narodnye-sredstva/trikuspidalnaya-regurgitatsiya-1-stepeni-berut-li-v-armiyu/
Болезни системы кровообращения и армия
К пункту \»а\» относятся:
- заболевания сердца с сердечной недостаточностью IV ФК;
- комбинированные или сочетанные врожденные и приобретенные пороки сердца при наличии или отсутствии сердечной недостаточности;
- изолированные врожденные и приобретенные аортальные пороки сердца при наличии сердечной недостаточности II-IV ФК;
- изолированный стеноз левого атриовентрикулярного отверстия;
- дилатационная и рестриктивная кардиомиопатия, гипертрофическая кардиомиопатия с обструкцией выносящего тракта левого желудочка, аритмогенная дисплазия правого желудочка, синдром Бругада;
- последствия оперативных вмешательств на клапанном аппарате сердца, имплантации электрокардиостимулятора или антиаритмического устройства при наличии сердечной недостаточности I-IV ФК;
- стойкие, не поддающиеся лечению нарушения ритма сердца и проводимости (полная атриовентрикулярная блокада, атриовентрикулярная блокада II степени с синдромом Морганьи-Адамса-Стокса или с сердечной недостаточностью II-IV ФК, желудочковая экстрасистолия III-V градации по B.Lown, пароксизмальные желудочковые тахиаритмии, синдром слабости синусового узла).
Офицеры, прапорщики и мичманы, не достигшие предельного возраста пребывания на военной службе, после имплантации электрокардиостимулятора или антиаритмического устройства в случае сохраненной способности исполнять обязанности военной службы могут быть освидетельствованы по пункту \»в\».
Офицеры после успешной радиочастотной абляции по поводу атриовентрикулярной узловой реципрокной тахикардии, дополнительных путей проведения и синдрома Вольфа-Паркинсона-Уайта в случае сохраненной способности исполнять обязанности военной службы могут быть освидетельствованы по пункту \»в\».
К пункту \»б\» относятся:
- заболевания сердца, сопровождающиеся сердечной недостаточностью III ФК;
- врожденные и приобретенные пороки сердца при наличии сердечной недостаточности I ФК и (или) регургитацией 2 и большей степени при недостаточности аортального, митрального, трикуспидального клапанов;
- незаращение боталова протока, дефект межжелудочковой перегородки без сердечной недостаточности.
Лица со стойкими нарушениями ритма сердца и проводимости длительностью более 7 суток, требующими антиаритмической терапии или катетерной абляции и возобновляющимися после прекращения лечения, с пароксизмальными наджелудочковыми тахиаритмиями, синдромом Вольфа-Паркинсона-Уайта, постоянной атриовентрикулярной блокадой II степени без синдрома Морганьи-Адамса-Стокса, синоатриальной (синоаурикулярной) блокадой II степени, развившимися полными блокадами ножек пучка Гиса, освидетельствуются по пункту \»а\» или \»б\» в зависимости от ФК сердечной недостаточности. При отсутствии или наличии сердечной недостаточности I, II ФК освидетельствование проводится по пункту \»в\».
Неполная блокада правой ножки пучка Гиса, а также синдром Клерка-Леви-Кристеско, не сопровождающийся пароксизмальными нарушениями ритма, не являются основанием для применения этой статьи и не препятствуют прохождению военной службы или поступлению в военно-учебные заведения.
Лицам, освидетельствуемым по графам I, II расписания болезней, с изолированными приобретенными пороками сердца (кроме указанных в пункте \»а\») заключение выносится по пункту \»б\» или \»в\» в зависимости от наличия сердечной недостаточности.
Лицам, освидетельствуемым по графе III расписания болезней, с изолированными аортальными пороками сердца (кроме указанных в пункте \»а\») заключение выносится по пункту \»в\».
К пункту \»в\» относятся:
- заболевания сердца с сердечной недостаточностью II ФК;
- врожденные клапанные пороки сердца при отсутствии сердечной недостаточности;
- дефект межпредсердной перегородки без сердечной недостаточности;
- повторные атаки ревматизма;
- первичный пролапс митрального или других клапанов сердца, миокардитический кардиосклероз, сопровождающиеся стойким нарушением ритма сердца, проводимости и (или) сердечной недостаточностью II ФК;
- гипертрофическая кардиомиопатия без обструкции выносящего тракта левого желудочка при сердечной недостаточности I ФК или без признаков сердечной недостаточности;
- состояния после хирургического лечения по поводу врожденных или приобретенных пороков сердца, имплантации электрокардиостимулятора или антиаритмического устройства при отсутствии признаков сердечной недостаточности.
Офицеры, прапорщики и мичманы, не достигшие предельного возраста пребывания на военной службе, после хирургического лечения по поводу врожденных или приобретенных пороков сердца могут направляться на освидетельствование для определения категории годности к военной службе через 4 месяца после операции.
Сердечная недостаточность I, II ФК должна быть подтверждена кардиогемодинамическими показателями, выявляемыми при эхокардиографии (снижение фракции выброса, увеличение систолического и диастолического размеров левого желудочка и предсердия, появление потоков регургитации над митральным и аортальным клапанами, нарушение диастолической функции левого желудочка), результатами велоэргометрии или тредмил-теста, а также теста 6-минутной ходьбы в сочетании с анализом клинических проявлений заболевания.
Лица, освидетельствуемые по графе I расписания болезней, перенесшие острую ревматическую лихорадку, по статье 48 расписания болезней признаются временно не годными к военной службе на 12 месяцев после выписки из медицинской организации.
Лица, освидетельствуемые по графе II расписания болезней, перенесшие острую ревматическую лихорадку, по пункту \»в\» признаются ограниченно годными к военной службе.
К пункту \»г\» относятся:
- исходы заболевания мышцы сердца, первичный пролапс митрального и других клапанов сердца, сопровождающиеся сердечной недостаточностью I ФК;
- атриовентрикулярная блокада I степени;
- двухстворчатый аортальный клапан без признаков аортальной регургитации, аневризма межпредсердной перегородки, открытое овальное окно без сброса крови.
Функциональная (вагусная) атриовентрикулярная блокада I степени (нормализация атриовентрикулярной проводимости возникает при физической нагрузке (из расчета на число сердечных сокращений) или после внутривенного введения атропина сульфата из расчета 0,020-0,025 мг на 1 кг массы тела) не является основанием для применения этой статьи, не препятствует прохождению военной службы или поступлению в военно-учебные заведения.
Перенесенные неревматические миокардиты без перехода в миокардиосклероз и при отсутствии нарушений ритма сердца и проводимости не являются основанием для применения настоящей статьи и не препятствуют поступлению в военно-учебные заведения.
В целях военно-врачебной экспертизы используется классификация степеней артериальной гипертензии (ВНОК, 2010) и трехстадийная классификация гипертонической болезни (ВОЗ, 1996, ВНОК, 2010) в зависимости от степени нарушения функции \»органов-мишеней\».
К пункту \»а\» относится гипертоническая болезнь III стадии, которая характеризуется высокими показателями артериального давления (в покое — систолическое давление составляет 180 мм рт.ст. и выше, диастолическое — 110 мм рт.ст. и выше), подтвержденными в том числе результатами суточного мониторирования артериального давления. Показатели артериального давления могут быть снижены у лиц, перенесших инфаркт миокарда или инсульт. В клинической картине преобладают тяжелые сосудистые расстройства, которые тесно и непосредственно связаны с синдромом артериальной гипертензии (крупноочаговый инфаркт миокарда, расслаивающая аневризма аорты, геморрагический, ишемический инсульты, генерализованное сужение артерий сетчатки с кровоизлияниями или экссудатами и отеком соска зрительного нерва, с нарушением функции почек с уровнем сывороточного креатинина более 133 мкмоль/л и (или) клиренсом креатинина менее 60 мл/мин (формула Кокрофта-Гаулта), протеинурией более 300 мг/сут.
В случае если диагноз III стадии гипертонической болезни установлен только в связи с перенесенными малым инсультом и (или) мелкоочаговым инфарктом миокарда, военнослужащие, проходящие военную службу по контракту, освидетельствуются по пункту \»б\».
К пункту \»б\» относится гипертоническая болезнь II стадии с артериальной гипертензией II степени (в покое — систолическое давление составляет 160 мм рт.ст. и выше, диастолическое — 100 мм рт.ст. и выше), не достигающей оптимальных показателей без проведения постоянной медикаментозной терапии, подтвержденных в том числе результатами повторного суточного мониторирования артериального давления и умеренным нарушением функции \»органов-мишеней\».
В клинической картине II стадии гипертонической болезни с умеренным нарушением функции \»органов-мишеней\» преобладают сосудистые расстройства, которые не всегда тесно и непосредственно связаны с гипертензивным синдромом (инфаркт миокарда, стойкие нарушения ритма сердца и (или) проводимости, наличие атеросклеротических изменений в магистральных артериях с умеренным нарушением функции и др.). Кроме того, возможны церебральные расстройства — гипертонические церебральные кризы, транзиторные ишемические атаки или дисциркуляторная энцефалопатия II стадии с двигательными, чувствительными, речевыми, мозжечковыми, вестибулярными и другими расстройствами, а также стенокардия напряжения II ФК и (или) хроническая сердечная недостаточность II ФК.
К пункту \»в\» относится гипертоническая болезнь II стадии с артериальной гипертензией I-II степени (в покое — систолическое давление составляет от 140 до 179 мм рт.ст., диастолическое — от 90 до 109 мм рт.ст.) с незначительным нарушением функции \»органов-мишеней\» (хроническая сердечная недостаточность I ФК, преходящие нарушения ритма сердца и (или) проводимости, дисциркуляторная энцефалопатия I стадии) или без нарушения функции \»органов-мишеней\», а также I стадии с повышенными показателями артериального давления (в покое систолическое давление составляет от 140 до 159 мм рт.ст., диастолическое — от 90 до 99 мм рт.ст.). При I стадии гипертонической болезни возможно кратковременное повышение артериального давления до более высоких цифр. Признаки поражения \»органов-мишеней\» отсутствуют.
Для II стадии гипертонической болезни характерны также гипертрофия левого желудочка (выявляемая при рентгенологическом исследовании (кардиоторакальный индекс > 50 процентов), электрокардиографии (признак Соколова-Лайона > 38 мм, Корнельское произведение > 2440 мм x мс), эхокардиографии (индекс массы миокарда левого желудочка > 125 г/м 2 110 г/м 2 для женщин) и 1-2 дополнительных изменения в других \»органах-мишенях\» — сосудах глазного дна (генерализованное или локальное сужение сосудов сетчатки), почках (микроальбуминурия 30-300 мг/сут., протеинурия и (или) уровень креатинина 115-133 мкмоль/л для мужчин и 107-124 мкмоль/л для женщин; клиренс креатинина 60-89 мл/мин (формула Кокрофта-Гаулта) и магистральных артериях (признаки утолщения стенки артерии (толщина комплекса \»интима-медиа\») при ультразвуковом исследовании больше 0,9 мм) и (или) атеросклеротические бляшки в них).
При наличии синдрома повышенного артериального давления, тесно связанного с наличием вегетативных расстройств (гипергидроз кистей рук, \»красный\» стойкий дермографизм, лабильность пульса и артериального давления при перемене положения тела и др.), освидетельствование проводится на основании статьи 47 расписания болезней.
Наличие гипертонической болезни у лиц, освидетельствуемых по графам I, II расписания болезней, должно быть подтверждено обследованием в стационарных условиях и результатами документально подтвержденного предыдущего диспансерного наблюдения в течение не менее 6 месяцев с обязательным неоднократным выполнением суточного мониторирования артериального давления.
В каждом случае гипертонической болезни проводится дифференциальная диагностика с симптоматическими гипертензиями. Освидетельствование лиц с симптоматической артериальной гипертензией проводится по основному заболеванию.
При выявлении ассоциированных с гипертонической болезнью заболеваний медицинское освидетельствование проводится также на основании соответствующих статей расписания болезней.
http://www.prizyvanet.ru/perechen_zabolevaniy/spisok.php?illness_groupID=26







