Остановка синусового узла: симптомы, причины, диагностика и лечение остановки синусового узла
Остановка синусового узла
. или: Отказ синусового узла, отказ синоатриального узла, арест синусового узла, арест синоатриального узла
Симптомы остановки синусового узла
- Головокружение.
- Потемнение в глазах.
- Спутанность сознания.
- Предобморочные состояния, обмороки.
- Судороги (возможны при потере сознания).
- « Провалы» в памяти.
- Внезапные падения (в особенности у пожилых людей, что становится причиной травм).
- У здоровых людей остановка синусового узла может возникнуть при:
- ваготонии (состояние, характеризующееся снижением частоты сердечных сокращений и артериального давления, головокружениями, обмороками);
- чрезмерной чувствительности каротидного синуса (при раздражении места разветвления общей сонной артерии на внутреннюю и наружную сонную происходит снижение частоты сердечных сокращений, снижение артериального давления и обморок).
- Заболевания сердца:
- инфаркт миокарда (гибель сердечной ткани вследствие недостаточного кровоснабжения);
- миокардит (воспаление сердечной ткани, возникающее чаще всего из-за инфекционного заболевания);
- атеросклеротический кардиосклероз (заболевание, возникающее вследствие развития атеросклероза (заболевания артерий, характеризующегося их сужением из-за образования бляшек на стенках сосудов. При этом происходит недостаточное кровоснабжение сердца, гипоксия (недостаточное поступление кислорода), гибель клеток и мышечных волокон сердца. Мышечные волокна погибают, а на их месте разрастается соединительная ткань (ткань, не способная сокращаться, как мышечная));
- кардиомиопатия (заболевание сердечной мышцы, связанное с ее структурным (связанное со строением) и функциональным изменениями);
- повреждение синусового узла во время операции.
- Передозировка лекарственными препаратами:
- препараты наперстянки (уменьшают частоту сердечных сокращений, замедляет проведение внутрисердечных импульсов);
- антиаритмические препараты (препараты, нормализующие ритм сердечных сокращений);
- парасимпатикомиметические препараты (обладают сосудосуживающим действием, стимулируют работу сердца, повышают артериальное давление).
- Другие причины:
- быстрая потеря массы тела у людей, длительно соблюдавших белковую диету;
- сахарный диабет (заболевание, характеризующееся недостатком гормона инсулина (вещество, снижающее содержание глюкозы (сахара) в крови) или нарушением его взаимодействия с клетками тканей);
- выраженные электролитные нарушения (уменьшение или увеличение содержания электролитов (калий, магний, кальций, натрий – вещества, участвующие в обменных процессах организма)).
Врач кардиолог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (отмечает ли пациент головокружения, обмороки, спутанность сознания, как переносит физические нагрузки, с чем он связывает возникновение этих симптомов, как давно они появились, какие имеются сопутствующие заболевания, какие применяет лекарственные препараты).
- Анализ анамнеза жизни (есть ли у близких родственников заболевания сердечно-сосудистой системы, были ли случаи внезапной смерти, какова степень физической активности пациента).
- Физикальный осмотр. Осмотр кожных покровов, слизистых. Проводится измерение артериального давления, аускультация (выслушивание) тонов сердца – отмечается брадикардия (снижение частоты сердечных сокращений), а также может быть нарушен ритм сердечных сокращений, измеряется пульс.
- Общий анализ крови. Проводится для выявления сопутствующих заболеваний.
- Общий анализ мочи – проводится для определения поражения почек.
- Биохимический анализ крови — определяют уровень общего холестерина (жироподобное вещество, строительный материал клеток), холестерина низкой (способствует образованию холестериновых бляшек (отложение холестерина на стенках сосудов) и высокой плотности (предотвращает образование холестериновых бляшек), уровень сахара, электролитов (веществ, участвующих в обменных процессах клетки) в крови.
- Гормональный профиль — определение уровня гормонов щитовидной железы. Если он понижается, это может свидетельствовать о гипотиреозе (заболевание щитовидной железы).
- Электрокардиография (ЭКГ) – проводится для выявления изменений в сердце, возможных нарушений ритма, проявления нарушения проводимости.
- Холтеровское мониторирование электрокардиограммы. Позволяет определить связь между симптомами заболевания и показаниями электрокардиограммы. Оценивается брадикардия, можно зафиксировать эпизод отказа синусового узла, а также оценить его связь с временем суток, приемом лекарственных препаратов и т.д.
- Эхокардиография (ЭхоКГ) — проводится для выявления изменений в сердце, которые могут быть причиной отказа синусового узла.
- Нагрузочный тест (велоэргометрия или тредмил-тест) — применение возрастающей ступенчатой физической нагрузки, выполняемой исследуемым на велоэгометре (особый вид велотренажера) или тредмиле (специальной беговой дорожке) под контролем ЭКГ. Оцениваются функции синусового узла, определяется, достигается ли стандартная по возрасту частота сердечных сокращений в ответ на нагрузку. При заболевании синусового узла значимого разгона частоты сердечных сокращений в ответ на нагрузку нет. Кроме того, выявляется ишемия (недостаточное кровоснабжение сердца), как причина заболевания.
- Атропиновая проба. Пациенту вводят атропин (вещество, способное увеличивать число сердечных сокращений), и частота синусового сердечного ритма не разгоняется выше 90 ударов в минуту, что свидетельствует о замедлении образования импульса в синусовом узле.
- Чреспищеводное электрофизиологическое исследование. В пищевод пациента вводится электрод, который, воздействуя на сердце, увеличивает число его сокращений до 110-120 в минуту. После этого по электрокардиограмме оценивается скорость восстановления синусовым узлом ритма сокращений.
- Мультиспиральная компьютерная томография (МСКТ). Выявляет наличие заболеваний, приводящих к отказу синусового узла.
- Магнитно-резонансная томография (МРТ). Выявление заболевания сердца, приводящего к отказу синусового узла.
- Ортостатическая проба (тилт-тест). Этот метод позволяет исключить диагноз « вазовагальный обморок» (эпизод потери сознания, связанный с резким расширением сосудов и замедлением сердечных сокращений), который может явиться причиной паузы в работе сердца. Суть процедуры заключается в том, что на специальной кровати пациент переводится в положение под углом 60 градусов. Проба проводится в течение 30 минут. В это время фиксируются показатели электрокардиограммы, проводят измерение артериального давления вручную или автоматически.
- Массаж каротидного синуса (важная область расположения специальных рецепторов (нервные образования), участвующая в регуляции работы сердца, находящаяся в месте разветвления общей сонной артерии). Эта методика помогает отличить остановку синусового узла от синдрома каротидного синуса. При синдроме каротидного синуса его массаж вызывает паузу в работе сердца более 3 секунд или снижение артериального давления более, чем на 50 мм рт. ст. Массаж заключается в плотном надавливании на каротидный синус с одной стороны в течение 5 секунд. В норме массаж каротидного синуса не должен вызывать остановку синусового узла, хотя он может замедлять частоту синусового узла.
- Возможна также консультация терапевта.
Лечение остановки синусового узла
Медикаментозное лечение заболеваний, вызвавших отказ синусового узла.
- Инфаркт миокарда (гибель клеток сердечной мышцы вследствие недостаточного кровоснабжения) — проводится восстановление коронарного (сосудов сердца) кровотока. Используются препараты:
- бета-блокаторы (препараты, снижающие артериальное давление);
- антикоагулянты (препараты, препятствующие образованию сгустков крови);
- тромболитики (препараты, разрушающих тромбы (сгустки крови)).
- Миокардит (воспаление сердечной мышцы, возникающее чаще из-за инфекционного заболевания.). Лечится приемом антибиотиков (препаратов, уничтожающих микроорганизмы).
- Отказ от некоторых лекарственных средств:
- препаратов наперстянки (уменьшают частоту сердечных сокращений, замедляет проведение внутрисердечных импульсов);
- антиаритмических препаратов (препаратов, нормализующих ритм сердечных сокращений);
- парасимпатикомиметических препаратов (обладают сосудосуживающим действием, стимулируют работу сердца, повышают артериальное давление).
Хирургическое лечение.
- Имплантация электрокардиостимулятора (ЭКС). Установка специального аппарата, восстанавливающего нормальный ритм и частоту сердечных сокращений.
Осложнения и последствия
- Инсульт (поражение части головного мозга вследствие нарушения его кровоснабжения).
- Сердечная недостаточность (нарушения, связанные со снижением сократительной способности сердца).
- Внезапная сердечная смерть.
Профилактика остановки синусового узла
Профилактика отказа синусового узла включает в себя профилактику заболеваний, приводящих к его возникновению.
- Рациональное и сбалансированное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от жареной, консервированной, слишком горячей и острой пищи).
- Регулярная средняя физическая активность (прогулки на свежем воздухе, утренняя гимнастика).
- Исключение чрезмерных физических нагрузок и психоэмоциональных стрессов.
- Отказ от алкоголя и курения.
- Ройтберг Г.Е., Струтынский А.В. Внутренние болезни. Сердечно-сосудистая система. М.: « Издательство БИНОМ» 2003.
- Национальное руководство по внутренним болезням. Окороков А.Н. Издательство « Медицинская литература».
Что делать при остановке синусового узла?
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
http://lookmedbook.ru/disease/ostanovka-sinusovogo-uzla
Синдром слабости синусового узла
Синдром слабости синусового узла (СССУ) — нарушение функции синусового узла проявляющееся брадикардией и сопровождающими её аритмиями.
Сущность синдрома состоит в урежении сердечных сокращений из-за нарушения формирования импульса синусовым узлом, или нарушения его проведения к предсердиям. Таким образом, синдром включает как собственно синусовую брадикардию, так и синоатриальную блокаду II степени. Проявления и условия возникновения этих состояний схожи, поэтому их обычно не разделяют. Брадикардия при СССУ часто сопровождается аритмиями возникающими в результате активизации нижележащих отделов проводящей системы сердца, которые перестают контролироваться импульсами синусового узла.
Причины нарушения ритмопродуцирующей активности синусового узла можно разделить на первичные, обусловленные органическим поражением самого узла, и вторичные обусловленные экстракардиальными процессами.
Первичное поражение СУ чаще всего возникает при ИБС, артериальных гипертензиях, пороках, миокардитах, гемохроматозе, операциях на сердце, особенно с использованием искусственного кровообращения. Есть данные, что СССУ возникает при инфаркте миокарда в 5% случаев, чаще при инфаркте задней стенки, кровоснабжаемой, как и СУ, правой коронарной артерией.
К вторичным причинам нарушения деятельности СУ относят:
© Повышение активности блуждающего нерва или чувствительности к его влиянию которые могут возникнуть у спортсменов тренирующихся на выносливость, а также при заболеваниях гортани, пищевода, повышенном внутричерепном давлении, эмоциях таких как страх, боль.
© Нарушения гемостаза: повышение в крови уровня К, Са, механическая желтуха, гипотериоз, анемия.
© Применение лекарственных средств урежающих сердечные сокращения: b-блокаторов, блокаторов кальциевых каналов, сердечных гликозидов.
Клинические проявления СССУ возникают в результате резкого снижения минутного объёма сердца возникающем при выраженной брадикардии. Так как головной мозг является наиболее чувствительным к гипоксии органом и первым реагирует на неё, то клиника остро возникших брадикардий и асистолий исчерпывается проявлениями мозговой ишемии в виде головокружений, обмороков, вплоть до развития синдрома Морганьи — Адамса — Стокса (бессознательного состояния с судорогами) часто приводящего к смерти. Выраженность этих симптомов зависит от исходного уровня мозгового кровоснабжения. Известны случаи когда у больных отсутствовали всякие симптомы при полной асистолии в течение 15 секунд и появлялось лишь лёгкое головокружение при асистолии длившейся 30 секунд. При длительной постоянной брадикардии возможно возникновение коронарной недостаточности, олигоурии, активизация эктопических очагов ритма.
Из дополнительных исследований применяют:
© Суточное мониторирование ЭКГ (особенно когда выявлены и клинические признаки, и признаки синусовой брадикардии, но не установлена связь между ними)
© Ритмография с ортостатической пробой (графическая визуализация интервалов RR в виде штрихов разной длины)
© Массаж каротидного синуса, проба Вальсальвы.
© Пробу с физической нагрузкой (у страдающих СССУ ЧСС повышается ограничено, до 60 — 70 уд. в минуту)
© Измерение времени восстановления функции синусового узла, показывающее время необходимое для восстановления собственного ритма после прекращения частой стимуляции предсердий. У здоровых это время составляет 1,2 — 1,49 сек., а у страдающих СССУ оно может увеличиваться до 3 — 5 секунд.
Лечение при отсутствии клинических проявлений можно ограничить терапией основного заболевания, что иногда даёт хорошие результаты, например противовоспалительная терапия при миокардите.
При доказанной связи клинических проявлений с брадикардией, удлинении времени восстановления функции синусового узла до 3 — 5 секунд, развитии хронической сердечной недостаточности, рефрактерных наджелудочковых тахикардиях показано вживление кардиостимулятора работающего в режиме \»demand\» т.е. генерирующем импульсы только при падении ЧСС до критического уровня.
Лекарственная терапия малоэффективна. При повышенной активности блуждающего нерва и отказе больного от кардиостимуляции применяют эуфилин 0,45 — 0,9 г./сут., апрессин 50 — 150 мг/сут. При осложнении брадикардии мерцанием предсердий, внутривенно вводят сердечные гликозиды с помощью которых купируют приступ, или, хотя бы контролируют ЧСС. Верапамил и обзидан в этом случае применять нельзя так как они приводят к ещё большему угнетению синусового узла.
http://studfiles.net/preview/5811020/
Синдром слабости синусового узла
В названии этой главы есть слово «синдром». «Синдром» происходит от греческого «syndrome», то есть скопление. Под этим термином понимают определенное, частое сочетание болезненных признаков (симптомов). Синдром может наблюдаться при различных заболеваниях, но подходы к его лечению одни и те же.
Синдром — сочетание признаков (симптомов).
Долгое время считалось, что объединенные в СССУ признаки (симптомы), развиваются только из-за повреждения синусового узла. Современные методы исследования поставили под сомнение такую категоричность. В некоторых случаях нарушена лишь регуляция работы синусового узла.
В настоящее время заболевания, при которых страдает работа синусового узла, разделяются на две группы. Состояния, при которых имеется структурное повреждение синусового узла, объединяют в синдром слабости синусового узла. А состояния, при которых нет такого повреждения, называют дисфункциями синусового узла.
Две группы нарушение раб:
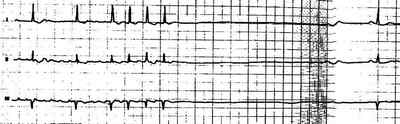
Рис. Синдром слабости синусового узла (ЭКГ из атласа von P. Kuhnстр. 174-175 № 4)
Название синдрома хорошо отражает смысл изменений, происходящих в сердце. Синусовый узел слаб и не справляется со своими обязанностями водителя сердечного ритма. Страдает его основная функция — автоматизм. Это связано с тем, что уменьшается способность синусового узла вырабатывать электрические импульсы и стимулировать сердечные сокращения. Слабость синусового узла — ключевой момент. Из него вытекают все последствия синдрома.
У одного и того же человека могут сменять друг друга слишком медленное и слишком быстрое сокращения сердца, эпизоды остановки сердца, мерцательная аритмия и другие нарушения ритма. В зависимости от проявлений выделяют несколько форм синдрома.
Обращаем ваше внимание на то, что совершенно другие заболевания могут иметь такие же признаки, как и синдром слабости синусового узла. Некоторые из проявлений встречаются и у здоровых людей. Поэтому поставить этот серьезный диагноз без обследования, на основании одних только признаков нельзя.
Формы синдрома слабости синусового узла
Различают следующие формы синдрома слабости синусового узла:
1. Синусовая брадикардия.
2. Синоатриальная блокада.
3. Остановка синусового узла.
4. Синдром брадикардии-тахикардии.
5. Медленное восстановление функции синусового узлапосле кардиоверсии.
Разберемся во всем по очереди.
1. Синусовая брадикардия
Первое и наиболее логичное последствие того, что синусовый узел вырабатывает меньше электрических импульсов — уменьшение частоты сокращений сердца. Оно готово сокращаться в полную силу, но не получает сигналы от синусового узла и простаивает, работает медленнее. Если число сокращений за одну минуту не превышает пятидесяти — это брадикардия.
Брадикардия — сокращение сердца реже 50 раз в минуту.
Брадикардия может наблюдаться и у здорового человека, например во сне. Отличие заключается в том, что при синдроме слабости синусового узла брадикардия более выражена и наблюдается в любое время суток. Кроме того, синусовый узел перестает реагировать на потребности организма. Так, при физической нагрузке он не может адекватно увеличить частоту сердечных сокращений. В результате страдает кровоснабжение органов и тканей организма.
2. Синоатриальная блокада
При этой форме, как и при синусовой брадикардии, снижается частота сердечных сокращений, но по другому механизму. Синусовый узел продолжает вырабатывать электрические импульсы, но часть из них не проводится. Создается впечатление, что сердце просто работает медленнее. Например, синусовый узел за минуту вырабатывает 70 импульсов, и выпадает каждое второе сокращение. Тогда сердце за минуту сократится 35 раз.
Если импульсы синусового узла блокируются не равномерно, сердце будет сокращаться не ритмично.
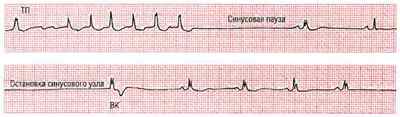
3. Остановка синусового узла (синус-арест)
Синусовый узел на некоторое время перестает вырабатывать электрические импульсы.
4. Синдром брадикардии-тахикардии
У некоторых пациентов встречается синдром брадикардии-тахикардии, который представляет собой чередование брадикардии с приступами фибрилляции предсердий (или трепетания предсердий) или наджелудочковой тахикардии. Больные ощущают, что пауза в сокращении сердца резко сменяется очень частым сердцебиением.
В исходе синдрома слабости синусового узла медленный ритм синусового узла может быть полностью вытеснен аритмией. Чаще всего у таких больных как исход наблюдается постоянная форма мерцательной аритмии.
Мерцательная аритмия может полностью заместить медленный синусовый ритм.
Опасностью всех перечисленных форм синдрома слабости синусового узла являются длительные паузы, что может быть причиной потери сознания. В таком случае руководство над ритмом сердца берут на себя выскальзывающие ритмы.
Источником выскальзывающих ритмов являются особые очаги или резервные водители ритма, находящиеся за пределами синусового узла. Именно они и «заботятся» о защите организма от асистолии в период, когда нарушается деятельность синусового узла.
Выскальзывающие ритмы защищают сердце от остановки.
Причины появления синдрома слабости синусового узла
Мы уже говорили, что обсуждаемый синдром возникает, когда синусовый узел поврежден. Самая частая тому причина — ишемическая болезнь сердца. Для повреждения синусового узла достаточно только того, чтобы была поражена артерия, питающая синусовый узел.
Повредить синусовый узел могут и другие причины (механическая травма, воспаление, наследственные нарушения, гемохроматоз, амилоидоз), но они встречаются гораздо реже.
Как уже упоминалось, нарушения синусового узла включают в себя сам синдром слабости синусового узла и нарушения регуляции работы (дисфункции) синусового узла. Регуляторные нарушения очень похожи на синдром слабости синусового узла, и без специальных методов обследования разделить эти два заболевания невозможно. Между тем отличать их чрезвычайно важно.
При регуляторных нарушениях синусовый узел не поврежден и может работать нормально, но ему мешает нарушение функции нервной системы. У большинства преобладает активность ее парасимпатического отдела. Блуждающий нерв воздействует на синусовый узел, подавляет его активность и заставляет сокращаться сердце медленнее.
Повышенная активность блуждающего нерва замедляет работу синусового узла.
К регуляторным дисфункциям синусового узла могут привести следующие состояния:
Успешное лечение этих заболеваний избавляет в большинстве случаев от имеющихся регуляторных дисфункций синусового узла. Синдром слабости синусового узла требует более радикального подхода к терапии.
Отдельно следует рассказать об особом нарушении регуляции синусового узла — синдроме повышенной чувствительности каротидного синуса (синдром каротидного синуса). Каротидным синусом называется особый участок сонной артерии. Механическое воздействие на него (резкий поворот шеи, сжатие ее тесным воротничком или галстуком, напряжение во время кашля или смеха) приводит к возникновению рефлекса, в результате которого блуждающий нерв подавляет синусовый узел и заставляет его вырабатывать электрические сигналы медленнее.
Синдром каротидного синуса имеет ряд названий, отражающих ситуации, в которых он возникает. Так, в странах Европы он известен под названием «парковочного синдрома». Скоро он может стать серьезной проблемой и в нашей стране.
На автостоянках не хватает места. Водитель вынужден буквально втискивать свою машину в узкий промежуток между другими автомобилями. Давая задний ход, он много раз поворачивает голову на 180 градусов. Слишком тесные воротники, галстуки сдавливают шею, что вызывает чрезмерное раздражение каротидного синуса. В результате урежается частота сердечных сокращений, что может привести к потере сознания.
Проявления синдрома слабости синусового узла
Очень часто бывают случаи, когда больные чувствуют себя неплохо. синдрома слабости синусового узла заявляет о себе лишь эпизодическими ощущениями слабости. Чаще всего слабость, ухудшение самочувствия появляется во время физической нагрузки. Это связано с тем, что сердце не может обеспечить возросшие потребности организма в кислороде и питательных веществах.
Тяжесть проявлений синдрома и их характер зависят от многих причин: состояния сосудов головного мозга, сократительной способности сердца, наличия замещающих ритмов, способности организма приспосабливаться к условиям недостаточного кровоснабжения и многих других.
Как известно, к недостатку кислорода более всех чувствителен головной мозг. Этому способствует повреждение его сосудов (например, атеросклеротическим процессом). В этом случае тревожат головокружение, потемнения в глазах, пошатывания, кратковременная спутанность сознания.
Если синусовый узел сильно замедлил свою работу, и выскальзывающие ритмы не появляются, пауза между сокращениями сердца может стать длительной. Недостаток кислорода становится очень значительным. Человек теряет сознание, падает, могут наблюдаться судороги. Это состояние названо по имени авторов, впервые его описавших, — синдромом Морганьи-Эдамса-Стокса. Длительная остановка сердца требует неотложных реанимационных мероприятий. Если ритм сердца восстанавливается, то довольно быстро возвращается хорошее самочувствие.
Течение синдрома слабости синусового узла усугубляется, если к нему присоединяются другие нарушения ритма сердца, сердечная недостаточность или стенокардия.
Подтверждение синдрома слабости синусового узла
Для постановки диагноза необходимо:
Решить эти задачи не просто. Иногда приходится прибегать к многократным исследованиям. О них подробнее рассказано в разделе, посвященном диагностике аритмий. Далее мы коснемся только вопросов, относящихся к обсуждаемой теме.
Диагностика синдрома слабости синусового узла
Несмотря на появление новых методов диагностики, ведущим для выявления СССУ остается ЭКГ. Более информативно Холтеровское мониторирование. Эта модификация электрокардиографической методики позволяет производить запись непрерывно в течение суток и более.
Помочь определить природу нарушения работы синусового узла может достаточно простое исследование — проба с дозированной физической нагрузкой. Известно, что при физической работе или эмоциях сердце начинает сокращаться чаще. Это происходит потому, что головной мозг посылает нервные импульсы к водителю сердечного ритма (синусовому узлу) и тот начинает чаще стимулировать сердечные сокращения. Если частота сокращений в ответ на физическую нагрузку не превышает 70 раз в минуту, то это может свидетельствовать о нарушении функции синусового узла.
Те же задачи ставятся перед лекарственными пробами. На синусовый узел напрямую воздействуют теми веществами, которые вызывают учащение его работы. Результаты оцениваются также как и в предыдущем случае.
Лучше использовать одновременно оба эти метода, так как они дополняют друг друга.
Для определения автоматизма синусового узла и возможности восстановления его работы используется ЭФИ (электрофизиологическое исследование).
На короткий промежуток времени на синусовый узел направляются ритмичные электрические импульсы. При этом частота импульсов превышает частоту, с которой синусовый узел вырабатывает свои сигналы. Таким образом, сердцу навязывается искусственный ритм.
После прекращения электрической стимуляции оценивается время, за которое восстанавливается функция синусового узла. Измеряется промежуток от последнего искусственного электрического импульса до первого импульса синусового узла. Чем медленнее синусовый узел восстанавливается, тем сильнее нарушен его автоматизм.
Проба с пассивным ортостазом более известна под англоязычным названием тилт-тест. Она показана всем, у кого наблюдаются кратковременные потери сознания.
Для выявления синдрома каротидного синуса хорошо подходит массаж каротидного синуса. У здоровых людей массаж этой области приводит к кратковременному (не более 3 секунд) уменьшению частоты сердечных сокращений. При повышенной чувствительности каротидного синуса даже легкое его раздражение может вызвать рефлекторную остановку сердца на более длительное время.
Эту пробу должен выполнять только врач.
Лечение синдрома слабости синусового узла
Успешное лечение заболевания не возможно без создания благоприятного фона. Под этим понимается устранение воздействий, подавляющих синусовый узел.
Подходы к лечению синдрома слабости синусового узла и нарушений регуляции синусового узла различается.
Как уже говорилось, регуляторные нарушения связаны с повышенной активностью парасимпатической нервной системы. Иногда ее деятельность можно отрегулировать медикаментозными методами.
У больных синдромом слабости синусового узла лечение зависит от тяжести заболевания. Если проявления синдрома не опасны, то некоторое время может использоваться такое же лечение, как и в случае нарушения регуляции синусового узла.
Основной метод лечения синдрома слабости синусового узла — постановка постоянного электрокардиостимулятора. Этот прибор замещает собой синусовый узел и вырабатывает за него электрические импульсы. После появления опасных проявлений заболевания медлить с операцией по вживлению электрокардиостимулятора ни в коем случае нельзя.
Подготовлено по материалам книги «Нарушения ритма сердца» Трешкур Т.В., Пармон Е.В., Овечкина М.А. и др.
http://www.cardioschool.ru/for-patients/gr-245/page-280
Остановка синусового узла (Sinus arrest).
Синусовая тахикардия.
ЭКГ-признаки:
1) водитель ритма синусовый узeл — ритм синусовый;
2) расстояния RR и TP равные, но укороченные. Частота сердечных сокращений (ЧСС) более 30 в 1 минуту;
3) поскольку ход импульса не изменен, сохраняется последовательность чередования комплексов, зубцы Р, QRS, Т обычно не изменены;
ПРИЧИНЫ:
1. Повышение тонуса симпатической нервной системы (функциональный характер), такая тахикардия обычно бывает кратковременной, связанной с физической и эмоциональной нагрузками.
2. Патологическое влияние на синусовый узел инфекционно-токсического характера. Например: острая пневмония, тиреотоксикоз, анемия, лихорадка. Повышение температуры тела на 1° увеличивает ЧСС на 8—10 в 1 минуту.
3. Поражение собственно синусового узла (инфекции, гипоксия, ишемия, некроз). Например: миокардит, острый инфаркт миокарда, пороки сердца с дилатацией предсердий и сердечной недостаточностью.
Верхний порог частоты сердечных сокращений для синусовой тахикардии — 120 в минуту.
При ЧСС > 150 в 1 минуту необходимо проводить дифференциальную диагностику с тахикардией связанной с наличием эктопического (гетеротопного) очага возбуждения.
Синусовая брадикардия.
ЭКГ-признаки:
1) водитель ритма синусовый узел — ритм синусовый;
2) расстояния RR и TP равные, но удлиненные. ЧСС менее 60 в 1 минуту;
3) поскольку ход импульса не изменен, последовательность и форма зубцов Р , QRS, Т сохранены.
ПРИЧИНЫ:
1. Повышение тонуса блуждающего нерва (Функциональный характер). Например, у спортсменов.
2. Патологическое влияние на синусовый узeл инфекционно-токсического характера при гриппе, брюшном тифе, дифтерии, желтухе.
3. Внутрисердечное влияние на синусовый узел с поражением ткани синусового узла (гипоксия, ишемия, некроз). Например, острый инфаркт миокарда задне-нижней локализации, порок сердца стеноз устья аорты, синдром слабости синусового узла.
4. Лекарственное воздействие на синусовый узел; передозировка бета-адреноблокаторов, сердечных гликозидов.
Порог для синусовой брадикардии — 40 в 1 минуту. При ЧСС менее 40 в 1 минуту необходимо проводить дифференциальную диагностику с сино-атриальной блокадой II степени и заменяющими (эктопическими) ритмами.
Синусовая аритмия.
ЭКГ-признаки:
1) водитель ритма синусовый узел;
2) расстояния RR и TP различные (различие более 0,15\’);
3) поскольку ход импульса не изменен, последовательность и форма зубцов Р, QRS, Т сохраняются.
ПРИЧИНЫ:
1. Дыхательная, или юношеская, аритмия (Функциональный характер). Часто сочетается с брадикардией;
2. Патологическое влияние на синусовый узел инфекционно-токсического характера. Например: болезни ЦНС, реконваленсенции при острых заболеваниях (пневмония).
3. Внутрисердечное влияние на синусовый узел. Например: острый миокардит, острый инфаркт миокарда.
СЕРДЦА
Активная гетеротопия
Этот вид аритмий обусловлен повышением возбудимости эктопических очагов на фоне сохраненной функции синусового узла.
Экстрасистолическая аритмия
Экстрасистолы — это преждевременные, иначе — дополнительные, сердечные сокращения, вызванные наличием очага повышенной возбудимости в каком-либо участке миокарда, за которыми обычно следует компенсаторная пауза, примерно равная 2 интервалам R—R.
Расстояние от экстрасистолы до предшествующего комплекса (интервал сцепления) Укорочен по сравнению с обычным интервалом R-R (Р-Р).
Монотонная экстрасистолия — это экстрасистолы, исходящие из одного и того же участка сердца, характеризуются одинаковым интервалом сцепления, при этом Форма внеочередных комплексов не отличается одна от другой.
Политопная экстрасистолия — экстрасистолы, исходящие из различных участков сердца, они характеризуются различными интервалами сцепления и различной формой зубцов в одном и том же отведении. Аллоритмия — это упорядоченные экстрасистолы, следующие через определенное количество синусовых импульсов и нормальных сокращений.
Бигеминия — после каждого нормального сокращения следует экстрасистола.
Тригеминия — после каждых двух нормальных сокращений следует экстрасистола.
Групповая экстрасистолия — идущие по 2-3 экстрасистолы сразу, не разделенные друг от друга синусовым импульсом.
В зависимости от локализации эктопического очага различают предсердные, атриовентрикулярные и желудочковые экстрасистолы.
ПАРОКСИЗМАЛЬНАЯ ТАXИКАРДИЯ
Поток экстрасистол числом более 3 подряд называется пароксизмальной тахикардией; в клиническом аспекте это проявляется резким учащением сердечного ритма. В настоящее время происхождение пароксизмальной тахикардии наиболее приемлемо объясняется теорией одиночного эктопического очага с повторным входом волны возбуждения (механизм \»re-entry\») Вследствие местных расстройств метаболизма в миокарде возникает эктопический участок возбуждения. Генерирующий импульсы с необычно высокой частотой (150-240 импульсов в 1 минуту), при которой в проводящей системе сердца возникает преходящая продольная блокада проведения. Наиболее наглядно это видно на примере АВ-узла и ствола Гиса. Импульсы, исходящие из предсердий, проводятся на желудочки по одной половине проводящей системы, т.к. другая находится в состоянии рефрактерности. По желудочкам импульс распространяется ретроградно, т.е. сверху вниз и справа налево. Когда волна возбуждения достигает основания желудочков, ранее заблокированная часть АВ-системы выходит из периода рефрактерности, и тот же импульс, но уже ретроградно вновь возбуждает ткань предсердий (круговая волна, или \»re-entry\»). Так возникает пароксизмальная тахикардия.
По своему происхождению пароксизмальная тахикардия подразделяется на предсердную атриовентрикулярную (узловую) и желудочковую.
Топическая диагностика источника пароксизмальной тахикардии проводится по правилу диагностики экстрасистол.
Мерцательная аритмия
Частые (до 600 в 1 минуту) беспорядочные возбуждения и сокращения отдельных участков предсердий. К желудочкам проводятся только некоторые из них через разные промежутки времени.
ЭКГ — признаки:
1. Зубец Р отсутствует (т.к. отсутствует единый последовательный процесс возбуждения ткани
2. Регистрируются волны мерцания предсердий (f) различной формы и амплитуды;
3. Расстояния R r различные.
Сообразно расстоянию RR (зависит от количества импульсов, прошедших через а-в узел и возбудивших желудочки) различают 3 формы аритмии: Брадисистолическую (число сокращения желудочков менее 60 в 1 минуту), тахистолическую (более 90 в 1 минуту), нормосистолическую (60-90 в 1 минуту)
Причины:
1. Ишемическая болезнь сердца.
2. Пороки сердца с дилатацией предсердий.
Трепетание предсердий. Менее частые (до 230-350 в 1минуту) и Правильная форма трепетания предсердий.
СИНОАУРИКУЛЯРНЫЕ БЛОКАДЫ
Импульсы из синусного узла не могут быть проведены к предсердиям.
СА—блокада обусловливается следующими причинами:
1. Импульс не образуется в синусовом узле (остановка синусового узла) .
2. Образовавшийся в синусовом узле импульс не может пройти к предсердиям в силу блокирования его проведения в тканях, окружающим синусовый узел.
3. Замедление образования импульса в синусовом узле либо рождающиеся импульсы не обладают достаточной силой, чтобы вызывать возбуждение предсердий.
4. Миокард предсердий не способен воспринимать импульс из синусового узла.
Во всем этим случаям импульс из синусового узла не вызывает возбуждения предсердий и желудочков — возникает синоаурикулярная блокада, характеризующаяся на пленке эпизодами выпадения предсердно-желудочкового комплекса. Выделяют синоаурикулярную блокаду 1,2 ,3.
Тип.
1. Прогрессирующее укорочение интервалов Р—Р, за которым следует длительная пауза Р-Р в связи с выпадением предсердно-желудочкового комплекса PQRST.
2. Длительная пауза не равна во времени двум нормальным интервалам РР и меньше их по продолжительности.
3. Первый после паузы интервал Р—Р перед паузой.
Тип.
1. Периодическое выпадение предсердно-желудочкового комплекса PQRST.
2. Длительная пауза соответствует по времени двум нормальным периодам РР или кратна одному расстоянию РР основного ритма.
3. Интервалы РР, предшествующие периоду выпадения, одинаковы с интервалами РР, следующими после паузы.
Причины:
1. Вегетативная дисфункция в юношеском возрасте
2. Пороки сердца с дилатацией предсердий.
Блокада III степени
При этом виде блокады полностью прекращается проведение импульсов от предсердий к желудочкам, в результате чего последние начинают сокращаться под влиянием импульсов, исходящих из эктопических очагов II или III порядка. Если импульсы для сокращений желудочков исходят из источника сердечных ритмов II порядка (атриовентрикулярный узел, ствол Гиса), говорят о высоком уровне блокирования (проксимальная блокада). В тех случаях, когда водитель желудочкового ритма находится в ножках пучка Гиса или волокнах Пуркинье, говорят о низко расположенном уровне блокирования (дистальная полная поперечная блокада).
ЭКГ — признаки:
1. Полная диссоциация деятельности предсердий и желудочков. Предсердные импульсы следуют своими ритмами, желудочковые — своими.
2. Расстояние Р-Р меньше расстояния RR» т.е. частота сокращений предсердий выше частоты сокращения желудочков.
3. Комплексы QRS не изменены. Частота сокращений желудочков — 40-50 в 1 минуту (проксимальная полная поперечная блокада).
4. Комплексы QRS уширены, деформированы, следуют с частотой 15-30-40 в 1 минуту (дистальная полная поперечная блокада с идиовентрикулярным желудочковым ритмом).
ПРИЧИНЫ:
1 . Ишемическая болезнь сердца, инфаркт миокарда.
3. Стеноз устья аорты.
4. Идиопатическая асимметричная гипертрофия левого желудочка с обструкцией путей оттока .
1. Комплекс QRS деформирован, широкий (более 0,12\»).
2. В правых грудных отведениях V1-2 (реже в III, aVF) желудочковый комплекс QRS типа -SR, или -R, имеющих М — образный вид.
3. В левых грудных отведениях V5-6, а также — в отведениях I , avL широкий расщепленный (зазубренный) зубец S.
4. В грудных отведениях V1-2 (реже III) регистрируется депрессия сегмента RS-T с выпуклостью, обращенной вверх, и отрицательный (или двухфазный) асимметричный зубeц Т.
При неполной блокаде правой ножки пучка Гиса проведение импульса по правой ножке сохранено, но оно несколько замедлено. Поэтому продолжительность комплекса QRS составляет обычно 0,08-0,11\», а изменения сегмента RS-T и зубца Т встречаются редко.
ПРИЧИНЫ:
1. Легочное сердце.
2. Митральный стеноз.
3. Инфаркт миокaрда.
4. Миокардиты дифтерийной или ревматической этиологии.
Синусовая тахикардия.
ЭКГ-признаки:
1) водитель ритма синусовый узeл — ритм синусовый;
2) расстояния RR и TP равные, но укороченные. Частота сердечных сокращений (ЧСС) более 30 в 1 минуту;
3) поскольку ход импульса не изменен, сохраняется последовательность чередования комплексов, зубцы Р, QRS, Т обычно не изменены;
ПРИЧИНЫ:
1. Повышение тонуса симпатической нервной системы (функциональный характер), такая тахикардия обычно бывает кратковременной, связанной с физической и эмоциональной нагрузками.
2. Патологическое влияние на синусовый узел инфекционно-токсического характера. Например: острая пневмония, тиреотоксикоз, анемия, лихорадка. Повышение температуры тела на 1° увеличивает ЧСС на 8—10 в 1 минуту.
3. Поражение собственно синусового узла (инфекции, гипоксия, ишемия, некроз). Например: миокардит, острый инфаркт миокарда, пороки сердца с дилатацией предсердий и сердечной недостаточностью.
Верхний порог частоты сердечных сокращений для синусовой тахикардии — 120 в минуту.
При ЧСС > 150 в 1 минуту необходимо проводить дифференциальную диагностику с тахикардией связанной с наличием эктопического (гетеротопного) очага возбуждения.
Синусовая брадикардия.
ЭКГ-признаки:
1) водитель ритма синусовый узел — ритм синусовый;
2) расстояния RR и TP равные, но удлиненные. ЧСС менее 60 в 1 минуту;
3) поскольку ход импульса не изменен, последовательность и форма зубцов Р , QRS, Т сохранены.
ПРИЧИНЫ:
1. Повышение тонуса блуждающего нерва (Функциональный характер). Например, у спортсменов.
2. Патологическое влияние на синусовый узeл инфекционно-токсического характера при гриппе, брюшном тифе, дифтерии, желтухе.
3. Внутрисердечное влияние на синусовый узел с поражением ткани синусового узла (гипоксия, ишемия, некроз). Например, острый инфаркт миокарда задне-нижней локализации, порок сердца стеноз устья аорты, синдром слабости синусового узла.
4. Лекарственное воздействие на синусовый узел; передозировка бета-адреноблокаторов, сердечных гликозидов.
Порог для синусовой брадикардии — 40 в 1 минуту. При ЧСС менее 40 в 1 минуту необходимо проводить дифференциальную диагностику с сино-атриальной блокадой II степени и заменяющими (эктопическими) ритмами.
Синусовая аритмия.
ЭКГ-признаки:
1) водитель ритма синусовый узел;
2) расстояния RR и TP различные (различие более 0,15\’);
3) поскольку ход импульса не изменен, последовательность и форма зубцов Р, QRS, Т сохраняются.
ПРИЧИНЫ:
1. Дыхательная, или юношеская, аритмия (Функциональный характер). Часто сочетается с брадикардией;
2. Патологическое влияние на синусовый узел инфекционно-токсического характера. Например: болезни ЦНС, реконваленсенции при острых заболеваниях (пневмония).
3. Внутрисердечное влияние на синусовый узел. Например: острый миокардит, острый инфаркт миокарда.
Остановка синусового узла (Sinus arrest).
Синусовый узел периодически теряет способность продуцировать импульсы и вызывать сокращения предсердий и желудочков.
ЭКГ—признаки:
1) внезапно возникающий период асистолии:
2) длительность паузы обычно превышает 2 интервала RR нормального ритма;
3) наличие при длительной паузе замещающих сокращений, исходящих из АВ- узла или желудочков.
Необходимо различать остановку синусового узла и синоатриальную блокаду II степени — при последней период асистолии на ЭКГ равен 2 или кратен одному интервалу RR.
ПРИЧИНЫ:
1) значительное повышение тонуса парасимпатического отдела вегетативной нервной системы (иногда встречается у тренированных спортсменов — пловцов);
2) поражение миокарда воспалительного, ишемического и дистрофического происхождения: активный миокардит, инфаркт миокарда, алкогольное поражение сердца;
3) ятрогенные воздействия: травматическое повреждение ткани синусового узла при катетеризации сердца, передозировка сердечных гликозидов и мочегонных.
http://infopedia.su/16x1054a.html
Синдром слабости и дисфункция синусового узла: причины, симптомы, лечение, приступ
Самозарождение электричества в сердце кажется нереальным и невозможным, но так и есть – сердце способно самостоятельно генерировать электрические импульсы, и главенствующую роль в этом по праву играет синусовый узел.
Основа сокращения сердечной мышцы – перевод электрической энергии в кинетическую, то есть электрическое возбуждение мельчайших клеток миокарда приводит к их синхронному сокращению, способному с определенной силой и частотой выталкивать кровь в сосуды организма. Такая энергия возникает в клетках синусового узла, которые предназначены не для того, чтобы сокращаться, а для того, чтобы благодаря работе ионных каналов, пропускающих в клетку и из нее ионы калия, натрия и кальция, генерировать электрический импульс.
Синусовый узел — что это такое?

Синусовый узел также называется водителем ритма и представляет собой образование размером около 15 х 3 мм, располагающееся в стенке правого предсердия. Импульсы, возникающие в этом месте, передаются на близлежащие сократительные клетки миокарда и распространяются до следующего участка проводящей системы сердца – до атриовентрикулярного узла. Синусовый узел способствует сокращению предсердий в определенном ритме – с частотой 60-90 сокращений в минуту. Сокращение желудочков в таком же ритме осуществляется путем проведения импульсов по атриовентрикулярному узлу и пучку Гиса.
Регуляция деятельности синусового узла тесно связана с вегетативной нервной системой, представленной симпатическими и парасимпатическими нервными волокнами, осуществляющими регуляцию всех внутренних органов. Последние волокна представлены блуждающим нервом, замедляющим частоту и силу сердечных сокращений. Симпатические волокна же, наоборот, ускоряют ритм и увеличивают силу сокращений миокарда. Вот почему замедление (брадикардия) и учащение (тахикардия) ритма сердца возможно у практически здоровых лиц с вегето-сосудистой дистонией, или вегетативной дисфункцией – нарушением нормальной координации вегетативной нервной системы.
Если же речь идет о поражении именно сердечной мышцы, то возможно развитие патологического состояния, называемого дисфункцией, или синдромом слабости синусового узла. Данные понятия не являются практически равнозначными, но в целом речь идет об одном и том же – о брадикардии с различной степенью выраженности, способной вызвать катастрофическое снижение кровотока в сосудах внутренних органов, и, в первую очередь, головного мозга.
Причины слабости синусового узла
Ранее понятия дисфункции и слабости синусового узла объединялись, но в настоящее время принято считать, что дисфункция является состоянием потенциально обратимым и вызвана функциональными расстройствами, в то время как синдром слабости узла обусловлен органическим поражением миокарда в области водителя ритма.
Причины дисфункции синусового узла (ДСУ) (чаще встречается в детском возрасте и у подростков):
- Возрастная инволюция синусового узла – уменьшение активности пейсмекерных клеток вследствие возрастных особенностей,
- Возрастная или врожденная дисфункция отделов вегетативной нервной системы, проявляющаяся не только нарушением регуляции синусовой активности, но и изменением тонуса сосудов, вследствие чего имеет место понижение или повышение артериального давления.
Причины синдрома слабости синусового узла (СССУ) у детей:
Причины слабого синусового узла во взрослом возрасте (как правило, у лиц старше 50 лет) – кроме возможных перечисленных выше состояний, наиболее часто развитие заболевания провоцируют:
- Ишемическая болезнь сердца, вследствие чего нарушается кровоток в области синусового узла,
- Перенесенные инфаркты миокарда с последующим развитием рубцовых изменений, затрагивающих область синусового узла.
Симптомы заболевания
Клинические признаки слабости синусового узла зависят от типа и степени возникающих нарушений в его работе. Так, по типу клинико-электрокардиографических изменений выделяют:
Клинически брадикардия начинает проявляться, когда частота сердечных сокращений составляет менее 45 – 50 ударов в минуту. К симптомам относятся повышенная утомляемость, головокружение, резкая слабость, мелькание мушек перед глазами, предобморочное состояние, особенно при физической нагрузке. При ритме менее 40 развиваются приступы МЭС (МАС, Морганьи – Адемса – Стокса) – потери сознания, обусловленные резким снижением поступления крови в головной мозг. Опасность таких приступов в том, что в это время период отсутствия электрической активности сердца составляет более 3-4 секунд, что чревато развитием полной асистолии (остановки сердца) и клинической смерти.
Синоаурикулярная блокада I степени клинически никак себя не проявляет, а вот II и III степени характеризуется приступами головокружения и обмороками.
Синдром тахи-бради проявляется резкими ощущениями перебоев в работе сердца, чувством учащенного сердцебиения (тахикардии), а затем резким замедлением пульса, вызывающего головокружение или обморок. Подобными нарушениями проявляется и мерцательная аритмия – резкие перебои в сердце с последующей потерей сознания или без нее.
Диагностика
В план обследования при подозрении на синдром синусового узла (СССУ) включены следующие методы диагностики:
- Стандартная ЭКГ – может быть информативной при выраженных нарушениях проводимости по синоатриальному соединению, так как, например, при блокаде I степени не всегда удается зафиксировать электрокардиографические признаки.
Лента ЭКГ: синдром тахи-бради — с остановкой синусового узла после приступа тахикардии, затем следует синусовая брадикардия
- Суточное мониторирование ЭКГ и АД более информативно, однако тоже не всегда может зарегистрировать нарушения ритма, особенно если речь идет о коротких пароксизмах тахикардии с последующими значимыми паузами в сокращении сердца.
- Запись ЭКГ после дозированной физической нагрузки, например, после проведения тредмил теста (ходьбы по беговой дорожке) или велоэргометрии (прокрутки педалей на устойчивом велосипеде). Оценивается прирост тахикардии, которая в норме должна наблюдаться после нагрузки, а при наличии СССУ отсутствует или выражена незначительно.
- Эндокардиальное ЭФИ (эндоЭФИ) – инвазивный метод исследования, суть которого состоит во введении микроэлектрода через сосуды в полость сердца и в последующей стимуляции сокращений сердца. После искусственно вызванной тахикардии оценивается наличие и степень задержек проводимости по синусовому узлу, которые проявляются на ЭКГ паузами длительностью более 3 секунд в случае наличия синдрома слабости синусового узла.
- Чрезпищеводное электрофизиологическое исследование (ЧПЭФИ) – сущность метода состоит примерно в том же, только электрод вводится через пищевод в месте его анатомической близости к правому предсердию.
Лечение синдрома слабости синусового узла
Если у пациента диагностирована дисфункция синусового узла, обусловленная вегето-сосудистой дистонией, следует получить консультацию невролога и кардиолога. Обычно в таких случаях рекомендуется соблюдение здорового образа жизни и прием витаминов, седативных и общеукрепляющих препаратов. Обычно назначаются настойки валерианы, пустырника, женьшеня, элеутерококка, эхинацеи пурпурной и т. д. Также показаны глицин и магне В6.
В случае наличия органической патологии, вызвавшей развитие синдрома слабости синусового узла, особенно с опасными для жизни длительными паузами в сердечном ритме, рекомендовано медикаментозное лечение основной патологии (пороки сердца, ишемия миокарда и тд).

В связи с тем, что в большинстве случаев СССУ прогрессирует до клинически значимых блокад и длительных периодов асистолии, сопровождающихся приступами МЭС, большей части таких пациентов в качестве единственно эффективного метода лечения показана имплантация кардиостимулятора — искусственного водителя ритма.
Операция в настоящее время может быть проведена бесплатно в системе ОМС, если пациенту одобрена заявка на получение квоты.
Приступ МЭС (Морганьи Адамса Стокса) — неотложная помощь
При потере сознания (при непосредственно приступе) или резком внезапном головокружении (при эквиваленте приступа МЭС) пациенту необходимо посчитать пульс, или, если он с трудом прощупывается на сонной артерии, посчитать частоту сердечных сокращений с помощью прощупывания или прослушивания грудной клетки слева под соском. Если пульс менее 45-50 в минуту, следует немедленно вызвать скорую медицинскую помощь.
По приезду бригады СМП или в случае наличия у пациента необходимых медикаментов необходимо подкожно ввести 2 мл 0,1%-ного раствора атропина сульфата (часто такие пациенты имеют с собой все необходимое, зная, что приступ у них может случиться в любой момент). Это препарат нивелирует замедляющее частоту сердечных сокращений действие блуждающего нерва, благодаря чему синусовый узел начинает работать с нормальной частотой.
Если инъекция оказалась неэффективной, и пациент продолжает находиться без сознания более 3-4 минут, следует незамедлительно начинать непрямой массаж сердца, так как длительная пауза в работе синусового узла может перейти в полную асистолию.
В большинстве случаев ритм восстанавливается без каких-то вмешательств благодаря импульсам либо из самого синусового узла, либо из дополнительных источников возбуждения в стенке правого предсердия. Тем не менее, если у пациента развился хотя бы один приступ МЭС, следует обследоваться в стационаре и решить вопрос об установке кардиостимулятора.
Образ жизни
При наличии у пациента синдрома слабости синусового узла он должен позаботиться о соблюдении здорового образа жизни. Необходимо правильно питаться, соблюдать режим труда и отдыха, а также исключить занятия спортом и экстремальные физические нагрузки. Незначительные нагрузки, такие как ходьба пешком, не противопоказаны при удовлетворительном самочувствии пациента.
Пребывание в армии для юношей и молодых мужчин противопоказано, так как заболевание несет потенциальную опасность для жизни.
При дисфункции синусового узла прогноз благоприятнее, чем при синдроме его слабости, обусловленном органическим поражением сердца. В последнем случае возможно быстрое прогрессирование частоты приступов МЭС, что может закончиться неблагоприятным исходом. После установки кардиостимулятора прогноз благоприятный, возрастает потенциальная продолжительность жизни.







