Артериальная гипертензия – лечение, профилактика, степени, стадии
Артериальная гипертензия
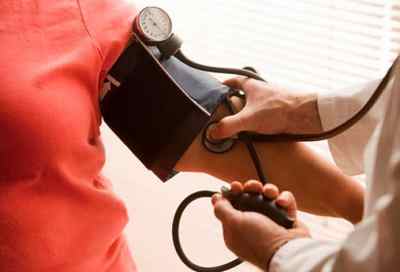
Артериальная гипертензия – это заболевание, характеризующееся повышенным артериальным давлением (свыше 140/90 мм рт. ст.), которое было зафиксировано неоднократно. Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время, при условии, что пациент не принимал никаких лекарственных средств, способствующих его повышению или понижению.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков. Средний показатель заболеваемости мужчин и женщин практически одинаков. Среди всех форм заболевания на умеренные и легкие приходится 80%.
Артериальная гипертензия представляет собой серьезную медико-социальную проблему, так как может приводить к развитию опасных осложнений (в числе которых инфаркт миокарда, инсульт), способных стать причиной стойкой утраты трудоспособности, а также летального исхода.
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения.
Факторы риска
Основная роль в развитии артериальной гипертензии принадлежит нарушениям регуляторной функции высших отделов центральной нервной системы, осуществляющих контроль функций всех внутренних органов и систем, в том числе и сердечно-сосудистой. Именно поэтому артериальная гипертензия чаще всего развивается у людей, часто переутомляющихся психически и физически, подверженных сильным нервным потрясениям. Факторами риска развития артериальной гипертензии являются и вредные условия труда (шум, вибрация, ночные смены).
Другие предрасполагающие к развитию артериальной гипертензии факторы:
В климактерическом периоде у женщин на фоне гормонального дисбаланса обостряются нервные и эмоциональные реакции, повышая риск развития артериальной гипертензии. Согласно статистике, примерно у 60% женщин заболевание возникает именно с наступлением климактерического периода.
Возрастной фактор оказывает влияние на риск развития артериальной гипертензии у мужчин. До 30 лет заболевание развивается у 9% мужчин, а после 65 лет им страдает практически каждый второй. До 40 лет артериальная гипертензия чаще диагностируется у мужчин, в более старшей возрастной группе возрастает заболеваемость у женщин. Это объясняется тем, что после сорока лет в организме женщин начинаются гормональные изменения, связанные с наступлением менопаузы, а также высокой смертностью мужчин среднего и старшего возраста от осложнений артериальной гипертензии.
В основе патологического механизма развития артериальной гипертензии лежит увеличение сопротивления периферических кровеносных сосудов и повышение минутного сердечного выброса. Под влиянием стрессового фактора нарушается регуляция продолговатым мозгом и гипоталамусом тонуса периферических сосудов. Это приводит к спазму артериол, развитию дисциркуляторного и дискинетического синдромов.
Спазм артериол увеличивает секрецию гормонов ренин-ангиотензин-альдостероновой группы. Альдостерон принимает непосредственное участие в минеральном обмене, способствует задержке ионов натрия и воды в организме пациента. Это, в свою очередь, способствует увеличению объема циркулирующей крови и повышению уровня АД.
На фоне артериальной гипертензии у пациента происходит увеличение вязкости крови. В результате скорость кровотока снижается, а обменные процессы в тканях ухудшаются.
Со временем стенки кровеносных сосудов утолщаются, за счет чего сужается их просвет и возрастает уровень периферического сопротивления. На этой стадии артериальная гипертензия принимает необратимый характер.
Дальнейшее развитие патологического процесса сопровождается повышением проницаемости и плазматическим пропитыванием стенок кровеносных сосудов, развитием артериолосклероза и элластофиброза, становясь причиной вторичных изменений в разных органах и тканях. Клинически это проявляется первичным нефроангиосклерозом, гипертонической энцефалопатией, склеротическими изменениями в миокарде.
Формы заболевания
В зависимости от причины выделяют эссенциальную и симптоматическую артериальную гипертензию.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков.
Эссенциальная (первичная) гипертензия наблюдается примерно в 80% случаев. Причину развития данной формы заболевания установить не удается.
Симптоматическая (вторичная) гипертензия возникает вследствие поражения органов или систем, принимающих участие в регуляции артериального давления. Чаще всего вторичная артериальная гипертензия развивается на фоне следующих патологических состояний:
- заболевания почек (острый и хронический пиело- и гломерулонефрит, обструктивные нефропатии, поликистоз почек, заболевания соединительной ткани почек, диабетическая нефропатия, гидронефроз, врожденная гипоплазия почек, ренинсекретирующие опухоли, синдром Лиддла);
- неконтролируемый длительный прием некоторых лекарственных препаратов (пероральные контрацептивы, глюкокортикоиды, антидепрессанты, симпатомиметики, нестероидные противовоспалительные средства, препараты лития, препараты спорыньи, кокаин, эритропоэтин, циклоспорин);
- эндокринные заболевания (акромегалия, синдром Иценко – Кушинга, альдостеронизм, врожденная гиперплазия надпочечников, гипер- и гипотиреоз, гиперкальциемия, феохромоцитома);
- сосудистые заболевания (стеноз почечной артерии, коарктация аорты и ее основных ветвей);
- осложнения беременности;
- неврологические заболевания (повышение внутричерепного давления, опухоли головного мозга, энцефалит, респираторный ацидоз, апноэ во время сна, острая порфирия, отравление свинцом);
- хирургические осложнения.
Стадии артериальной гипертензии
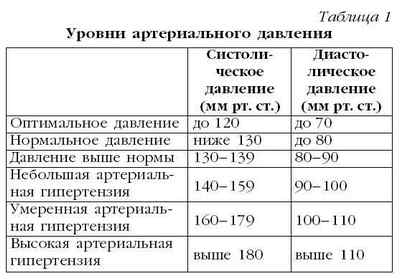
Для определения степени артериальной гипертензии необходимо установить нормальные значения артериального давления. У людей старше 18 лет нормальным считается давление, не превышающее 130/85 мм рт. ст.. Давление 135–140/85–90 – пограничное между нормой и патологией.
По уровню повышения артериального давления выделяют следующие стадии артериальной гипертензии:
По течению артериальная гипертензия может быть доброкачественной или злокачественной. Злокачественная форма характеризуется быстрым прогрессированием симптомов, присоединением тяжелых осложнений со стороны сердечно-сосудистой и нервной систем.
Клиническое течение артериальной гипертензии отличается вариабельностью и определяется не только уровнем повышения артериального давления, но и тем, какие органы-мишени задействованы в патологическом процессе.
Для ранней стадии артериальной гипертензии характерны нарушения со стороны нервной системы:
- преходящие головные боли, чаще всего локализующиеся в затылочной области;
- головокружение;
- ощущение пульсации сосудов в голове;
- шум в ушах;
- нарушения сна;
- тошнота;
- сердцебиение;
- быстрая утомляемость, вялость, чувство разбитости.
При дальнейшем прогрессировании заболевания в дополнении к вышеперечисленным симптомам присоединяется одышка, которая возникает при физической нагрузке (подъем по лестнице, бег или быстрая ходьба).
Повышение артериального давления более 150–160/90–100 мм рт. ст. проявляется следующими признаками:
- тупые боли в области сердца;
- онемение пальцев;
- мышечный тремор, напоминающий озноб;
- покраснение лица;
- повышенная потливость.
Если артериальная гипертензия сопровождается задержкой жидкости в организме, то к перечисленным симптомам присоединяются одутловатость век и лица, отек пальцев рук.
На фоне артериальной гипертензии у пациентов происходит спазм артерий сетчатки, что сопровождается ухудшением зрения, появления перед глазами пятен в виде молний, мушек. При значительном повышении уровня АД может произойти кровоизлияние в сетчатку, результатом чего может стать слепота.
Диагностика
Программа обследования при артериальной гипертензии направлена на следующие цели:
Собирая анамнез, особое внимание придается выяснению следующих вопросов:
- наличие факторов риска;
- уровень повышения артериального давления;
- длительность заболевания;
- частота возникновения гипертонических кризов;
- наличие сопутствующих заболеваний.
При подозрении на артериальную гипертензию АД следует измерять в динамике с обязательным соблюдением следующих условий:
- измерение производят в спокойной обстановке, дав пациенту 10–15 минут на адаптацию;
- за час до предстоящего измерения пациенту рекомендуется не курить, не пить крепкий чай или кофе, не принимать пищу, не закапывать в глаза и нос капли, в состав которых входят симпатомиметики;
- при измерении рука пациента должна располагаться на одном уровне с сердцем;
- нижний край манжеты должен располагаться на 2,5–3 см выше локтевой ямки.
При первом осмотре пациента врач производит измерение артериального давления на обеих руках два раза. Перед повторным измерением необходимо выждать 1-2 минуты. Если отмечается асимметрия давления, превышающая 5 мм рт. ст., то все дальнейшие измерения проводят на руке с большими показателями. В тех случаях, когда асимметрия отсутствует, измерения следует производить на левой руке у правшей и на правой руке у левшей.
Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время.
Пациенты, страдающие артериальной гипертензией, должны научиться измерять артериальной давление самостоятельно, это позволяет лучше контролировать течение заболевания.
Лабораторная диагностика при артериальной гипертензии включает:
При артериальной гипертензии пациентам обязательно проводят электрокардиографическое исследование в 12 отведениях. Полученные данные при необходимости дополняют результатами эхокардиографии.
Пациенты с установленной артериальной гипертензией должны быть проконсультированы офтальмологом, с обязательным осмотром глазного дна.
Для оценки поражения органов-мишеней выполняют:
- УЗИ органов брюшной полости;
- компьютерную томографию почек и надпочечников;
- аортографию;
- экскреторную урографию;
- электроэнцефалографию.
Лечение артериальной гипертензии
Терапия артериальной гипертензии должна быть направлена не только на нормализацию повышенного АД, но и на коррекцию имеющихся нарушений со стороны внутренних органов. Заболевание носит хронический характер, и хотя полное выздоровление в большинстве случаев невозможно, правильно подобранное лечение артериальной гипертензии позволяет предотвратить дальнейшее развитие патологического процесса, снижает риск возникновения гипертонических кризов и тяжелых осложнений.
При артериальной гипертензии рекомендуется:
- соблюдение диеты с ограничением поваренной соли и повышенным содержанием магния и калия;
- отказ от употребления спиртных напитков и курения;
- нормализация массы тела;
- повышение уровня физической активности (пешеходные прогулки, лечебная физкультура, плавание).
Медикаментозное лечение артериальной гипертензии назначает кардиолог, оно требует длительного времени и периодической коррекции. В схему терапии помимо гипотензивных средств по показаниям включаются диуретики, дезагреганты, ?-адреноблокаторы, гипогликемические и гиполипидемические средства, седативные препараты или транквилизаторы.
Основными показателями эффективности проводимого лечения артериальной гипертензии являются:
- снижение артериального давления до хорошо переносимого пациентом уровня;
- отсутствие прогрессирования повреждения органов-мишеней;
- предупреждение развития осложнений со стороны сердечно-сосудистой системы, способных значительно ухудшить качество жизни больного или стать причиной летального исхода.
Возможные последствия и осложнения
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения. В результате стойкое повышение АД провоцирует возникновение инфаркта миокарда, сердечной астмы или отека легких, ишемического или геморрагического инсульта, отслоения сетчатки, расслаивающей аневризмы аорты, хронической почечной недостаточности.
Согласно статистике, примерно у 60% женщин заболевание возникает с наступлением климактерического периода.
Артериальная гипертензия, особенно тяжелого течения, часто осложняется развитием гипертонического криза (эпизодами внезапного резкого повышения артериального давления). Развитие криза провоцируется психическим перенапряжением, переменой метеорологических условий, физическим переутомлением. Клинически гипертонический криз проявляется следующими симптомами:
- значительное повышение АД;
- головокружение;
- интенсивная головная боль;
- усиленное сердцебиение;
- чувство жара;
- тошнота, рвота, которая может быть неоднократной;
- расстройства зрения (мелькание «мушек» перед глазами, выпадение полей зрения, потемнение в глазах и т. д.);
- кардиалгия.
На фоне гипертонического криза происходят нарушения сознания. Пациенты могут быть дезориентированы во времени и пространстве, испуганы, возбуждены или же, наоборот, заторможены. При тяжелом варианте течения криза сознание может отсутствовать.
Гипертонический криз способен привести к острой недостаточности левого желудочка, острому нарушению мозгового кровообращения (инсульт по ишемическому или геморрагическому типу), инфаркту миокарда.
Прогноз при артериальной гипертензии определяется характером течения (злокачественное или доброкачественное) и стадией заболевания. Факторами, ухудшающими прогноз, являются:
- быстрое прогрессирование признаков повреждения органов-мишеней;
- III и IV стадия артериальной гипертензии;
- тяжелое поражение кровеносных сосудов.
Крайне неблагоприятное течение артериальной гипертензии отмечается у людей молодого возраста. У них высок риск развития инсульта, инфаркта миокарда, сердечной недостаточности, внезапной смерти.
При раннем начале лечения артериальной гипертензии и при условии тщательного соблюдения пациентом всех рекомендаций лечащего врача, удается замедлить прогрессирование заболевания, улучшить качество жизни пациентов, а иногда и добиться длительной ремиссии.
Профилактика артериальной гипертензии
Первичная профилактика артериальной гипертензии направлена на предотвращение развития заболевания и включает следующие мероприятия:
- отказ от вредных привычек (курение, употребление алкогольных напитков);
- психологическая разгрузка;
- правильное рациональное питание с ограничением жиров и поваренной соли;
- регулярные умеренные физические нагрузки;
- длительные прогулки на свежем воздухе;
- отказ от злоупотребления напитками, богатых кофеином (кофе, кола, чай, тоники).
При уже развившейся артериальной гипертензии профилактика направлена на замедление прогрессирования заболевания и предупреждение развития осложнений. Такая профилактика называется вторичной, она включает соблюдение пациентом предписаний врача, касающихся как лекарственной терапии, так и модификации образа жизни, а также осуществление регулярного контроля уровня АД.
Видео с YouTube по теме статьи:
http://www.neboleem.net/arterialnaja-gipertenzija.php
Артериальная гипертензия

Содержание
Все артериальные гипертензии делятся по происхождению на две группы: эссенциальная (первичная) артериальная гипертензия, ранее называемая гипертоническая болезнь, и симптоматические (вторичные) артериальные гипертензии.
Эссенциальная (первичная) артериальная гипертензия — заболевание неизвестной этиологии с наследственной предрасположенностью, возникает в результате взаимодействия генетических факторов и факторов внешней среды, характеризуется стабильным повышением артериального давления (АД) при отсутствии органического поражения регулирующих его органов и систем.
Этиология артериальной гипертензии
Остается неизвестной. Предполагают, что ведущее значение имеет взаимодействие генетических факторов и факторов внешней среды. Факторы внешней среды: избыточное потребление соли, курение, алкоголь, ожирение, низкая физическая активность, гиподинамия, психоэмоциональные стрессовые ситуации.
Факторы риска развития артериальной гипертензии (АГ): возраст, пол (в возрасте до 40 лет — мужской), курение, ожирение, гиподинамия.
Патогенез артериальной гипертензии
В основе патогенеза АГ лежит нарушение механизмов регуляции, затем присоединяются функциональные и органические нарушения.
Различают следующие механизмы регуляции: гиперадренергический, натрий-объемзависимый, гиперрениновый, кальций-зависимый.
1. Гиперадренергический: увеличение симпатического тонуса, увеличение плотности и чувствительности адренергических рецепторов, активация симпатоадреналовой системы: увеличение ЧСС, увеличение сердечного выброса, увеличение почечного сосудистого сопротивления, общее периферическое сопротивление в норме.
2. Натрий-объемзависимый механизм: задержка натрия и жидкости, связанное с повышенным потреблением соли. В результате, увеличение объема циркулирующей крови, сердечного выброса, общего периферического сопротивления.
3. Гиперрениновый: в связи с увеличением уровня ренина в плазме происходит увеличение ангиотензина 2, затем увеличение алъдостерона.
4. Кальций-зависимый: происходит избыточное накопление цитозольного кальция в гладкой мышце сосудов из-за нарушения трансмембранного транспорта кальция и натрия.
Классификация артериальной гипертензии
Предложено несколько классификаций эссенциальной артериальной гипертензии.
• По степени повышения АД:
I степень: уровни АД 140— 159/90—99 мм рт.ст.;
II степень: 160-179/100-109 мм рт.ст.;
III степень: более 180/110 мм рт.ст.
• По риску развития сердечно-сосудистых осложнений для сценки прогноза:
1) низкий риск: факторы риска отсутствую г, I степень повышения АД — риск осложнений менее 15 % в ближайшие 10 лет;
2) средний риск: 1—2 фактора риска, кроме сахарного диабета, I или II степень повышения АД — 15- 20%;
3) высокий риск: 3 или более факторов, или поражение органов-мишеней, или сахарный диабет, I, II, III степени повышения АД — риск осложнений 20-30%.
4) очень высокий риск: сопутствующие заболевания (инсульты, инфаркт миокарда, хроническая сердечная недостаточность, стенокардия, хроническая почечная недостаточность, расслаивающая аневризма аорты, кровоизлияния наглазном дне), особенно при III степени повышения АД — риск более 30% в ближайшие 10 лет.
Факторы риска: мужской пол старше 50 лет: женский старше 65 лет; курение; ожирение; холестерин (более 6.5 ммоль/л); сахарный диабет; семейный анамнез ранних сердечнососудистых заболеваний; повышение АД свыше 140/90 мм рт.ст.
Поражение органов-мишеней. Сердце: гипертрофия миокарда левого желудочка, сетчатка: генерализованное сужение артерий сетчатки; почки: протеинурия или незначительное повышение уровня креатинина крови (до 200 мкмоль/л); сосуды: атеросклеротические бляшки в аорте или других крупных артериях.
• По стадии (в зависимости от поражения органов-мишеней):
— I стадия. Нет объективных признаков поражения органов-мишеней;
— II стадия. Поражение органов-мишеней, без нарушения их функции.
Сердце: гипертрофия миокарда левого желудочка; сетчатка: сужение артерий сетчатки; почки: протеинурия или незначительное повышение уровня креатинина крови (до 200 мкмоль/л); сосуды: атеросклеротические бляшки в аорте, сонных, бедренных или подвздошных артериях — III стадия. Поражение органов-мишеней с нарушением их функции.
Сердце: стенокардия, инфаркт миокарда, сердечная недостаточность; головной мозг: преходящее нарушение мозгового кровообращения, инсульт, гипертоническая энцефалопатия, сосудистая деменция; почки: повышение уровня креатин на крови (более 200 мкмоль/л), почечная недостаточность; сетчатка: кровоизлияния, дегенеративные изменения, отек, атрофия зрительного нерва; сосуды: расслаивающая аневризма аорты, окклюзии артерий с клиническими проявлениями.
Симптомы артериальной гипертензии
Жалобы: головная боль чаще возникает ночью или рано утром после пробуждения, в области затылка, лба или по всей голове, головокружение, шум в голове, мелькание мушек перед глазами или другие признаки нарушения зрения, боли в области сердца. В анамнезе ранее отмечалось повышение АД или семейный анамнез.
При осмотре больного: нередко встречается ожирение, отмечается гиперемия лица, верхней половины туловища, иногда в сочетании с цианозом.
При аускультации: выявляется акцент 2-го тона сердца на аорте.
Лабораторная и инструментальная диагностика
Лабораторные методы исследования:
— общий анализ крови;
— биохимический анализ крови: холестерин, глюкоза, триглицериды, ЛПВП, ЛПНП, креатинин, мочевина, калий, натрий, кальций;
— общий анализ мочи;
— анализ мочи по Нечипоренко;
— анализ мочи по Зимницкому;
Инструментальные методы исследования.
ЭхоКГ: данный метод исследования позволяет выявить признаки гипертрофии, определит размеры камер сердца, оценить систолическую и диастолическую функции ЛЖ, выявить нарушение сократимости миокарда.
УЗИ почек и надпочечников.
РГ грудной клетки: позволяет оценить степень дилатации ЛЖ.
Суточное мониторирование АД.
Консультация окулиста. Проводится офтальмоскопия глазного дна, позволяющая оценить степень изменения сосудов сетчатки. Выявляют следующие изменения:
1) сужение артериол сетчатки (симптом серебряной проволоки, симптом медной проволоки);
2) расширение вен сетчатки;
3) характерные изменения вен в месте их перекреста с артерией: выделяют следующие степени таких изменений: симптом Салюс 1 — расширение вены наблюдается по обе стороны ее пересечения с артерией;
симптом Салюс 2: вена в месте перекреста образует дугу;
симптом Салюс 3: образуется дугообразный изгиб вены в месте перекреста, в результате чего возникает впечатление «перерыва» вены в месте перекреста;
4) гипертоническая ретинопатия.
Осложнения гипертонической болезни наиболее значимые: гипертонические кризы, геморрагические или ишемические инсульты, инфаркт миокарда, нефросклероз, сердечная недостаточность.
Симптоматическая артериальная гипертензия
Это повышение АД, этиологически связанное с определенным заболеванием органов или систем, участвующих в его регуляции. На их долю приходится около 10% всех артериальных гипертензий.
— Заболевания паренхимы почек: острый и хронический гломерулонефрит (большое значение в дифференциальном диагнозе имеет анализ мочи: протеинурия, эритроцитурия; боли в поясничной области; наличие в анамнезе стрептококковой инфекции), хронический пиелонефрит (в анализе мочи: протеинурия, лейкоцитурия, бактериурия; дизурические расстройства; лихорадка; боли в поясничной области; нормализация АД на фоне антибактериальной терапии), поликистоз почек, поражение почек при системных заболеваниях соединительной ткани и системных васкулитах, гидронефроз, синдром Гудпасчера.
— Реноваскулярные: атеросклероз почечных артерий, тромбозы почечных артерий и вен, аневризмы почечных артерий. Такие АГ отличаются резистентностью к медикаментозному лечению, редким возникновением гипертонических кризов. Решающее значение для диагностики реноваскулярных гипертензий имеет аортография.
— Опухоли почек, продуцирующие ренин.
— Первичный гиперальдостеронизм (синдром Кона): особенности клинических проявлений связаны с гипокалиемией. Возникают олигурия, никтурия, мышечная слабость, преходящие парезы.
— Феохромоцитома. Возникают внезапные гипертонические кризы с выраженной вегетативной симптоматикой, быстрое развитие изменений глазного дна, кардиомегалия, тахикардия, похудание, сахарный диабет или снижение толерантности к глюкозе. Для диагностики необходимо обнаружение катехоламинов или их метаболитов в моче.
— Синдром и болезнь Иценко-Кушинга: для диагностики заболевания необходимо определение содержания 17 кетостероидов и 17 оксикетостероидов в моче, при их повышении следует определить концентрацию кортизола в крови.
• Гемодинамические гипертензии: коарктация аорты (диагностике помогает измерение АД: на плече повышено, на бедре снижено); атеросклероз аорты.
• АГ при беременности.
• АГ, связанные с поражением нервной системы: менингиты, энцефалиты, абсцессы, опухоли головного мозга, интоксикация свинцом, острая порфирия.
• Острый стресс, включая операционный.
• АГ, индуцированные приемом лекарственных препаратов.
• Систолическая АГ при увеличенном сердечном выбросе: недостаточность клапана аорты, синдром тиреотоксикоза, болезнь Педжета; склерозированная ригидная аорта.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится по адресу: г. Санкт-Петербург, ул. Ломоносова 14,К.1 (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь — как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
http://emchi-med.ru/arterialnaya-gipertenziya.html
Гипертоническая болезнь кратко
Данная информация не может быть использована для самолечения. Проконсультируйтесь с врачом.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ (греч, hyper- + tonos напряжение) — распространенное заболевание, характеризующееся повышением артериального давления и нарушением тонуса сосудов разных областей (чаще головного мозга), имеющее тенденцию к прогрессированию. Для людей среднего возраста повышенным АД считают систолическое давление св. 140 мм рт. ст., диастолическое — св. 90 мм рт. ст.
Различают три стадии гипертонической болезни:
I стадия — начальная, характеризующаяся непостоянным (транзиторным) кратковременным повышением АД, к-рое в благоприятных условиях быстро нормализуется;
II стадия — стабильная, когда повышение АД устраняется только применением лекарств;
III стадия — склеротическая, когда течение болезни осложняется развитием органических изменений как в сосудах (артериосклероз), так и в кровоснабжаемых ими органах (сердце, головном мозге, почках).
По характеру течения выделяют медленно прогрессирующую форму и более редкую быстро прогрессирующую, или злокачественный вариант Г. б. В начале заболевания самочувствие больного может оставаться удовлетворительным, но в связи с волнениями, переутомлением, изменением погоды появляются головные боли, тяжесть в голове, головокружения, ощущение приливов к голове, бессонница, сердцебиения. С переходом Г б. во II стадию такие состояния наблюдаются чаще, нередко возникают и протекают в форме кризов. В III стадии Г. б. присоединяются симптомы стойких нарушений функции органов, обусловленных их диффузным поражением (нефросклероз, склероз сетчатки глаз и др.) или очагами склероза вследствие ишемических инфарктов, кровоизлияний.
теплые (хвойные или из пресной воды),
циркулярный и веерный душ.
Применяют гальванический воротник по Щербаку (см. Гальванотерапия), диатермию шейного отдела позвоночника и др. Во II и III стадиях Г. б. возможность применения физиотерапевтических процедур определяется врачом только на основе оценки конкретной клин. ситуации.

Что такое гипертоническая болезнь (кратко – ГБ)?
Это заболевание, поражающее сердце и сосуды, сопровождающееся превышением цифр артериального давления свыше нормы (140/90 мм рт. ст.) и приводящее к осложнениям со стороны внутренних органов. Это отдельная нозологическая форма. Ее не следует путать с периодическим повышением артериального давления на фоне заболеваний почек и эндокринной системы (вторичная артериальная гипертензия). По статистике гипертония поражает одинаково часто как мужской организм, так и женский. Особых различий в предпосылках заболевания среди мужчин или женщин нет. Основным решающим значением в развитии заболевания является образ жизни.
Что такое гипертонический криз?
Это резкий скачок вверх цифр артериального давления на фоне гипертонической болезни. Кроме симптомов ГБ криз сопровождается тошнотой, рвотой, потливостью, чувством страха, перевозбуждением, учащением пульса, снижением зрения, иногда потерей сознания. Часто заканчивается осложнениями в виде инфаркта и инсульта. Приступ может быть кратковременным или продолжаться несколько часов.
На какие стадии делится ГБ?
1 стадия заболевания – характеризуется повышением давления не выше 179/105 мм рт. ст. Цифры непостоянны, могут меняться в течение дня, давление может нормализоваться самостоятельно после сна или отдыха, хорошо поддается лечению. Изменения со стороны сердца, почек, глазного дна отсутствуют или незначительны. Гипертонические кризы в этой стадии бывают редко, а если и случаются, то непродолжительные.
2 стадия заболевания – цифры артериального давления не поднимаются выше 200/114 мм рт. ст. Со стороны органов-мишеней наблюдаются изменения в виде увеличения размеров сердца (гипертрофия миокарда), снижения функций почек, признаков ишемии тканей и органов. Без лечения часто возникают гипертонические кризы, повышенное давление держится стабильно.
3 стадия заболевания – колебания цифр АД 200 – 300/115 – 130 мм рт. ст. Это органические поражения внутренних органов в результате патогенного влияния гипертонии. В результате поражения сердца возникает сердечная недостаточность, размеры левых отделов сердечной мышцы значительно увеличиваются. Развивается гипертоническая энцефалопатия – поражение ткани головного мозга в результате спазма сосудов, что влечет за собой нарушение функций центральной нервной системы. Происходит поражение сетчатки глаза в виде кровоизлияний. Ткань почек также страдает от ишемии, в моче появляются белок и азотистые соединения. Без лечения цифры давления в этой стадии самостоятельно не нормализуются.

Симптомы ГБ
Проявления заболевания зависят от стадии и наличия сопутствующей патологии. Основными симптомами болезни являются:
Гипертония артериальная это наиболее распространенное заболевание взрослых, характеризуется высоким артериальным давлением. Иногда ее еще называют гипертонической болезнью или просто гипертензией.
Краткая характеристика гипертонии
Лечению гипертензия не поддается, можно только лишь наблюдать и контролировать артериальное давление . Повышенное давление очень опасно, потому, что становится фактором риска возникновения ишемии сердца. Под риском в данном случае подразумевается не только скачок артериального давления, а также время, за которое он происходит. Осуществляя постоянный мониторинг артериального давления, поможет уменьшить риск заболеваний почек. Развитие осложнений гипертонического заболевания можно предупредить своевременным выявлением высокого давления и контроля над ним.
Причины гипертонии
Всего в 10% случаев можно определить причину возникновения артериальной гипертензии. Но на сегодняшний момент уже определены факторы, которые чаще всегда становятся причиной данного заболевания:
1) возраст (с годами крупные артерии, а именно их стенки становятся ригидными, после чего возникает увеличение сопротивления сосудов и кровотока и, как следствие увеличение уровня давления);
2) предрасположенность (данное заболевание, в ряде случаев, имеет наследственный характер);
3) вредные привычки (курение, употребление алкоголя, включение в рацион большого количества соли, быстрый набор веса, отсутствие физической активности);
4) отсутствие стрессоустойчивости;
5) болезни почек;
6) высокое содержание адреналина в крови;
7) врожденный порок сердца; прием некоторых препаратов длительным курсом (так например пероральные контрацептивны, становятся первопричиной гипертензии);
прием некоторых препаратов длительным курсом (так например пероральные контрацептивны, становятся первопричиной гипертензии);
9) сложное течение беременности (осложнения и токсикоз на позднем сроке).
Симптомы гипертензии
Иногда повышенное давление не имеет никаких предварительных и последующих симптомов. Но в некоторых случаях увеличение артериального давления может происходить наряду с головной болью , головокружением или появлением темных пятен и звездочек перед глазами.
3) нарушения зрения;
4) сердечная недостаточность;
5) почечная недостаточность.
Способы борьбы с гипетронией
Оградить себя от этого заболевания или хотя бы снизить риск повышения давления можно некоторыми путями:
Людям, страдающим излишним весом, рекомендуется его уменьшить, пусть незначительно. Сбросив порядка 5 кг, можно снизить давление и в будущем осуществлять контроль над ним. После крупной потери веса, подвергается снижению уровень холестерина, уровень сахара в крови и содержание триглицеридов. Когда вес придет в норму важно также контролировать уровень своего артериального давления.
Физические упражнения на свежем воздухе и зарядка, бег и ходьба способствуют снижению риска возникновения заболевания. Также постоянные занятия спортом помогают снизить вес и уменьшить уровень стресса. Рекомендуется проводить зарядку от 3х до 5-ти раз в неделю продолжительностью до 60 минут.
Также необходимо следить за принимаемой пищей, она должна стать слабосоленой. Количество соли , которое можно употребить в течение суток, равна 2,4 мг. Для этого стоит полностью отказаться от употребления фаст-фудов, консервов и как можно меньше солить блюда при приготовлении.
Снижение употребления алкоголя гарантирует уменьшение риска повышения давления. Гипертония и прибавка в весе главный недуг у пьющих людей. Следует ограничить или вовсе убрать алкогольные напитки из своей жизни.
Уменьшению артериального давления также помогает снижение потребление калия. Для этого нужно больше кушать фруктов и овощей.
Курение это первопричина ишемии сердца, поэтому отказ от сигарет поможет в борьбе с гипертензией.
Также следует соблюдать строгую диету и не употреблять особо жирные продукты
Еще следует исполнять все предписания лечащего врача и, ни при каких обстоятельствах не прекращать прием лекарств, без разрешения, лечащего врача.
Лечение гипертонии
Лечащий врач ставит диагноз и проводит требуемые исследования для назначения антигипертензивной терапии. Видов артериальной гипертензии существует достаточно много, для присутствия еще большего количества осложнений и последствий.
В случае если в семье имеется предрасположенность к гипертонической болезни, ваш возраст прошел границу 30-ти лет, то следует осуществлять регулярный контроль над артериальным давлением. Также необходимо отказаться от сигарет и алкоголя. Необходимо чаще прибывать на свежем воздухе и делать зарядку. Пищу употреблять нежирную и слабосоленую. Нежелательно возникновение стрессов и стрессовых ситуаций.
Гипертоническая болезнь (эссенциальная артериальная гипертензия, первичная артериальная гипертензия) – это хроническое заболевание, для которого характерно длительное стойкое повышение артериального давления. Диагноз гипертонической болезни, как правило, выставляется путем исключения всех форм вторичной гипертензии.
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст. Превышение данного показателя свыше 140–160/90–95 мм рт. ст. в состоянии покоя при двукратном измерении во время двух врачебных осмотров свидетельствует о наличии у пациента гипертензии.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний. У женщин и мужчин она встречается с одинаковой частотой, риск развития повышается с возрастом.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений.
Причины и факторы риска
Среди основных факторов, способствующих развитию гипертонической болезни, называют нарушения регуляторной деятельности высших отделов центральной нервной системы, контролирующих работу внутренних органов. Поэтому заболевание часто развивается на фоне повторяющихся психо-эмоциональных стрессов, воздействия на организм вибрации и шума, а также работы в ночное время. Немаловажную роль играет генетическая предрасположенность – вероятность появления гипертонической болезни повышается при наличии двух и более близких родственников, страдающих данным заболеванием. Гипертоническая болезнь процесс нередко развивается на фоне патологий щитовидной железы, надпочечников, сахарного диабета, атеросклероза.
К факторам риска относятся:
- климактерический период у женщин;
- избыточная масса тела;
- недостаточная физическая активность;
- пожилой возраст;
- наличие вредных привычек;
- чрезмерное потребление поваренной соли, которое может вызывать спазм кровеносных сосудов и задержку жидкости;
- неблагоприятная экологическая обстановка.
Классификация гипертонической болезни
Существует несколько классификаций гипертонической болезни.
Заболевание может принимать доброкачественную (медленно прогрессирующую) или злокачественную (быстро прогрессирующую) форму.
В зависимости от уровня диастолического артериального давления выделяют гипертоническую болезнь легкого (диастолическое артериальное давление меньше 100 мм рт. ст.), умеренного (100–115 мм рт. ст.) и тяжелого (более 115 мм рт. ст.) течения.
В зависимости от уровня повышения артериального давления выделяют три степени гипертонической болезни:
http://zdorovo-zhivi.ru/gipertonicheskaja-bolezn-kratko.html
Лечение артериальной гипертензии
Если кровяное давление часто повышается, это свидетельствует от развитии сердечно-сосудистого заболевания. Лечение артериальной гипертензии должно начинаться с первых дней обнаружения признаков высокого давления.

Что такое артериальная гипертензия? Понятие означает стойкое повышение уровня артериального давления во время систолы сердца (САД) выше 140 мм.рт. ст. и во время диастолы (ДАД) более 90 мм рт.ст.
Это основное патологическое состояние организма, которое создает все необходимые условия для развития нарушений в работе сердечной мышцы и нейроциркуляторных дисфункций.

Термин «Гипертоническая болезнь» впервые был введен советским академиком Ф.Г. Лангом. Значение данного диагноза имеет общее значение с термином, широко использующимся за рубежом, «эссенциальная гипертензия» и означает повышение уровня артериального давления выше нормы без каких-либо явных причин.
Симптомы патологии
Признаки повышенного давления часто не удается зафиксировать, что делает заболевание скрытой угрозой. Стойкая гипертензия проявляется головными болями, усталостью, сдавливанием в затылке и висках, кровотечением из носа, тошнотой.
Классификация артериальной гипертонии:
Пациент должен находиться в положении сидя, с поднятой рукой до уровня сердца, в расслабленном состоянии. Исключается за несколько минут до измерения прием кофе или чая, симпатомиметиков, физическая активность.
На руку накладывается специальная манжета так, что бы нижний ее край был на 2 см выше локтевого сустава. Манжеты бывают разные по размеру! Людям с ожирение необходимо измерять давление только с манжетой 20*42см. или 16*38см.
При помощи специальной резиновой груши нагнетается воздух до тех пор, пока не перестанет регистрироваться пульс на лучевой артерии. Далее медленно спускается воздух. Используя фонендоскоп, нужно зарегистрировать тоны Короткова. Когда слышится первый тон, регистрируется САД, а когда последний – уровень ДАД. Измерение проводят дважды. В дальнейшем давление определяют на той руке, на которой регистрировалось большее.
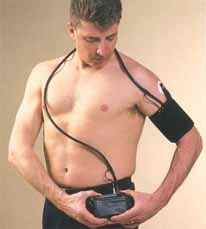
Активно используется самоконтроль артериального давления, который помогает установить динамические изменения уровня давления. Часто в комбинации с ним рекомендуют проводить и СМАД.
СМАД – это суточный мониторинг артериального давления пациента.
Для этого метода используют специальный портативный прибор с манжетой, который пациент носит при себе в течение суток. Прибор постоянно регистрирует изменения АД артериальной крови в русле. Больному рекомендуют вести дневник, записывая свои действия и время приема определенных лекарственных средств во время мониторирования.
Показания к проведению СМАД и СКАД:
Путем использования результатов сфигмограммы и данных измерения давления на плече можно рассчитать уровень центрального АД. Для начала проводится сбор жалоб и анамнеза жизни, заболевания. После чего измеряют рост и массу тела для того, чтобы рассчитать индекс массы тела пациента.
Диагностика патологии
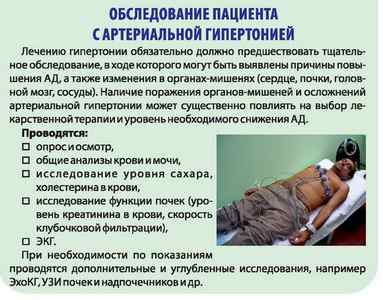
Диагностика артериальной гипертонии самый важный этап в лечении и профилактики хронического заболевания. Вовремя поставленный диагноз может помочь пациенту быстро нормализовать артериальное давление и избежать серьезных осложнений. Также важно обратиться к опытному врачу, который быстро подберет оптимальную схему лечения гипертонии индивидуально.
Необходимые клинико-лабораторные исследования:
Дополнительно назначают:
Клинические рекомендации лечения
Лечение артериальной гипертензии начинается с изменения образа жизни, который повлиял на скачки давления. Больной должен сменить суету на душевный покой и радость от жизни. Пациентам рекомендуется посетить психолога, взять отпуск на работе, выехать на отдых на природу.
Главной целью антигипертензивной терапии является снижение уровня давления артериальной крови до целевых цифр. Целевым считается АД 140/90 мм. рт.ст.
При выборе тактики лечения доктор смотрит на все имеющиеся факторы риска и сопутствующие заболевания, определив ССР. Снижение уровня артериального давления проводят в два этапа, во избежание гипотонии и коллаптоидных состояний. На первом уровне АД снижают на 20% от исходного, а затем уже доходят и до целевых цифр.
Если поставлен диагноз артериальная гипертензия, лечение также подразумевает смену рациона питания. Именно правильное питание помогает быстро восполнить запас полезных витаминов и минералов для сердечно-сосудистой системы.
Немедикаментозные методы борьбы
Человек сам может снизить себе давления, достаточно соблюдать элементарные правила профилактики и вести активный образ жизни.

Медикаментозное лечение

Таблетки от давления должен назначать врач. Самолечение при гипертонии не только малоэффективно, но и может стать причиной развития гипертонического криза.
Виды препаратов от давления:
Существует три группы АК:
— Дигидропиридины (Амлодипин, Нифедипин);
— Фенилалкиламины (Верапамил);
— Бензотиазепины (дилтиазем).
Препараты этого ряда защищают стенку сосудов от наложения тромботических масс, предотвращают возникновение атеросклероза, обеспечивают защитную функцию для почек и головного мозга.
Больной может принимать как 1 назначенный лекарственный препарат, так и осуществлять комбинированное лечение (2-3 препарата).
Существуют другие классы средств против АГ:
Используют комбинации антигипертензивных препаратов, они должны обладать схожими фармакокинетическими свойствами, оказывать ожидаемый эффект. Существуют такие рациональные комбинации лекарственных средств: диуретик и ИАПФ, диуретик и БРА, ИАПФ и антагонисты кальция, диуретик и антагонисты кальция, БРА и антагонисты кальция и другие, на усмотрение лечащего врача.
Если пациент перенес инфаркт миокарда или инсульт рекомендуют принимать аспирин в различных дозах. Также аспирин предупреждает образование атеросклеротических бляшек на стенках сосудов.
Если по лабораторным данным у пациента отмечаются изменения липидограммы – назначают статины.
Лечение гипертонического криза
Гипертонический криз – это внезапное возникновение повышение артериального давления выше 160/120 мм.рт.ст., сопровождающееся определенными клиническими проявлениями. Кризы бывают неосложненными и осложненными (возникает угроза жизни пациента).
Лечение осложненного криза проводится в условиях терапевтического или кардиологического стационарного отделения. Необходимо снизить АД на 25%, но не во всех случаях.
Используются такие препараты:
- Вазодилататоры (нитроглицерин, нитропруссид натрия, эналаприлат);
- Бета-блокаторы (метопролол);
- Ганглиоблокирующие вещества;
- Мочегонные препараты;
- Нейролептики.
Неосложненный криз купируется быстрее, используются пероральные антигипертензивные средства (каптоприл, клонидин, моксонидин, нифедипин и др.).
Профилактика
В период обострения болезни важно исключить из рациона питания соленые-острые продукты, алкоголь. Больше уделять времени отдыху, избегая тяжелых умственных и физических нагрузок.
Лечение артериальной гипертензии подбирается для каждого индивидуально. Учитывается режим дня и питания пациента, характер телосложения и многие другие факторы. Прием препаратов расписывается детально и разъясняется лечащим врачом. Крайне важно, что бы пациент понимал важность лечения и выполнял все рекомендации доктора.
Автор статьи Иванова Светлана Анатольевна, врач-терапевт