Электронная библиотека ДВГМУ
Аспирин при ибс
АСПИРИН ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА: ЗАЧЕМ,КОГДА,СКОЛЬКО?
Тромбоциты играют ключевую роль в возникновении нестабильной стенокардии, острого инфаркта миокарда и внезапной смерти. В связи с этим особую актуальность приобретает антиагрегантная терапия при ишемической болезни сердца. Аспирин в качестве антиагреганта начал применяться с 60-х годов нашего столетия, однако только с открытием простациклии-тромбоксановой системы стал известен механизм его антиагрегационного действия. Аспирин является ингибитором циклооксигеназного пути метаболизма арахидоновой кислоты, причем средние терапевтические дозы подавляют как синтез проагреганта и вазоконстриктора тромбоксана А2 (ТХА2), так и (что является крайне нежелательным) образование антиагреганта и вазодилататора простациклина сосудистой стенкой. Низкие дозы аспирина необратимо ингибируют тромбоксансинтетазу тромбоцитов, практически не подавляя сосудистую циклооксигеназу. До настоящего времени не утихают споры об оптимальной дозе, длительности применения аспирина с целью первичной и вторичной профилактики ИБС, а также при лечении острых коронарных синдромов. Многочисленные многоцентровые исследования по применению аспирина при ИБС часто терпели неудачу, что можно объяснить с точки зрения подавления применяемыми дозами препарата синтеза как ТХА2, так и ПГI 2, а в условиях коронарного атеросклероза, при котором наблюдается сдвиг соотношения TXA2 / ПГI2. влево, это может приводить к еще большему преобладанию TXA2. 6-летнее исследование, проведенное среди здоровых мужчин-врачей, получавших аспирин в дозе 500 мг/сутки, хоть и выявило снижение смертности от сосудистых заболеваний на 10%, однако влияние препарата на частоту возникновения инфаркта миокарда было не столь выражено. J.F. Manson el al. сообщают о результатах применения аспирина в дозе 325 мг через день 11037 врачам на протяжении 60,2 месяцев. Исследователи отметили снижение риска развития инфаркта миокарда по сравнению с контрольной группой на 44%. Вместе с тем не отмечалось влияния аспирина на частоту возникновения стенокардии. Тем не менее, препарат в дозе 325 мг через день был официально рекомендован в США как средство первичной и вторичной профилактики ИБС.
Издание: Вестник новых медицинских технологий
Год издания: 1999
Объем: 4с.
Дополнительная информация: 1999.-N 3.-С.103-106
Просмотров: 1342
http://www.fesmu.ru/elib/Article.aspx?id=39525
Аспирин и первичная профилактика ишемической болезни сердца Текст научной статьи по специальности «Медицина и здравоохранение»
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Лагута П.С.,
Текст научной работы на тему «Аспирин и первичная профилактика ишемической болезни сердца»
41. Weidinann I\’. Metabolic profile ofindapamide sustained-release in patients it>itb hyperteiision. Drug sajeti- 2001; 24: 1155-65.
42. YusufS. Gerstein H, HoogwerfSE et a!. Ramipril and the dei vlopment of diabetes.JAMA 2001:286: lH 145 мм рт. ст. (-(>\»,.). На основании данных ТРТ был сделан вывод о том. ч то на:«пачснпс лепирпш при первичной профилактике предпочтительнее непрямых антикоагулянтов в связи с отсутствием значимых преимуществ последних в снижении числа коронарных событий перед аспирином, а также в более высоком риске кровотечений. Кроме того, при приеме непрямых антпкоагуляитов требуется постоянный контроль значений MHO. Такая терапия, однако, возможна у пациентов с высоким риском сосудистых событии. при » том pew ).iei |дуемый уровень MHO составляет -1.5\».,
Исследование НОТ было посвящено изучению эффективности н безопасности применения аспирина у больных АГ в условиях подобранной гипотензивной терапии |1)|. В исследование включены более 19 ООО больных с АГ со значениями диастолического АД от 100 до 115 мм рт. ст. в возрасте от 50 до 80 лет, которым проводили терапию фелодипином и при необходимости другими гипотензивными препаратами. Больные были случайным образом распределены на три группы с целевыми показателями диастолического АД \’
Специальная оболочка защищает
слизистую желудка от воздействия ацетилсалициловой кислоты
Рег.удостоверение П №014880/01-2003
1*4*7 Bayer HealthCare
листом смертности на 44%, а всех сердечно-сосудистых событий (сердечно-сосудистая смерть, нефатальные ИМ и инсульты, преходящее нарушение мозгового кровообращения, стабильная стенокардия, периферический атеросклероз) — на 23%.
В 2002 г. были опубликованы результаты метаанализа всех пяти контролируемых исследований по первичной профилактике сердечно-сосудистых событий, в который были включены около 60 ООО пациентов [ 111. Показано, что назначение аспирина достоверно снижает риск развития первого ИМ на 32%, а общее число сосудистых событий — на 15%. Не было обнаружено статистически значимого влияния аспирина на общую смертность и общее число инсультов, однако их количество было незначительным в каждом из объединенных в ме-таанализ исследований. Частота геморрагических инсультов и желудочно-кишечных кровотечений у пациентов, получавших аспирин, была выше в 1.4 и 1,7 раза соответственно. Результаты метаанализа исследований, посвященных первичной профилактике, позволили установить, что назначение аспирина дает возможность избежать от 6 до 20 инфарктов миокарда у 1000 пациентов с 5% риском развития сосудистых событий в течение 5 лет. но в то же время может вызвать от 0 до 2 геморрагических инсультов и от 2 до 4 желудочно-кишечных кровотечений. В то же время у лиц с 1 % риском сосудистых осложнений в течение 5 лет назначение аспирина позволяет избежать всего от 1 до 4 случаев т 1фаркта миокарда, при аналогичном риске возникновения геморрагических инсультов и желудочно-кишечных кровотечений.
Если данные о положительном влиянии аспирина на клинические исходы сердечно-сосудистых заболеваний при их вторичной профилактике были подтверждены в одинаковой степени для мужчин и женщин, то этого нельзя сказать о результатах исследований по первичной профилактике. До настоящего времени не было получено убедительных доказательств пользы от применения аспирина при первичной профилактике у женщин. В большинстве исследований по первичной профилактике принимали участие мужчины и только в два из них (НОТ и РРР) включены женщины. В исследовании НОТ положительный эффект аспирина по снижению числа сердечно-сосудистых событий был отмечен только у мужчин, вто время как преимущества назначения аспирина у женщин не выявлены. В РРР эффективность применения аспирина была равноценной у мужчин и женщин, однако данное исследование было досрочно завершено. В начале 80-х годов было организовано крупное проспективное исследование Nurses Health Study, в котором аспирин назначали женщинам-медсестрам без предшествующего анамнеза ИБС, инсульта или онкологического заболевания 112|. В исследовании, продолжавшемся в течение 6 лет, участвовали 87 678 женщин в возрасте от 34 до 65 лет, которые принимали аспиршi в различных дозах. Риск развития нефатального ИМ и коронарной смерти у женщин, регулярно принимавших от 1 до 6 таблеток аспирина в неделю, достоверно снизился на 25%. Кроме того, наблюдали тенденцию к уменьшению смерти от сосудистых причин и числа основных сосудистых осложнений (-11 и I 5% соответственно). Не было отмечено эффекта аспирина на частоту развития инсульта. Интересно отметить, что положительное влияние аспирина не было выраженным у женщин моложе 50 лет — соотношение количества ИМ среди получавших и не получавших аспирин составило 22 и 23 на 100 тыс. пациентов в год. В то же время в более \»старших\» возрастных группах эффективность аспирина была существенно выше. Среди женщин от 50 до 54 лет частота ИМ у принимавших и не принимавших аспирин составила 62 и 121, а в группе от 55 лет и выше — 1 12 и 165 на 100 тыс. пациентов в год соответственно. Положительный эффект аспирина не наблюдали у женщин, принимавших более 6 таблеток аспирина в неделю. К недо-
статкам данного исследования относится то, что на его результаты могли оказать влияние различные факторы, которые не были учтены при проспективном наблюдении.
Совсем недавно завершилось крупное рандомизированное исследование Women\’s Health Study, результаты которого позволили несколько по-новому оценить возможности первичной профилактики сосудистых событий у женщин [13]. В исследовании участвовали почти 40 000 здоровых женщин в возрасте 45 лет и старше, которым назначали аспирин в дозе 100 мг через день или плацебо на протяжении 10 лет наблюдения. У принимавших аспирин отмечено недостоверное снижение риска комбинированной первичной конечной точки (нефатальные ИМ и инсульт, смерть от сердечно-сосудистых причин) -9%,/?=0,13- В то же время важно указать, что назначение аспирина привело к снижению риска развития первого инсульта на 17%,/>=(),04 (в основном за счет ишемического — 24%, />=0,009), а транзиториых ишсмических атак на 22%,/>=0,01. При этом не выявлено значимого увеличения числа геморрагических инсультов. Частота желудочно-кишечных кровотечений в группе аспирина была выше, чем в плацебо — 4,6 и 3,8% соответственно. Аспирин не влиял на риск фатального и нефатального ИМ, а также на смерть от сердечно-сосудистых причин в целом по группе получавших аспирин. Однако, как и в Nurses Health Study, эффективность аспирина была существенно выше в \»старшей\» возрастной группе. Применение аспирина у женщин старше 65 лет привело к статистически значимому снижению риска основных сердечно-сосудистых событий на 26%, ишемического инсульта на 30%, ИМ на 34%. Интересно отметить, что подгруппа лиц старше 65 лет составляла около 10% от принявших участие в исследовании женщин (п=4097), но на ее долю приходилось не менее трети всех сосудистых событий. Учитывая то, что большинство женщин в Women\’s Health Study были достаточно молодого возраста с низким риском развития ИМ, можно предполагать, что именно с этим связано отсутствие значимого снижения данного показателя в отличие от исследования Nurses Health Study.
Назначение аспирина у женщин старше 65 лет позволило избежать развития 44 ИМ, инсультов и случаев смерти от сердечно-сосудистых причин (/>=0,008), но в то же время вызвало 16 желудочно-кишечных кровотечений, потребовавших гемотрансфузии (/>=0,05). Эти данные еще раз подчеркивают необходимость тщательного анализа пользы и риска при применении аспирина с целью первичной профилактики сердечно-сосудистых заболеваний.
При метаанализе данных пяти ранее проведенных контролируемых исследований по первичной профилактике сердечно-сосудистых событий [6-10] и результатов Women\’s Health Study отмечено, что аспирин достоверно снижает риск разви тия ИМ на 24% и не влияет на общее число инсультов [13]. Отдельный анализ результатов первичной профилактики у женщин (данные исследований НОТ, РРР, Women\’s Health Study) показал, что прием аспирина приводит к достоверному 19% снижению риска инсульта, при отсутствии влияния на частоту ИМ. Вместе с тем у мужчин назначение аспирина сопровождается снижением риска ИМ на 32%, при незначительном увеличении риска инсульта. Различия в снижении риска ИМ и инсульта на фоне приема аспирина между мужчинами и женщинами, поданным метаанализа, были достоверными и составляли 0,01 и 0,05 соответственно. Эти результаты согласуются сданными эпидемиологических исследований, в которых установлено, что соотношение перенесенных инсультов к ИМ у женщин выше, чем у мужчин. В среднем развитие первого ИМ у женщин происходит на 10 лет позже, чем у мужчин. Инсульт является одной из основных причин смерчи и приобретенной нетрудоспособности в большинстве развитых стран, что также связано с увеличением в
Артериальная гппертепзня Том 1 I N\»2
ww w.co nsi 1 i u m — m ed i cut n .со m
них средней продолжительности жизни. Высокий уровень заболеваемости и смертности от инсульта является актуальной проблемой первичной профилактики данного состояния, особенно у женщин. Значимость исследования Women\’s Health Study заключается именно в том, что впервые при первичной профилактике сердечно-сосудистых заболеваний был продемонстрирован положительный клинический эффект аспирина в снижении риска развития инсульта у женщин.
На основании имеющихся результатов исследований по первичной профилактике Европейское общество кардиологов рекомендовало прием аспирина пациентам, у которых ежегодный риск развития коронарных событий составляет 1,5% и более 114]. Назначение аспирина лицам с риском развития ИБС
Свидетельство о регистрации СМИ Эл № ФС77-52970
http://cyberleninka.ru/article/n/aspirin-i-pervichnaya-profilaktika-ishemicheskoy-bolezni-serdtsa
Роль ацетилсалициловой кислоты в лечении ишемической болезни сердца
Автор: Оганезова Л.Г. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва)
Для цитирования: Оганезова Л.Г. Роль ацетилсалициловой кислоты в лечении ишемической болезни сердца // РМЖ. 2014. №2. С. 166
Сердечно-сосудистые заболевания (ССЗ) являются ведущей проблемой здравоохранения, с ними связана половина всех смертей в Российской Федерации. В нашей стране, начиная с 2004 г., отмечается положительная тенденция к снижению смертности от ССЗ, однако ее уровень остается в разы выше, чем в развитых странах мира [1, 2]. Ведущее место в смертности от ССЗ занимает ишемическая болезнь сердца (ИБС), в связи с чем лечение больных ИБС имеет большое значение как для медицины, так и для общества в целом.
Стратегия лечения больных с острыми и хроническими формами ИБС включает в себя применение оптимальной медикаментозной терапии (ОМТ) и использование инвазивных методов лечения. При этом, в случае острых форм ИБС, таких как инфаркт миокарда (ИМ), предпочтение отдается инвазивной тактике лечения на фоне применения ОМТ, а при хронических формах ИБС в большинстве случаев целесообразно использование ОМТ [3, 4]. Современная ОМТ ИБС включает в себя использование следующих классов препаратов:
- антитромбоцитарные;
- липидснижающие (статины и др.);
- ингибиторы ангиотензинпревращающего фермента (иАПФ);
- антиангинальные препараты (?-блокаторы, антагонисты кальция, нитраты, ивабрадин – ингибитор If-тока клеток синусового узла, активатор калиевых каналов – препарат никорандил и миокардиальный цитопротектор триметазидин).
Рассмотрим подробнее показания к применению антитромбоцитарного препарата – ацетилсалициловой кислоты (АСК) и особенности лечения больных с острыми и хроническими формами ИБС при помощи данного препарата. Применение АСК направлено на одно из важнейших патогенетических звеньев ИБС – лечение и профилактику атеротромбоза. Атеротромбоз развивается вследствие повреждения поверхности атеросклеротической бляшки, что приводит к развитию тромбоза на ее поверхности, полностью или частично суживающего просвет артерии. Ключевую роль в этом процессе играют тромбоциты, которые вступают в контакт с субэндотелиальным слоем. Взаимодействие тромбоцитов с коллагеном и субэндотелиальным фактором Виллебранда вызывает их адгезию к сосудистой стенке в месте повреждения эндотелия. Связывание фактора Виллебранда с гликопротеиновыми рецепторами Ib-мембраны тромбоцита сопровождается формированием сигнала, который передается внутрь клетки и вызывает экспрессию на мембране тромбоцита гликопротеиновых рецепторов IIb/IIIa. Агонистами активации тромбоцитов являются коллаген субэндотелиального матрикса, тромбин, тромбоксан А2, аденозиндифосфат, серотонин, норадреналин. Активированные гликопротеиновые рецепторы IIb/IIIa имеют повышенное сродство к молекулам адгезивных белков (фибриноген, фибронектин, фактор Виллебранда), которые образуют белковые мостики между клетками, в результате чего формируется тромбоцитарный агрегат. В активированном тромбоците увеличивается содержание ионов кальция, что потенциирует секрецию АДФ, серотонина и образование тромбоксана А2. Высвобождение этих соединений из гранул активированных тромбоцитов приводит к активации других клеток и вовлечению их в процесс формирования первичного тромбоцитарного, или «белого», тромба. АСК блокирует активацию тромбоцитов за счет ингибирования циклооксигеназы-1 (ЦОГ-1), в результате нарушается трансформация арахидоновой кислоты в простагландин H2, из которого в свою очередь не образуется тромбоксан А2.
Существуют и другие механизмы действия АСК, которыми она отличается от остальных антиагрегантных препаратов. АСК оказывает ингибирующее влияние на образование фибрина через подавление образования тромбина (FII > FIIa) и функционального состояния фибриногена – FI (блокирует лизин в молекулах фибриногена). Одновременно АСК способна активировать фибринолиз через высвобождение активаторов плазминогена с «разрыхлением» волокон фибрина [5]. Полное подавление продукции тромбоксана достигается при постоянном длительном приеме АСК в дозах >=75 мг/сут. Таким образом, у большинства больных стабильной ИБС предпочтительнее назначение низких доз АСК, которые уменьшают риски геморрагических осложнений [6]. Важно помнить о том, что повреждающее действие АСК на ЖКТ возрастает по мере увеличения дозы препарата.
В 1898 г. Феликс Хоффман впервые при ацетилировании салициловой кислоты синтезировал АСК. Год спустя АСК была зарегистрирована как коммерческий препарат аспирин. Менее чем через 100 лет Джон Вейн стал автором фундаментальных исследований простациклина и тромбоксана и механизма действия АСК, а в 1971 г. он первым описал ингибирование АСК фермента ЦОГ и предотвращение образования простагландинов и тромбоксана А2 [7, 8]. Впоследствии он предположил, что препараты АСК можно применять для профилактики тромбообразования. В 1982 г. «за открытия, касающиеся простагландинов и сходных биологически активных веществ» Вейн получил Нобелевскую премию по физиологии и медицине совместно с Бергстремом и Самуэльсоном. С начала 80-х годов прошлого века АСК стала активно применяться для лечения острого коронарного синдрома и стабильной стенокардии. На российском рынке давно и успешно зарекомендовал себя препарат АСК Тромбо АСС – таблетки, покрытые кишечнорастворимой пленочной оболочкой 50 мг и 100 мг.
Согласно современным рекомендациям, все больные ИБС при отсутствии противопоказаний должны принимать препараты АСК в дозе 75–150 мг/сут независимо от наличия кардиальных симптомов [6, 9]. Доказательная база пользы применения АСК обширна и насчитывает сотни исследований. Так, по результатам метаанализа 287 рандомизированных клинических исследований, включивших в себя порядка 135 тыс. пациентов, было показано, что при назначении АСК достигалось 25% снижение риска развития сердечно-сосудистых осложнений, таких как нефатальный ИМ и мозговой инсульт. Также было убедительно показано, что применение высоких доз АСК (500–1500 мг) не имеет преимуществ в плане терапевтической эффективности перед средними (160–325 мг) и низкими (75–150 мг) дозами. Подобные результаты определили оптимальную дозу АСК для длительной профилактики сердечно-сосудистых осложнений у пациентов с их высоким риском в пределах 75–150 мг/сут [10, 11]. При вторичной профилактике атеросклероза назначение АСК при отсутствии противопоказаний показано всем больным с высоким риском сердечно-сосудистых осложнений – это пациенты с острым коронарным синдромом, стабильной стенокардией и атеросклеротическим поражением артерий нижних конечностей. В исследовании US-American Physicians Health Study прием АСК у пациентов со стабильной стенокардией привел к снижению количества первичных инфарктов миокарда на 87% (p

31.01.2014 Аортальный стеноз
Ряд исследований свидетельствуют о взаимосвязи ожирения с развитием целого ряда неинфекцио.
Аспирин при ишемической болезни сердца
В современные схемы лечения ишемической болезни сердца (ИБС) обязательно включена ацетилсалициловая кислота или ее налоги – аспирин, аспекард, кардиомагнил.
Зачем прописывают аспирин при болезнях сердца?
Многие недоумевают по этому поводу – зачем нужен аспирин при болезнях сердца? Он снижает высокую температуру и в какой-то мере устраняет боль. Но в чем выражается его действие на больное сердце?
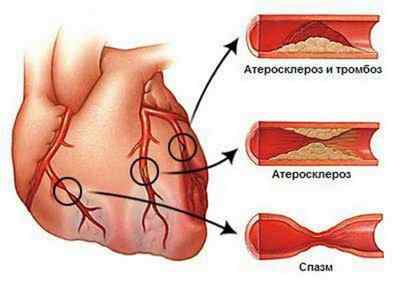
Суть в том, что в основе ишемии сердца лежит нарушение кровотока по коронарным артериям, питающим сердечную мышцу (миокард). В результате миокард получает недостаточное количество кислорода, что приводит к стенокардии, а в отдельных случаях – к инфаркту. И ведущую роль в этом играет не спазм коронарных артерий, как думают некоторые, а атеросклероз.
Правда, даже атеросклероз сам по себе не способен привести к тяжелым формам ишемии. Но в сочетании с тромбозом он становится главным виновником приступов стенокардии, инфарктов миокарда и мозговых инсультов.
Откуда берутся тромбы в сосудах? Формирование атеросклеротических бляшек сопровождается повреждением эндотелия – внутренней сосудистой оболочки. На поврежденный эндотелиальный участок как магнитом притягиваются тромбоциты крови. Кроме того, бляшки в сосудах способствуют турбулентности (завихрениям) протекающей крови. А турбулентность, в свою очередь, повышает вязкость, и это дополнительный фактор, приводящий к образованию тромбов.
Препараты аспирина препятствуют склеиванию тромбоцитов, и тем самым устраняют тромбообразование. По мнению некоторых специалистов, аспирин способен растворять даже готовый тромб. Хотя данная точка зрения официально не подтверждена.
Препараты на основе ацетилсалициловой кислоты (их называют салицилатами) показаны для профилактики и устранения приступов стенокардии в составе комплексной терапии. Используют их и при развившемся инфаркте миокарда. Доказано, что постоянный прием этих средств полностью или частично устраняет такие симптомы ишемической болезни сердца как загрудинная боль, сердцебиение, одышка.
В этой связи рекомендован профилактический прием салицилатов, в частности, кардиомагнила, мужчинам старше 40 и женщинам старше 50 лет. Однако у этих лекарств существуют побочные эффекты.
Во-первых, разжижая кровь, они повышают риск кровотечений. Поэтому при наличии язвенной болезни, эпизодов кровотечения из желудка и кишечника, миомах матки, дисменорее, врожденной патологии свертывающей системы крови салицилаты категорически противопоказаны. Если язвенная болезнь ничем не заявляла о себе, это не значит, что ее нет: немые язвы – явление распространенное. Поэтому, приступая к лечению этими препаратами, лучше перестраховаться и сделать фиброгастродуоденоскопию.
Во-вторых, салицилаты нельзя принимать при болезнях печени, печеночной недостаточности.
И, в-третьих, постоянный прием аспирина может спровоцировать бронхоспазм. Поэтому при бронхиальной астме эти лекарства тоже крайне нежелательны.
Лечение ИБС в сети клиник Ниармедик
Однако стоит помнить, что одними салицилатами ишемическую болезнь сердца не вылечить. Нужны другие препараты: нитраты, кардиопротекторы, гипотензивные средства, снижающие артериальное давление. Комплексное лечение с применением этих и других средств проводится в сети клиник Ниармедик. Современные лечебные методики, используемые в Ниармедик, позволили существенно снизить риск осложнений ИБС.
http://www.vitaminov.net/rus-prochee-0-0-25300.html
Эффективные препараты для лечения ИБС
Ишемическая болезнь сердца (ИБС) — заболевание, развивающееся на фоне недостаточного снабжения сердечной мышцы (миокарда) кислородом.
Сужение просвета и атеросклероз коронарных артерий, нарушают процесс циркуляции крови, что и является причиной кислородного голодания сердца. В этой статье мы рассмотрим, как проходит лечение ИБС, препараты какого типа используются и какую роль они играют.
Формы течения ИБС
- скрытая (бессимптомная);
- стенокардическая;
- аритмическая.
Основные методы лечения ИБС
- медикаментозное (лечение ИБС препаратами);
- не медикаментозное (хирургическое лечение);
- устранение факторов риска, способствующих развитию заболевания.
Медикаментозное лечение ИБС — общие принципы
Комплексное медикаментозное лечение ИБС направлено на приостановку развития патологии, смягчение негативной симптоматики, повышение длительности и качества жизни пациента.
Препараты при ишемии сердца назначаются кардиологом.
В качестве препаратов для лечения ИБС, улучшающих прогноз:
- антиагреганты — блокируют образование тромбов в сосудах;
- статины — способствуют снижению уровня холестерина в крови;
- блокаторы ренин-ангиотензин-альдостероновой системы — предотвращают повышение артериального давления.
Лекарства при ишемии сердца для снятия симптомов:
- бета-адреноблокаторы;
- ингибиторы синусового узла;
- антагонисты кальция;
- активаторы калиевых каналов;
- нитраты;
- антигипертензивные препараты.
Препараты для лечения ИБС не панацея: выздоровление невозможно без соблюдения диеты, разумной физической активности, нормализации режима сна, отказа от сигарет и других вредных привычек.
Антиагреганты
Антитромбоцитные препараты (антиагреганты) — класс лекарственных препаратов, разжижающих кровь (воздействующих на сворачиваемость). Они предотвращают объединение (агрегацию) тромбоцитов или эритроцитов, снижают риск образования тромбов. Антиагреганты для лечения ИБС — важная составляющая комплексного лечения заболевания.
- Аспирин (ацетилсалициловая кислота) — при отсутствии противопоказаний (язвы желудка, заболеваний кроветворной системы) является основным средством профилактики тромбоза. Аспирин эффективен при ИБС, имеет сбалансированное сочетание полезных свойств и побочных эффектов, отличается бюджетной стоимостью.
- Клопидогрел — лекарство аналогичного действия, которое назначается при непереносимости больными аспирина.
- Варфарин — оказывает более интенсивное воздействие, способствует растворению тромбов, поддерживает уровень сворачиваемости крови. Варфарин для лечения ИБС назначают после всестороннего обследования при регулярном мониторинге крови на показатель МНО (может вызывать кровотечение).
Гиполипидемические препараты (статины)
Статины, активно понижающие уровень холестерина в крови, в комплексе со специальной диетой — это обязательный элемент терапии ИБС. Гиполипидемические средства для лечения ишемической болезни сердца эффективны в случае постоянного приема:
Сужение коронарных артерий при ИБС
Блокаторы ренин-ангиотензин-альдостероновой системы
Перечень способов лечения заболевания обязательно включает таблетки от ишемии сердца, нормализующие артериальное давление. Его повышение негативно влияет на состояние коронарных сосудов. Возможный результат — прогрессирование ИБС, риск развития инсульта, а также хронической формы сердечной недостаточности.
Препараты этой группы принимают строго под наблюдением врача в длительном периоде.
Ингибиторы АПФ — выступают в роли блокаторов деятельности фермента ангиотензин-2, который и является причиной повышения артериального давления. Выявлено отрицательное воздействие фермента на сердечные ткани и кровеносные сосуды. Положительная динамика отмечается при применении следующих препаратов, относящихся группе АПФ:
Лечение ИБС препаратами БРА (блокаторами рецепторов ангиотензина-II):
- Лозартан (Лозап, Козаар, Лориста);
- Кандесартан (Атаканд);
- Телмисартан (Микардис).
Группы препаратов для симптоматического лечения ИБС
В составе комплекса терапевтических мер назначают препараты от ишемии сердца, купирующие симптоматику заболевания. У больных с риском неблагоприятного течения заболевания, рассмотренные в статье препараты назначают при ишемии сердца в/в (внутривенно).
Бета-адреноблокаторы
Бета-адреноблокаторы (БАБ) — центральная группа препаратов, способствующих улучшению работы сердца. Их действие направлено на снижение частоты сердечных сокращений, и урегулирование среднесуточных показателей кровяного давления. Показаны к применению при аритмиях — как ингибиторы рецепторов гормонов стресса. Бета-адреноблокаторы устраняют симптомы стенокардии и рекомендованы к приему пациентам, которые перенесли инфаркт миокарда. Список таких препаратов для лечения ИБС, как БАБ включает:
Антагонисты кальция
Антагонисты кальция — средства, предотвращающие приступы стенокардии. Целесообразность их применения сопоставима с бета-адреноблокаторами: способствуют уменьшению числа сердечных сокращений, нивелируют проявление аритмии, понижают число сокращений миокарда. Эффективны в применении для профилактики ИБС, а также при вазоспастической форме стенокардии. Также можно ознакомится со списком препаратов для лечения мерцательной аритмии.
Самые эффективные лекарства от ишемии сердца:
Нитраты и нитратоподобные средства
Купируют приступы стенокардии и предотвращают осложнения при острой ишемии миокарда. Нитраты снимают болевые ощущения, расширяют коронарные артерии, уменьшают приток крови к сердцу, что уменьшает его потребность в кислороде.
Препараты при ишемии сердца (нитраты):
- Нитроглицерин (Нитроминт) — ингаляции или по язык;
- Нитроглицерин в форме мази, дисков или пластырей;
- Изосорбида динитрат (Изосорбида динитрат длительного действия);
- Изосорбида мононитрат (Изосорбида мононитрат длительного действия);
- Мононитрат (Моночинкве);
- Молсидомин (молсидомин пролонгированного действия) — назначают при непереносимости нитратов.
Ингибитор синусового узла
Ингибитор синусового узла (Ивабрадин) — снижает частоту сокращений сердца, но не оказывает влияние на сократимость миокарда и показатели кровяного давления. Ивабрадин эффективен, когда лечат стабильную синусовую стенокардию при непереносимости бета-блокаторов. В некоторых случаях прием ивабрадина в комплексе с бета-блокаторами благотворно сказывается на прогнозе заболевания.
Активатор калиевых каналов
Активатор калиевых каналов — Никорандил (препарат антиишемичесого воздействия). Лекарственное средство расширяет коронарные сосуды и противодействует оседанию тромбоцитов на стенках артерий (образованию атеросклеротических бляшек). Действие Никорандила не сказывается на количестве сердечных сокращений, показателях артериального давления. Препарат показан при лечении микроваскулярной стенокардии, предотвращает и купирует приступы заболевания.
Антигипертензивные препараты

Антигипертензивные препараты — лекарственные средства, обладающие свойством понижать повышенное артериальное давление. В эту группу входят медикаменты, относящиеся к разным фармакологическим классам, и различные по механизму воздействия.
К антигипертензивным препаратам при ишемической болезни относятся диуретики. Диуретики (мочегонные) — в небольших дозировках снижают давление, при более значительных дозировках выводят из организма избыточную жидкость. К диуретикам относятся:
Понижению кровяного давления способствуют ранее описанные бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента):
Лечение вазоспастической формы стенокардии
Вазоспастическая форма стенокардии — это особая форма заболевания с характерными болезненными ощущениями и дискомфортом в области загрудины, даже в спокойном состоянии. Причиной служат спастические патологии сосудов, снабжающих сердечную мышцу, сужение просвета правой коронарной артерии, затрудненное поступление крови к миокарду.
В качестве профилактики приступов рекомендованы антагонисты кальция, в период обострения — Нитроглицерин и нитраты пролонгированного действия. Иногда, показано комбинирование препаратов-антагонистов кальция с небольшими дозами бета-адреноблокаторов. Кроме того, следует избегать таких неблагоприятных факторов, как стресс, курение, переохлаждение.
Сосуды сердца во время приступа стенокардии
Лечение микрососудистой стенокардии
Симптомы заболевания проявляются характерными при стенокардии болевыми ощущениями за грудиной без изменений в коронарных сосудах. К числу пациентов с таким диагнозом относятся больные сахарным диабетом, либо страдающие артериальной гипертензией. При патологических изменениях в микрососудах сердца прописывают прием:
- статинов;
- антиагрегантов;
- ингибиторов АПФ;
- ранолазина.
Для снятия болевых ощущений рекомендованы:
- бета-блокаторы;
- антагонисты кальция;
- нитраты длительного воздействия.
Препараты первой помощи
Оказание первой помощи при ИБС заключается в снятии или купировании болевого синдрома.
Действия и препараты для оказания первой помощи при ИБС:
При проявлении симптомов ИБС желательно принять препараты калия (Панангин и аналоги).
Полезное видео
О причинах возникновения ишемической болезни сердца и современных методах диагностики и лечения узнайте из следующего видео:
http://cardiolog.online/serdce/ibs/preparaty-pri-ishemii.html
Ацетилсалициловая кислота — Аспирин

Свойства Аспирина
Показания к применению в медицине
Противопоказания
Аспирин противопоказан при гемофилии и склонности к кровотечениям, при непереносимости салицилата.
Поскольку ацетилсалициловая кислота влияет на слизистые желудка и двенадцатиперстной кишки, раздражая их, людям, страдающим язвенной болезнью, гастритом, диабетом следует принимать препарат только по показаниям врача, после еды, запивая молоком.
Также с осторожностью препарат применяют (только по назначению и под наблюдением врача):
- при астме и бронхоспазме;
- одновременно с антикоагулянтами;
- при заболеваниях почек;
- при сахарном диабете;
- при подагре;
- при беременности и кормлении грудью;
Побочные действия
Дозировка Аспирина
Рекомендуемая суточная доза для взрослых составляет 300 мг, разделённая на 3 приёма по 100 мг. При ишемической болезни сердца, например после коронарной ангиопластики или аортокоронарного шунтирования применяют меньшие дозы, от 81 мг до 100 мг в день. Применять препарат следует после еды, запивая водой. Курс лечения зависит от причины назначения, это может быть одноразовый прием при головной боли или длительное применение при ИБС.
http://www.internov.net/2016/02/aspirin.html
Ишемическая болезнь сердца и роль ацетилсалициловой кислоты в её терапии
Самыми распространёнными патологическими состояниями в мире являются сердечно-сосудистые заболевания (ССЗ).
Статистические данные
Половина всех смертельных исходов в РФ связана именно с данной категорией болезней. Причём тенденции к снижению этой патологии не отмечается. Смертность поддерживается за счёт ишемической болезни сердца (ИБС), поэтому правильное и своевременное лечение ИБС имеет большое значение, как для пациента, так и для всего общества
Тенденции и схемы лечения
Терапия ИБС в острой или хронической стадии чаще всего имеет консервативный характер. Для этого используются необходимые медикаменты, а также неинвазивные методики. Стоит отметить, что на данный момент при остром инфаркте миокарда, как острой форме ИБС, стоит отдавать предпочтение инвазивным терапевтическим методикам, которые будут подкрепляться консервативной терапией.
На современном этапе развития медицины медикаментозное лечение ИБС представлено:
- антитромбоцитарными препаратами;
- ингибиторами АПФ;
- липидснижающими препаратами;
- антиангинальными лекарственными средствами.
Использование ацетилсалициловой кислоты при ИБС
В даннйо статье мы расскажем, от чего помогает ацетилсалициловая кислота. Ацетилсалициловая кислота (АСК) служит антитромбическим средством, поэтому и является одним из важнейших препаратов, который воздействует на основное звено патогенеза ИБС – атеротромбоз.
Атеротромбоз
Развивается данное патологическое состояние из-за повреждения сосудистой стенки и атеросклеротической бляшки, на которой последняя расположена. На поверхности повреждения формируется тромб, способствующий снижению артериального просвета. Тромбоциты прикрепляются к месту повреждения, накапливаясь в нём. Коллаген, который выходит из повреждённой стенки является активатором тромбоцитов. Между тромбоцитами происходит формирование белковых мостиков. С их помощью происходит образование собственно тромба.
АСК является ингибитором активности тромбоцитов за счёт того, что тормозит деятельность циклооксигеназы-1. Этот фермент в ходе некоторых превращений с участием арахидоновой кислоты образует тромбоксан А2.
Кроме того, АСК способна активизировать фибринолиз. Если АСК принимать длительно, происходит прекращение выработки тромбоксана. Для этого АСК используется у пациентов с ИБС в низких дозировках, при которых снижается вероятность осложнений геморрагического характера. При увеличении дозировки лекарственного препарата происходит увеличение нагрузки на желудочно-кишечный тракт (ЖКТ) с риском развития желудочно-кишечных кровотечений.

Немного истории
Феликс Хоффман в 1898 году впервые синтезировал АСК, а спустя год она была запущена в широкую продажу под названием Аспирин. Таким образом, ацетилсалициловая кислота это Аспирин. Спустя почти сто лет Джон Вейн доказал способность АСК угнетать активность тромбоцитов. Через некоторое время им же предложено было использовать АСК в качестве препарата препятствующего тромбообразованию при ИБС.
Вейн получил в 1982 году Нобелевскую премию по физиологии в медицине за своё эпохальное и полезное открытие.
Теперь острый коронарный синдром не обходился в лечении без АСК.
Рекомендации по применению АСК
На данный момент определено, что каждый пациент, который страдает различными формами ИБС, должен принимать препараты АСК в дозировке от 75 до 150 мг в сутки, при этом приём препарата не зависит от наличия сердечной симптоматики.
Доказательная база АСК
На сегодняшний день собрана обширная доказательная база по результатам более 280 клинических рандомизированных исследований. В этих исследованиях приняли участие около 135 тысяч пациентов. У подавляющего большинства больных приём АСК ознаменовывался снижением развития сердечно-сосудистых осложнений на 25%. Из этих осложнений можно выделить мозговой инсульт и нефатальный инфаркт миокарда (ИМ).
Исследования также показали, что высокие дозы АСК не могут быть использованы, поскольку не имеют никаких преимуществ перед назначением препарата в низких и средних дозировках. Таким образом, были определены оптимальные доза АСК, которые составили 75-150 мг в сутки.
Если нет противопоказаний АСК назначается всем пациентам для профилактики атеросклероза, у которых повышен риск сердечно-сосудистых осложнений:
- острый коронарный синдром;
- атеросклероз артерий нижних конечностей;
- стабильная стенокардия.
Примеры результатов исследований
В исследовании, проводившемся в США, применение АСК снизило количество первичных инфарктов миокарда почти на 90% у пациентов со стабильной стенокардией. У тех больных, которые не страдали стабильной стенокардией, снижение риска ИМ произошло лишь на 44%.
В исследовании SAPAT также исследовалась эффективность АСК при стенокардии стабильного типа. После применения препарата произошло снижение внезапной коронарной смерти почти на 35%. В группе же плацебо такое снижение составило 26%.
Стоит ли применять АСК людям без ССЗ?
Первичная профилактика людям без ССЗ препаратами АСК не проводится, так как нет очевидной целесообразности.
Обязательно стоит принимать АСК пациентам с 10%-ым риском осложнений ССЗ в течение последующих 10 лет.
Применение АСК у пациентов с ИБС после чрескожного коронарного вмешательства
У таких пациентов применять АСК необходимо в любом случае. Пациентам с острым коронарным синдромом вначале рекомендуется использовать АСК в дозировке от 150 до 300 мг в сутки, а затем по 75-150 мг в сутки.
В США назначается АСК в комбинации с ингибитором P2Y12-рецепторов в течение не менее 12 месяцев. Перед оперативным лечением ИБС (наложение стентов) пациентов обследуют на необходимость применения двойной антитромбической терапии и на вероятность развития кровотечений. После стентирования больные получают высокие дозы АСК (160-325 мг в сутки). Затем дозы снижаются до 75-160 мг в сутки.
Ограничения в использовании АСК
Давно известным побочным эффектом всех нестероидных противовоспалительных является желудочно-кишечное кровотечение (ЖКК), которое лимитирует использование АСК. Препарат может вызывать:
- эрозивно-язвенный гастрит;
- диспепсические расстройства;
- ЖКК.
Поражения слизистых оболочек встречаются часто у пациентов с острым коронарным синдромом. Более половины больных, поступивших в стационары с ЖКК, принимали нестероидные противовоспалительные препараты (НПВП).
Помощь при поражениях ЖКТ, вызванных АСК
Обязательно необходимо назначение гастропротективной терапии, а также отказ от использования АСК. Отмена АСК может быть выполнена на время терапии или же навсегда. Решение необходимо принимать, руководствуясь соотношением «риск-польза».
На данный момент появились кишечнорастворимые таблетки ацетилсалициловой кислоты. Эти формы выпуска снизили нагрузку на желудок. При этом уменьшилась частота ЖКК.
Исследования отечественных учёных показали, что при 3-хмесячном курсе АСК в кишечнорастворимой форме, не было зафиксировано ни одного случая язвенного поражения слизистой желудка. Безопасн6ость такого препарата увеличивается в несколько раз, но начало его действия оттягивается на 2 часа.

Устойчивость к лечению АСК
Совсем недавно начались разговоры о якобы резистентности к лечению АСК. Только на данный момент нет ни одного достоверного и проверенного факта, подтверждающего эту позицию.
Что же подразумевают под устойчивостью к лечению АСК? Во-первых, развитие осложнений тромботического характера при регулярном приёме препарата. Во-вторых, АСК недостаточно ингибирует активированные тромбоциты. В-третьих, пациенты не принимают препараты постоянно и вовремя, то есть нет нормальной приверженности больного к терапии.
Фармакокинетические особенности АСК
Лекарственное средство проникает в желудок и всасывается в среднем за 15 минут. Концентрация в плазме крови достигает максимума через 30-40 минут, а антитромбическое действие наступает спустя 1 ч. Если принимается кишечнорастворимая таблетка, максимальная концентрация АСК в плазме крови выявляется спустя 3-4 часа.
Из выше сказанного следует, что применение АСК является высокоэффективным методом лечения острых и хронических форм ИБС.
Низкие дозы варфарина и аспирина в профилактике ИБС
Томас Мид
Член Королевской коллегии врачей, профессор, руководитель отделения эпидемиологии и медицинской помощи при инфаркте миокарда, Институт профилактической медицины Вольфсона, Королевская лондонская школа медицины, Лондон
Тромбоз наблюдается практически во всех случаях внезапной сердечной смерти и трансмурального инфаркта миокарда. Поэтому и возникает вопрос, насколько эффективно антитромботическая профилактика снижает риск, связанный с ишемической болезнью сердца (ИБС), независимо от ее происхождения.
И еще один важный момент: так как коронарный тромб состоит из аггрегированных тромбоцитов и фибрина в различных соотношениях, до какой степени эффективным окажется воздействие на один или оба эти компонента? Недавно проведенное исследование по профилактике тромбозов (ИПТ) проливает свет на некоторые из данных вопросов.
Уже не вызывает сомнения целесообразность применения аспирина в ходе вторичной профилактики, но его роль во вторичной профилактике не определена. По данным исследований, проведенных в Америке и Великобритании, аспирин способствует уменьшению количества ИМ с благоприятным исходом, но не всегда снижает риск смертельного исхода [2]. Доказано, что аспирин увеличивает риск инсультов, обусловленных кровоизлиянием в мозг.
Таблица 1. Число инсультов в зависимости от лечения (общее количество/на 1000 человек в год)
За последние несколько лет удалось убедительно доказать, что более низкие, чем принято использовать, дозы и аспирина, и варфарина могут быть столь же эффективны, как и обычные дозы, в профилактике тромбозов. Применение низких доз снижает риск кровотечения из серозных оболочек.
Сочетание низких доз аспирина и варфарина более действенно, чем применение каждого препарата в отдельности; при этом риск кровотечения не возрастает [3].
ИПТ было предпринято с целью оценить эффективность назначения низких доз аспирина и действенность оральной антикоагуляции низкой интенсивности с помощью варфарина в первичной профилактике ИБС. В отличие от предыдущих британских и американских исследований обследовались мужчины среднего возраста с повышенным риском развития ИБС. Любая, даже минимальная степень риска, обусловленная кровотечением, в этом случае причислялась к категории повышенного риска ИБС. Последний может до некоторой степени нивелироваться путем более эффективного профилактического воздействия (с учетом его преимуществ и недостатков) у пациентов с низким риском, обследованных американскими и британскими специалистами.
Рисунок 2. Количество массивных и умеренных кровоизлияний у тех, кто принимает варфарин, не вызывает опасений; можно успокоить пациентов, испытывающих тревогу по поводу приема препарата
Исследование охватывало 108 групп и проводилось в рамках научных исследований в общей практике. Обследовались мужчины в возрасте от 45 до 69 лет. Были представлены все районы Великобритании. После того как были исключены люди среднего возраста, которым не подходила антитромботическая терапия, удалось выявить 10 557 мужчин с высоким риском на основании курения, раннего развития ИБС в семейном анамнезе, индекса массы тела, кровяного давления, общего холестерина и плазменного фибриногена, а также уровней активности фактора VII. Из отобранных мужчин 5499 вошли в группу испытуемых, 5085 были подключены на факториальной стадии, а оставшиеся прошли только начальную стадию, заключавшуюся в назначении варфарина [1].
Была достигнута интенсивность антикоагуляции, соответствующей международному нормализованному уровню (МНУ), составляющему на 1,5 единицы меньше, чем нижний предел 2,0-2,5, считающийся подходящим для больных венозным тромбозом.
Аспирин назначался в дозе 75 мг, в форме, позволяющей контролировать его высвобождение, достигая максимального ингибирования тромбоксана практически при полном отсутствии воздействия на простациклин.
Предварительно проведенное исследование показало, что комбинированный прием аспирина и варфарина не вызывает большего количества желудочных кровотечений по сравнению с приемом одного аспирина [4].
Рисунок 3. Четыре терапевтические группы и сравнение основных эффектов
Рассматривались четыре группы: активный аспирин и активный варфарин (АВ); активный варфарин и аспирин-плацебо (В); варфарин-плацебо и активный аспирин (А); аспирин-плацебо и варфарин-плацебо (П).
При анализе понятие «основные эффекты» относится к выявленным воздействиям у всех пациентов, получавших варфарин (ВА+В), по сравнению с теми, кто не получал варфарин вовсе (А+П). Или же речь идет обо всех пациентах, принимавших аспирин (ВА+А), по отношению к тем, кто его не принимал (В+П). (См. рис. 3.)
Результаты представлены для четырех групп по отдельности.
Необходимая средняя стабильная доза варфарина составляла 4,1 мг в день, при этом средний МНУ был 1,47, что на 0,47 отличается от пациентов из группы.
Судя по данным МНУ для варфарина и уровням салицилатов сыворотки, большинство участвовавших в исследовании аккуратно принимали препараты и две трети отведенного на работу с пациентами времени было действительно потрачено на лечение.
Рисунок 4. Совокупная доля (%) человек, у которых развилась ИБС, основные эффекты
В среднем время наблюдения составило 6,8 года (от 5 до 14 лет). За этот период отмечено 410 серьезных случаев ИБС, из которых 344 пришлось на факториальную группу. Такой уровень заболеваемости составлял 62% от ожидаемого, главным образом за счет падения смертности от ИБС (а также снижения самой заболеваемости) за период исследования.
На рис. 4 показано, что основной эффект от приема варфарина заключался в снижении на 21% всех эпизодов ИБС. Значительное сокращение фатальных исходов ИБС главным образом определило тот факт, что прием варфарина на 17% сократил смертность от всех возможных причин. Основной эффект аспирина заключался в общем снижении всех приступов ИБС на 20%, при этом количество несмертельных эпизодов уменьшилось на 32%, а число смертельных исходов возросло примерно на 12%.
Явный контраст между действием аспирина и варфарина на смертельные и несмертельные исходы оказался статистически достоверным (р=0,008), однако этот результат требует дополнительного подтверждения в ходе других исследований.
Рисунок 5. Совокупная доля (%) пациентов, у которых развилась ИБС в отдельных терапевтических группах
На рис. 5 видно, что совместное лечение аспирином и варфарином уменьшает количество всех приступов ИБС на 34% по сравнению с группой, где лечение не проводилось, таким образом пять приступов на 1000 человек, каждый из которых получает лечение в течение года, оказываются предотвращены.
По данным табл. 1, варфарин и аспирин могут уменьшать количество инсультов, но количество эпизодов было недостаточным и результаты оказались статистически недостоверными. Однако комбинированное лечение (ВА) увеличивало риск геморрагического инсульта. Практически все члены этой группы страдали повышенным систолическим давлением по сравнению с теми, кто перенес негеморрагический инсульт, и с теми, у кого вообще не было инсульта. С учетом относительной заболеваемости ИБС и инсультом комбинированное лечение (ВА) предотвратило в 12 раз больше приступов ИБС, чем вызвало инсультов. Последние, как правило, оказывались геморрагическими и со смертельным исходом. Но количество и тяжесть инсультов могут быть снижены, если не назначать ВА пациентам с высоким кровяным давлением.
Во всех четырех группах «молчащие» инфаркты, определяемые только по ЭКГ, встречались одинаково часто. Не обнаружено связи между средним МНУ во время исследования и МНУ непосредственно перед приступом со степенью уменьшения ИБС.
Таблица 2. Количество эпизодов массивных, умеренных и мелких кровоизлияний (в скобках даны случаи со смертельным исходом)