Ишемическая болезнь сердца у женщин: признаки и симптомы ишемического инсульта
Особенности ишемической болезни сердца у женщин

Очень часто сегодня можно встретить термин «ишемическая болезнь», но на практике многие попросту не знают, что же это такое. Под термином скрывается целая группа заболеваний, характеризующихся нарушением кровообращения в артериях, снабжающих сердечную мышцу кровью. Данные артерии также носят название коронарных, так что ишемию часто называют «коронарной болезнью».
Специалисты выделяют несколько основных форм ишемической болезни:
- Первичная остановка сердца или внезапная коронарная смерть – смерть в присутствии наблюдателей, наступившая не позднее чем через час после последнего приступа;
- Инфаркт миокарда;
- Нарушения сердечного ритма – проявляется ускоренным или замедленным сердечным ритмом, а также перебоями в работе;
- Безболевая форма – скрытая форма ишемии. При ней происходит сильное сужение сосудов, которые питают сердце, однако на самочувствие пациента это не влияет. Выявляется исключительно при помощи инструментальных методов обследования;
- Сердечная недостаточность. Развивается на фоне длительного недостатка сердечного кровоснабжения и характеризуется одышкой. На ранних этапах ее признаки проявляются во время физической активности, на более поздних – в любой момент;
- Постинфарктный кардиосклероз – поражение сердца и клапанов. Возникает из-за развития рубцовой ткани, замещающей сердечную мышцу;
- Синдром Х – сильные боли под физической нагрузкой, источник которых не выявляется при исследовании.
Отдельно следует отметить такой симптом, как стенокардия. Сама по себе она представляет определенный вариант течения недуга. Проявляется чаще всего в виде боли сжимающего характера в грудной клетке. Локализуется за грудиной и может отдавать «под ложечку», в шею, левую руку или нижнюю челюсть. Стенокардия может быть стабильной или нестабильной (возникающей при какой-то определенной или случайно нагрузке), а также спонтанной, проявляющейся в состоянии покоя и продолжающейся до 20 минут.
Отдельно в кардиологии существует и понятие острого коронарного синдрома. Сам по себе термин объединяет в одну различные формы ишемии. В него же порой включают и внезапную коронарную смерть.
К особо острым формам ишемии у женщин относят нестабильную стенокардию, инфаркт миокарда, очаговую дистрофию и подобные. Не стоит отрицать и высокую вероятность инсульта.
У ишемического заболевания есть масса причин, но среди них особенно выделяются:
- Атеросклероз коронарных артерий. Недуг хронический и включающий в себя уплотнение стенок артерий, потерю ими эластичности и сужением просвета. Как следствие – нарушение кровообращения;
- Тромбоз. Возникает в случае отрыва атеросклеротической бляшки. Что характерно, находиться она может при этом в любой части тела;
- Спазм сосудов с изменением активности коронарных артерий. Часто возникает вследствие стресса.
Основные факторы, вызывающие ишемию сердца:
- ожирение;
- артериальная гипертензия, то есть повышенное давление;
- наследственность;
- повышенный уровень холестерина;
- чрезмерная любовь к жирной пище;
- злоупотребление алкоголем и табаком;
- диабет;
- пожилой возраст (риск возрастает после 40 лет);
- мужской пол (мужчины больше предрасположены к недугу);
- частый стресс;
- особенности характера (агрессия и нетерпеливость).
Диагностика
Для диагностики заболевания используются следующие методики:
- анализ жалоб и анамнеза – как давно появились у пациента боли, не беспокоит ли его слабость или одышка, перебои в работе сердечной мышцы;
- анализ анамнеза жизни – врач старается выявить факторы риска развития болезни;
- анализ семейного анамнеза – выявляется наследственность, не были ли в семье случаи внезапной смерти;
- осмотр на предмет обнаружения хрипов в легких и шума в сердце, в процессе измеряется артериальное давление;
- анализ крови на признаки воспаления;
- анализ мочи на предмет обнаружения повышенного уровня лейкоцитов и белка;
- биохимический анализ крови на определение уровня холестерина;
- исследование ряда специфических ферментов (проводится в случае подозрения на инфаркт и при остром коронарном синдроме);
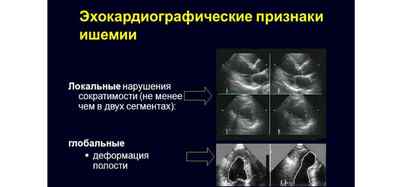
- ЭхоКГ (эхокардиография) для оценки структуры и размеров сердца;
- ЭКГ (электрокардиография) для выявления увеличения размеров левого желудочка сердца;
- коагулограмма;
- холтеровское мониторирование ЭКГ (запись кардиограммы на протяжении 1-3 суток) для выявления периодически возникающих нарушений в работе сердца;
- рентгенография органов груди для выявления дилатации;
- ряд прочих.
В зависимости от стадии течения ишемической болезни ее лечение будет обладать своими особенностями.
К немедикаментозной терапии относится:
- Диета. Прежде всего, следует исключить жирную и соленую пищу, взамен увеличив в рационе долю овощей, рыбы, фруктов. Одновременно следует снизить потребление воды до 1,2 литра в день, чтобы уменьшить нагрузку на сердце.
- Физическая активность. В эту категорию прежде всего входят регулярные кардиотренировки, то есть гимнастика, ходьба, занятия на тренажерах и плавание. Внимание: интенсивность и продолжительность занятий должен определить врач. Также стоит помнить, что в первое время после инфаркта физическая активность будет сильно ограничена, что связано с гибелью участка сердца.
- Избегание каких-либо стрессов.
Из медикаментов используются следующие категории препаратов:
- Антиишемические средства, которые уменьшают потребность сердца в кислороде.
- Антигреганты, снижающие свертываемость.
- Антагонисты кальция, притормаживающие его проникновение в мышцы и сосуды.
- Нитраты.
- ? –адреноблокаторы, снимающие боли в сердце и замедляющие ритм.
- Гипохолестеринемические препараты, уменьшающие уровень холестерина.
- Ингибидоры АПФ для снижения давления.
В отдельных случаях врачи также прописывают мочегонные препараты-диуретики и антиаритмики для восстановления сердцебиения.
Что касается хирургического вмешательства, используются две основные операции:
Народные средства
Лечение ИБС можно также проводить и народными средствами. Конечно же, только по согласованию с врачом и в комплекте с традиционной медициной. Среди прочих средств рекомендуются следующие.
1. Боярышник
Одно из основных средств от стенокардии. Употреблять его можно тремя основными способами: в качестве чая, настоя и отвара. Разберем каждый из них.
Чай. Заваривать боярышник следует до тех пор, пока настой не сменит цвет – он должен будет похож на не слишком крепкий чай, в который для вкуса не лишним будет добавить мед или сахар. Что характерно, напиток показан не только при стенокардии, но и при прочих сердечных заболеваниях.
Настой . Одну столовую ложку высушенных плодов заливают стаканом кипятка. Далее, под крышкой настой выдерживают в течение двух часов, затем сцеживают. Употреблять отвар можно трижды в день до еды, дозировка – пара столовых ложек.
Отвар
Способ 1. Здесь потребуются плоды боярышника и трава пустырника. Следует взять по 6 ложек обоих компонентов и залить 1,5 литрами кипятка. Укутанную в одеяло емкость с отваром следует подержать в нем около часа, после чего процедить. Готово к употреблению средство сразу после охлаждения. Употребляется отвар по 3 стакана перед едой.
Способ 2. Приготовьте отвар из плодов боярышника и травы пустырника. Оба компонента берут по шесть столовых ложек и заливают крутым кипятком (7 стаканов). Емкость с лекарством укутывают в одеяло и оставляют на сутки. После этого состав цедят и отжимают через несколько слоев марли. После охлаждения целебное средство уже готово к употреблению. Его пьют по три стакана в день перед едой. Можно смешать отвар с настоем шиповника, приготовленного аналогичным образом.
2. Сборы (также помогают снизить риск инсульта)
Сбор 1. Столовая ложка омелы белой и 2 столовых ложки гречихи следует смешать. В стакан кипятка добавляется 1 чайная ложка сбора, после чего следует укутать его и дать настояться на протяжении ночи. Перед употреблением настой процеживают. Пить следует по паре столовых ложек трижды в день.
Сбор 2. 40 грамм любистка лекарственного смешивают с равным количеством корня кукурузы, смесь заливается водой и кипятится на протяжении 8 минут. Далее настой следует укутать и через 40 минут процедить. Отвар принимают после еды по половине стакана трижды в день на протяжении недели.
Сбор 3. Следует взять по 2 столовых ложки язычковых цветков подсолнуха, травы желтушника и семян укропа. Все это смешивается со столовой ложкой цветков мать-и-мачехи, после чего измельчают сбор. Останется насыпать 1 столовую ложку смеси в стакан кипятка и оставить на час. Процеженное лекарство пьют месяц по половине стакана до 6 раз в день.
Осложнения и последствия
При ишемической болезни сердца у женщин происходит изменение миокарда, что приводит к развитию сердечной недостаточности. Как следствие, сократительная способность сердца уменьшается, так что мышца уже не может в полном объеме обеспечивать организм кровью, а это проявляется быстрой утомляемостью и слабость. Кроме того, значительно повышается вероятность летального исхода.
Профилактика ишемической болезни сердца
Наиболее эффективным методом профилактики является снижение различных факторов угрозы. Для этого следует:
- снизить или полностью исключить психоэмоциональные нагрузки;
- исключить алкоголь (для женщин – до дозы в 20 грамм спирта в день);
- контроль артериального давления;
- составить диету, включающую в себя сбалансированное рациональное питание, отказаться от консервированной и жареной пищи, предпочесть продукты с высоким содержанием клетчатки;
- добиться и поддерживать оптимальную массу тела.
В последнем случае потребуется рассчитать индекс массы тела следующим образом: вес в кг делится на квадрат роста в метрах. Оптимальным является показатель в 20-25.
Очень важно не забывать о регулярной физической активности:
- Каждый день следует проводить кардиотренировки, в которые включаются ходьба на лыжах, бег, плавание, езда на велосипеде, быстрая ходьба и т.п.
- Продолжительность занятия должна составлять от 25 до 40 минут, из которых первые 5 минут отводятся на разминку, а последние 5 – на заключение с постепенным снижением темпа выполнения упражнений.
- Занятия следует начинать не менее, чем через 2 часа после последнего приема пищи. После их завершения около 30 минут также лучше пищу не принимать.
Очень важно при ишемической болезни повысить стрессоустойчивость организма и восстановить баланс нервной системы. В качестве основных мер в таком случае используются фитопрепараты и комплекс лечебных процедур. Это позволит улучшить не только общее психоэмоциональное состояние, но и качество сна, а также снизить риск инсульта.
Мифы и заблуждения
Вокруг ишемической болезни сердца ходит немало мифов и слухов, некоторые из которых могут не только ввести несведущего человека в заблуждение, но еще и нанести, таким образом, непоправимый вред его здоровью.
1. Ишемия – удел пожилых
Как бы молодежи не хотелось, чтобы было именно так, на самом деле нет. Особенно помолодела болезнь в последнее время и сегодня часто ее симптомы встречаются у пациентов в возрасте 40-60 лет, а в отдельных случаях недугом страдают уже и 30-летние. Причина проста: невоздержанность в алкоголе, фастфуд и малоподвижный образ жизни приводят к тому, что болезнь развивается на десятилетия раньше, чем это предусмотрено природой и наследственностью. Гипертония, сахарный диабет, избыточный вес и постоянные стрессы лишь усугубляют ситуацию.
Особенно поберечь себя надо мужчинам. У женщин имеется собственная гормональная защита от болезни – эстроген. Вот только стоит наступить менопаузе, как шансы заболеть у прекрасной половины взлетают минимум двое.
2. Во всем виноват холестерин
Существуют две разновидности этого вещества. Первая необходима организму для производства гормонов, работы ферментов и создания оболочек клеток. Второй же ведет себя хуже – это именно он оказывается в итоге не стенках наших сосудов, образуя атеросклеротические бляшки, а те в результате обеспечивают больному приступ инсульта. Объем отложений зависит в первую очередь от того, насколько часто человек подвергается стрессу. Во время эмоционального напряжения в крови появляются вещества, способствующие оседанию холестерина.
Несмотря на вышесказанное, не стоит думать, что если вы лишены стрессов, то насыщенных жиров не стоит опасаться. Оптимальным решением будет ограничить продукты животного происхождения и их переработки, чтобы лишний раз избежать одного из факторов риска. Лучше заменить их на растительные жиры, которые содержатся в орехах, кукурузе, рыбе и т.п. Они не только не содержат «плохого» холестерина, но еще и помогают организму его вывести.
3. Стенокардия и боль в сердце – главные симптомы ишемии
На самом же деле куда как чаще стенокардия связана не с болью как таковой, а со жжением и ощущением сдавливания внутри груди, если даже не в области пищевода. К слову, именно этим и обусловлено одно из названий недуга – грудная жаба.
Пару слов об отношении врачей к данному недугу: они считают, что в таком случае человеку повезло, ведь организм сообщает ему, что у него начинается ишемическая болезнь. Намного опаснее те случаи, когда боль возникает при пробуждении или минимальных нагрузках. В таких случаях человек может считать себя здоровым, не подозревая, что находится при этом на полпути до инсульта.
4. Таблетки решат проблему сосудистых бляшек
Все зависит от того, насколько далеко зашел процесс атеросклеротических изменений. Если болезнь прогрессирует, то без операции очень вероятен самый плохой исход. Если же характер недуга долгие годы практически не меняется, то врачи могут воспользоваться и более консервативным решением, которое поможет человеку с ИБС вполне нормально жить. Чаще всего в таком случае назначаются препараты для снижения уровня холестерина и лекарства, адаптирующие сердце к снижению кровотока.
http://serdec.ru/bolezni/osobennosti-ishemicheskoy-serdca-zhenshchin
Что такое безболевая ишемия миокарда
Многие заболевания прогрессируют в организме человека абсолютно бессимптомно. Ничего не болит, состояние привычное, никаких признаков, а заболевание тем временем развивается, постепенно убивая человека изнутри. Одно из таких заболеваний — безболевая ишемия миокарда.

Опасность заболевания
Безболевая ишемия миокарда, или ББИМ, — это временное нарушение метаболизма, системы сердечного кровообращения, электрической активности, периодических сбоев в деятельности сердечно-сосудистой системы. Заболевание не сопровождается характерными симптомами, присущими, например, сердечной недостаточности. Ни боли, ни одышки, ни тяжестей в груди пациент не ощущает.
Чаще всего подвержены заболеванию люди старшего возраста. Причем в группе риска находятся в основном мужчины. Также страдать подобным заболеванием могут люди, чья работа связана с тяжелыми физическими нагрузками, спортсмены и лица, регулярно злоупотребляющие алкоголем (алкогольная кардиомиопатия).
Считается, что боль отсутствует в 20-40% случаев ишемии миокарда. Даже при острой ишемии миокарда (инфаркте) в раннем периоде пациенты могут не ощущать болевых ощущений, испытывая лишь чувство дискомфорта в груди.
Официальная медицина утверждает, что ББИМ протекает в 50-60% случаев. Выявить патологию может только кардиограмма. В редких случаях отмечается синюшность кожных покровов, нетипичная гипотония, то есть низкое давление отмечается впервые, случайно. И даже на эти симптомы большинство людей могут не обратить внимания, связывая это с усталостью.

Такая патология часто встречается у людей с сахарным диабетом. Именно в этом случае заболевание диагностируется в более раннем возрасте: 40 лет. Приступы стенокардии провоцируют подобное заболевание как осложнение. Иногда пациенты могут жаловаться на:
- незначительную боль в левой руке;
- нехватку кислорода;
- изжогу.
Все что угодно может вызывать небольшое беспокойство, но не болевые ощущения в области сердца. И, как это ни печально констатировать, истинный диагноз устанавливается ретроспективно, то есть посмертно. Поэтому электрокардиограмму врачи могут назначать без явных проблем со стороны сердечно-сосудистой системы. Это не должно настораживать больного, если он обратился за помощью с признаками изжоги.
Симптомы могут напоминать совершенно другие заболевания, не относящиеся к сердцу. Но такого не может быть, так как при нарушениях в работе сердца страдают все без исключения органы и системы человеческого организма. Поэтому диагностируя холецистит, панкреатит, заболевания почек, врач обязательно направляет на прохождение ЭКГ.
Причины заболевания
Основная причина заболевания – это атеросклероз сосудов. Бляшки, разрастаясь по стенкам, сужают просветы, нарушая кровоснабжения и затрудняя свободное движение крови. Кроме этого, медики выделяют и другие причины:
- спазмы коронарных сосудов;
- артериальную гипертензию;
- сахарный диабет;
- избыток холестерина;
- стрессы;
- ожирение или избыточный вес;
- злоупотребление алкоголем;
- курение;
- сидячий образ жизни;
- неправильное питание;
- возраст;
- пол, чаще мужской;
- наследственный фактор.
Мужчины пожилого возраста – это основные пациенты кардиологического отделения.
Это неслучайно, ведь именно с годами происходят необратимые изменения в сосудах. Но в последнее время заметна тенденция к тому, что заболевание значительно «помолодело». Часто патологию диагностируют у молодых мужчин до 40 лет, проживающих в крупных мегаполисах.
В женском организме своеобразную защитную роль выполняют эстрогены. Но после семидесяти лет, когда менопауза переходит в стойкую стадию, они попадают в ту же самую группу риска. Представители мужского пола не имеют этих гормонов. Этим обусловлено их предрасположенность.
Симптомы заболевания
Заболевание не без основания носит название – «Безболевая ишемия миокарда», так как развивается и прогрессирует, не проявляя симптомов. При заболеваниях сердца боль, головокружения – это основные симптомы. Но при ББИМ они не проявляются. Отмечаются другие характерные признаки:
- посинение кожных покровов;
- низкое артериальное давление;
- слабость левой руки;
- неровные сердечные сокращения (экстрасистолы);
- одышка;
- изжога.
Большинство таких проявлений заболевания люди не связывают с тяжелой патологией сердца и не придают этому большого значения. Мужчины вообще уверены, что ночной полноценный отдых устранит неприятные ощущения. Но заболевание при всей его безболезненной симптоматике прогрессирует, приближая неприятную ситуацию, не всегда заканчивающуюся положительно.
Диагностика

Выявление данной ишемической патологии часто происходит случайно. Обычно заболевание выявляют после прохождения профилактического осмотра или же в процессе диагностических мероприятий абсолютно другой болезни. Поэтому большинство врачей рекомендуют регулярно делать ЭКГ, чтобы своевременно установить диагноз и начать лечение. Данное заболевание, как и большинство других, хорошо поддается лечению только при своевременной диагностике.
После того как патология была выявлена, назначаются лабораторные и инструментальные обследования:
- анализ мочи;
- общий и биохимический анализ крови;
- эхокардиограмма для определения структуры сердечной мышцы, размера сердца, степени атеросклероза;
- кардиограмма по Холтеру.
Иногда по решению лечащего врача может быть назначен целый ряд других обследований. Необходимость этого покажет расшифрованная кардиограмма. Диагностика и лечение во многом будут опираться на данные обследований.
Лечение заболевания
Для лечения ББИМ используют несколько методик:
- терапевтическую;
- медикаментозную;
- оперативное вмешательство.
Первые две обычно сочетаются, составляя комплексное лечение. Желательно, чтобы на время лечения больной находился в условиях стационара.
Терапевтическое лечение
Метод лечения больше похож на профилактические мероприятия. Назначается лечебная физкультура, больному рекомендовано:
- отказаться от курения и употребления алкоголя;
- уменьшить или исключить употребление соли;
- употреблять жидкость не более одного литра в день;
- исключить стрессы;
- контролировать питание;
- изменить образ жизни;
- принимать препараты для укрепления миокарда;
- принимать препараты с повышенным содержанием калия, магния;
- использовать рецепты народной медицины.
Заболевание опасное, возможен синдром внезапной смерти. Поэтому отнестись к лечению необходимо внимательно. Исключить все те раздражающе факторы, способные оказать негативное влияние на состояние миокарда.
Медикаментозное лечение
Опасность заболевания в том, что диагностируется оно случайно или на поздних стадиях. Поэтому терапевтический метод используется редко. Чаще его совмещают с медикаментозным методом. Это ведет к улучшению общего состояния, укреплению сердечной мышцы, нормализации кровотока.
Пациенту назначаются препараты с высоким содержанием магния, калия, кальция, витаминные комплексы. Кроме этого, медикаментозный комплекс включает:
- антиагреганты для снижения свертываемости крови;
- бета-адреноблокаторы, способствующие расширению кровеносных сосудов;
- антагонисты кальция, предотвращающие проникновение кальция в миокард;
- лекарства, снижающие уровень холестерина;
- ингибиторы для нормализации артериального давления.
Но это далеко не весь комплекс. Также могут быть назначены нитраты для снижения болевых ощущений, диуретики, чтобы снизить нагрузку на миокард. В тяжелой ситуации, что случается достаточно часто, показано хирургическое вмешательство.
Важно! Все медикаментозные препараты назначаются только лечащим врачом, несмотря на то, что все они имеются в свободном доступе в каждой аптеке.
При медикаментозном лечении существует риск осложнений, неблагоприятной реакции организма, аллергии на компоненты препаратов. Это еще одна предпосылка для оперативного вмешательства. В любом случае на весь период лечения лучше всего оставаться под наблюдением медиков. Неблагоприятными последствиями могут стать инфаркт, стенокардия, внезапная смерть.
Оперативное вмешательство
Обычно ББИМ диагностируется на поздних сроках. Причина заключена в самом названии. Поэтому медикаментозное лечение не всегда дает желаемый результат. Поэтому часто пациент с таким диагнозом оказывается на операционном столе. Хирургических методов несколько, но распространенные — два:
Кроме этих операций пациенту может быть рекомендована баллонная ангинопластика или пересадка сердца.
Профилактика и советы народной медицины
Лучшее профилактическое средство при этом заболевании – это активный здоровый образ жизни и полный отказ от вредных привычек, жареного, острого, жирного. Пища должна быть богата калием, магнием.
Часто лечащий врач назначает витаминные комплексы или биологические добавки с увеличенным содержанием данных микроэлементов. Это отличные профилактические средства. Много полезных микроэлементов содержится в следующих продуктах:
- морской рыбе и морепродуктах (при отсутствии аллергии);
- обезжиренных кисломолочных продуктах;
- твердых сырах с низким содержание жира;
- нежирных сортах мяса;
- гречневой, овсяной крупе;
- чечевице;
- манго;
- гранате;
- авокадо;
- корне имбиря;
- меде и медовых продуктах;
- изюме;
- черносливе;
- кураге;
- орехах;
- инжире;
- финиках.
Понятно, что этот перечень намного разнообразнее. Стоит прислушаться к врачам, рекомендующим то или иное блюдо, продукт. У кардиологов богатый опыт, и диеты они составляют не хуже любого диетолога. Важно! В период реабилитации или профилактики строго контролировать свой вес. Даже 100 грамм лишнего веса несут большую нагрузку на сердце при БИММ.
Не менее важно ввести в ежедневный рацион средства народной медицины. Они не могут оказать действенной помощи при лечении, но как профилактические средства или помощники при комплексном лечении несут огромную пользу.
Мед – природный сердечный целитель

Пациенты с различной сердечной патологией должны понимать, что сахару не место в их жизни. Если нет аллергии, его желательно заменить медом. Эта природная сладость достаточно благоприятно действует на миокард и на состояние сосудов. Его добавляют в отвары, его употребляют в чистом виде. На основе меда, маточного молочка, пыльцы, прополиса готовят множество народных препаратов, оказывающих действенную помощь в лечении опасного заболевания.
Мед, имбирь и лимон – это просто витаминная «бомба» для организма и живительная смесь для сердца. Достаточно взять два лимона, пропустить их через мясорубку, добавить протертый на мелкой терке корень имбиря, смешать все со стаканом меда. Принимать по одной ложке натощак и уже через две недели можно заметить, насколько улучшилось общее состояние и работа сердца.
Еще полезный рецепт — это смесь меда, лимонов и сухофруктов. Стакан меда, два лимона, перекрученные сухофрукты перемешиваются, хранятся в холодильнике и принимаются натощак. Это не только полезное средство, но и довольно вкусное.
Отвары и настои
Природа подарила человеку массу лечебных трав, способные нормализовать деятельность сердечной мышцы. Начиная использовать их, необходимо обязательно проконсультироваться с врачом. Некоторые из них могут поднять давление, влияют на уровень сахара или вызывают аллергию.
В качестве сырья для приготовления отваров или настоев, рекомендовано использовать:
- шиповник;
- боярышник;
- клюкву;
- ягоды и листья брусники;
- зверобой;
- ромашку;
- мяту;
- мелиссу;
- пустырник.
Растительных компонентов намного больше. Заварить и принимать их можно просто как чай, заправляя медом. Но большое количество меда за день не принесет пользу, особенно больным сахарным диабетом.
http://1cardiolog.ru/serdechnaya-nedostatochnost/bezbolevaya-ishemiya-miokarda.html
Как проявляет себя ишемия сердца у женщин

Ишемия микарда у представительниц прекрасного пола долгое время считалось невозможной, так как признаки ишемической болезни сердца обычно у женщин не выявлялись и были присущи только мужчинам. Но на данный момент удалось выяснить причину этому. Дело в том, что женский организм вырабатывает эстроген для защиты кровеносных сосудов, однако даже присутствие этого гормона не снижает вероятность заболевания из-за множества факторов риска и патологий.
Факторы риска для развития ишемии сердца
Несмотря на то, что средний возраст болезни у женщин – 50 лет, то есть на 10 лет позже, чем у мужчин, более трети населения женского пола подвержено этому заболеванию. По статистике, с каждым годом все больше женщин, старше 60 лет, выявляют у себя признаки ишемии. Это связано с возрастными изменениями в организме, в частности, с повреждениями кровеносной системы в области сердца, а также с атеросклеротическими изменениями в коронарных сосудах. К наиболее частым причинам этих нарушений относятся:
- гипертония;
- предрасположенности и патологии;
- физические нагрузки;
- стрессы, психическая нестабильность;
- гормональные нарушения;
- сахарный диабет;
- вредные привычки (алкоголь, курение);
- лишний вес;
- нездоровое питание;
- сбой обмена веществ;
- пассивный образ жизни.
Симптомы ишемической болезни сердца
Признаки ишемии сердца у женщин подразделяются на группы в зависимости от характера заболевания и его последующего течения.
- стабильная;
- нестабильная;
- внезапная;
- кардиосклероз.
В соответствии с этими видами проявляются следующие симптомы:
- Приступы боли в груди – симптом стабильного вида. Длительность синдрома составляет примерно от 10 до 15 минут. Появляется зачастую после психического напряжения, эмоциональной активности и физических нагрузок. Чаще всего больные не обращают внимания на болевые ощущения, и, не обращаясь к врачу, поощряют развитие заболевания.
- Инфаркт, а также одышка, как после физической активности, так и без нее: во время сна или покоя организма – симптомы нестабильной стенокардии. Проявление такого типа заболевания – некрозы мышечной ткани. Болевые ощущения носят внезапный и сильный характер, причем их устранение возможно лишь с помощью нитроглицериновых средств. Сопутствующие симптомы – потеря сознания, отдача болей в груди в левую руку и ярко выраженная одышка.
- Внезапная ишемия – наиболее опасное проявление заболевания, так как характеризуется обмороками, острыми болями в груди, помутнениями сознания и даже остановками сердца. Для предотвращения внезапной коронарной смерти применяются реанимация и госпитализация.
- После инфаркта в сопровождении одышки, отечности и аритмии развивается сердечный склероз.

Не всегда патологии сопутствуют заметные проявления, по этой причине ее бывает сложно диагностировать. Чтобы избежать опасности следует обращать внимание на наличие следующих безболевых симптомов ишемической болезни сердца, присутствующей у женщин:
- хронической усталости;
- одышки;
- проблем с дыханием;
- бледности кожи;
- холодного пота;
- дрожи;
- слабости во всем организме.
Все вышеперечисленные симптомы проявляются чаще всего после или во время стресса. После физических нагрузок тесты у пациенток женского пола, наоборот, не дают результатов, в отличие от мужчин.
Ранние признаки болезни активно проявлялись у женщин с установившейся менопаузой. В последнее время участились случаи наличия заболеваний и у женщин с нормальной менструальной функцией.
Признаки ишемии и характер протекания
Вне зависимости от характера болей в груди следует обращаться к врачу и пройти диагностику, так как зачастую ишемия не несет явных признаков и протекает плавно с кратковременными приступами, что не мешает ей развиваться и пагубно влиять на организм.
Ключевое слово в теме ишемической болезни – приступ. Потому как именно кратковременные боли (10-15 минут) после психологических или физических нагрузок указывают на наличие болезни. Несмотря на то, что по ощущениям боль может быть как сильной, так и слабой, особое внимание следует уделять именно последней, так как ее возникновение в большинстве случаев сопутствует постоянными действиями человека. Поэтому, вне зависимости от хорошего самочувствия в большую часть дня, кратковременные проблемы во время ежедневных физических нагрузок указывают именно на проблемы с сердцем.
Признаки болезни могут проявляться в течение нескольких лет, пока она только набирает силы. К ним относятся:

- одышка;
- резкие боли в груди;
- хроническая усталость;
- переход болевых ощущений из груди в левую руку;
- потери сознания;
- отеки;
- аритмия;
- сердечная недостаточность.
Как уже говорилось, ишемия может принимать разные формы, каждой из которых соответствуют свои признаки. Соответственно, как виды болезни могут сменять один другой, так и проявления заболевания могут изменяться. Поэтому исчезновение какого-либо симптома – не гарантия ослабления болезни.
Диагностика
Диагностика ишемической болезни сердца не несет сложностей, если вовремя обратиться к врачу, пройти необходимые процедуры и сдать анализы. При проведении обследования ставятся определенные цели:
- Выявить действительные и возможные факторы риска.
- Проанализировать состояние мышц сердца.
- Исследовать повреждения на коронарных артериях.
- Составить план лечения.
- Рассчитать вероятность проведения операций.
Всю эту информацию врач предоставляет пациенту на основе результатов исследований:
Эти основные анализы и тестирования необходимо пройти для того чтобы диагностировать заболевание сердца у женщин. В зависимости от исхода диагностики может быть назначено лечение, обычно это медикаментозная терапия. В запущенных и опасных случаях ишемии применяются операции на сердце:
- аортокоронарное шунтирование;
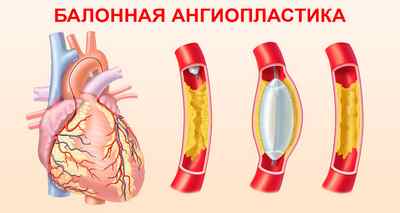
- баллонная ангиопластика;
- стентирование.
В случае, если болезнь можно излечить без хирургического вмешательства, практикуют полное восстановление нормальной работоспособности организма за счет устранения действительных и возможных факторов риска, ведения здорового образа жизнь, отказа от курения, правильного питания и занятий спортом.
Первая помощь
Ишемия иногда развивается незаметно и зачастую дает о себе знать лишь в крайних ситуациях. У больного резко начинается приступ, и ему требуется срочная помощь до приезда медиков. Помочь человеку можно следующим образом:
- Расстегнуть куртку, кофточку, снять нашейный платок и т.д., чтобы обеспечить беспрепятственное поступление воздуха в легкие больной.
- Обеспечить её препаратами для остановки приступа, например, таблеткой валерианы. Но этот метод не рекомендуется применять, если точно не установлено, что данное лекарство поможет больному.
- Исключением из предыдущего пункта является «Нитроглицерин», его нужно положить под язык В случае если одна таблетка не помогает, можно дать еще две (с небольшим перерывом между приемами), но не более того.
- «Аспирин» – может значительно облегчить боль и улучшить состояние больной, также он используется для разжижения крови.
Несмотря на то, что ишемия – серьезное заболевание, проблем со здоровьем можно избежать, избавившись от всех возможных факторов риска, обращая внимание на симптомы и признаки, а также с помощью регулярных диагностик.
http://mirkardio.ru/dekompensaciya-serdca/priznaki-ishemicheskoj-bolezni-serdtsa-u-zhenshhin.html
Особенности течения ишемической болезни сердца у мужчин и женщин
Ишемическая болезнь сердца – это состояние, обусловленное нехваткой кровоснабжения сердечной мышцы, в результате чего она недополучает кислород. Данное отклонение приводит к органическому поражению миокарда. Самым распространённым вариантом ИБС является стабильная стенокардия напряжения, которая затрагивает около 5-7% женщин и 10-14% мужчин в возрасте старше 45 лет.
В сегодняшней статье я подробно расскажу об особенностях клинических проявлений этой болезни.
Причины развития
Выделяют множество факторов риска, провоцирующих появление патологии:
Женщины чаще страдают артериальной гипертензией, сахарным диабетом и ожирением, однако отложение клетчатки по женскому типу редко приводит к ИБС. Главным фактором риска выступает курение.
У мужчин значительную роль в обструкции артерий, питающих сердце, играет нарушение липидного профиля (высокий показатель атерогенных липидов (ЛПНП, ТАГ) и общего холестерина).
Чем больше факторов риска имеется у человека, тем выше частота развития ИБС, а так же ниже возраст, в котором болезнь себя проявляет.
Классификация
На текущий момент принят вариант систематики ИБС, который предполагает наличие следующих форм:
Для удобства диагностики некроз миокарда и нестабильная стенокардия объединены общим термином – острый коронарный синдром.
Клинические признаки
Основными проявлениями любого варианта стенокардии являются:
Симптоматика имеет выраженные гендерные различия.
Ряд исследований доказали, что первые признаки ишемической болезни сердца у женщин — это:
- повышенная усталость;
- любые нарушения сна;
- одышка при воздействии психоэмоциональных факторов.
У мужчин на первый план всегда выступают боли за грудиной при физической нагрузке и в покое, чувство нехватки воздуха. Они часто не уделяют должного внимания дискомфорту со стороны грудной клетки и не обращаются своевременно к врачу, длительно занимаясь самолечением. Отсутствие быстрой и адекватной терапии – залог неблагоприятного прогноза.
Такие симптомы ишемической болезни сердца у женщин, как боль и одышка чаще имеют неспецифический характер. Болевой синдром представлен ощущением покалывания или рези в левой половине груди (не за грудиной) и вызывает подозрения на наличие патологии со стороны дыхательной системы (лёгкие и плевра), а не сердца.
Совет специалиста
Важная роль в регуляции деятельности сердца и сосудов принадлежит нервной системе. У сильной половины выражена активность симпатического отдела, у женщин – парасимпатического. В итоге у мужчин реже (в 2-3 раза) возникают нарушения ритма и тромбоэмболические осложнения, приводящие к клинике острого коронарного синдрома. Именно поэтому я настоятельно рекомендую пациентам в первую очередь нормализовать психо-эмоциональное состояние.
Женщины заболевают в более позднем возрасте. Патология всегда носит тяжёлый характер и имеет множество необратимых изменений со стороны всех сосудов организма (диффузный атеросклероз, артериальная гипертензия, снижение эластичности стенок артерий), чаще приводит к гибели от осложнений и состояний после фатальных нарушений гемодинамики.
У представителей женского пола в период менопаузы и постменопаузы характерны такие особенности, как:
- появление ишемии (скрытое) в ночное время и удовлетворительное самочувствие в течение дня;
- редкая манифестация патологии с острого нарушения кровоснабжения сердечной мышцы;
- частая безболевая ишемия миокарда, которая может быть диагностирована только при Холтеровском ЭКГ-мониторинге.
Диагностика
Своевременное обнаружение ишемической болезни сердца зачастую представляет большие сложности ввиду полиморфизма клинической картины.
Сбор анамнеза
Изучение жизни и истории развития заболевания – ключевой этап диагностики. Необходима оценка условий появления симптомов (стресс, физические нагрузки), анализ эффективности лекарственных средств, используемых для снижения болевых ощущений (в частности, действие нитропрепаратов). Например, боль, купируемая антацидами, характерна для поражения пищевода или желудка, спазмолитиками – для межрёберной невралгии.
Физикальное обследование
В процессе осмотра врач обращает внимание на такие изменения, как:
Все описанные признаки косвенно указывают на гипоксию миокарда.
Лабораторная и инструментальная диагностика
При наличии подозрений на ИБС назначается следующий базовый комплекс лабораторно-диагностических исследований:
У женщин реже выявляется стеноз коронарных артерий (по результатам коронографии окклюзия данного сосудистого русла у мужчин наблюдается в 3,4 раза чаще). Так же значительно отличается состав атеросклеротических бляшек. У слабого пола они более эластичные и реже изъязвляются. Отмечается менее активное прогрессирование атеросклероза, он имеет диффузный характер поражения.
По данным первично проведённого ЭКГ у мужчин типичной формой ИБС является инфаркт миокарда, у женщин – стабильная стенокардия напряжения с подъёмом сегмента ST. Нагрузочные пробы у женской половины имеют менее специфический характер и не способствуют своевременному выявлению заболевания в 26% случаев.
Клинический случай
Женщина, 36 лет. Беременность, 29 недель. В последние 2 месяца предъявляет жалобы на одышку и боли в области левого плечевого сустава и плеча. Состояние связывала с нагрузками на организм, вызванные вынашиванием плода. К врачам не обращалась. В момент приступа симптоматика длилась около 4 часов. Приём обезболивающих и успокоительных медикаментов не принёс эффекта. Была вызвана бригада скорой медицинской помощи.
По данным ЭКГ и тропонинового теста поставлен диагноз «ИБС: Инфаркт миокарда с подъёмом SТ в верхушке и перегородке левого желудочка. СН 2а.
Пролонгирование беременности с данным состоянием представляет прямую угрозу жизни матери. Был произведён медицинский аборт.
Причиной заболевания послужило внутриутробное развитие плода, в результате которого нагрузка на сердечно-сосудистую систему возросла на 25-35% и сеть коронарных артерий не смогла обеспечить должное питание. Клинические проявления были неспецифическими и не позволяли уверенно поставить правильный диагноз при отсутствии дополнительных методов обследования.
Таким образом, признаки ишемической болезни сердца у мужчин имеют выраженные отличия от течения патологии среди женщин. Необходимо более детальное и пристальное внимание при появлении любого дискомфорта в левой половине грудной клетки, нарушении толерантности к физическим нагрузкам и переносимости стресса. Хотя на данный момент ИБС не поддаётся полному излечению, своевременное обращение за медицинской помощью способствует улучшению прогноза и повышению качества жизни, что является особо важным критерием для лиц пожилого и старческого возраста.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/ibs/hronicheskaya/priznaki-ibs-u-zhenshhin.html
Безболевая ишемия миокарда: почему возникает, как лечить

Ишемия миокарда является основой ишемической болезни сердца и сопровождается существенным ухудшением кровообращения и развитием гипоксии в тканях сердечной мышцы. Такое состояние может провоцировать возникновение стенокардии, инфаркта миокарда и даже наступление внезапной коронарной смерти.
По данным статистики, ишемическая болезнь сердца наблюдается почти у 50% мужчин пожилого возраста и у 1/3 женщин. В 30% случаев она приводит к смерти больного. Обычно она сопровождается появлением болей за грудиной, но примерно у 20-40% больных протекает в безболевой (или немой, транзиторной) форме. Именно такое бессимптомное течение этого опасного для жизни состояния особенно коварно, т.к. возникновение инфаркта миокарда или внезапной коронарной смерти может происходить на фоне, казалось бы, полного здоровья.
При безболевой форме ишемии сердечной мышцы при обследовании пациентов нередко выявляется уже выраженный атеросклероз коронарных сосудов, проявляющийся в их сужении на 50-70% и более. Эти изменения способны длительное время никак не проявлять себя и обнаруживаются случайно только при проведении ЭКГ или других обследований сердца.
В этой статье мы ознакомим вас с причинами, проявлениями, способами диагностики и лечения безболевой ишемии миокарда. Эта информация поможет вам понять суть такого патологического состояния и необходимость его своевременного выявления для начала эффективного лечения.
Пока специалисты не смогли выявить точные причины появления безболевых форм ишемии сердечной мышцы. Предполагается, что бессимптомно недостаточность кровоснабжения миокарда может протекать при состояниях и заболеваниях, приводящих к снижению чувствительности нервных окончаний:
- сахарный диабет;
- повышение порога болевой чувствительности;
- наследственность;
- артериальная гипертензия;
- пожилой возраст;
- ожирение;
- злоупотребление алкоголем;
- курение;
- высокий уровень холестерина;
- частые стрессы;
- гиподинамия.
Специалисты выделяют две основные формы безболевой ишемии миокарда:
- полная безболевая форма ишемии – боли никогда не возникают;
- безболевая форма ишемии с эпизодами боли – боли возникают эпизодически.
Такое течение ишемии может наблюдаться как у людей, которые ранее никогда не переносили приступы стенокардии, так и у лиц, уже перенесших инфаркт миокарда или страдающих от вариантной, нестабильной или стабильной стенокардии. Чаще безболевая ишемия сердечной мышцы наблюдается у второй категории пациентов.
Основным признаком безболевой ишемии миокарда является отсутствие болей в сердце. Иногда заподозрить наличие нарушения кровообращения сердечной мышцы возможно по таким общим признакам:
- нарушения пульса: учащение, урежение, аритмия;
- слабость в левой руке;
- синюшность кожных покровов;
- снижение артериального давления;
- одышка;
- изжога.
При проведении ЭКГ или ЭКГ по Холтеру в профилактических целях или при обследовании по поводу другого заболевания у таких пациентов могут выявляться частые экстрасистолы.
Безболевая ишемия может проявляться разнообразными признаками, и специалисты выделяют четыре основных варианта течения этого состояния.
Такое течение безболевой ишемии сердечной мышцы наблюдается наиболее часто. У пациентов она протекает на фоне стенокардии и выявляется примерно у 20-40% больных. При этом почти 75% стенокардических приступов не сопровождаются болевым синдромом, а остальные 25% выражаются в кардиалгиях, характерных для этого заболевания.
II вариант
Пациенты никак не ощущают присутствие ишемии сердечной мышцы или признаки наступившего инфаркта миокарда. Их не беспокоят боли в сердце, и нередко уже наступивший некроз миокарда выявляется у них только после проведения ЭКГ.
Первыми признаками инфаркта миокарда у таких больных могут становиться аритмии или наступление внезапной коронарной смерти. По данным некоторых исследований, подобное течение безболевой ишемии, приводящей к некрозу сердечной мышцы, наблюдается у 12,5% пациентов.
III вариант
У таких больных эпизоды ишемии миокарда протекают бессимптомно, и только при наступлении инфаркта они ощущают боли в сердце. Такое нарушение кровообращения сердечной мышцы может длительное время оставаться незамеченным или случайно выявляется при выполнении ЭКГ по Холтеру или нагрузочных проб. Специалисты предполагают, что такое клиническое проявление ишемии может быть связано с повышением болевого порога и больные попросту не ощущают менее выраженные боли в области сердца.
IV вариант
В такой форме безболевая ишемия протекает нечасто, однако в последнее время количество таких пациентов кардиолога стало возрастать. У них признаки недостаточного кровоснабжения сердечной мышцы выявляются только при проведении углубленного профилактического осмотра с применением нагрузочных проб.
Диагностика
Обычно безболевая ишемия миокарда выявляется случайно, поскольку это состояние никак не беспокоит больного. Такие «находки» часто выявляются на ЭКГ, Эхо-КГ или ЭКГ по Холтеру при плановом профилактическом осмотре или при обследовании больного по поводу другого заболевания.
Для своевременного выявления безболевых форм ишемии миокарда врачи рекомендуют регулярно проходить профилактические осмотры, включающие выполнение ЭКГ. Как часто должно выполняться такое обследование? Этот показатель зависит от условий труда, профессиональных рисков и возраста пациента:
- людям до 40-45 лет с обычными условиями труда – 1 раз в год;
- людям с повышенным профессиональным риском (например, вредное производство, частые стрессы или тяжелый физический труд) – 2 раза в год;
- лицам из группы риска по возникновению атеросклероза и ишемической болезни сердца – так часто, как рекомендует лечащий врач;
- лицам пожилого возраста – 1 раз в 4 месяца;
- спортсменам – так часто, как рекомендует наблюдающий их спортивный врач.
Указывать на безболевое течение ишемии миокарда могут такие показатели ЭКГ:
- депрессия сегмента ST;
- подъем ST сегмента;
- «коронарная» Т-волна.
При возникновении подозрений на безболевое течение ишемии миокарда пациенту могут назначаться следующие методы обследования:
- клинические анализы мочи и крови;
- биохимический анализ крови (с обязательным изучением липидного спектра, АСТ, КФК, АЛТ, тропонинов, миоглобина и др.);
- ЭКГ (обычное и с нагрузочными тестами – тредмил и велоэргометрия);
- ЭКГ по Холтеру;
- Эхо-КГ (обычное и с нагрузочными тестами).
После оценки полученных результатов обследования врач может порекомендовать провести дополнительные исследования:
Отсутствие болей при «немой» ишемии миокарда не означает, что больному не нужно проходить лечение. Тактика терапии в таких случаях определяется данными диагностических исследований.
Консервативное лечение
При выявлении ишемии миокарда пациенту рекомендуется ограничивать психоэмоциональные и физические нагрузки. При этом он должен соблюдать достаточную двигательную активность. Интенсивность допустимых физических нагрузок в таких случаях устанавливается врачом индивидуально.
Пациентам с ишемией миокарда необходимо пересмотреть принципы составления своего меню. Диета должна быть направлена на нормализацию углеводного и жирового обмена. Для этого необходимо сократить потребление углеводов и животных жиров. В рацион должно включаться большее количество молочных продуктов и рыбы, свежих овощей и фруктов. Пациентам с ожирением кроме соблюдения таких принципов питания рекомендуется диета для снижения веса, подразумевающая уменьшение объема и калорийности пищи.
Кроме этого, всем пациентам с ишемией миокарда рекомендуется отказ от вредных привычек.
Медикаментозная терапия
Прием лекарственных препаратов при безболевом течении ишемии миокарда является обязательным. Выбор тех или иных средств базируется на принципах лечения ишемической болезни сердца и определяется для каждого пациента индивидуально в зависимости от результатов диагностических исследований.
Для устранения ишемии миокарда могут назначаться такие группы препаратов:
- антиагреганты (Аспирин кардио, Кардиомагнил, Тромбо асс) – способствуют улучшению текучести крови и снижают нагрузку на миокард;
- бета-адреноблокаторы (Карведилол, Небиволол, Бисопролол и др.) – уменьшают количество сокращений сердца и потребность миокарда в кислороде;
- фибраты и статины (Фенофибрат, Ловастатин и др.) – снижают уровень вредного холестерина и предупреждают прогрессирование атеросклероза;
- ингибиторы АПФ (Энап, Каптоприл и др.) – нормализуют артериальное давление и устраняют спазмы коронарных артерий;
- мочегонные средства (Индапамид, Лазикс и др.) – необходимы для устранения излишней жидкости, создающей дополнительную нагрузку на сердечную мышцу;
- антиаритмические средства (Кордарон, Амиадрон, бета-блокаторы и др.) – необходимы при выявлении нарушений ритма сердца;
- органические нитраты (Нитроглицерин, Изокет и др.) – применяются при появлении болей в сердце.
Хирургическое лечение
Нередко безболевая ишемия миокарда выявляется на запущенных стадиях, и для нормализации кровоснабжения сердечной мышцы приема лекарственных средств бывает уже недостаточно. Таким пациентам может потребоваться выполнение кардиохирургических операций для восстановления сосудистых изменений.
В зависимости от характера поражений коронарных сосудов для устранения ишемии сердечной мышцы могут проводиться:
- эндоваскулярные вмешательства – баллонная ангиопластика со стентированием;
- радикальные операции – аортокоронарное шунтирование.
При незначительных поражениях коронарных сосудов может выполняться такая малоинвазивная операция как баллонная ангиопластика с последующей установкой металлического стента. Она заключается во введении в просвет пораженного сосуда баллона из полимерного материала. Под контролем рентгена его раздувают в необходимом месте и в области сужения устанавливают стент – металлический каркас цилиндрической формы, поддерживающий сосуд в расширенном состоянии. В результате в пораженном участке устраняется сужение сосуда и ишемия миокарда.
При более масштабных поражениях коронарных артерий такое малоинвазивное вмешательство не может быть эффективным. В этих случаях для устранения недостаточности кровообращения проводится более радикальная кардиохирургическая операция – аортокоронарное шунтирование. Она может выполняться на открытом сердце классическим способом или по малоинвазивной методике. Суть такого вмешательства заключается в создании «обходного пути» – шунта из трансплантированных сосудов, обеспечивающих нормальное поступление крови в тот или иной участок миокарда. В результате коронарное кровообращение становится полноценным, а риск развития инфаркта миокарда или внезапной коронарной смерти существенно снижается.
Прогноз при безболевой ишемии миокарда всегда неблагоприятный. При отсутствии лечения эта патология может приводить к инвалидизации больного и заканчиваться наступлением внезапной коронарной смерти.
По данным статистики, безболевая ишемия тканей миокарда увеличивает риск развития аритмий и хронической сердечной недостаточности в 2 раза, а вероятность наступления внезапной смерти возрастает в 5 раз. Именно поэтому решение этой проблемы остается актуальной частью современной кардиологии и внимание врачей сконцентрировано на своевременном выявлении таких нарушений коронарного кровообращения и их профилактике.
Безболевая ишемия сердечной мышцы так же опасна, как и болевая форма этого нарушения коронарного кровообращения. Ее коварство заключается в том, что она протекает скрыто, человек длительное время не знает о существовании патологии и не предпринимает никаких мер по ее устранению. Впоследствии ишемия миокарда может приводить к развитию стенокардии, инфаркта миокарда, тяжелых аритмий, сердечной недостаточности и наступлению внезапной коронарной смерти. Для предотвращения подобных осложнений следует регулярно проходить профилактические осмотры и соблюдать все рекомендации врача по лечению этой патологии.
Специалист клиники «Московский доктор» рассказывает о скрытой ишемии миокарда:







