Синие пороки сердца
Виды «синих» пороков сердца
Порок сердца – заболевание, которое связано с патологическим строением сердечных отделов и сосудов. Все пороки можно условно разделить на «синие» и «белые». Каждый вид заболевания имеет особенные симптомы.
Приступы «синих» пороков сердца сопровождаются цианозом тканей. Заболевание обычно начинает проявляться сразу же после рождения малыша и сопровождается тяжелыми симптомами. В некоторых, особо тяжелых случаях операцию проводят сразу же после рождения малыша.
При «белых» пороках сердца отмечают патологии межпредсердных и межжелудочковых перегородок, кожа пациента становится бледной.
Характеристика «синих» пороков сердца
Пороки сердца подразделяются на две достаточно обширные группы.
Различают разные типы пороков сердца у детей «белые» и «синие». «Белые» пороки вызывают побледнение тканей, тогда как врожденные пороки синего типа сопровождаются их цианозом, именно по этой причине и было выбрано название заболевание.
Цианоз возникает из-за того, что венозная кровь смешивается с артериальной. При этой патологии наблюдается пониженное содержание кислорода в крови.
«Синие» пороки сердца начинают проявляться уже в период новорожденности, и только в редких случаях первые симптомы дают о себе знать в подростковом возрасте. Все «синие» пороки сердца всегда сопровождаются цианозом.
Клинические проявления «синих» пороков сердца зависят от степени тяжести патологического процесса. Но существует общие симптомы,

характерные для всех синих ВПС. К ним относят:
- посинение кожи и губ при плаче ребенка или во время кормления;
- холодные конечности;
- шумы в сердце;
- дрожание грудины;
- одышка;
- сердечная недостаточность.
У ребенка с врожденными «синими» пороками сердца может быть увеличена печень. Малыш склонен к судорогам. Цианоз, как правило, появляется ко второму месяцу жизни. Но при особенно тяжелых вариантах может проявиться и в первые дни жизни.
В редких случаях «синие» пороки сердца у детей дают о себе знать не сразу, а лишь по истечении нескольких лет. У ребенка начинается одышка после физических нагрузок, посинение кожи. Такие признаки нельзя оставлять без внимания.
Как проявляются «синие» пороки
Врожденные пороки хорошо диагностируются при рождении малыша. Многие пороки можно определить уже на ранних сроках беременности. Причины развития патологии до конца учеными не изучены, обычно болезнь начинает развиваться на второй неделе беременности.
Первые симптомы заболевания могут проявиться сразу же после рождения. У грудничка могут эпизодически возникать сердечные приступы. Также возможны следующие симптомы:
- кратковременная потеря сознания;
- сильная одышка;
- беспокойство.
Эти симптомы с возрастом осложняются и учащаются.
Виды «синих» пороков
В группу ВПС синего типа входят следующие болезни:
Среди перечисленных заболеваний самым распространенным видом заболевания является тетрада Фалло. Этот диагноз ставят 15 % пациентов от всех страдающих врожденными сердечными патологиями.
Заболевания «синей» группы подразделяются на два типа:
- патологии, связанные с перегрузкой сосудов малого круга кровообращения;
- аномальные процессы, сопровождаемые уменьшением объема крови в малом круге кровообращения.
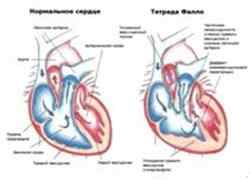
Порок Фалло
Среди всех остальных «синих» пороков болезнь Фалло диагностируется чаще всего. Заболевание может принять одну их трех форм:
Триада диагностируется чаще других форм и сопровождается тремя основными дефектами:
Тетрада имеет те же симптомы, которые дополняются еще одним — патологической локализацией аорты.
Пентада объединяет признаки триады и тетрады, дополнительно к ним — патология межжелудочковой перегородки.
Первые симптомы болезни проявляются обычно в возрасте 2,5 месяцев. Организм ребенка испытывает кислородное голодание, по этой причине у малыша развиваются приступы гипоксемии. Лечение осуществляется хирургическим методом.
Транспозиция магистральных сосудов
Заболевание относят к самым тяжелым порокам сердца. Врожденные дефекты этого вида диагностируют в 10 % случаев от общего количества врожденных пороков. Характерное отличие недуга состоит в том, что аорта и легочная артерия заменяют друг друга, при этом нарушается сообщение малого и большого круга кровообращения.
В редких, особо тяжелых случаях большой и малый круги кровообращения могут не сообщаться друг с другом. В этом случае человек не выживает. Но в чистом виде заболевание встречается крайне редко, обычно между двумя кругами кровообращения присутствует хоть какое-то сообщение, что улучшает прогноз заболевания.
Наличие такого заболевания должно быть выявлено на ранних сроках беременности. Сразу же после рождения ребенка ему делают операцию. Только так можно спасти жизнь младенцу, поскольку патология очень серьезна и несовместима с жизнью. Риск смертности при наличии такого недуга очень высок. Летальный исход чаще всего наступает в первые два-три месяца жизни ребенка.
Атрезия трехстворчатого клапана
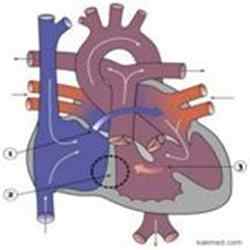
Заболевание встречается у 5 % пациентов. Это очень тяжелый порок. Правый желудочек практически не участвует в процессе кровообращения.
По этой причине сообщение между правым предсердием и желудочком нарушается.
В большой круг кровообращения кровь течет из правого предсердия, это становится причиной цианоза.
Недуг дает о себе знать сразу же после рождения. На первом этапе появляются отдельные приступы цианоза, затем они становятся постоянными. Больного необходимо оперировать, операция осуществляется в несколько ступеней. Процент летального исхода при этом диагнозе очень высок. Без операции ребенок с таким диагнозом не выживет.
Многие пороки синего типа можно диагностировать на самых ранних этапах беременности. В некоторых, особо тяжелых случаях женщине предложат прервать беременность по медицинским показаниям. В остальных случаях медики решают вопрос о способе рождения младенца и сроках проведения операции по исправлению патологии.
Прогноз «синих» сердечных пороков, впрочем, как и прочих дефектов сердца, достаточно неблагоприятный.
Дети с «синими» пороками сердца нуждаются в операции. Такие меры должны быть предприняты в срок до одного года. После операции ребенок будет находиться под контролем кардиолога. Малышу потребуется пройти курс реабилитации.
Врожденные пороки сердца синего типа влекут за собой осложнения. Только пороки сердца «белого» типа у детей дают более оптимистичный прогноз. При отсутствии оперативного вмешательства дети с такой патологией могут прожить до 17 лет. Все «синие» пороки лечат исключительно хирургическим путем. Современные медицинские методы позволяют улучшить нерадостную статистику.
У пациентов есть шанс на улучшение. Даже при наличии такой серьезной патологии ребенок сможет выжить и вести полноценный образ жизни.
http://vseoserdce.ru/defect/sinie-poroki-serdca.html
84. Врожденные пороки сердца.
Врожденные пороки сердцавозникают в результате нарушения формирования сердца и отходящих от него сосудов. Большинство пороков нарушают ток крови внутри сердца или по большому (БКК) и малому (МКК) кругам кровообращения. Пороки сердца являются наиболее частыми врождёнными дефектами и являются основной причиной детской смертности от пороков развития.
Этиология.Причиной врождённого порока сердца могут быть генетические или экологические факторы, но, как правило, сочетание того и другого. Наиболее известные причины врождённых пороков сердца — точечные генные изменения, либо хромосомные мутации в виде делеции или дупликации сегментов ДНК. Основные хромосомные мутации, такие как трисомии 21, 13 и 18 вызывают около 5-8 % случаев ВПС. Генетические мутации возникают вследствие действия трёх основных мутагенов:
— Физические мутагены (главным образом — ионизирующее излучение).
— Химические мутагены (фенолы лаков, красок; нитраты; бензпирен при табакокурении; употребление алкоголя; гидантоин; лития; талидомид; тератогенные медикаменты — антибиотики и ХТП, НПВС и т. д.).
— Биологические мутагены (главным образом — вирус краснухи в организме матери, ведущий к врождённой краснухе с характерной триадой Грега — ВПС, катаракта, глухота, а также сахарный диабет, фенилкетонурия и системная красная волчанка у матери).
Патогенез. Ведущими являются два механизма.
1. Нарушение кардиальной гемодинамики -> перегрузка отделов сердца объёмом (пороки по типу недостаточности клапанов) или сопротивлением (пороки по типу стенозов отверстий или сосудов) -> истощение вовлеченных компенсаторных механизмов -> развитие гипертрофии и дилатации отделов сердца -> развитие сердечной недостаточности (и, соответственно, нарушения системной гемодинамики).
2. Нарушение системной гемодинамики (полнокровие/малокровие МКК и БКК) -> развитие системной гипоксии (главным образом — циркуляторной при белых пороках, гемической — при синих пороках, хотя при развитии острой левожелудочковой СН, например, имеет место и вентиляционная, и диффузионная гипоксия).
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
• С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
• С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
• С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
• Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие(с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
• С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.) .
• С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
Клинические проявления ВПС можно объединить в 4 синдрома:
Кардиальный синдром(жалобы на боли в области сердца, одышку, сердцебиение, перебои в работе сердца; при осмотре — бледность или цианоз, набухание и пульсация сосудов шеи, деформация грудной клетки по типу сердечного горба; пальпаторно — изменения АД и характеристик периферического пульса, изменение характеристик верхушечного толчка при гипертрофии/дилатации левого желудочка, появление сердечного толчка при гипертрофии/дилятации правого желудочка, систолическое/диастолическое кошачье мурлыканье при стенозах; перкуторно — расширение границ сердца соответственно расширенным отделам; аускультативно — изменения ритмичности, силы, тембра, монолитности тонов, появление характерных для каждого порока шумов и т. д.).
Синдром сердечной недостаточности(острая либо хроническая, право- либо левожелудочковая, одышечно-цианотические приступы и т. д.).
Синдром хронической системной гипоксии(отставание в росте и развитии, симптомы барабанных палочек и часовых стёкол и т. д.)
Синдром дыхательных расстройств(в основном при ВПС с обогащением малого круга кровообращения).
— Сердечная недостаточность (встречается практически при всех ВПС).
— Бактериальный эндокардит (чаще отмечается при цианотических ВПС).
— Ранние затяжные пневмонии на фоне застоя в малом круге кровообращения.
— Высокая легочная гипертензия или синдром Эйзенменгера (характерна для ВПС с обогащением малого круга кровообращения).
— Синкопэ вследствие синдрома малого выброса вплоть до развития нарушения мозгового кровообращения
— Стенокардитический синдром и инфаркты миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии).
— Одышечно-цианотические приступы (встречаются при тетраде Фалло с инфундибулярным стенозом легочной артерии, транспозиции магистральных артерий и др.).
— Релятивная анемия — при цианотических ВПС.
Патологическая анатомия.При врожденных пороках сердца в процессе гипертрофии миокарда у детей в возрасте первых 3 мес жизни участвуют не только увеличение объема мышечных волокон с гиперплазией их ультраструктур, но и истинная гиперплазия кардиомиоцитов. Одновременно с этим развивается гиперплазия ретикулиновых аргирофильных волокон стромы сердца. Последующие дистрофические изменения миокарда и стромы, вплоть до развития микронекрозов, приводят к постепенному разрастанию соединительной ткани и возникновению диффузного и очагового кардиосклероза.
Компенсаторная перестройка сосудистого русла гипертрофированного сердца сопровождается увеличением в нем интрамуральных сосудов, артерио-венозных анастомозов, наименьших вен (так называемых сосудов Вьессена — Тебезия) сердца. В связи со склеротическими изменениями в миокарде, а также усилением кровотока в его полостях появляется утолщение эндокарда за счет разрастания в нем эластических и коллагеновых волокон. Перестройка сосудистого русла развивается также и в легких. У детей с врожденными пороками сердца наблюдается отсталость общего физического развития.
Смерть наступает в первые дни жизни от гипоксии при особо тяжелых формах пороков или позже от развития сердечной недостаточности. В зависимости от степени гипоксии, обусловленной уменьшением кровотока в малом круге кровообращения и направлением тока крови через ненормальные пути между малым и большим кругом кровообращения, пороки сердца могут быть разделены на два основных типа — синий и белый. При пороках синего типа отмечаются уменьшение кровотока в малом круге кровообращения, гипоксия и направление тока крови по анормальному пути — справа налево. При пороках белого типа гипоксия отсутствует, направление тока крови слева направо. Однако это деление схематично и не всегда применимо ко всем типам врожденных пороков сердца.
Врожденные пороки с нарушением деления полостей сердца. Дефект межжелудочковой перегородки встречается часто, возникновение его зависит от отставания в росте одной из структур, формирующих перегородку, вследствие чего между желудочками развивается ненормальное сообщение. Чаще наблюдается дефект в верхней соединительнотканной (мембранозной) части перегородки. Кровоток через дефект осуществляется слева направо, поэтому цианоза и гипоксии не наблюдается (белый тип порока). Степень дефекта может варьировать, вплоть до полного отсутствия перегородки. При значительном дефекте развивается гипертрофия правого желудочка сердца, при незначительном — существенных изменений гемодинамики не происходит.
Дефект первичной перегородки имеет вид отверстия, расположенного непосредственно над клапанами желудочков; при дефекте вторичной перегородки имеется широко открытое овальное отверстие, лишенное заслонки. В том и в другом случае ток крови происходит слева направо, гипоксии и цианоза не бывает (белый тип порока). Переполнение кровью правой половины сердца сопровождается гипертрофией правого желудочка и расширением ствола и ветвей легочной артерии. Полное отсутствие межжелудочковой или межпредсердной перегородок приводит к развитию трехкамерного сердца— тяжелого порока, при котором, однако, в период компенсации не наблюдается полного смешения артериальной и венозной крови, так как основной ток той или другой крови сохраняет свое направление и поэтому степень гипоксии нарастает по мере прогрессирования декомпенсации.
Врожденные пороки сердца с нарушениями деления артериального ствола. Общий артериальный ствол при полном отсутствии деления артериального ствола встречается редко. При этом пороке один общий артериальный ствол берет свое начало от обоих желудочков, у выхода располагается 4 полулунных клапана или меньше; порок часто сочетается с дефектом межжелудочковой перегородки. Легочные артерии отходят от общего ствола недалеко от клапанов, до ответвления крупных сосудов головы и шеи, они могут совсем отсутствовать и тогда легкие получают кровь из расширенных бронхиальных артерий. При этом пороке наблюдаются резкая гипоксия и цианоз (синий тип порока), дети нежизнеспособны.
Стеноз и атрезия легочной артериинаблюдаются при смещении перегородки артериального ствола вправо, часто сочетаются с дефектом межжелудочковой перегородки и другими пороками. При значительном сужении легочной артерии кровь в легкие попадает через артериальный (боталлов) проток и расширяющиеся бронхиальные артерии. Порок сопровождается гипоксией и выраженным цианозом (синий тип порока).
Стеноз и атрезия аортыявляются следствием смещения перегородки артериального ствола влево. Они встречаются реже, чем смещение перегородки вправо, часто сопровождаются гипоплазией левого желудочка сердца. При этом наблюдаются резкая степень гипертрофии правого желудочка сердца, расшире¬ние правого предсердия и резкий общий цианоз. Дети нежизнеспособны.
Сужение перешейка аорты (коарктация), вплоть до его атрезии, компенсируется развитием коллатерального кровообращения через межреберные артерии, артерии грудной клетки и резкой гипертрофией левого желудочка сердца.
Незаращение артериального (боталлова) протокаможно считать пороком при наличии его с одновременным расширением у детей старше 3 мес жизни. Ток крови осуществляется при этом слева направо (белый тип порока). Изолированный порок хорошо поддается хирургической, коррекции.
Комбинированные врожденные пороки сердца. Среди комбинированных пороков чаще встречаются триада, тетрада и пентада Фалло.Триада Фаллоимеет 3 признака: дефект межжелудочковой перегородки, стеноз легочной артерии и как следствие этого гипертрофия правого желудочка.Тетрада Фаллоимеет 4 признака: дефект межжелудочковой перегородки, сужение легочной артерии, декстрапозиция аорты (смещение устья аорты вправо) и гипертрофия правого желудочка сердца.Пентада Фалло, кроме этих четырех, включает 5-й признак — дефект межпредсердной перегородки. Чаще всего встречается тетрада Фалло (40-50% всех врожденных пороков сердца). При всех пороках типа Фалло отмечаются ток крови справа налево, уменьшение кровотока в малом круге кровообращения, гипоксия и цианоз (синий тип пороков). К более редким комбинированным врожденным порокам относятся дефект межжелудочковой перегородки со стенозом левого предсердно-желудочкового отверстия (болезнь Лютамбаше), дефект межжелудочковой перегородки и декстрапозиция аорты (болезнь Эйзенменгера) и ответвление левой венечной артерии от легочного ствола(синдром Бланда — Уайта — Гарленда), первичная легочная гипертензия (болезнь Аэрза), зависящая от гипертрофии мышечного слоя сосудов легкого (мелких артерий, вен и венул) и др.
http://studfiles.net/preview/6443129/page:47/
Характеристики и симптомы белых и синих пороков сердца
Услышав о таком диагнозе, как белые и синие пороки сердца, у многих родителей начинается паника. Подобная реакция вполне обоснованна, так как разные дефекты развития сердечнососудистой системы у грудничка представляют собой весьма опасные для его нормальной жизнедеятельности патологические состояния, что, согласно статистике, находятся на первом месте в структуре причин смертности грудничков в возрасте до 1 года.
ВПС (врожденные пороки сердца) – довольно частое явление в педиатрии. Заболевания данного рода встречаются у каждого 8 новорожденного малыша и в большинстве случаев нуждаются в оперативной коррекции.
К счастью сегодня практически все пороки сердца успешно исправляются, и у больного ребенка появляется шанс расти и развиваться, не отличаясь от своих сверстников.
Почему возникают пороки?
Врожденные пороки развития сердечнососудистой системы представляют собой сложные анатомические и физиологические дефекты структур сердца и крупных сосудов, что препятствуют нормальной гемодинамике и вызывают сложные нарушения в организме ребенка.
Большинство таких ВПС имеют генетическое происхождение и формируются еще на 6-8 неделе эмбрионального развития плода. Именно в этот период наиболее высоки риски возникновения у будущего малыша разных дефектов со стороны сердца, причины которых могут заключаться в следующем:
- перенесенные беременной женщиной вирусные инфекции;
- вредные привычки будущей матери;
- тяжелые условия труда и вредная работа у родителей будущего малыша;
- действие на организм женщины радиации, химических факторов, плохая экологическая ситуация в регионе и тому подобное;
- генетическая предрасположенность;
- возраст беременной женщины старше 35 лет (это способствует развитию генетических мутаций);
- прием лекарственных препаратов (антибиотики, глюкокортикоиды, нестероидные противовоспалительные средства, сульфаниламиды, транквилизаторы и многие другие).
Классификация ВПС
Существует около сотни разнообразных пороков развития сердца, которые отличаются своей локализацией, степенью выраженности нарушений, клинической картиной. Наиболее часто встречаются дефекты клапанов сердца и аорты, незарощений овального отверстия, аномальные расположения магистральных сосудов, что отходят непосредственно от сердца, дефекты межжелудочных и межпредсердных перегородок.
В зависимости от клинических проявлений заболевания, современные врачи выделяют две большие группы врожденных дефектов развития сердечнососудистой сферы, таких как белые и синие пороки сердца.
При белых пороках сердца кожа у детей становится бледной, а при синих – диагностируется цианоз кожных покровов.
Среди дефектов развития синего типа наиболее часто в клинической практике специалистам приходится иметь дело с тетрадой Фалло, атрезией легочной артерии, аномальной транспозицией крупных сосудов. Белые пороки в своем большинстве оказываются дефектами клапанного аппарата или внутрисердечных перегородок, что нарушают гемодинамику внутри сердца.
Как проявляются белые и синие пороки?
Белые пороки сердца характеризуются побледнением кожных покровов у новорожденных и детей грудного возраста, что объясняется сбросом крови с лева направо без смешивания ее венозного и артериального компонентов.
Данные аномалии развития проявляются признаками нарастающей сердечной недостаточности, наличием шумов при прослушивании тонов сердца, побледнением губ и кожи малыша, особенно во время крика или приема грудного молока. При этом на протяжении первых лет жизни ребенок может выглядеть совершенно здоровым.
Первые симптомы недуга , как правило, начинают появляться в период активного роста малыша, перестройки его внутренних органов и гормонального фона.
Примерно через 8-10 лет после рождения у маленьких пациентов отмечается одышка при физических нагрузках, а потом и в состоянии покоя, боли за грудиной, головные боли, усталость и отставание в развитии нижних отделов тела.
Специалисты выделяют четыре основных подвида белых пороков сердца:
Синие пороки сердца сопровождаются посинением кожных покровов малыша, а также акроцианозом и похолоданием в дистальных отделах нижних и верхних конечностей, что обусловлено смешиванием венозной и артериальной крови.
Синие дефекты развития сердечнососудистой сферы дают о себе знать еще в период новорожденности, когда у грудничка могут появляться единичные сердечные приступы с кратковременной потерей сознания, сильной одышкой и беспокойным поведением. С возрастом подобные приступы учащаются, а их симптому становятся более красочными и выраженными. Такие дети после приступа могут отдыхать на корточках, что позволяет им быстрее восстановиться.
Существует два типа синих пороков сердца:
В настоящее время диагностировать врожденные пороки сердца врачам под силу сразу после рождения малыша с помощью современной ультразвуковой аппаратуры, которая способна определить даже самые незначительные дефекты в строении сердца и сосудов, а также нарушения гемодинамических показателей.
Современные подходы к лечению
Лечение ВПС реализуется консервативным и хирургическим методом. Медикаментозная терапия в большинстве клинических случаев является вспомогательной методикой, направленной на восстановление маленьких пациентов после операции и временной ликвидации проявлений сердечной недостаточности. Выбор тактики лечения зависит от нескольких факторов: возраста больного, степени запущенности патологического процесса, наличия осложнений и выраженности клинической симптоматики.
В настоящий момент существует огромное количество оперативных методик, что с помощью малоинвазивных или полноценных хирургических вмешательств позволяют устранить пороки развития сердечнососудистой системы.
Родителям ребенка важно помнить, что и белые, и синие пороки сердца уже давно перешло в разряд заболеваний, что успешно ликвидируются с помощью достижений современной медицины.
Качественно проведенные операции позволяют малышам с дефектами развития вернуться к обычной детской жизни и ничем не отличаться от своих сверстников. Единственный момент – это своевременная диагностика недуга, которая увеличивает шансы больного ребенка на выздоровление.
http://ritmserdca.ru/bolezni/belye-i-sinie-poroki.html
Врожденные пороки сердца (ВПС) у детей: причины, симптомы, диагностика и лечение

Одной из наиболее часто диагностируемых аномалий развития сердечно-сосудистой системы у детей считается врожденный порок сердца. Такое анатомическое нарушение структуры сердечной мышцы, возникающее в период внутриутробного развития плода, грозит серьезными последствиями для здоровья и жизни ребенка. Избежать трагического исхода вследствие ВПС у детей может помочь своевременное медицинское вмешательство.
Задача родителей – ориентироваться в этиологии недуга и знать об основных его проявлениях. В силу физиологических особенностей новорожденных некоторые патологии сердца сложно диагностировать сразу после появления малыша на свет. Поэтому нужно внимательно следить за состоянием здоровья растущего ребенка, реагировать на любые изменения.
Классификация врожденных пороков сердца у детей
Врожденный порок сердца провоцирует нарушение кровотока по сосудам или в сердечной мышце.
Чем раньше врожденный порок сердца будет выявлен, тем благоприятнее прогнозы и исход лечения заболевания.
В зависимости от внешних проявлений патологии выделяют следующие типы ВПС:
Такие пороки тяжело диагностировать из-за отсутствия явных симптомов. Характерное изменение – бледность кожных покровов у ребенка. Это может сигнализировать о поступлении недостаточного количества артериальной крови в ткани.
К категории «белых» пороков относят аномальный дренаж легочных вен, образование общего предсердия и дефекты перегородок между камерами сердца.

Основное проявление данной категории патологии – посинение кожных покровов, особенно заметное в области ушей, губ и пальцев. Такие изменения вызывает гипоксия тканей, спровоцированная смешиванием артериальной и венозной крови.
К группе «синих» пороков относят транспозицию аорты и легочной артерии, аномалию Эбштейна (смещенное место прикрепления створок трехстворчатого клапана к полости правого желудочка), тетраду Фалло (так называемую «синюшную болезнь», комбинированный дефект, сочетающий четыре патологии – стеноз выходного отдела правого желудочка, декстрапозицию аорты, высокий дефект межжелудочковой перегородки и гипертрофию правого желудочка).
Учитывая характер нарушения кровообращения, врожденные пороки сердца у детей классифицируют на такие типы:
В зависимости от сложности нарушения анатомии сердечной мышцы выделяют такие врожденные пороки сердца в детском возрасте:
- простые пороки (одиночные дефекты);
- сложные (сочетание двух патологических изменений, к примеру, сужение сердечных отверстий и клапанная недостаточность);
- комбинированные пороки (сложные для лечения комбинации множественных аномалий).
Причины возникновения патологии
Нарушение дифференцировки сердца и появление ВПС у плода провоцирует воздействие неблагоприятных факторов окружающей среды на женщину в период вынашивания ребенка.
К основным причинам, способным вызвать сердечные аномалии у детей в период их внутриутробного развития, относятся:
- генетические нарушения (мутация хромосом);
- курение, употребление алкоголя, наркотических и токсических веществ женщиной в период вынашивания ребенка;
- перенесенные во время беременности инфекционные болезни (вирус краснухи и гриппа, ветрянка, гепатит, энтеровирус и др.);
- неблагоприятные экологические условия (повышенный радиационный фон, высокий уровень загрязнения воздуха и т. д.);
- употребление лекарств, прием которых запрещен в период беременности (также препаратов, чье влияние и побочные эффекты не достаточно исследованы);
- наследственные факторы;
- соматические патологии матери (в первую очередь сахарный диабет).
Это основные факторы, провоцирующие возникновение порока сердца у детей в период их внутриутробного развития. Но существуют и группы риска – это дети, рожденные женщинами старше 35 лет, а также страдающими эндокринными дисфункциями или токсикозом I триместра.
Симптомы ВПС
Уже в первые часы жизни детский организм может сигнализировать об аномалиях развития сердечно-сосудистой системы. Аритмия, учащенное сердцебиение, затруднение дыхания, потеря сознания, слабость, синюшные или бледные кожные покровы свидетельствуют о возможных патологиях сердца.
Но симптомы ВПС могут проявиться и значительно позже. Беспокойство родителей и немедленное обращение за медицинской помощью должны вызвать такие изменения в состоянии здоровья ребенка:
- посинение или нездоровая бледность кожи в области носогубного треугольника, стоп, пальцев, ушей и лица;
- трудности с кормлением ребенка, плохой аппетит;
- отставание в увеличении веса и роста у малыша;
- отеки конечностей;
- повышенная утомляемость и сонливость;
- обмороки;
- повышенное потоотделение;
- одышка (постоянно затрудненное дыхание или временные приступы);
- независимое от эмоциональных и физических нагрузок изменение сердечного ритма;
- шумы в сердце (определяются при прослушивании врачом);
- боли в области сердца, грудной клетки.
В некоторых случаях пороки сердца у детей протекают бессимптомно. Это усложняет выявление недуга на ранних его стадиях.

Предотвратить усугубление болезни и развитие осложнений поможет регулярное посещение педиатра. Врач при каждом плановом осмотре обязательно выслушивает звучание тонов сердца ребенка, проверяя наличие или отсутствие шумов – неспецифических изменений, которые зачастую носят функциональный характер и не несут опасности для жизни. До 50% выявленных при педиатрическом осмотре шумов могут сопровождать «малые» пороки, не требующие хирургического вмешательства. В этом случае рекомендуют регулярное посещение, наблюдение и консультации детского кардиолога.
Если врач сомневается в происхождении таких шумов или наблюдает патологические изменения звука, ребенка обязательно направляют на кардиологическое обследование. Детский кардиолог повторно выслушивает сердце и назначает дополнительные диагностические исследования для того, чтобы подтвердить или опровергнуть предварительный диагноз.
Проявления недуга в разной степени сложности встречаются не только у новорожденных детей. Пороки могут впервые дать о себе знать уже в подростковом возрасте. Если у ребенка, внешне выглядящего абсолютно здоровым и активным, появляются признаки отставания в развитии, наблюдается посинение или болезненная бледность кожи, одышка и усталость даже от небольших нагрузок, то необходим осмотр педиатра и консультация кардиолога.
Способы диагностики
Чтобы изучить состояние сердечной мышцы и клапанов, а также выявить аномалии кровообращения, врачи используют такие способы диагностики врожденных пороков сердца:
- Эхокардиография – ультразвуковое исследование, позволяющее получить данные о патологиях сердца и его внутренней гемодинамике.
- Электрокардиограмма – диагностика нарушений сердечного ритма.
- Фонокардиография – отображение тонов сердца в виде графиков, позволяющих изучить все нюансы, недоступные при выслушивании ухом.
- УЗИ сердца с допплером – методика, позволяющая врачу визуально оценить процессы кровотока, состояние сердечных клапанов и коронарных сосудов с помощью прикрепления специальных датчиков в области грудной клетки пациента.
- Кардиоритмография – исследование характеристик структуры и функций сердечно-сосудистой системы, её вегетативной регуляции.
- Катетеризация сердца – ввод катетера в правый или левый отделы сердца для определения давления в полостях. Во время этого обследования проводится и вентрикулография – рентгенологическое исследование камер сердца с введением контрастных веществ.
Каждый из этих методов не применяется врачом изолированно – для точного диагностирования патологии сравниваются результаты разных исследований, позволяющих установить основные нарушения гемодинамики.
На основе полученных данных кардиолог определяет анатомический вариант аномалии, уточняет фазу течения, и прогнозируется вероятные осложнения порока сердца у ребенка.
Если в роду кого-либо из будущих родителей имели место пороки сердца, организм женщины в период вынашивания ребенка подвергался, хотя бы одному из опасных факторов или будущий ребенок находиться в группе риска возможного развития ВПС, то беременная должна предупредить об этом наблюдающего её акушера-гинеколога.
Врач, учитывая такую информацию, должен особое внимание обратить на наличие признаков сердечных аномалий у плода, применить все возможные меры диагностики недуга в дородовом периоде. Задача будущей мамы – своевременно проходить УЗИ и другие назначенные доктором обследования.
Лучшие результаты с точными данными о состоянии сердечно-сосудистой системы дает новейшее оборудование для диагностики детских пороков сердца.
Лечение врожденного порока сердца у детей
Врожденные аномалии сердца в детском возрасте лечат двумя способами:

В большинстве случаев единственным возможным шансом спасти жизнь ребенка является именно первый радикальный способ. Обследование плода на наличие патологий сердечно-сосудистой системы проводят еще до его появления на свет, поэтому чаще всего вопрос о назначении операции решается именно в этот период.
Роды в таком случае проводят в специализированных родильных отделениях, функционирующих при кардиохирургических больницах. Если операция не проведена сразу после рождения ребенка, хирургическое лечение назначают в максимально короткие сроки, желательно на первом году жизни. Такие меры продиктованы необходимостью обезопасить организм от развития возможных опасных для жизни последствий ВПС – сердечной недостаточности и легочной гипертензии.
Современная кардиохирургия предполагает проведение операций на открытом сердце, а также с помощью метода катетеризации, дополненного рентгеновской визуализацией и чреспищеводной эхокардиографией. Устранение дефектов сердечных пороков эффективно проводится с помощью баллонной пластики, эндоваскулярного лечения (методы введения стенов и герметизирующих инструментов). В комплексе с хирургическим вмешательством пациенту назначают лекарственные препараты, повышающие эффективность лечения.
Терапевтические процедуры являются вспомогательным методом борьбы с недугом и применяются при возможности или необходимости перенесения операции на более поздние сроки. Терапевтическое лечение часто рекомендуют при «бледных» пороках, если болезнь не развивается стремительно в течение месяцев и лет, не угрожает жизни ребенка.
В подростковом возрасте могут развиваться приобретенные пороки сердца у детей – комбинации из исправленных дефектов и вновь возникающих аномалий. Поэтому ребенку, который подвергался хирургической коррекции патологии, позже может понадобиться повторное оперативное вмешательство. Такие операции чаще всего проводятся щадящим малоинвазивным методом, чтобы исключить нагрузку на психику и организм ребенка в целом, а также избежать шрамов.
При лечении сложных пороков сердца врачи не ограничиваются коррекционными методами. Чтобы стабилизировать состояние ребенка, устранить угрозу жизни и максимально повысить её продолжительность для пациента требуется проведение целого ряда пошаговых оперативных вмешательств с обеспечением полноценного кровоснабжения организма и легких в частности.
Своевременное выявление и лечение врожденных и приобретённых пороков сердца у детей дает возможность большинству маленьких пациентов полноценно развиваться, вести активный образ жизни, поддерживать здоровое состояние организма и не чувствовать себя ущемленным в моральном или физическом плане.
Даже после успешного хирургического вмешательства и самых благоприятных врачебных прогнозов основная задача родителей – обеспечить ребенку регулярные посещения и осмотры детского кардиолога.
http://silaserdca.ru/porok/vps-u-detej
\»Белые\» пороки сердца: анатомические особенности и способы коррекции
В первой статье, посвященной порокам сердца у детей, речь шла об их происхождении и развитии, а также о действиях родителей малыша, которому поставлен диагноз ВПС. Сегодня — продолжение темы.
В первой статье, посвященной порокам сердца у детей, речь шла об их происхождении и развитии, а также о действиях родителей малыша, которому поставлен диагноз ВПС. Сегодня — продолжение темы.
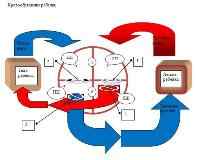
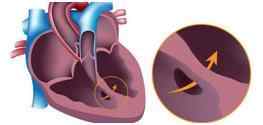
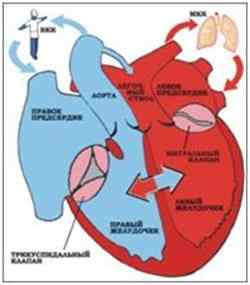
В основе классификации ВПС лежит несколько принципов — самым частым является разделение пороков на \»белые\» и \»синие\», то есть за основу принято наличие или отсутствие цианоза (синюшности) кожных покровов у малыша. К \»белым\» относятся пороки, при которых венозная кровь не попадает в большой круг кровообращения, или кровь по дефектам поступает из левой половины сердца в правую (см. рис.). К таким порокам отнесены:
- дефекты межжелудочковой перегородки;
- дефекты межпредсердной перегородки;
- открытый артериальный проток;
- стеноз устья аорты;
- коарктация аорты;
- изолированный стеноз легочного ствола.
К группе «синих\» относятся пороки, при которых происходит попадание большого количества венозной крови в большой круг кровообращения и поступление этой крови в органы и ткани, за счет чего они приобретают синюшность. К таким порокам относятся:
- болезнь Фалло (триада, тетрада или пентада);
- атрезия (неразвитие) трехстворчатого клапана;
- аномальное впадение легочных вен;
- транспозиция магистральных сосудов;
- общий артериальный ствол.
Кроме того, рано возникающая синюшность говорит о комбинированном (сочетающем сразу несколько пороков) ВПС. Поговорим о самых часто встречающихся пороках и способах их коррекции.
Дефект межжелудочковой перегородки (ДМЖП)
Частота встречаемости порока сердца ДМЖП колеблется от 10 до 40% от всех ВПС у малышей, причем он одинаково часто встречается как у девочек, так и у мальчиков. Сущность порока заключается в утрате части перегородки между левым и правым желудочками. Благодаря этому артериальная, обогащенная кислородом, кровь из более мощного левого желудочка при сокращении сердца попадает в правый, смешиваясь там с венозной кровью, пришедшей от органов, и идет в большем, чем в норме, объеме к легким. Из-за этого сосуды легких перерастягиваются, а ткань легкого из-за усиленного притока крови отекает. Сердце работает со слишком большой нагрузкой, из-за этого увеличивается в размерах (гипертрофируется), и, в конце концов, это приводит к сердечной недостаточности.
Проявления зависят от локализации дефекта и его размеров. Если дефект небольшой — до 5 мм в диаметре, тогда клинически порок может никак себя не проявить в течение долгого времени, а иногда за счет роста самого сердца — спонтанно закрыться за счет разрастания мышц в структуре перегородки. Тогда он выявляется только при аускультации (выслушивании сердца фонендоскопом) в виде шума; на УЗИ можно увидеть изменения кровотока и попадание крови через отверстие из левого в правый желудочек, а на рентгене иногда бывает увеличение тени сердца за счет желудочков.
При дефектах средних размеров и больших клинические проявления могут проявляться начиная с 4-5-й недели жизни и быстро нарастают — если не провести срочную кардиохирургическую операцию, более 50% детей погибают до года. Осложняется порок задержкой роста и развития ребенка, сердечной недостаточностью и постоянными пневмониями, от которой также погибает большое количество малышей.
Показаниями для срочной операции являются неэффективность медикаментозной терапии, развитие осложнений и дефекты более 10 мм, сопровождающиеся нарушением состояния крохи. В случае небольших дефектов до 5-6 лет малыша наблюдают, так как иногда за счет роста дефект может закрыться. Если этого не происходит, оперировать ребенка рекомендуется в 4-12 лет. После операции до 95% детей полностью выздоравливают.
Выполняют радикальные операции — то есть ушивают перегородку или делают пластику на открытом сердце, в условиях искусственного кровообращения (за сердце малыша будет работать аппарат \»искусственное сердце\»).
В современных условиях все чаще стараются прибегать к малоинвазивным (мало травмирующим ребенка) методам — через крупные сосуды в полость сердца вводят специальный катетер, в котором внутри свернутая специальная \»заплатка\». Ее устанавливают на место дефекта, и она полностью закрывает дефект с двух сторон, плотно прилегая к самой перегородке. Эта методика позволяет проделать операцию быстро, менее травматично для малыша и сократить время пребывания его в больнице. Спустя 2-3 года после операции дети могут вести обычный образ жизни и ничем уже не отличаются от сверстников.
Дефект межпредсердной перегородки (ДМПП)
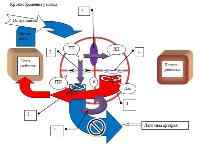
Развивается в 5-15% случаев всех ВПС. Анатомически между правым и левым предсердиями имеется \»брешь\», она может быть различной формы и размера, и через нее происходит сброс крови из левого, более мощного предсердия в правое. Этот дефект формируется при нарушениях, связанных с закрытием овального окна — в внутриутробном периоде оно, наряду с артериальным протоком, выполняет роль обходного отверстия из-за нефункционирующих легких (см. рис.).
При нарушении закладки клапана овального окна или дефектности формирования перегородки между предсердиями формируется порок сердца. Во внутриутробном периоде этот порок распознать трудно — так как через перегородку осуществляется кровоток. Ребенок рождается в срок и с нормальной массой тела. При рождении, когда происходит включение легких в работу и кровоток осуществляется по-новому, в случае дефекта межпредсердной перегородки происходит перегрузка правых отделов сердца, сначала предсердия, а затем и желудочка, в который поступает больше крови, и перегрузка легких, аналогичная таковой в ДМЖП.
Проявления данного порока зависят от размера дефекта — если он не превышает 5 мм, как, например, в случае открытого овального окна, дети развиваются как обычно, требуя только наблюдения. Обычно с ростом сердца дефект закрывается самостоятельно. При более крупных дефектах клинические проявления различны — в первые месяцы дети обычно имеют слабовыраженный цианоз (синюшность) носогубного треугольника при плаче, крике и беспокойстве. С 3-6 месяцев малыши начинают отставать в развитии от сверстников, они бледные, худые, часто болеют респираторными инфекциями и пневмониями. При выслушивании сердца у них отмечается специфический шум, а на УЗИ сердца хорошо виден дефект, его размеры и нарушения кровотока. Рентгенологические снимки показывают увеличение правых отделов сердца, на ЭКГ выявляются признаки перегрузки правого желудочка и позже предсердия. Осложняется порок развитием постоянных пневмоний, формированием аритмии и ревматизма.
На ранних стадиях порока детям назначают поддерживающую терапию — до достижения малышом возраста примерно 5 лет. Это оптимальный возраст для оперативного лечения. Хотя если дефект больших размеров, проявляются признаки нарушения кровообращения и сердечная недостаточность — оперируют в любом возрасте. Оперативное лечение аналогично описанному выше при ДПЖП.
Открытый артериальный проток (ОАП)
Сосуд, необходимый внутриутробно, он позволяет осуществлять сброс крови у плода из легочной артерии сразу в аорту, минуя нефункционирующие легкие. Внутриутробно наряду с овальным окном выполняет функцию обходных путей в малом круге кровообращения. При рождении ребенка артериальный проток теряет свое функциональное значение и в норме через 15-20 часов начинает закрываться. Если его закрытия не происходит спустя 1-2 недели жизни малыша, это считается пороком сердца.
ОАП встречается, по данным кардиологов, примерно в 6-18% случаев всех пороков сердца, причем у мальчиков в 2-3 раза чаще, чем у девочек. Кроме того, существует определенная связь между степенью недоношенности и частотой открытого протока: чем больше степень недоношенности и масса ребенка, тем позже происходит закрытие протока, и для стимуляции его закрытия применяют особые лекарственные препараты.
При ОАП происходит сброс крови из аорты, где более высокое давление, в легочный ствол, а через него в сосуды и ткань легких. Затем кровь, не попадая в большой круг кровообращения, возвращается в левые половины сердца. Из-за этого происходит уменьшение кровоснабжения органов тела ребенка, снижается артериальное давление. Постепенно формируется нарушение кровообращения в легких — легочная гипертензия (повышение давления в сосудах легких) и формирование сердечной недостаточности.
Проявления порока зависят от ширины протока — при узком протоке дети почти ничем не отличаются от сверстников, и аномалия у них может обнаружиться спустя несколько лет. Обычно они несколько чаще других болеют ОРВИ и имеют шум в сердце. При широких размерах большинство детей начинают отставать в физическом развитии с раннего возраста, часты ОРВИ и пневмонии, часты жалобы на быструю утомляемость, плохое сосание, вялость, одышку при нагрузке, бледность малыша. При осмотре у малыша может обнаруживаться асимметрия пульса и снижение диастолического (нижнего) давления, причем чем ниже давление, тем больше размер протока. При выслушивании фонендоскопом характерен особый \»машинный\» шум в области сердца.
В диагностике порока помогает ЭКГ, ФКГ и УЗИ сердца, при котором порок выявляется, причем можно измерить размеры протока и оценить количество крови, сбрасываемой через него в минуту. Кроме того на рентгене отмечают увеличение размеров сердца влево. Опасность ОАП заключается в раннем развитии сердечной недостаточности, кроме того дети могут сильно отставать в развитии.
При установлении диагноза ОАП показана перевязка протока. Оптимальными сроками для выполнения выполнения этой операции являются 12 месяцев — 3 года, но при развитии осложнений она возможна в любом возрасте. Обычно на современном этапе операция проводится эндоскопически — при помощи небольших проколов в определенных точках грудной клетки в околосердечную область вводят инструменты и камеру, под контролем монитора проводят манипуляции по перевязке протока и наложении на него скобки, не дающей ему отрыться вновь.
Второй вариант — введение через одну из крупных вен ребенка катетера со специальным прибором внутри, он называется окклюдер. По сути это пробка, которая ставится внутри протока поперек сосуда и затыкает его изнутри. Процесс полного восстановления после операции занимает примерно год, и после этого ребенок ничем не отличается от сверстников.
Стеноз легочной артерии (СЛА)
Данный ВПС встречается примерно в 9-12% случаев, причем одинаково часто у детей обоих полов. Это такая аномалия, когда на пути тока крови из правого желудочка в малый круг кровообращения есть анатомическое препятствие в виде сужения легочной артерии. Порок может быть в нескольких вариантах:
- сужение в месте клапана (из-за нарушения развития створок клапана, которые срастаются, и остается небольшое отверстие, а иногда еще и откладываются соли кальция, еще больше сужая отверстие);
- послеклапанное или предклапанное сужение — это аномалии строения мышечного каркаса артерии либо недоразвитие ее участков.
Кровообращение идет по физиологическим путям, но, встречая препятствие на своем пути, из правого желудочка в легочную артерию и малый круг кровообращения попадает меньше крови, а в желудочке она застаивается. Для того чтобы протолкнуть больший, чем в норме, объем крови, правому желудочку приходится работать с усилиями, и он гипертрофируется (мышцы разрастаются, как при накачивании бицепсов). Но резервы желудочка ограничены, и его силы истощаются. Он начинает перерастягиваться и теряет свое функциональное назначение, превращаясь в мешочек, неспособный сокращаться, — формируется сердечная недостаточность.
Клиника СЛА может проявляться по-разному, все зависит от величины отверстия в сердце. При отверстии более 1 см порок протекает нетяжело, физическое развитие ребенка соответствует его возрасту, чувствует он себя нормально, и почти никаких жалоб не отмечается. Диагноз обычно ставят поздно — в возрасте от 4-5 до 12 лет при выслушивании у малыша специфического шума в сердце.
При более выраженном дефекте, когда отверстие не превышает 4-5 мм, дети рано жалуются на одышку, особенно при физической нагрузке, быстро утомляются, возникают боли в сердце. Особенно при нагрузках — но синюшности (цианоза) у них не отмечается. Артериальное давление у малышей снижено, у многих детей формируется своеобразное выпячивание грудной клетки в проекции сердца — \»сердечный горб\». Диагностируется порок на основании клинических данных, с использованием ЭКГ, ФКГ и УЗИ, на котором четко можно увидеть и само нарушение строения, и размер дефекта, и степень нарушения кровообращения.
При тяжелом пороке операция показана в первый год жизни, а оптимальный срок коррекции — 3-10 лет. Для лечения разработано несколько видов операции, но в основном операция делается на открытом сердце в условиях искусственного кровообращения. В последнее время при дефекте в клапанном аппарате легочной артерии можно выполнять внутрисосудистые операции через катетер, которые менее травматичны и легче переносятся малышами. Послеоперационная реабилитация занимает в среднем 1 год, а после этого малыши могут жить как обычные дети.
Стеноз устья аорты (СА)
Порок наблюдается в 2-11% случаев от всех ВПС, мальчики страдают в три раза чаще девочек, и часто он сочетается с другими пороками сердца. Суть порока в сужении или деформации клапанного кольца из-за повреждения створок аортального клапана. В результате формируется препятствие нормальному течению крови из левого желудочка в аорту. Аномального течения крови при этом пороке нет.
Различают виды порока, сходные с таковыми при стенозе легочной артерии. Из-за того, что кровь не может нормально протекать через резко суженное отверстие, для ее проталкивания необходимо более мощное усилие левого желудочка, который начинает резко гипертрофироваться. Это постепенно приводит к истощению запасов силы желудочка, и он начинает расширяться в размерах и терять свою силу. Как результат формируется сердечная недостаточность.
Проявления порока зависят от степени сужения. При небольших стенозах порок долго компенсируется усиленной работой сердца и обычно проявляется к 5-7 годам. Если сужение сильное — с раннего возраста наблюдается резкая бледность, одышка, учащенное сердцебиение и выраженный шум в сердце. У малыша старше 2-3 лет порок проявляется болями в области сердца, чувством удушья, сердцебиениями, головокружениями и головной болью. В тяжелых случаях возможны так называемые \»синкопы\» — обмороки при физической нагрузке. Физически дети развиваются нормально, но отмечается бледность кожи с раннего детства.
Диагноз можно заподозрить при выслушивании сердца. А подтверждается он по ЭКГ, ФКГ и окончательно на УЗИ, где можно оценить размер сужения и степень нарушения кровообращения.
Большую часть детей лечат не оперативно, а с помощью специальных препаратов, особого режима и двигательных и физических нагрузок. Операция нужна при сильно выраженном дефекте. При нарастании тяжести нарушения кровообращения и появлении обмороков коррекцию проводят с помощью специально разработанных операций. Особо хорошо у новорожденных и детей раннего возраста себя зарекомендовали внутрисосудистые методы: через крупные сосуды вводят катетер с баллоном на конце, который раздувают в области порока. За счет растяжимости и эластичности сосудов у детей порок корректируется. К сожалению, этот порок в 50% случаев способен появиться вновь, за счет воспалительных изменений в области клапанов.
Коарктация аорты (КА)
Частота данного порока составляет примерно 7-16% от всех ВПС, в 2-4 раза чаще страдают мальчики. Суть порока во врожденном формировании сужения ствола аорты в области начала (выхода из левого желудочка), грудной или даже брюшной ее части. Часто сочетаются с другими пороками, особенно с ОАП. Клинически КА похожа на стеноз аорты, но обычно более выражена, особенно если сужение расположено низко. У грудных детей протекает тяжело: с первых дней появляются выраженная одышка, затруднение при кормлении — дети беспокоятся, кричат у груди, вяло сосут. Кожа у малышей бледная, выражено сердцебиение, пульс на разных частях тела определяется неравномерно, выслушивается шум в сердце, дети плохо растут. Постоянно болеют ОРВИ и пневмониями, развивается сердечная недостаточность.
Если порок тяжелый, лечение проводят в любом возрасте, но оптимальным является 6-10 лет. Операция проводится на открытом сердце, удаляется дефектный участок, а края или сшиваются, или при большой протяженности дефекта заменяются специальным протезом. В последнее время применяется и операция с введением катетера с баллоном внутрь сосуда и растяжение сужения, но вследствие возможных осложнений (разрыв стенки аорты, кровотечение) применяется нечасто.
В следующий раз мы поговорим о \»синих\» пороках.
http://www.ourbaby.ru/article/Belye-poroki-serdca-anatomicheskie-osobennosti-i-sposoby-korrekcii/