Аневризма брюшной аорты: симптомы, лечение и прогноз для жизни
Аневризма брюшной аорты — что это такое и как лечить?
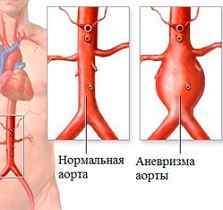
Аневризмой брюшной аорты называется частичное местное расширение аортального просвета в области брюшины, причиной которого может стать врожденная аномалия строения стенок кровеносного сосуда, либо их патологические изменения.
Данная патология лидирует среди всех случаев аневризматических заболеваний кровеносных сосудов. Ее частота составляет практически 95%. При этом от болезни страдают, преимущественно, мужчины старше 60-летнего возраста. Представительницы женского пола подвергаются данной болезни гораздо реже.
Опасность заболевания в том, что часто оно протекает абсолютно бессимптомно. Но постепенно размеры аневризмы увеличиваются (ежегодно – приблизительно на 10-12%). Как итог, стенки аорты настолько растягиваются, что могут просто разорваться в любой момент. Следствием разрывать аневризмы является интенсивное внутреннее кровотечение, а затем – летальный исход больного.
Причины возникновения аневризмы и повреждающие факторы
Крайне важно определить причины развития образования аневризматического мешка, поскольку от болезни погибает 50-60% всех больных. При этом между выявлением патологии и наступлением летального исхода проходит довольно мало времени – всего 1-2 года. Причины деформации сосудистой стенки могут быть воспалительными и невоспалительными.
Классификация
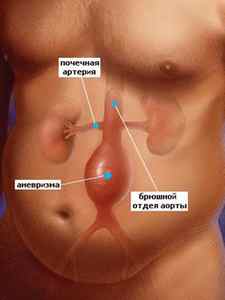
Особое значение имеет анатомическая градация аневризм брюшной аорты. По этому критерию болезнь может быть инфраренальной (когда аневризма расположена ниже места ответвления почечных артерий) и супраренальной (когда очаг патологического процесса находится выше почечных артерий).
Согласно классификации аневризм по форме выпячивания аортальной стенки, они бывают:
- мешотчатыми;
- диффузными веретенообразными;
- расслаивающимися.
По структуре аневризматической стенки такие образования разделяют на истинные и ложные.
Существует классификация аневризм и по этиологии (происхождению). Такая градация делит патологический процесс на врожденный и приобретенный. Вторая группа может иметь невоспалительное происхождение, и стать следствием травм, атеросклероза, сифилиса, инфекционных заболеваний и т. д.
По клиническому течению аневризму брюшной аорты делят на неосложненную и осложненную. По своим размерам аневризматические мешки бывают:
- малыми (от 3 до 5 см);
- средними (от 5 до 7 см);
- большими (больше 7 см);
- гигантскими, диаметр которых в 8-10 раз превышает диаметр инфраренального аортального отдела.
Существует классификация аневризм и по распространенности, согласно которой различают 4 типа патологического процесса:

Симптомы аневризмы аорты брюшной полости
Зачастую патология ничем не проявляет себя, и выявляется только при проведении рентгенографического, ультразвукового, пальпационного или лапароскопического обследования брюшной полости.
Но порой болезнь, все же, может проявить себя следующими симптомами:
- болевыми ощущениями в животе;
- чувством распирания и тяжести в области живота;
- ощущением пульсации в месте локализации очага патологического процесса.
Зачастую источник боли располагается в левой части живота. Она может быть умеренной, но иногда способна становиться просто невыносимой, из-за чего пациенту приходится ставить обезболивающие уколы.
Боли могут иррадиировать в различные части живота, в поясницу, а также в область паха. В связи с этим пациентам часто ставят ложные диагнозы – радикулит, панкреатит, почечная колика и др.
По мере своего роста аневризма начинает давить на стенки желудка и ДПК. Это приводит к появлению неприятной симптоматики, проявляющейся:
- тошнотой;
- рвотой;
- отрыжкой воздухом;
- вздутием живота и метеоризмом;
- частыми запорами.
В отдельных случаях аневризма приводит к смещению почки и сдавливанию мочеточника. Это вызывает появление дизуретической симптоматики и развитие гематурии. При сдавливании аневризмой вен и артерий у мужчин возникают болезненные ощущения в области яичек, параллельно с которыми происходит развитие варикоцеле.
При сдавливании спинномозговых корешков увеличивающейся в размерах аневризмой развивается ишиорадикулярный симптомокомплекс, сопровождающийся персистирующими болями в позвоночнике, двигательными и чувствительными расстройствами в области ног.
При данном заболевании может произойти развитие хронического расстройства процесса кровообращения в сосудах ног, что, в свою очередь, вызывает трофические расстройства и перемежающую хромоту.
Если аневризма разрывается в область аорты, у пациента открывается интенсивное кровотечение, способное в считанные секунды привести к смерти. Такое патологическое состояние сопровождается:
- внезапным приступом острой, жгучей боли в области живота и/или нижнего сегмента позвоночника;
- резким приступом гипотонии, влекущим за собой развитие коллапса;
- пульсирующими ощущениями в области брюшины.
Клинические проявления разрыва аневризмы аорты брюшной полости зависят от направления кровотечения. Так, при забрюшинном кровотечении наблюдается возникновение сильного болевого синдрома, отличающегося значительной продолжительностью. Если гематома начинает распространяться на органы малого таза, больной жалуется на боли в паху, промежности, гениталиях, бедрах. Обширное поражение гематомой внутренних органов часто маскируется под клинические проявления сердечного приступа.
При внутрибрюшинном разрыве аневризмы происходит развитие массивного гомеоперитонеума, для которого характерно возникновение интенсивной боли и вздутия живота. Во всех его сегментах отмечается возникновение симптома Щеткина-Блюмберга. Методом перкуссии в брюшной полости выявляется наличие свободной жидкости.
Наряду с признаками острого живота, для разрыва аневризматического мешка характерны симптомы в виде:
- внезапного побледнения эпидермиса и слизистых оболочек;
- сильного упадка сил;
- появления холодного пота;
- физической и психической заторможенности;
- частого нитевидного пульса;
- выраженной гипотонии;
- снижения количества выделяемой суточной урины.
При разрыве аневризмы в область нижней полой вены происходит образование артерио-венозной фистулы. Этот процесс сопровождается:
- болями в животе и пояснице;
- формированием в полости брюшины опухоли, над которой четко прослушиваются систоло-диастолические шумы;
- отечностью ног;
- учащением сердцебиения и пульса;
- усугубляющимися приступами одышки;
- ярко выраженным упадком сил.
Постепенно развивается сердечная недостаточность. При нарастании ее симптомов может наступить летальный исход.
Разрыв аневризматического мешка в полость ДПК приводит к открытию интенсивного желудочно-кишечного кровотечения. При этом у пациента могут наблюдаться такие клинические проявления:
- резкое падение АД;
- открытие кровавой рвоты;
- сильный упадок сил;
- апатичность.
Отличить кровотечение при разрыве аневризмы от такового при различных заболеваниях ЖКТ (например, ЯБЖ и ДПК) очень сложно.
Диагностика
Если ярко выраженная клиническая картина не проявляется, то обнаружить заболевание можно совершенно случайно, например при УЗИ брюшной полости, проводимому по иному поводу.
При возникновении симптоматики, характерной для аневризмы аорты брюшной полости, для начала проводится тщательный осмотр и опрос пациента, после чего врач направляет его на лабораторные и инструментальные исследования. Во время осмотра определяется пульсация стенки брюшной полости. Больной при этом находится в лежачем положении.
Обязательное мероприятие – прослушивание брюшной полости стетоскопом для выявления систолического шума в проекции аневризмы. Во время пальпации может обнаружиться опухолевидное образование. В области его локализации нередко определяется пульсация.
Из аппаратных диагностических методов пациентам зачастую назначается проведение:
Большое значение придается и клиническим анализам: ревмопробам, анализу крови на сахар и холестерин, общему и биохимическому анализам крови.
Если диагноз был подтвержден, пациент должен пожизненно находиться на учете у флеболога или кардиохирурга. Единственным радикальным методом лечения заболевания является хирургическое вмешательство. Но и оно не всегда может быть проведено, поскольку:
- процедура является весьма сложной, и отличается высокой травматичностью;
- существуют большие риски развития послеоперационных осложнений, и даже летального исхода;
- операция тяжело переносится пожилыми пациентами и лицами, у которых имеются сопутствующие заболевания сердца, мозга или сосудов, протекающие в тяжелой форме;
- практически в 95-99% случаев при разрыве аневризмы наступает летальный исход;
- операция является дорогостоящей.
Главная задача врачей при лечении столь серьезного заболевания – подобрать правильную тактику терапии, которая не навредит больному. Советы по этому поводу следующие:
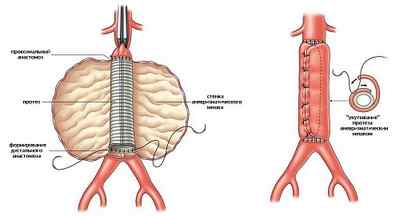
Радикальным оперативным методом лечения аневризмы является ее удаление с последующей заменой иссеченного участка на специальный гомотрансплантат. Вмешательство выполняется через лапаротомический разрез. В случае необходимости, могут быть затронуты и подвздошные артерии. При таких условиях проводится бифуркационное аорто-подвздошное протезирование. При открытом хирургическом вмешательстве смертность составляет от 3,8 до 8,2%.
Иссечение аневризмы строго противопоказано при:
- недавно перенесенном инфаркте (меньше 30 дней);
- недавнем инсульте (меньше 1,5 месяца);
- тяжелой сердечно-легочной недостаточности;
- обширном окклюзирующем поражении подвздошных и бедренных артерий.
Если имеет место надрыв или разрыв аневризмы, операция проводится по жизненно важным показаниям.
На сегодняшний день малотравматичным способом радикального лечения заболевания является эндопротезирования аорты с помощью использования стент-графта. Операция проводится в рентген-операционной.
В области бедренной артерии делается незначительный надрез, через который вводится имплантат. Контроль за ходом процедуры осуществляется с помощью специального рентгентелевидения. Установка стент-графта обеспечивает изолирование аневризмы, что помогает существенно снизить риск ее разрыва. Параллельно с этим создается новый канал для кровотока.
Несмотря на все плюсы такой операции, иногда возможны некоторые осложнения. В частности, это касается возможности дистальной миграции эндоваскулярных стентов.
Прогноз и профилактика
При отсутствии лечения патологии прогнозы весьма неблагоприятны. Связано это с высоким риском развития осложнений, способных приводить к летальному исходу.
Для профилактики заболевания или его своевременного выявления пациентам, находящимся в группе риска, необходимо каждые 6-12 месяцев проводить УЗ диагностику, и проходить осмотры у врачей. Огромное значение играет отказ от курения и алкоголя, ведение ЗОЖ и полное излечение системных, воспалительных или инфекционных патологий.
http://simptomy-lechenie.net/anevrizma-bryushnoj-aorty/
Аневризма брюшной аорты
Аневризма брюшной аорты – это локальное расширение просвета брюшной части аорты, развивающееся вследствие патологического изменения ее стенок или аномалии их развития. Среди всех аневризматических поражений кровеносных сосудов аневризма брюшной аорты составляет 95%. Заболевание диагностируется у каждого двадцатого мужчины в возрасте старше 60 лет, женщины страдают реже.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год). Со временем стенки сосуда растягиваются настолько, что в любой момент готовы разорваться. Разрыв аневризмы сопровождается массивным внутренним кровотечением и гибелью пациента.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
Формы заболевания
Наиболее часто клиницистами применяется классификация аневризм брюшной аорты, основанная на особенностях анатомического расположения патологических расширений:
- инфраренальные аневризмы, т. е. локализующиеся ниже ответвления почечных артерий (наблюдаются в 95% случаев);
- супраренальные аневризмы, т. е. расположенные выше места отхождения ренальных артерий.
По строению стенки мешка аневризмы брюшной аорты подразделяются на ложные и истинные.
По форме выпячивания:
- расслаивающие;
- веретенообразные;
- диффузные;
- мешотчатые.
В зависимости от причины возникновения аневризмы брюшной аорты могут быть врожденными (связаны с аномалиями строения сосудистой стенки) или приобретенными. Последние, в свою очередь, подразделяются на две группы:
По наличию осложнений:
- неосложненные;
- осложненные (тромбированные, разорвавшиеся, расслаивающие).
В зависимости от диаметра участка расширения аневризмы брюшной аорты бывают малыми, средними, большими и гигантскими.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза.
А. А. Покровским была предложена классификация аневризм брюшной аорты, в основе которой распространенность патологического процесса:
Причины и факторы риска
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз. В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Причины появления травматической аневризмы брюшной аорты:
- травмы позвоночника и брюшной полости;
- технические погрешности при выполнении реконструктивных операций (протезирование, тромбоэмболэктомия, стентирование или дилатация аорты) или ангиографии.
Факторами, повышающими риск формирования аневризмы брюшной аорты, являются:
- курение – курильщики составляют 75% от всех пациентов с данной патологией, чем больше стаж курения и количество ежедневно выкуриваемых сигарет, тем выше риск развития аневризмы;
- возраст старше 60 лет;
- мужской пол;
- наличие данного заболевания у близких родственников (наследственная предрасположенность).
Разрыв аневризмы брюшной аорты чаще всего происходит у пациентов, страдающих хроническими бронхолегочными заболеваниями и/или артериальной гипертензией. Помимо этого, на риск разрыва оказывают влияние размер и форма аневризмы. Симметричные аневризматические мешки разрываются реже, чем ассиметричные. А гигантские расширения, достигающие 9 см в диаметре и более, в 75% случаев разрываются с массивным кровотечением и быстрой гибелью больных.
Симптомы аневризмы брюшной аорты
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год).
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
В ряде случаев аневризматический мешок смещает почку и сдавливает мочеточник, приводя тем самым к формированию урологического синдрома, который клинически проявляется дизурическими расстройствами (учащенные, болезненные, затрудненные мочеиспускания) и гематурией (примесь крови в моче).
Если аневризма брюшной аорты сдавливает тестикулярные сосуды (артерии и вены), у больного возникает боль в области яичек, а также развивается варикоцеле.
Компрессия спинномозговых корешков увеличивающимся выпячиванием брюшной аорты сопровождается формированием ишиорадикулярного симптомокомплекса, для которого характерны стойкие боли в области поясницы, а также двигательные и чувствительные расстройства в нижних конечностях.
Аневризма брюшной аорты способна становиться причиной хронического нарушения кровоснабжения в нижних конечностях, что приводит к трофическим расстройствам и перемежающейся хромоте.
При разрыве аневризмы брюшной аорты у больного возникает массивное кровотечение, способное за несколько секунд привести к летальному исходу. Клиническими симптомами этого состояния являются:
- внезапная интенсивная боль (так называемая кинжальная боль) в области живота и/или поясницы;
- резкое падение артериального давления, вплоть до развития коллапса;
- ощущение сильной пульсации в брюшной полости.
Особенности клинической картины разрыва аневризмы брюшной аорты определяются направлением кровотечения (мочевой пузырь, двенадцатиперстная кишка, нижняя полая вена, свободная брюшная полость, забрюшинное пространство). Для забрюшинного кровотечения характерно возникновение стойкого болевого синдрома. Если гематома увеличивается в сторону малого таза, то боль иррадиирует в промежность, пах, половые органы, бедро. Высокая локализация гематомы часто манифестирует под маской сердечного приступа.
Внутрибрюшинный разрыв аневризмы брюшной аорты приводит к быстрому развитию массивного гемоперитонеума, отмечается резкая болезненность и вздутие живота. Симптом Щеткина – Блюмберга положителен во всех отделах. Перкуторно определяют наличие в брюшной полости свободной жидкости.
Одновременно с симптомами острого живота при разрыве аневризмы аорты возникают и быстро усиливаются симптомы геморрагического шока:
- резкая бледность слизистых оболочек и кожных покровов;
- сильная слабость;
- холодный липкий пот;
- заторможенность;
- нитевидный пульс (частый, низкого наполнения);
- выраженное снижение артериального давления;
- уменьшение диуреза (количества отделяемой мочи).
При внутрибрюшинном разрыве аневризмы брюшной аорты очень быстро наступает летальный исход.
Если происходит прорыв аневризматического мешка в просвет нижней полой вены, это сопровождается формированием артерио-венозной фистулы, симптомами чего являются:
- боли, локализующиеся в области живота и поясницы;
- образование в брюшной полости пульсирующей опухоли, над которой хорошо выслушиваются систоло-диастолические шумы;
- отек нижних конечностей;
- тахикардия;
- нарастающая одышка;
- значительная общая слабость.
Постепенно нарастает сердечная недостаточность, что становится причиной летального исхода.
Разрыв аневризмы брюшной аорты в просвет двенадцатиперстной кишки приводит к внезапно возникающему массивному желудочно-кишечному кровотечению. У больного резко падает артериальное давление, возникает кровавая рвота, нарастает слабость, безразличие к окружающему. Кровотечение при данном типе разрыва сложно диагностировать от желудочно-кишечных кровотечений, обусловленных другими причинами, например, язвенной болезнью желудка и двенадцатиперстной кишки.
Диагностика
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией. В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
Лечение аневризмы брюшной аорты
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала. Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование. До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
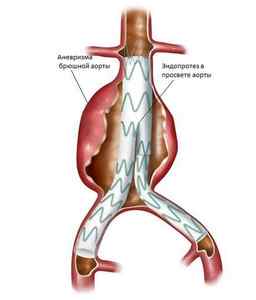
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции). Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва. Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Возможные последствия и осложнения
Основными осложнениями аневризмы брюшной аорты являются:
- разрыв аневризматического мешка;
- трофические расстройства в нижних конечностях;
- перемежающаяся хромота.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
Профилактика
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
Видео с YouTube по теме статьи:
http://www.neboleem.net/anevrizma-brjushnoj-aorty.php
Аневризма брюшной аорты: описание, симптомы и лечение
Аневризма аорты — это ее расширение вследствие поражений различного характера. Смертность от разрыва аневризмы брюшной аорты составляет около 1% среди мужской популяции в возрасте более 50 лет (112 случаев на 100 000 населения). Наибольшему риску подвергаются курящие люди в возрасте старше 60 лет. Единственным способом лечения данного заболевания является хирургическое вмешательство. Так как при разрыве стенки аорты летальность крайне высока, важно выявить патологию на ранних стадиях развития и осуществлять динамический контроль за состоянием артерии.
Грудная аорта – самая большая артерия в организме человека. Брюшная аорта является ее продолжением, начинаясь с области 12-го грудного позвонка и продолжаясь до 5-го поясничного, где она разделяется на две подвздошные артерии. Место деления центрального сосуда на две части называется бифуркацией и расположено в средней части брюшной полости.
Особенности анатомии аорты в брюшном отделе заключаются в наличии нескольких пар ветвей артерий, служащих для кровоснабжения мышц и других тканей поясницы, спинного мозга и брюшной стенки. От центрального кровеносного сосуда отходят также парные артериальные ветви к почкам, яичкам у мужчин, яичникам у женщин и другим органам брюшной полости.
Нормальный поперечный размер брюшного отдела аорты варьируется в довольно широких пределах. У людей, не страдающих артериальной гипертензией, диаметр аорты под диафрагмой составляет 16-28 мм. У женщин эта аорта уже, чем у мужчин.
Стенка сосуда имеет 3 оболочки, из которых средняя составляет основную ее часть. Она включает в себя 40-50 эластичных мембран, связанных волокнами, благодаря чему образуется единый каркас. Основным компонентом внутренней оболочки аорты являются гладкомышечные клетки, а коллаген и эластин в составе среднего и наружного слоев стенки выполняют поддерживающую функцию.
Аневризма брюшной аорты – это ее расширение более чем на 3 см в плоскости, перпендикулярной ее оси, или в 1,5 раза превышающее нормальный диаметр кровеносного сосуда. Выбухание стенки сосуда происходит из-за поражений различного характера, снижающих его прочность и эластичность.
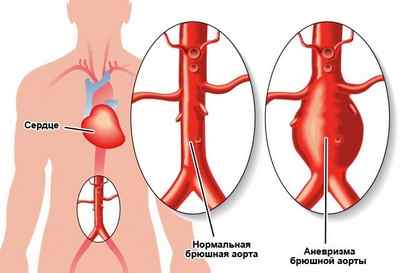
При увеличении диаметра аневризмы содержание эластина в стенке аорты уменьшается, а коллагена увеличивается. Снижается плотность гладкомышечных клеток внутренней оболочки, что запускает механизмы торможения их развития и программирования клеток на гибель. В результате ухудшаются механические свойства кровеносного сосуда. Особенностью формирования аневризмы также является изменение клеточного состава наружных слоев стенки сосуда, которые пропитываются лимфоцитами и макрофагами. Последние выделяют в стенке расширенного сосуда специфические белки и продукты воспаления, которые приводят к некрозу отдельных участков.
Расширение брюшной аорты может происходить постепенно или внезапно. Внешне аневризма является расширенным сегментом аорты, при атеросклерозе ее внутренняя сосудистая поверхность содержит атеросклеротические бляшки и тромботические массы. Со временем происходит некротическое расплавление стенки расширенного участка и содержимого аневризматического мешка. Рост аневризмы часто осложняется спайками с соседними органами, в этих местах появляется асептическое воспаление. У 13% больных имеются и аневризмы другой локализации, поэтому пациентам для обнаружения аналогичной патологии в других местах.
Среди мужчин аневризмы встречаются в 5 раз чаще, чем у женщин, но у последних риск разрыва выше. В пожилом возрасте заболевание наиболее распространено. У 75% пациентов болезнь протекает бессимптомно, но опасна наиболее частым осложнением — смертью при разрыве стенки аневризмы. Еще одним распространенным осложнением данной патологии является желудочно-кишечное кровотечение из-за образования свищевого отверстия при разрыве аневризмы или на фоне острой сердечной недостаточности.
Более 50% больных умирают до того, как поступают в стационар больницы. Риск разрыва аорты при ее размере более 7 см составляет выше 50%, а послеоперационная смертность – 35-70%. Однако при проведении плановой хирургической операции по лечению аневризмы аорты до ее разрыва выживаемость пациентов гораздо выше – больше 95%.
С возрастом нормальный диаметр аорты у мужчин и женщин увеличивается. В 65-80 лет диаметр в 27 мм наблюдается у 95% мужчин. У женщин размер аневризмы, при котором происходит ее разрыв, в среднем на 1 см меньше. Образованию аневризм размером 3 и более сантиметров, представляющих угрозу для здоровья человека, предшествует долгий период их роста, в среднем по 1-4 мм в год. Более крупные аневризмы растут быстрее — до 7-10 мм/год. Скорость роста зависит от генетической предрасположенности и экологических факторов.
Можно выделить следующие стадии развития заболевания:
- состояние, угрожающее разрывом;
- разрыв аневризмы;
- компрессия близлежащих тканей, их эрозия;
- расслоение аневризмы;
- закупорка артерии.
Существует несколько классификаций аневризм по различным критериям:
1. По причине возникновения выделяют:
- врожденные;
- приобретенные (в результате воспалительных инфекционных и неинфекционных заболеваний, атеросклероза, травм).
2. По строению и форме:
- истинные;
- ложные;
- диффузные;
- мешковидные;
- веретенообразные;
- расслаивающие.
3. По течению заболевания:
4. По местоположению:
- верхний отдел аорты с вовлечением боковых и почечных ответвлений;
- область аорты, находящаяся ниже почечных артерий и не охватывающая бифуркацию (90% всех случаев);
- нижняя часть с бифуркацией и подвздошными артериями;
- полное поражение всех участков.
5. По размеру образования:
- малые (диаметр менее 5 см);
- средние (от 5 до 7 см);
- большие (свыше 7 см в диаметре);
- гигантские, при которых поперечный размер превышает нормальный в 8-10 раз.
Форма аневризмы зависит от степени поражения стенки аорты и его распространенности. Мешотчатый тип формируется при изменении одной из стенок и чаще всего встречается при сифилисе. При веретенообразной аневризме наблюдается более обширное поражение тканей по всей окружности сосуда. Диффузные формы характерны для больных атеросклерозом и артритом (воспаление стенки сосуда инфекционного или аллергического характера).
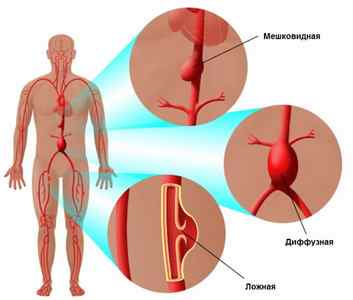
Наиболее часто встречающиеся виды аневризм
Наследственные причины болезни были подтверждены разносторонними исследованиями с помощью молекулярной биологии. Этот фактор наблюдается у 15% пациентов. Генетически аневризма брюшной аорты передается по аутосомно-доминантному признаку: если болен один из родителей, то вероятность рождения ребенка с этой же патологией равна 50%.
Причинами образования аневризмы являются:
- Атеросклероз (основной фактор), повышенный уровень холестерина в крови.
- Врожденные отклонения в формировании стенки аорты, при которых нарушаются ее эластические свойства (синдром Марфана, Элерса — Данлоса, фиброзно-мышечная дисплазия). Тип аневризм в этом случае чаще всего ложный.
- Воспалительные процессы инфекционного и неинфекционного характера – аортоартериит, ревматизм, хламидиоз, сифилис, сальмонеллез, туберкулез, микоплазмоз.
- Повышенное артериальное давление.
- Генетические нарушения в выработке белков, образующих эластичные волокна и каркасную структуру стенки брюшной аорты.
Факторами риска развития заболевания служат:
- пожилой возраст (более 60 лет), при котором происходят естественные дегенеративные изменения в стенке аорты;
- отягощенный семейный анамнез (риск развития аневризмы увеличивается в 2 раза);
- ишемическая болезнь сердца;
- мужской пол;
- заболевания периферических артерий;
- наличие аневризм в других местах (подвздошные, бедренные, подколенные артерии, грудная, торакоабдоминальная аорта);
- курение (90% пациентов с воспалительными аневризмами являются заядлыми курильщиками);
- избыточная масса тела;
- поликистоз почек;
- хроническая обструктивная болезнь легких, при которой происходит разрушение эластина (чаще всего связанное с курением).
В группе наибольшего риска находятся пожилые курящие мужчины, а также пациенты, у ближайших родственников которых была выявлена аневризма. Таким людям рекомендуется проходить регулярные ультразвуковые обследования не реже 1 раза в год. У больных с размером аневризмы 4-5 см УЗИ-контроль проводится раз в полгода, при ее диаметре более 5 см периодичность хирургического осмотра должна быть не реже 1 раза в 2 недели. Для снижения скорости роста аневризмы следует отказаться от курения.
Признаки аневризмы брюшной аорты проявляются в нескольких формах:
1. Асимптомная, при которой у пациента отсутствуют какие-либо жалобы, а сосудистое расширение обнаруживается случайно при обследовании по поводу других заболеваний (УЗИ, КТ, МРТ брюшной полости).
2. Безболевая — при этой форме человек ощущает безболезненную пульсацию в животе, которую можно определить пальпаторным способом.
3. Болевая – при типичной форме боль ощущается в животе и отдает в поясницу, при нетипичной возможны 3 симптомокомплекса:
- Абдоминальный – тошнота, рвота, запоры, отрыжка, потеря массы тела. Эти признаки связаны с вовлечением в процесс отводящих артерий к внутренним органам и сдавливанием 12-перстной кишки и желудка.
- Урологический – тупая, ноющая боль и ощущение тяжести в пояснице, нарушение мочеиспускания; приступы, подобные почечным коликам, кровь в моче. Симптомы обусловлены смещением почек и мочеточников, расширением лоханок.
- Ишиорадикулярный – болезненность в пояснице, хромота, нарушение двигательной активности и чувствительности в ногах из-за сжатия позвонков и нервных окончаний поясничного отдела спинного мозга, ухудшение кровоснабжения в нижних конечностях.
Наиболее типичными симптомами являются пульсация в верхней части живота (выше пупка), ощущение новообразования и боли в животе и пояснице. Эти признаки присутствуют у половины пациентов, но у остальных может наблюдаться только один из симптомов. Болезненность носит постоянный характер, не связана с совершаемыми движениями и длится от нескольких часов до нескольких дней. При увеличении угрозы разрыва сосуда боль резко усиливается, изменяется ее характер – она становится резкой, иногда отдает в пах, ягодицы и ноги.
Для воспалительной формы заболевания характерна следующая специфическая триада симптомов:
- хроническая болезненность в животе;
- потеря массы тела;
- повышенный уровень СОЭ в крови.
При разрыве аневризмы появляются следующие признаки:
- резкая сильная боль в животе и пояснице;
- шок;
- падение артериального давления;
- ощущение сильной слабости;
- холодные конечности;
- бледность кожных покровов в результате спазмов кровеносных сосудов и обширного внутреннего кровотечения;
- заостренные черты лица;
- расстройство сознания;
- увеличение живота;
- холодный пот;
- сильное желудочно-кишечное кровотечение при прорыве аневризмы в 12-перстную кишку;
- появление кровоподтеков под кожей по задним боковым поверхностям спины и в паху;
- нарушение ритма сердца вплоть до его остановки.
При появлении первых признаков необходимо пройти обследование для выявления причины боли в животе и ощущения пульсации. Часто разрыв аневризмы брюшной аорты принимают за почечную колику, дивертикулит (образование мешотчатых выпячиваний в кишечнике, сопровождающееся его воспалением) или заболевания ЖКТ.
Для диагностики заболевания используется несколько методов:
- На первоначальном этапе – пальпаторное обследование, при котором определяется объемный пульсирующий узел выше пупка.
- Рентгенография. На снимке выявляется тень аневризмы и отложения солей кальция на ее стенках.
- Ультразвуковое сканирование и его разновидность – цветное дуплексное исследование. Этот метод является наиболее распространенным, так как его достоверность достигает 100%, УЗИ доступно для всех пациентов. Точность измерения размеров аневризмы составляет +/- 3 мм. Больным, у которых диагноз подтвердился при рентгеновском обследовании, обязательно должно проводиться УЗИ с целью выявления асимптомного течения болезни.
- Компьютерная и магнитно-резонансная томография. При проведении этих способов обследования больному вводятся контрастные вещества для получения более четкого изображения.
Предоперационное обследование включает также изучение других органов брюшной полости для того, чтобы минимизировать риск послеоперационных осложнений. Определяются данные, необходимые для хирургического вмешательства:
- длина аневризмы, ее диаметр, извилистость;
- наличие аневризм подвздошных артерий и других сосудистых аномалий.
Единственным способом лечения аневризмы на сегодняшний день является хирургическое. Оно проводится несколькими способами:
1. Открытые хирургические операции:
- Иссечение кровеносного сосуда и установка протеза.
- Бифуркационное аорто-бедренное шунтирование. На боковой стенке живота делают разрез, брюшину отодвигают в сторону для получения доступа к аорте и устанавливают шунт.
- Бифуркационное аорто-бедренное протезирование, при котором используется синтетический протез.
2. Внутрисосудистая хирургия:
- Имплантация линейного искусственного сосуда.
- Имплантация раздвоенного сосуда в области бифуркации.
3. Гибридные операции, сочетающие несколько видов воздействий, указанных выше.
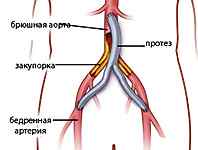
Открытые операции могут проводиться у пациентов с благоприятным хирургическим прогнозом и состоянием здоровья, а также показаны тем больным, у которых аневризма достигает значительных размеров, что требует изготовления индивидуального эндопротеза.
Внутрисосудистое шунтирование и протезирование применяется при высоком риске осложнений со стороны сердечно-сосудистой или дыхательной системы.
Основными показаниями для проведения операции являются следующие:
- Диаметр аневризмы у мужчин 5 см и более, у женщин – больше 4,5 см.
- Рост аневризмы со скоростью более 6 мм за 6 месяцев вне зависимости от ее размера.
- Наличие факторов риска разрыва сосуда.
- Расположение тромба в аневризматическом мешке.
- Острая закупорка сосуда тромбом.
- Наличие дочерних аневризм.
- Признаки разрыва аневризмы у больного.
При меньших размерах аневризм показано ежегодное ультразвуковое обследование.
Противопоказаниями для проведения хирургического вмешательства являются следующие:
- инфаркт миокарда, произошедший за 3 месяца до плановой операции по поводу аневризмы;
- острое нарушение мозгового кровообращения сроком менее 1,5 месяца;
- легочная недостаточность в тяжелой стадии;
- выраженная почечная или печеночная недостаточность;
- злокачественные опухоли в последней стадии.
В предоперационный период больным показан прием следующих лекарственных препаратов:
- статинов (Флувастатин, Лескол и другие) за 30 дней — для снижения риска ишемической болезни сердца, инфарктов миокарда и других сердечно-сосудистых осложнений во время операции и после нее;
- бета-блокаторов за 1 месяц — при наличии в анамнезе больного сердечно-сосудистых заболеваний.
После проведения операции пациентам назначают нестероидные противовоспалительные средства, антибактериальные препараты для предотвращения развития раневой инфекции, физиотерапевтическое лечение, УЗИ-контроль брюшной полости 1 раз в 3 месяца или рентгенографию, компьютерную томографию раз в полгода. Рекомендуется отказаться от курения и тяжелых физических нагрузок, поднятия тяжестей.
Количество летальных исходов после планового хирургического вмешательства составляет около 5% от общего числа прооперированных. Успешность лечения зависит от возраста пациента и имеющихся сопутствующих патологий сердца, почек, дыхательной системы. Число негативных последствий значительно сокращается при отказе больного от курения за 2-3 месяца до операции.
Оперативное лечение аневризмы брюшной аорты может иметь следующие осложнения:
- аритмия (3% всех прооперированных);
- инфаркт миокарда (1%);
- сердечная недостаточность (1%);
- пневмония (3%);
- почечная недостаточность (2%);
- закупорка легочной артерии (0,2%);
- сепсис (0,7%);
- инсульт (0,4%);
- кишечная непроходимость (2%);
- кровотечение в забрюшинное пространство (0,4%).
Дополнительно при лечении применяются следующие медикаментозные средства:
1. Препараты для снижения артериального давления до уровня менее 140/90 мм рт. ст. :
- бета-адреноблокаторы, применяемые также для уменьшения скорости расширения аорты (Бисопролол, Атенолол, Метопролол и другие);
- ингибиторы ангиотензин-превращающего фермента для лечения сердечной недостаточности и гипертонии (Эналаприл, Ренитек, Энап, Рамиприл);
- блокаторы рецепторов ангиотензина-II (Лозартан, Валсартан, Эпросартан).
2. Лекарства для снижения уровня липидов в крови и риска инсульта (Аторвастатин, Анвистат).
3. Антикоагулянтные средства для уменьшения риска тромбообразования (Варфарин, аспирин, Клопидогрель).
4. Обезболивающие и противовоспалительные препараты (Кетопрофен, Кетонал и другие, при наличии сильной боли – Фентанил, Морфин).
При разрыве аневризмы неотложную скорую помощь больному оказывают с применением следующих лекарственных средств, предназначенных для ликвидации сердечной недостаточности в состоянии шока:
- внутривенные инъекции Нитроглицерина;
- Метопролол (на первом этапе – внутривенно, в последующем – перорально).
http://vashflebolog.com/vascular-disease/anevrizma-bryushnoj-aorty-up.html







