Желудочковая брадикардия — что это такое
Желудочковая брадикардия
Желудочковая брадикардия — патологическое состояние, при котором отмечается снижение частоты сердечных сокращений ниже возрастной нормы. У взрослых определяется 40 уд/мин и ниже. При этом в представленном определении отмечается связь брадикардии с желудочками, поскольку при исследовании могут выявляться изменения в работе желудочков.
В Международной классификации болезней нет такого определения, как желудочковая брадикардия, поэтому этот термин считается более клиническим, чем общепринятым.
Для определения нарушения ритма используются различные методы исследования. В обязательном порядке проводится электрокардиография. Также выполняются лабораторные анализы с целью определения сопутствующих заболеваний. Для более детального изучения представленной темы предлагается для просмотра видео.
Видео Факты о сердце. Брадикардия
Описание желудочковой брадикардии
В образовании замедленного сердцебиения берут участие различные механизмы. В одних случаях наблюдается расстройство функционирования проводящей системы сердца, в других — органические поражения сердечной мышцы.
Распространенные варианты течения брадикардии:
- Абсолютный — независимо от обстоятельств, в которых находится больной, и действия раздражающих факторов в той или иной выраженности наблюдается замедленное сердцебиение.
- Относительный — зависит от влияния внешних факторов. Нередко встречается при различных состояний: лихорадке, физическом переутомлении, переедании, недостаточном функционировании щитовидной железы, менингеальных процессах. Сюда же относится “брадикардия спортсмена”.
- Умеренный — часто встречается при дыхательной аритмии, при этом на высоте вдоха сердцебиение учащается, а во время выдоха — урежается. Подобный вариант течения брадикардии характерен для детей, подростков, людей с повышенной активностью симпатического отдела нервной системы.
- Экстракардиальный — развивается на фоне заболеваний внутренних органов (воспалительных процессов, инфекционных патологий, микседеме и расстройств нервной системы).
Симптомы желудочковой брадикардии
Болезнь не имеет характерных проявлений, поэтому чаще всего больные предъявляют жалобы следующего характера:
- ощущение слабости, дискомфорта в области сердца;
- головокружение или обморочные состояния;
- снижение работоспособности или неуспеваемость в школе;
- повышенная потливость, липкий холодный пот;
- мелькание мушек перед глазами.
Иногда нарушение ритма никак не проявляется, тогда определить расстройство получается при очередном профилактическом осмотре. В таких случаях несмотря на безобидную, на первый взгляд, клинику все же имеется риск возникновения осложнений.
Опасные состояния, связанные с желудочковой брадикардией:
- Нестабильное артериальное давление или его повышение.
- Внезапное прекращение сердечной деятельности.
- Ишемическая болезнь сердца, особенно повышается риск возникновения стенокардии напряжения.
- Сердечная недостаточность, чаще все в хронического течения.
- Приступы Морганьи-Эдамса-Стокса, которые выражаются во внезапной потере сознания.
Причины появления желудочковой брадикардии
Патология зачастую связана с дисфункцией проводящей системы, а также других структурных единиц сердечной мышцы. Во взрослом возрасте нарушение ритма чаще всего развивается по следующим причинам:
- Расстройство деятельности синоатриального узла — зачастую протекает по типу синдрома слабости синусового узла или синусовой брадикардии.
- Нарушение функционирования атриовентрикулярного узла — часто выражается в блокадах, которые различаются по степени тяжести. Наиболее неблагоприятной является полная блокада, при которой высок риск остановки сердца.
- Дисфункция проводящей системы сердца, которая после СА-узла и АВ-узла представлена пучком Гиса и волокнами Пуркинье — нередко определяется при ишемической болезни сердца, когда пораженные кардиомиоциты формируют участки, не проводящие электроимпульсы.
Кроме вышеперечисленных заболеваний причинами могут возникать патологии по типу постинфарктного кардиосклероза, стенокардии, артериальной гипертензии, коронарного синдрома. Также брадикардия может являться следствием ряда нефизиологических состояний: интоксикации, отравления, голодания, Употребления некоторых лекарств способно вызвать замедление сердечной деятельности.
У детей брадикардия возникает по следующим причинам:
- врожденные аномалии развития сердца и сосудов;
- ранее перенесенные инфекционные болезни;
- усиленный рост организма;
- нерациональное питание.
Точную причину развития желудочковой брадикардии может установить только кардиолог, поэтому при первых появлениях тревожных симптомов следует обращаться к специалисту.
Диагностика желудочковой брадикардии
На приеме у врача проводится сбор жалоб, объективное обследование, аускультативное прослушивание сердечной деятельности. Далее выполняется ряд инструментальных исследований:
- электрокардиография;
- холтеровский мониторинг;
- лабораторные анализы;
- УЗИ сердца;
- коронарография.
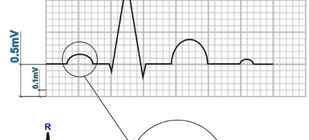
С помощью ЭКГ выявляются, как правило, следующие признаки:
- частота сердечных сокращений на 10-15% меньше возрастной нормы;
- атриовентрикулярная или синоатриальная блокада.
Некоторые формы блокад сложно определяются суточной и стандартной электрокардиографией. В таких случаях прибегают к чреспищеводному электрофизиологическому исследованию. С помощью этого метода устанавливается точный характер брадикардии — органический или функциональный.
Лечение и профилактика желудочковой брадикардии
Существует несколько тактик лечения брадикардии, в том числе желудочковой:
Назначением медикаментозного лечения занимается кардиолог. С его согласия может использоваться эфедрин, кофеин, изопреналин, экстракт элеутерококка. В тяжелых случаях для предотвращения риска внезапной остановки сердца проводится имплантация электрокардиостимулятора.
Профилактика брадикардии заключается в выполнении простых рекомендаций:
- контролировании уровня артериального давления;
- регулярной проверке частоты сердечных сокращений;
- правильного питания, когда блюда содержат меньше жиров и соли;
- отказа от вредных привычек по тику приема алкоголя и курения;
- своевременном отдыхе с ежедневным выполнением умеренной физической нагрузки.
В дополнение нужно регулярно проходить осмотры у кардиолога, количество которых зачастую составляет один раз в год.
http://arrhythmia.center/zheludochkovaya-bradikardiya/
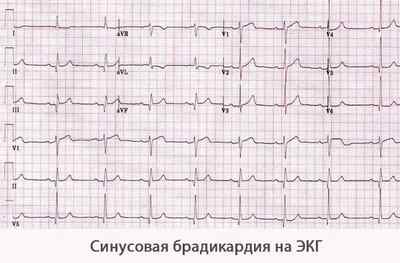
Как выглядит синусовая брадикардия на ЭКГ?
Синусовая брадикардия характеризуется снижением частоты сердечных сокращений. ЧСС может опускаться ниже 60 ударов в минуту, но при этом ритм будет сохранен, то есть сердце сокращается через равные промежутки времени.
Синусовая брадикардия является одним из симптомов сердечной патологии, но не самостоятельным заболеванием, поэтому в первую очередь необходимо определить причины ее возникновения.
Причины и симптомы недуга
Целый ряд причины может спровоцировать развитие синусовой брадикардии
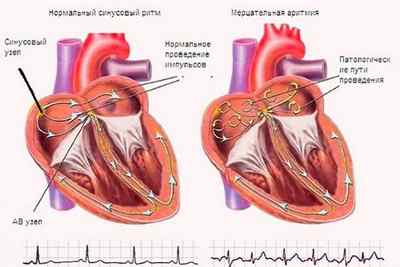
В правом предсердии располагается синусовый узел, то есть скопление нервных клеток, которые подают импульс для сокращения миокарда. При синусовой брадикардии происходит сбой в работе синусового узла, в результате чего ЧСС сокращается, а ритм остается прежним. Мышечная ткань сердца сокращается в правильном порядке (сохраняется последовательность сокращения отделов органа).
Синусовая брадикардия на ЭКГ выражается в виде сокращения ЧСС. У здорового человека этот показатель составляет от 60 до 90 ударов в минуту. Если он снижается ниже отметки 60, говорят о брадикардии.
Причины этого состояния могут быть различными:
- Сердечные заболевания. Такой симптом, как брадикардия, нередко сопровождает многие сердечные патологии: ИБС (ишемическая болезнь сердца), хроническую сердечную недостаточность, врожденные и приобретенные пороки сердца, кардиомиопатию и прочие заболевания, связанные с повреждением сердечной мышечной ткани.
- Гормональные сбои. Брадикардия встречается и при заболеваниях щитовидной железы. Это связано с тем, что гормоны, вырабатываемые этим органом, регулируют работу сердца.
- Патологии дыхательной системы. При поражении легочной и бронхиальной ткани организм страдает от кислородного голодания, в результате чего нарушается и работа миокарда.
- Физиологические причины. Очень часто брадикардия наблюдается у профессиональных спортсменов. Во время тренировок сердечная мышца развивается, поэтому требуется меньше сокращений для нормального кровообращения. Также брадикардия считается нормальной во время сна, когда все процессы в организме замедляются.
Синусовая брадикардия может проявляться по-разному. Никаких ощущений и болей в области сердца может на возникать, но больной ощущает усталость, сонливость, слабость, головокружение, ухудшение зрения и памяти, потливость. Нередки и обморочные состояния из-за недостаточного кровообращения в тканях мозга.
Классификация

Синусовуя брадикардия может быть физиологическая и патологическая
Выделяют несколько разновидностей синусовой брадикардии в зависимости от проявлений заболевания и причины ее возникновения. Обычно говорят об относительной и абсолютной брадикардии.
Абсолютная форма этой патологии может проявляться в любое время вне зависимости от воздействия внешних факторов. Симптоматика будет явно выражена. Относительная брадикардия является, как правило, осложнением другого заболевания и проявляется только после воздействия определенных факторов.
В зависимости от причин брадикардии выделяют следующие разновидности:
Также иногда говорят о брадикардии плода, когда еще во внутриутробном периоде наблюдается нарушение работы синусового узла. Чаще всего это временное явление, вызванное приемом во время беременности различных препаратов. О серьезной патологии можно говорить только после обследования с помощью УЗИ и КТГ плода.
Диагностика, синусовая брадикардия на ЭКГ
ЭКГ позволяет зафиксировать редкую ЧСС
При возникновении признаков брадикардии необходимо пройти обследование, чтобы выявить причину ее возникновения. Нередко сама синусовая брадикардия обнаруживается случайно во время профилактического обследования.
Перед началом диагностических процедур врач соберет анамнез, уточнит, какие симптомы и в какое время проявляются, были ли у ближайших родственников проблемы с сердцем.
Чаще всего назначаются следующие методы диагностики:
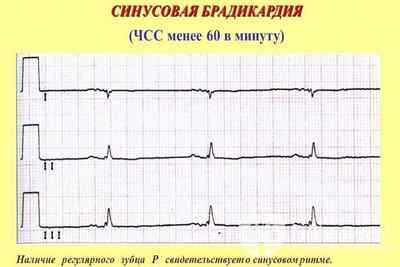
- ЭКГ. Электрокардиография является самым распространенным методом обследования сердечных патологий. Это безболезненный и недорогой способ диагностики. Специальные электроды прикрепляют к телу пациента и снимают показания в течение пары минут. Результат сразу отдают на руки. Синусовая брадикардия на ЭКГ проявляется в виде снижения частоты сердечных сокращений (ниже 60 ударов в минуту), а также в виде присутствия зубца Р, увеличении интервала Т-Р и Р-Q. Синусовый ритм останется неизмененным.
- ЭхоКГ. Это сочетание процедуры УЗИ сердца и ЭКГ. С помощью ЭхоКГ можно не только выявить нарушения ЧСС, но и обнаружить кисты, опухоли в сердце, увеличение желудочка или предсердия, что позволит верно поставить диагноз.
- Холтеровское мониторирование. Переносной аппарат ЭКГ прикрепляется к телу пациента на 1-2 суток. При этом наблюдаемый ведет записи, где указывает, чем занимался в то или иное время дня. В результате можно оценить работу сердца при наличии и отсутствии нагрузки, выявить закономерность нарушения ЧСС.
- Нагрузочный тест. Это процедура ЭКГ, которая проводит при постепенно нарастающих физических нагрузках. Обычно используется беговая дорожка или велотренажер.
Помимо прочего могут назначаться стандартные анализы типа анализа крови, мочи и т.д. Анализ крови показывает состояния сосудов, миокарда, наличие воспалительного процесса в организме и позволяет определить направление для дальнейшей диагностики.
Методы лечения
Лечение направлено на терапию основного заболевания, которое вызвало брадикардию
Врач назначит лечение только после тщательного обследования пациента. Причины возникновения брадикардии могут быть самыми различными и без их уточнения назначить правильное лечение невозможно. В некоторых случаях прием медикаментов вообще не требуется, достаточно мер профилактики.
Лечение синусовой брадикардии может включать в себя:
Нередко приступ брадикардии приводит к обморочному состоянию. В этом случае больному требуется первая помощь. Ему необходимо расстегнуть воротник, а затем проверить пульс. Если его нет, нужно сделать непрямой массаж сердца и искусственное дыхание. Если пульс легко прощупывается, достаточно сбрызнуть лицо прохладной водой. При обмороке обязательно нужно вызвать скорую помощь.
Возможные осложнения и прогноз

Синусовая брадикардия может спровоцировать развитие сердечной недостаточности
Небольшая брадикардия (умеренная) для жизни не опасна, но стоит помнить, что она часто является признаком развивающейся патологии. Если было проведено полное обследование и назначено лечение на начальных этапах заболевания, то прогноз довольно благоприятный.
Если же болезнь прогрессирует, прогноз зависит от возраста больного, типа брадикардии, окончательного диагноза и других хронических заболеваний. При сильной брадикардии наблюдается недостаточное кровообращение, что может привести к серьезным осложнениям.
Среди последствий синусовой брадикардии выделяют:
- Остановку сердца. Внезапная остановка сердца может наблюдаться при сильном приступе брадикардии, когда ЧСС настолько снижается, что практически прекращается кровоснабжение к различным органам и системам.
- Травмы. При брадикардии возникает головокружение, которое приводит к внезапным обморокам. Временами это приводит к различным травмам, вплоть до переломов и сотрясения мозга.
- Нарушение мозгового кровообращения. Обмороки являются следствием именно нарушения питания тканей мозга. При брадикардии может возникать ухудшение памяти, снижение работоспособности.
- Сердечная недостаточность. Одним из последствий синусовой брадикардии является хроническая сердечная недостаточность. Сердце не может полноценно выполнять свои функции. Это заболевание постоянно прогрессирует и в итоге приводит к остановке сердца.
- Инфаркт миокарда. Поскольку ЧСС замедляется, кровоснабжение миокарда ухудшается. Из-за недостатка кислорода часть клеток сердечной мышцы погибает, на их месте образуется рубцовая ткань.
Больше информации о брадикардии и ее лечении можно узнать из видео:
Также следует помнить, что избежать брадикардии поможет профилактика: правильное питание, отказ от вредных привычек, прием препаратов только по прописанной дозировке, достаточный отдых, своевременное обращение к врачу при наличии подозрительных симптомов.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
http://organserdce.com/disease/bradycardia/sinusovaya-bradikardiya-na-ekg.html
Брадикардия желудочковая экг
1) ритм синусовый (зубцы P — перед каждым комплексом QRS)
2) ритм правильный (интервалы RR отличаются возрастной нормы
1) ритм синусовый (зубцы P — перед каждым комплексом QRS)
2) ритм правильный (интервалы RR отличаются 10 %)
3) ЧСС может быть нормальной, повышенной, сниженной
Синдром слабости синусового узла:
1) стойкая синусовая брадикардия
2) периодическое исчезновение синусового ритма (миграция водителя ритма)
3) периодическое возникновение синоаурикулярной блокады
4) стойкая брадисистолическая мерцательная аритмия
5) синдром тахикардии-брадикардии
1) ритм несинусовый (водитель ритма — в дистальном участке пучка Тореля, поэтому зубец P деформирован либо отрицателен; но при этом интервал PQ — сохранен, комплекс QRST — в норме);
2) ритм правильный либо неправильный
3) ЧСС нормальная либо изменена
1) ритм несинусовый (водитель ритма — в атриовентрикулярном узле, поэтому зубец P отсутствует за счет наложения на QRS либо непрохождение импульса в предсердия при генерации в нижних отделах АВ узла, деформирован либо отрицателен, интервал PQ — отсутствует, комплекс QRST — в норме);
2) ритм правильный либо неправильный;
3) ЧСС = 40-60 уд/мин (таков автоматизм АВ узла)
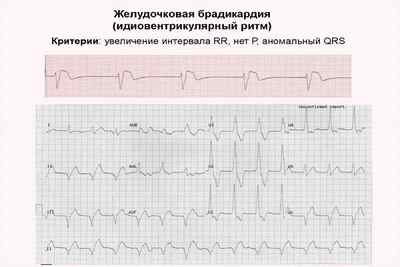
1) ритм несинусовый (водитель ритма — в пучке Гиса, его ножках либо волокнах Пуркинье, поэтому зубец P и интервал PQ отсутствуют, комплекс QRST — расширен, деформирован, зубец Т дискордантный);
2) ритм правильный либо неправильный;
3) ЧСС = 20-40 уд/мин (таков автоматизм пучка Гиса) либо RRn, где RRe — интервал между зубцом R предшествующего экстрасистоле комплекса и зубцом Re экстрасистолы, ReR1 — интервал между зубцом Re экстрасистолы и зубцом R1 следующего за экстрасистолой комплекса, RRn — нормальный интервал RR)
Пароксизмальная тахикардия (предсердная, атрио-вентрикулярная или желудочковая)
1) имеет вид ряда идущих одна за другой экстрасистол соответствующего происхождения
3) возникает внезапно в виде приступов (пароксизмов)
I степени (замедление проводимости без выпадения комплексов) — чаще не имеет никаких ЭКГ признаков, возможна склонность к синусовой брадикардии
II степени (замедление проводимости с периодическим выпадением комплексов):
II М1 ст. (с периодикой Самойлова-Венкебаха — постепенно нарастающее замедление проводимости с последующим выпадением комплекса) — постепенное удлинение/укорочение интервалов RR с последующим выпадением сердечного комплекса (RR1 RR2>RR3…выпадение…RR);
II М2 ст. (без периодики Самойлова-Венкебаха — перманентное замедление проводимости с периодическим выпадением комплексов) — интервалы RR перед выпадением одинаковые (RR1=RR2=RR3…выпадение…RR)
III степени (полный блок проводимости) — изначально в виде изолинии (клинически — приступ Морганьи-Адамса-Стокса), затем включается другой водитель ритма (внутрипредсердный, атрио-вентрикулярный, пучок Гиса, его ножки либо волокна Пуркинье) с соответствующей данному ритму картиной; признаков функционирования синусового узла при этом на ЭКГ фактически не видно.
Внутрипредсердная блокада (чаще в пучке Бахмана, реже — Венкебаха, Тореля):
I степени (замедление проводимости без выпадения комплексов) — зубец P расширен, может быть раздвоен по типу P-mitrale (M-образный зубец P при гипертрофии левого предсердия)
II степени (замедление проводимости с периодическим выпадением комплексов):
II М1 ст. (с периодикой Самойлова-Венкебаха — постепенно нарастающее замедление проводимости с последующим выпадением комплекса) — постепенное нарастающее расширение/раздвоение зубца P с последующим выпадением сердечного комплекса PQRST с сохранением первого «горба» зубца P (P1
II М2 ст. (без периодики Самойлова-Венкебаха — перманентное замедление проводимости с периодическим выпадением комплексов) — зубцы Р перед выпадением одинаково расширены/раздвоены (Р1=Р2=Р3. выпадение. Р)
III степени (полный блок проводимости) — изначально в виде дефектных укороченных зубцов P (клинически — приступ Морганьи-Адамса-Стокса), затем включается другой водитель ритма (внутрипредсердный, атрио-вентрикулярный, пучок Гиса, его ножки либо волокна Пуркинье) с соответствующей данному ритму картиной; на фоне несинусового ритма видны дефектные укороченные зубцы P, генерируемые с частотой синусового узла — диссоциация водителей ритма.
I степени (замедление проводимости без выпадения комплексов) — интервал PQ>0,2 сек (у детей >0,18 сек)
II степени (замедление проводимости с периодическим выпадением комплексов):
М1 Мобитц 1 (с периодикой Самойлова-Венкебаха — постепенно нарастающее замедление проводимости с последующим выпадением комплекса) — постепенное нарастающее удлинение/укорочение интервала PQ с последующим выпадением сердечного комплекса QRST (PQ1
М2 Мобитц 2 (без периодики Самойлова-Венкебаха — перманентное замедление проводимости с периодическим выпадением комплексов) — интервалы PQ перед выпадением одинаково удлинены (PQ1=PQ2=PQ3…выпадение…PQ)
III степени (полный блок проводимости) — изначально в виде отдельных зубцов P (клинически — приступ Морганьи-Адамса-Стокса), затем включается другой водитель ритма (идиовентрикулярный — пучок Гиса, его ножки либо волокна Пуркинье) с соответствующей данному ритму картиной; на фоне идиовентрикулярного ритма видны отдельные зубцы P, генерируемые с частотой синусового узла — диссоциация водителей ритма (диссоциация деятельности предсердий и желудочков).
Неполная блокада левой ножки пучка Гиса:
ЭКГ признаки практически соответствуют признакам гипертрофии левого желудочка (критерии Соколова-Лайона):
3) R1+S3>25мм (индекс Левиса)
6) RV6+SV1>35мм (индекс Соколова-Лайона)
Неполная блокада правой ножки пучка Гиса:
ЭКГ признаки практически соответствуют признакам гипертрофии правого желудочка (критерии, обратные критериям Соколова-Лайона):
WPW синдром (синдром Вольфа-Паркинсона-Уайта):
1) с аберрантностью в пучке Джеймса (соединяет правое предсердие и пучок Гиса) (синдром Lown-Gagang-Levine): P может быть деформирован, интервал PQ — укорочен или отсутствует, комплекс QRST — в норме
2) с аберрантностью в пучке Палладино-Кента (соединяет предсердие и желудочек): P может быть деформирован, интервал PQ — укорочен или отсутствует, комплекс QRST — деформирован (дельта-волна)
3) с аберрантностью в пучке Маххайма (соединяет пучок Гиса и ножку пучка Гиса): P — нормальный, интервал PQ — нормальный, комплекс QRST — деформирован (дельта-волна)
1) ритм несинусовый: между комплексами QRS — волны F с частотой до 350 в минуту, регулярные, одинаковой формы и амплитуды («пилообразные»)
2) комплексы QRS — не изменены
3) как правило — желудочковый ритм правильный (интервалы RR одинаковые), тахикардия 150—160 в минуту; реже — ритм неправильный, нормо- или брадикардия
Мерцание предсердий (мерцательная аритмия, фибрилляция предсердий, delirium cordis):
1) ритм несинусовый: между комплексами QRS — волны f с частотой свыше 350 в минуту — нерегулярные, разной формы и амплитуды
2) комплексы QRS — не изменены
3) желудочковый ритм неправильный (интервалы RR разные), тахи-, нормо- или брадисистолия
http://studfiles.net/preview/5134237/page:3/
Как выглядит синусовая брадикардия на электрокардиограмме (ЭКГ)?
Нарушение сердечного ритма, при котором отмечается замедление сердечных сокращений за минуту (менее 60) без изменения ритма, называется синусовой брадикардией. Во время сна такое состояние считается нормой, а вот для здорового человека в период бодрствования – патологией. Синусовая брадикардия на ЭКГ проявляется увеличением интервала между зубцами.
Это такое заболевание сердечно-сосудистой системы (ССС), при котором наблюдается уменьшение сердечных сокращений, но промежуток между ними остается нормальным. Можно отнести к одному из видов аритмии сердечной мышцы. Стоит отметить, что у взрослого человека, младенца и ребенка нормальными считаются разные показатели. Так, для первого – 60, второго – 100, а третьего – 70 ударов за одну минуту.
Синусовую брадикардию разделяют на виды:
- идиопатическая;
- умеренная (чаще всего отмечается у подростков и детей);
- абсолютная – этот вид может определить врач, просто измерив пульс;
- лекарственная – появляется вследствие приема некоторых препаратов;
- относительная – наблюдается после перенесенных инфекций и травм, характерна для спортсменов;
- токсическая (проявляется при отравлении);
- экстракардинальная — развивается из-за заболеваний внутренних органов.
Практически каждый шестой житель планеты подвержен нарушениям синусового ритма. Каждый год от осложнений брадикардии умирает около ста тысяч человек.
Важно! Синусовая брадикардия – это не всегда диагноз, это нормальное состояние после сильного переохлаждения, длительного голодания и регулярных физических нагрузок на сердце у спортсменов.
Вызывают синусовую брадикардию не только болезни, такое состояние возникает:
- При усиленных занятиях спортом.
- После продолжительного пребывания на холоде.
- В период сна и во время отдыха.
Но есть и более серьезные причины:
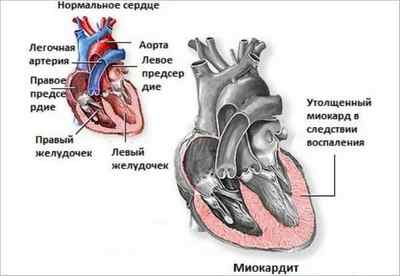
- При ишемической болезни (когда сердце недостаточно кровоснабжается или при кислородном голодании) и инфаркте миокарда (при котором отмирает часть сердечной мышцы, а со временем она замещается рубцовой тканью).
- При нарушениях работы сердца (нарушена функция сердечной мышцы по перекачиванию крови).
- При кардиомиопатии (при которой повреждается часть мышцы сердца).
- При пороке сердца независимо от происхождения (приобретенного или врожденного).
- При миокардите (когда мышца сердца воспалена).
- При эндокринных заболеваниях.
- Гипоксическая – когда при некоторых заболеваниях кислород плохо поступает в сердце.
- Нейрогенная – при заболеваниях нервной системы.
- Сердечных гликозидов.
- Антиаритмических препаратов.
- Диуретиков.
- Зависимость от табачных изделий.
- Зависимость от алкоголя.
Иногда синусовая брадикардия – нормальное состояние, если сердце привыкло к спортивным нагрузкам, то ЧСС достигает 45-60 уд/мин.

Здоровые люди иногда и не замечают наличие нарушения. Симптоматика:
- Чувство слабости, потемнение в глазах и головокружение, которое может спровоцировать предобморочное состояние.
- Чрезмерная утомляемость.
- Одышка.
- Боль в груди в области сердца.
Пульс редкий, ЧСС замедленная, возможно понижение давления.
У ребенка признаки менее выражены, отмечается:
- Головокружение, быстрая утомляемость и слабость.
- Утомляемость при умственной работе (предобморочные состояния в школьном возрасте).
- Плохое самочувствие, беспричинные капризы.
- Одышка.
- Жалобы на боли в области сердца.
Самый простой метод обнаружения нарушения – измерение пульса. Если показатель будет менее 60 ударов за минуту, то это означает, что ребенка нужно показать специалисту.
Важно! Для оказания первой помощи больному назначают терапию, направленную на устранение причины болезни.
Точный диагноз можно поставить после изучения данных на электрокардиограмме. Если вовремя обратиться к врачу, то лечение даст позитивный результат.
Диагностика
Диагноз может поставить врач после комплексного обследования:
- Специалист выслушает все жалобы больного, проанализирует полученную информацию и соберет анамнез.
- Также понадобится информация о жизни больного (где проживает, работает, какие вредные привычки имеются) и наследственности (есть ли среди близких родственников «сердечники»).
- Общий осмотр, который включает измерение пульса, прослушивание работы сердца, «простукивание» размеров и расположения органа.
- Общий анализ крови и мочи, уровень гормонов.
- Изучение результатов ЭКГ.
- Холтеровское мониторирование – суточный мониторинг ЭКГ. Исследуемый носит портативный аппарат ЭКГ на протяжении 24 часов, все данные записываются, анализируются и сверяются показатели во время отдыха, сна, физических и эмоциональных нагрузок, пробуждение во время ночного сна.
- Электрофизиологическое исследование – на сердце воздействуют небольшими электрическими импульсами, одновременно записывая ЭКГ. Электрод вводят через пищевод или в полость сердца через специальный катетер.
- Изучение результатов ЭхоКГ больного, которые позволяют выявить причины брадикардии.
- Тест с нагрузкой на велоэгометре с нарастающей силой или тредмиле на беговой дорожке с подключением ЭКГ.
- Исследование специальным зондом, который вводится в пищевод до уровня, на котором располагается сердце. Параметры активности органа видны более отчетливо.
Также понадобится консультация терапевта.
Стоит знать! Реабилитация и профилактика болезни ничем не отличаются.
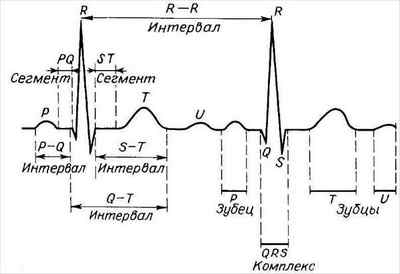
На расшифровке ЭКГ можно увидеть при синусовой брадикардии увеличение интервала между верхними зубцами R — R, главным образом за счет интервала Т — Р. Таким образом, ЧСС меньше 60 за 1 мин. Интервал Р — Q нормальной продолжительности, либо может быть незначительно больше, чем в норме (до 0,21 — 0,22 сек.).
Если кроме синусовой брадикардии никаких изменений не обнаружено, и она не вызывает дискомфорта, то такое состояние считается нормой, и лечение не назначается. Часто такая болезнь – лишь побочный симптом после другой болезни. Поэтому чтобы избавиться от нарушений в работе сердца, нужно ликвидировать или уменьшить действие самой причины.
- Рекомендации специалиста. Очень часто для улучшения состояния здоровья достаточно принимать витаминные комплексы, придерживаться специальной диеты, а также принимать прописанные препараты.
- Медикаментозный метод лечения. Если человек страдает от синусовой брадикардии, то для улучшения состояния врач прописывает препараты, учащающие ЧСС.
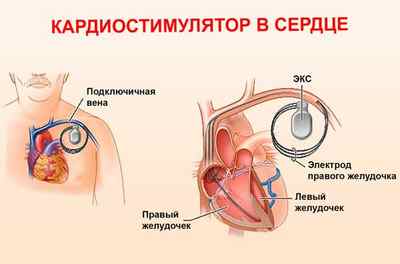
- Хирургическое лечение. Если брадикардия опасна для жизни человека (частые обмороки, сильное снижение ЧСС, медикаментозное лечение не принесло результата), решается вопрос об установке электрокардиостимулятора, который устанавливает сердечной мышце ритм.
- Если синусовая брадикардия возникла на фоне отравления, то специалисты должны провести все мероприятия по дезинтоксикации.
- При негативном воздействии медикаментов врач должен пересмотреть дозу употребляемого препарата.
Основное лечение – устранение самой причины.
Прогнозы и последствия
Если болезнь прогрессирует, то возможны:
- Внезапная остановка сердца.
- Нарушения в работе сердца.
- Нарушение кровообращения в мозге.
- Усугубление уже имеющихся болезней сердца, вплоть до инфаркта.
Чтобы синусовый ритм был в пределах нормы, стоит особое внимание уделить спорту и активному образу жизни. Не забывать о полноценном сне и отдыхе, а также отказаться от вредных привычек. Все аптечные препараты стоит принимать только по назначению врача и прописанной дозировке. Обязательно обращаться к врачу при появлении малейших симптомов.
Важно! Очень важно проходить ежегодные осмотры в медучреждении.
Многие люди игнорируют сигналы организма, от чего впоследствии очень страдают. Ведь синусовая брадикардия отлично видна на ЭКГ, а для прохождения этой процедуры особых усилий и затрат не понадобится. Во время беременности эта патология отмечается довольно редко и требует выполнения только рекомендаций врача. В заключение можно сказать, что избежать службы в армии по такому диагнозу не удастся.
http://serdce.guru/bradikardiya/sinusovaya-na-ekg/
Как определить брадикардию по ЭКГ: проведение процедуры и расшифровка результатов
Брадикардией называют один из видов нарушений сердечного ритма, главное проявление которого – резкое снижение частоты сердечных сокращений ниже нормального уровня – 60-90 ударов в минуту. Из этой статьи можно узнать, как распознать данную форму аритмии на электрокардиограмме, и чем отличаются различные виды брадикардии.
Преимущества проведения ЭКГ
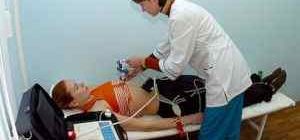
Электрокардиография – наиболее распространенный метод при выявлении различных аритмий и сердечных патологий, которые являются причинами нарушения работы сердечной мышцы и проводящей системы органа. ЭКГ широко используется по причинам:
Правила проведения
При проведении электрокардиографии при брадикардии придерживаются типичной методики исследования:
Электроды и отведения, используемые при проведении исследования
Среди всех электродов отмечают 4 пластинчатых:
- красный – помещается на нижнюю треть внутренней поверхности предплечья правой руки;
- желтый – идентичное место предыдущему электроду, но уже на левой руке;
- зеленый – помещают на нижнюю треть внутренней поверхности голени левой ноги;
- черный – идентичное место предыдущему, но на правой ноге, отвечает за заземление пациента.
При помощи вышеуказанных пластинчатых электродов формируются 3 основных отведения:
- первое – левая рука и правая рука;
- второе – левая нога и правая рука;
- третье – левая рука и нога.
Кроме того, при регистрации электрокардиограммы используются 6 грудных отведений, у которых также есть характерные цвета:
- красный – V1;
- желтый – V2;
- зеленый – V3;
- коричневый – V4;
- черный – V5;
- синий либо фиолетовый –
Эти грудные отведения используются только при наличии 6-канального электрокардиографа. Если же аппарат одноканальный – грудной электрод один.
Холтеровский мониторинг
Если у пациента, который жалуется на приступы аритмии, для последних характерна определенная периодичность (могут возникать, например, только вечером либо ночью), и при проведении простой ЭКГ нарушений не наблюдалось, проводят холтеровский (суточный) мониторинг.
Портативный препарат, который прикрепляется к телу пациента вместе с электродами, записывает все необходимые данные на протяжении определенного периода времени – обычно это сутки.
Преимущество данного метода исследования состоит в том, что можно выявить ту самую периодичность появления приступов брадикардии, чего не сделаешь с помощью обычной ЭКГ, а в дальнейшем – выяснить, с чем это связано (с физическими нагрузками, эмоциональным перенапряжением, временем дня и пр.).
Нужна ли предварительная подготовка?
При подготовке к проведению электрокардиографии важно не забывать о том, что:

Расшифровка
Чтобы понять, что у человека брадикардия, необходимо разобраться со всеми зубцами, комплексами, сегментами и интервалами, которые можно выделить на электрокардиограмме:
Как отображаются различные виды брадикардии на ЭКГ?
Рассмотрим, какие изменения можно увидеть на ЭКГ при брадикардии, и что нам позволит отличить один вид патологии сердечного ритма от другого:
Для диагностики этого вида аритмии используется метод холтеровского мониторинга, так как он позволяет нам засечь оба периода (нормальное состояние пациента, когда ЧСС снижено, и приступ с увеличением этого значения).
Несмотря на то, что при некоторых видах брадикардии требуются дополнительные методы исследования, электрокардиография позволяет узнать о нарушении ритма сердечных сокращений, а также изменении зубцов, что позволит заподозрить определенную патологию. Главное – вовремя обращаться к специалистам, если заподозрили нарушение ЧСС.
http://serdce.biz/diagnostika/kardiografiya/bradikardiya-na-ekg.html
Основные направления, как лечить синусовую брадикардию

Синусовая брадикардия – замедление сокращений сердца менее 60 в минуту. При этом источником ритма остается синусовый узел, как и в норме. Нередко такое состояние не является патологией. Многие люди его не ощущают. Но при снижении ЧСС менее 50 в минуту возможно нарушение кровоснабжения мозга и других органов. В этом случае необходимо разобраться в причине такого состояния и определить, как лечить синусовую брадикардию.
Читайте в этой статье
Проявления патологии
Выраженное замедление пульса может сопровождаться такими признаками:
- головокружение;
- слабость и плохая переносимость физической нагрузки;
- постоянное чувство усталости;
- боль в груди;
- перебои в работе сердца;
- рассеянность, нарушение концентрации внимания;
- снижение артериального давления.
При появлении этих признаков необходимо проконсультироваться у кардиолога. Они могут не иметь существенного клинического значения, но являться симптомами серьезных заболеваний сердца и других органов. Своевременное выявление сердечной патологии поможет эффективнее ее лечить и избежать осложнений.
Умеренная синусовая брадикардия может не сопровождаться никакими симптомами. Ее проявления могут быть настолько неспецифичными, что пациенты принимают их за естественный процесс старения.
Редкий пульс, возникающий у спортсменов, развивается как компенсаторная реакция и не приводит к каким-либо неприятным ощущениям.
Причины синусовой брадикардии
У многих людей редкий пульс – физиологическое состояние. Это относится, например, к спортсменам.
Другие возможные причины такого нарушения ритма:
- синдром слабости синусового узла, сопровождающийся чередованием частого и редкого сердцебиения, обмороками, паузами и встречающийся преимущественно у пожилых больных;
- ишемическая болезнь сердца;
- гипотиреоз;
- переохлаждение;
- апноэ сна (временная остановка дыхания и замедление сердцебиения во сне).
Диагностика
Врач выясняет жалобы пациента, проводит его осмотр, измеряет частоту сердечных сокращений и направляет пациента на ЭКГ. Брадикардия обычно непостоянна, поэтому обычная кардиограмма может ее не выявить.
Синусовая брадикардия на ЭКГ проявляется удлинением расстояния между зубцами Р, отражающими сокращение предсердий. Других отклонений от нормы при отсутствии патологии сердца нет. Желудочковый комплекс не изменен. При этом врач дает заключение: «Синусовый ритм, брадикардия». Оценить опасность такого нарушения можно только с учетом остальных индивидуальных факторов.
На ЭКГ выраженная синусовая брадикардия
Для более точной диагностики синусовой брадикардии используется суточное мониторирование ЭКГ. Оно проводится с помощью портативного прибора, записывающего кардиограмму в течение суток. Оценив динамику частоты сокращений сердца, врач определит минимальную ЧСС за день, во время сна и за сутки. Он подсчитает количество возможных пауз. Эти данные и определяют дальнейшую лечебную тактику при брадикардии.
Если у пациента зарегистрирована синусовая брадикардия, лечение зависит от ее причин. Если она не сопровождается неприятными ощущениями, то терапия обычно не требуется. Назначаются медикаменты в соответствии с основным заболеванием.
Если сердце бьется слишком медленно, одним из методов лечения является имплантация кардиостимулятора. Это устройство подшивается под кожу и навязывает сердцу нормальный ритм сокращений. Кардиостимуляция при брадикардии обычно показана людям старше 65 лет.
После установки кардиостимулятора пациенты ведут обычную активную жизнь. Они могут пользоваться бытовой техникой и электронным оборудованием. Стимулятор регулярно проверяется врачом. При появлении неритмичного сердцебиения, усилении одышки или появлении головокружения необходимо срочно обратиться за медицинской помощью.
В случае если замедление пульса связано с гипотиреозом (недостатком гормонов щитовидной железы) или электролитными нарушениями, коррекция этих нарушений приводит к восстановлению нормальной частоты пульса.
Брадикардию могут вызывать некоторые лекарства. Один из ярких примеров – бета-блокаторы (анаприлин, метопролол, бисопролол).
Эти медикаменты назначаются при ИБС, гипертонии, аритмиях, сердечной недостаточности. Один из показателей их эффективности – развитие синусовой брадикардии. Если пациент принимает лекарства этой группы, то у него в покое частота пульса не должна быть выше 55 — 65 в минуту. Это не опасно и не требует изменения лечебной схемы. При выраженной брадикардии врач снизит дозировку препарата.
Брадикардия нередко сопровождает заболевания сердца. Кроме медикаментозной терапии, рекомендуется:
- здоровое питание с включением фруктов, овощей, морской рыбы, обезжиренных кисломолочных продуктов;
- ежедневные физические упражнения;
- сохранение нормального веса;
- отказ от курения.
О том, что собой представляет синусовая брадикардия, причинах ее развития, лечении, смотрите в этом видео:
А если не лечить?
Некоторые пациенты не понимают до конца, чем опасна синусовая брадикардия. При умеренном снижении частоты пульса до 50 — 55 в минуту она не приводит к неприятным последствиям. Если урежение частоты сокращений сердца более выражено, то при этом снижается количество крови, перекачиваемое сердцем за минуту. Возникает кислородное голодание организма.
Это может вызвать головокружения, судороги, обмороки. При потере сознания человек может получить травму или создать опасность для окружающих (например, при вождении автомобиля).
Выживаемость больных с синдромом слабости синусового узла, сопровождающимся брадикардией, составляет 47 — 70% в течение 5 лет. Однако сложно сказать, является ли это следствием самого нарушения ритма или заболевания сердца. При этом синдроме больному показана постоянная кардиостимуляция, которая значительно улучшает прогноз.
Синусовая брадикардия может быть неопасным нарушением ритма и не вызывать никаких жалоб. В случае значительного замедления сердцебиения возможны слабость, головокружения, обмороки. Самый эффективный способ лечения стойкой синусовой брадикардии – имплантация электрокардиостимулятора.
Даже если кардиологом выявлена брадикардия, лечение народными средствами поможет и в этом случае. Методы терапии сердца в домашних условиях включают настои, массаж, правильное питание. Синусовая брадикардия хорошо поддается лечению.
Иногда аритмия и брадикардия возникают одновременно. Или же аритмия (в том числе мерцательная) на фоне брадикардии, с тенденцией к ней. Какие лекарства и антиаритмики пить? Как проходит лечение?
Диагноз брадикардия и спорт могут вполне сосуществовать. Однако о том, можно ли заниматься спортом, какие упражнения лучше, допустим ли бег для взрослых и детей, лучше уточнить у кардиолога.
Такой неприятный диагноз, как синдром слабости синусового узла, иногда можно встретить даже у детей. Как он проявляется на ЭКГ? Какие признаки патологии? Какое лечение назначит врач? Можно ли в армию при СССУ?
Сбои в работе сердца не всегда требуют вмешательства врача. Чем опасна синусовая аритмия? Как проявляется умеренная дыхательная аритмия на ЭКГ? Как сочетается с брадикардией и тахикардией? Каковы эпизоды патологии и как ее лечить?
Назначают Дигоксин при аритмии далеко не всегда. Например, его применение при мерцательной спорное. Как принимать препарат? Какова его эффективность?
Даже у здоровых людей может возникнуть нестабильный синусовый ритм. Например, у ребенка он возникает от чрезмерных нагрузок. У подростка могут быть сбои в работе сердца из-за чрезмерного увлечения спортом.
При изменении структуры сердца может появиться неблагоприятный признак — миграция водителя ритма. Это касается суправентрикулярного, синусового, по предсердиям водителя ритма. Эпизоды могут обнаружиться у взрослых и детей на ЭКГ. Лечение необходимо только при жалобах.
Выявляет нижнепредсердный ритм преимущественно на ЭКГ. Причины кроются в ВСД, поэтому может быть установлен даже у ребенка. Ускоренное биение сердца требует лечения в крайнем случае, чаще назначается немедикаментозная терапия