Митральная регургитация 1 и 2 степени: что это такое?
Что такое митральная регургитация?
Регургитация митрального клапана. Что это такое?
Митральная регургитация, недостаточность митрального клапана, регургитация митрального клапана или митральная недостаточность – это равнозначные понятия. Термин регургитации применяется не только в кардиологии, но и в других отраслях медицины. Дословно он означает \»обратное наводнение\», то есть при регургитации жидкость начинает двигаться против естественного для нее тока.
Для понимания механизмов происхождения обратного тока крови в сердечных полостях, нужно вспомнить об анатомии сердца и о значении в нем клапанов. Сердце человека – это полый орган, который состоит из четырех сообщающихся полостей (камер). Эти полости сокращаются поочередно. В систолу желудочков (в период мышечного сокращения) осуществляется выброс крови в сосуды большого круга (аорту) и малого круга (легочные артерии) кровообращения. В их диастолу (в период расслабления) происходит наполнение полостей желудочков новым объемом крови, поступающей из предсердий. В работе сердца очень важно, чтобы кровь двигалась в одном направлении. Это обеспечивает оптимальную нагрузку на сердечную мышцу и адекватное выполнение функций.
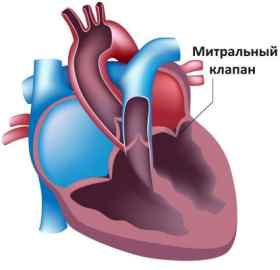
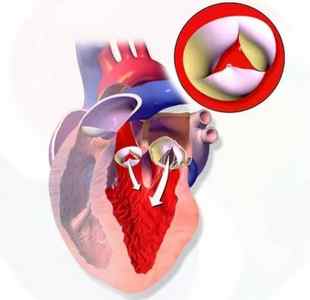
Клапаны служат заслонками, которые препятствуют возврату крови из желудочков в предсердия во время систолы. Каждый клапан состоит из соединительнотканных (сухожильных) створок. Они крепятся к миокарду сосочковыми мышцами. Митральный клапан расположен в левых отделах сердца, это двустворчатый клапан. В диастолу сосочковые мышцы расслаблены, створки открыты и прижаты к внутренней поверхности левого желудочка. Во время систолы желудочка сосочковые мышцы сокращаются одновременно с миокардом, натягивая сухожильные нити створок. Они герметично смыкаются друг с другом, препятствуя возврату крови в предсердия.
Почему может возникнуть митральная недостаточность?
- Острая травма сердца, которая приводит к отрыву сосковых мышц или створок митрального клапана.
Степени митральной регургитации
Митральная регургитация 1 степени (минимальная) – это самая начальная степень расхождения створок. Их прогибание в левое предсердие происходит не более чем на 3 – 6 мм. Эта степень, как правило, клинически не проявляется. При выслушивании сердца (аускультации) врач может услышать характерный шум на верхушке или \»щелчок\» митрального клапана, характерный для пролапса. Подтвердить регургитацию возможно только при эхокардиографическом исследовании сердца (УЗИ).
Митральная регургитация 2 степени – это возврат крови в объеме 1/4 и более от общего количества крови левого желудочка. Пролапс клапана при этом может составлять от 6 до 9 мм. При этой степени нагрузка на левый желудочек становится больше, так как объем крови, который необходимо перекачивать, увеличивается. Кроме этого, повышается давление в легочных венах и во всем малом круге кровообращения. Все это проявляется жалобами в виде одышки, слабости и утомляемости, нарушения сердечного ритма, иногда боли в области сердца. У пациента могут возникать предобморочные и обморочные состояния. При отсутствии лечения может развиться сердечная недостаточность.
Митральная регургитация 3 степени – это возврат крови из желудочка в предсердие в объеме более 1/2 объема желудочка. Пролапс при этом может составлять более 9 мм прогиба клапана. Это тяжелая степень, которая перегружает не только левые отделы сердца, но и правые. Развивается легочная недостаточность с выраженной одышкой, цианозом кожных покровов, кашлем и хрипами во время дыхания. Сердечная недостаточность проявляется в виде отеков, портальной гипертензии (повышении давления в сосудах печени), нарушении сердечного ритма.
4 степень митральной регургитации – это крайне тяжелое состояние, которое сопровождается сердечной недостаточностью и возникает при возврате крови левого желудочка в объеме более 2/3.
В зависимости от степени регургитации и причины, которая привела к ней, назначается лечение. Оно может быть как медикаментозным, так и хирургическим.
http://kardioportal.ru/content/chto-takoe-mitralnaya-regurgitaciya
Регургитация в кардиологии: классификация, причины, симптомы, диагностика
Под понятием регургитации подразумевают обратное движение жидкости или газов в полых мышечных органах во время сокращений.
С подобным явлением сталкиваются врачи многих специальностей, однако чаще занимаются этой проблемой кардиологи.
Специалисты, занимающиеся патологией сердечно-сосудистой системы, говорят об этом феномене как об обратном движении крови из одной камеры сердца в другую.
Что такое регургитация и ее значение в кардиологии, будет рассмотрено далее.
Классификация
Выделяют несколько классификационных критериев регургитации. В зависимости от причин и степени нарушения гемодинамики:
Если вспомнить анатомию из школьного курса биологии, то почти всем людям известно, что сердце имеет четырехкамерное строение – левый желудочек и предсердие, а также правый желудочек и предсердие.
Камеры разделены клапанами, через которые осуществляется ток крови.
Соответственно принято и регургитацию подразделять в зависимости от расположения клапанов:
По данным УЗИ сердца принято выделять степени регургитации:
В основе градации степеней лежит показатель объема крови, забрасываемого в обратном направлении при сокращении сердечной камеры.
Как упоминалось выше, обратный заброс крови бывает физиологический и патологический.
В первом случае происходит незначительный обратный заброс крови, что не связано с анатомо-физиологическими изменениями сердечно-сосудистой системы.
Допустимой нормой считается регургитация 1 степени на митральном и трикуспидальном клапане, что чаще диагностируется у лиц астенического телосложения.
Патологический обратный заброс крови связан с повреждением створок клапана, папиллярных мышц, миокарда, сухожильных хорд.
Этиология аортальной регургитации:
Этиология митральной регургитации:
Ишемическая болезнь сердца.
Этиология трикуспидальной регургитации:
Этиология регургитации на клапане легочной артерии:
Аортальная регургитация
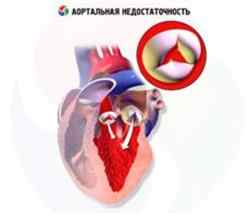
Аортальный клапан разделяет левый желудочек и аорту. При недостаточном смыкании створок происходит обратный заброс некоторого объема крови в левый желудочек.
С течением времени это приводит к перегрузке левых отделов и в дальнейшем гипертрофии левого желудочка, дилятации полости. Последующие патологические изменения связаны с развитием кардиосклероза вследствие недостаточного поступления крови в аорту.
При регургитации 1 степени, когда возврат крови в левый желудочек незначительный, пациенты не отмечают изменений в самочувствии и ведут привычный образ жизни.
По мере прогрессирования процесса появляются жалобы на сердцебиение, общую слабость, бледность кожных покровов. На стадии кардиосклероза, когда миокард подвергается ишемии, наблюдаются приступы ангинозной боли.
Терминальной фазой процесса является формирование застоя и сердечной недостаточности по большому и малому кругу.
Митральная регургитация
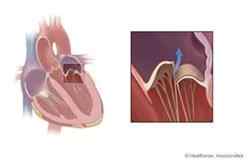
Митральный клапан представляет собой разделительную заслонку между левым желудочком и левым предсердием. Нарушения гемодинамики связаны с обратным возвратом части крови в левое предсердие.
Митральная регургитация 1 и в некоторых случаях 2 степени не приводит к серьезным гемодинамическим нарушениям и относится к случайным находкам при исследовании.
При значительных дефектах говорят о 3-4 степени патологического процесса. В таком случае левое предсердие не справляется с нагрузкой, и, как следствие, происходит застой в правых отделах.
Это способствует развитию застоя в малом круге кровообращения, что проявляется одышкой, быстрой утомляемостью, кашлем, сопровождается высоким риском возникновения аритмий. При декомпенсации гемодинамики у пациентов развивается угрожающее жизни состояние – отек легких.
Трикуспидальная регургитация
Трикуспидальный (трехстворчатый) клапан расположен между правым желудочком и предсердием и при его недостаточности происходит заброс крови обратно в предсердие.
Незначительный возврат крови (1 степени) можно отнести к допустимой норме. Нарушение кровообращения отсутствует, и клинических проявлений в этом случае нет.
Выраженная регургитация 2 степени и выше приводит к нарушению опорожнения правой половины сердца и застою крови в большом круге кровообращения. Симптомами этого процесса будут отеки ног, увеличение печени, никтурия.
Регургитация на клапане легочной артерии
Как и в других случаях, незначительный возврат крови не приводит к существенным нарушениям. Прогрессирование процесса осложняется гипертрофией и дилятацией правых отделов сердца. Терминальной стадией является формирование застойной сердечной недостаточности в малом круге кровообращения.
Диагностика
Верифицируется диагноз по стандартным шаблонам. Сначала у человека выясняются жалобы. Однако по ним точно установить наличие обратного тока крови нельзя. Можно предположить наличие клапанной патологии с регургитацией. Из анамнеза получают сведения о перенесенных ранее заболеваниях и имеющихся хронических, приводящих к формированию сердечной патологии. Больше информации выясняется после физикального осмотра. Обращают внимание на телосложение, уровень артериального давления, характеристики пульса.
Одной из методик, позволяющих выявить регургитацию на этапе установления предварительного диагноза, является аускультация сердца. Аускультативная картина характеризуется выслушиванием шумов в местах проекции клапанов.
Информативными и достоверными считаются инструментальные методы диагностики. Пациентам назначаются электрокардиография, фонокардиография, ультразвуковое обследование с допплерографией. При проведении электрокардиографического исследования возможно выявить увеличение, дилятацию камер или перегрузку отделов сердца.
Фонокардиография представляет собой аппаратный способ регистрации сердечных шумов, что дает возможность диагностировать клапанную патологию. Самым достоверным методом, позволяющим выявить наличие и степень регургитации, является эхокардиография.
В этой статье кратко рассказано о регургитации – феномене, который не всегда носит патологический характер, его причинах и методах диагностики.
Пациентам с диагностированной регургитацией не стоит впадать в панику, а нужно посетить специалиста, который решит необходимость дальнейшей лечебной коррекции.
http://vseoserdce.ru/pathology/regurgitation/chto-takoe-regurgitaciya-v-kardiologii.html
Симптомы и лечение аортальной регургитации в первой степени
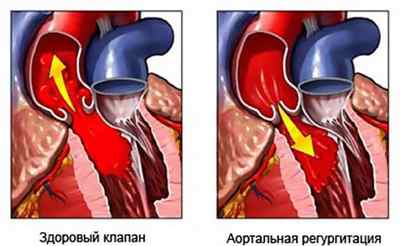
Аортальная регургитация, это дисфункция клапана аорты, при которой створки не закрываются плотно, что ведет к обратному кровотоку в желудочек левой камеры из аорты во время расслабления сердца. К основным причинам возникновения этого недуга относят – эндокардит, врожденный порок в виде двустворчатого строения клапана, болезни соединительной ткани и другое. Диагностировать болезнь можно с помощью инструментальных методов, в частности ЭхоКГ.
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
В статье будет подробно описана симптоматика заболевания, категории развития болезни клапана, а также лечение и врачебные предписания для пациентов с диагнозом аортальная регургитация. По мере ознакомления со статьей, у читателя могут возникнуть вопросы.
Специалисты портала проводят бесплатные консультации 24 часа в сутки.
Комментируйте медицинские обзоры и задавайте дополнительные вопросы.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностические методы
Первичный диагноз устанавливается на приеме у кардиолога. Проводится анамнез, осмотр пациента и инструментальные виды диагностики. К ним относят:
На рисунке ниже приведены изображения, по которым определяют признаки заболевания во время ЭхоКГ.
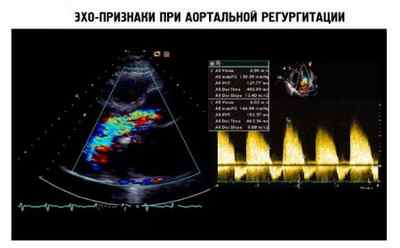
Если болезнь имеет высокую тяжесть течения, то проявляются такие признаки, как отечность легких дыхательных путей и недостаточность сердечного органа. В этом случае могут проводить исследования с физ.нагрузкой для того чтобы проанализировать клинику патологии. Также этот метод могут использовать, если есть сомнительная симптоматика.
Изучив внимательно методы Елены Малышевой в лечении тахикардии, аритмии, сердечной недостаточности, стенакордии и общего оздоровления организма — мы решили предложить его и вашему вниманию.
Как лечить заболевание?
Первоначальное лечение проводят следующим образом:
- Изменение образа жизнедеятельности. Так как регургитация в первой степени не опасна, то врачи рекомендуют: аэробные нагрузки и спорт в умеренном режиме, снижение псиоэмоциоанальных нагрузок, регулярное обследование у лечащего врача. При таком заболевании клапанов беременность и роды протекают в штатном режиме, но под наблюдением кардиолога.
- Лечение сопутствующих заболеваний. Риск развития недуга с возрастом повышается, поэтому чтобы предупредить дальнейшее развитие болезни клапана, следует строго следить за здоровьем. Приобретенные заболевания могут привести к ухудшению состояния и переход на 2 и 3 стадию. Если диагностирована острая фаза, то требуется протезирование. При риске инфицирования проводится профилактика антибиотиками.
В зависимости от степени тяжести применяют лечение медикаментами. Основная цель такой терапии – снизить артериальное давление во время систолы и уменьшить регургитацию. В качестве препаратов назначают нифедипин, гидралазин, ингибиторы и другие вазодилататоры.
Терапия проводится в следующих случаях:
- Лечение клапана занимает длительный период и есть признаки дисфункции желудочка левой камеры.
- Хирургия противопоказана и есть кардиальные причины.
- С целью проведения минимальной терапии для улучшения гемодинамики с ярковыраженными признаками недостаточности сердца.
- Уменьшения тяжести симптомов при высокой регургитации, расширении полости желудочка, но при этом у пациента выброс фракции в норме.
На основании того, что есть благоприятный прогноз у пациентов с заболеванием первой степени, вазодилататоры не назначают. Также нельзя их принимать больным с незначительной или средней тяжестью АР и при адекватной систоле желудочка левой камеры.
Для того чтобы назначить хирургическое вмешательство, необходимы объективные показания.
К ним относят больных с тяжестью аортальной регургитации клапана. При этом учитывают клинические проявления, дисфункцию систолического состояния желудочка левой камеры и другие операции в сфере кардиологии.
Программный комплекс с использованием оборудования проводят у людей при отсутствии симптоматической картины, но с тяжелым видом такого заболевания. А также если фракция выброса составляет больше 50%, и при этом имеется дилатация желудочка.
Ведение пациентов с диагнозом аортальная регургитация
Регулярность посещения доктора и проведение диагностики клапана зависит от формы заболевания и степени ее развития.
Пациенты, у которых отсутствуют симптомы, а функция систолы желудочка в норме посещают кабинет кардиолога не реже одного раза за год. Обследование в форме эхокардиографию делают один раз в два года.
Аортальная ругургитация, протекающая без признаков заболевания, но в тяжелой форме и нормальной систолой обследуются каждые полгода.
Инструментальная диагностика осуществляется каждый год. При проявлении симптоматической картины и изменениях при физических упражнениях, Эхо КГ делают сразу, не дожидаясь обозначенного срока.
Все пациенты обязаны проходить профилактику для предупреждения инфекционного эндокардита. Пациенты с диагнозом «Ревматический порок» в качестве проходят комплекс мероприятий, направленных на снижение риска рецидива.
При этом заболевании к лечению могут подключить гипотензивные лекарства. Это обусловлено высоким давлением в аорте. Также противопоказано занятие профессиональным спортом и тяжелыми нагрузками.
Дополнительная информация
При регургитации клапана аорты следует всем пациентам придерживаться следующих рекомендаций:
- Действовать на основании инструкций, выданных лечащим доктором.
- Принимать лекарства по расписанию, т.к. адекватная лекарственная терапия залог улучшения состояния здоровья и отсрочка операции.
- Посещение кабинета кардиолога один раз в 6 месяцев или по расписанию. Все зависит от степени недуга и необходимости проведения инструментальной диагностики.
- Снизить прием жидкостей в любом виде и соленых продуктов (в т.ч. соль).
- По любым вопросам и новым методикам советоваться с доктором.
- При планировании любых хирургических вмешательств (в т.ч. стоматология) консультироваться с врачом.
- В случае плохого самочувствия немедленно связываться с лечащим специалистом (усиление одышки, приступы астматического удушья и т.п.)
Прогноз будет благоприятным, если выполнять все предписания доктором. Что касается статистики, то у больных без симптоматики и нормальной деятельностью левого желудочка, смертность не достигает 5% ежегодно. В случаи отягощения болезни стенокардией и недостаточностью сердца, риск летального исхода увеличивается на 20% за год.
Наихудшее развитие выявлено у пациентов в преклонном возрасте, когда регургитация протекает наряду с ишемией и при тяжелых признаках.
Большое значение на течение заболевания и прогнозирование накладывает норма фракции выброса, размер желудочка левой камеры сердца как во время систолы, так и диастолы.
Резюмируя обзор, следует подчеркнуть, что ежегодное обследование имеет большое значение не только для пациентов с пороками сердца, но и здоровых людей. Ведь многие заболевания долгое время протекают бессимптомно, не нарушая обычный образ жизни. А вовремя проведенная диагностика организма позволяет предупреждать заболевания, а, следовательно, вовремя начинать лечение.
- У Вас часто возникают неприятные ощущения в области сердца (колящая или сжимающая боль, чуство жжения)?
- Внезапно можете почувствовать слабость и усталость.
- Постоянно скачет давление.
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом.
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой Ольги Маркович , которая нашла эффективное средство для лечения заболеваний СЕРДЦА, атеросклероза, гипертонии и чистки сосудов. Читать далее >>
http://cardiologiya.com/bolezni/arterija/aortalnaya-regurgitaciya.html
Что такое регургитация?
В кардиологии существует такое понятие, как регургитация сердца. Данное нарушение связано с кровообращением и сопровождается многими серьезными болезнями. В чем суть регургитации, и как ее распознать?
Что это такое?
Регургитацией называют состояние, при котором кровь возвращается в тот отдел, откуда она вышла. Врачи не относят такое нарушение к отдельной патологии. Оно выступает больше признаком других заболеваний в организме, например, врожденного порока сердца.
В медицине имеется такое понятие, как физиологическая регургитация. При ней никаких дефектов клапанов не обнаруживается, поэтому опасности для жизни человека нет, лечение также не требуется. Но наличие патологической регургитации свидетельствует о негативных изменениях в органах.
В сердце она появляется из-за развития дефектов клапанных створок, которые, в свою очередь, возникают вследствие врожденных сердечных пороков, воспаления эндокарда, заболеваний легких, ревматизма.
Классификация нарушения
В медицине есть несколько разновидностей регургитации сердца:
Признаки и меры диагностики
Клиническая картина регургитации может разниться в зависимости от вида патологии, степени ее развития. Трикуспидальное нарушение клапана на первых двух стадиях не беспокоит пациента никакими проявлениями. Но со временем больной замечает, что вены, расположенные в шейном отделе, сильно пульсируют.
Для выявления пульсации достаточно приложить ладонь к правой стороне шеи. Вызывает данный симптом повышение кровяного давления в сосудах. С развитием болезни люди отмечают набухание и подергивание вен в этой же области.
При аортальной регургитации признаки также в течение долгого времени не тревожат человека. Клиническая картина становится наиболее выраженной, когда уже произошло значительное расширение левого желудочка. Вследствие этого появляется одышка, кожа становится бледной, мучает слабость во всем теле, возникают боли в груди.
При пульмональной регургитации легочного клапана больные жалуются на то, что у них нарушается ритмичность сердца, кожа становится синюшной, возникают отеки. При диагностике нередко выявляется увеличенная печень.
Митральная регургитация сопровождается сбоем сердцебиения, одышкой, цианозом кожных покровов, болезненностью в сердце. Но такие симптомы присутствуют на поздних стадиях. При начальном развитии нарушения никаких клинических проявлений не наблюдается.
Оптимальным методом диагностики при регургитации является эхокардиография (УЗИ сердца). С помощью нее можно получить подробную информацию о состоянии сердца, кровообращении в нем, степени развития патологии, наличии дефектов.
Также для постановки точного диагноза доктор назначает лабораторные анализы, электрокардиограмму, магнитно-резонансную томографию.
Терапия патологии
Выбор лечебной тактики зависит от того, какова степень регургитации, что вызвало ее развитие, имеются ли сопутствующие заболевания. Проводить терапию можно с помощью медикаментозного и оперативного метода.
Прием лекарственных средств направлен на то, чтобы нормализовать кровообращение, восстановить ритм сердца, устранить симптомы. С этой целью назначают диуретики, средства против гипотензии, антиаритмические препараты, бета-адреноблокаторы.
Хирургия помогает скорректировать строение клапанов и убрать имеющиеся дефекты. Для этого применяют пластическую операцию, в процессе которой просто устраняют недостатки клапана либо устанавливают протез.
Иногда бывает достаточно только динамического наблюдения доктора. Как правило, оно применяется при регургитации 1 степени. В процессе наблюдения врач регулярно проводит диагностику пациента, чтобы вовремя обнаружить возможное прогрессирование болезни.
Меры предупреждения заболевания
Специфических правил профилактики регургитации и болезней сердца нет. Человеку просто необходимо придерживаться основных принципов здорового образа жизни. К ним относятся:
- правильное питание;
- отказ от вредных привычек;
- регулярная физическая активность;
- прием витаминов;
- своевременное лечение инфекционных и воспалительных патологий в организме;
- ежегодное обследование у кардиолога.
Особенно эти правила важны при беременности, ведь формирование органов происходит в самом начале срока. Если внимательно относиться к своему здоровью, можно уберечь малыша от врожденных патологий сердца.
Прогноз при клапанной регургитации может быть разным в зависимости от возраста человека, тяжести патологии, наличия других болезней и прочих факторов. Если пациент будет строго выполнять все рекомендации лечащего доктора, то удастся избежать осложнений. Позднее выявление и прогрессирование регургитации может привести к негативным последствиям. Поэтому так важно регулярно проходить обследование у кардиолога.
http://ritmserdca.ru/bolezni/regurgitatsiya.html
Недостаточность (регургитация) митрального клапана
Функционирование миокарда обеспечивает работоспособность всего человеческого организма. Регургитация митрального клапана является достаточно распространенной патологией, способной привести к нарушению гемодинамики внутри миокарда.
Это состояние провоцирует клинические симптомы хронической сердечно-сосудистой недостаточности. Все причины, способные привести к подобному поражению, сводятся к врожденным и приобретенным факторам негативного влияния. Современные способы и принципы лечения данного заболевания позволяют вернуть работоспособность пациенту и подарить ему долгие годы жизни. В качестве крайней меры используются протезы митрального клапана, которые успешно имплантируются в ходе хирургической операции.
Регургитация митрального клапана возникает на фоне его пролапса и подразделяется по диагностическим признакам на 1, 2 и 3 степень. Недостаточность митрального клапана может усиливаться с течением времени, поэтому после обнаружения патологических изменений важно, как можно быстрее проводить адекватное и эффективное лечение. В ряде случаев болезнь может угрожать жизни пациента. Особенно высока вероятность летального исхода у детей в возрасте до 3-х лет при врожденном пролапсе митрального и трикуспидального клапана. Отягощающим фактором при этом становится незаращенное овальное отверстие.
Что такое регургитация митрального клапана и чем опасно состояние
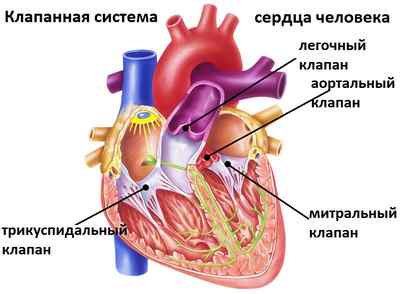
Важно понимать, чем опасно это состояние. По своей сути регургитация митрального клапана представляет собой патологию, приводящую к нарушению гемодинамики внутри сердечной мышцы. Она разделена на 4 камеры: 2 предсердия и 2 желудочка. Предсердия и желудочки – это сообщающиеся сосуды, разделенными клапанами, сформированными из соединительной ткани.
Митральный клапана располагается между левым предсердием и желудочком и образован двумя плотными створками. Правое предсердие отделено от желудочка трикуспидальным клапаном, сформированными тремя створками соединительной ткани. За работу этой клапанной системы отвечает хордовая система, управляемая сосочковыми мышцами миокарда. Кардиальный систолический выброс крови начинается с сокращения левого предсердия, в результате чего происходит одностороннее открытие митрального клапана и кровь выталкивается в желудочек. Оттуда она поступает в большой круг кровообращения. Следом происходит аналогичный цикл выброса в малый или легочный круг кровообращения.
В нормальном состоянии митральный клапан после пропуска объёма крови из предсердия захлопывается и не дает обратного тока этой жидкости. Что такое регургитация – это обратный ток крови через неплотно сомкнутые створки (пролапс) митрального клапана при сокращении желудочка обратно в полость предсердия. Таким образом в большой круг кровообращения не поступает необходимое количество крови, обогащенной кислородом. Начинается обкрадывание всех внутренних органов. У пациента развивается хроническая сердечная недостаточность.
Пролапс – это не всегда регургитация
В большинстве случаев пролапс створок митрального клапана с регургитацией является следствием достаточно сильного нарушения анатомического строения его створок. Это может быть следствием воспалительного процесса или нарушения обменных процессов с кальцификацией соединительной ткани.
При воспалительной или ревматоидной этиологии процесса сначала определяется незначительный пролапс митрального клапана с минимальной регургитацией или при полном её отсутствии. Стоит понимать, что не всегда пролапс — это обратный ток крови и нарушение процесса естественной гемодинамики. Более того, пролапс митрального клапана с минимальной регургитацией 1-ой степени может существовать без прогрессирования на протяжении всей жизни человека. Но это присуще только врожденным видам патологии.
У взрослого человека умеренный пролапс митрального клапана с регургитацией обычно приводит к недостаточности кровообращения и соответствующим клиническим симптомам. Чем более повреждены клапанные створки, тем выше шансы на выраженные признаки сердечной недостаточности.
Существует насколько вариантов деформации створок сердечного клапана:
- растяжение их под сильным давлением тока крови;
- потеря эластичности за счет отложения солей кальция;
- утолщение при спаечном процессе;
- пролабирование в виду мышечной слабости;
- врожденное неправильное развитие.
Потеря функции приводит к ухудшению общего состояния, оно становится неудовлетворительным. Возникает одышка при любой физической нагрузке. Провисание створок митрального клапана может определяться с помощью УЗИ и МРТ. Подобное состояние также можно спрогнозировать, основываясь на параметрах ЭКГ. Появившаяся щель между соединительной тканью створок дает характерных шуршащий или шипящий звук, определяющийся при аускультации сразу же после систолического толчка. Посторонние шумы в сердце – это всегда повод для полного обследования, в том числе и на предмет гемодинамики внутри камер миокарда. Клапанная недостаточность всегда требует своевременной компенсации с помощью фармакологических и хирургических методов медицинского вмешательства.
Регургитация двухстворчатого клапана у ребенка
Диагностированная у ребенка регургитация митрального клапана 1-ой степени может свидетельствовать о врожденном пороке. Чаще всего поражение двухстворчатого клапана определяется специфическими признаками сразу же после рождения. При оценке по шкале Апгар такие дети получают минимальное количество баллов. Это связано с тем, что они имеют характерный цианотичный оттенок кожных покровов и испытывают существенные трудности с процессом дыхания в первые 10 минут. Поэтому сразу же после проведения данной оценки показано полное обследование сердечно-сосудистой системы. В ряде случаев регургитация митрального клапана у детей диагностируется случайным образом в первые 3 года жизни.
Такие малыши отстают в физическом и психическом развитии. У них часто определяется болезненная бледность кожных покровов и синюшность носогубного треугольника. При любых физических нагрузках появляется испарина в виде крупных капель пота. Ребенок жалуется на боли в ногах, руках, головокружение, сонливость.
Вялый и заторможенный вид любого малыша должен быть сигналом для родителей к тому, чтобы показать его опытному детскому кардиологу. Врач сможет уловить малейшие изменения в работе клапанной системы внутри сердца уже во время первичной аускультации. Дальнейшие обследования помогут установить степень поражения и назначить адекватное лечение, способное привести к выздоровлению ребенка.
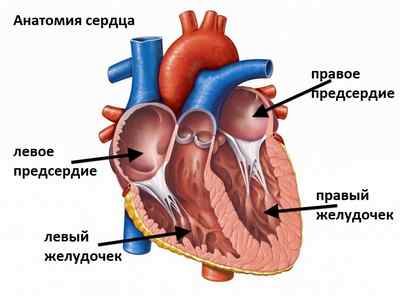
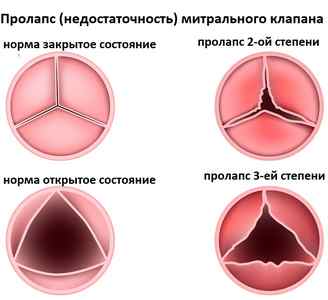
Степени регургитации митрального клапана
Полноценная диагностика глубины повреждения тканей двухстворчатого клапана между левым предсердием и желудочком позволяет давать точный прогноз развития патологии и назначать наиболее рациональные методы терапии. Степени регургитации митрального клапана могут определиться как с помощью обследования, так и путем сопоставления данных анамнеза и физикальных исследований.
В настоящее время в кардиологии принята следующая классификация:
- 1-ая (первая) степень поражения характеризуется минимальным обратным затоком крови во время систолического выброса из желудочка в большой круг кровообращения:
- 2-ая (вторая) степень диагностируется при отсутствии смыкания створок и возвратного движения крови в объеме не более 5% от систолич6еского выброса;
- 3-я (третья) степень является угрожающей для здоровья и жизни человека, происходит обратный заброс более 10 % от систолического выброса.
При первой стадии никакое лечение не требуется. Состояние может быть вариантом физиологической нормы и зачастую купируется самостоятельно при начале физических тренировок с кардионагрузками. При второй стадии может использоваться фармакологическая компенсаторная терапия, направленная на улучшение состояния тканей створок клапана. Третья стадия является непосредственным показанием для хирургического вмешательства с целью замены клапана на его протез.
Вероятные причины развития патологии
Существуют различные причины развития пролапса, недостаточности и регургитации митрального клапана сердца у детей и взрослых. Чаще всего это врожденные нарушения внутриутробного развития сердечно-сосудистой системы. Но могут быть и приобретенные патологии. Вероятные факторы, провоцирующие развитие патологии клапанной системы, можно подразделять на первичные и вторичные.
Рассмотрим некоторые аспекты:
- синдром Марфана, выражающийся в неправильной работе клапанной системы;
- выраженный врожденный пролапс (порок развития сердечной мышцы);
- ревматизм с генерализованным поражением соединительной ткани, приводящий к формированию приобретённого порока сердца;
- инфекционный миокардит и эндокардит;
- дилатация левого желудочка и предсердия на фоне органических и функциональных заболеваний сердечно-сосудистой системы;
- артериальная гипертензия 2-ой и 3-ей степени с постоянно высоким уровнем кровяного давления;
- ишемическая болезнь сердца с прогрессирующей деструкцией сосочковых мышц, формированием их дисфункции;
- системные заболевания соединительной ткани, приводящие к её деформации (склеродермия, болезнь Бехтерева, волчанка);
- алкогольная и интоксикационная кардиомиопатия.
Для проведения успешного лечения потребуется исключить все вероятные причины и поменять привычный образ жизни. Не стоит думать, что регургитация митрального клапана 1-ой степени не является поводом для беспокойства. Данное патологическое состояние рано или поздно приведет к тому, что потребуется хирургическая помощь. Но это произойдет в том случае, если вы не поменяете свой образ жизни и не начнет заниматься регулярными физическими тренировками сердечно-сосудистой системы.
Клиническая картина: симптомы и признаки
Первые признаки регургитации митрального клапана 1-ой степени могут проявляться лишь усилением одышки и появлением тянущих болей в икроножных мышцах при значительных физических нагрузках. Во все остальное время пациент ощущает себя вполне благополучным в плане здоровья миокарда.
При дальнейшем развитии патологии на 2-ой стадии появляются типичные симптомы регургитации митрального клапана и они выражаются в следующих аспектах:
- выраженная одышка, усиливающаяся в положении лежа на спине;
- ощущение постороннего шипящего шума в сердце после его сокращения;
- быстро наступление физической усталости;
- частая сонливость и упадок сил;
- плохое настроение и депрессия;
- плотные отеки в области голеностопного сустава и лодыжек в вечернее время суток;
- отечность на лице может появляться в утренние часы.
На третьей стадии формируется сердечная недостаточность. Она сопровождается синюшной окраской кожных покровов, слабостью мышц всего тела, отсутствием любой работоспособности, постоянной одышкой в покое. На поздних стадиях развивается пароксизмальная и мерцательная аритмия. Следствием этого может стать мерцание и трепетание предсердий. Это состояние требует немедленного оказания реабилитационной медицинской помощи. В противном случае наступает смерть пациента.
Берут ли в армию?
При регургитации митрального клапана 1-ой степени в армию берут, но при этом солдат ограничивается в возможности выбора некоторых родов войск. Ответить на вопрос о том, берут ли в армию при других степенях поражения двухстворчатого клапана сможет только кардиолог при изучении всей медицинской документации призывника.
Как правило, 2-ая степень является противопоказанием к физическим нагрузкам. Но согласно «расписанию болезней», если у призывника диагностируется первый функциональный класс регургитации и митральной недостаточности, то даже при таком диагнозе юноша может быть призван в некоторые рода войск. Полное освобождение от воинской повинности предоставляется при втором и третьем функциональном классе митральной недостаточности.
Диагностика и методы лечения
Лечение регургитации митрального клапана проводится в строгом соответствии с современными медико-экономическими стандартами. При первой степень никакого фармакологического или хирургического вмешательства не требуется, однако пациент ставится на диспансерный учет и за его состоянием ведется постоянное наблюдение. При второй степени может использоваться медикаментозное лечение. Используются ингибиторы АПФ и антикоагулянты, бета-блокаторы и препараты, улучшающие состояние соединительной ткани, метаболические средства, в некоторых случаях – стероиды. При развитии сердечной недостаточности назначаются гликозиды, мочегонные средства, препараты калия.
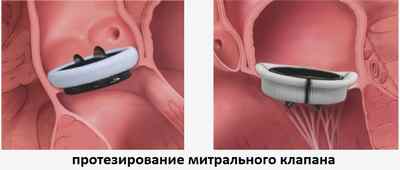
Третья степень может быть скорректирована только путем хирургического вмешательства с целью протезирования митрального клапана сердца. Подобные операции с успехом проводятся в специализированных кардиологических центрах во многих регионах нашей страны.
Для диагностики наиболее информативными считаются методы ЭКГ, ЭхоКГ с допплером, УЗИ и МРТ.
Митральная регургитация. Причины, симптомы, диагностика и лечение регургитации митрального клапана.

- сердце
- сосуды
- вены
Данное заболевание относится к специализациям: Кардиология
1. Что такое регургитация митрального клапана?
Регургитация митрального клапана характеризуется неестественным потоком крови из левого желудочка в левое предсердие во время систолы – сокращения сердечной мышцы.
При правильной работе сердечного клапана кровь движется из предсердия в желудочек. На фоне ревматической лихорадки, расширения кольца митрального клапана, ишемической дисфункции сосочковых мышц и других неблагоприятных факторов направление движения крови меняется в обратную сторону.
Согласно статистическим данным, митральной регургитации подвержены около 70% населения земного шара. Незначительные проявления этого патологического процесса могут встречаться даже у абсолютно здоровых людей.





2. Почему возникает митральная регургитация?
Митральный клапан представляет собой своеобразные створки, отделяющие левое предсердие от желудочка. Из-за различных факторов, ухудшающих его функционирование, клапан недостаточно плотно прилегает к стенкам желудочка. В результате две соединительные пластинки – составляющие клапана — не могут эффективно блокировать обратный ток крови, возлагая на сердце дополнительную нагрузку по нормализации циркуляции кровяного потока. Это явление не проходит бесследно для организма человека. Последствиями регургитации митрального клапана могут стать такие заболевания, как аритмия, сердечная недостаточность и эндокардит.
Выделяют две основные формы митральной регургитации: хроническую и острую. Рассмотрим более подробно их различия и особенности протекания.
- Острая митральная регургитация. Острая регургитации митрального клапана возникает на фоне различных сердечных патологий: дисфункции или разрыва сосочковых мышц, острой ревматической лихорадки, инфекционного эндокардита, отрывов створок митрального клапана, расширения левого желудочка. Острая регургитация развивается мгновенно. Из-за возможных сильных кровотечений, вызванных разрывом сердечных тканей, она может быть опасна для жизни человека.
- Хроническая митральная регургитация. Причины возникновения хронической регургитации митрального клапана также связаны с заболеваниями сердца — пролапсом митрального клапана, расширении его кольца. Хроническая форма регургитации встречается гораздо чаще, чем острая. Для нее характерно медленное и постепенное развитие, поэтому заболевание чаще всего диагностируется у пожилых людей.
3. Симптомы заболевания
Для хронической митральной регургитации характерно отсутствие симптомов на протяжении многих лет. Как правило, больные долгое время не знают о заболевании сердца, признаки которого проявляются постепенно. Острая форма регургитации гораздо серьезнее и сопровождается такими же симптомами, как кардиогенный шок и острая сердечная недостаточность.
Перечислим основные симптомы регургитации митрального клапана:
- постоянная одышка;
- слабость и повышенная утомляемость;
- головокружение;
- болевые ощущения в груди;
- спутанность сознания;
- отечность нижних конечностей.
При обнаружении хотя бы двух вышеотмеченных симптомов обязательно обратитесь к хорошему кардиологу. Возможно, вам требуется немедленного лечения.
4. Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования. К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
При необходимости врач может рекомендовать операцию для восстановления или замены митрального клапана. Пациентам с митральной регургитацией необходимо кардинально изменить свой образ жизни для того, чтобы уменьшить нагрузку на сердце. Врачи рекомендуют избегать сильных физических нагрузок и эмоциональных переживаний, вести здоровый образ жизни и правильно питаться.
http://medintercom.ru/articles/regurgitaciya_mitralnogo_klapana







