Первая помощь при сердечном приступе — какие симптомы у женщин и мужчин
Действия при сердечном приступе: как правильно оказать помощь?
Сердечный приступ – это остро возникшая недостаточность кровотока в мышечном слое сердца, развитие которой связано с тромботическими повреждениями сосудов венечного сегмента с последующим некрозом миокарда в области, снабжающейся пораженной артерией.
Согласно данным всемирной статистики, подобная ситуация имеет лидирующие позиции в списке факторов, провоцирующих смертельные случаи среди населения.
Последствия носят необратимый характер, поэтому крайне важно быстро распознать проблему, своевременно оказать помощь и организовать адекватную профилактику повторных инцидентов.
Что делать при сердечном приступе?
Мероприятия нужно начинать с момента появления первых признаков сердечного приступа:
- интенсивная жгучая загрудинная боль;
- иррадиация боли в левую руку, зубы, шею, под лопатку;
- выраженное общее недомогание, прогрессирующая одышка;
- страх приближения смерти, психомоторное возбуждение;
- холодный липкий пот;
- тошнота, расстройства пищеварения, вертиго.
Доврачебная тактика и первая помощь: время до приезда скорой
В подобной ситуации доврачебная помощь начинается с вызова бригады скорой помощи. В разговоре с диспетчером нужно обязательно указать симптомы, присутствующие у пациента, давность их начала и озвучить подозрение на развитие сердечного приступа.
После этого стоит приступить к комплексу мер, которые вполне возможно осуществить до приезда бригады неотложки.
Помощь при сердечном приступе в домашних условиях:
Если пациент начал задыхаться и потерял сознание, нужно положить его горизонтально с валиком под плечами, вынуть изо рта зубные протезы, если таковые имеются. При рвоте больного нужно повернуть на бок.

При остановке сердечной деятельности до прибытия бригады медиков необходимо проводить искусственное дыхание и непрямой массаж сердца с частотой нажатий 100 раз в минуту (соотношение количества компрессий грудной клетки к вдохам – 30:2).
Неотложная помощь при сердечном приступе по прибытию специализированного отряда медиков:
Алгоритм врачебной тактики
Интенсивную терапию проводят с учетом лечения на догоспитальном этапе:
«Морфина гидрохлорид» для устранения боли, транквилизаторы («Седуксен», «Диазепам») в случае психомоторного возбуждения.
Всем пациентам в кратчайшие сроки показано выполнение экстренной коронарной реперфузии путем проведения тромболизиса, перкутанного коронарного вмешательства (баллонной ангиопластики, стентирования коронарных артерий) или аорто-коронарного шунтирования.
Сердечный приступ у женщины: особенности оказания помощи
До наступления менопаузы женщины практически не подвержены сердечно-сосудистым катастрофам (гормональный фон с превалированием эстрогенов оберегает сосуды от образования атеросклеротических бляшек). После 50 лет резкое снижение концентрации стероидных гормонов повышает риск развития инфаркта миокарда.
Для этой категории пациентов характерны предвестники развития сердечного приступа, которые могут беспокоить в течение 1-2 месяцев:
- нарушения сна, храп, ночное апноэ;
- беспричинная усталость, резкий упадок сил, головные боли, тревожность;
- прогрессирование парадонтоза;
- одышка, назойливый сухой кашель, отеки нижних конечностей;
- частые ночные позывы к мочеиспусканию;
- проявление различных пароксизмальных нарушений сердечного ритма.
Вместо традиционной клинической картины у женщин часто развиваются атипичные варианты сердечного приступа. Симптоматика может имитировать обострение патологии ЖКТ (гастрита, язвы, панкреатита, холецистита), обструктивных заболеваний легких (бронхиальная астма), нарушения мозгового кровообращения. Высокий болевой порог и нетипичное начало затрудняют своевременную диагностику и лечение.
Отличие сердечного приступа – отсутствие корреляции между обширностью ишемии миокарда и выраженностью болевого синдрома, присоединение различных аритмий, постепенное прогрессирование состояния.
Алгоритм помощи идентичен таковому у мужчин, но врачу стоит учитывать больший риск внезапной смерти и фатальных осложнений в остром периоде.
Благоприятный прогноз после сердечного приступа у женщин ниже чем у мужчин. С возрастом у слабого пола падает уровень эстрогенов в крови, часто присоединяется фоновая патология (гипертоническая болезнь, сахарный диабет, ожирение). Несвоевременное обращение за помощью и попытки самолечения значительно снижают эффективность терапии и ухудшают качество жизни пациента, увеличивая степень инвалидизации. Пожилые женщины должны быть особо внимательны к своему здоровью, регулярно проходить медосмотры, вести активный образ жизни. В случае появления двух и более предвестников сердечного приступа немедленно обратится к врачу. Вовремя диагностированные ранние признаки сердечного приступа у женщин и первая помощь, оказанная в полном объеме, способны спасти жизнь.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/terapiya/neotlozhnaya-pomosch/pervaya-pomoshch-pri-serdechnom-pristupe.html
Действия при сердечном приступе
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда):
- внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной), продолжающиеся более 5 минут;
- аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
- нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе, иногда следуют за или предшествуют дискомфорту/боли в грудной клетке;
- нередко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Нехарактерные признаки, которые часто путают с сердечным приступом:
- колющие, режущие, пульсирующие, сверлящие, постоянные ноющие в течение многих часов и не меняющие своей интенсивности боли в области сердца или в конкретной четко очерченной области грудной клетки.
Алгоритм неотложных действий:
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин, не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи.
Не выжидайте более 10 минут – в такой ситуации
это опасно для жизни!
Если у Вас появились симптомы сердечного приступа, и нет возможности вызвать скорую помощь, то попросите кого-нибудь довезти Вас до больницы — это единственное правильное решение. Никогда не садитесь за руль сами, за исключением полного отсутствия другого выбора.
В наиболее оптимальном варианте при возникновении сердечного приступа необходимо следовать инструкции, полученной от лечащего врача
Если такой инструкции нет, то необходимо действовать согласно следующему алгоритму:
- вызвать бригаду скорой медицинской помощи;
- сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно);
- если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются, необходимо второй раз принять нитроглицерин;
- если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин;
- если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин больше не принимать;
- если больной ранее принимал лекарственные препараты снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатин флувастатин, правастатин, аторвастатин, розувостатин), дайте больному его обычную дневную дозу и возьмите препарат с собой в дорогу.
Больному с сердечным приступом категорически запрещается:
вставать, ходить, курить и принимать пищу до особого разрешения врача;
нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки;
нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
СКОРУЮ ПОМОЩЬ МОЖНО ВЫЗВАТЬ:
со стационарного телефона (городского, домашнего) по номерам 03 или 103;
с мобильного телефона (любого оператора) – по единому номеру 103.
По материалам методических рекомендаций, утвержденных главным специалистом по профилактической медицине Министерства здравоохранения РФ.
http://www.medkirov.ru/site/first-aid-02.html
Первая помощь при сердечном приступе
Сердечный приступ не случается в течение минуты. Начиная с появления первых симптомов до необратимых изменений в сердце, это обычно занимает около 90-120 минут. При лечении инфаркта миокарда ключевым словом является «скорость». Если мы будем реагировать быстро и правильно, скорая помощь быстро достигнет пациента, и быстро начнется лечение, шансы пациента на выживание возрастут.

Каждый год тысячи людей имеют сердечный приступ и 30% умирают. Многие из этих людей могли бы быть спасены, если бы им своевременно была оказана правильная помощь.
Инфаркт миокарда является наиболее опасным последствием атеросклероза, то есть отложения чрезмерного количества холестерина на стенках артерий. Если атеросклеротическая бляшка разрывается в одном из коронарных сосудов, тромб, образующийся в этой точке, может полностью закупорить артерию — в результате кровь перестает течь в сердце. В результате полной окклюзии коронарной артерии после 15-30 минут тяжелой ишемии появляется некроз миокарда.
Поэтому суть лечения инфаркта миокарда — это действия, направленные на освобождение артерии, в которой появилась эмболия. В случае сердечного приступа не должно быть больше 90-120 минут между началом симптомов и началом лечения. После этого времени в сердце происходят необратимые изменения. Как подчеркивают эксперты, в случае первых симптомов сердечного приступа мы оказываем влияние на то, что происходит и какие будут дальнейшие переговоры.
Важно! Надлежащий уход и быстрое внедрение инвазивного лечения значительно улучшают прогноз пациента.
Как распознать симптомы сердечного приступа?
Основным и, как правило, первым симптомом инфаркта миокарда является диффузная, неутомимая боль в грудной клетке, излучающая в руку. Это происходит как во время тренировки, так и во время отдыха. Боль может произойти внезапно даже во время сна.
Пациенты могут также иметь одышку, беспокойство, страх, страх, холодный пот и даже тошноту и рвоту. Некоторые люди могут жаловаться на боль в животе, некоторые говорят о тревоге и странном чувстве надвигающейся смерти.
Ни один из этих симптомов не следует недооценивать, и вы должны как можно скорее обратиться к врачу — желательно вызвать скорую помощь.
Инфаркт миокарда у женщин — необычные симптомы
К сожалению, сердечный приступ у женщин может иметь другой курс и давать другие симптомы, не такие характерные, как у мужчин. Именно по этой причине сердечная ишемия обнаруживается в среднем через 30 минут, что ухудшает их прогноз.
Прежде всего, у женщин боль в грудине не всегда присутствует (по оценкам, даже около 40%). Сердечный приступ у женщины имеет атипичные симптомы, которые могут указывать на другие заболевания, например простуды, расстройство желудка или гормональные изменения, например, менопаузу. Среди этих симптомов следует упомянуть:
- затрудненное дыхание,
- внезапная мышечная боль, которая может сопровождаться инерцией рук,
- усталость, общая слабость и даже обморок,
- внезапное потоотделение,
- тошнота и даже рвота,
- трудно определить боль — это может произойти позади грудины или под левой реберной дугой .
Часто даже у врачей возникает проблема с быстрой диагностикой сердечного приступа женщины. Обычно из-за стереотипного сочетания вышеуказанных симптомов с менопаузой. Женщины действительно получают сердечно-сосудистые заболевания в среднем на 10 лет позже, чем мужчины и проблемы с сердцем появляются более или менее во время менопаузальных симптомов.
Важно! Если у нас есть даже тень сомнения относительно истинной причины симптомов, вызовите скорую помощь.
Что делать с человеком, у которого сердечный приступ
При оказании помощи человеку, у которого есть сердечный приступ, прежде всего, следует позаботиться о безопасности пациента и его собственной личности, то есть проверить, будем ли мы в безопасности при оказании помощи. Случилось так, что фельдшеров атаковали собаки, которые ухаживали за своими хозяевами и не хотели, чтобы чужие были рядом.
Затем вызовите машину скорой помощи, позвонив по номеру 112. Говоря с оператором, пожалуйста, опишите себя, опишите ситуацию и укажите точное местоположение аварии / инцидента. Это позволит очень легко спасателям быстро добраться до пациента. Если мы нервничаем и не знаем, как обращаться с пациентом, стоит сказать оператору, и он скажет нам, что делать, пока не придет скорая помощь.
Важно! Если вы одиноки / дома, и вы плохо себя чувствуете, вызовите машину скорой помощи, а затем откройте входную дверь. Если вы потеряете сознание, спасатели смогут быстрее помочь вам!
Если пациент в сознании, поместите его в полу сидячее положение, расстегните рубашку или снимите одежду, что затрудняет дыхание, откройте окно, чтобы обеспечить подачу свежего воздуха. Если мы находимся вне здания, на открытом воздухе, не забудьте предоставить пациенту тень. Человек, у которого сердечный приступ, должен двигаться как можно меньше.
Вы также можете дать пациенту 300 мг ацетилсалициловой кислоты (предпочтительно в таблетке без покрытия, потому что тогда она будет действовать быстрее). Эта доза препарата работает с антиагрегантом, что блокирует процесс образования тромбов. Абсолютно никаких пациентов не следует лечить нестероидными противовоспалительными препаратами (также используемыми обезболивающими средствами) из-за их возможного протромботического эффекта.
Стоит поговорить с пациентом и спросить его, есть ли какие-либо дополнительные заболевания. Давайте зададим вопросы таким образом, чтобы пациент мог ответить на них да или нет, возможно, кивком (например, если вы страдаете диабетом, если у вас есть сердечная болезнь, у вас когда-либо был сердечный приступ или если вы лечитесь от гипертонии).
Если пациент находится в бессознательном состоянии, но он дышит, его следует поместить в боковое положение. Все время проверяя сердечный ритм и дыхание. При отсутствии сердечных и респираторных действий необходимо инициировать сердечно-легочную реанимацию. Во-первых, однако, вы должны уведомить новую ситуацию скорой помощи.
Как проводить сердечно-легочную реанимацию?

Склейте ладони пальцами, лежащими друг над другом (если вы правы, правая рука должна быть первой — см. Рисунок выше). Поместите их более или менее в середину груди. Не сгибайте локти, сжимайте грудь до 1/3 глубины. Каждые 30 компрессий дают 2 вдоха. Если у вас нет маски, и вы беспокоитесь о том, чтобы сделать взрослому взрослому человеку дыхание «рот в рот», сделайте компрессию грудной клетки самостоятельно без перерыва.
http://medictionary.ru/pervaya-pomoshh-pri-serdechnom-pristupe/
Что делать при сердечном приступе — первая помощь
Внезапные приступы нарушения сердечной деятельности являются частыми причинами летального исхода среди населения. Неожиданное появление, относительно небольшое время на лечебные мероприятия препятствуют возможности своевременно посетить медицинское учреждение.
Первая помощь при сердечном приступе – знания, которые необходимы всем без исключения. Любой посторонний человек может провести простейшие манипуляции и помочь пострадавшему продержаться до приезда бригады медиков.
Причины возникновения приступа

Основным первоисточником угрожающего состояния является недостаточное поступление кислорода к мышцам миокарда. Уменьшение просвета сосудов возникает под влиянием атеросклеротических наростов и кровеносных сгустков, перекрывающих артерии на 70%. Острые ишемические поражения сердечной мышцы образуются при помощи следующих факторов:
- превышенной массой тела с различными степенями ожирения;
- постоянным употреблением алкогольной и табачной продукции;
- в случае тяжелых вариантов сахарного диабета;
- малоподвижным образом жизни, отсутствием физической активности;
- перенагрузками при профессиональных занятиях спортом;
- преобладанием в ежедневном меню жирной пищи, употребляемой большими порциями;
- патологией ВСД;
- неконтролируемым приемом противовоспалительных нестероидных лекарственных препаратов;
- постоянным нахождением под прямыми лучами солнца или в душных помещениях;
- артериальной гипертензией;
- возрастным периодом — у молодежи отклонение встречается реже;
- при отношении к мужскому полу;
- при вхождении в группу риска по образованию тромбов;
- при повышенном холестерине в токе крови.
Кровеносные сосуды, перекрытые тромбами и холестериновыми бляшками, являются важным источником возникновения сердечного приступа. Отказ от перехода на рациональное питание, занятий спортом, лечения хронических вредных привычек неуклонно приводит к развитию патологического состояния.
Оказание первой доврачебной помощи в домашних условиях
Алгоритм доврачебной помощи должен знать любой человек — именно посторонние чаще могут спасти жизнь больному с нарушением сердечной деятельности. При возникновении явных симптоматических проявлений необходимо проделать:
- успокоить пострадавшего – любая нервозность провоцирует дополнительные выбросы адреналина, отвечающего за ускорение сокращений сердечной мышцы;
- усадить или уложить пациента в наиболее удобное для него положение;
- снять или расстегнуть всю мешающую одежду – воротники, галстуки, свитера;
- открыть окна или выставить их на проветривание – для максимального доступа свежего воздуха;
- уговорить больного принять таблетку «Аспирина» и положить под язык «Нитроглицерин»;
- обязательно дать ему выпить стакан прохладной воды, можно положить ноги на небольшое возвышение.
В случае исчезновения негативной симптоматики больному в обязательном порядке следует посетить участковую поликлинику. Первичное купирование патологии не говорит, что приступ больше не вернется. Полноценное обследование поможет выявить источник болезни, а кардиолог назначит необходимую терапию.
В случаях отсутствия эффективности от приема «Нитроглицерина», разрешается его повторное использование. С промежутком в 5-10 минут, до трех доз. После употребления второй таблетки следует вызвать бригаду неотложной помощи и до их прибытия не отходить от пострадавшего.
При отсутствии необходимых медикаментозных средств скорая помощь вызывается сразу же. Спустя пять минут от начала приступа следует на 20 минут перетянуть жгутами (поясным ремнем, галстуком) бедра – 20 см от паховой области, руки – 10 см от плечевого отдела.
Весь период ожидания помощи у пациента постоянно замеряется пульс и артериальное давление (при возможности). Особое внимание уделяется дыханию – при его отсутствии выполняется манипуляция «искусственная вентиляция легких» и «непрямой массаж сердечной мышцы».
Группы риска
К подгруппам возможного повышенного образования сердечного приступа относят пациентов с определенными отклонениями:
- стабильно высокими показателями артериального давления – от 140/90 единиц;
- излишками массы тела – ожирением всех степеней;
- сахарным диабетом;
- ишемическими поражениями;
- недостаточной функциональностью органа;
- высоким уровнем холестерина в кровотоке;
- физически неразвитых, с низким коэффициентом мышечных тканей;
- с хронической алкогольной, никотиновой и наркотической зависимостью;
- мужчин – старше 40 лет;
- женщин – старше 50 лет.
Отдельной группой риска являются граждане, проживающие в экологически неблагоприятных зонах – повышенного радиационного фона, промышленных территориях.
Характеристика типичной сердечной боли

Патологическое отклонение имеет свои особенности. Мужской пол чаще подвергается аномальным проявлениям, чем женский. Кроме этого, болезненные ощущения у двух полов имеют своеобразные отличия. У мужчин распознать сердечный приступ можно по:
- образованию одышки – аномалия не имеет отношения к активности и перенагрузкам, способна возникать в состоянии полного покоя;
- болевому синдрому — характеризуется давящими, жгучими проявлениями, локализован в загрудинном пространстве;
- всплескам головокружения, которые могут провоцировать потерю равновесия;
- кашлю;
- изменению цвета кожных покровов – до сероватого оттенка;
- внезапным паническим атакам;
- подташниванию с переходом в рвоту;
- усиленной функциональностью потовых желез, с выделением холодного пота.
На фоне физических и психологических особенностей мужской пол подвергается риску острого инфаркта миокарда чаще, чем женский. Большинство пациентов отказываются от лечения хронической никотиновой и алкогольной зависимости, страдают от излишней массы тела и недостаточной физической активности. Из-за отличий в структуре отдела кровообращения, сниженной скорости сокращений сердечной мышцы и подверженности к стрессам (глубокие внутренние переживания, без выхода негативных эмоций) риск болезни увеличивается в несколько раз.
Женское население отличается более выносливым отделом кровообращения – особенность связана с периодами вынашивания и деторождения. Риск возможного инфаркта миокарда у женщин в несколько раз меньше. Шансы на образование заболевания выравниваются в момент наступления климакса.
Женщины страдают от закупорки тромбами мелких сосудов (у мужского – крупных артерий), поэтому приступы проявляются:
- одышкой;
- болезненными ощущениями в левой верхней конечности, в области брюшины и шее.
Женщины жалуются на острую и обжигающую боль, без сдавления.
Приступ при гипертонии
При артериальной гипертензии распознать сердечный приступ можно по повышению показателей АД. Изменения регистрируются в первые сутки, после которых давление самопроизвольно снижается. Обратных подъемов до первоначальных отметок больше не возникает.
У гипертоников фиксируется нестандартное снижение АД. Этот уровень может сохраняться длительный период времени. Улучшение состояние является обманчивым – острый инфаркт миокарда продолжает прогрессировать, а недостаточное поступление крови приводит к развитию серьезных осложнений.
Симптомы, указывающие на несердечные причины

Отдельные симптоматические проявления не относятся к явным признакам проблем в сердечно-сосудистом отделе. Аномалия вызывает игнорирование ухудшения состояния самим пациентом и последующее запоздалое обращение за профессиональной помощью. К нестандартным признакам сердечного приступа относят:
- болезненные ощущения в правом отделе грудной клетки;
- дискомфортность в области живота, с сопутствующей тошнотой, рвотой, повышенным газообразованием;
- симптоматика простудных заболеваний, с явными признаками воспаления горла.
Специфические отличия, позволяющие дифференцировать несердечные заболевания от нарушения сердечной деятельности:
- нарушения в работе пищеварительного отдела – диспепсические расстройства – изжога, запор, отрыжка или диарея;
- симптоматика невралгий – образование выраженного болевого синдрома, проявляющегося вне зависимости от психоэмоционального состояния или тяжелого физического труда, усиливающегося при пальпаторном исследовании нижнего участка ребер;
- подозрения на остеохондроз – усиление боли происходит при размахивании руками, глубоком дыхании или движениях телом, проявления непродолжительные, со склонностью к самостоятельному исчезновению;
- применение «Нитроглицерина» не дает необходимого эффекта.
В детском возрастном периоде болезненные ощущения могут провоцироваться гормональными сбоями, ускоренным ростом. Подобные отклонения относятся к нормативным и проходят с течением времени.
Когда нужно думать об инфаркте
Если патологическое состояние отмечалось раньше, то со временем приступы становятся более выраженными и интенсивными. Аномалия появляется вследствие перехода стабильной стенокардии в нестабильную. Учащенные боли требуют консультации кардиолога и прохождения полного диагностического обследования. Ранее назначенная схема терапии нуждается в корректировке – с целью предотвращения развития некротизирования мышечных тканей сердца.
Предынфарктное состояние характеризуется следующими симптоматическими проявлениями:
- периодическим дискомфортным ощущением в области грудной клетки, в отдельных случаях — в зоне рук, шейном отделе и голове;
- неспособностью находится в душных, плохо проветриваемых помещениях;
- постоянно присутствующей слабостью и быстрой утомляемостью – в моменты отдыха;
- отечностью нижних конечностей;
- нарушением ночного сна;
- повышенной тревожностью.
Отдельные симптоматические проявления способны появляться за месяц до начала приступа.
Терапия назначается в соответствии с полученными диагностическими данными. Для восстановления нарушенного кровотока в миокарде больному могут быть назначены хирургические вмешательства:
- коронарная ангиопластика;
- коронарное шунтирование;
- стентирование основных артерий.
Дальнейшее лечение проводится для предотвращения возможного развития острого инфаркта миокарда или стенокардии. Терапия производится:
- кроворазжижающими лекарственными препаратами;
- статинами – с целью контроля над показателями липидов;
- бета-адреноблокаторами – для подавления аритмических отклонений и понижения АД;
- мочегонными – для выведения излишков жидкости и понижения артериального давления.
Первичные сердечные приступы требуют полноценной диагностики и назначения соответствующей схемы лечения. Длительное игнорирование негативной симптоматики позволит патологии прогрессировать и перерасти в острый инфаркт миокарда.
Любое самолечение народными рецептами при нарушениях функциональности сердечно-сосудистого отдела является бессмысленным – необходимость хирургического вмешательства нельзя заменить настоями и отварами.
http://sosudov.net/bolezni-serdca/pristup-2.html
Первая помощь при сердечном приступе – что делать?
Сердечный приступ – опасный признак одного из множества заболевания сосудов и миокарда, которые ежегодно становятся причиной смерти более 17 млн. населения мира. Приступообразный характер и внезапность его проявлений не только затрудняют заблаговременное обнаружение болезни, но и нередко лишают пациента возможности добраться до медицинского учреждения.
Понятие и причины сердечного приступа
Первая помощь при сердечном приступе и своевременный вызов бригады «скорой помощи» могут спасти человека: большая часть смертей от этого недуга случается в первые часы после появления симптомов.
Сердечный приступ – это патология, которая возникает в результате острого дефицита кровоснабжения миокарда. Прекращение поступления питательных веществ и кислорода чаще всего связано с тромбозом или спазмом участка коронарной артерии около атеросклеротических бляшек. Ишемия сердца – уменьшение снабжения ткани вследствие ослабления или полного прекращения притока крови – приводит к ее некрозу. Это явление называется инфарктом миокарда.
К характерным особенностям сердечного приступа относятся:
- Возникновение во время ночного сна или рано утром.
- Повышение вероятности развития после психоэмоционального напряжения (похороны, стрессовая ситуация, конфликт) и при росте артериального давления.
- Зависимость рисков возникновения от количества физических упражнений в ближайшие несколько часов до приступа (боль в груди может проявиться не только во время нагрузки, но и даже ночью после напряженного дня).
- Возникновение при обезвоживании тела (нахождении в бане, на жаркой улице или в натопленном помещении, употреблении диуретиков) или в ближайшие 12 часов после избыточного потребления спиртных напитков.
К группе повышенного риска проявления сердечного приступа специалисты относят по следующим причинам:
- Артериальное давление более 140/90 мм. рт.ст.;
- Ожирение;
- Сахарный диабет;
- Ишемия и недостаточность сердечно-сосудистой системы;
- Повышенная концентрация липопротеидов низкой плотности (ЛПНП или «плохого» холестерина) и триглицеридов в крови при пониженном уровне высокоплотных белково-липидных соединений (ЛПВП);
- Гиподинамия;
- Курение и чрезмерное употребление алкоголя;
- Неблагоприятные экологические условия;
- Возраст старше 40 лет у мужчин и более 50 – у женщин.

Как распознать инфаркт?
Признаки сердечного приступа у женщин менее явны, поэтому первая помощь часто оказывается им слишком поздно. Симптомы прекращения кровоснабжения тканей миокарда у пациентов мужского пола в большинстве случаев более выражены: присутствует явно указывающая на локализацию патологии давящая боль, дискомфорт. У женщин вследствие специфики восприятия боли и расположения очагов ишемии клиническая картина может ограничиться затруднением дыхания, головокружением и тупой болью в верхней части туловища, руке или шее. Решение о вызове «скорой помощи» принимается слишком поздно, после развития полной картины ишемии и инфаркта и эффективность фибринолитического препарата снижается.
Несмотря на это, в среднем мужчины гораздо чаще умирают от последствий сердечного приступа. Врачи предполагают, что такое распределение и более пожилой возраст пациенток связаны с гормональным фоном.
Женщины больше подвержены закупорке мелких сосудов, а представители сильного пола – тромбозу основных коронарных артерий.
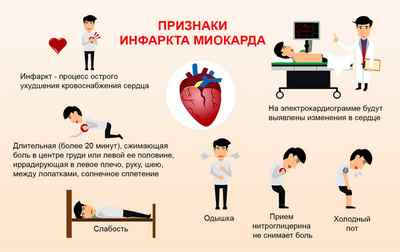
Как определить причины болей в груди
Первые признаки инфаркта могут маскироваться под другие заболевания – остеохондроз, межреберную невралгию, язвенную болезнь желудка, воспаление поджелудочной железы или желчного пузыря. Как вовремя распознать сердечный приступ и что делать, если симптоматика неявна?
Возможные причины боли в грудном отделе и их признаки.
http://mirkardio.ru/bolezni/neotlozhnye/pervaya-pomoshch-pri-serdechnom-pristupe.html
Что делать при сердечном приступе и боли в области сердца
Под термином сердечный приступ в подавляющем большинстве случаев современные медицинские специалисты подразумевают инфаркт миокарда. Что делать при сердечном приступе и как оказать первую доврачебную помощь? О симптомах сердечного приступа у женщин и мужчин, а также первой помощи самому себе при болях в сердце. Об этом и многом другом вы прочитаете в нашей статье.
Первая помощь при сердечном приступе и боли в области сердца
Алгоритм действий по оказанию первой доврачебной помощи при сердечном приступе и боли в области в сердце включает в себя:
- Обеспечение правильной позы. Оптимальным положением для пациента является полусидящее положение со слегка согнутыми коленями – это облегчает процесс циркуляции крови и снижает нагрузку на сердечную мышцу;
- Обеспечение притока свежего воздуха. Следует избавить пострадавшего от любой стесняющей одежды, открыть окна и так далее;
- Употребление препаратов. Вариантом первого выбора считается Нитроглицерин. Данный препарат улучшает сердечное кровообращения и при наличии нормального артериального давления может быть использован в случае развития сердечного приступа. Наиболее быстрый способ введения нитроглицерина в организм пероральным путем – это закладывание таблетки под язык.
Оказание первой помощи самому себе
К сожалению далеко не всегда инфаркт миокарда у человека формируется в непосредственной поблизости от родственников либо прохожих, способных оказать первую доврачебную помощь, поэтому необходимо знать базовые принципы оказания первой помощи самому себе при сердечном приступе.
Основные положения оказания 1 помощи при сердечном приступе самому себе:
- Обязательное наличие телефона. Мобильный телефон должен быть всегда под рукой и заряжен, чтобы в случае внезапного ухудшения состояния и наличия подозрений была возможность экстренно позвонить родственникам, друзьям либо же вызвать на место происшествия скорую помощь. Естественно при стремительном развитии патологического процесса человек может просто не успеть сделать это, однако для перестраховки подобный вариант всё же возможен;
- Экстренная карманная аптечка. При себе необходимо всегда иметь простейшие сердечные лекарства. В частности – это нитроглицерин и аспирин. Даже если эти препараты вам не понадобится, они могут спасти жизнь другому человеку;
- Правильные действия при приступе. Если вы подозреваете у себя инфаркт миокарда, то необходимо сразу же начинать сильно кашлять, делая каждый раз глубокий вздох перед очередной манипуляцией. Сам процесс должен быть глубоким, отхаркивающим и грудным, схожим на соответствующее рефлекторное действие при легочных заболеваниях.
Лекарственные препараты при патологии
Как было сказано выше, при оказании первой помощи лекарствами экстренного выбора от боли в сердце и инфаркте миокарда являются нитроглицерин и аспирин. Любые другие лекарственные препараты обычно применяются позже, в частности, когда миновала наиболее острая опасность остановки сердечной деятельности.
Наиболее типичными в данном контексте выступают:
- Анальгетики. Используется в качестве обезболивающих средств при наличии соответствующего синдрома в области сердца. Преобладающим вариантом считаются нестероидные противовоспалительные средства по типу анальгина, кетопрофена и так далее;
- Тромболитики. Применяется в рамках восстановления нормального кровотока за счёт лизиса тромбов внутри сосудистого русла. Типичными вариантами выступает альтеплаза, стрептокиназа, урокиназа;
- Антиагреганты. Данной группы препаратов замедляет агрегацию эритроцитов и тромбоцитов, а также существенно уменьшает их способность к склеиванию и созданию объемных образований, ухудшающих системный кровоток. Типичными представителями выступает ацетилсалициловая кислота, клопидогрел, пентоксифиллин;
- Антикоагулянты. Разжижают системный кровоток. Типичные представители – варфарин и гепарин;
- Бета-адреноблокаторы. Блокирует соответствующие адренорецепторы, в результате чего уменьшается сила сердечных сокращений, снижается уровень отрицательное хронотропное действие, угнетается сердечная проводимость, повышается тонус бронхов. Типичные представители — ацебутолол, бисопролол, тимолол;
- Нитраты. В медицинской практике преимущественно используют нитроглицерин, представляющий собой сложный эфир азотной кислоты. Является прямым вазодилататором, понижающим давление, расслабляющим гладкую мускулатуру кровеносных сосудов;
- Ингибиторы ангиотензинпревращающего фермента. Обладают комплексной активностью, в частности гипотензивным эффектом. Замедляют распад брадикинина что, что в свою очередь усиливает эффект применение нитратов. Типичные представители – каптоприл, фозиноприл, рамиприл;
- Прочие лекарственные средства по необходимости.
Что нельзя делать при сердечном приступе
Наиболее типичные ошибки в рамках оказания первой помощи:
- Принятие горизонтального положения. Постельный режим – это далеко не оптимальный выход в случае наличия патологического процесса. Лучше всего минимизирует острое состояние нахождение в полулежащем положении с полусогнутыми ногами;
- Употребление болеутоляющих. При достаточно сильном болевом синдроме в области сердца человек в первую очередь употребляет не нитроглицерин или аспирин, а пытается заглушить боль анальгетиками. Естественно, данную группу лекарственных средств использовать можно, однако только после того, как прошел наиболее острый период патологического процесса и угроза жизни миновала;
- Активное движение. Во время сильного сердечного приступа нельзя проявлять физическую и эмоциональную активность, поскольку это может ухудшить состояние пациента;
- Попытка самостоятельной поездки в больницу. Запрещено садиться за руль, поскольку первичные, даже незначительные проявления синдрома могут достаточно быстро развиться в острую сердечную недостаточность, что в конечном итоге приведет к дорожно-транспортному происшествию.
Причины патологического процесса
Существует огромное количество потенциальных причин развития инфаркта миокарда. При этом патология часто провоцируется не одной проблемой, а совокупностью заболеваний, синдромов, негативных состояний и внешнего воздействия. В данном контексте, прямыми обстоятельствами выступают:
- Сужение коронарной артерии. Развивается на фоне ишемической болезни сердца со стенокардией. Может вызываться спазмами сосудистых стенок, утолщение внутреннего слоя интима и так далее;
- Тромбоз коронарной артерии. Прямое перекрытие системного кровотока соответствующим тромбом;
- Высокая потребность в кислороде. В отдельных обстоятельствах потребность миокарда в соответствующем элементе столь высока, что коронарные артерии не в силах обеспечить питание сердечной мышцы, что провоцирует инфаркт.
Вышеописанные механизмы образования патологии провоцируется широким спектром разнообразных предрасполагающих факторов. Наиболее типичные:
- Воспалительное поражение артерий;
- Атеросклероз любой стадии;
- Различные прямые тяжелые травмы, приводящие к пережатию артерий либо же их разрыву;
- Нарушение свертываемости крови;
- Патологии и аномалии развития коронарных артерий;
- Утолщение стенок соответствующих сосудистых структур;
- Употребление ряда лекарственных препаратов;
- Наличие вредных привычек, в частности табакокурения и алкоголизма;
- Прочие обстоятельства.
Симптомы инфаркта миокарда
Основным симптомом сердечного приступа является боль за грудиной, достаточно сильно напоминающая приступ стенокардии. При этом синдром отличается большей интенсивностью.
Также в зависимости от тяжести инфаркта миокарда и совокупной клинической картины могут наблюдаться вторичные проявления, особенно на фоне достаточно сильной физической нагрузки, стресса, избыточного употребления алкоголя, табакокурения, наркотиков, переедания и так далее.
Как показывает современная клиническая практика, субъективно симптоматика у женщин проявляется менее интенсивно, чем у представителей сильного пола.
Патологические процессы стартуют с болевого синдрома, формируются постепенно, при этом боль не ослабевает, а нарастает на протяжении десятков минут и даже нескольких часов. Непосредственно с болью формируется профузный холодный пот, субъективные страхи, в том числе по поводу возможного летального исхода.
Представители сильного пола чаще всего быстрее диагностируют у себя запуск патологического процесса в виде болевого синдрома, поначалу напоминающего стенокардию, но отдающего не только за грудину, но также в шею или левое плечо.
При этом сама боль может нарастать как постепенно, так и появится внезапно. Также, характерными признаками инфаркта миокарда выступают:
- Побледнение кожных покровов. Преимущественно рефлекторного типа;
- Ощущение частичного онемения пальцев верхних и нижних конечностей;
- Пот. Сама субстанция обильная липкая и холодная, проявляется быстро и столь же интенсивно высыхает;
- Одышка и потеря сознания. Чаще всего диагностируется при тяжелых нарушениях кровообращения. Первый симптом быстро переходит в непродуктивный сухой кашель и отек легких при отсутствии квалифицированной помощи. Второй же признак связан преимущественно с гипоксией либо же остановкой сердечной деятельности, требующей экстренной реанимации.
Как отличить паническую атаку от сердечного приступа
В ряде случаев обычный человек на первичном этапе развития основной патологии может перепутать сердечный приступ с панической атакой. Однако если начальная симптоматика обоих синдромов может быть схожей, по мере их развития наблюдается явные отличия:
- Сердечный приступ. Боль преимущественно давящая, её центр находится посередине грудной клетки, при этом может отдавать изометрически в спину, левую руку, предплечье, отдельные отголоски затрагивают шею, область челюсти и даже зубы. Как правило, синдром динамический образом нарастает и не ослабевает даже после принятия медикаментозных средств. С течением времени формируется дополнительная патологическая симптоматика в виде профузного холодного и липкого пота, сильной одышки, аритмии, потери сознания;
- Паническая атака. Боль локализуется исключительно в области грудной клетки и имеет волнообразный характер. При этом онемение и покалывание наблюдается не только в левой руке и предплечье, но также других конечностях. Стоит отметить, что в случае наличия панической атаки люди испытывают иррациональные страхи, однако у них не формируется профузный холодный пот, при этом шансы потерять сознание фактически отсутствует.
Профилактические меры
Базовой прямой профилактической мерой в подавляющем большинстве выступает комплексная медикаментозная терапия с использованием антитромботических средств, бета-блокаторов, статинов, полиненасыщенных кислот, нефракционного гепарина, ингибиторов АПФ или иных компонентов консервативного лечения.
Однако в данном случае речь идёт о непосредственном недопущении рецидивов патологического процесса. В рамках же общей борьбы с возможностью развития клинических проявлений ишемического болезни сердца, выступают следующие мероприятия:
- Контроль массы тела. Производится путем осуществление регулярных физических нагрузок, коррекция схемы питания;
- Отказ от вредных привычек. Особо опасными признаны табакокурение, алкоголизм и употребление наркотиков;
- Контроль уровня сахара и артериального давления. Необходим при наличии предрасполагающих обстоятельств;
- Коррекция суточных ритмов. Основной упор делается на здоровый образ жизни.
Виктор Системов — эксперт сайта 1Travmpunkt
http://1travmpunkt.com/sos/pri-serdechnom-pristupe.html
Оказание помощи при сердечном приступе
Боли в области сердца всегда пугают. Ведь всем известно, насколько опасен инфаркт и его последствия. Однако болевой синдром, локализованный слева за грудиной, не всегда является признаком сердечной недостаточности.
С помощью данной статьи вы сможете научиться распознавать симптомы истинных «сердечных» проблем, а также узнаете, как оказывается первая помощь при сердечном приступе.
Все причины, по которым человек ощущает боли разной интенсивности и характера в области сердца, принято условно разделять на 2 группы: имеющие отношение к главному органу в организме и не связанные с ним. От того, какая категория заболеваний вызвала болевой приступ, зависит специфика оказания помощи и принципы лечения.
«Не сердечные» синдромы
Существует множество факторов, из-за которых у людей появляются боли, имитирующие нарушения работы сердечной мышцы.
Рассмотрим самые распространенные из них.
- Невралгия и остеохондроз
При этих заболеваниях появление болевого синдрома связано с определенными провоцирующими факторами:
При остеохондрозе симптоматика очень похожа на приступ стенокардии.
Отличительной особенностью боли при межреберной невралгии и остеохондрозе является ее интенсивность, которая достигает пика при вдохе или малейшем движении. При этом обнаружить источник боли можно с помощью пальпации: она проявляет особую интенсивность в области ребер или вдоль позвоночника.
Повреждение плевры может быть связано с такими причинами:
Чтобы обнаружить налет плевры, нужно прощупать нижние ребра с правой и левой стороны и сравнить их. С левой стороны будет отчетливо ощущаться, как он закрывает нижнюю часть ребер.
Особенно сильная боль беспокоит, если плевра покрывается метастазами, образовавшимися после злокачественных опухолей. Болевой синдром постоянный, особенно резко проявляется при кашле.
Помимо тупой или колющей боли в левой части грудины ярко проявляются такие признаки:
Колющие боли в сердце, возникшие в результате кардионевроза, не купируются «сердечными» препаратами.
- Заболевания желудочно-кишечного тракта
Отличить боли в области сердца при этих заболеваниях несложно. Они всегда сопровождаются такими характерными признаками:
Болевой синдром носит опоясывающий характер и непосредственно связан с нарушением диеты.
Опасное заболевание, при котором человеку приходится сталкиваться с такими его проявлениями:
Болевой синдром резкий, приступообразный. Усиливается в процессе глубокого дыхания или приступов кашля.
Что делать при болях в области сердца, подскажет врач после детального обследования. Все перечисленные заболевания опасны для человека, поэтому откладывать визит к профессионалам нельзя.

Заболевания сердца
Истинные кардиологические причины, которые вызывают болевой синдром, отличаются особой симптоматикой. Они опасны своим быстрым развитием и могут привести к необратимым последствиям или летальному исходу. Поэтому первая помощь при болях в сердце должна быть оказана быстро и правильно.
Истинные сердечные причины возникновения болей связаны с нарушением функционирования конкретного участка сердечной мышцы:
- Инфаркт миокарда
Болевой синдром ярко выражен во время острого приступа инфаркта. Он характеризуются интенсивностью, боль локализована в середине грудной клетки. Возможна ее иррадиация по всей левой стороне туловища.
Болевой синдром возникает из-за того, что сгусток крови перекрывает свободный ток крови по артериям сердца. Из-за нехватки воздуха человек чувствует удушье, тошноту, которая может перерасти в рвоту.
Длительность такого приступа составляет от получаса до суток. У пострадавшего наблюдается резкое снижение показателей артериального давления, бледность кожных покровов.
Приступ инфаркта никогда не возникает спонтанно. Его развитие начинается задолго до начала проявления симптоматики.
Отсутствие первой помощи при болях в сердце во время и после инфаркта миокарда приведет к некрозу участка сердечной мышцы, что грозит самыми серьезными последствиями для больного. К тому же боли в сердце после инфаркта могут продолжать беспокоить пациента еще длительное время. Поэтому после приступа потребуется долгое лечение. Подробную информацию о проявлениях инфаркта читайте здесь.
Эта сердечная патология находится на втором месте причин, из-за которых возникает острая боль в сердце.
Жировые бляшки, которые накапливаются в сосудах человека, ограничивают ток крови в мышце сердца.
Болевой синдром становится явным в период физической активности или в стрессовой ситуации. Боль давящая, кратковременная. Как правило, не продолжается больше минуты.
Более подробно ознакомиться с причинами развития стенокардии вы сможете здесь.
Существует много заболеваний, связанных с сердечными патологиями. Все они вызывают боли временного характера, чаще всего тупые или колющие.
Болевой симптом дополняется сопутствующей симптоматикой:
Независимо от причин, которые вызвали истинный кардиологический болевой синдром, первая помощь при сердечном приступе в домашних условиях оказывается по одному алгоритму.

Неотложные действия
Рассмотрим общий принцип того, что нужно делать при истинных болях в сердце.
- Если сердечный приступ вызван физической активностью, ее следует немедленно прекратить;
- Пациенту помогают принять полусидячее положение;
- Следят за тем, чтобы его ноги были опущены;
- Обеспечивают свободный приток свежего воздуха в помещение;
- Ослабляют или снимают давящие элементы одежды;
- Вызывают бригаду медицинских работников;
- Дают больному принять валидол или нитроглицерин;
- Если после 5 минут приема указанных лекарств болевой приступ продолжается, дают таблетку аспирина.
При сильных неутихающих болях можно повторить прием нитроглицерина.
Нитроглицерин вызывает стойкое снижение показателей артериального давления, из-за чего пациент ощущает сильную слабость и головную боль, тошноту и обильное выделение пота. Поэтому принимать сразу 2-3 таблетки этого лекарственного средства запрещено!
Хорошим отвлекающим действием при сердечных болях обладают способы прогревания. Для них используют горчичники или горячую воду, которую наливают в таз и опускают туда ноги пациента.
Такие мероприятия проводят только после приема лекарственных препаратов, когда пациент находится в ясном сознании.
Многие пациенты с большим «стажем» сердечной болезни рекомендуют использовать прием рефлексотерапии. С помощью этой методики вы окажете помощь не только пострадавшему, но и самому себе в случае такой необходимости.
Прием рефлексотерапии проводится в такой последовательности:
Приемом пользуются до тех пор, пока болевой синдром не отступит.
Важно помнить, что оставлять человека одного нельзя. Несмотря на то, что оказанная помощь может принести свои плоды, у него в любой момент может произойти остановка сердца.
Если пациент перестал дышать, на сонной артерии не прощупывается пульсация, первая помощь при боли в сердце предусматривает проведение реанимационных действий: искусственного дыхания и непрямого массажа сердца. Все о неотложной реанимационной помощи читайте здесь.

Профилактические меры
Знания о том, как оказать первую помощь при сердечном приступе, помогут сохранить пациенту жизнь. Однако лучшими помощниками в деле спасения от сердечных болей является здоровый образ жизни и отказ от вредных привычек.
Болезнь легче предотвратить, чем лечить, поэтому следует позаботиться о здоровье своих сердечных сосудов заранее.
Для этого не нужно прилагать больших усилий. Отказ от больших доз алкоголя и никотиновой зависимости, регулярные пешие прогулки на свежем воздухе не только помогут сохранить ваше сердце на долгие годы, но и укрепят общее состояние здоровья, улучшат настроение.
Оказывать благотворное влияние на сердечную мышцу может натуральный мед, но только в том случае, если использовать его правильно. Для этого столовую ложку целебного продукта растворяют в стакане воды и выпивают напиток натощак.
Рациональное питание, в состав которого включены в достаточном количестве бананы, грецкие орехи и изюм, также благотворно скажется на бесперебойной работе главного «мотора» организма.
http://propomosch.ru/neotlozhnye-sostoyaniya/pomosch-pri-serdechnom-pristupe







