Боли при инфаркте: симптомы, диагностика, методы лечения
Боли при инфаркте: симптомы, диагностика, методы лечения
Серьезным осложнением ишемической болезни сердца является инфаркт миокарда. Образование внутрикоронарного тромба у пациентов с таким диагнозом происходит довольно часто. Если раньше в зону риска попадали люди старшего возраста, то в настоящее время инфаркт диагностируется и у людей 30-40 лет. Причиной может являться образ жизни и безответственное отношение к своему здоровью. Боль при инфаркте может быть разной, поэтому важно распознать опасность и быстро оказать помощь.
Причины инфаркта миокарда
Спровоцировать такую патологию могут многие причины, но специалисты чаще всего выделяют следующие:
- Атеросклероз. Атеросклеротические бляшки на стенках сосудов провоцируют развитие ишемии. На этом фоне просвет сосудов сужается до критических значений, и миокард страдает от нехватки кислорода и питания.
- Тромбообразование. Нарушается кровоснабжение сердечной мышцы, если происходит закупорка сосуда тромбом.
- Эмболия редко провоцирует инфаркт, но в некоторых случаях может стать причиной развития острой ишемии.
- Врожденные и приобретенные пороки сердца. Боль при инфаркте в этом случае появляется из-за органического поражения сердечной мышцы.
- Хирургическая обтурация, которая возможна во время механического вскрытия артерии или перевязки при ангиопластике.
Чаще всего врачи сталкиваются с ситуациями, когда одновременно несколько причин становятся провокаторами развития инфаркта.
Кто в зоне риска?
С болью при инфаркте миокарда больше рискуют познакомиться пациенты при наличии следующих состояний и патологий:
- В возрасте старше 40 лет.
- Мужчины рискуют больше.
- При наличии врожденных пороков сердца.
- При наличии диагноза стенокардия.
- Если масса тела существенно превышает норму.

- После сильного стресса.
- Повышенный уровень сахара в крови.
- Наличие вредных привычек: курение, злоупотребление алкогольными напитками, наркотическими веществами.
- Малоподвижный образ жизни.
- Повышенное артериальное давление.
- Воспалительные поражение сердца: эндокардит, ревмокардит.
- Нарушения в развитии сосудов, снабжающих сердце кровью.
Если ничего из перечисленного к вам не подходит, то это не означает, что есть 100%-я гарантия избежать инфаркта и боли в сердце.
Симптоматика
Характер боли и ее интенсивность во время приступа зависят от нескольких моментов:
- Размера некротического поражения.
- Расположения патологического участка.
- Стадии инфаркта.
- Формы заболевания.
- Индивидуальных особенностей организма.
- От состояния сосудистой системы.
Протекать заболевание может в двух формах: типичной и атипичной.
Как проявляет себя типичная форма
Яркая картина инфаркта наблюдается часто при обширном поражении сердца. Течение заболевания проходит через несколько периодов.
Предынфарктный. У почти половины пациентов этот период может отсутствовать, так как боль при инфаркте появляется внезапно. Многие пациенты перед приступом чувствуют загрудинные боли, которые постепенно становятся более интенсивными и продолжительными. В этот момент может появиться чувство страха, падает настроение.
Острейший период имеет продолжительность от получаса до нескольких часов. Пациентов интересует вопрос: если инфаркт, какие боли сопровождают человека? Неприятные ощущения могут быть следующими:
- Загрудинная боль, которая отдает в левую руку, возможно в челюсть или ключицу.
- Боль может беспокоить между лопатками, в плече.

- Болевые ощущения имеют жгучий, режущий или давящий характер.
- В течение нескольких минут интенсивность боли достигает своего максимума и может сохраняться на протяжении часа или больше.
Острый период часто занимает около 2 дней. Если инфаркт уже был, то длительность может увеличиться до 10 суток. У многих в это время ангиозная боль утихает, если этого не происходит, то можно предположить присоединение перикардита. В этот период также нарушенный ритм сохраняется, артериальное давление понижено.
Подострый период у некоторых пациентов может занимать около месяца. Боли после инфаркта миокарда практически проходят, постепенно нормализуется сердечный ритм, проводимость, но блокада регрессу не поддается.
Течение патологии завершается постинфарктным периодом. Он может продолжаться до полугода. Некротический участок полностью заменяется соединительной тканью. Сердечная недостаточность компенсируется за счет гипертрофии нормального миокарда. При обширных поражениях полная компенсация невозможна, и есть опасность прогрессирования сердечной недостаточности.
Как начинается
Начало болевых ощущений совпадает с появлением общей слабости, выделения обильного и липкого пота, учащается сердечный ритм и появляется страх смерти. Физикальное обследование выявляет:
- Бледность кожных покровов.
- Тахикардию.
- Одышку в состоянии покоя.
- Артериальное давление в первые минуты приступа повышается, а потом резко падает.
- Тоны сердца приглушены.
- Дыхание становится жестким, появляются хрипы.
На фоне некроза тканей сердечной мышцы поднимается температура тела до 38 градусов и выше, все зависит от размеров некротического участка.
При микроинфаркте симптоматика более сглажена, течение патологии не такое четкое. Появляется умеренная тахикардия, сердечная недостаточность развивается редко.
Боль при инфаркте миокарда чаще всего появляется рано утром или в ночные часы. Это происходит внезапно. Явным признаком инфаркта является отсутствие эффекта при приеме «Нитроглицерина».
Атипичная форма
Затрудняет постановку точного диагноза нетипичная форма инфаркта, когда локализация болей не такая, как при типичном инфаркте. Выделяют несколько форм:
- Астматический инфаркт. Пациента мучает кашель, появляются приступы удушья, обильный холодный пот.
- Гастралгическая форма. Боль при инфаркте появляется в эпигастральной области, начинается тошнота с рвотой.

- Отечная форма диагностируется при массивном очаге некроза, что приводит к развитию сердечной недостаточности с отеками и одышкой.
- Для пожилых пациентов часто характерна церебральная форма. Кроме типичных инфарктных болей появляются симптомы ишемии мозга с головокружением, может быть потеря сознания.
- Аритмическая форма проявляется пароксизмальной тахикардией.
- Периферический инфаркт. Боль в руке, под лопаткой, в нижней челюсти. Часто симптоматика схожа с проявлениями межреберной невралгии.
У некоторых пациентов может встречаться стертая форма, когда типичная симптоматика практически отсутствует.
Как отличить инфаркт от других сердечных патологий
Распознать момент, когда человеку необходимо экстренная помощь, можно по следующим симптомам, которые появляются одновременно:
- Боль в грудине и чувство сдавливания.
- Появляется головная боль.
- Тошнота с рвотой.
- Одышка и обильное потоотделение.
- Нарушение работы желудочно-кишечного тракта.
- Болевой синдром в руке, плече, спине.
- Нарушение сердцебиения.
- Общее недомогание.
Локализация болей при стенокардии и инфаркте миокарда одинаковое, но отличить эти две патологии можно. Для инфаркта характерно:
- Интенсивная боль.
- Продолжается болевой синдром более 15 минут.
- Купировать боль при инфаркте миокарда «Нитроглицерином» невозможно.
При подозрении на инфаркт необходимо срочно вызвать бригаду скорой помощи, чтобы снизить вероятность развития осложнений.
Осложнения
Если после инфаркта боли сохраняются, то требуется пройти обследование. После патологии необходимо внимательнее следить за малейшими отклонениями в состоянии здоровья, чтобы не пропустить развитие осложнений. А они могут быть после инфаркта такими:
- Повышенное артериальное давление.
- Поражение сердечной мышцы.
- Постинфарктный синдром.
Первая помощь
Прогноз для пациента при инфаркте зависит от скорости и правильности оказания первой помощи. После вызова скорой действия должны быть следующими:
Принятые лекарственные средства могут и не улучшить состояние человека, но помогут бригаде скорой помощи легче поставить диагноз.
Диагностика
Основные критерии при постановке диагноза при инфаркте:
- Изменения на кардиограмме.
- Сдвиги ферментативной активности в сыворотке крови.
Для уточнения диагноза проводится лабораторная и инструментальная диагностика.
Лабораторное исследование
В первые часы после приступа анализ крови показывает повышенный уровень белка миоглобина, который принимает непосредственное участие в транспорте кислорода внутрь кардиомиоцитов. В течение 10 часов более чем на 50 % увеличивается содержание креатинфосфокиназы, и ее показатели нормализуются только к концу 2 суток. Анализ проводят каждые 8 часов, и при получении отрицательного результата три раза подряд можно исключить инфаркт.
На позднем этапе инфаркта важно определение уровня ЛДГ, активность этого фермента увеличивается через 1-2 дня после приступа.
В общем анализе крови увеличивается скорость оседания эритроцитов, наблюдается лейкоцитоз.
Инструментальная диагностика
- Электрокардиограммы. Врач отмечает появление отрицательного зубца Т или его двухфазность, отклонения в комплексе QRS и признаки аритмии, нарушение проводимости.
- Рентгенографическое исследование обычно не назначается из-за плохой информативности.
- Через день-два проводят коронарографию, которая помогает выявить место непроходимости артерии.
После выявления обширности и локализации некроза и оценки сократительной способности сердца врач назначает терапию.
Пациент с подозрением на инфаркт доставляется в реанимационное отделение кардиологии. Чем быстрее начнутся лечебные действия, тем благоприятнее прогноз. Целью лечебных мероприятий является:
Используют препараты нескольких групп для проведения различной терапии:
- Для устранения болевых ощущений «Нитроглицерин» вводят внутривенно капельным путем, дают «Морфин» и «Атропин» внутривенно.
- Тромболитическая терапия подразумевает сокращение зоны некроза. Для этих целей проводится процедура тромболизиса и назначаются фибринолитики («Стрептокиназа»), антиагреганты («Тромбо-АСС»), антикоагулянты («Гепарин», «Варфарин»).
- Для нормализации сердечного ритма и устранения сердечной недостаточности прописывают «Бисопролол», «Лидокаин», «Верапамил».
- Терапия острой сердечной недостаточности проводится с применением сердечных гликозидов: «Коргликон», «Строфантин».
- Нейролептики и седативные препараты помогают устранить повышенное нервное возбуждение.

Прогноз для пациента зависит от скорости оказания помощи и своевременно проведенных реанимационных действий.
Профилактические меры
Для предупреждения рецидива важно соблюдать следующие рекомендации:
- Регулярно проходить поддерживающее лечение.
- Строго выполнять все рекомендации лечащего доктора.
- Подкорректировать рацион питания: исключить жирную пищу, фастфуды.
- Обеспечить дозированную физическую нагрузку.
- Искоренить вредные привычки.
Любые болевые ощущения в области сердца не должны оставаться незамеченным. Своевременное обследование позволит предупредить развитие недуга.
http://fb.ru/article/405083/boli-pri-infarkte-simptomyi-diagnostika-metodyi-lecheniya
Длительность болевого синдрома при типичном остром инфаркте миокарда
Тропонин в крови: что это, виды (T, I, C), нормы, повышение в анализах, уровень при инфаркте

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Тропонин (Тн, Tn) представляет собой регуляторный комплекс, образованный тремя белковыми субъединицами: тропонин Т (Тн Т, Tn T, ТНТ), тропонин I (Тн I, Тn I, ТНИ), тропонин C (Tn C, Тн С, ТНС), которые участвуют в сокращении мышечного аппарата. Тропонин сосредоточен в миокарде и скелетных мышцах, в то время, как гладкомышечные волокна его напрочь лишены.
В сердечной мышце преимущественно находятся тропонины Т и I, которые при ее поражении имеют свойство заметно менять свои цифровые значения в организме (и в анализе крови – соответственно), поэтому именно они причислены к группе основных кардиомаркеров, помогающих в диагностике инфаркта миокарда (ИМ) в первые часы его возникновения.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Среди лабораторных тестов, выявляющих такую опасную сердечную патологию, как инфаркт миокарда (ИМ) во всех ее проявлениях и формах, тропонин по праву занимает особое место и признан лучшим кардиомаркером.
Норма в крови
Норма в крови кардиоспецифических тропонинов не зависит от пола и возраста: содержание Тн I в здоровом организме не достигает 10 мкг/л, а уровень Тн Т вообще приближается к нулевым значениям, поэтому часто в сыворотке не обнаруживается (норма в крови – 0 – 0,1 мкг/л).
Однако читателю не стоит акцентировать свое внимание именно на приведенных числовых значениях. Все дело в том, что норма в крови тропонина не обозначена международным стандартом, поэтому ему не подчиняется.
Кроме этого, всегда следует иметь в виду, что данный лабораторный показатель может рассчитываться в различных единицах измерения уровня белковых компонентов тропонина (нг/мл, мкг/л, мг/л), выполняться по разным методикам проведения анализа на тест-наборах всевозможных производителей (в том числе, зарубежных), которые также диктуют свои условия. Словом, нужно учитывать, что норма в крови тропонина I – до 3,1 мг/л, тропонина Т – до 0,2 мг/л не будет выходить за свои пределы, если в лаборатории, производящей анализ, приняты именно такие референсные значения.
«Молодые» кардиомаркеры»
В первые часы от начала развития острой сердечной патологии очень важно правильно оценить обстановку и поставить точный диагноз, ведь от этого очень часто зависит жизнь человека. Раньше основную информацию врач получал от:
- Клинической картины (сильные боли в груди);
- Данных электрокардиогафии (ЭКГ);
- БАК – биохимических показателей (креатинкиназа, лактатдегидрогеназа, миоглобин, АСТ).
Последнее десятилетие, опираясь на прежние показатели (симптомы, ЭКГ), но изменив стратегию клинической лабораторной диагностики (в первую очередь – определение тропонина в крови), стало возможным распознать ишемическое поражение миокарда в первые часы (2 – 3 часа после появления признаков ИМ) даже при минимальном повреждении сердечной мышцы. Естественно, при подобном подходе врач выигрывает время, рано начинает терапевтические мероприятия и тем самым повышает шансы больного на жизнь.
По специфичности методы исследования данного показателя при инфаркте миокарда приближаются к 100% и заметно превалируют (если этот инфаркт – первый) над другими, тоже нередко применяемыми при поражении сердечной мышцы (ЛДГ – лактатдегидрогеназа, МВ-КК – МВ-фракция креатинкиназы, миоглобин). Однако при повторном ИМ тропонин не особо реагирует и остается на прежнем, хотя и повышенном, уровне, а вот МВ-КК в этом случае дает наибольший объем информации.
Тропониновый регуляторный комплекс
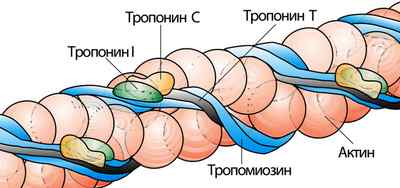
Понятие «тропонин», как указывалось выше, не подразумевает какое-то однородное вещество, участвующее в сокращении мышечной ткани любой локализации, тропонин – это целый комплекс, образованный тремя белковыми субъединицами, каждая из которых имеет свои отличительные черты (аминокислотный состав, молекулярный вес, преимущественное место сосредоточения и т. д.) и занята собственным делом:
Тропониновый комплекс, протеины которого пребывают в крови в небольших количествах у здорового человека, при повреждении мышечной ткани очень быстро начинает разрушаться, высвобождая молекулы тропонина из пораженной некрозом сердечной мышцы при инфаркте миокарда, что проявляется увеличением его значений в несколько десятков раз. Для диагностики острого ИМ, наблюдения за его течением и эффективностью проводимой терапии используют так называемый тропониновый тест.
Видео: мини-лекция о функциях тропонина и тропомиозина
Тропониновый тест…
Данное лабораторное исследование предполагает определение тропонина в крови:
- Тн I (ТНИ) – наиболее специфичного (и раннего) маркера, присутствующего в сыворотке от 2 – 6 часов до недели от начала патологического процесса;
- Тн Т (ТНТ), способного появляться в крови через 3 – 4 часа от момента закупорки коронарного сосуда и задерживаться в кровеносном русле на уровне повышенных значений до двух, а то и трех недель.
Тропонин I
Главной причиной повышения тропонина I в крови (сыворотке, плазме), конечно, является инфаркт миокарда. Между тем, существуют другие обстоятельства, кстати, немногочисленные, способствующие разрушению тропонинового комплекса и выходу тропонина I в кровеносное русло, например:
Концентрация ТНИ в сыворотке крови (в гепаринизированной плазме данного белка на 10 – 15% меньше) при инфаркте миокарда имеет значительный рост. Кинетику высвобождения данного протеина можно характеризовать как двухфазную кривую, где увеличение концентрации начинается буквально со 2 часа, достигает максимальных значений через 15 – 20 часов (1-ый пик), затем несколько снижается, чтобы через 60 – 80 часов дать менее высокий, нежели первый — 2-ой пик. В иных случаях пик повышения тропонина бывает только один (монофазная кривая). В норму Тn I возвращается приблизительно через неделю (7-е сутки), но иногда этот процесс может затягиваться до 14 дней.
Тропонин Т
Поскольку известно, что ТНТ относится к менее специфическим кардиомаркерам, нежели предыдущий белок, то можно предположить, что причин повышения тропонина Т будет несколько больше. И это в самом деле так. Круг предпосылок, создающих условия для высвобождения Тн Т (помимо ОИМ) хоть ненамного, но расширяется:
- Нестабильная стенокардия, микроинфаркт;
- Повреждение сердечной мышцы после проведения чрескожных манипуляций (коронарное шунтирование, коронарная ангиопластика);
- Трансплантация сердца (увеличенная концентрация ТНТ в крови может присутствовать до 3-х месяцев после пересадки);
- Миокардиты.
Кроме этого, иногда причиной повышения тропонина Т в крови выступает патология отнюдь не ишемического происхождения:
В редких случаях причиной повышения ТНТ становятся дистрофические поражения скелетных мышц (миопатии), однако атрофические изменения нейрогенного происхождения роста данного показателя почему-то не дают.
Сравнивая кинетику Тн Т с движением других энзимов в аналогичных условиях, можно заметить, что она имеет свои особенности и отличия:
- Через 3-4 часа после возникновения болевого синдрома отмечается повышение ТНТ в крови, что обусловлено состоянием кровотока в очаге ишемии;
- 3 — 4 дня уровень тропонина непрерывно идет вверх, увеличивая свои значения в 40 и более раз, достигает максимума (приблизительно к 4 дню болезни) и останавливается;
- На пике максимальных значений концентрация тропонина Т остается около недели;
- После 5 — 7-дневного плато содержание ТНТ в крови начинает медленно падать, однако его уровень сохраняется в повышенных значениях до 2 – 3 недель.
При активном и успешном проведении тромболитического лечения, как правило, на графике изменения концентрации тропонина Т (часы, сутки), наблюдается два пика:
Следует заметить, что тропонин в случае неосложненного (благоприятного) течения ИМ может показать снижение концентрации уже на 5 – 6 сутки и оставаться повышенным (к 7-му дню) не у всех пациентов.
Видео: пример проведения экспресс-теста на тропонин
… и главные достоинства анализа на тропонин
Основанием для проведения тропонинового теста в первую очередь считают малейшее подозрение на формирование некроза сердечной мышцы либо развитие острого коронарного синдрома, ведь регуляторный комплекс быстрее других «почувствует» неладное, начнет распадаться, направляя молекулы своих белков в кровеносное русло и вызывая тем самым повышение уровня данных сердечных маркеров в плазме.
Между тем, определение тропонина в крови очень помогает в проведении мониторинга течения болезни и эффективности назначенной пациенту терапии, а, кроме этого, дает возможность прогнозировать исход заболевания. Таким образом, данное исследование проводят в случаях:
- Острого инфаркта миокарда, особенно, когда по определенным причинам неспецифически могут повышаться другие сердечные маркеры (креатинкиназа, МВ-фракция креатинкиназы);
- Подострого инфаркта миокарда (тропониновый тест, в частности – ТНТ, как поздний маркер, будет как нельзя кстати, ведь симптомы острого поражения уходят, и клиническая картина перестает давать ярко выраженную симптоматику, к тому же, КК и МВ-КК на поздней стадии успевают вернуться к нормальным значениям);
- Проведения тромболизиса и оценки его результатов;
- Определения размеров ишемического поражения миокарда;
- Исключения «немого» ИМ перед хирургической операцией;
- Необходимости выделения групп высокого сердечного риска в числе пациентов с острым коронарным синдромом;
- Наблюдения за больными, у которых терапия низкомолекулярными гепаринами отличается наибольшим действием.
Методики определения сердечных тропонинов из года в год улучшаются и совершенствуются, внедряются новые реактивы и разрабатываются высокочувствительные (ультрачувствительные), не требующие больших временных затрат, тест-системы и наборы. Новейшие достижения в данной области позволяют «поймать» начало повышения показателя (буквально на 2-ом часу от возникновения острого инфаркта миокарда) и немедленно приступить к лечебным мероприятиям, направленным на спасение человеческой жизни.
Правда, в отношении тромболитической терапии (ТЛТ) лучше его может быть коронарная ангиография (КА), однако столь дорогостоящее, к тому же, инвазивное обследование не в каждом случае доступно и не всегда безопасно для больного.
Кроме этого, КА, хорошо просматривая крупные кровеносные сосуды, плохо замечает, что творится в капиллярах миокарда, зато тропонину это вполне под силу. Учитывая подобные достоинства данного теста, его используют и как самостоятельный анализ (для диагностики ИМ и определения его формы срока давности), и в качестве дополнения к ангиографии при проведении тромболизиса.
Как по типичным болям распознать инфаркт миокарда
Проявления инфаркта миокарда различны, болевой синдром, сопутствующий патологии, может иметь разный характер. Симптоматика связана со стадией и местом поражения сердечной мышцы, общим состоянием здоровья пациента и индивидуальными особенностями его организма.
Болевой синдром при заболевании
Существует немало симптомов, которые дают возможность безошибочно определить инфаркт и отличить его от прочих патологий сердечно-сосудистой системы. Среди них выделяют болевые ощущения, а также резорбционно-некротический синдром (реакцией иммунитета на продукты распада мертвых клеток сердца), вызываемый инфарктом.

Ангинозный болевой синдром
Этот вид болевых ощущений характерен для стенокардии, однако во время микроинфаркта пациенты жалуются на похожие боли. Преимущественно болевой синдром носит сжимающий и жгучий характер, проявляется с левой стороны груди. Пациентам, страдающим стенокардией, важно следить за интенсивностью и длительностью таких болевых ощущений.
Обратить внимание следует и на неэффективность при употреблении Нитроглицерина. Если случился именно инфаркт миокарда, таблетка медикамента не поможет унять боль. Не удается купировать болевой синдром и приняв горизонтальное положение.
Преимущественно пациентам трудно описать, как именно болит сердце. В таких ситуациях люди называют болевой синдром сдавливающим. Помимо этого, присутствует тревога, человек будто бы начинает прислушиваться к тому, что происходит в организме.
Болевые ощущения при инфаркте довольно продолжительные. Длительность их составляет не менее 30 минут. Зачастую боль накатывает волнами, острое жжение то становиться сильнее, то немного утихает.
Первая атака инфаркта всегда происходит резко и неожиданно. Из-за этого человек может потерять сознание, в некоторых ситуациях наблюдается нарушение дыхательного ритма. Если случилось серьезное поражение сердечной мышцы, не исключено онемение запястий. Болевой синдром при этом локализуется в области груди, а также может отдавать в руку, шею и под лопатку. В большинстве ситуаций пациенты не называют точной локализации боли и определяют ее как разлитую.
Во время острого трансмурального инфаркта миокарда больные жалуются на нестерпимые болевые ощущения, которые могут спровоцировать травматический шок. При этом люди характеризуют боль как кинжальную. Для избавления от болевого синдрома такого рода первая помощь должна включать применение наркотиков (преимущественно опиатов).
Перед приездом бригады скорой помощи рекомендуется положить на ноги и грудную клетку пострадавшего теплую грелку. Эти манипуляции не помогут купировать болевые ощущения, однако отвлекут и успокоят пациента.

Болевые ощущения и сопутствующая симптоматика инфаркта
Сложность диагностики инфаркта миокарда состоит в том, что заболевание не всегда вызывает типичные боли. В некоторых ситуациях недуг и вовсе не имеет никаких симптомов, из-за чего поставить диагноз в первые часы приступа довольно трудно. У некоторых пациентов наблюдается настолько слабовыраженная симптоматика, что люди и не подозревают об инфаркте.
В современной медицине принято выделять следующие признаки, несвойственные сердечному заболеванию:
- Гастритическе. Этот комплекс симптомов вуалирует инфаркт под гастрит или язву. Возникает вследствие поражения задней стенки сердца. Неприятные ощущения возникают из-за того, что некротическая область находится рядом с диафрагмой.
- Астматический вариант инфаркта. Симптоматика напоминает астму и наблюдается вследствие поражения левого желудочка. Когда левое предсердие переполняется кровью, происходит застой в малом круге и отек легких. Для этой формы инфаркта характерно отсутствие боли. Связано оно с дистрофическими изменениями нервных окончаний и миокарда, что происходит при продолжительной ишемии. Преимущественно астматический инфаркт поражает пациентов преклонного возраста. Прогноз при этом неблагоприятный.
- Безболевой инфаркт. Зачастую диагностируют заболевание у больных старческого возраста, диабетиков и алкоголиков. Для этой формы заболевания характерно нарушение сна, упадок настроения и дискомфортные ощущения в сердечной области. Однако большинство больных пренебрегают этими проявлениями. Обратить внимание следует на такие дополнительные симптомы, как чрезмерное выделение пота, спонтанные головокружения, одышку, субфебрильную лихорадку и предотечное состояние голеней. Для безболевого сердечного недуга медики делают наиболее неблагоприятные прогнозы, поскольку отсутствие болевого синдрома свидетельствует о хроническом поражении сердца.
- Отечный инфаркт. Во время повторного инфаркта или у пациентов, которые страдают артериальной гипертензией, приступ может не сопровождаться болью и проявляться внезапно наступившей недостаточностью правого желудочка. Для такого типа инфаркта миокарда свойственна отечность нижних конечностей и вздутие вен на шее. Эта симптоматика у больных преклонного возраста свидетельствует о безболевом инфаркте.
- Аритмический инфаркт. Если у человека резко возник сбой сердечного ритма непонятного происхождения, важно провести обследование, чтобы исключить сердечное заболевание.
- Мозговой инфаркт. Первым признаком заболевания является острая головная боль. Вследствие нее у пациента может ухудшиться зрение, случиться обморок, не исключена рвота. В некоторых ситуациях наблюдается плегия (паралич) . Во время некроза миокарда происходит аноксия (недостаточное поступление кислорода) , вследствие которой возникает спазм сосудов мозга. После того как пациент приходит в сознание, он отмечает типичные для инфаркта миокарда болевые ощущения в области грудины.

Во время приступа у человека резко понижаются показатели артериального давления. Это обусловлено тем, что снижается объем выбрасываемой крови вследствие уменьшения активно сокращающейся мышечной ткани.
Сильное понижение показателей давления провоцирует кардиогенный шок. Если нарушается ритм сердца, речь идет о масштабном очаге некроза. Не исключено возникновение дрожи в мышцах и рвоты, которые являются реакцией организма, обусловленной мощным болевым синдромом и падением кровяного давления.
Не менее значимым симптомом, возникающим на 2-й день после приступа, выступает увеличение температуры тела. В норму она приходит спустя около 10 дней. Повышение выступает ответной реакцией на некрозную ткань. Медики в обязательном порядке берут во внимание этот признак при постановке окончательного диагноза.
Типичный болевой синдром является первым признаком, который позволяет заподозрить начало приступа инфаркта миокарда и дает повод к прохождению целенаправленного обследования. Как правило, больному потребуется посетить электрокардиографию, ультразвуковое исследование сердца, коронарную агиографию, а также сдать общий анализ крови.
http://serdce.biz/simptomy/boli-pri-infarkte-miokarda.html
Инфаркт миокарда
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Инфаркт миокарда
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный — с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный — с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» — с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома
выделяют формы инфаркта миокарда:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения инфаркта миокарда
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца — кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика инфаркта миокарда
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина — белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина — тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики — операций, способствующих восстановлению кровотока в сердце.
Лечение инфаркта миокарда
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ss-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз при инфаркте миокарда
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика инфаркта миокарда
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/myocardial_infarction







