Лечение ИБС: препараты
Лечение ИБС: препараты. Ишемическая болезнь сердца — лечение, препараты и симптомы
Ишемическая болезнь сердца – это патологическое состояние, обусловленное недостатком питания сердечной мышцы из-за сужения просвета коронарных сосудов или их спазма. Она объединяет под собой несколько диагнозов, таких как стенокардия, инфаркт миокарда, кардиосклероз, внезапная коронарная смерть и другие.
На сегодняшний день она является самой распространенной болезнью в своей категории в мире и занимает первое место среди причин смертности и инвалидности во всех развитых странах.
Предрасполагающие факторы

На сегодняшний день выведены критерии, по которым можно предсказать развитие того или иного заболевания. Ишемическая болезнь сердца не стала исключением. Существует не просто перечень, а классификация факторов риска, сгруппированных по определенному признаку, которые могут способствовать возникновению данного заболевания.
— возраст старше 50 лет;
— пол – чаще болеют мужчины;
— генетическая предрасположенность к дисметаболическим заболеваниям.
— повышенное артериальное давление;
— ожирение;
— наличие сахарного диабета.
— нарушение диеты;
— курение;
— гиподинамия или чрезмерные физические нагрузки;
— употребление алкоголя.
Развитие заболевания
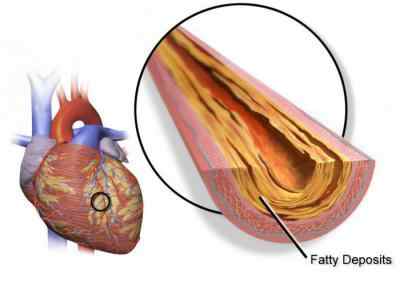
Патогенетическими причинами развития заболевания могут быть как вне-, так и внутрисосудистые проблемы, такие как сужение просвета коронарных артерий из-за атеросклероза, тромбоза или спазма, или выраженная тахикардия с гипертонией. Но все-таки на первом месте по причинам развития инфаркта стоит атеросклероз. Вначале у человека развивается нарушение обмена веществ, которое выражается в стойком повышении содержания липидов в крови.
Следующим этапом идет фиксирование липидных комплексов в стенках сосудов и пропотевание их внутрь клеток эндотелия. Формируются атеросклеротические бляшки. Они разрушают стенку сосудов, делают ее более хрупкой. У данного состояния может быть два исхода — либо от бляшки отрывается тромб и закупоривает артерию выше по течению крови, либо диаметр сосуда становится таким маленьким, что кровь уже не может свободно циркулировать и питать определенную область. В этом месте формируется очаг ишемии, а затем и некроза. Если весь этот процесс происходит в сердце, то заболевание будет называться ИБС.
Существует несколько клинических форм и соответствующее им лечение ИБС. Препараты подбираются исходя из патофизиологического компонента.
Внезапная коронарная смерть
Иначе называется остановкой сердца. Она может иметь два исхода: человек погибает либо попадает в реанимацию. Связана бывает с внезапной нестабильностью миокарда. Это диагноз — исключение, когда нет повода подозревать другую форму ИБС. Лечение, препараты выбора для медицинских работников остаются теми же, что и при реанимации. Еще одно условие – смерть должна наступить мгновенно и при свидетелях или не позднее шести часов с момента начала сердечного приступа. Иначе она уже подпадает под другую классификацию.
Стенокардия

Это одна из форм ИБС. Она тоже имеет свою дополнительную классификацию. Итак:
— прогрессирующую;
— впервые возникшую;
— раннюю постинфарктную.
Наиболее распространенным является первый вид. Ассоциацией кардиологов давно разработано лечение ИБС стенокардии напряжения. Препараты необходимо принимать регулярно и длительно, иногда всю жизнь. Если соблюдать рекомендации, то можно на некоторое время отдалить неприятные для здоровья последствия.
Инфаркт миокарда

Устанавливается с учетом данных электрокардиограммы, лабораторных и анамнестических показателей. Наиболее информативными считаются повышения таких ферментов как ЛДГ (лактатдегидрогеназа), АЛаТ (аланинаминотрансфераза) и АСаТ (аспартатаминотрансфераза), которые в норме заключены в пределах клетки и появляются в крови только при ее разрушении.
Инфаркт – это один их финалов, к которому может привести неконтролируемая ишемическая болезнь сердца. Лечение, препараты, помощь – все это может опоздать, ведь при остром приступе совсем мало времени отводится на то, чтобы обратить повреждения вспять.
Диагностика

Естественно, любое обследование начинается с опроса и осмотра. Собирают данные анамнеза. Врача интересуют такие жалобы как боли за грудиной после физической нагрузки, наличие одышки, усталости, слабости, ощущение сердцебиения. Немаловажным будет отметить вечерние отеки, теплые на ощупь. А также то, как проводится лечение ИБС. Препараты многое могут сказать врачу. Например, \»Нитроглицерин\». Если он помогает снять приступ, то это практически всегда говорит в пользу стенокардии.
Физикальное исследование содержит измерение давления, частоту дыхания и пульса и выслушивание сердца и легких. Врач пытается услышать патологические шумы, усиление сердечных тонов, а также хрипы и пузыри в легких, которые бы говорили о застойных процессах.
Далее доктор отправляет больного на лабораторное и физикальное обследование. Об анализах мы уже говорили, а из исследований самыми распространенными являются ЭКГ, ЭхоКГ и УЗИ сердца.

Вот мы и перешли к самому основному. Нас интересует лечение ИБС. Препараты играют в нем ведущую роль, но не только они способствуют улучшению самочувствия. В первую очередь пациенту необходимо разъяснить, что придется полностью изменить образ жизни. Убрать чрезмерные физические нагрузки, сбалансировать режим сна и отдыха и полноценно питаться. Диете следует уделить особое внимание. Она должна содержать необходимые для сердца калий, кальций и натрий, но при этом ограничить потребление соли, воды, продуктов с избыточным количеством животных жиров и углеводов. Если у человека имеется лишний вес, то необходимо провести его коррекцию.
Но кроме этого разработаны методы фармакологического устранения такой проблемы как ишемическая болезнь сердца. Лечение — препараты в виде таблеток, капсул, порошков и растворов. При грамотном подборе и регулярном применении можно добиться отличных результатов.
Антиагреганты
Группы препаратов для лечения ИБС делятся по нескольким классификациям, но самая распространенная – по механизму действия. Ей мы и будем пользоваться. Антиагреганты способствуют улучшению текучести крови. Они воздействуют на свертывающую и противосвертывающую системы, несколько разобщая их, и таким образом добиваются разжижения. К ним относятся \»Аспирин\», \»Клопидогрел\», \»Варфарин\» и другие. Назначая их, необходимо всегда контролировать показатель МНО (международное нормализованное отношение), чтобы не допустить появления у человека кровотечения.
Бета-адреноблокаторы
Оказывают действие на рецепторы в стенках сосудов, замедляя биение сердца. Как следствие, оно потребляет меньше кислорода и менее нуждается в крови, что при суженных коронарных артериях очень даже кстати. Это одни из самых распространенных лекарств при ИБС. Лечение, препараты выбора и доза зависят от сопутствующих условий. Существуют избирательные и неизбирательные бета-адреноблокаторы. Одни из них действуют более мягко, другие — чуть жестче, но абсолютным противопоказанием является наличие у пациента в анамнезе бронхиальной астмы или другого обструктивного заболевания легких. Среди наиболее распространенных препаратов — \»Бипролол\», \»Вискен\», \»Карведилол\».
Врачи тратят много усилий на лечение ИБС. Препараты совершенствуются, разрабатываются новые подходы, проводятся исследования причин развития болезни. Одним из таких передовых подходов является влияние на провоцирующие факторы, а именно на дислипидемию или нарушение баланса жиров крови. Доказано, что снижение уровня холестерина ведет к замедлению формирования атеросклероза. А это основная причина ИБС. Признаки, лечение, препараты – все это уже выявлено и разработано, нужно только уметь воспользоваться имеющейся информацией с пользой для пациента. Примерами эффективных средств могут служить \»Ловастатин\», \»Аторвастатин\», \»Симвастатин\» и другие.
Работа этих препаратов является одним из диагностических признаков, помогающих подтвердить наличие заболевания. Но они нужны и как часть программы, которая входит в лечение ИБС. Лекарства и препараты тщательно выбираются, корректируется доза, кратность приема. Они влияют на гладкие мышцы в стенках сосудов. Расслабляясь, эти мышцы увеличивают диаметр просвета, таким образом, повышая количество поступаемой крови. Это помогает снять ишемию и болевой приступ. Но, к сожалению, нитраты не могут помешать развиться инфаркту в глобальном смысле слова, и не увеличивает продолжительность жизни, поэтому принимать эти лекарства рекомендуют только во время приступа (\»Динисорб\», \»Изокет\»), а на постоянную основу выбрать что-то другое.
Антикоагулянты
Если кроме стенокардии у пациента существует угроза тромбообразования, то ему назначаются именно эти лекарства от ИБС. Симптомы и лечение, препараты зависят от того, насколько преобладает то или иное звено патологического процесса. Одним из самых известных средств этого ряда является \»Гепарин\». Его вводят в большой дозе однократно при остром инфаркте миокарда, а затем в течение нескольких дней поддерживают уровень в плазме крови. Необходимо тщательно следить за временем свертывания крови.
Препараты для лечения ИБС бывают не только патогенетическими, но и симптоматическими. Они влияют на такое звено как повышенное давление. Если увеличить количество жидкости, которое будет терять организм, то можно искусственно снизить давление до нормальных цифр и устранить угрозу повторного инфаркта. Но не стоит делать это слишком быстро, чтобы не спровоцировать коллапс. Существует несколько видов этих препаратов в зависимости от того, на какую часть петли Генле (участок нефрона) они воздействуют. Грамотный врач подберет необходимое в данной ситуации лекарство. Такое, которое не усугубит состояние пациента. Будьте здоровы!
Эффективные препараты для лечения ИБС
Ишемическая болезнь сердца (ИБС) — заболевание, развивающееся на фоне недостаточного снабжения сердечной мышцы (миокарда) кислородом.
Сужение просвета и атеросклероз коронарных артерий, нарушают процесс циркуляции крови, что и является причиной кислородного голодания сердца. В этой статье мы рассмотрим, как проходит лечение ИБС, препараты какого типа используются и какую роль они играют.
Формы течения ИБС
- скрытая (бессимптомная);
- стенокардическая;
- аритмическая.
Основные методы лечения ИБС
- медикаментозное (лечение ИБС препаратами);
- не медикаментозное (хирургическое лечение);
- устранение факторов риска, способствующих развитию заболевания.
Медикаментозное лечение ИБС — общие принципы
Комплексное медикаментозное лечение ИБС направлено на приостановку развития патологии, смягчение негативной симптоматики, повышение длительности и качества жизни пациента.
Препараты при ишемии сердца назначаются кардиологом.
В качестве препаратов для лечения ИБС, улучшающих прогноз:
- антиагреганты — блокируют образование тромбов в сосудах;
- статины — способствуют снижению уровня холестерина в крови;
- блокаторы ренин-ангиотензин-альдостероновой системы — предотвращают повышение артериального давления.
Лекарства при ишемии сердца для снятия симптомов:
- бета-адреноблокаторы;
- ингибиторы синусового узла;
- антагонисты кальция;
- активаторы калиевых каналов;
- нитраты;
- антигипертензивные препараты.
Препараты для лечения ИБС не панацея: выздоровление невозможно без соблюдения диеты, разумной физической активности, нормализации режима сна, отказа от сигарет и других вредных привычек.
Антиагреганты
Антитромбоцитные препараты (антиагреганты) — класс лекарственных препаратов, разжижающих кровь (воздействующих на сворачиваемость). Они предотвращают объединение (агрегацию) тромбоцитов или эритроцитов, снижают риск образования тромбов. Антиагреганты для лечения ИБС — важная составляющая комплексного лечения заболевания.
- Аспирин (ацетилсалициловая кислота) — при отсутствии противопоказаний (язвы желудка, заболеваний кроветворной системы) является основным средством профилактики тромбоза. Аспирин эффективен при ИБС, имеет сбалансированное сочетание полезных свойств и побочных эффектов, отличается бюджетной стоимостью.
- Клопидогрел — лекарство аналогичного действия, которое назначается при непереносимости больными аспирина.
- Варфарин — оказывает более интенсивное воздействие, способствует растворению тромбов, поддерживает уровень сворачиваемости крови. Варфарин для лечения ИБС назначают после всестороннего обследования при регулярном мониторинге крови на показатель МНО (может вызывать кровотечение).
Гиполипидемические препараты (статины)
Статины, активно понижающие уровень холестерина в крови, в комплексе со специальной диетой — это обязательный элемент терапии ИБС. Гиполипидемические средства для лечения ишемической болезни сердца эффективны в случае постоянного приема:
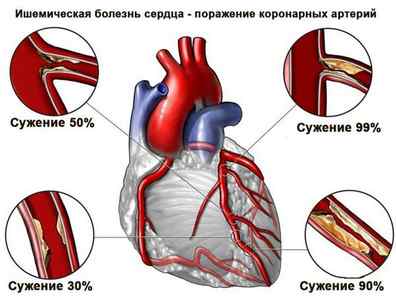
Сужение коронарных артерий при ИБС
Блокаторы ренин-ангиотензин-альдостероновой системы
Перечень способов лечения заболевания обязательно включает таблетки от ишемии сердца, нормализующие артериальное давление. Его повышение негативно влияет на состояние коронарных сосудов. Возможный результат — прогрессирование ИБС, риск развития инсульта, а также хронической формы сердечной недостаточности.
Препараты этой группы принимают строго под наблюдением врача в длительном периоде.
Ингибиторы АПФ — выступают в роли блокаторов деятельности фермента ангиотензин-2, который и является причиной повышения артериального давления. Выявлено отрицательное воздействие фермента на сердечные ткани и кровеносные сосуды. Положительная динамика отмечается при применении следующих препаратов, относящихся группе АПФ:
Лечение ИБС препаратами БРА (блокаторами рецепторов ангиотензина-II):
- Лозартан (Лозап, Козаар, Лориста);
- Кандесартан (Атаканд);
- Телмисартан (Микардис).
Группы препаратов для симптоматического лечения ИБС
В составе комплекса терапевтических мер назначают препараты от ишемии сердца, купирующие симптоматику заболевания. У больных с риском неблагоприятного течения заболевания, рассмотренные в статье препараты назначают при ишемии сердца в/в (внутривенно).
Бета-адреноблокаторы
Бета-адреноблокаторы (БАБ) — центральная группа препаратов, способствующих улучшению работы сердца. Их действие направлено на снижение частоты сердечных сокращений, и урегулирование среднесуточных показателей кровяного давления. Показаны к применению при аритмиях — как ингибиторы рецепторов гормонов стресса. Бета-адреноблокаторы устраняют симптомы стенокардии и рекомендованы к приему пациентам, которые перенесли инфаркт миокарда. Список таких препаратов для лечения ИБС, как БАБ включает:
Антагонисты кальция
Антагонисты кальция — средства, предотвращающие приступы стенокардии. Целесообразность их применения сопоставима с бета-адреноблокаторами: способствуют уменьшению числа сердечных сокращений, нивелируют проявление аритмии, понижают число сокращений миокарда. Эффективны в применении для профилактики ИБС, а также при вазоспастической форме стенокардии. Также можно ознакомится со списком препаратов для лечения мерцательной аритмии.
Самые эффективные лекарства от ишемии сердца:
Нитраты и нитратоподобные средства
Купируют приступы стенокардии и предотвращают осложнения при острой ишемии миокарда. Нитраты снимают болевые ощущения, расширяют коронарные артерии, уменьшают приток крови к сердцу, что уменьшает его потребность в кислороде.
Препараты при ишемии сердца (нитраты):
- Нитроглицерин (Нитроминт) — ингаляции или по язык;
- Нитроглицерин в форме мази, дисков или пластырей;
- Изосорбида динитрат (Изосорбида динитрат длительного действия);
- Изосорбида мононитрат (Изосорбида мононитрат длительного действия);
- Мононитрат (Моночинкве);
- Молсидомин (молсидомин пролонгированного действия) — назначают при непереносимости нитратов.
Ингибитор синусового узла
Ингибитор синусового узла (Ивабрадин) — снижает частоту сокращений сердца, но не оказывает влияние на сократимость миокарда и показатели кровяного давления. Ивабрадин эффективен, когда лечат стабильную синусовую стенокардию при непереносимости бета-блокаторов. В некоторых случаях прием ивабрадина в комплексе с бета-блокаторами благотворно сказывается на прогнозе заболевания.
Активатор калиевых каналов
Активатор калиевых каналов — Никорандил (препарат антиишемичесого воздействия). Лекарственное средство расширяет коронарные сосуды и противодействует оседанию тромбоцитов на стенках артерий (образованию атеросклеротических бляшек). Действие Никорандила не сказывается на количестве сердечных сокращений, показателях артериального давления. Препарат показан при лечении микроваскулярной стенокардии, предотвращает и купирует приступы заболевания.
Антигипертензивные препараты

Антигипертензивные препараты — лекарственные средства, обладающие свойством понижать повышенное артериальное давление. В эту группу входят медикаменты, относящиеся к разным фармакологическим классам, и различные по механизму воздействия.
К антигипертензивным препаратам при ишемической болезни относятся диуретики. Диуретики (мочегонные) — в небольших дозировках снижают давление, при более значительных дозировках выводят из организма избыточную жидкость. К диуретикам относятся:
Понижению кровяного давления способствуют ранее описанные бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента):
Лечение вазоспастической формы стенокардии
Вазоспастическая форма стенокардии — это особая форма заболевания с характерными болезненными ощущениями и дискомфортом в области загрудины, даже в спокойном состоянии. Причиной служат спастические патологии сосудов, снабжающих сердечную мышцу, сужение просвета правой коронарной артерии, затрудненное поступление крови к миокарду.
В качестве профилактики приступов рекомендованы антагонисты кальция, в период обострения — Нитроглицерин и нитраты пролонгированного действия. Иногда, показано комбинирование препаратов-антагонистов кальция с небольшими дозами бета-адреноблокаторов. Кроме того, следует избегать таких неблагоприятных факторов, как стресс, курение, переохлаждение.
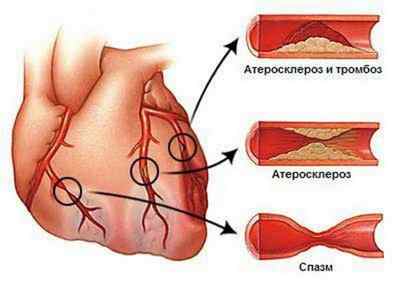
Сосуды сердца во время приступа стенокардии
Лечение микрососудистой стенокардии
Симптомы заболевания проявляются характерными при стенокардии болевыми ощущениями за грудиной без изменений в коронарных сосудах. К числу пациентов с таким диагнозом относятся больные сахарным диабетом, либо страдающие артериальной гипертензией. При патологических изменениях в микрососудах сердца прописывают прием:
- статинов;
- антиагрегантов;
- ингибиторов АПФ;
- ранолазина.
Для снятия болевых ощущений рекомендованы:
- бета-блокаторы;
- антагонисты кальция;
- нитраты длительного воздействия.
Препараты первой помощи
Оказание первой помощи при ИБС заключается в снятии или купировании болевого синдрома.
Действия и препараты для оказания первой помощи при ИБС:
При проявлении симптомов ИБС желательно принять препараты калия (Панангин и аналоги).
Полезное видео
О причинах возникновения ишемической болезни сердца и современных методах диагностики и лечения узнайте из следующего видео:
http://cardiolog.online/serdce/ibs/preparaty-pri-ishemii.html
Медикаментозное лечение ишемической болезни сердца
В настоящее время не существует методов, позволяющих повернуть развитие ИБС вспять, и полное излечение от нее невозможно.
Однако при своевременном и активном начале лечебных мероприятий можно затормозить развитие болезни, значительно увеличить продолжительность и качество жизни пациента.
Факторы риска
Ключевым моментом успешного лечения ИБС является устранение всех факторов риска:
- изменение образа жизни,
- снижение артериального давления,
- здоровое питание и сон,
- нормализация сахара крови, холестерина,
- прекращение курения,
- физическая активность и т.д.
Медикаментозное лечение ИБС
Более половины успеха можно достичь, не прибегая к лекарствам. Но для наибольшего эффекта необходимо принимать медикаменты, поддерживающие нормальное давление, холестерин и вязкость крови. Принимать лекарства надо постоянно, на протяжении всей жизни. От этого зависит успех лечения.
При резком ухудшении самочувствия (декомпенсации) бывает необходимо лечение в больнице и прием дополнительных лекарств. Особенно это касается больных в далеко зашедшей стадии болезни и страдающих сердечной недостаточностью. С помощью правильно подобранного лечения эти случаи можно свести к минимуму. Чем меньше пациент вызывает скорую помощь, и реже появляется необходимость лечения в больнице, тем лучше качество контроля над болезнью.
Хирургическое вмешательство при ИБС
Хирургические методы применяются в случае выраженного атеросклероза коронарных артерий, поскольку ни одно лекарство не может уменьшить размер холестериновой бляшки или расширить просвет артерии, кроме хирургического вмешательства. В тяжелых случаях застойной сердечной недостаточности единственным эффективным средством остается пересадка сердца.
Показания для госпитализации
- Впервые появившиеся боли за грудиной (стенокардия)
- Впервые возникший или тяжелый приступ аритмии
- Прогрессирующая стенокардия
- Декомпенсация сердечной недостаточности (резкое ухудшение самочувствия, сопровождаемое увеличением отеков, одышки, изменениями на ЭКГ)
- Подозрения на инфаркт миокарда и другие острые состояния
- Подготовка для оперативного лечения
В остальных случаях ИБС успешно лечится в домашних условиях.
Какие лекарства применяют для лечения ИБС
Препараты, снижающие артериальное давление
Повышенное артериальное давление негативно воздействует на сосуды сердца и других органов, в результате чего они еще больше сжимаются и получают меньше кислорода. Снижение и постоянное поддержание нормального АД – ключевой фактор в лечении ИБС. Целевым уровнем АД при ИБС является 140/90 мм.рт.ст. и менее для большинства больных, или 130/90 для больных с сахарным диабетом или заболеваниями почек. Для тяжелых больных рекомендованы еще более низкие цифры. В подавляющем большинстве случаев для достижения такого уровня АД требуется постоянный прием гипотензивных препаратов.
Ингибиторы АПФ
Это класс лекарств, блокирующих фермент ангиотензин-2, который вызывает повышение давления и другие отрицательные эффекты на сердце, почки и сосуды. В последнее время доказано множество положительных эффектов ингибиторов АПФ на прогноз у больных ИБС, поэтому они назначаются как можно шире, при отсутствии противопоказаний. К ним относятся, например, эналаприл, лизиноприл периндоприл и другие. При длительном применении могут вызывать кашель, подходят не всем больным. Применяются по назначению врача.
Блокаторы рецепторов ангиотензина
Эти средства позволяют блокировать не сам ангиотензин-2, а рецепторы к нему, находящиеся в различных органах, в том числе в сердце. В ряде случаев это гораздо эффективнее. БРА снижают давление менее эффективно, чем иАПФ, но зато они имеют несколько дополнительных полезных эффектов на сердце и сосуды. В частности, некоторые из них способны останавливать разрастание сердечной мышцы (гипертрофию) и даже уменьшать ее на несколько процентов. Применяются у всех групп пациентов, а особенно у тех, кто не переносит иАПФ.
Применение длительное, пожизненное, по назначению врача. Примеры препаратов: лозартан («Козаар», «Лозап», «Лориста»), валсартан («Валз», «Диован», «Вальсакор»), кандесартан («Атаканд»), телмисартан («Микардис») и другие.
Выбор конкретного препарата, схемы его применения и дозы относится к компетенции врача, так как при этом необходимо учитывать индивидуальные особенности течения болезни и сопутствующие заболевания.
Препараты, улучшающие работу сердца
Бета-блокаторы
Блокируют рецепторы адреналина и других стрессовых гормонов в сердце. Уменьшают частоту сердечных сокращений и артериальное давление. Благоприятно действуют на сердце при аритмии и могут устранять ее.
Рекомендованы для постоянного применения у всех больных после инфаркта миокарда и предынфарктного состояния, а также с дисфункцией левого желудочка независимо от наличия сердечной недостаточности, при отсутствии противопоказаний. Применение может быть длительным или краткосрочным, только по назначению врача. Большинство из них противопоказаны при бронхиальной астме, многие повышают сахар крови и не применяются при диабете.
Примеры препаратов: анаприлин, метопролол («Эгилок»), бисопролол («Конкор») и др.
Основные лекарства для купирования (устранения) приступа. К ним относятся такие средства, как нитроглицерин (\»Нитроминт\»), изосорбида динитрат (\»Изокет\») и мононитрат (\»Моночинкве\») и др. Они действуют непосредственно на коронарные сосуды и приводят к их быстрому расширению, а также снижают приток крови к сердцу за счет расширения глубоких вен, которые могут запасать кровь. Все это облегчает работу сердца и снижает его потребность в кислороде, а значит уменьшает кислородное голодание и боль.
В настоящее время нитраты применяются в основном для купирования приступов стенокардии, а для постоянного применения – у тяжелых больных с хронической сердечной недостаточностью. Ко всем нитратам развивается привыкание, и их эффект со временем уменьшается, но после кратковременной отмены он вновь восстанавливается.
Сердечные гликозиды
Дигоксин, коргликон и др. Усиливают сокращения сердечной мышцы и замедляют их частоту. В настоящее время применяются в лечении ИБС нечасто, в основном при мерцательной аритмии и выраженных отеках. Оказывают множество побочных эффектов, особенно в сочетании с мочегонными, в связи с чем должны назначаться врачом только после тщательного обследования.
Препараты, снижающие уровень холестерина
Для большинства больных рекомендуются следующие цифры:
- уровень общего холестерина должен быть не более 5 ммоль/л,
- уровень холестерина липопротеинов низкой плотности («плохого») – не более 3 ммоль/л,
- уровень холестерина липопротеинов высокой плотности («хорошего») не менее 1,0 ммоль/л.
Также играет роль индекс атерогенности и уровень триглицеридов. У тяжелых больных (например с сопутствующим сахарным диабетом) эти показатели рекомендуется контролировать еще строже.
Целевые уровни холестерина достигаются с помощью специальной диеты и лекарственных препаратов. В большинстве случаев одной диеты недостаточно, но без нее прием лекарств не будет столь эффективным. Современные препараты могут значительно снизить уровень холестерина, но их необходимо принимать постоянно. В основном для этого используются лекарства группы статинов (аторвастатин, симвастатин и другие). Конкретный препарат назначает врач.
Препараты, уменьшающие вязкость крови
Чем более вязкая кровь, тем больше вероятность образования тромбов в коронарных артериях и хуже кровоснабжение сердечной мышцы. Для уменьшения вязкости крови используются лекарства двух групп: антиагреганты и антикоагулянты.
Наиболее распространенный антиагрегант – аспирин. Его рекомендуется принимать ежедневно всем больным ИБС всю жизнь в дозе 70 – 150 мг в день (при отсутствии противопоказаний, таких как язва желудка). Больным после операций на сердце и сосудах доза может быть повышена по назначению врача, а также добавлен клопидогрель в дозе 75 мг в день.
У больных с постоянной формой мерцательной аритмии врач может назначить прием более сильного лекарства – антикоагулянта варфарина, в дозировке, обеспечивающей поддержание величины МНО (показатель свертываемости крови) на уровне 2,0 – 3,0. Варфарин растворяет тромбы более активно, чем аспирин, но может вызвать кровотечение. Применяется только по назначению врача после тщательного обследования и под контролем анализов крови.
Препараты, контролирующие уровень сахара (глюкозы) крови
Современный критерий контроля сахарного диабета – уровень гликированного гемоглобина (HbA1c). Он отражает концентрацию сахара крови за последнюю неделю и не должен превышать 7%. Однократный анализ крови на сахар не отражает истинную картину течения диабета.
Для достижения целевого уровня сахара должны использоваться все нелекарственные меры (диета, физнагрузки, снижение веса), а в случае их недостаточности – специфическая лекарственная терапия по назначению врача эндокринолога.
Другие препараты
Диуретики (мочегонные)
Имеют две сферы применения: в низких дозах для понижения артериального давления (чаще всего в комбинации с другими средствами), в высоких дозах – для выведения жидкости из организма при застойной сердечной недостаточности. Имеют свойство повышать сахар крови, поэтому при диабете применяются в крайних случаях.
Антигипоксанты
Антигипоксанты – это препараты, которые уменьшают кислородное голодание сердечной мышцы на молекулярном уровне. Одним из таких препаратов является триметазидин. Он не входит в стандартные схемы лечения ИБС, может использоваться как дополнительное средство. Не зарегистрирован в фармакопее США.
Нестероидные противовоспалительные средства (НПВС)
Широкомасшабное исследование в США выявило вредное действие этого класса лекарств на прогноз пациентов перенесших инфаркт миокарда. В связи с этим такие лекарства, как диклофенак, ибупрофен не рекомендуются к применению у людей после инфаркта и равноценных ему состояний.
Вакцинация от гриппа
Рекомендована всем людям с заболеваниями сердечно-сосудистой системы.
Наблюдение
Сроки лечения
Лечение ишемической болезни длится всю жизнь и должно быть тщательно спланированным. В периоде наблюдения необходимо неукоснительно придерживаться разработанной схемы лечения, а в случае появления побочных эффектов или ухудшения состояния немедленно обращаться к лечащему врачу.
Многие лекарственные препараты необходимо принимать пожизненно. К ним относятся аспирин (или аналоги), препараты против давления, препараты для нормализации сахара крови и холестерина, а в некоторых случаях и другие лекарственные средства. Внезапная отмена лекарства по собственному желанию или даже уменьшение дозы может привести к резкому ухудшению самочувствия и декомпенсации, а это увеличивает вероятность смертельно опасных осложнений (инфаркт, остановка сердца и др.).
Изменения, касающиеся образа жизни и режима, должны быть решительными и безоговорочными. Зачастую небольшие огрехи в диете, как например лишняя съеденная селедка, могут привести к резкому скачку давления и ухудшению болезни.
Визиты к врачу
Обычно врач сам назначает дату следующего визита. Если он этого не сделал, спросите его об этом. Тщательный врачебный контроль и регулярные проверки – необходимая и важная составляющая лечения. Если вы не уверены или сомневаетесь в адекватности назначений своего лечащего врача, или хотите получить дополнительную консультацию, обратитесь в специализированный консультативный или диагностический кардиологический центр.
Профилактические госпитализации
В бывшем СССР было распространено такое явление, как госпитализация в больницу для профилактики. В случае ИБС такая стратегия терапии не является оптимальной ни с точки зрения качества контроля болезни, ни с точки зрения приверженности больного к лечению, и ее необходимо избегать.
Лечение с перерывами, время от времени, не обеспечивает при ИБС необходимого контроля над факторами риска и течением болезни. Пациенты начинают склоняться к мысли, что их «подлечат», после чего они снова займутся прежней жизнью, и все будет как прежде. Это большое заблуждение, которое приводит к отказу от постоянного приема лекарств, большим колебаниям показателей крови и давления, отсутствию контроля над болезнью.
За одну или две недели, проведенные в больнице раз в пол года, невозможно достичь реального изменения в ходе болезни, кроме некоторого симптоматического улучшения. Многие пациенты воспринимают это улучшение как маленькую победу над болезнью, и продолжают жить прежней жизнью. Однако это совсем не так: ишемическая болезнь без изменения образа жизни и поддерживающего приема лекарств продолжает прогрессировать, заканчиваясь внезапной смертью или инфарктом. Снизить свой риск и продлить жизнь можно только длительным, а не периодическим лечебным воздействием.
http://medportal.ru/enc/cardiology/ibs/8/
Лечение ИБС: какие группы препаратов используют
Ишемическая болезнь сердца — собирательное понятие, объединяющее в себе 2 болезни: кардиальную форму гипертонической болезни и атеросклероз с преимущественным поражением коронарных артерий.
Суть заболевания сводится к дисбалансу между потребностями миокарда в кислороде и возможностями питающих сосудов. ИБС вносит основной вклад в заболеваемость и смертность населения от сердечно-сосудистых заболеваний, а последние, в свою очередь, являются самой распространенной патологией.
Для того, чтобы понять принципы лечения ишемической болезни и какие группы препаратов следует использовать, нужно остановиться на патофизиологической сути болезни и на её классификации.
Классификация ишемической болезни сердца
Заболевание объединяет в себе острую и хроническую формы, которые делятся еще на несколько патологий. Острая ИБС делится на внезапную сердечную смерть и острый инфаркт миокарда, также выделяют нестабильную стенокардию.
Хроническая включает в себя постинфарктный кардиосклероз, нарушения ритма, хроническую сердечную недостаточность. Выделяют отдельно безболевую ишемию миокарда, которая не проявляет себя клинически, но при этом патологический процесс в организме идет, что может привести к быстрому и неожиданному летальному исходу.
Внезапная сердечная смерть
Это состояние, при котором остановка сердца у человека произошла в течение 1 часа после возникновения предикторов — симптомов нездоровья — болей в сердце, ощущения сердцебиения и т. д. Сердечная смерть необязательно приводит к смерти биологической.Лечение этого состояния — реанимационные мероприятия, которые должны быть оказаны как можно скорее.
Идеально, если реанимация начнется в течение 5–6 минут от происшествия. Проводят непрямой массаж сердца, дыхание «рот-в-рот», дефибрилляцию по показаниям.
Если человека удалось привести в чувства, его госпитализируют в кардиологическое отделения и там выясняют причины произошедшего. Для лечения этой формы ИБС в стационаре используют комбинации из препаратов, которые будут описаны ниже.
Острый инфаркт миокарда — гибель сердечной мышцы (её сосудистый некроз), развивающаяся в результате сужения просвета венечной артерии на 75% и более. Это острейшее состояние, которое очень часто приводит к смерти пациента от осложнений (кардиогенного шока и отека легких).
Признаками служат жгучая сильнейшая боль за грудиной продолжительностью более 15 минут и не проходящая от нитроглицерина, распространяющаяся в левую половину тела, страх смерти, ухудшение общего состояния.
Если вместе с этим определяются ЭКГ- признаки инфаркта, значит следует немедленно начать оказание помощи. Используют следующие антиишемические препараты:
- нитроглицерин под язык для расширения сосудов, питающих сердечную мышцу;
- аспирин — четверть таблетки — для снижения вязкости крови — именно в этой дозировке;
Эти лекарства доступны каждому человеку в домашних условиях и умение их применить необходимо, если есть больной ИБС. После этого необходимо вызвать скорую помощь, которая уже вправе использовать и владеет следующими препаратами:
- наркотические анальгетики — для купирования болей. Используют морфин, который также может помочь бороться с возможным отеком легких.
- антикоагулянты — гепарин подкожно для растворения тромба в коронарной артерии.
В дальнейшем необходима госпитализация и реабилитация таких пациентов.
Стенокардия
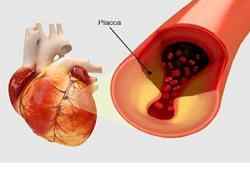
Это приступ типичных загрудинных болей, наблюдающихся при ишемии сердца.
Типичные признаки: локализация, продолжительность до 15 минут (если больше, следует подозревать инфаркт), иррадиация в левую половину тела, провоцируется физическим и психоэмоциональным напряжением, проходит в покое или при приеме нитратов.
Выделяют разные формы стенокардии:
- стабильная стенокардия: наблюдаются характерные, «привычные» приступы при одинаковых обстоятельствах, легко купируются.
- нестабильная стенокардия: связана с нарушением целостности бляшки и может осложниться инфарктом миокарда или внезапной смертью сердца.
- спонтанная стенокардия: разновидность нестабильной. Является вазоспастической (от сужения сосуда). Также может привести к тяжелым осложнениям.
Основа борьбы с ишемической болезнью сердца — медикаментозное лечение.

Его назначает лечащий врач-терапевт или кардиолог. Не существует одного единственного универсального лекарства от ишемической болезни сердца, необходимо комбинировать препараты. И только в случае неудачи с ним используют хирургическое вмешательство (шунтирование, стентирование).
Стенокардия — самая частая жалоба у людей при ишемической болезни сердца. В первую очередь необходимо бороться с болью. Выделяют 2 основных принципа лечения: купирование приступа и его предотвращение. Используют следующие препараты для лечения ИБС:
- донаторы NO — препараты, вызывающие высвобождение эндотелий-релаксирующего фактора — NO (оксид азота II), под действием которого и расширяются коронарные артерии. Это нитроглицерин, изосорбида мононитрат и динитрат. Изосорбида динитрат в спрее и нитроглицерин таблетки используют сублингвально для купирования боли. Мононитрат и таблетированный динитрат — для предотвращения приступов.
- Валидол — лекарство, содержащий ментол, вызывающий рефлекторное расширение сосудов, в том числе сердечных. Используется также под язык для уменьшения боли в момент приступа.
Для предупредительного лечения приступов стенокардии используют длительно действующее средства, которые так или иначе действуют на сосудистую стенку, регулируя её тонус.
Бета-блокаторы — нормализуют функцию сердца (частоту, силу сердечных сокращений, проводимость), приводя потребности сердца и возможности сосудов к балансу. Кроме того, они блокируют бета-адренорецепторы в стенках сосудов, вызывая их расширение. Выделяют селективные (действуют на бета-2 рецепторы) и неселективные (бета-1 и бета-2) блокаторы
Ингибиторы АПФ — за счет блокирования вазопрессорного действия ангиотензина 2 препятствуют и без того имеющемуся сужению сосудов, а также нормализует функцию сердца за счет правильного распределения нагрузки на него (уменьшает преднагрузку). Кроме того, препятствует ремоделированию миокарда. За счет этих эффектов препятствуют возникновению стенокардитических приступов.
Важнейшими препаратами, действующими на патогенез заболевания, являются гиполипидемические средства. Они способствуют снижению холестерина и триглицеридов в крови, тем самым воздействуя на атеросклероз (причину стенокардии). В результате риск роста и разрыва бляшки снижается, улучшается прогноз и качество жизни пациентов. Чаще всего назначаются статины. Используют такие лекарства, как аторвастатин, розувастатин.
Триметазидин — относительно новое средство, которое блокирует фермент, ответственных за синтез и накопление алогенных (провоцирующих боль) веществ в миокарде. Повышает утилизацию глюкозы, способствуя правильной работе сердца.
Хронические формы ИБС: ХСН, постинфарктный кардиосклероз (имеющий клинику ХСН), как и лечение многообразных нарушений ритма при ИБС, следует рассматривать отдельно, поскольку вопрос очень обширный и лечить их очень сложно.
http://vseoserdce.ru/disease/chd/lechenie-ibs-preparaty.html
Препараты при ИБС: показания к применению, верная дозировка для лечения
Медикаментозное лечение болезней сердца, объединенных термином ИБС, назначается врачом – кардиологом на основе диагноза пациента, когда достоверно установлена форма заболевания.
Фармакологическая поддержка является комплексной и подразумевает использование нескольких групп препаратов. Какие лекарства принимать при ишемической болезни сердца, решает врач.
Медикаментозные назначения
Ближайший и отдаленный прогноз ИБС зависит от результативности медикаментозной терапии. Обязательные компоненты лечения рассмотрены ниже.
Классификация средств фармакологической поддержки:
- ингибиторы АПФ;
- антиангинальные;
- гиполипидемические;
- антитромботические препараты;
- средства, стабилизирующие метаболизм миокарда.
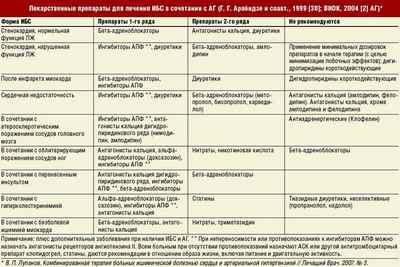
Щелкните на картинку, чтобы увидеть ее в полном размере.
Ингибиторы АПФ
Действие препаратов для лечения при ишемической болезни сердца направлено на устранение симптомов ИБС и рисков спазмирования сосудов, что обеспечивает стабильный уровень давления.
Антиангинальные
В клинической практике высокую эффективность доказали три группы лекарств — блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы.
Активность лекарственных средства раскрывается следующим образом:
- Бета-адреноблокаторы. Действие препаратов направлено на сокращение потребления кислорода миокардом за счет уменьшения ЧСС. Резко снижается вероятность внезапной смерти, летальность в острой фазе инфаркта миокарда и частота рецидивов.
- Блокаторы кальциевых каналов. Лекарственные средства сокращают потребность миокарда в кислороде, вместе с тем улучшают доставку кислорода сердечной мышце, сокращают ЧСС, восстанавливают функции сердца и благотворно влияют на тонус сосудов.
- Нитраты. Активные компоненты подобных лекарственных средств действуют на гладкие мышцы сосудов, что приводит к расширению венозного русла и сокращению нагрузки на миокард.

Щелкните на картинку, чтобы увидеть ее в полном размере.
Гиполипидемические
Назначение показано в тех случаях, когда ведение здорового образа жизни и рациональное диетическое питание не приводит к уменьшению целевых показателей липидов в крови (уровень «вредного» холестерина).
В эту группу относятся:
- блокаторы абсорбции холестерина;
- никотиновая кислота;
- станины;
- фибраты;
- антиоксиданты;
- препараты, повышающие «хороший» холестерин.
Антитромботические
Препараты успешно препятствуют тромбообразованию, блокируют развитие уже сформировавшихся тромбов, усиливают эффективность ферментов, разрушающих фибрин.
Прочие лекарства от ишемической болезни сердца

Назначение показано для сокращения нагрузки на сердечную мышцу посредством ускоренной экскреции жидкости из организма.
Диуретики могут быть:
- петлевыми – сокращают обратное всасывание жидкости и отличаются выраженным фармакокинетическим действием. Как правило, применение реализуется в ходе экстренной терапии.
- тиазидными – сокращают обратное всасывание мочи, что сокращает риск осложнений при диагностировании сопутствующей ИБС гипертонии.
Антиаритмики
Лекарство применяется для лечения и профилактики аритмий и не является средством экстренной помощи.
Список фармакологических средств
Далее рассмотрены основные наименования средств медикаментозной поддержки, которые интенсивно используются в клинической практике для лечения ИБС.
В эту группу относятся:

Общие показания:
Дозирование при пероральном приеме определяется индивидуально, что зависит от тяжести состояния и чувствительности пациента к нитратам.
Побочные эффекты:
- головные боли;
- привыкание;
- тахикардия;
- гипотензия.
Противопоказания:
- избыточная чувствительность;
- низкое давление;
- гиповолемия, кровоизлияния;
- кардиогенный шок, токсический отек легких.

Стоимость лекарственных средств начинается от 41 р. за упаковку.
Бета-адреноблокаторы
В эту группу относятся указанные препараты:
- неселективные – «Соталекс», «Тимолол», «Анаприлин», «Санднорм», «Виксен».
- селективные – «Конкор», «Эгилок», «Кордан», «Сектраль»
- смешанные – «Трандат», «Дилатренд».
Показания к применению:
- стабильная стенокардия (со второго функционального класса);
- стенокардия нестабильная;
- острый период инфаркта миокарда;
- желудочковые аритмии на фоне ИБС;
- постинфарктный период – терапия продолжается в течение 1-3 лет после приступа;
- наличие сопутствующих заболеваний – артериальной гипертензии, тахикардии.

Минимальная доза от ишемической болезни сердца, как правило, насчитывает 1-2 таблетки с кратностью назначения 1-2 раза ежесуточно. Длительность курса назначается индивидуально, прием прекращается постепенно, строго под наблюдением врача, так как возможно ухудшение состояния больного.
Побочные эффекты:

- брадикардия;
- снижение силы сокращений сердца;
- гипотензия;
- атриовентикулярная блокада;
- бронхоспазм;
- спазмирование сосудов;
- гипогликемия у лиц с сахарным диабетом;
- эректильная дисфункция;
- депрессия, апатия, вялость, сонливость.
Стоимость бета-адреноблокаторов начинается от 66 рублей за упаковку.
Блокаторы кальциевых каналов
Селективные препараты – «Верапамил», «Нифедипин», «Дилтиазем», «Циннаризин», «Мибефрадил, «Исрадипин».
Показания к применению:
- вариантная стенокардия Принцметала.
- стабильная стенокардия – со второго функционального класса.
Кратность назначения зависит от тяжести состояния больного и варьируется от 1-2 до 3-4 раз ежесуточно. Продолжительность терапии устанавливается индивидуально.

Побочные действия:
- брадикардия;
- снижение силы сокращений сердца;
- атриовентикулярная блокада;
- гипотензия;
- тахикардия;
- запоры;
- отеки несердечного происхождения;
- покраснение лица.
Стоимость медикаментозных средств данной группы начинается от 35 рублей за упаковку.
Тромболитики
К этой группе относятся «Аспирин», «Тиклид», «Фрамон», «Агростат», «Ламифибан» и пр.
Общие показания:
- стенокардия стабильная – со второго класса;
- инфаркт миокарда;
- стенокардия нестабильная;
- кардиосклероз постинфарктный.
Дозирование: режим приема рассчитывается индивидуально. Как правило, разовая доза начинается от 40 мг и постепенно наращивается до 1 г. Кратность применения 2-6 р. ежесуточно. Курс терапии рассчитывается индивидуально.

Общие побочные действия:
- нарушения функции печение, рвота, диарея, эпигастральные боли;
- нарушения зрения, шум в ушах;
- анемия, кровотечения.
Противопоказания:
- язвенная болезнь органов пищеварения;
- бронхоспазм;
- повышенная кровоточивость;
- артериальная гипертензия;
- злокачественные образования;
- обширные оперативные вмешательства.
Стоимость препаратов начинается от 20 рублей за блистер/10 шт.
Против липидов
Первая группа гиполипедимических средств – это станины:
- природные («Зокор», «Липостат», «Мевакор»);
- синтетические («Лексол», «Липримар»);
- комбинированные («Адвикор», «Кадует», «Виторин»).
Дозирование: фармакотерапия реализуется постоянно, так как после прекращения приема показатели липидов в крови возвращаются к исходным. В начале лечения назначаются небольшие дозы – 5-10 мг ежесуточно.
О статинах и их применении смотрите на видео:
Вторая группа – фибраты: «Мисклерон», «Безамидин», «Гевилон», «Липанор».
Дозирование: средняя терапевтическая доза насчитывает 100 мг с кратностью приема 1-2 раза ежесуточно. Постепенно дозировка наращивается до 200-600 мг в сутки, что зависит от клинических исследований крови пациента.
Общие побочные действия:
- запоры, боли в эпигастрии, метеоризм;
- бессонница, головные боли, судорожные состояния;
- крапивница, покраснение кожи;
- острая почечная недостаточность.
Стоимость гиполипидемических средств начинается от 56 рублей за упаковку.
Никотиновая кислота – «Эндурацин», «Ниацин»
Дозировка: препарат назначается по 2-6 мг ежесуточно. Для достижения максимально эффекта потребуется не менее 3-6 недель.
Побочные действия:
- кожная сыпь;
- тошнота;
- жар в начале приема;
- зуд;
- нарушения функции печени;
- обострения язвенной болезни.
Стоимость препаратов никотиновой кислоты начинается от 100 рублей за упаковку.
Антиоксиданты
При диагностировании ИБС назначению подлежит такой препарат как «Фенбутол». Средство принимается внутрь по 500 мг дважды в сутки. С момента начала терапии лечебный эффект наблюдается спустя 60 суток.
Медикаменты, улучшающие метаболизм сердцечной мышцы
Показания к применению:
- стенокардия третьего-четвертого функционального класса;
- сердечная недостаточность, протекающая в хронической форме;
- низкая эффективность базовой терапии.
К этой группе относятся «Престариум», «Каптоприл».
Дозировка: рекомендуемая доза лекарственных средств составляет 8-10 мг ежесуточно. Кратность приема и продолжительность терапии рассчитывается индивидуально.
Побочные действия:
- нарушения почечных функций;
- анемия;
- головные боли и головокружения, сонливость;
- признаки отека легких, бронхоспазм.

Щелкните на картинку, чтобы увидеть ее в полном размере.
Рекомендации
Все группы лекарственных средств доступны для покупки в аптечных сетях без предоставления рецептурного бланка. Однако, самостоятельный прием должен быть исключен. Только кардиолог может выработать адекватную схему лечения.
Во время лечения нельзя менять назначенную дозировку, прекращать прием медикаментов. Это грозит развитием осложнений вплоть до полной остановки сердца.
Больной должен вести предписанный ему образ жизни с соблюдением диетического питания. Потребление алкоголя и табакокурение должны быть прекращены.
Больше полезного по теме смотрите на видео: