Нормы эхокардиографии, расшифровка показателей ЭХО КГ сердца у взрослых
Нормы эхокардиографии и расшифровка результатов
Ультразвуковое исследование сердца или электрокардиография (Эхо КГ) – наиболее распространенные диагностические методы, используемые в медицинской практике. В статье рассмотрим, какие данные удается получить во время сеанса, а также такие особенности процедуры, как нормы эхокардиографии и расшифровку результатов.
Показания к проведению
Электрокардиография используется для выявления различных патологий, врожденных и приобретенных пороков сердца. Среди показаний к проведению этого метода выделяют следующие:
- быстрая утомляемость, головокружения, потеря сознания;
- отеки, сухой кашель, не связанный с простудными заболеваниями, отдышка;
- болевые ощущения в области груди, особенно с левой стороны;
- увеличение печени, холодные конечности, ощущение сильного биения сердца или, наоборот, его замирание;
- шумы в сердце, отклонение от нормы показателей кардиограммы.
В обязательном порядке исследование с помощь ультразвука проводится среди пациентов с ревматизмом, при подозрении на врожденные или приобретенные пороки миокарда, для выявления причин приступов тахикардии. ЭхоКГ помогает следить за динамикой показателей сердечной деятельности во время осуществления терапии того или иного заболевания.
Что видит специалист
Во время проведения эхокардиографии врач может оценить работу сердца по нескольким критериям. Каждый из них имеет определенные нормы, а отклонение в ту или другую сторону свидетельствует о наличии различных патологий.
УЗИ позволяет оценить такие показатели:
- основные характеристики камер сердца;
- характеристики желудочков и предсердий;
- функционирование клапанов и их состояние;
- состояние стенок сосудов;
- направление и интенсивность тока крови;
- особенности сердечных мышц в период расслабления и сокращения;
- есть ли экссудат в околосердечной сумке.
Для постановки диагноза врачи используют определенные нормы эхокардиографии, но иногда допускаются незначительные отклонения в ту или другую сторону. Это зависит от возраста, веса больного и других индивидуальных особенностей.
Какие сокращения используются в протоколе
Получив в руки заполненный специалистом протокол ЭхоКГ, пациент сталкивается с непонятными для себя сокращениями. Например, СДЛА – это среднее давление в легочной артерии, КО и ДО – это короткая и длинная ось. Наиболее часто используемые сокращения можно увидеть на рисунке.
В большинстве случаев поставить диагноз только по результатам протокола невозможно. Специалист учитывает такие особенности, как показатели УЗИ, анамнез пациента, хронологию и интенсивность развития симптомов, другие нюансы. В комплексе эти данные помогают с точностью определить ту или иную патологию.
Основные понятия и нормы УЗИ для взрослого
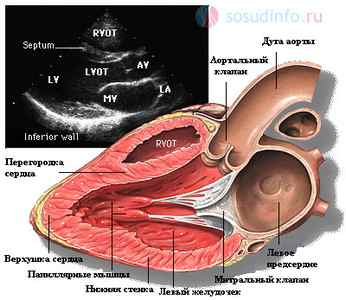
Сердце состоит из нескольких отделов, каждый из которых играет важную роль. Нарушение функционирования любой из камер может спровоцировать сердечную недостаточность и другие тяжелые осложнения. Состоит орган из левого и правого предсердия, желудочков и клапанов.
Эхокардиографический метод диагностики позволяет визуализировать состояние этого органа, увидеть работу клапанов, толщину миокарда, скорость и направление тока крови, наличие сужения сосудов и тромбов в них.
Четких границ в этой области нет, так как каждый организм индивидуален. Но определенные нормативы все же существуют. Для взрослого человека показатели должны быть следующими:
- в фазе систолы и диастолы толщина стенки левого желудочка – 10–16 и 8–11 мм;
- стенка правого желудочка не должна быть расширенная и выходить за границы от 3 до 5 мм;
- межжелудочковая перегородка в фазе диастолы и систолы – 6–11 и 10–15 мм;
- окружность аорты – от 18 до 35 мм;
- у женщин и мужчин общая масса миокарда должна составлять от 90–140 г и 130–180 г;
- частота сердечных ударов – 75–90;
- фракция выброса не должна быть менее 50%.
Кроме этого, оцениваются такие параметры у взрослых пациентов, как объем жидкости в сердечной сумке (35 кв.мл), диаметр аортального клапана не должен превышать полтора сантиметра, открытие митрального клапана (4 кв.см).
Нормы показателей у новорожденных
Эхокардиография часто проводиться среди новорожденных. Этот метод позволяет выявить отклонения в работе органа и его пороки. Расшифровка эхокардиографии у детей – это сложный процесс, которым занимается синолог.
Нормальные показатели обследования с помощью ультразвука у малышей после рождения определяются по специальной таблице.
При этом конечно-диастолический размер левого желудочка у мальчиков должен находиться в пределах от 17 до 22 мм, а у девочек – от16 до 21 мм. Такой показатель, как конечно-систолический объем левого желудочка у малышей обоих полов колеблется в пределах от 11 до 15 мм. Диаметр правого желудочка у мальчиков не должен нарушать границ от 6 до 14 мм, у девочек – от 5 до 13 мм. Размер левого предсердия у мальчиков должен составлять от 12 до 17 мм, у девочек – от 11 до 16 мм.
Еще один жизненно важный показатель – фракция выброса сердца. Под этим понятием подразумевают объем крови, которую выталкивает левый желудочек. Она должна составлять от 65 до 75%. В то время как скорость передвижения крови через клапан легочной артерии – 1.4–1.6 мм/с.
С возрастом эти показатели изменяются. После 14 лет нормы ребенка соответствуют взрослым.
Важно! УЗИ сердца ребенка иногда проводится внутриутробно. Этот способ диагностики позволяет выявить различные пороки на раннем этапе развития, подобрать необходимое лечение.
В каких случаях необходимо дополнительное обследование
Иногда результаты, полученные с помощью УЗИ, не позволяют поставить точный диагноз. Дополнительное обследование назначают пациентам при таких нарушениях:
- подозрение на легочную гипертензию возникает при обнаружении таких признаков, как медленное раскрытие клапана аорты, его закрытие во время фазы систолы, патологически увеличенный выброс правого сердечного желудочка, отклонение от нормы толщины стенки желудочков;
- на артериальный порок открытого типа может указывать увеличение стенки предсердия и желудочков, движение крови из аорты в легочную артерию. При обнаружении таких признаков больному требуется пройти дополнительные методы обследования;
- о дефекте перегородки, разделяющей желудочки, говорит утолщение стенок органа, задержка развития у пациента, попадание крови из левого желудочка в правый;
- нарушение целостности клапанов и их разветвления нередко свидетельствует о развитии эндокардита инфекционного происхождения;
- при уменьшении количества сердечных сокращений, снижении фракции выброса и увеличении объема камер органа возникает подозрение на воспалительный процесс миокарда;
- о возникновении экссудативного перикардита свидетельствует чрезмерное количество жидкости в сердечной сумке.
Об инфаркте миокарда часто свидетельствует замедленное сокращение участков миокарда. Утолщение стенок левого желудочка и предсердия, слабое сжатие створок митрального клапана говорит о его пролапсе.
Распространенные диагнозы
Расшифровка ЭхоКГ позволяет выявить различные нарушения в работе сердечно-сосудистой системы. Рассмотрим наиболее часто встречающиеся диагнозы со стороны функционирования сердца и сосудов.
Сердечная недостаточность
Сердечной недостаточностью называют заболевание, при котором жизненно важный орган человека не может полноценно выполнять свои функции. То есть нарушена сократительная деятельность сердца, соответственно, в артерии выталкивается недостаточное количество крови.
К причинам этой патологии относят ишемическую болезнь, различные врожденные и приобретенные пороки. Пациент при этом состоянии испытывает хроническую усталость, загрудинные боли, отдышку. Часто развиваются симптомы в виде онемения конечностей, отеков, покалывания в руках и ногах.
Сердечная недостаточность считается одним из самых распространенных заболеваний, поражает людей преимущественно старшего возраста.
Нарушение частоты сокращения сердечной мышцы в большую или меньшую сторону в медицинской практике характеризуется как аритмия. Различают патологические и физиологические аритмии. Физиологические являются нормой, возникают у пациентов при сильных физических нагрузках, стрессах, употреблении алкоголя и других состояниях. Патологические несут опасность для жизни и здоровья, являются следствием тех или иных болезней.
Основные проявления этого состояния – отдышка, учащенное или замедленное сердцебиение, головокружения, потери сознания. С помощью эхокардиографии удается выявить описываемое заболевание, подобрать необходимое лечение.
Предынфарктное состояние и инфаркт
С помощью УЗИ сердца специалист может расшифровать предынфарктное состояние. При этом сильно нарушена сократительная способность миокарда, снижается скорость тока крови в отделах органа.
Сам инфаркт сопровождается развитием ишемического некроза, нередко при отсутствии своевременной медицинской помощи ведет к смерти больного.
Артериальная гипертензия
В норме артериальное давление человека не должно превышать показатели 120/80 мм рт. ст. При стойком повышении этих цифры за пределы нормы принято говорить о развитии артериальной гипертензии или гипертонической болезни.
К симптомам патологии относят сильные головные боли, тошноту, слабость, отдышку, шум в ушах и мушки в глазах.
На УЗИ заболевание можно проследить по наличию таких признаков, как стеноз аортального и двустворчатого клапана, атеросклероз корня аорты.
Лечение больных проводится с помощью гипотензивных препаратов, реже требуется операция.
Вегетососудистая дистония
При вегетососудистой дистонии у человека нарушается процесс регуляции сосудистого тонуса вегетативной нервной системы. Болезнь сопровождается частыми головными болями, потливостью, болью в области грудины, холодом в конечностях, периодическими обморочными или предобморочными состояниями.
Диагностируется патология с помощью эхокардиографии, электрокардиографии и других методик.
Болезни воспалительного характера
Воспалительные заболевания миокарда возникают на фоне поражения тканей органа бактериальными инфекциями. Здесь речь идет об эндокардите, перикардите и некоторых других.
Пороки сердца
Во время проведения ЭхоКГ врач может выявить различные врожденные или приобретенные сердечные пороки. Все они делятся по определенным принципам, носят простой или сложный характер. При этом могут поражаться клапаны, перегородки и другие отделы органа.
С помощью УЗИ специалист оценивает состояние и размер желудочков, перегородок, деятельность клапанов и прочие характеристики. Своевременно выявить пороки с помощью эхокардиографии можно у ребенка еще в утробе матери. Эта техника успешно применяется в период беременности, является достаточно безопасной и информативной.
Важно! При обнаружении у себя любых тревожных проявлений рекомендуется пройти обследование с помощью УЗИ.
Эхокардиография – это один из наиболее часто используемых методов диагностики сердечно-сосудистых патологий. Специальное оборудование позволяет выявить нарушения работы жизненно важного органа у детей и взрослых на ранних этапах развития. Это помогает подобрать нужное лечение, предотвратить опасные для здоровья осложнения.
http://serdec.ru/diagnostika/normy-ehokardiografii-rasshifrovka-rezultatov
Расшифровка результатов УЗИ сердца для постановки диагноза
Расшифровка результатов узи сердца — важная составляющая всего диагностического комплекса. В кардиологической практике данное обследование — эхокардиография, применяемая для выявления, подтверждения различных сбоев в функционировании сердца (функциональных, морфологических). С помощью такого метода стало возможным находить структурные аномалии сердечной системы человека.
Эхокардиография — распространенный метод исследования, имеющий множество преимуществ:
- совершенно неинвазивный;
- высокоинформативный;
- безопасный;
- не противопоказан новорожденным, беременным;
- не требует особой подготовки;
- может проводится в любое время суток;
- недорогая стоимость процедуры;
- высокая скорость выполнения (до 10 минут);
- многократное повторение исследования (в отличие от рентгенологического обследования);
- наличие диагностических устройств на периферии;
- позволяет постоянно контролировать состояние пациента на протяжении лечения.
Для контроля за состоянием сердечно-сосудистой системы ЭКГ и Эхокг — главные способы инструментального обследования. Они информативные и доступные жителям периферии. ЭКГ оценивает и диагностирует отклонения в распространении сердечного импульса.
Эхокардиография оценивает само построение сердечного органа, объемы его частей, толщину стенок, клапанов перегородок. Методика способна выявить различные объемные образования (опухоли, абсцессы, наросты), оценить ток крови по сердцу.
Точность ультразвукового обследования зависит от многих факторов. Для качественного исследования применяют специальный гель, который обеспечивает лучшее проникновение ультразвука в сердечные структуры. Информативность исследования зависит во многом от методики, точности ее проведения. Важна правильная трактовка результатов. Неправильная расшифровка показателей может повлечь за собой недостоверный диагноз, назначение неадекватной терапии. Интерпретацию обследования должен проводить специалист. Он не только выявит отклонения от нормы, но также сможет заподозрить недуг, базируясь на полученных значениях.

Различают 2 основных вида недугов клапанов сердца: стеноз, недостаточность клапанного аппарата. Стенозирование — патологическое состояние, проявляемое в уменьшении размеров отверстия клапана. Из-за этого верхним отделам сердца становится труднее проталкивать кровь в другие (нижние отделы органа). Такое состояние приводит к гипертрофии (утолщению стенок) некоторых отделов сердца.
Недостаточность — кардинально иная патология. При данном недуге створки клапана не могут полноценно исполнять свою работу. Во время сокращения сердца часть крови возвращается обратно из-за неполноценности створок. При этом значительно падает действенность, результативность функционирования органа; ткани организма недополучают кислород, полезные вещества.
Оба недуга бывают трех форм тяжести (чем выше значение, тем тяжелее недуг). В медицинской терминологии существует словосочетание такое, как относительная недостаточность. Она возникает при патологических поражениях смежных отделов сердца. При этом клапан полноценный, здоровый, нормальный. Это посредственная недостаточность, ведь клапан не поврежден.
Перикард — внешняя оболочка сердца, сумка, окружающая его снаружи. Между такой оболочкой и сердцем остается щелевидная полость. В местах отхождения крупных сосудов (в верхних отделах сердца) перикард срастается с органом.
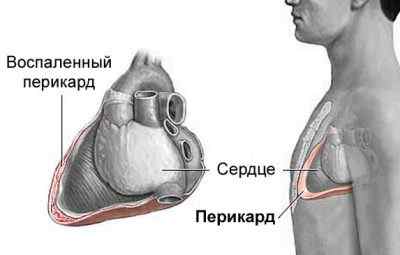
Перикард очень часто поддается инфекционным, воспалительным процессам. Поэтому возникает перикардит. В полости между органом и перикардом развиваются спаечные процессы, накапливается жидкость (в норме ее выделяется до 30 мл). При значительном накоплении такой жидкости возникают трудности в работе органа, его сдавливание.
Нормы значений исследования значительно отличаются у взрослых и деток. Это объясняется тем, что работа сердца, его функциональные возможности полностью зависят от возраста человека. У деток на фоне большой скорости кровотока отмечают намного меньший объем сердца, крупных сосудов, нежели у взрослых лиц. Только ближе к 18 годам эти органы увеличиваются, а средняя скорость — уменьшается.
В ходе обследования взрослого пациента обращают внимание на внешний вид, размеры основных элементов сердца:
- левого, правого предсердия;
- левого, правого желудочка;
- межжелудочковую перегородку (мжп).
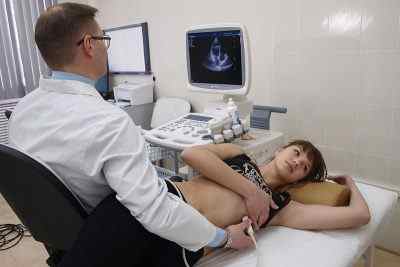
Важно помнить, что некоторые элементы могут изменяться в зависимости от систолы либо диастолы органа. К ним относят левый желудочек, мжп. Врач при обследовании обращает внимание на морфологию органа:
- его размеры;
- объемы полостей;
- толщину стенок;
- состояние клапанов;
- наличие тромботических образований;
- рубцы на тканях.
Также обязательно определяют параметры сердца, частоту его сокращений. При этом берут во внимание состояние стенок органа, их размеры, толщину, строение клапанных элементов, крупных сосудов, величину фракции выброса.
Нормальные значения некоторых показателей при интерпретации:
http://vashflebolog.com/diagnostics/ultrasonography/rasshifrovka-rezultatov-uzi-serdca-2.html
Что покажет УЗИ сердца: стандарты и отклонения в протоколе исследования
УЗИ сердца – информативный и безопасный метод диагностики, другое название этой процедуры – эхокардиография (ЭхоКГ), что покажет это исследование, какие заболевания выявляет и кому необходимо его пройти?
Ценность этого метода диагностики заключается в том, что он в состоянии определить патологии сердечной мышцы на самых ранних стадиях, когда у пациента еще не возникает никаких симптомов сердечных заболеваний. Простота и безопасность метода позволяет применять его у детей и взрослых.
При серьезных показаниях можно при помощи эхокардиографии определить патологии развития сердца у плода еще до рождения ребенка.
Для чего проводится ЭхоКГ
ЭхоКГ применяется для того, чтобы выявить изменения в структуре тканей сердечной мышцы, дистрофические процессы, пороки развития и заболевания этого органа.
Подобное исследование проводится беременным женщинам при подозрении на патологии развития плода, признаках задержки развития, наличия у женщины эпилепсии, сахарного диабета, эндокринных нарушений.
Показаниями к эхокардиографии могут быть симптомы пороков сердца, при подозрении на инфаркт миокарда, аневризму аорты, воспалительные заболевания, новообразования любой этиологии.
УЗИ сердца нужно обязательно провести, если наблюдаются такие симптомы:
- загрудинные боли;
- слабость во время физической нагрузки и независимо от нее;
- учащенное сердцебиение:
- перебои в сердечном ритме;
- отеки рук и ног;
- осложнения после гриппа, ОРВИ, ангины, ревматизма;
- артериальная гипертензия.
Обследование можно пройти по направлению кардиолога и по собственному желанию. Противопоказаний к его проведению нет. Специальная подготовка к УЗИ сердца не проводится, достаточно успокоиться и постараться сохранять уравновешенное состояние.
Специалист во время исследования оценивает следующие параметры:
- состояние миокарда в фазу систолы и диастолы (сокращения и расслабления);
- размеры сердечных камер, их структура и толщина стенок;
- состояние перикарда и наличие экссудата в сердечной сумке;
- функционирование и структура артериального и венозного клапанов;
- наличие тромбов, новообразований;
- наличие последствий инфекционных заболеваний, воспалительного процесса, шумов в сердце.
Обработка результатов чаще всего проводится при помощи компьютерной программы.
Больше подробностей об этой методике исследования рассказано в этом видео:
Нормальные показатели у взрослых и новорожденных детей
Невозможно определить единые стандарты нормы состояния сердечной мышцы для мужчин и женщин, для взрослых и детей разного возраста, для молодых и пожилых пациентов. Приведенные ниже показатели – средние значения, в каждом случае могут быть небольшие расхождения.
Аортальный клапан у взрослых должен открываться на 1,5 и более сантиметров, площадь открытия митрального клапана составляет у взрослых – 4 кв.см. Объем экссудата (жидкости) в сердечной сумке не должен превышать 30 кв.мл.
Отхождения от нормы и принципы расшифровки результатов
В результате эхокардиографии можно обнаружить такие патологии развития и функционирования сердечной мышцы и сопутствующие им заболевания:
- сердечная недостаточность;
- замедление, ускорение или перебои сердечного ритма (тахикардия, брадикардия);
- предынфарктное состояние, перенесенный инфаркт;
- артериальная гипертензия;
- вегето–сосудистая дистония;
- воспалительные заболевания: миокардит сердца, эндокардит, экссудативный или констриктивный перикардит;
- кардиомипатия;
- признаки стенокардии;
- пороки сердца.
Протокол обследования заполняется специалистом, проводящим УЗИ сердца. Параметры функционирования сердечной мышцы в этом документе указаны в двух значениях – норма и показатели обследуемого. В протоколе могут встретиться сокращения, непонятные пациенту:

- ММЛЖ – масса левого желудочка;
- ИММЛЖ – индекс массы;
- КДР – конечный диастолический размер;
- ДО – длинная ось;
- КО – короткая ось;
- ЛП – левое предсердие;
- ПП – правое предсердие;
- ФВ – фракция выброса;
- МК – митральный клапан;
- АК – аортальный клапан;
- ДМ – движение миокарда;
- ДР – диастолический размер;
- УО – ударный объем (количество крови, которое за одно сокращение выбрасывает левый желудочек;
- ТММЖПд – толщина миокарда межжелудочковой перегородки в фазу диастолы;
- ТММЖПс – то же, в фазу систолы.
Опасные диагнозы, когда требуются дополнительные исследования и лечение
Особенности строения сердца, толщина его стенок, особенности функционирования, состояние клапанов, отраженные в протоколе УЗИ сердца, помогают поставить правильный диагноз. По результатам ЭхоКГ кардиолог может предложить пройти дополнительное лабораторное и инструментальное обследование, назначит лечение.
Результаты УЗИ сердечной мышцы, требующие уточняющей диагностики:
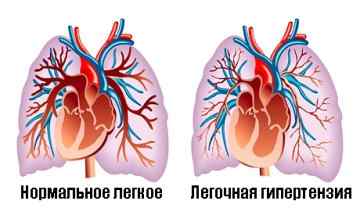
Замедление раскрытия артериального клапана, закрытие этого клапана в фазу систолы, чрезмерно увеличенный выброс правого желудочка – признаки легочной гипертензии.
Другими словами — давление в легочной артерии увеличивается по нарастающей. На этот же диагноз может указывать увеличение правого желудочка, парадоксальное систолическое давление. При острой форме гипертензии толщина стенки желудочка составляет от 6 – 8 до 10 мм.
Для постановки уточненного диагноза кардиолог проведет сбор анамнеза, назначит дополнительное обследование и оптимальное для каждого конкретного случая лечение.
http://oserdce.com/diagnostika/exokg/chto-pokazhet.html
УЗИ сердца: расшифровка, норма
Если Вы уже проходили ультразвуковое исследование почек или, например, органов брюшной полости, то Вы помните, что для примерной расшифровки их результатов чаще всего не приходится обращаться к доктору – основную информацию можно узнать и до посещения врача, при самостоятельном прочтении заключения. Результаты УЗИ сердца не так просты для понимания, поэтому разгадать их бывает непросто, особенно если разбирать каждый показатель по циферке.
Можно, конечно, просто посмотреть на последние строки бланка, где написано общее резюме по исследованию, но это тоже не всегда проясняет ситуацию. Чтобы Вы лучше смогли разобраться в полученных результатах, приведем основные нормы УЗИ сердца и возможные патологические изменения, которые можно установить этим методом.
Нормы в УЗИ для камер сердца
Для начала приведем несколько цифр, которые обязательно встречаются в каждом заключении доплер-эхокардиографии. Они отражают различные параметры строения и функции отдельных камер сердца. Если Вы – педант, и ответственно подходите к расшифровке своих данных, уделите этому разделу максимальное внимание. Пожалуй, здесь Вы встретите наиболее подробные сведения, в сравнении с другими интернет-источниками, предназначенными для широкого круга читателей. В разных источниках данные могут несколько различаться; здесь приведены цифры по материалам пособия «Нормы в медицине» (Москва, 2001).
Параметры левого желудочка
Масса миокарда левого желудочка: мужчины – 135-182 г, женщины – 95-141 г.
Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчины 71-94 г/м2, женщины 71-89 г/м2.
Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины – 112±27 (65-193) мл, женщины 89±20 (59-136) мл
Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6 – 5,7 см
Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1 – 4,3 см
Толщина стенки в диастолу (вне сокращений сердца): 1,1 см
При гипертрофии – увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце – этот показатель увеличивается. Цифры 1,2 – 1,4 см говорят о незначительной гипертрофии, 1,4-1,6 – о средней, 1,6-2,0 – о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
Фракция выброса (ФВ) : 55-60%.
В состоянии покоя желудочки наполняются кровью, которая не полностью выбрасывается из них во время сокращений (систолы). Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности, это значит, что орган неэффективно перекачивает кровь, и она может застаиваться.
Ударный объем (количество крови, которое выбрасывается левым желудочком за одно сокращение): 60-100 мл.
Параметры правого желудочка
Толщина стенки: 5 мл
Индекс размера 0,75-1,25 см/м2
Диастолический размер (размер в покое) 0,95-2,05 см
Параметры межжелудочковой перегородки
Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см
Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см. Увеличение этого показателя наблюдается, например, при некоторых пороках сердца.
Параметры правого предсердия
Для этой камеры сердца определяется лишь значение КДО – объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Параметры левого предсердия
Размер: 1,85-3,3 см
Индекс размера: 1,45 – 2,9 см/м2.
Скорее всего, даже очень подробное изучение параметров сердечных камер не даст Вам особенно четких ответов на вопрос о состоянии Вашего здоровья. Вы просто сможете сравнить свои показатели с оптимальными и на этом основании сделать предварительные выводы о том, все ли у Вас в целом нормально. За более подробной информацией обращайтесь к специалисту; для более широкого ее освещения объем этой статьи слишком мал.
Нормы в УЗИ для клапанов сердца
Что касается расшифровки результатов обследования клапанов, то она должна представлять более простую задачу. Вам будет достаточно взглянуть на общее заключение об их состоянии. Основных, самых частых патологических процессов всего два: это стеноз и недостаточность клапана.
Термином «стеноз» обозначается сужение отверстия клапана, при котором выше лежащая камера сердца с трудом прокачивает через него кровь и может подвергаться гипертрофии, о которой мы говорили в предыдущем разделе.
Недостаточность – это противоположное состояние. Если створки клапана, в норме препятствующие обратному току крови, по каким-то причинам перестают выполнять свои функции, кровь, прошедшая из одной камеры сердца в другую, частично возвращается обратно, снижая эффективность работы органа.
В зависимости от тяжести нарушений, стеноз и недостаточность могут быть 1,2 или 3 степени. Чем выше степень, тем серьезнее патология.
Иногда в заключении УЗИ сердца можно встретить такое определение, как «относительная недостаточность». При данном состоянии сам клапан остается нормальным, а нарушения кровотока возникают из-за того, что патологические изменения происходят в смежных камерах сердца.
Нормы в УЗИ для перикарда
Перикард, или околосердечная сумка – это «мешок», который окружает сердце снаружи. Он срастается с органом в области отхождения сосудов, в его верхней части, а между ним и самим сердцем имеется щелевидная полость.
Наиболее частая патология перикарда – это воспалительный процесс, или перикардит. При перикардите между околосердечной сумкой и сердцем могут формироваться спайки и накапливаться жидкость. В норме ее 10-30 мл, 100 мл говорит о небольшом накоплении, а свыше 500 – о значительном накоплении жидкости, что может приводить к затруднению полноценной работы сердца и его сдавливанию…
Чтобы освоить специальность кардиолога, человек вначале должен в течение 6 лет учиться в университете, а затем на протяжении минимум года отдельно изучать кардиологию. Квалифицированный врач обладает всеми необходимыми знаниями, благодаря которым он сможет не только без труда расшифровать заключение к УЗИ сердца, но и поставить на его основании диагноз и назначить лечение. По этой причине расшифровку результатов такого сложного исследования, как ЭХО-кардиография, следует предоставить профильному специалисту, а не пытаться сделать это самостоятельно, долго и безуспешно «ковыряясь» в цифрах и пытаясь понять, что означают те или иные показатели. Это сэкономит Вам очень много времени и нервов, так как Вам не придется переживать по поводу своих, вероятно, неутешительных и, еще более вероятно, неправильных выводов о состоянии Вашего здоровья.
http://analizi-uzi.com/uzi-serdca-rasshifrovka-norma.html
Эхо сердца при нмк 2ст описание
ЭхоКГ позволяет выявить причину митральной недостаточности: расщепление створки или другую врожденную аномалию митрального клапана, пролапс митрального клапана, кальцификацию или дилатацию фиброзного кольца митрального клапана, дисфункцию или разрыв сосочковых мышц, ревматический порок сердца, лекарственное поражение клапана, инфекционный эндокардит.
Цветное допплеровское исследование позволяет качественно и количественно оценить митральную недостаточность. Было показано, что отношение площади струи регургитации (при неэксцентричном ее расположении) к площади левого предсердия хорошо коррелирует с тяжестью регургитации, определенной ангиографически.
Однако цветное допплеровское исследование клапанной регургитации зависит от технических характеристик прибора, пред- и посленагрузки и геометрии струи. Струя, прилегающая к стенке предсердия, выглядит меньше, чем свободная струя того же объема (эффект Коанды).
При цветном допплеровском исследовании можно измерить перешеек регургитации (vena contracta) — ширину струи в самом узком месте (в месте ее формирования). Он представляет собой просвет регургитации, площадь которого хорошо коррелирует с другими количественными признаками тяжести митральной недостаточности.
Для оценки тяжести митральной недостаточности определяют объем и фракцию регургитации, площадь отверстия. Косвенным признаком тяжелой митральной недостаточности является увеличение объема левого желудочка, при нормальном объеме левого желудочка митральная недостаточность не тяжелая.
Причиной митральной недостаточности может быть пролапс митрального клапана — систолическое смещение (> 2 мм) одной или обеих створок клапана в полость левого предсердия, ниже уровня фиброзного кольца митрального клапана. В В-режиме створки митрального клапана при этом часто утолщены (> 5 мм) и миксоматозно изменены. Пролапс митрального клапана выявляется, главным образом, из парастернальной позиции по длинной оси.
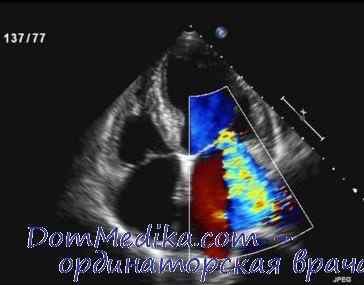
В М-режиме при этом визуализируется смещение створок митрального клапана вниз от точки их смыкания в систолу. При одновременной регистрации фонокардиограммы выявляют поздний систолический шум митральной регургитации после позднего систолического щелчка. При точной диагностике распространенность пролапса митрального клапана среди населения составляет 1,7—2,4%. При допплеровском исследовании выявляется митральная недостаточность.
Эхокардиографические критерии тяжелой митральной недостаточности:
1. Признаки нарушения целостности аппарата митрального клапана в В-режиме (разрыв сосочковой мышцы, молотящая створка митрального клапана).
2. Площадь просвета регургитации > 0,4 см2.
3. Объем митральной регургитации > 60 мл.
4. Фракция регургитации > 50%.
5. Перешеек регургитации (vena contracta) > 7 мм, площадь струи > 40% площади левого предсердия.
6. Струя регургитации достигает задней стенки левого предсердия (с высокой турбулентностью потока при цветном допплеровском исследовании).
7. Ретроградный систолический кровоток в легочных венах.
8. Сплошной треугольный спектр струи митральной регургитации при постоянно-волновом допплеровском исследовании.
9. Преобладание раннего диастолического трансмитрального кровотока (Е> 1,2 м/с).
10. Дилатация левого желудочка и левого предсердия, особенно при нормальной функции левого желудочка.
Митральная регургитация может появляться или увеличиваться при повышении пред- и посленагрузки или ишемии. Иногда для оценки клинической значимости регургитации используют пробы с увеличением пред- и посленагрузки (проба Вальсальвы, переход в положение стоя, инфузия изопротеренола) или физические упражнения. В операционной тяжесть регургитации нередко оказывается меньше, чем при предоперационном обследовании.
При вторичной митральной недостаточности нет органической патологии клапанного аппарата. Развитие такой регургитации обусловлено изменением геометрии левого желудочка и неполным смыканием при этом створок митрального клапана. К ней относится митральная регургитация при ишемической болезни сердца, кардиомиопатиях, хронической сердечной недостаточности различной этиологии. Даже умеренная ишемическая митральная недостаточность имеет неблагоприятное прогностическое значение.
http://dommedika.com/cardiology/exokardiografia_pri_mitralnoi_nedostatochnosti.html
Недостаточность митрального клапана что это такое и какой прогноз жизни при НМК?
Митральная недостаточность представляет собой незавершенное смыкание клапана в момент, когда в сердце происходит систола.
Результатом этой патологии становится возвращение части кровотока в предсердие, расположенное с левой стороны.
Одновременно с этим происходит рост давления и объема крови в предсердии. В статье мы более подробно расскажем, что это такое, какие виды недостаточности существуют, как они диагностируются и лечатся.
Классификация по степеням
Следует более пространно объяснить, к чему ведет патология. После того как давление в левом желудочке повышается, кровь из него отступает в левое предсердие, увеличивая показатели объема крови и давления здесь.
Недостаточность МК приводит к общему повышению давления, следствием которого становится застой крови в легочных сосудах. Все это сопровождается регургитацией – движением кровотока в обратном направлении.
Редко заболевание встречается у пациентов в чистом виде. Число таких людей – только 5% заболевших. У детей чистая форма недостаточности встречается редко. Сама болезнь наиболее часто сопровождается иными видами сердечного порока.
Современная классификация в медицине выделяет три степени патологии. Постановка диагноза зависит от того, насколько сильно проявляется у больного регургитация.
1 степень НМК характеризуется как умеренная. Выражение заключается в том, что ток крови, попадающей в левое предсердие, не будет сколь-либо значительным и опасным.
Регургитация будет равна примерно 25% и сосредоточена только лишь вблизи самого митрального клапана. Для 1 степени лечение и прогноз будут положительными, поскольку симптомы незначительны.
НМК ст 2 – это 2 степень митральной недостаточности. Кровоток способен достигнуть самой середины левого предсердия. Заброс крови может достигать вплоть до 50% от общего кровотока.
Здесь повышения давления избежать не удастся, поскольку без этого предсердие не получает возможности вытолкнуть кровь. Один из симптомов – это образование легочной гипертензии.
Когда гипертензия уже имеет место, больной испытывает одышку, кашель. Сердцебиение учащается даже в спокойном состоянии. Электрокардиограмма покажет, насколько изменилась функциональность предсердия.
Подробное обследование демонстрирует шумы систолического типа.Сердечные границы расширяются обычно на два сантиметра в левую сторону, и примерно на полсантиметра в правую сторону и вверх.
Признаки 3 степени митральной недостаточности выявляются на ЭКГ, где показывается гипертрофия митрального зубца и шум во время систол.
С помощью фонендоскопа можно услышать шумы. Расширение сердечных границ становится более явным.
Симптоматика
Симптоматически недостаточность митрального клапана не выражается поначалу. Обладатель патологии не чувствует себя плохо, поскольку естественная функциональность сердца компенсирует недостаточность.
Диагноз может не быть поставлен на протяжении многих лет ввиду отсутствия явных признаков.
Обычно патология обнаруживается случайно – терапевтом, когда специалист слышит характерные шумы во время приема. Эти шумы отчетливо слышны, если кровь из-за неокончательной сомкнутости митрального клапана начинает поступать в предсердие.
Слышно, как интенсивно сокращается левый желудочек, даже если митральная недостаточность относительная, то есть показатель объема не будет превышать 25%.
Левый желудочек становится более объемным из-за растяжения, которое становится результатом постоянной откачки излишков крови
Каждое сердечное сокращение происходит под нагрузкой. Даже будучи в положении на левом боку, больной будет испытывать ощутимое сердцебиение.
Задача предсердия – вместить все излишки крови, которая поступает из левого желудочка. Поэтому его объемы увеличиваются.
Сокращения происходят слишком быстро и неверно с точки зрения физиологии.
Для МН сердца характерна фибрилляция предсердий. Меняется функция мышцы сердца как насоса по причине того, что орган бьется в неправильном ритме.
Причина последующего развития сердечной недостаточности заключается в выраженной регургитации. Когда кровоток нарушен, образуются тромбы, что приводит к усугублению поражения органа
Признаки митральной недостаточности проявляются на более поздних стадиях развития патологии.
Среди них наиболее явными становятся:
- Учащенное сердцебиение;
- Отечность нижних конечностей;
- Неизлечимый кашель, относящийся к непродуктивному типу;
- Одышка в любом состоянии.
Перечисленных симптомов недостаточно для точной постановки диагноза недостаточности митрального клапана. Подобные признаки проявляются и при НТК – недостаточности трикуспидального клапана, и при недостаточности двухстворчатого клапана. Для других пороков сердца симптомы столь же характерны.
Степень проявления недостаточности митрального клапана напрямую зависит от того, в какой клинической стадии протекает заболевание на момент диагностики.
Симптомы недостаточности митрального клапана
Всего различают несколько стадий:
- Стадия компенсации;
- Стадия субкомпенсации;
- Стадия декомпенсации.
Компенсационная стадия может продолжаться до нескольких десятков лет при отсутствии выраженной симптоматики.
Лишь некоторые больные испытывают дискомфорт – это слабость, холодные конечности, чрезмерная утомляемость. На этой стадии угроза жизни и здоровью небольшая.
Стадия субкомпенсации наступает по мере того, как прогрессирует клапанная митральная недостаточность в створках клапана. Если происходят атаки ревматического происхождения, компенсаторные механизмы перестаю справляться.
При существенной физической нагрузке больной испытывает учащенное сердцебиение, сердечный ритм нарушается.
Стадия декомпенсации наступает, когда симптомы становятся максимально выраженными. Они наблюдаются как в стадии активности, так и в стадии покоя. Характерны приступы удушья, сопровождающиеся кашлем. В запущенных случаях стадия декомпенсации переходит в терминальную.
Недостаточность митрального клапана
Причины НМК сердца
Патогенез недостаточности митрального клапана специалисты связывают с патологиями в следующих сердечных отделах:
- Митральный клапан;
- Миокард;
- Сосочковые мышцы.
Незначительная митральная недостаточность может проявиться и развиваться в дальнейшем, даже если клапан функционирует нормально. Причиной становится невозможность такого клапана перекрывать отверстие полностью. Растянутость отверстия – результат увеличения в объеме левого желудочка.
На данный момент исследователями были выявлены следующие причины недостаточности митрального клапана:
- Перенесенные инфекционные заболевания (эндокардит);
- Ревматические поражения;
- Поражения митрального кольца кальцинозом;
- Травматические поражения створок митрального клапана;
- Некоторые аутоиммунные патологии;
- ПМК (пролапс митрального клапана);
- Инфаркт миокарда;
- Кардиосклероз, развивающийся после инфаркта;
- Артериальная гипертония;
- Сердечная ишемия;
- Миокардиты;
- Дилатационная кардиомиопатия.
Как диагностируется патология?
Чтобы заподозрить недостаточность митрального клапана, опытному специалисту обычно достаточно проведения первичного осмотра и сбора анамнеза.
В процессе осмотра можно обнаружить посинения конечностей, ногтей, губ, ушей. На более поздних стадиях цианоз касается лица. Конечности отекают, отчетливо слышен систолический шум.
Для подтверждения недостаточности потребуется дифференциальная диагностика, поскольку имеется симптоматическая схожесть с другими патологиями клапанов.
Потребуется проведение ряда дополнительных исследовательских процедур, которые, кроме осмотра и являются главными диагностическими методами:
Рентгенография, проводимая для области грудной клетки, позволяет понять, насколько увеличен левый желудочек. Такой же результат может дать и ЭКГ, но ее недостаток заключается в вероятности ошибок при тестировании, тогда как на рентгеновском снимке увеличение будет визуализировано. Эхо-КГ в данном случае предоставляет наиболее информативный результат.
Здесь можно увидеть не только дефекты митрального клапана, но и установить, до какой степени развилась недостаточность.
Специалист-кардиолог назначает лечение в зависимости от степени и тяжести поражения. Важным фактором при выборе терапии является патогенез заболевания у пациента. Определенные группы препаратов назначаются для устранения симптомов.
Цель операции – восстановление клапана. В качестве мер применяются такой вариант, как клапанная пластика. Под этим понимается устранение патологии створок, кольца. В отдельных случаях створки могут быть замещены.
Иногда клапан удаляется полностью, и на его место устанавливается искусственный. Этот метод не всегда приводит к устранению регургитации, но способен значительно уменьшить ее.
Результатом становится улучшенная структура механизма митрального клапана и предотвращение повреждения желудочка и предсердия.
Предпочитаемый способ – протезирование. Современная медицина позволяет свести риск тромбообразования после установки протеза к минимуму. Но опасность все равно сохраняется, поэтому пациент с протезом митрального клапана всю жизнь принимает препараты из группы антикоагулянтов.
Образ жизни при НМК
При постановке диагноза, пациент должен в обязательном порядке вести здоровый образ жизни – в самом широком его понимании.
Полностью исключаются вредные привычки, опасные для здоровья продукты. Необходимо употреблять меньше жидкости и солей. Рекомендованы долгие прогулки на свежем воздухе.
Беременность при недостаточности МК противопоказана только при резких гемодинамических нарушениях.
Возникает опасность НМПК – нарушения маточно-плацентарного кровотока при беременности, как следствия чрезмерной нагрузки на сердце, что может привести к гибели и плода, и пациентки.
В остальных случаях женщина должна до родов наблюдаться у лечащего врача. В процессе родов обычно применяется кесарево сечение.
Видео: Митральная недостаточность
Прогноз не будет благоприятным даже при отсутствии выраженной симптоматики. Для заболевания свойственно прогрессирование. Отсутствие лечения приводит к необратимым изменениям и к смерти пациента.
Современные технологии вкупе с грамотным и своевременным лечением сводят риск для пациента к минимум. Оперативное хирургическое вмешательство и прием определенных препаратов продлевает жизнь и улучшает ее качество.
http://moyakrov.info/heart/porok-serdtsa/nedostatochnost-mitralnogo-klapana
Эхокардиография (УЗИ сердца): показания, виды, проведение, расшифровка
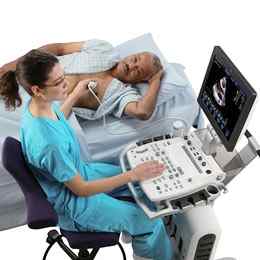
Одним из способов обследования и оценки сердца человека, его сократительной активности является эхокардиография сердца (ЭхоКГ), называемая еще УЗИ сердца. Данное определение включает 3 составляющих: «эхо» (отголосок), «кардио» (сердце), «графо» (изображать). Исходя из основной составляющей, можно сделать вывод, что проводят эхокардиографию кардиологи.
Именно она дает возможность получения наглядного изображения сердца и сосудов. Этот метод относится к ультразвуковому, т. е. изучение происходит путем применения звуковых волн высокой частоты, не слышимых человеческому уху. Сделать эхокардиографию – значит оценить в режиме настоящего времени:
- Работу сердечной мышцы;
- Состояние 4 камер и клапанов;
- Размеры сердечных полостей и давление в них;
- Толщину стенок сердца;
- Скорость внутрисердечного кровотока (движение крови).
Данный метод позволяет выявить внутриполостные тромбы, пороки сердца (врожденные или приобретенные), зоны асинергии (нарушение способности осуществлять цикл определенных движений), клапанные изменения.
Применяется данный ультразвуковой метод как для оценки сердца в нормальном состоянии, так и если выявлены какие-либо сердечные заболевания. Эхокардиография также используется, если необходимо измерить давление легочной артерии.
Преимущества ЭхоКГ
Процедура ЭхоКГ в ходе выявления сердечно-сосудистых заболеваний, в том числе и пороков сердца, является ключевой по причине своих основных характеристик, к которым относят:
Эхокардиография не оказывает никаких вредных воздействий на организм, не травматична, не несет облучений, болей, побочных эффектов. Процедура может занимать от нескольких до 45 минут — все зависит от симптомов и целей проведения.
Именно с помощью данного обследования оцениваются сокращения сердца, являющиеся его основной функцией. Осуществляется это с помощью получения количественных показателей, анализирующихся в последствие, и на основании которых врачами делается заключение. Специалисты могут распознать снижение данной функции даже на первоначальной стадии, после чего назначается требуемое лечение. Повторное эхо-обследование позволяет увидеть динамику протекания болезни, а также результат лечения
Показания к проведению
За помощью к врачам, которые в обязательном порядке назначают прохождение УЗИ сердца, следует обращаться в случаях появления таких симптомов:
- Шумов в сердце, обнаруженных в ходе выслушивания, и нарушения ритма;
- Болей в районе сердца и грудной клетки;
- Признаков сердечной недостаточности (например, увеличение размеров печени, отечность ног);
- Как хронической, так и острой (инфаркт миокарда) ишемии;
- Быстрой утомляемости, одышки, нехватки воздуха, частого приобретения кожей белого оттенка, синюшности покровов кожи вокруг губ, ушных раковин, верхних и нижних конечностей.
Ультразвуковое исследование проводится после перенесенных травм грудной клетки, операций на сердце. Необходимо выделить группу пациентов, которым следует провести ЭхоКГ. Это те, кто жалуется на постоянные головные боли, превратившиеся в хронические. Объясняется необходимость такого исследования тем, что возможной причиной болей могли стать микроэмболы – частички тромбов, которые перемещаются из правого отдела сердца в левый по причине дефекта перегородки.
Для диагностирования пороков сердца, зачастую врожденных, а также при наличии протезированных клапанов также необходима эхокардиография. ЭхоКГ проходят пациенты с гипертонической болезнью, атеросклерозом, при назначении курса лечения антибиотиками в онкологии. Если у маленького ребенка наблюдается плохой набор веса, тоже могут назначать ЭхоКГ.
Проведение эхокардиографии
Никакой особой сложности подготовка к эхокардиографии не вызывает. Необходимо раздеться до пояса и улечься на кушетку на левый бок. Подобная поза способствует сближению левой стороны грудной клетки и верхушки сердца. Это, в свою очередь, дает более качественную картинку сердца с четырехкамерной позиции.
Далее гелем мажется район грудной клетки, куда крепятся датчики. Их различные позиции позволяют наглядно видеть все отделы сердца и осуществить измерения с фиксацией показателей работы и размеров. Датчики, подключаемые к эхокардиографу, не причиняют боли или дискомфорта. Ультразвуковые колебания от датчиков передаются в человеческое тело. Акустические волны двигаются в тканях и видоизменяются, а затем возвращаются к датчику. Здесь происходит их преобразование в электросигналы, которые и обрабатываются эхокардиографом. Изменение волн связано с переменами в состоянии внутренних органов. Именно в этом заключается отличие Эхо КГ от ЭКГ (электрокардиограммы), демонстрирующей графическую запись активности сердца, а не его строения.
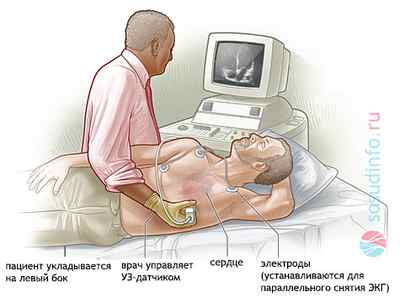
Полученные результаты отображаются на экране в виде четкой картинки. Описанный метод обследования является наиболее распространенным и носит название «трансторакальная эхокардиография» (от лат. «thorax» – грудная клетка), обозначающий доступ к сердцу через поверхность тела пациента. Врач, исследующий сердце человека, при таком положении пациента сидит слева или справа от него, управляет настройками аппарата в зависимости от выводимого на дисплей изображения.
Если были выявлены хронические сердечные заболевания, то проводить ЭхоКГ рекомендуют хотя бы 1 раз за год.
При проведении УЗИ беременным на 11-13 неделе срока возможно определить основные показатели работы сердца плода, наличие камер и определение ритма.
Чреспищеводная эхокардиография
Существуют случаи, при которых проведению трансторакальной ЭхоКГ препятствуют определенные факторы. Например, подкожно-жировая клетчатка, ребра, мышцы, легкие, а также протезированные клапаны, являющие собой акустические преграды на пути ультразвуковых волн. В подобных случаях применяется чреспищеводная эхокардиография, второе название которой – «трансэзофагеальная» (от лат. «oesophagus» — пишевод). Она, как и ЭхоКГ через грудную клетку, может быть трехмерной. При подобном исследовании датчик вводится через пищевод, который прилегает непосредственно к левому предсердию, что дает возможность лучше просматривать мелкие структуры сердца. Противопоказано подобное исследование при наличии заболеваний пищевода пациента (варикозное расширение вен пищевода, кровотечения, воспалительные процессы и т.д.).
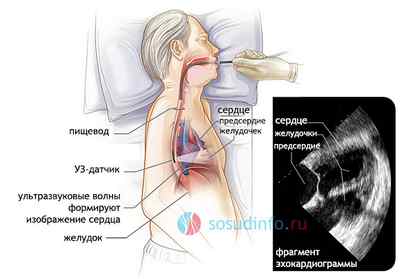
В отличие от трансторакальной, обязательным подготовительным этапом к проведению чреспищеводной ЭхоКГ является голодание пациентом в течение 4-6 часов перед непосредственным проведением процедуры. Помещаемый в пищевод датчик обрабатывается ультразвуковым гелем и зачастую находится в зоне расположения не более 12 минут.
Стресс-ЭхоКГ
При этом исследуют изменения, происходящие с сердечной мышцей во время нагрузочных тестов. Отсутствие ишемии зачастую обозначает малый процент риска различных сердечно-сосудистых осложнений.
Поскольку подобная процедура может иметь характеристики необъективной оценки, используют эхо-программы, которые одновременно демонстрируют изображения на мониторе, записанные во время различных стадий обследования. Эта наглядная демонстрация работы сердца в спокойном состоянии и при максимуме нагрузки позволяет сравнивать данные показатели. Подобный способ исследования – это стресс-эхокардиография, позволяющая обнаружить скрытые нарушения в работе сердца, незаметные в состоянии покоя. Обычно вся процедура занимает около 45 минут, уровень нагрузки при этом подбирается для каждого пациента отдельно в зависимости от возрастной категории и состояния здоровья. В качестве подготовки к проведению стресс-ЭхоКГ можно назвать следующие действия пациента:
- Одежда должна быть свободной, не сковывающей движения;
- За 3 часа до стресс-эхо следует прекратить любые физические нагрузки и потребление пищи в больших количествах;
- За 2 часа до обследования рекомендуется выпить воды и немного перекусить.
Типы исследований
Кроме различия по способу проведения, эхокардиография бывает трех типов:
При эхокардиографии в М-режиме (от англ. Motion) датчик подает волны вдоль одной выбранной оси. В результате на экран выводится картинка с изображением сердца, полученная как вид сверху в режиме реального времени. Изменяя направление ультразвука, можно проверять желудочки, аорту (сосуд, выходящий из левого желудочка и поставляющий насыщенную кислородом кровь ко всем органам человека) и предсердие. По причине безопасности проведения процедуры, исследование может применяться для оценки функционирования сердца как взрослого человека, так и новорожденного.
С помощью двухмерной ЭхоКГ врачами получается изображение в двух плоскостях. В ходе ее проведения ультразвуковая волна с частотой 30 раз за 1 сек. направляют по дуге в 90°, т.е. плоскость сканирования перпендикулярна четырехкамерной позиции. Меняя положение датчика, можно благодаря выводимой качественной картинке анализировать движение сердечных структур.
Проводимая же эхокардиография с допплеровским анализом позволяет определить скорость движения крови и турбулентность кровотока. Полученные данные могут нести информацию о пороках, наполнении левого желудочка. Основой допплеровских измерений является расчет изменения скорости движения объекта по отношению к изменению частоты отражаемого сигнала. При столкновении звука с движущимися эритроцитами частота меняется. Допплеровским сдвигом называют величину подобного изменения. Обычно этот сдвиг находится в рамках воспринимаемых человеком звуков и может воспроизводиться эхо-аппаратом в виде слышимого сигнала.
Видео репортаж из клиники, проводящей ЭхоКГ
Расшифровка ЭхоКГ
После проведения ультразвукового исследования с помощью эхокардиографа осуществляется расшифровка эхокардиограммы. Полностью и точно ее анализ может провести лишь кардиолог. Самостоятельное изучение полученных и продемонстрированных в заключении показателей может дать лишь примерное понимание общей картины. В зависимости от целей проведения, возраста и состояния пациента обследование может показать немного отличающиеся результаты.
В любом заключении после проведенной эхокардиографии встречается ряд обязательных показателей, цифры которых являются отображением строения и функций сердечных камер: указываются параметры левого и правого желудочка, межжелудочковой перегородки, предсердий, состояния клапанов сердца и перикарда (тонкой и плотной околосердечной сумки). Используя данные пособия «Нормы в медицине» (Москва, 2001 г.), можно вывести установленные нормы.
Параметры левого и правого желудочков
Основными показателями, определяющими нормальное состояние сердечной мышцы, являются данные о работе желудочков и перегородки между ними.
1. Параметры левого желудочка (ЛЖ) представлены 8 основными показателями:
- масса миокарда ЛЖ (для мужчин норма составляет 135-182 г, для женщин – 95-141 г);
- ИММЛЖ (индекс массы миокарда ЛЖ): 71-94 г/м2 для мужчин и 71-80 г/м2 для женщин;
- КДО (объем ЛЖ в состоянии покоя): у мужчин 65-193 мл, у женщин 59-136 мл; КДР (размер ЛЖ в состоянии покоя) должен составлять 4,6-5,7 см и КСР (размер ЛЖ во время сокращения)– 3,1-4,3 см;
- толщина стенки вне сокращений сердца при работе: 1,1 см. Если имеется нагрузка на сердце, то повышение показателя свидетельствует о гипертрофии, при которой толщина стенки желудочка увеличивается (параметр в 1,6 см и выше свидетельствует о значительной гипертрофии);
- фракция выброса (ФВ) не должна быть меньше 55-60%. Фракцией выброса называют показатель, который указывает на объем выбрасываемой сердцем крови при каждом сокращении. Если показатель ФВ имеет меньшее значение, чем установленная норма, то это может свидетельствовать о сердечной недостаточности. Подобное явление является сигналом о неэффективном перекачивании крови с наличием застаивания;
- ударный объем: 60-100 мл. Параметр определяет объем выбрасываемой крови за одно сокращение.
2. Нормальные показатели правого желудочка включают в себя толщину стенки в 5 мм, индекс размера от 0,75 до 1,25 см/м2 и размер желудочка в состоянии покоя от 0,75 до 1,1 см.
Нормы УЗИ для клапанов и перикарда
Расшифровка полученных результатов после исследования клапанов сердца считается более простой. Отклонение от норм может свидетельствовать о двух имеющихся процессах: стенозе либо недостаточности. Первое заключение говорит об уменьшении диаметра отверстия клапана, вследствие чего затрудняется прокачивание крови. Недостаточность же является противоположным процессом: створки клапана, препятствующие обратному движению крови, по каким-либо причинам не справляются с возложенными функциями. В таком случае кровь, направляемая в соседнюю камеру, имеет возврат, что, в свою очередь, делает работу сердца менее эффективной.
К распространенной патологии перикарда относят такой воспалительный процесс, как перикардит. При подобном отклонении возможно скопление жидкости или образование мест соединения (спайки) сердца с околосердечной сумкой. Норма жидкости составляет от 10 до 30 мл, при повышении же показателя свыше 500 нормальная работа сердца может затрудняться путем сдавливания.
Основной шаг к выявлению сердечно-сосудистых заболеваний – проведение УЗИ сердца. Ориентировочная стоимость подобной процедуры варьируется от 1400 руб. до 4000 руб. в зависимости от места расположения медицинского центра, имеющегося оборудования, репутации и квалификации специалистов. Расшифровать полученные результаты ЭхоКГ под силу квалифицированным врачам, которые способны на основании показателей поставить диагноз и назначить лечение. Попытки самостоятельно разобраться во всех цифрах заключе







