Диагностирование эндокардита
Диагностирование эндокардита
Типичный инфекционный эндокардит не вызывает сложностей в диагностировании, поскольку имеет характерные признаки:
- лихорадка, озноб;
- при первичном эндокардите — клапанные дефекты с появлением шумов сердца;
- при вторичном эндокардите — выраженные изменения их характера;
- тромбоэмболические осложнения;
- положительные результаты бактериологического исследования;
- спленомегалия, характерная форма пальцев и ногтей, мочевой синдром, нарастающая анемия, повышенная СОЭ, изменения белковых фракций крови.
В отличие от типичного инфекционного эндокардита, стертые и атипичные случаи заболевания диагностируются довольно сложно.
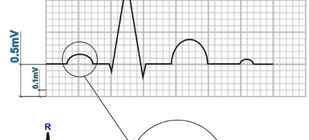
Электрокардиография отражает изменения проводящей системы сердца в соответствии с формирующимся (или уже имеющимся) пороком сердца:
- гипертрофия левого желудочка наблюдается при поражении аортального или митрального клапана;
- гипертрофия правого желудочка наблюдается при поражении трехстворчатого клапана или клапана легочной артерии;
- диффузные изменения миокарда;
- возможны нарушения атриовентрикулярной проводимости, предсердная и желудочковая экстрасистолия;
- в каждом четвертом случае наблюдается мерцание или трепетание предсердий.
Эхокардиография позволяет подтвердить диагноз, поэтому данный вид исследования показан всем больным с подозрением на инфекционный эндокардит. При помощи эхокардиографии выявляются:
- вегетации клапанов;
- кальциноз;
- разрыв хорд;
- разрыв створки клапана;
- абсцесс клапанного кольца;
- миокардиальный абсцесс;
- уточняется характер порока сердца;
- определяется необходимость срочного оперативного лечения пациентов с остро развившейся недостаточностью клапана аорты и выраженной перегрузкой левого желудочка объемом.
Эхокардиография объективно оценивает состояние клапанного аппарата сердца. Проведение эхокардиографии должно быть полипозиционным с использованием максимального числа точек обзора. В отношении выявления внутрисердечных вегетаций значительно более высокую информативность имеет чреспищеводная эхокардиография (95%..100% по сравнению с трансторакальной, которая имеет достоверность 60..65%). Вегетации, как правило, выявляются через 2 недели от начала заболевания при острой форме и через 6..8 недель при подострой.
С помощью допплер-эхокардиографии определяется регургитация на аортальном и митральном клапанах в соответствующую фазу сердечного цикла.
Катетеризация сердца выявляет пороки клапанов, врожденные дефекты, поражения коронарных артерий, оценить степень выраженности гемодинамических нарушений. Следует иметь ввиду, что данный вид исследования является опасным, поскольку существует риск отрыва вегетаций от клапана с последующей эмболией сосудов большого круга кровообращения, что напрямую угрожает жизни пациента.
Посевы крови на стерильность являются одним из основных методов подтверждения диагноза инфекционного эндокардита. Посевы должны проводиться до начала антибиотикотерапии, рекомендуемое число посевов не менее 6. При этом важно получить положительные результаты при 2-3 посевах, чтобы исключить случайное попадание бактерий в среду при взятии крови. Обязательным условием считается взятие крови на стерильность во время озноба или максимального повышения температуры тела.
Основные диагностические критерии инфекционного эндокардита:
- положительные результаты посевов крови:
- обнаружение типичного возбудителя эндокардита в 2 разных культурах крови;
- стойко положительный рост микроорганизмов.
- признаки поражения эндокарда:
- эхокардиографические: асциллирующие внутрисердечные образования на клапанах, подклапанных структурах, на пути регургитационного потока, на имплантированных тканях; наличие абсцесса клапанного кольца; впервые возникшее повреждение клапанного протеза;
- впервые возникшая недостаточность клапана.
Вспомогательные диагностические критерии инфекционного эндокардита:
- наличие предрасполагающего заболевания сердца;
- регулярное внутривенное введение наркотиков у наркоманов;
- лихорадка с температурой 38°C и более;
- сосудистые осложнения: эмболия крупных артерий, септический инфаркт легких, микотическая аневризма, внутричерепное и конъюнктивальное кровоизлияние, пятна Джейнуэя;
- иммунологические нарушения: гломерулонефрит, узелки Ослера, пятна Рота, появление ревматоидного фактора в крови;
- микробиологические исследования: положительный бактериальный посев крови, не отвечающий основным критериям, серологические признаки активной инфекции, которая вызвана потенциальным возбудителем эндокардита;
- ЭКГ-признаки, характерные для инфекционного эндокардита, но не отвечающие основным критериям.
Среди диагностических критериев выделяют достоверные, вероятные, исключающие.
Достоверный инфекционный эндокардит устанавливается по следующим критериям:
- морфологические критерии: возбудитель выявлен методом посева или при гистологическом исследовании вегетаций или их фрагментов, формирующих эмболы или в зоне внутрисердечного абсцесса;
- клинические критерии: 2 основных критерия, или 1 основной + 3 вспомогательных, или 5 вспомогательных.
Инфекционный эндокардит вероятен при наличии признаков заболевания, которые не позволяют отнести его ни к достоверному эндокардиту, ни исключить его.
Инфекционный эндокардит исключается:
- при наличии убедительного альтернативного диагноза, который объясняет имеющиеся признаки, характерные для инфекционного эндокардита;
- при исчезновении синдрома, схожего с эндокардитом, после 4 (или менее) дней антибиотикотерапии;
- при отсутствии морфологических признаков инфекционного эндокардита во время операции или при аутопсии, если антибактериальная терапия проводилась менее 4 дней.
Следует признать, что инфекционный эндокардит диагностируется весьма поздно — период от возникновения первых жалоб и обращения к врачу составляет порядка 2-3 месяцев, а при поражении правых отделов сердца и того более, при этом до 87% больных поступают в стационар с неправильным диагнозом, что обусловлено субъективными и объективными причинами.
Большие трудности возникают при диагностике инфекционного эндокардита протезированных клапанов, а также при диагностике у больных пожилого возраста (число диагностических ошибок достигает 50%).
Хотя не существует четкой границы между фазами эндокардита, однако при каждой из них заболевание характеризуется своими особенностями, которые требуют дифференцирования с другими заболеваниями.
В начальный период важно дифференцировать инфекционный эндокардит и острые инфекции: лептоспироз, сальмонеллез, псевдотуберкулез. Дифференциальную диагностику у больных пожилого возраста следует проводить с атеросклеротическими поражениями сердца и крупных сосудов, со злокачественными новообразованиями. При стертой клинической картине первичного эндокардита иногда возникает необходимость дифференцирования с тиреотоксикозом.
http://diabet-gipertonia.ru/cor/endokardit_diagnostirovanie.html
Симптомы, лечение и прогноз при эндокардите
Эндокардит является заболеванием, при котором развивается воспалительный процесс во внутренней оболочке сердца (эндокарде). При этом часто поражается клапанный аппарат и слой клеток, выстилающих поверхность прилегающих сосудов.
Как правило, патология эндокарда никогда не развивается самостоятельно, а является следствием других заболеваний.
Классификация заболевания
Эндокардит классифицируется по различным признакам: причинам заболевания, течению.
Воспалительные поражения эндокарда делят на неинфекционные и инфекционные.
Инфекционный эндокардит в зависимости от вида возбудителя бывает:
- грибковым;
- бактериальным;
- риккетсиозным;
- хламидийным.
Эндокардит развивается вследствие роста и размножения патологических микроорганизмов на клапанах сердца. Именно поэтому он имеет название «бактериальный», или «инфекционный». На сегодняшний день известно более 120 возбудителей заболевания. Чаще всего причиной становятся:
- энтерококки;
- стрептококки;
- стафилококки и прочие бактерии.
Реже воспаление клапанного аппарата вызывают другие микроорганизмы или их ассоциации.
В группу риска попадают люди с такими патологиями:
Инфекционный эндокардит в своем большинстве является подострым, при этом воспалительный процесс продолжается от 1,5 до 4 месяцев. Реже заболевание имеет острое течение, при котором деструкция клапанов происходит в период от 7 до 10 дней.
К неинфекционному воспалению эндокарда относят:
Симптомы заболевания
При классическом протекании заболевания у пациента повышается температура тела до высоких отметок, появляется одышка, кашель, сыпь на коже, нарушается сон. Также наблюдаются слабость, потеря веса, болезненные ощущения в области грудины, суставная и мышечная боли. У некоторых пациентов кожные высыпания отсутствуют, и температура сохраняется в пределах нормы.
При пальпации обнаруживается увеличение селезенки, при прослушивании — шум над областью сердца. Помимо этого, происходит поражение почек и сетчатки глаза. Больной становится слабым, вялым, наблюдается снижение внимания и трудоспособности.
Бактериальный эндокардит у детей обычно проявляет себя через цвет кожных покровов: он становится бледным с серым или желтовато-землистым оттенком.
Чтобы установить диагноз из артерии, берется кровь. При инфекционном эндокардите всегда обнаруживаются микроорганизмы в крови, которые попадают туда с сердечных клапанов. На ЭхоКГ на клапанах сердца можно увидеть микробные вегетации размером больше 3 мм.
Как диагностируют заболевание?
Инструментальные методы исследования занимают важное место в диагностике заболевания. Они направлены на визуализацию различных структур сердца тем или иным способом. С помощью таких методов на ранних этапах можно определить причину заболевания и распознать угрозу осложнений.
Инфекционный эндокардит чаще всего диагностируют с помощью таких методов исследования:
Как лечится заболевание?
Инфекционный эндокардит предполагает консервативное лечение. Оно проводится с применением антибактериальных препаратов широкого спектра действия в сочетании со средствами антикоагулянтной, дезинтоксикационной и метаболической терапии.
Антибактериальная терапия заключается в использовании цефалоспоринов III-IV поколений в комбинации с метронидазолом и аминогликозидами. Из группы цефалоспоринов назначаются Цефотаксим, Цефипим или Цефтриаксон по 2 грамма в сутки внутривенно. Если к такому лечению имеются противопоказания или оно оказалось неэффективным, применяются антибиотики группы линкозаминов. Это Линкомицин по 3 грамма в сутки или Клиндамицин по 1,2 грамма в сутки внутривенно в сочетании с фторхинолонами.
В условиях реанимационного отделения на протяжении 5–7 дней проводится терапия Рифампицином в суточной дозе 0,45–0,6 грамма внутривенно или Имипенемом в дозировке 2–4 грамм в сутки.
Дезинтоксикационная терапия включает в себя внутривенное введение Гемодеза, Реополиглюкина, поляризующих смесей в сочетании с петлевыми диуретиками. В среднем объем вводимой жидкости составляет до 2,5 литра в сутки. На протяжении всего периода проведения инфузионной терапии осуществляется контроль за электролитным составом крови, состоянием почек, суточным диурезом. Такое лечение проводится в течение острого периода болезни до купирования симптомов интоксикационного синдрома.
Развитие легочной эмболии является показанием к проведению антикоагулянтной терапии. Начальная доза гепарина составляет 10 тысяч единиц струйно, внутривенно, затем — по 1000 единиц в час внутривенно, капельно, с переходом на подкожное введение до 30 тысяч единиц в сутки.
При сопутствующих заболеваниях (нефрите, полиартрите, миокардите) к лечению добавляются негормональные противовоспалительные препараты: Индометацин, Вольтарен, Диклофенак.
Если эффект от лечения отсутствует, показано оперативное вмешательство. Проводится протезирование клапанов сердца с иссечением пораженных участков. Хирургическое вмешательство должно осуществляться кардиохирургом исключительно по показаниям и сопровождаться антибактериальной терапией.
Прогноз при заболевании, как правило, неблагоприятный. Неблагополучными прогностическими факторами являются:
Эндокардит стрептококковой этиологии излечивается в 90 % случаев. Смерть может наступать от разрыва септической аневризмы, эмболии, сердечной недостаточности, почечной недостаточности.
Если у пациента — инфекционный эндокардит правых сердечных отделов вследствие инъекции наркотиков, своевременная терапия увеличит шанс выживаемости на 85 %.
Особо неблагоприятными по прогнозу являются эндокардиты, вызванные грамотрицательными бактериями и грибами, устойчивыми к антибактериальным препаратам пенициллинового и цефалоспоринового рядов.
У 10 процентов пациентов спустя месяцы и годы после завершения терапии наблюдается рецидив.
Профилактика заболевания
Профилактика заболевания заключается в ликвидации очагов хронической инфекции. Обычно такая инфекция наблюдается при воспалительных заболеваниях ЛОР-органов и ротовой полости.
В относительно недавнее время врачи рекомендовали использовать антибиотики с профилактической целью перед проведением малых стоматологических операций. К примеру, пациент однократно принимал 2 грамма Амоксициллина за час до предполагаемого хирургического вмешательства. Таким образом, антибактериальный препарат как бы подстраховывает иммунную систему.
На сегодняшний день применение антибиотиков с целью профилактики показано только больным, входящим в группу риска. В первую очередь, людям, у которых имеются пороки клапанов, в т. ч. пролапс.
Чтобы предупредить развитие заболевания необходимо избегать чрезмерных психических и физических нагрузок, улучшать работу иммунной системы. Важно не забывать, что любой очаг хронической инфекции может спровоцировать бактериальный эндокардит. Поэтому не стоит затягивать с лечением даже, на первый взгляд, банальных инфекций, таких как зубной кариес, синусит, фарингит. Это особо важно для больных с уже существующими пороками сердца.
http://asosudy.ru/serdce/endokardit-simptomy-i-lechenie
Острый и подострый инфекционный эндокардит (I33.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Классификация
Современная классификация, предложенная Европейским обществом кардиологов
В зависимости от локализации инфекции и наличия/отсутствия внутрисердечного материала:
4. Связанный с устройством ИЭ (постоянный кардиостимулятор или кардиовертер-дефибриллятор).
В зависимости от способа заражения:
1. ИЭ, связанный с медицинской помощью:
— нозокомиальный — признаки/симптомы ИЭ появляются более чем через 48 часов после госпитализации ;
— ненозокомиальный — проявления ИЭ возникли меньше чем через 48 часов после госпитализации пациента, получавшего медицинскую помощь (проживание в доме престарелых или длительное лечение, получение интенсивной терапии за 90 дней до возникновения ИЭ, уход медицинской сестры на дому или внутривенная терапия, гемодиализ, внутривенная химиотерапия за 30 дней до возникновения ИЭ).
2. Внебольничный ИЭ — проявления ИЭ возникли меньше чем через 48 часов после госпитализации пациента, не подходящего под критерии нозокомиального ИЭ.
3. ИЭ, связанный с внутривенным приемом наркотических веществ.
Активный ИЭ (критерии активности процесса):
Возвратный:
— рецидив (повторные эпизоды ИЭ, вызванные одним и тем же микроорганизмом 6 месяцев после начального эпизода).
Ранее различали острую и подострую формы ИЭ. Сейчас использовать такую терминологию не рекомендуют, так как при раннем назначении антибактериальной терапии различия в течении острого и подострого ИЭ зачастую размыты.
В практической деятельности чаще используют следующую классификацию ИЭ:
Клинико-морфологическая форма:
— первичный инфекционный эндокардит — возникающий на интактных клапанах сердца;
— вторичный инфекционный эндокардит — возникающий на фоне существующей патологии клапанов сердца в результате предшествующего ревматического, атеросклеротического поражения либо перенесенного ранее инфекционного эндокардита.
По этиологическому фактору:
— стрептококковый;
— стафилококковый;
— энтерококковый и т.д.
По течению заболевания:
— острый ИЭ — длительность менее 2 месяцев;
— подострый ИЭ — длительность более 2 месяцев;
— затяжной ИЭ — употребляется крайне редко в значении маломанифестного подострого течения ИЭ.
Особые формы ИЭ:
— нозокомиальный ИЭ;
— ИЭ протезированного клапана;
— ИЭ у лиц с имплантированными внутрисердечными устройствами: ЭКС и кардиовертером-дифибриллятором;
— ИЭ у лиц с трансплантированными органами;
— ИЭ у наркоманов;
— ИЭ у лиц пожилого и старческого возраста.
Этиология и патогенез
Инфекционный эндокардит (ИЭ) является полиэтиологичным заболеванием. В настоящее время известны более 128 микроорганизмов-возбудителей патологического процесса.
Частые возбудители ИЭ:
— стафилококки;
— стрептококки;
— грамотрицательные и анаэробные бактерии;
— грибы.
В странах Евросоюза стафилококки выделяют у 31-37 % больных, грамотрицательные бактерии — у 30-35 %, энтерококки — у 18-22 %, зеленящий стрептококк — у 17-20 %.
Выделить возбудителя из крови больных ИЭ удается не всегда и во многих случаях истинный возбудитель болезни остается неизвестным. В 50-55% случаев в острый период и в 80-85% случаев в подострый период посевы крови оказываются стерильными. Это может быть связано с предшествующей забору крови антибактериальной терапией, несовершенным бактериологическим оборудованием для проведения посева, наличие в крови бактерий, требующих применения специальных сред (анаэробы, сателлиты и штаммы стрептококка с измененными свойствами — тиол- или витамин В6-зависимые, L-формы бактерий, бруцеллы). Специальные методы необходимы для выделения вирусов, риккетсий, хламидий, грибов.
Инвазия микроорганизмов и возникновение эндокардита происходят преимущественно в местах высокого градиента давления, клапанной регургитации и сужения межполостных сообщений. В связи с этим ИЭ более часто наблюдается при пороках левых отделов сердца, поскольку давление крови в них в 5 раз выше, чем в правых отделах.
Эпидемиология
Факторы и группы риска
Группа высокого риска:
— лица с протезами клапанов, включая биопротезы и гомографты;
— лица, перенесшие ИЭ (включая тех, у кого ИЭ развился без предшествующих заболеваний сердца);
— больные со сложными врожденными пороками \»синего\» типа (тетрада Фалло, транспозиция больших сосудов, единственный желудочек сердца и др.);
— пациенты, перенесшие хирургические операции шунтирования между большим и малым кругом кровообращения (для устранения гипоксии) при пороках \»синего\» типа.
Группа умеренного риска:
— другие врожденные пороки сердца (исключая дефект межпредсердной перегородки, при котором риск ИЭ минимален);
— приобретенные пороки ревматической и другой природы (даже после хирургического лечения);
— гипертрофическая кардиомиопатия;
— пролапс митрального клапана с регургитацией.
Клиническая картина
Cимптомы, течение
Основные клинические проявления инфекционного эндокардита (ИЭ) условно разделяются на:
— связанные с наличием септического воспаления с характерными проявлениями инфекционно-воспалительного и иммунопатологического процесса;
— обусловленные эмболическими осложнениями – \»транзиторные\» абсцессы различных органов с характерной для поражения того или иного органа клиникой;
— инфаркты (как следствие тромбозов сосудов) с развитием в зависимости от локализации поражения соответствующей клиники;
— прогрессирующее поражение сердца с клапанной недостаточностью, нарушениями ритма и проводимости и развитием сердечной недостаточности.
Следует отметить, что ИЭ не всегда манифестирует клинической симптоматикой инфекционного процесса, поэтому первые жалобы больных могут быть обусловлены тромбоэмболическими осложнениями с характерной клиникой в зависимости от пораженного органа.
Специфические жалобы, зависящие от локализации поражения, присоединяются к общим при поражении сердца, развитии эмболических или тромбоэмболических осложнений.
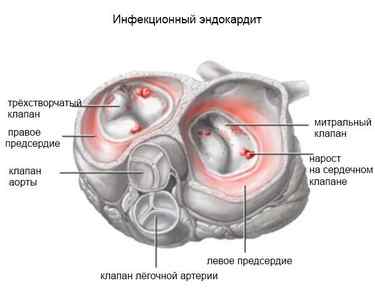
Поражение сердца может носить воспалительный характер с развитием миокардита и перикардита (нарушения ритма и проводимости, сердечная недостаточность). Однако в основной массе случаев основным признаком ИЭ является поражение клапанов:
— аортального клапана с развитием его недостаточности – 62-66%;
— митрального — 14-49%;
— трикуспидального – 1-5% (в 46% случаев наблюдается у наркоманов, использующих инъекционные формы введения наркотиков);
— одновременное вовлечение в процесс нескольких клапанов (сочетанное поражение аортального и митрального клапанов наблюдается в 13% случаев).
Поражение аортального клапана
Высокое пульсовое давление (значительная разница между систолическим и диастолическим давлением достигается за счет снижения диастолического) является первым клиническим симптомом, позволяющим заподозрить развитие недостаточности аортального клапана.
Для аускультативной картины характерен диастолический шум, появляющийся в начале диастолы.
Зачастую поражение аортального клапана осложняется абсцессом корня аорты, что сопровождается нарушением AV-проводимости, признаками перикардита, ишемией миокарда (сдавление коронарной артерии). Ишемия миокарда при ИЭ встречается достаточно часто и обусловлена не только сдавлением венечных артерий, но и коронаритами Коронарит — воспаление венечных артерий сердца
, уменьшением кровотока в результате недостаточности аортального клапана или тромбоэмболическими осложнениями. Возможно развитие острой сердечной недостаточности в результате недостаточности коронарного кровотока, несостоятельности клапанного аппарата или фистулизации абсцесса.
Поражения печени при ИЭ характеризуются развитием гепатита, инфаркта или абсцесса печени с соответствующими клиническими проявлениями. Возможна гепатомегалия Гепатомегалия — значительное увеличение печени.
, обусловленная сердечной недостаточностью.
Поражение центральной нервной системы может быть развиваться в результате инфекционно-токсического повреждения (энцефалит или менингит, иммунный васкулит) или осложнений ИЭ (инфаркты, гематомы, абсцессы мозга). Возможно развитие инфекционных психозов с психомоторным возбуждением, галлюцинациями и бредом.
Диагностика
Для диагноза достаточно выявления одного из вышеприведенных критериев.
— пять малых критериев.
Возможный ИЭ:
Инструментальные методы исследования
1. Электрокардиография. Изменения при ИЭ неспецифичны. При возникновении миокардита (диффузного или очагового) возможно выявление признаков АВ-блокады, сглаженности или инверсиия зубца Т, депрессии сегмента RS-Т. Тромбоэмболия в коронарные артерии сопровождается характерными ЭКГ-признаками инфаркта миокарда (патологический зубец Q, изменения сегмента RS-Т и пр.).
Главные критерии ИЭ протеза клапана при ЭхоКГ: микробные вегетации, располагающиеся на искусственном клапане или параклапанно, абсцесс сердца и признаки \»отрыва\» протеза.
Дополнительные критерии: парапротезная фистула, выраженная регургитaция на парапротезных фистулах, тромбоз протеза клапана, выпот в полость перикарда, септическое поражение внутренних органов.
Лабораторная диагностика
Посев крови. Для выявления бактериемии рекомендуется как минимум три раза производить раздельный забор венозной крови в количестве 5-10 мл с интервалом в 1 час (вне зависимости от температуры тела). Если пациент получал непродолжительный курс антибиотиков, следует делать посев через 3 дня после отмены антибиотиков. При продолжительном приеме антибиотиков гемокультура может быть негативной в течение 6-7 дней и более. После выявления возбудителя необходимо определить его чувствительность к антибиотикам.
Методика микробиологического исследования крови
Дифференциальный диагноз
На ранних стадиях инфекционного эндокардита (ИЭ) его приходится дифференцировать с обширным перечнем заболеваний и синдромов. Наиболее важными среди них являются:
— лихорадка неясной этиологии;
— ревматоидный артрит с системными проявлениями;
— острая ревматическая лихорадка;
— системная красная волчанка;
— узелковый полиартериит;
— неспецифический аортоартериит;
— антифосфолипидный синдром;
— инфекционные заболевания, протекающие с лихорадкой, сыпью и спленомегалией (генерализованная форма сальмонеллеза, бруцеллез);
— злокачественные новообразования (неходжкинские лимфомы, лимфогранулематоз);
— сепсис.
Хронический пиелонефрит в стадии обострения (в особенности у пожилых людей) имеет характерную клиническую картину (лихорадка с ознобом, анемия, ускорение СОЭ, иногда — бактериемия), сходную с ИЭ с вовлечением в процесс почек. С другой стороны, у больных пиелонефритом возможно развитие ИЭ, вызванного микрофлорой, наиболее часто встречающейся при инфекциях мочевыводящих путей (кишечная палочка, протей, энтерококки).
Злокачественные новообразования, особенно у людей пожилого возраста, достаточно сложно дифференцировать с ИЭ. При опухолях толстого кишечника и поджелудочной железы, гипернефроме часто отмечается высокая лихорадка. У пожилых людей нередко встречается грубый систолический шум митральной регургитации, являющийся следствием хронической ишемической болезни сердца. Также нередко выслушивается протодиастолический шум аортальной регургитации атеросклеротического генеза. При наличии опухоли у таких больных выявляются анемия и ускорение СОЭ. В подобных ситуациях необходимо исключить опухоль, прежде чем остановиться на диагнозе ИЭ. Следует иметь в виду, что у больных пожилого и старческого возраста возможно сочетание ИЭ и опухоли.
Такие злокачественные новообразования, как лимфомы и лимфогранулематоз, начинаются с гектической лихорадки, ознобов, обильного потоотделения, похудания.
Клиника неходжкинских лимфом характеризуется одинаково частой лимфaденопатией как всех лимфатических узлов, так и отдельных их групп. Первые симптомы — увеличение одной (50%) или двух (15%) групп лимфатических узлов, генерализованная лимфaденопатия (12%), признаки интоксикации (86-94%). В анализах крови выявляются: лейкоцитоз (8-11%) и/или лейкопения (12-20 %), лимфоцитоз (18-22 %), увеличение СОЭ (13,5-32%).
Диагноз верифицируется на основании данных гистологического исследования лимфоузлов.
Осложнения
Фатальные осложнения инфекционного эндокардита:
— септический шок;
— респираторный дистресс-синдром;
— полиорганная недостаточность;
— острая сердечная недостаточность;
— эмболии в головной мозг, сердце.
Инфекционный эндокардит
Инфекционный эндокардит (ИЭ) – это инфекционное, чаще бактериальное, полипозно-язвенное поражение клапанного аппарата сердца и пристеночного эндокарда, сопровождающееся образованием вегетаций и развитием недостаточности клапана вследствие деструкции его створок, характеризующееся системным поражением сосудов и внутренних органов, а также тромбоэмболическими осложнениями.
Эпидемиология. Заболеваемость инфекционным эндокардитом составляет в среднем 30 – 40 случаев на 100 000 населения. Мужчины болеют в 2 – 3 раза чаще женщин, среди заболевших преобладают лица трудоспособного возраста (20 – 50 лет). Различают первичный ИЭ, развивающийся на фоне интактных клапанов (в 30– 40% случаев), и вторичный ИЭ, развивающийся на фоне ранее измененных клапанов и подклапанных структур (врожденные и приобретенные клапанные пороки сердца, протезированные клапаны, пролапс митрального клапана, постинфарктные аневризмы, искусственные сосудистые шунты и др.).
В последние годы отмечается неуклонный рост заболеваемости ИЭ, что связывают с широким распространением инвазивных методов обследования и оперативного лечения, ростом наркомании и числа лиц с иммунодефицитными состояниями.
К особенностям “современного” инфекционного эндокардита относят:
Нарастание частоты заболевания в пожилом и старческом возрасте (более 20% случаев).
Увеличение частоты первичной (на интактных клапанах) формы ИЭ.
Появление новых форм болезни – ИЭ наркоманов, ИЭ протезированного клапана, ИЭ ятрогенный (нозокомиальный) вследствие гемодиализа, инфицирования внутривенных катетеров, гормональной терапии и химиотерапии.
Летальность при инфекционном эндокардите, несмотря на появление новых поколений антибиотиков, остается на высоком уровне – 24–30%, а у пожилых лиц – более 40%.
Этиология ИЭ отличается широким спектром возбудителей:
1. Самой частой причиной болезни являются стрептококки (до 60 – 80% всех случаев), среди которых наиболее распространенным возбудителем считается зеленящий стрептококк (в 30 – 40%). Факторами, способствующими активации стрептококка, являются гнойные заболевания и хирургические вмешательства в полости рта и носоглотки. Стрептококковые эндокардиты отличаются подострым течением.
В последние годы возросла этиологическая роль энтерококка, особенно при ИЭ у больных, перенесших полостные операции на брюшной полости, урологические или гинекологические операции. Энтерококковые эндокардиты отличаются злокачественным течением и устойчивостью к большинству антибиотиков.
2. На втором месте по частоте среди этиологических факторов ИЭ находится золотистый стафилококк (10 –27%), инвазия которого происходит на фоне хирургических и кардиохирургических манипуляций, при инъекционной наркомании, на фоне остеомиелитов, абсцессов различной локализации. Для стафилококковых эндокардитов характерно острое течение и частое поражение интактных клапанов.
3. Наиболее тяжело протекают ИЭ, вызванные грамотрицательной микрофлорой (кишечная, синегнойная палочки, протей, микроорганизмы группы НАСЕК), развивающиеся чаще у инъекционных наркоманов и лиц, страдающих алкоголизмом.
4. На фоне иммунодефицитных состояний различного генеза развивается ИЭ смешанной этиологии, включая патогенные грибы, риккетсии, хламидии, вирусы и другие инфекционные агенты.
Таким образом, наиболее частыми входными воротами инфекции являются: оперативные вмешательства и инвазивные процедуры в полости рта, мочеполовой сфере, связанные с вскрытием абсцессов различной локализацией, операции на сердце, в том числе протезирование клапанов, аорто-коронарное шунтирование, длительное пербывание катетера в вене, частые внутривенные вливания, особенно инъекционная наркомания, хронический гемодиализ.
В связи с частым началом антибактериальной терапии до исследования крови больных ИЭ на стерильность, не всегда удается идентифицировать возбудителя болезни. У 20 – 40% больных этиология болезни остается неизвестной, что затрудняет назначение адекватной антибактериальной терапии.
Патогенез. В развитии ИЭ можно выделить следующие патогенетические механизмы:
1. Преходящая бактериемия, которая может наблюдаться при любых оперативных вмешательствах на органах брюшной полости, мочеполовой системы, на сердце, сосудах, органах носоглотки, при экстракции зуба. Источником бактериемии могут явиться гнойные инфекции различной локализации, инвазивные исследования внутренних органов (катетеризация мочевого пузыря, бронхоскопия, колоноскопия и др.), а также несоблюдение стерильности при инъекциях у наркоманов. Таким образом, кратковременная бактериемия – это частое явление, не обязательно приводящее к развитию ИЭ. Для возникновения болезни необходимы дополнительные условия.
2. Повреждение эндотелия развивается в результате воздействия на эндокард высокоскоростных и турбулентных потоков крови, вследствие метаболических нарушений эндокарда у лиц пожилого и старческого возраста. При наличии исходной клапанной патологии риск транформации бактериемии в ИЭ достигает 90% (по данным М.А.Гуревича с соавт. , 2001). Проведение многих инвазивных диагностических и оперативных вмешательств сопровождается повреждением эндотелия и, значит, высоким риском развития ИЭ.
3. В зоне поврежденного эндотелия чаще всего на поверхности створок клапанов сердца происходит адгезия тромбоцитов, их агрегация и образование тромбоцитарных пристеночных тромбов с отложением фибрина. В условиях бактериемии микроорганизмы из русла крови осаждаются на микротромбах и образуют колонии. Сверху на них наслаиваются новые порции тромбоцитов и фибрина, которые прикрывают микроорганизмы от действия фагоцитов и других факторов противоинфекционной защиты организма. В результате на поверхности эндотелия формируются большие полипообразные скопления тромбоцитов, микроорганизмов и фибрина, которые называются вегетациями. Микроорганизмы в вегетациях имеют благоприятные условия для размножения и жизнедеятельности, что приводит к прогрессированию инфекционного процесса.
4. Ослабление резистентности организма в результате различных внешних и внутренних факторов является необходимым условием для развития инфекционного очага в сердце в условиях бактериемии.
5. В результате инфекционной деструкции тканей створок клапана и подклапанных структур происходит перфорация створок, отрыв сухожильных нитей, что приводит к острому развитию недостаточности пораженного клапана.
6. На фоне выраженного местного инфекционного деструктивного процесса в организме закономерно развиваются общие иммунопатологические реакции (угнетение Т-системы лимфоцитов и активация В-системы, образование циркулирующих иммунных комплексов (ЦИК), синтез аутоантител к собственным поврежденным тканям и др.), что приводит к иммунной генерализации процесса. В результате иммунокомплексных реакций развиваются системные васкулиты, гломерулонефрит, миокардит, полиартрит и т.д.
7. Для ИЭ характерны тромбоэмболические осложнения: инфицированные тромбоэмболы, являющиеся частицами вегетаций или разрушенного клапана, мигрируют по артериальному руслу большого или малого круга кровообращения – в зависимости от поражения эндокарда левых или правых камер сердца, и образуют микроабсцессы органов (головного мозга, почек, селезенки, легких и др.).
8. Прогрессирование ИЭ закономерно приводит к развитию сердечной и почечной недостаточности.
Патанатомия. Чаще поражаются левые отделы сердца – аортальный и митральный клапаны, при ИЭ у наркоманов – преимущественно трехстворчатый клапан. Выявляются вегетации на эндокарде, состоящие из тромбоцитов, фибрина и колоний микроорганизмов, перфорация или отрыв створок, разрыв сухожильных хорд. Вегетации чаще возникают при недостаточности клапана, чем при стенозе клапанного отверстия, и располагаются преимущественно на предсердной стороне митрального клапана или на желудочковой стороне – аортального. Характерны микроаневризмы сосудов, абсцессы внутренних органов.
По этиологии: стрептококковый, энтерококковый, стафилококковый, протейный, грибковый и т.д.
острый, длительностью менее 2 месяцев,
подострый, длительностью более 2 месяцев,
хроническое рецидивирующее течение.
ИЭ протезированного клапана,
ИЭ у лиц с кардиостимулятором (ЭКС),
ИЭ у лиц, находящихся на программном гемодиализе.
ИЭ у наркоманов
ИЭ у лиц пожилого и старческого возраста
Современное клиническое течение ИЭ отличается преобладанием
подострых или атипичных форм болезни со стертой клинической симптоматикой. Иногда заболевание диагностируется только на стадии острой деструкции клапанов сердца или развития системных иммунопатологических процессов в виде васкулитов, гломерулонефрита и т.д.
При описании клиники ИЭ отечественные ученые (А.А.Демин, 2005) традиционно выделяют 3 патогенетические стадии болезни, отличающиеся клиническими, лабораторными и морфологическими показателями и принципами лечения:
Жалобы. Первые симптомы появляются обычно через 1– 2 недели после эпизода бактериемии. Это – лихорадка и интоксикация. При подостром эндокардите болезнь начинается с субфебрильной температуры, которая сопровождается общей слабостью, познабливанием, потливостью, быстрой утомляемостью, снижением аппетита, сердцебиением. В этот период правильный диагноз, как правило, не устанавливается. Возникшие симптомы расцениваются как вирусная инфекция, миокардит, туберкулезная интоксикация и др.
Спустя несколько недель, устанавливается гектическая или постоянная лихорадка с подъемом температуры тела до 38 – 39 о и выраженными ознобами, ночной потливостью, похуданием на 10 – 15 кг, головными болями, артралгией и миалгией. Появляются и прогрессируют сердечные жалобы: одышка при физической нагрузке, боли в области сердца, стойкая тахикардиия. Несмотря на выраженность клинических симптомов, диагноз ИЭ при отсутствии признаков сформировавшегося порока сердца может быть еще не установлен. В это время решающим моментом может стать выявление вегетаций на клапанах с помощью эхокардиографии. При развитии порока пораженного клапана быстро появляются признаки лево- или правожелудочковой недостаточности, что сопровождается характерными физикальными и инструментальными данными, делая диагноз ИЭ очевидным. При формировании порока сердца на фоне перфорации створок клапана и разрушения клапанных вегетаций, часто возникают тромбоэмболические осложнения с развитием ишемического инсульта, инфаркта селезенки, почек (при левосторонних ИЭ) и легких (при правосторонних ИЭ), что сопровождается характерными жалобами. Для грибковых ИЭ характерны тромбоэмболии в артерии конечностей с развитием микотических аневризм или некроза стопы
В более поздней иммуновоспалительной стадии появляются жалобы, свидетельствующие о развитии гломерулонефрита, геморрагического васкулита, миокардита, артрита и др.
Обьективно выявляется бледность кожных покровов с серовато-желтоватым оттенком (цвет “кофе с молоком”), что связано с характерной для ИЭ анемией, вовлечением в процесс печени и гемолизом эритроцитов. Быстро развивается похудание больных. Выявляются характерные изменения концевых фаланг пальцев в виде “барабанных палочек” и ногтей по типу “часовых стекол”, развивающиеся иногда уже через 2 – 3 месяца болезни. На коже больных (на передней поверхности грудной клетки, на конечностях) могут наблюдаться петехиальные геморрагические высыпания (безболезненные, не бледнеющие при надавливании). Иногда петехии локализуются на переходной складке конъюнктивы нижнего века– пятна Лукина или на слизистой оболочке полости рта. В центре мелких кровоизлияний в конъюнктиву и слизистые оболочки имеется характерная зона побледнения. Аналогичные по виду пятна Рота определяются на сетчатке глаза при исследовании глазного дна. На подошвах и ладонях больного могут наблюдаться безболезненные красные пятна Джейнуэя диаметром 1 – 4 мм. Возможно появление линейных геморрагий под ногтями пальцев. Характерны узелки Ослера – болезненные красноватые образования размером с горошину, располагающиеся в коже и подкожной клетчатке на ладонях и подошвах, связанные с развитием тромбоваскулитов. Выявляются положительные симптомы щипка (Гехта) и проба Румпеля–Лееде–Кончаловского, которые свидетельствуют о повышенной ломкости мелких сосудов вследствие васкулита. При проведении пробы на плечо накладывается манжета для измерения кровяного давления и в ней создается постоянное давление, равное 100 мм рт.ст., в течение 5 минут. При повышенной проницаемости сосудов или тромбоцитопатии (снижении функции тромбоцитов) ниже манжеты появляется более 10 петехий на площади, ограниченной диаметром 5 см.
При исследовании лимфатических узлов часто выявляется лимфоаденопатия.
При развитии сердечной недостаточности выявляются внешние признаки застойных явлений по большому или малому кругу кровообращения
(положение ортопное, цианоз, отеки ног, набухание шейных вен и др.).
При тромбоэмболических осложнениях также выявляются характерные внешние признаки: параличи, парезы, признаки ТЭЛА и др.
Сердечные проявления ИЭ:
При остром течении ИЭ и быстром разрушении пораженного клапана развивается острая левожелудочковая или правожелудочковая недостаточность с характерными объективными признаками. Поражение аортального клапана отмечается в 55 – 65% случаев, митрального клапана – в 15 – 40%, одновременное поражение аортального и митрального клапанов – в 13%, трехстворчатого клапана – в 1–5%, но среди наркоманов эта локализация выявляется у 50% больных.
Перкуторные и аускультативные признаки клапанных пороков при первичном ИЭ, характер пульса и АД в основном соответствуют физикальным проявлениям ревматических пороков сердца.
Является сложной диагностика ИЭ, присоединившегося к уже имеющимся врожденным или ревматическим порокам сердца. При дифференциальной диагностике наряду с анамнезом и характерными внесердечными признаками ИЭ учитывается появление новых или изменение имевшихся ранее сердечных шумов вследствие формирования новых пороков сердца.
Изменения органов брюшной полости проявляются в увеличении печени и спленомегалии (у 50% больных), связанной с генерализованной инфекцией и частыми тромбоэмболическими инфарктами селезенки.
Абсцесс фиброзного кольца клапана и его разрушение.
Сердечная недостаточность, в том числе острая при деструкции клапана.
Тромбоэмболии (у 35–65%) больных.
Абсцесс миокарда, септический инфаркт легких, селезенки, головного мозга.
Гломерулонефрит, приводящий к хронической почечной недостаточности.
1.Общий анализ крови обнаруживает лейкоцитоз со сдвигом лейкоформулы влево, увеличение СОЭ до 50–70 мм /час, нормохромную анемию, обусловленную угнетением костного мозга. Повышение СОЭ обычно сохраняется 3– 6 месяцев.
2. Биохимический анализ крови выявляет выраженную диспротеинемию за счет снижения альбуминов и увеличения содержания ?2 и ?- глобулинов, Повышается содержание фибриногена, серомукоида, появляется С-реактивный белок, положительные осадочные пробы – формоловая, сулемовая, тимоловая. У 50% больных выявляется ревматоидный фактор.
3. Посев крови на стерильность может явиться решающим в подтверждении диагноза ИЭ и выборе адекватной антибактериальной терапии. Для получения достоверных результатов забор крови должен проводиться до начала антибактериальной терапии или после кратковременной отмены антибиотиков с соблюдением всех правил асептики и антисептики путем пункции вены или артерии. В области пункции сосуда производится двукратная обработка кожи антисептиком, пальпировать вену следует в стерильных перчатках, из вены берут 5–10 мл венозной крови в 2 флакона с питательными средами и немедленно отправляют их в лабораторию.
При остром ИЭ кровь берут троекратно с интервалом 30 минут на высоте лихорадки, при подостром ИЭ троекратный забор крови проводится в течение 24 часов. Если через 2–3 суток рост флоры не получен рекомендуется произвести посев еще 2–3 раза. При положительном результате количество бактерий составляет от 1 до 200 в 1 мл крови. Определяется их чувствительность к антибиотикам.
4. Электрокардиография может выявить признаки очагового или диффузного миокардита, тромбоэмболия в коронарные артерии сопровождается ЭКГ- признаками инфаркта миокарда, тромбоэмболия в легочную артерию (ТЭЛА) проявится ЭКГ- признаками острой перегрузки правого желудочка.
5. Эхокардиография во многих случаях позволяет выявить прямые признаки ИЭ – вегетации на клапанах, если их размеры превышают 2–3 мм, оценить их форму, величину и подвижность. Выявляются также признаки разрыва сухожильных хорд, перфорации створок клапанов, формирования клапанных пороков сердца.
http://studfiles.net/preview/6010275/page:20/
Инфекционный эндокардит: симптомы и лечение

Инфекционный эндокардит – болезнь, возникающая при поражении внутренней оболочки сердца (эндокарда) инфекционным процессом. При отсутствии своевременной диагностики и адекватного лечения данная патология достаточно быстро приведет к снижению качества жизни больного, а может стать причиной и его смерти.
Причины и механизмы развития
Инфекция, приводящая к развитию заболевания, может быть вызвана стафилококками, стрептококками, энтерококками, кишечной палочкой, протеем, клебсиеллой и другими микроорганизмами. Микробы попадают на поверхность эндокарда из хронических очагов инфекции (кариес зубов, хронический тонзиллит, пиелонефрит и так далее) или при несоблюдении техники внутривенных инъекций, в том числе при наркомании. Появление бактерий в крови (бактериемия) бывает кратковременным (после удаления зуба, при чистке зубов, катетеризации мочеиспускательного канала и многих других состояниях и медицинских манипуляциях). Инфекция может поражать здоровые сердечные клапаны или измененные в результате пороков сердца.
Здоровый эндокард устойчив к влиянию микробов. Но под действием разнообразных вредных факторов происходит его микротравматизация. На поверхности микротрещин откладываются тромбоциты и фибрин, образующие «заплаты». На них и оседают болезнетворные микроорганизмы.
Формирование таких очагов на поверхности эндокарда запускает основные патогенетические механизмы болезни:
- микробы постоянно поступают в кровоток, приводя к развитию интоксикации, лихорадки, снижению массы тела, вызывая развитие анемии;
- возникают вегетации (разрастания) на самих клапанах, приводя к нарушению их функции; вегетации способствуют поражению окружающих тканей сердца;
- фрагменты микробных вегетаций распространяются по сосудам всего организма, вызывая закупорку сосудов внутренних органов и формирование в них гнойных очагов;
- образование в крови циркулирующих иммунных комплексов, состоящих из микробных антигенов и защитных антител; эти комплексы ответственны за появление гломерулонефрита, миокардита, артрита.
Клиническая картина
Признаки заболевания в начальной стадии
Начальные проявления болезни разнообразны и неспецифичны, они во многом зависят от варианта заболевания, вида возбудителя, возраста больного.
Высоковирулентная инфекция может вызвать заболевание при неповрежденных клапанах сердца с развитием первичного эндокардита. Начало болезни при этом внезапное, сопровождается высокой лихорадкой, интоксикацией. Общее состояние больного быстро ухудшается вплоть до тяжелого.
Вторичный инфекционный эндокардит (при поражении уже измененных клапанов) может развиваться постепенно. Ухудшается общее самочувствие, появляется утомляемость и слабость, снижается работоспособность. Температура тела повышается до 37 — 38?С.
В некоторых случаях болезнь проявляется тромбоэмболией легочной артерии или сосудов головного мозга с развитием инсульта. Эти явления могут быть ошибочно расценены как осложнение фибрилляции предсердий у больных с ревматическим поражением клапанов сердца.
Иногда в дебюте заболевания развивается стойкая недостаточность кровообращения.
Температурная реакция может быть разной. У части больных температура тела не повышается, у других отмечается короткий эпизод лихорадки до 40?С с последующим длительным субфебрилитетом. Более редко отмечается волнообразный вариант, при котором бывают рецидивы высокой лихорадки.
Примерно у трети больных повышение температуры тела сопровождается потрясающим ознобом, а понижение – обильным потоотделением.
Изменения внешнего вида
Во многих случаях появляется бледность кожи вследствие постепенно развивающейся анемии. При сопутствующем гепатите или гемолизе эритроцитов в результате аутоиммунных процессов возникает желтушность кожи и слизистых. Описанная ранее характерная окраска кожи «кофе с молоком» сейчас встречается редко.
Постепенно изменяется внешний вид кистей: пальцы приобретают форму барабанных палочек, а ногти — часовых стекол.
У многих больных возникает петехиальная сыпь на коже и слизистых. Она выглядит как мелкие красные пятна, бледнеющие при надавливании. Располагается сыпь чаще на передней поверхности туловища, безболезненная, не сопровождается зудом.
У части больных можно увидеть так называемый симптом Лукина-Либмана – петехиальные образования с белым центром, расположенные на конъюнктиве нижнего века. Этот признак сейчас встречается редко.
Иногда появляются так называемые узелки Ослера: болезненные образования округлой формы, располагающиеся на ладонях и стопах.
У небольшого количества больных изменяются суставы. Они отекают, подвижность в них снижается. Эти явления вызваны развитием артритов.
Поражение сердца
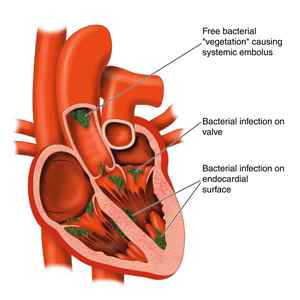
Поражение сердца является основным в клинике инфекционного эндокардита. Оно формируется в течение 2 – 3 месяцев от начала болезни. Поражаются все слои органа: эндокард, миокард, реже перикард.
Поражение эндокарда прежде всего вызывает патологию клапанов сердца. Отмечается изменение аускультативной картины: появляются шумы, патологические тоны. Постепенно возникают признаки клапанной недостаточности.При поражении аортального и митрального клапанов возникает недостаточность по малому кругу кровообращения. Она связана с застоем крови в легких и проявляется одышкой при минимальной нагрузке и в покое, в том числе в положении лежа, кровохарканьем и другими симптомами. Поражение клапанов правой половины сердца (трехстворчатого, клапана легочной артерии) приводит к развитию признаков застоя в большом круге кровообращения: увеличению печени, отекам, асциту и так далее.
Миокардит проявляется усиливающейся одышкой, нарушениями сердечного ритма, появлением тяжелой недостаточности кровообращения, плохо поддающейся медикаментозному лечению. Отмечаются такие тяжелые аритмии, как фибрилляция и трепетание предсердий, пароксизмальная желудочковая тахикардия, атриовентрикулярные блокады высокой степени и другие.
Более редко при инфекционном эндокардите возникает инфаркт миокарда. Он связан с закупоркой коронарного сосуда оторвавшимся фрагментом вегетации. Инфаркт миокарда часто имеет типичную клинику, но в некоторых случаях имеет затяжное или малосимптомное течение.
Перикардит при инфекционном эндокардите имеет чаще всего токсико-аллергическую природу, носит сухой характер, проявляется интенсивной болью в области сердца, сопровождается типичными изменениями аускультативной картины и электрокардиограммы.
Поражения других органов
Инфекционный эндокардит характеризуется полисиндромностью.
При поражении мелких сосудов возникают капилляриты, сопровождающиеся появлением петехиальной сыпи. Могут возникать артерииты и флебиты с соответствующей клиникой. Закупорка сосуда (тромбоз) приводит к инфарктам внутренних органов.
Инфаркт селезенки проявляется сильной болью в левом подреберье и поясничной области, с иррадиацией в левое плечо. Тромбоэмболия почечных сосудов сопровождается интенсивной болью в пояснице, иррадиирующей в паховую область. Возникают расстройства мочеиспускания, появляется примесь крови в моче (макрогематурия).
Тромбоэмболия легочной артерии сопровождается сильной болью в грудной клетке, одышкой, кровохарканьем. Тромбоэмболии мелких ветвей могут проявляться эпизодами усиливающейся одышки или непостоянными, но повторяющимися болями в груди. Иногда возникают абсцессы легких с соответствующей клиникой.
Тромбоэмболия мозговых сосудов сопровождается либо преходящими нарушениями мозгового кровообращения, либо тяжелыми инсультами с развитием парезов и параличей. Возможно формирование абсцесса мозга, приводящее к смертельному исходу.
В артериях формируются микотические аневризмы, связанные с воспалением стенок сосудов и их расширением. Микотическая аневризма аорты проявляется болью, нарушением кровотока в конечностях, абдоминальным синдромом. Аневризмы сосудов брыжейки сопровождаются болью в животе, кишечными кровотечениями, некрозом стенки кишечника. Аневризмы мозговых сосудов характеризуются развитием неврологической симптоматики.
Поражение почек проявляется их инфарктом или нефритом. Нефриты сопровождаются изменениями в анализе мочи. Может развиться нефротический синдром с отеками, протеинурией и артериальной гипертензией. Часто возникает почечная недостаточность, нередко определяющая прогноз заболевания.
Поражение селезенки может сопровождаться ее инфарктом с появлением острой боли в животе, а также гиперспленизмом с развитием анемии, кровоточивости, снижения иммунитета вследствие лейкопении.
Поражения печени чаще проявляются длительными гепатитами без существенного нарушения функции органа. Характерны тяжесть в правом подреберье и увеличение печени.
Поражения желудка, кишечника, поджелудочной железы бывают редко. Они проявляются в основном диспепсией (болью и нарушением пищеварения). При развитии инфаркта кишечника или острого панкреатита возникает абдоминальный синдром, требующий немедленной консультации хирурга.
Иногда возникают поражения нервной системы в виде энцефалита, менингита, абсцесса мозга. В более легких случаях больные жалуются на головные боли, нарушения сна, снижение настроения.
Диагностика
Назначается общий и биохимический анализ крови, неоднократное бактериологическое исследование с определением вида возбудителя и его чувствительности к антибиотикам.
Очень помогает в диагностике болезни ультразвуковое исследование сердца. Оно определяет пораженный клапан, уточняет степень тяжести и распространенность процесса, описывает функцию сократимости миокарда.

Чем раньше начато лечение, тем больше шансов на его успех. Проводится оно в условиях стационара, продолжается длительное время.
Основа лечения инфекционного эндокардита – антибиотикотерапия. Применяются антибиотики бактерицидного действия, вводятся они парентерально, не менее 4 – 6 недель, до получения стойкого эффекта. Используются следующие основные группы: ингибитор-защищенные пенициллины, цефалоспорины, тиенамициды, аминогликозиды, фторхинолоны, хинолоны и некоторые другие. Часто используется комбинация антибиотиков разных групп. Назначаются эти препараты с учетом чувствительности выделенного возбудителя. При грибковом и вирусном эндокардите используются соответствующие противогрибковые и противовирусные средства.
При неэффективности антибиотикотерапии рассматриваются показания для хирургического лечения. К таким показаниям относятся:
- сохранение лихорадки и продолжающееся выделение возбудителя из крови (положительная гемокультура) в течение 2 недель адекватной антибиотикотерапии;
- прогрессирующая недостаточность кровообращения при рациональной антибиотикотерапии;
- нарушение функции протеза у больных с эндокардитом протезированного клапана;
- эмболии периферических сосудов.
При развитии иммунных нарушений (миокардита, нефрита, васкулита) необходимо назначение глюкокортикостероидов
.
Применяются антикоагулянты прямого действия во всех случаях, кроме грибкового эндокардита.
При развитии недостаточности кровообращения ее лечение проводится по принятым схемам, включающим периферические вазодилататоры, диуретики, ингибиторы ангиотензинпревращающего фермента. При нарушениях ритма назначают антиаритмические препараты.
Профилактика
Первичная профилактика подразумевает санацию очагов хронических инфекций, общеукрепляющие и оздоровительные мероприятия. Специальные профилактические мероприятия проводятся у больных с повышенным риском развития инфекционного эндокардита. К ним относятся пациенты:
- с протезированными клапанами сердца;
- с врожденными и приобретенными пороками сердца;
- перенесшие ранее инфекционный эндокардит;
- с идиопатическим гипертрофическим субаортальным стенозом;
- находящиеся на хроническом гемодиализе;
- с имплантированным кардиостимулятором;
- после аорто-коронарного шунтирования;
- наркоманы.
Лицам из группы риска необходима специальная медикаментозная подготовка при проведении следующих манипуляций:
- стоматологические;
- тонзиллэктомия;
- любые вмешательства на слизистой верхних дыхательных путей;
- бронхоскопия;
- вскрытие любых гнойных очагов;
- любые лечебно-диагностические вмешательства на органах желудочно-кишечного тракта и мочеполовой системы;
- неосложненные роды, прерывание беременности, кесарево сечение.
Для профилактики используют схемы с применением пенициллинов, цефалоспоринов, макролидов.
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Эндокардит. Почему так важно лечить зубы вовремя?»
Инфекционный (бактериальный) эндокардит. Видеопрезентация.
http://doctor-cardiologist.ru/infekcionnyj-endokardit-simptomy-i-lechenie