Хроническое легочное сердце — Изменения ЭКГ при некоторых заболеваниях, синдромах и при применении ряда медикаментов — Руководство по электрокардиографии (ЭКГ) — все о здоровье сердца
Хроническое легочное сердце
Хроническое легочное сердце развивается в основном у больных хроническими неспецифическими заболеваниями легких, туберкулезом легких, легочной гипертензией любого происхождения, рецидивирующей легочной эмболией, деформацией грудной клетки и т.д. [Burchardt D., 1974]. На ЭКГ обычно имеются признаки гипертрофии или перегрузки правых отделов сердца. Часто наблюдается вертикальное расположение электрической оси сердца или отклонение ее вправо. Может выявляться электрическая ось типа SI–SII–SIII.
Наличие «Ppulmonale» является характерным признаком этого заболевания. Однако значительно чаще определяется тенденция к отклонению предсердной оси вправо. При отклонении электрической оси зубца Р вправо больше чем на +60° появляется отрицательный зубец Р в отведении aVL, поэтому отрицательный зубец РaVL – характерный симптом данного заболевания. Картина блокады правой ножки пучка Гиса также специфична для Cor pulmonale. Еще более доказательно сочетание блокады правой ножки с признаками гипертрофии правого желудочка. Электрокардиографические симптомы гипертрофии правого желудочка четко указывают на легочное сердце. Однако характерный признак ее RV1>SV1 нечасто обнаруживается у этих больных.
Чаще отмечается выраженный зубец S или уменьшение амплитуды зубца R в отведениях V5, V6. В норме RV6>SV6 в 2 раза и больше. Признаком хронического легочного сердца служит соотношение RV6/SV62. Характерным симптомом хронического легочного сердца служит также регистрация зубца S во всех грудных отведениях с V1 по V6. Этому диагнозу соответствуют снижение сегмента ST и отрицательный зубец Т в отведениях V1, V2. Нередко появляется поздний зубец R в отведении aVR. Менее четко на легочное сердце указывают снижение вольтажа зубцов ЭКГ в отведениях от конечностей и в грудных отведениях.
Изредка при легочном сердце регистрируется ЭКГ типа QS в правых грудных отведениях, которая переходит по направлению к левым грудным отведениям в rS. У отдельных больных может отмечаться отсутствие нарастания или даже регресс зубца R с V1 по V4, особенно при выраженной эмфиземе легких или при наличии плевроперикардиальных сращений. Хроническое легочное сердце сопровождается обычно артериальной гипоксемией, что находит отражение на ЭКГ: снижение сегмента ST, появление отрицательных зубцов Т во II, III, aVF, V1, V2, а у ряда больных и в левых грудных отведениях. Мерцательная аритмия при хроническом легочном сердце встречается редко.
«Руководство по электрокардиографии», В.Н.Орлов
http://www.serdechno.ru/electrocard/change/1095.html
Экг признаки хронического легочного сердца
• При хроническом легочном сердце речь идет о постепенном развитии гипертрофии ПЖ, обусловленной хроническим заболеванием легких, например эмфиземой.
• К электрокардиографическим признакам хронического легочного сердца относятся: правый тип ЭКГ, высокий зубец R в отведении V1 и глубокий зубец S в отведении V6. Возможен также правопредсердный зубец Р.
Под хроническим легочным сердцем понимают медленно прогрессирующую гипертрофию ПЖ, причиной которой часто бывает заболевание легких, например эмфизема, фиброз или туберкулез. Как и при острой ТЭЛА, при хроническом легочном сердце следует исключить первичное заболевание сердца, например поражение клапанов.
К электрокардиографическим проявлениям хронического легочного сердца относятся признаки гипертрофии миокарда, о которых говорилось в статьях, посвященных гипертрофии правого предсердия (ПП) и правого желудочка (ПЖ).
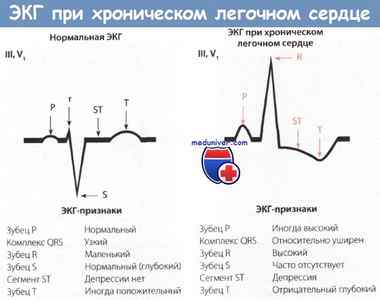
У взрослых, особенно у пожилых, обычно отмечается левый тип ЭКГ. Поэтому изменение ЭКГ, соответствующее правому типу, должно привлечь внимание врача. Часто отмечаются также признаки поворота электрической оси сердца в сагиттальной плоскости (SI—QIII-тип или SI—SII-SIII-тип). В таких случаях следует исключить хроническое легочное сердце.
Помимо указанных особенностей, при выраженной картине хронического легочного сердца регистрируются высокий зубец R или R\’ (>0,7 мВ) в правых грудных отведениях, например в отведении V1, глубокий зубец S в левых грудных отведениях, например V5 и V6. Отношение амплитуды зубцов R/S в отведении V1 часто превышает 1.
Кроме того, отмечается изолированный правопредсердный зубец Р (часто в сочетании с вышеописанными изменениями или синусовой тахикардией). В таких случаях следует заподозрить гипертрофию правого желудочка (ПЖ).
Особенности ЭКГ при хроническом легочном сердце:
• Правый тип ЭКГ, поворот в сагиттальной плоскости
• Признаки гипертрофии ПЖ (например, высокий зубец R в отведениях V1 и aVR, глубокий зубец S в отведении V6)
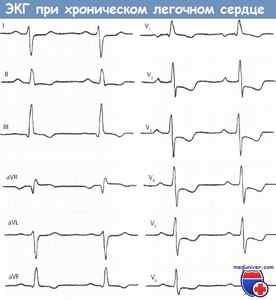
Гипертрофия правого желудочка (ПЖ) при хроническом легочном сердце.
Синусовая тахикардия (ЧСС 95 ударов в минуту). Правый тип ЭКГ, депрессия сегмента ST и отрицательный зубец Т во II и III отведениях.
Комплекс QRS не уширен, но в отведении V1 расщеплен (комплекс QRS в отведении V1 имеет вид rsR\’, что является признаком неполной блокады ПГ, III тип).
Зубец R\’ высокий (гипертрофия ПЖ). Глубокий зубец S в отведении V6. Депрессия сегмента ST и отрицательный зубец Т в отведениях V2-V6.
http://meduniver.com/Medical/cardiologia/xronicheskoe_legochnoe_serdce_na_ekg.html
Легочное сердце — Диагностика
Инструментальные исследования при легочном сердце:
Электрокардиография
ЭКГ-признаки хронического легочного сердца по Widhmky
Прямые ЭКГ-признаки (обусловлены увеличенной массой правого желудочка):
- RV1 > 7 мм;
- RV1/SV1 >1;
- RV1 +RV5 > 10.5 мм;
- время активации правого желудочка в V1 0.03-0.05\»;
- неполная блокада правой ножки пучки Гиса и поздний RV1 > 15 мм;
- признаки перегрузки правого желудочка в V1-V2;
- наличие QRV1 при исключении очагового поражения миокарда.
Косвенные ЭКГ-признаки (появляются в ранней стадии; нередко они обусловлены изменением положения сердца):
- RV5 5 мм;
- RV5/SV5 2 мм;
- отклонение электрической оси сердца вправо (а>+ 110°);
- S-тип ЭКГ;
- P/Qв avR > 1.0.
Критерии гипертрофии миокарда правого желудочка
Реорафия грудной клетки
Определить величину давления в легочной артерии можно с помощью «легочной» реограммы по формуле:
Систолическое давление в легочной артерии = 702 * ? — 52,8 (мм. рт. ст.)
Диастолическое давление в легочной артерии = 345.4 * Т — 26,7 (мм. рт. ст.)
Т — период напряжения правого желудочка; его длительность равна интервалу от зубца ? ЭКГ до начала подъема волны реограммы.
Эхокардиография при легочном сердце
Эхокардиографический метод обладает следующими возможностями при хроническом легочном сердце:
- визуализация правых отделов сердца с подтверждением их гипертрофии;
- выявление признаков легочной гипертензии;
- количественная оценка легочной гипертензии;
- определение основных параметров центральной гемодинамики.
ЭхоКГ выявляет следующие признаки гипертрофии правого желудочка:
- увеличение толщины стенки желудочка (в норме 2-3 мм, в среднем 2.4 мм);
- расширение полости правого желудочка (размер полости в пересчете на поверхность тела) (средние значения индекса правого желудочка 0.9 см/м 2 ).
Другие ЭхоКГ-признаки легочной гипертензии:
- уменьшение волны «а» при визуализации клапана легочной артерии, механизм образования которой связан с частичным открытием клапана легочной артерии во время систолы предсердий (в норме амплитуда волны «а» равна 2-7 мм). Эта амплитуда зависит от градиента диастолического давления на участке правый желудочек — легочная артерия. Амплитуда волны «а» 2 мм и менее — надежный признак легочной гипертензии;
- изменение конфигурации и уменьшение скорости диастолического спада;
- увеличение скорости открытия клапана легочной артерии и относительно легкая его выявляемость;
- W-образное движение полулуний клапана легочной артерии в систоле;
- увеличение диаметра правой ветви легочной артерии (более 17.9 мм).
Рентгенография грудной клетки
Рентгенологическими признаками хронического легочного сердца являются:
- увеличение правого желудочка и предсердия;
- выбухание конуса и ствола легочной артерии;
- значительное расширение прикорневых сосудов при обедненном периферическом сосудистом рисунке;
- «обрубленность» корней легких;
- увеличение диаметра нисходящей ветви легочной артерии (определяется на компьютерной томограмме — 19 мм и больше);
- увеличение индекса Мура — процентного отношения поперечника дуги легочной артерии к половине диаметра грудной клетки; последний определяется по рентгенограмме в передне-задней проекции на уровне правого купола диафрагмы. При легочной гипертензии индекс увеличивается.
В норме индекс Мура в возрасте 16-18 лет = 28 ± 1.8%; 19-21 год = 28.5 ±2.1%; 22-50 лет = 30 ±0.8%.
- увеличение расстояния между ветвями легочной артерии (в норме оно равно 7-10.5 см).
Радионуклидная вентрикулография при легочном сердце
Радионуклидная вентрикулография позволяет визуально обследовать камеры сердца и магистральные сосуды. Исследование выполняется на сцинтилляционной гамма-камере с помощью 99mТс. В пользу легочной гипертензии говорит снижение фракции выброса правого желудочка, особенно в пробе с физической нагрузкой.
Исследование функции внешнего дыхания при легочном сердце
Обнаруживаются изменения, обусловленные основным заболеванием; хронический обструктивный бронхит приводит к развитию обструктивной дыхательной недостаточности (
http://m.ilive.com.ua/health/legochnoe-serdce-diagnostika_87434i15943.html
Хроническое легочное сердце — классификация, диагностика, патогенез
Согласно определению Комитета экспертов ВОЗ, лёгочное сердце — это гипертрофия или сочетание гипертрофии с дилатацией правого желудочка, возникающие на почве заболеваний, поражающих структуру или функцию лёгких или то и другое одновременно и не связанных с первичной недостаточностью левых отделов сердца, например, при приобретённых или врождённых пороках сердца.
К гипертрофии правого желудочка с последующим истощением его энергетических возможностей приводит в основном легочная гипертензия (ЛГ) и связанное с ней возрастание сосудистого сопротивления.
Без легочной гипертензии нет хронического легочного сердца (ХЛС).
В связи с этим Европейское общество по клинической физиологии дыхания включило наличие ЛГ в само определение ХЛС.
Кроме того, при хроническом легочном сердце довольно рано вовлекается в процесс левый желудочек с развитием его дисфункции. Это связано с гипоксемией, инфекционно-токсическими влияниями и механическими факторами (сдавление левого желудочка дилатированным правым, парадоксальным движением межжелудочковой перегородки и её выпячиванием в полость левого желудочка, что затрудняет его наполнение). В связи с этим имеется тенденция включить дисфункцию обоих желудочков в определение ХЛС.
В нашей стране широко используется классификация лёгочного сердца, предложенная ещё в 1964 г. известным терапевтом и клиническим фармакологом академиком Б.Е. Вотчалом (табл.).
В практике врача наиболее часто встречается хроническое легочное сердце. Причинами ХЛС в 80 % являются заболевания бронхолегочного аппарата: хроническая обструктивная болезнь легких (ХОБЛ), фиброзирующие альвеолиты, гранулематозы (саркоидоз, диссеминированный туберкулёз лёгких и др.), системная склеродермия. На втором месте в качестве причины хронического легочного сердца стоят поражения торакодиафрагмального аппарата: деформации грудной клетки (кифозы, сколиозы), ожирение (Пиквикский синдром), обширные плевральные шварты, миастения.
Несколько меньшее значение имеют заболевания с первичным поражением лёгочных сосудов: первичная лёгочная гипертензия (болезнь Аэрза), узелковый полиартериит и другие системные васкулиты, повторные тромбоэмболии в мелких ветвях лёгочной артерии.
Таблица. Классификация легочного сердца (Б.Е. Вотчал, 1964)
I. Острое легочное сердце: развитие в течение нескольких часов, дней
II. Подострое легочное сердце: развивается в течение нескольких недель, месяцев
III. Хроническое легочное сердце: развитие в течение ряда лет
По состоянию кровообращения различают:
1) компенсированное
2) декомпенсированное хроническое легочное сердце.
Диагностика компенсированного хронического легочного сердца
Диагностика компенсированного ХЛС — это выявление гипертрофии и дилатации правого желудочка,а также ЛГ при перечисленных выше заболеваниях.
Клинические признаки гипертрофии правого желудочка: разлитой сердечный толчок, определяемый в области абсолютной сердечной тупости или в подложечной области (не путать с передаточной пульсацией аорты). Эпигастральная пульсация является менее достоверным признаком, поскольку может наблюдаться при эмфиземе лёгких и без гипертрофии правого желудочка за счёт смещения сердца вниз.
Клиническими и рентгенологическими методами выявить гипертрофию удаётся далеко не во всех случаях. Это связано со смещением сердца вниз в связи с эмфиземой («висячее» сердце) и поворотом сердца по часовой стрелке, вследствие чего правый желудочек смещается влево и может занять место левого.
Поэтому перкуторное и рентгенологическое увеличение сердца вправо связано не с гипертрофией правого желудочка, а обусловлено дилатацией правого предсердия и свидетельствует уже о декомпенсации ХЛС. Выявить гипертрофию правого желудочка при рентгенологическом исследовании иногда удаётся в первом косом и боковом положениях в виде дугообразного выпячивания в переднее средостение.
Электрокардиографические признаки гипертрофии правого желудочка делятся на прямые и косвенные. Прямые признаки условно обозначаются как R-тип или S-тип гипертрофии правого желудочка. Первый проявляется высоким зубцом R в V1 и V2, второй — резким снижением зубца R и глубокими зубцами S в V5 и V6.
Часто наблюдается комбинация признаков обоих типов. Наряду с этим отмечаются смещение SТ ниже изолинии в V1, V2 и появление зубца Q в этих отведениях, сдвиг переходной зоны влево, полная или неполная блокада правой ножки пучка Гиса. К косвенным признакам относится, в частности, увеличение амплитуды зубца Р в отведениях II, III и аVF (P-pulmonale), который указывает на гипертрофию правого предсердия.
Необходимо отметить довольно низкую информативность эмиссионной компьютерной томографии (ЭКГ) при хроническом легочном сердце, что связано с отмеченными выше позиционными изменениями сердца, а также с тем, что гипертрофия правого желудочка развивается на фоне длительной гипоксии, вследствие чего не может достигнуть значительных размеров. Даже при декомпенсации ХЛС частота выявления гипертрофии правого желудочка этим методом не превышает 50-60 %. Ещё ниже информативность рентгенологического метода исследования.
Основное значение для выявления лёгочного сердца в настоящее время имеет эхокардиография (в М-режиме, двухмерная и допплерэхокардиография в импульсном и непрерывном волновом режиме). Важнейшими ЭхоКГ-признаками лёгочного сердца являются гипертрофия правого желудочка (толщина его передней стенки превышает 0,5 см), дилатация правых отделов сердца, парадоксальное движение межжелудочковой перегородки в диастоле в сторону левого желудочка, увеличение трикуспидальной регургитации. Преимущество допплерэхокардиографии при ХЛС заключается в возможности одновременного определения давления в лёгочной артерии.
Патогенез декомпенсации хронического легочного сердца
Считается, что основное значение в развитии декомпенсации хронического легочного сердца имеет прогрессирующая дистрофия гипертрофированного миокарда. Однако у больных ХЛС часто нет соответствия между степенью ЛГ, от которой в основном зависят гипертрофия и дистрофия миокарда, и выраженностью правожелудочковой недостаточности. Поэтому в развитии и прогрессировании сердечной недостаточности (СН) при хроническом легочном сердце придаётся значение и другим факторам.
Среди них основное значение имеют:
1. Отмеченное ранее повышение активности ренини-ангиотензин-альдостероновой системы (РАСС).
2. Гипоксия в сочетании с воспалительной интоксикацией. При диссеминированных заболеваниях легких (ДЗЛ) накапливаются провоспалительные цитокины, которые оказывают прямое повреждающее действие на кардиомиоциты. Установлена чёткая взаимосвязь между повышением уровня провоспалительных цитокинов (фактора некроза опухоли, интерлейкина-6) и выраженностью гипоксии, эндогенной интоксикации и активности воспаления.
3. В последние годы появились данные о том, что за счёт нарушения иммунных механизмов у больных ДЗЛ развивается сенсибилизация к сердечному антигену, что приводит к аутоиммунному поражению миокарда.
Диагностика декомпенсированного хронического легочного сердца
Для оценки выраженной сердечной недостаточности при ХЛС может быть использована классификация недостаточности кровообращения (НК), предложенная Н.Д. Стражеско и В.Х. Василенко. Однако её применение в этих случаях имеет некоторые особенности. Как известно, НК I стадии по этой классификации характеризуется в основном одышкой при физической нагрузке.
У больных ХОБЛ и другими ДЗЛ декомпенсация легочного сердца развивается на фоне выраженной лёгочной недостаточности, проявляющейся, в частности, одышкой и цианозом. Это не даёт возможности по клиническим данным установить при ХЛС НК I стадии. Возможность использования для этой цели фазового анализа сердечного цикла подлежит ещё дальнейшему изучению.
Второй особенностью использования классификации Н.Д. Стражеско и В.Х. Василенко является трудность (часто невозможность) разграничения при декомпенсированном хроническом легочном сердце НК IIА и IIБ стадий. НК II стадии, по данной классификации, характеризуется сохранением НК в покое: при IIА стадии — в одном, при IIБ — в обоих кругах кровообращения. При ДЗЛ декомпенсация длительное время проявляется только правожелудочковой недостаточностью, а одышка в покое, которая при сердечных заболеваниях свидетельствует преимущественно о застое в малом круге кровообращения, здесь связана прежде всего с лёгочной недостаточностью.
Таким образом, при декомпенсированном ХЛС рекомендуется выделять только II и III стадии.
При НК II стадии появляются следующие признаки:
1. Постоянная набухлость шейных вен. Этому предшествует в течение длительного времени изменение наполнения шейных вен в зависимости от фаз дыхания (набухание на выдохе и спадение на вдохе). Такая «игра» вен связана с колебаниями внутригрудного давления и не указывает на декомпенсацию правого желудочка.
2. Увеличение печени. Небольшое (на 1-2 см) увеличение печени может быть связано со смещением органа вниз из-за низкого стояния диафрагмы. Убедительным признаком декомпенсации является более значительное увеличение размеров печени, особенно левой доли, наличие хотя бы небольшой болезненности при пальпации, уменьшение размеров печени после лечения кардиотоническими средствами.
3. Периферические отёки. Однако необходимо иметь в виду возможность развития пастозности голеней, иногда значительной, не за счёт сердечной декомпенсации, а в связи с дыхательной недостаточностью и гиперкапнией (по-видимому, за счёт влияния на минералокортикоидную функцию надпочечников).
4. «Холодный» цианоз (конечности холодные), что свидетельствует о его застойном происхождении. При лёгочной недостаточности цианоз «тёплый», что указывает на его гипоксемическую природу. Однако застойный цианоз «наслаивается» на гипоксемический, причём последний длительное время преобладает. Поэтому у многих больных с декомпенсацией ХЛС II стадии цианоз сохраняется ещё тёплым. «Холодный» цианоз более характерен для НК III стадии.
При декомпенсации ХЛС имеются некоторые особенности проявлений одышки. К ним относится отсутствие или слабая выраженность ортопноэ, которое, как правило, наблюдается только при наличии асцита.
Диагностика НК III стадии основана на общеизвестных признаках (развитие застойного цирроза печени, распространённых и рефрактерных к лечению отёков, в том числе полостных, дистрофических изменений во внутренних органах и т.д.).
Как уже отмечалось, симптомы декомпенсации ХЛС наслаиваются на появившееся раньше проявление лёгочной недостаточности. Поэтому в осложнении основного заболевания, например ХОБЛ, необходимо указать степень ЛН и стадию сердечной недостаточности. Например, после формулировки основного заболевания (ХОБЛ) в качестве осложнения отмечают ЛН III степени, легочная гипертензия III степени, декомпенсированное хроническое лёгочное сердце, НК II стадии.
Для выражения функциональных нарушений аппарата внешнего дыхания и сердца у больных ДЗЛ можно пользоваться термином «лёгочно-сердечная недостаточность» (ЛСН) и выражать ее в виде дроби: в числителе — степень легочной, в знаменателе — степень сердечной недостаточности. В таком случае осложнение формулируется так: хроническое легочное сердце, легочно-сердечная недостаточность III/II степени.
Необходимо подчеркнуть, что степени легочной и сердечной недостаточности обычно не совпадают: чаще степень легочной недостаточности более высокая, чем степень сердечной. Поэтому строго обязательно раздельное указание степени легочной и сердечной недостаточности.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
Экг признаки хронического легочного сердца
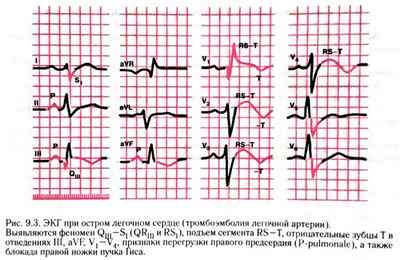
Острое легочное сердце — это клиническая ситуация, которая возникает при резком повышении давления в легочной артерии и значительном увеличении нагрузки на правые отделы сердца.
Механизмы:
Значительное преобладание электрической активности ПЖ и правой половины МЖП, ведущее к резкому изменению пространственного расположения моментных векторов деполяризации желудочков, напоминающее таковое при гипертрофии ПЖ.
Причины:
Тромбоэмболия легочной артерии, тяжелый приступ бронхиальной астмы, спонтанный пневмоторакс, массивная пневмония и др.
ЭКГ-признаки:
- 1) внезапное углубление зубцов q III и SI , (признак q III — SI );
- 2) подъем сегмента RS — T в отведениях III , aVF , V 1 и V 2 и дискордантное снижение сегмента RS — T в отведениях I , aVL , V 5 и V 6;
- 3) появление отрицательных Т в отведениях III, aVF, V1 и V 2;
- 4) полная или неполная блокада правой ножки пучка Гиса;
- 5) появление признаков острой перегрузки правого предсердия ( P — pulmonale ) в отведениях III, II и aVF;
- 6) быстрая положительная динамика указанных изменений при улучшении состояния больного.
Экг признаки хронического легочного сердца
При хроническом легочном сердце с переходом зубца r из отведения V1 в V3 регистрация низкого отведения V3 может помочь определить наличие сочетанного инфаркта миокарда.
ЭКГ признаки, вызванные эмфиземой легких, следует отличать от тех, что указывают на истинную перегрузку правых отделов сердца, подтверждающую легочное сердце.
ЭКГ критерии, обусловленные возникновением эмфиземы легких, перечислены ниже:
а) низкий вольтаж комплекса QRS во фронтальной плоскости;
б) декстроротация;
в) смещение электрических сил в основном назад;
г) ось Р направлена вправо более чем на +60°;
д) высокий вольтаж зубца Р в отведении V1;
е) регистрация комплексов QS в правых прекардиальных отведениях.
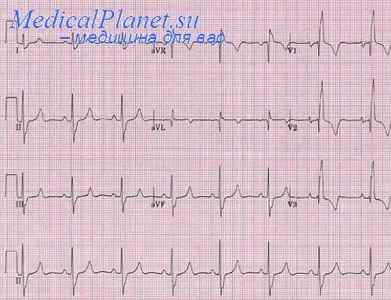
ЭКГ признаками, характерными для легочного сердца, являются в основном те, что связаны с увеличением правых отделов. Однако эти изменения возникают на поздних стадиях заболевания. Было показано с помощью радионуклидных методов, что у больных с легочным сердцем имеется увеличение правого желудочка, даже если ЭКГ является нормальной. Было высказано предположение, что при кислородном насыщении артерий менее 85% и при среднем давлении в легочной артерии более .25 мм рт. ст. возникновение одного или нескольких следующих критериев указывает на легочное сердце.
а) отклонение оси QRS более чем на 30° вправо по сравнению с ранее наблюдавшимся положением;
б) отрицательные, двухфазные или сглаженные зубцы Т в правых прекардиальных отведениях;
в) депрессия сегмента ST в отведении II, III и aVF;
г) картина блокады правой ножки пучка Гиса.
Эмболия легочной артерии и инфекционный эндокардит на ЭКГ
ЭКГ изменения наблюдаются более чем у 85% больных с эмболией легочной артерии, но во многих случаях изменения являются неспецифическими и транзиторными. Самыми характерными изменениями считаются инверсия зубца Т в правых прекардиальных отведениях (40%), депрессия сегмента ST (33%), декстроротация (36%), блокада правой ножки пучка Гиса (16%), типичный вариант McGinn — White (SI,QIII, отрицательный Т), (11%) и псевдоинфаркт (11%). В частности, при массивной или субмассивной эмболии обычно наблюдается синусовая тахикардия. В нескольких случаях определялись явные признаки увеличения правого желудочка и Р pulmonale. Хотя нет тесной взаимосвязи между ЭКГ данными и степенью обструкции (массивная или субмассивная эмболия легочной артерии), ЭКГ изменения возникают чаще и являются характерными для массивной эмболии легочной артерии у больных с ранее возникшими заболеваниями сердечнососудистой системы. Наконец, следует помнить, что нормальная ЭКГ не исключает возможности эмболии легочной артерии.
Не существует ЭКГ критериев диагностики этого заболевания, но ЭКГ помогает обнаружить ранее возникшее заболевание сердца (врожденный порок сердца, пролабирование двухстворчатого клапана или другие клапанные пороки, гипертрофическая кардиомиопатия н т. д.) и в некоторых редких случаях выявить осложнения (желудочковая блокада вследствие возникновения питрамуральных абсцессов, инфаркт миокарда в результате септической эмболии коронарной артерии и т. д.).
http://medicalplanet.su/cardiology/364.html
Хроническое легочное сердце: причины, симптомы, лечение и др.
Легочное сердце — это симптомокомплекс, который выявляется в утолщении и расширении правых отделов сердца с развитием явлений сердечной недостаточности из-за повышения давления в малом круге кровообращения, которое вызвано патологией дыхательной системы.
Выделяют три формы легочного сердца: бронхиальная, торакодиафрагмальную и васкулярную. По течению заболевания, выделяют три формы легочного сердца: острую (начало), подострую (через несколько недель или месяцев), хроническую (хроническое легочное сердце, через несколько лет).
Легочное сердце причины.
Острое легочное сердце возникает из-за поражения сосудов (тромбоэмболии легочных артерий или ее ветвей, пневмомедиастинума), бронхолегочных заболеваний (тяжелого приступообразного течения бронхиальной астмы с развитием астматического статуса, обширных пневмоний).
Подострое легочное сердце возникает через несколько недель или месяцев из-за поражений сосудов (повторяющихся микроэмболий некрупных ветвей легочной артерии, легочных васкулитов, первичной легочной гипертензии), бронхолегочных заболеваний (диффузного фиброзирующего альвеолита, онкологических процессов, тяжелого течения бронхиальной астмы).

Хроническое легочное сердце возникает через несколько лет из-за поражений сосудов (первичной легочной гипертензии, артериита, рецидивирующей эмболии, удаления части или всего легкого). Хроническое легочное сердце может также возникнуть из-за бронхолегочных заболеваний (обструктивных заболеваний бронхов, рестриктивных процессов, фиброзов и гранулематозов, кистозных образований), торакодиафрагмальных патологий.
Легочное сердце симптомы.
Острое легочное сердце характеризуется тяжелым состоянием пациента, возбужденностью и испуганостью пациента, внезапными болями за грудиной, резкой одышкой, снижением артериального давления, набуханием шейных вен, нарастающей частотой сердцебиений, прогрессирующим увеличением печени.
«Подострое легочное сердце сопровождается одышкой, ощущением сердцебиения, не продолжительным обмороком, кашлем, кровохарканьем».
Хроническое легочное сердце характеризуется одышкой, которая усиливается при физических нагрузках, быстрой утомляемостью, ощущением сердцебиения, отеками на ногах, увеличением живота, посинением кожных покровов.
А также хроническое легочное сердце сопровождается набуханием и пульсацией шейных вен, загрудинными болями, болями в области печени, головными болями, головокружением, кашлем, кровохарканьем, обмороками.
Легочное сердце диагностика.
Для начала врач выслушивает и анализирует жалобы пациента, далее анализирует данные объективного обследования (на сколько, увеличился размер поперечного сердца, на сколько, расширились границы сердца вправо от грудины, характер специфических шумов при прослушивании сердца, болезненность в области правого подреберья и др.), а также наличия в прошлом бронхолегочного заболевания.
Дополнительно проводятся лабораторно0инструментальное обследование. Который состоит из общего анализа крови (увеличения числа эритроцитов в крови, повышенный гемоглобин, замедленное СОЭ, повышенная свертываемость крови), общего анализа мочи.
Биохимического анализа крови (содержание общего белка, белковые фракции, сиалковые кислоты, фибриноген, серомукоид), иммуноферментного метода (повышенное содержание D-димера в плазме крови при тромбоэмболии 1 легочных артерий.
ЭКГ 2 (признаки перегрузки и увеличения массы правого предсердия и правого желудочка), ЭхоКГ 3 (визуальное определение расширения правого предсердия и правого желудочка сердца, выявление признаков увеличения давления в легочной артерии, определение количественно степени легочной гипертензии, оценивание состояния центральной гемодинамики).
Рентгеноскопии сердца и легких (увеличение правого предсердия и желудочка, увеличение расстояния между ветвями легочной артерии, увеличение размеров нисходящей ветви легочной артерии), спирографии (диагностика проявлений основного заболевания, которое вызвало легочное сердце).
Легочное сердце лечение.
Общими мероприятиями при лечении легочного сердца есть избегание физических нагрузок и избегание подъема на высоту.

Общетарапическими мероприятиями есть лечение заболевания, которое способствовало развитию заболеванию легочным сердцем, антикогулянты, кислородотерапия.
Лечение сердечной недостаточности состоит из мочегонных препаратов, сердечной глюкозиды, ингибаторов АПФ.
Лечение легочной гипертензии состоит из антогонистов кальция, простаноидов, ингибаторов рецепторов к эндотелину, ингибаторов фосфодиэстеразы-5, оксида азота.
Профилактика легочного сердца.
Профилактика одинакова для всех видов заболевания будь-то хроническое легочное сердце или будь-то острое.
Первичная профилактика легочного сердца состоит из раннего и своевременного выявления, и активного лечения патологий, которые приводят к развитию легочного сердца, таких как болезни легких и бронхов, легочные артерии, патологии грудной клетки.
Словарик от «SerdcePlus».
Поделись статьей — это увеличивает уровень гормона счастья в крови ?
http://serdceplus.com/hronicheskoe-legochnoe-serdtse/
Хроническое легочное сердце: причины, симптомы и лечение
Под понятием «хроническое легочное сердце» объединяется ряд состояний, при которых в течение нескольких лет формируется легочная артериальная гипертензии и правожелудочковая недостаточность. Данное состояние существенно отягощает течение многих хронических бронхолегочных и кардиологических патологий и может приводить больного к инвалидизации и летальному исходу.
Причины, классификация и механизм развития
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.

По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов. Васкулярные формы легочного сердца сопровождаются нарушением кровотока, спровоцированного закупориванием легочных сосудов эмболами и воспалительным или опухолевым инфильтрированием сосудистых стенок.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
В стадии компенсации хроническое легочное сердце сопровождается выраженными симптомами основного заболевания и первыми признаками гиперфункции и гипертрофии правых отделов сердца.
В стадии декомпенсации легочного сердца у больных появляются такие жалобы:
- одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха и попытках лечь;
- цианоз;
- боли в области сердца, которые возникают на фоне физической нагрузки и не купируются приемом Нитроглицерина;
- резкое снижение толерантности к физическим нагрузкам;
- тяжесть в ногах;
- отеки на ногах, усиливающиеся к вечеру;
- набухание шейных вен.
При прогрессировании хронического легочного сердца у больного развивается стадия декомпенсации, и появляются абдоминальные расстройства:
- сильные боли в области желудка и в правом подреберье;
- метеоризм;
- тошнота;
- рвота;
- формирование асцита;
- уменьшение количества мочи.
При выслушивании, перкуссии и пальпации сердца определяется:
- глухость тонов;
- гипертрофия правого желудочка;
- дилатация правого желудочка;
- выраженная пульсация слева от грудины и в эпигастральной области;
- акцент II тона в области легочной артерии;
- диастолический шум после II тона;
- патологический III тон;
- правожелудочковый IV тон.
При тяжелой дыхательной недостаточности у больного могут появляться различные церебральные расстройства, которые могут проявляться повышенной нервной возбудимостью (психоэмоциональное возбуждение вплоть до агрессивности или психоза) или подавленностью, нарушениями сна, вялостью, головокружениями и интенсивными головными болями. В некоторых случаях данные нарушения могут завершаться эпизодами судорог и обмороками.
Тяжелые формы декомпенсированного легочного сердца могут протекать по коллаптоидному варианту:
- тахикардия;
- головокружение;
- резкое снижение артериального давления;
- холодный пот.
Диагностика
Больные с подозрением на хроническое легочное сердце должны получить консультацию у пульмонолога и кардиолога и пройти такие виды лабораторной и инструментальной диагностики:
- клинический анализ крови;
- ЭКГ;
- рентгенография;
- ЭХО-кардиография;
- легочная ангиография;
- катетеризация правых отделов сердца;
- спирография;
- спирометрия;
- тесты на диффузную способность легких;
- пневмотахиграфия и др.
Основные цели при лечении больных с хроническим легочным сердцем направлены на устранение правожелудочковой недостаточности и легочной гипертензии. Также оказывается активное воздействие на основное заболевание бронхолегочной системы, которое повлекло за собой развитие данной патологии.
Для коррекции легочной артериальной гипоксемии применяются:
- бронхолитические средства (Беротек, Вентолин, Серевент, Теопек);
- ингаляции кислородом;
- антибиотики.
Эти методы лечения способствуют уменьшению гиперкапнии, ацидоза, артериальной гипоксемии и снижению артериального давления.
Для коррекции сопротивления легочных сосудов и снижения нагрузки на правые отделы сердца применяются:
- антагонисты калия (Дилтиазем, Нифедипин, Лаципил, Ломир);
- ингибиторы АПФ (Каптоприл, Квинаприл, Эналаприл, Раимприл);
- нитраты (Изосорбид динитрат, Изосорбид-5-мононитрат, Монолонг, Оликард);
- альфа1-адреноблокаторы (Ревокарин, Дальфаз, Фокусин, Заксон, Корнам).
Применение этих препаратов на фоне коррекции легочной артериальной гипоксемии проводится под постоянным контролем функционального состояния легких, показателей артериального давления, пульса и давления в легочных артериях.
Также в комплекс терапии хронического легочного сердца могут включаться препараты для коррекции агрегации тромбоцитов и геморрагических нарушений:
- низкомолекулярные гепарины (Фраксипарин, Аксапаин);
- периферические вазодилататоры (Вазонит, Трентал, Пентоксифиллин-Акри).
При декомпенсированном хроническом легочном сердце и правожелудочковой недостаточности больному может рекомендоваться прием сердечных гликозидов (Строфантин К, Дигоксин, Коргликон), петлевых и калийсберегающих диуретиков (Торасемид, Лазикс, Пиретанид, Спиронолактон, Альдактон, Амилорид).
Прогноз успешности лечения хронического легочного сердца в большинстве случаев зависит от степени тяжести основного заболевания.
При наступлении стадии декомпенсации пациентам требуется решать вопрос о присвоении группы инвалидности и рациональном трудоустройстве. Наиболее тяжело поддаются лечению больные с повторными тромбоэмболиями легочных артерий и первичной легочной гипертензией: при декомпенсированном легочном сердце, сопровождающемся нарастающей правожелудочковой недостаточностью, продолжительность их жизни составляет от 2,5 до 5 лет.
http://doctor-cardiologist.ru/xronicheskoe-legochnoe-serdce-prichiny-simptomy-i-lechenie
Острое легочное сердце
Острое легочное сердце развивается при резком повышении давления в малом круге кровообращения, что ведет к перегрузке и дилатации правого желудочка и предсердия. Чаще всего развитие острого легочного сердца обусловлено тромбоэмболией ветвей легочной артерии, тяжелым астматическим состоянием, отеком легких, пневмотораксом, массивной пневмонией и другими поражениями легких.
У многих больных острое легочное сердце проявляется на ЭКГ изменениями комплекса QRS, характерными для поворота сердца вокруг продольной оси по часовой стрелке, т. е. в отведении I появляется или углубляется зубец S, а в отведении III появляется зубец Q (так называемый синдром SIQIII). Весьма типично смещение переходной зоны влево, к V5 или V6, нередко развивается неполная, а иногда и полная блокада правой ножки.
В некоторых случаях отмечаются небольшой подъем сегмента ST и инверсия зубца Т в III отведении, а также депрессия сегмента ST в I и грудных отведениях. Зубец Q подъем сегмента ST и инверсия зубца Т в III отведении могут имитировать картину заднедиафрагмального инфаркта миокарда, в отличие от которого при остром легочном сердце обычно не выявляется аналогичных изменений в отведениях II и aVF.
При остром легочном сердце есть признаки перегрузки правого предсердия в виде увеличения амплитуды зубца Р в отведениях II, III и aVF. В некоторых случаях возникает мерцательная аритмия.
Все перечисленные изменения ЭКГ, возникающие при остром легочном сердце, как правило, преходящие, они исчезают через несколько суток.
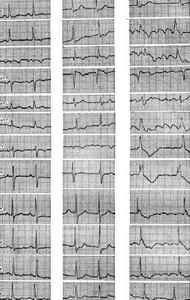
Примером электрокардиографической динамики при остром легочном сердце могут служить представленные на рисунке ЭКГ больной Б., 66 лет, с диагнозом: гипертоническая болезнь II–III стадии, острое нарушение мозгового кровообращения, тромбоэмболия ветвей легочной артерии, ишемическая болезнь сердца, атеросклеротический кардиосклероз.
На исходной ЭКГ можно видеть синусовый ритм, горизонтальное положение вектора Р, умеренно выраженные признаки диффузных изменений миокарда левого желудочка.
На ЭКГ сделанной через два дня, зарегистрированной в день развития тромбоэмболии ветвей легочной артерии, появились признаки острой перегрузки правого желудочка: желудочковый комплекс в отведении III принял форму qR, а в отведениях I и aVL–RS, в отведениях V3 — V5 углубился зубец S, увеличилось время внутреннего отклонения и исчез зубец S в отведении V1. Отмечалась также депрессия сегмента ST в отведениях I, V3 — V6, появилась мерцательная аритмия.
На ЭКГ сделанной через четыре дня, на фоне мерцательной брадиаритмии зарегистрировано развитие полной блокады правой ножки. Больная умерла при явлениях прогрессирующей легочной и сердечной недостаточности. При патологоанатомическом исследовании обнаружена массивная тромбоэмболия средних ветвей легочной артерии.
«Практическая электрокардиография», В.Л.Дощицин
http://www.medkursor.ru/biblioteka/electrocardiography/syndroms/7205.html
Легочное сердце
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки. К клиническим проявлениям острого легочного сердца относятся одышка, загрудинные боли, наростание кожного цианоза и тахикардии, психомоторное возбуждение, гепатомегалия. Обследование выявляет увеличение границ сердца вправо, ритм галопа, патологическую пульсацию, признаки перегрузки правых отделов сердца на ЭКГ. Дополнительно проводят рентгенографию органов грудной клетки, УЗИ сердца, исследование ФВД, анализ газового состава крови.
Легочное сердце
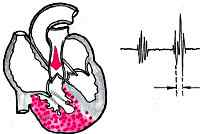
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки.
Острая форма легочного сердца развивается быстро, за несколько минут, часов или дней; хроническая – на протяжении нескольких месяцев или лет. Почти у 3% больных хроническими бронхолегочными заболеваниями постепенно развивается легочное сердце. Легочное сердце значительно отягощает течение кардиопатологий, занимая 4-е место среди причин летальности при сердечно-сосудистых заболеваниях.
Причины развития легочного сердца
Бронхолегочная форма легочного сердца развивается при первичных поражениях бронхов и легких в результате хронического обструктивного бронхита, бронхиальной астмы, бронхиолита, эмфиземы легких, диффузного пневмосклероза различного генеза, поликистоза легких, бронхоэктазов, туберкулеза, саркоидоза, пневмокониоза, синдрома Хаммена — Рича и др. Эту форму могут вызывать около 70 бронхолегочных заболеваний, способствующих формированию легочного сердца в 80% случаев.
Возникновению торакодиафрагмальной формы легочного сердца способствуют первичные поражения грудной клетки, диафрагмы, ограничение их подвижности, значительно нарушающие вентиляцию и гемодинамику в легких. В их число входят заболевания, деформирующие грудную клетку (кифосколиозы, болезнь Бехтерева и др.), нервно-мышечные болезни (полиомиелит), патологии плевры, диафрагмы (после торакопластики, при пневмосклерозе, парезе диафрагмы, синдроме Пиквика при ожирении и т. п.).
Васкулярная форма легочного сердца развивается при первичных поражениях легочных сосудов: первичной легочной гипертензии, легочных васкулитах, тромбоэмболии ветвей легочной артерии (ТЭЛА), сдавлении легочного ствола аневризмой аорты, атеросклерозе легочной артерии, опухолями средостения.
Основными причинами острого легочного сердца являются массивная ТЭЛА, тяжелые приступы бронхиальной астмы, клапанный пневмоторакс, острая пневмония. Легочное сердце подострого течения развивается при повторных ТЭЛА, раковом лимфангоите легких, в случаях хронической гиповентиляции, связанных с полиомиелитом, ботулизмом, миастенией.
Механизм развития легочного сердца
Ведущее значение в развитии легочного сердца имеет артериальная легочная гипертензия. На начальной стадии она также связана с рефлекторным увеличением сердечного выброса в ответ на усиление дыхательной функции и возникающую при дыхательной недостаточности гипоксию тканей. При васкулярной форме легочного сердца сопротивление кровотоку в артериях малого круга кровообращения увеличивается в основном за счет органического сужения просвета легочных сосудов при закупорке их эмболами (в случае тромбоэмболии), при воспалительной или опухолевой инфильтрации стенок, заращении их просвета (в случае системных васкулитов). При бронхолегочной и торакодиафрагмальной формах легочного сердца сужение просвета легочных сосудов происходит за счет их микротромбоза, заращения соединительной тканью или сдавления в зонах воспаления, опухолевого процесса или склерозирования, а также при ослаблении способности легких к растяжению и спадении сосудов в измененных сегментах легких. Но в большинстве случаев ведущую роль играют функциональные механизмы развития легочной артериальной гипертензии, которые связаны с нарушениями дыхательной функции, вентиляции легких и гипоксией.
Артериальная гипертензия малого круга кровообращения приводит к перегрузке правых отделов сердца. По мере развития заболевания происходит сдвиг кислотно-щелочного равновесия, который первоначально может быть компенсированным, но в дальнейшем может произойти декомпенсация нарушений. При легочном сердце наблюдается увеличение размеров правого желудочка и гипертрофия мышечной оболочки крупных сосудов малого круга кровообращения, сужения их просвета с дальнейшим склерозированием. Мелкие сосуды нередко поражаются множественными тромбами. Постепенно в сердечной мышце развивается дистрофия и некротические процессы.
Классификация легочного сердца
По скорости нарастания клинических проявлений различают несколько вариантов течения легочного сердца: острое (развивается за несколько часов или дней), подострое (развивается на протяжении недель и месяцев) и хроническое (возникает постепенно, в течение ряда месяцев или лет на фоне длительной дыхательной недостаточности).
Процесс формирования хронического легочного сердца проходит следующие стадии:
- доклиническую – проявляется транзиторной пульмонарной гипертензией и признаками напряженной работы правого желудочка; выявляются только при инструментальном исследовании;
- компенсированную – характеризуется гипертрофией правого желудочка и стабильной пульмонарной гипертензией без явлений недостаточности кровообращения;
- декомпенсированную (сердечно-легочная недостаточность) — появляются симптомы недостаточности правого желудочка.
Выделяют три этиологические формы легочного сердца: бронхолегочную, торакодиафрагмальную и васкулярную.
По признаку компенсации хроническое легочное сердце может быть компенсированным или декомпенсированным.
Симптомы легочного сердца
Клиническая картина легочного сердца характеризуется развитием явлений сердечной недостаточности на фоне легочной гипертензии. Развитие острого легочного сердца характеризуется появлением внезапной боли за грудиной, резкой одышки; снижением артериального давления, вплоть до развития коллапса, синюшностью кожных покровов, набуханием шейных вен, нарастающей тахикардией; прогрессирующим увеличением печени с болями в правом подреберье, психомоторным возбуждением. Характерны усиленные патологические пульсации (прекардиальная и эпигастральная), расширение границы сердца вправо, ритм галопа в зоне мечевидного отростка, ЭКГ- признаки перегрузки правого предсердия.
При массивной ТЭЛА за несколько минут развивается шоковое состояние, отек легких. Нередко присоединяется острая коронарная недостаточность, сопровождающаяся нарушением ритма, болевым синдромом. В 30-35 % случаев наблюдается внезапная смерть. Подострое легочное сердце проявляется внезапными умеренными болевыми ощущениями, одышкой и тахикардией, непродолжительным обмороком, кровохарканьем, признаками плевропневмонии.
В фазе компенсации хронического легочного сердца наблюдается симптоматика основного заболевания с постепенными проявлениями гиперфункции, а затем и гипертрофии правых отделов сердца, которые обычно неярко выражены. У некоторых пациентов отмечается пульсация в верхней части живота, вызванная увеличением правого желудочка.
В стадии декомпенсации развивается правожелудочковая недостаточность. Основным проявлением служит одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха, в лежачем положении. Появляются боли в области сердца, синюшность (теплый и холодный цианоз), учащенное сердцебиение, набухание шейных вен, сохраняющееся на вдохе, увеличение печени, периферические отеки, устойчивые к лечению.
При обследовании сердца выявляется глухость сердечных тонов. Артериальное давление в норме или понижено, артериальная гипертония характерна для застойной сердечной недостаточности. Более выраженными симптомы легочного сердца становятся при обострении воспалительного процесса в легких. В поздней стадии усиливаются отеки, прогрессирует увеличение печени (гепатомегалия), появляются неврологические нарушения (головокружение, головные боли, апатия, сонливость) снижается диурез.
Диагностика легочного сердца
Диагностическими критериями легочного сердца считают наличие заболеваний — причинных факторов легочного сердца, легочной гипертензии, увеличения и расширения правого желудочка, правожелудочковой сердечной недостаточности. Таким пациентам необходима консультация пульмонолога и кардиолога. При осмотре пациента обращают внимание на признаки нарушения дыхания, синюшность кожи, боли в области сердца и т. д. На ЭКГ определяются прямые и косвенные признаки гипертрофии правого желудочка.
По данным рентгенографии легких наблюдается одностороннее увеличение тени корня легкого, его повышенная прозрачность, высокое стояние купола диафрагмы со стороны поражения, выбухание ствола легочной артерии, увеличение правых отделов сердца. С помощью спирометрии устанавливается тип и степень дыхательной недостаточности.
На эхокардиографии определяется гипертрофия правых отделов сердца, легочная гипертензия. Для диагностики ТЭЛА проводится легочная ангиография. При проведении радиоизотопного метода исследования системы кровообращения исследуется изменение сердечного выброса, скорость кровотока, объем циркулирующей крови, венозное давление.
Лечение легочного сердца
Основные лечебные мероприятия при легочном сердце направлены на активную терапию основного заболевания (пневмоторакса, ТЭЛА, бронхиальная астма и т. д.). Симптоматическое воздействие включает применение бронхолитиков, муколитических средств, дыхательных аналептиков, оксигенотерапии. Декомпенсированное течение легочного сердца на фоне бронхиальной обструкции требует постоянного приема глюкокортикоидов (преднизолона и др.).
С целью коррекции артериальной гипертензии у пациентов с хроническим легочным сердцем возможно применение эуфиллина (внутривенно, внутрь, ректально), на ранних этапах — нифедипина, при декомпенсированном течении — нитратов ( изосорбида динитрата, нитроглицерина) под контролем газового состава крови из-за опасности усиления гипоксемии.
При явлениях сердечной недостаточности показано назначение сердечных гликозидов и мочегонных средств с соблюдением предосторожности ввиду высокой токсичности действия гликозидов на миокард, особенно в условиях гипоксии и гипокалиемии. Коррекция гипокалиемии проводится препаратами калия (аспарагинатом или хлоридом калия). Из диуретиков предпочтение отдается калийсберегающим препаратам ( триамтерену, спиронолактону и др.).
В случаях выраженного эритроцитоза проводят кровопускания по 200-250 мл крови с последующим внутривенным введением инфузионных растворов низкой вязкости (реополиглюкина и др.). В терапию пациентов с легочным сердцем целесообразно включать применение простагландинов мощных эндогенных вазодилататоров, дополнительно обладающих цитопротективным, антипролиферативным, антиагрегационным действиями.
Важное место в терапии легочного сердца отводится антагонистам рецепторов эндотелина (бозентану). Эндотелин является мощным вазоконстриктором эндотелиального происхождения, уровень которого повышается при различных формах легочного сердца. При развитии ацидоза проводят внутривенную инфузию раствора гидрокарбоната натрия.
При явлениях недостаточности кровообращения по правожелудочковому типу назначаются калийсберегающие диуретики (триамтерен, спиронолактон и др.), при левожелудочковой недостаточности применяются сердечные гликозиды (коргликон внутривенно). С целью улучшения метаболизма сердечной мышцы при легочном сердце рекомендуется назначение мельдония внутрь, а также оротата либо аспарагината калия. В комплексной терапии легочного сердца используется дыхательная гимнастика, ЛФК, массаж, гипербарическая оксигенация.
Прогноз и профилактика легочного сердца
В случаях развития декомпенсации легочного сердца прогноз для трудоспособности, качества и продолжительности жизни неудовлетворительный. Обычно трудоспособность у пациентов с легочным сердцем страдает уже на ранних этапах заболевания, что диктует необходимость рационального трудоустройства и решения вопроса о присвоении группы инвалидности. Раннее начало комплексной терапии позволяет значительно улучшить трудовой прогноз и увеличить продолжительность жизни.
Для профилактики легочного сердца требуется предупреждение, своевременное и эффективное лечение приводящих к нему заболеваний. В первую очередь, это касается хронических бронхолегочных процессов, необходимости предупреждения их обострений и развития дыхательной недостаточности. Для профилактики процессов декомпенсации легочного сердца рекомендуется придерживаться умеренной физической активности.
http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/cardio-pulmonary-failure