Чем опасна удлиненная евстахиевая заслонка?
Евстахиева заслонка: что это такое и для чего она нужна
На протяжении беременности в сердце у плода происходит ряд физиологических изменений, необходимых для кровообращения в утробе матери без участия легких. Анатомическим приспособлением к таким условиям считается овальное \»окно\» между предсердиями и евстахиев клапан в нижней полой вене. Со временем такие образования закрываются. Если у ребенка остается часть заслонки, говорят о наличии малой аномалии развития, которая во взрослом возрасте может вызывать нарушения кровообращения. Для выявления патологии следует обратиться к детскому кардиологу.
Что это такое и где находится?
В настоящее время до конца не решен вопрос, какие малые аномалии развития кардиоваскулярной системы считаются патологией, а какие – возрастными анатомо-физиологическими особенностями детского организма. Исключение составляет только наличие анатомических отклонений сердца у взрослых.
Кровоток в утробе матери имеет существенные отличия. На протяжении первых четырех недель развития происходит основная закладка структур сердца. Формируется мышечная сердечная ткань (миокард) и соединительная – каркас магистральных коронарных сосудов, артерий и вен. До момента рождения легкие не участвуют в процессе насыщения маленького организма кислородом и удаления углекислоты. Эту роль выполняет плацентарное кровообращение посредством доставки оксигенированной крови через пупочные сосуды.
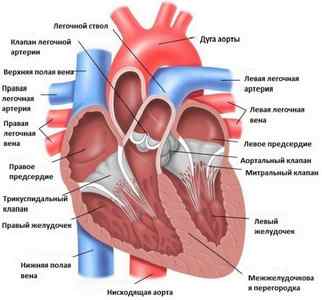
Евстахиев клапан (ЕК) представляет собой заслонку в просвете нижней полой вены, которая необходима для кровообращения у плода (направления крови из правого предсердия в левое через открытое овальное отверстие). Расположение ЕК показано на фото ниже:
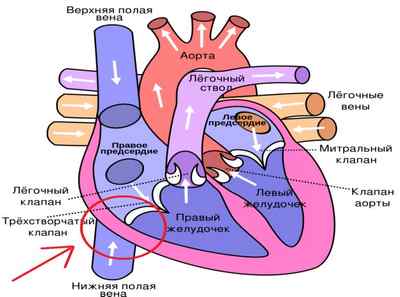
За счет этих коммуникаций осуществляется доставка и отток крови в объеме, необходимом для маленького организма. После родов и удаления плаценты изменяются сосудистые пути. С первым криком ребенка при рождении легкие расправляются и под увеличенным внутрисердечным давлением плодные отверстия в сердце начинают закрываться. В случае сохранения складки из ткани эндокарда (внутренней оболочки) у взрослого говорят об удлиненной евстахиевой заслонке.
Удлиненная евстахиева заслонка
Евстахиева заслонка в сердце определяется на уровне арки нижней полой вены, по ее передней поверхности. В среднем после рождения и достижением ребенком возраста 5-7 лет ее размер не превышает 10 миллиметров, или же соединительнотканная структура полностью отсутствует. Анатомически представляет собой:
- складку эндокарда в форме полулунного клапана;
- длиной от 0,2 до 1,0 сантиметра;
- удлиненное нитчатое образование, тянущееся от оси нижней полой вены до середины предсердной стенки и перегородки;
- подвижную, свободно флотирующую в кровотоке заслонку;
- на УЗИ определяется в области нижней оси вены;
- при крупных размерах может достигать области трехстворчатого клапана и частично выпячиваться в полость правого желудочка.
Чем опасно наличие заслонки у взрослых?
Все малые аномалии развития кардиоваскулярной системы не вызывают значительных нарушений гемодинамики (кровообращения). Увеличение частоты выявления такой патологии связано с распространением УЗИ диагностики для детей и взрослых, что позволяет на ранних этапах выявить отклонение.
Согласно последним исследованиям в кардиологии и общей терапии, удлинение евстахиевой заслонки на более чем 1 сантиметр определяют у 0,25%-0,50% населения. В большинстве случаев происходит это на фоне состояния полного здоровья.
Наличие подобного клапана повышает риск развития некоторых осложнений, поскольку в правом предсердии располагается главный источник электрических импульсов сердечной сократимости.
Рефлекторное раздражение пейсмекерных (вводящих ритм) клеток может вызывать аритмию таких типов:
Клиническая симптоматика возникает только при сочетании нескольких аномалий развития, или на фоне сопутствующей патологии, ухудшающей состояние. Характерны симптомы: одышка с затрудненным дыханием при нагрузке, слабость и бледность лица, синюшность вокруг носогубного треугольника, отеки.
Удлиненная евстахиева заслонка у взрослых расценивается как малый признак аномалии развития сердца. При его выявлении на УЗИ в любом возрасте врач оценивает общее состояние пациента. Без симптомов нарушения гемодинамики лечение не требуется. Достаточно соблюдать график ежегодных профилактических осмотров, обследования и ультразвуковой диагностики у кардиолога.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/anatomiya/evstahieva-zaslonka.html
СТЕТОСКОП кардиологический блог
Блог посвящен аускультации сердца, хотя содержит и другие материалы, имеющий отношение к искусству медицины. Прослушивать аудиозаписи работы сердца реальных пациентов рекомендуется ТОЛЬКО ЧЕРЕЗ КАЧЕСТВЕННЫЕ НАУШНИКИ.
ТЕХНИЧЕСКИЕ ТРЕБОВАНИЯ И УСЛОВНЫЕ ОБОЗНАЧЕНИЯ
Представленные записи аускультации сердца рекомендуется слушать ТОЛЬКО через хорошие наушники, тут подробнее об этом. Тут написано, как интерпретировать представленные спектральные фонокардиограммы. В колонке справа представлен архив сайта и оглавление. Представленные материалы могут быть полезными изучающим искусство аускультации сердца. По вопросам, которые не относятся к сути представленных материалов, можно писать по адресу ivshpakiv УЛИТКА gmail.com
Сокращения:
Т1 — первый тон сердца
Т2 — второй тон сердца
Т3 — третий тон сердца
Т4 — четвертый тон сердца. Пятый и далее автору не известен.
пятница, 3 мая 2013 г.
Евстахиев клапан: не так уж и банально
Евстахиев клапан (ЕК)- ламеллярная структура в правом предсердии, берущая начало у места впадения нижней полой вены в правое предсердие. До рождения она имеет важное гемодинамическое значение, перенаправляя оксигенированную кровь из нижней полой вены в левое предсердие через овальное окно. После рождения ЕК гемодинамического значения не имеет и дегенерирует. Нередко он все же сохраняется. Неопытный, но дотошный, эхокардиографист рано или поздно его впервые обнаружит и решит, что это редкая болезнь. По крайней мере так было с автором этих строк много лет назад (так что фильм действительно основан на реальных событиях). Автор этой статьи насчитал 48 ЕК у обследованных трансезофагеально 1100 пациентов.
Изредка ЕК может лежать в основе некоторых действительно серьезных проблем.
Автор этих строк видел один случай инфекционного эндокардита ЕК у пациента, у которого длительное время была катетеризирована центральная вена. При этом ЕК был значительно удлинен, проваливаясь в диастолу глубоко в правый желудочек. На фоне эффективной антибактериальной терапии его длина заметно уменьшилась. Об этом подробнее писали тут.
http://medicalmanuscript.blogspot.com/2013/05/blog-post.html
Евстахиев клапан в правом предсердии
Рассматривая анатомические варианты, обращают внимание на некоторые особенности строения сердца, которые сами по себе не являются патологическими, но определение которых при ЭхоКГ часто вызывает трудности в интерпретации. Это такие внутрисердечные структуры, как сеть Хиари в правом предсердии, евстахиев клапан, дополнительные хорды и трабекулы, овальное окно межпредсердной перегородки и др.
Рис. 1.44. Дополнительная хорда в полости левого желудочка
Сеть Хиари
Сеть Хиари — непатологическая подвижная тонкая сетчатая структура в правом предсердии, которая может визуализироваться из любой позиции в месте впадения нижней полой вены. Представляет собой остатки эмбрионального клапана коронарного синуса. Частота выявления составляет около 2%.
Евстахиев клапан
Евстахиев клапан — заслонка нижней полой вены (valvula venae cavae inferior). Эта различно выраженная складка эндокарда шириной в среднем до 1 см расположена в правом предсердии в месте впадения нижней полой вены. В период внутриутробного развития она направляет струю крови из вены к овальному отверстию, и при закрытии овального отверстия после рождения теряет свое значение. У детей она выражена больше, чем у взрослых. В случае отсутствия ее инволюции возникает дилатация нижней полой вены и частичная обструкция потока из нее. Встречается примерно у 20% обследуемых.
Дополнительные хорды в левом желудочке
Дополнительные хорды в левом желудочке (фальшхорды, или ложные хорды) — сухожильные образования в полости левого желудочка, которые располагаются между межжелудочковой перегородкой или головкой папиллярной мышцы и той или иной стенкой сердца и не имеют непосредственной связи с клапанным аппаратом (рис. 1.44). Они определяются в полости как линейные плотные структуры, не имеющие утолщения в систолу. Частота выявления дополнительных хорд высока — до 90–98% от числа обследованных.
Фальштрабекула
Не менее часто в полости левого или правого желудочков выявляют дополнительную мышечную трабекулу (фальштрабекулу), в состав которой входят мышечные волокна, что дает систолическое утолщение (рис. 1.45).
Рис. 1.45. Дополнительная мышечная трабекула в полости левого желудочка
По месту локализации и креплению концов трабекулы к стенкам желудочка выделяют: поперечную, диагональную и продольную дополнительные трабекулы. Клиническое значение имеют поперечные фальш трабекулы левого желудочка, с которыми ассоциированы аритмии, нарушения проводимости (синдромы WPW, СLC). В отличие от них диагональные и продольные трабекулы не имеют функционального значения.
Иногда дополнительные трабекулы расположены в полости правого предсердия. В этом случае может возникать турбулентность потока крови и некоторое повышение давления в полости предсердия, что, вследствие раздражения синусового узла и клеток проводящей системы предсердия, приводит к аритмии.
Аномалии папиллярных мышц в полости желудочков могут быть представлены аномалией их количества (до 16 в полости левого желудочка) и аномалией размеров их головок (чрезмерно большие, иногда имитирующие опухоли).
Аневризма межпредсердной перегородки — врожденная особенность развития межпредсердной перегородки, при которой мембрана овальной ямки удлинена и выбухает в сторону того или иного предсердия. Выделяют следующие типы аневризмы межпредсердной перегородки:
- тип L — выбухание мембраны овальной ямки в сторону левого предсердия;
- тип R — выбухание в сторону правого предсердия;
- тип R–L — выбухание вправо и затем влево;
- тип L–R — выбухание влево и затем вправо.
Аневризма мембранозной части межжелудочковой перегородки — редкая аномалия, встречающаяся в 0,5–1% случаев.
Открытое овальное окно
Открытое овальное окно — вариант развития мембраны овальной ямки межпредсердной перегородки (рис. 1.46). Открытое овальное окно во внутриутробном периоде является главным естественным сообщением между двумя кругами кровообращения. Оно необходимо для того, чтобы уменьшить поток крови к нефункционирующим во внутриутробном периоде легким. После рождения, когда начинает функционировать малый круг кровообращения, нет необходимости сохранять кровоток через овальное окно. Поэтому специальная складка (клапан) постепенно в течение двух-трех месяцев (у некоторых детей и дольше) прирастает к краям овального окна как «заплатка». Однако в 25–30% случаев закрытия овального окна не происходит, что может быть обусловлено недоразвитием клапана.
Рис. 1.46. Открытое овальное окно межпредсердной перегородки:
в В-режиме (а) и (б) в режиме цветового допплеровского картирования
Значимыми диагностическими признаками наличия открытого овального окна служат: отсутствие эхосигнала в области овальной ямки, возникновение непостоянного «сброса» при цветном допплеровском картировании, зависимость этого «сброса» от фазы дыхания, отсутствие гемодинамически значимых изменений: перегрузки правых отделов, легочной гипертензии.
Необходимо отметить, что открытое овальное окно не относится к истинным дефектам перегородки, обусловленным недостаточностью его ткани, и поэтому не может быть причислено к ДМПП. При его существовании не происходит нарушения гемодинамики и практически никогда не требуется хирургическая коррекция. В определенных ситуациях незаращение овального окна является компенсаторным, за его счет частично разгружаются правые отделы сердца при их перегрузке объемом или сопротивлением.
В редких случаях открытое овальное окно становится причиной парадоксальных эмболий головного мозга, возникающих из-за сбросов эмболов из правых отделов сердца в левые.
http://health-medicine.info/stroenie-serdca-anatomicheskie-varianty/
Что происходит при наличии сосудистой сети Киари
В процессе диагностики в правом предсердии обнаружили сеть Киари или Хиари, хотя я не ощущал никак особых симптомов. Что она представляет собой, опасна ли для здоровья, будут ли проблемы в будущем и что нужно делать?
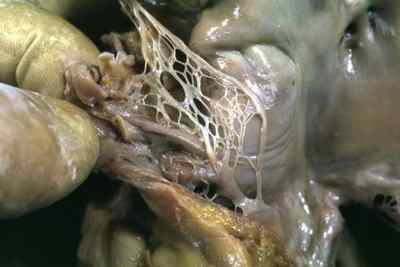
Здравствуйте. Сеть Киари в правом предсердии представляет собой непатологическую подвижную тонкую сетчатую структуру в правом предсердии, которую видно на мониторе УЗИ из любой позиции там, где в предсердие впадает нижняя полая вена. То есть сетка состоит из остатков эмбрионального клапана коронарного синуса, что прикрепляются к евстахиеву клапану нижней полой вены с одной стороны, а с другой – к частям правого предсердия (ПП). Она обнаруживается действительно случайно при диагностике у 1-2% населения.
Если быть точнее, то эта врожденная аномальная структура сердца в виде сетевидной пластинки с дырками – перегородка предсердия – начинается у заслонки венечного синуса (Тебезиева клапана) и заслонки нижней полой вены (Евстахиева клапана). Она в некоторой степени может перегораживать предсердие.
Пластинка может иметь разные положения, но в основном прикрепляется чуть кпереди от Ловерова (межвенозного) бугорка. Сеть Хиари появляется в связи с недостаточной редукцией правого (реже – левого) синусового клапана или из-за ложной перегородки. Удлиненную заслонку Евстахиева клапана и Сеть Хиари считают вариантом нормы.
Диагностика
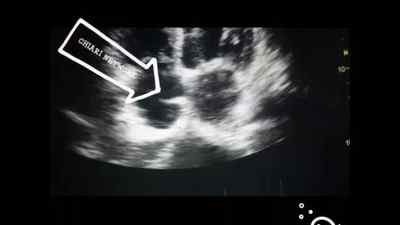
Чтобы визуализировать сеть Chiari применяют ЭхоКГ-диагностику. При этом используются позиции, в которых одновременно исследуют ПП: апикальную 4КП, модифицированную парастернальную биккавальную позицию и короткую ось на уровне Аок со стороны левого парастернального доступа, но это могут выполнять только профессиональные диагностики.
Также используют позиции субкостальные: 4КП, короткую ось на уровне Аок и длинную ось полой вены снизу. Чтобы оценить место прикрепления сети Хиари, необходимо провести полипозиционное исследование и включить промежуточные позиции прикрепления на евстахиевом и клапане коронарного синуса.
В других возможных местах в одной плоскости сеть может не визуализироваться. Тогда применяют 3D-ЭхоКГ-исследование. Лучше всего оценку устья коронарного синуса удается датчиком из пищевода, а точнее – из его средних отделов.
Сеть Хиари высоко сопряжена с ООО (открытым овальным окном). У 82% пациентов, которым назначают эндоваскулярное закрытие ООО, имеется сеть Хиари или евстахиев клапан. Если имеется ООО, то чаще выявляют право-левое шунтирование крови, чем при отсутствии сети. Сеть, как и клапан, препятствуют закрытию открытого овального окна, тогда может развиться аневризма межпредсердной перегородки (МПП) и парадоксальная эмболия.
В этом случае поток крови будет направляться из нижней полой вены к МПП. При аневризме МПП происходит выпячивание стенки между предсердиями S-образно (изгибаться в обе стороны), вправо или влево. Симптомы при этом не проявляются, а патология через некоторое время исчезает.
В некоторых случаях при наличии сети Chiari у пациентов возникают приступы мигрени. Если у больных развивается инфекционный эндокардит, то болезнь может поразить ткани сети. Они могут иметь вид опухолевого образования, тогда не исключен ложный диагноз.
Если рассматривать сети Хиари, как тромбоэмболические осложнения, то их роль двояка:
- сеть способствует формированию тромбов in situ;
- является ловушкой для тромбоэмболов и предохраняет больного от фатальной ТЭЛА.
Были случаи отрыва фрагментов ткани сети и миграции их в легкие. Аритмогенность сетей Хиари может происходить из-за тесной взаимосвязи САС (симпатико-адреналовой системы) с венозным синусом на некоторых участках, а также в связи с наличием миокардиальных волокон в ретикулярной структуре тканей сети. Исследованиями не подтвержден факт препятствия сетей Chiari кровотоку. Но были случаи, что из-за этих предсердных образований было сложно провести катетеры в коронарный синус или правые отделы сердца.
Клиническое значение
Изолированно сеть встречается реже, чем в сочетании с коммуникациями между предсердиями. Если ее выявляют, то это дает основание искать ООО и АМПП (аневризмы межпредсердной перегородки) полипозиционным исследованием, используя стандартные и промежуточные позиции.
Клинически из-за патологии возможны тромбоэмболические осложнения (тромб in situ), инфекционный эндокардит, трудности с дифференциальной диагностикой из-за различных внутрипредсердных образований (опухолей, тромбов, кист), возможны сложности при проведении эндоваскулярных доступов к сердцу.
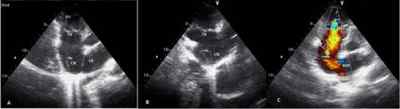
На эхокардиографии показана сеть Хиари(CN):
- на панели А – трехстворчатый клапан (TV) смещен в апикальном 4-камерном виде;
- на панели В – она в притоке правого желудочка;
- на панели С – показан ламинарный поток через дефект межпредсердной перегородки.
На видео в этой статье можно увидеть работу сердца с наличием сети Хиари.
Сама сеть клинически не имеет существенного значения, но ее часто ассоциируют с патологиями: открытым овальным окном (ООО), внутрипредсердным тромбозом или предсердными аритмиями. Осложняется сетка Хиари тромбозом с последующей тромбоэмболией, но лечения не назначают, поскольку она преграждает продвижение тромба, является рудиментом заслонки коронарного синуса.
Практического значения сетевидная пластинка с дырками не имеет. Но проводят для ее обнаружения необычный диагноз, что не исключает врачебной ошибки. Поэтому важно проводить тщательную эхокардиографию, что при сердечно-сосудистых вмешательствах облегчит преодолеть трудности при проведении катетеризации в коронарный синус или правые отделы сердца.
http://cardio-help.ru/vopros-otvet/chto-proishodit-pri-nalichii-sosudistoj-seti-kiari
МАЛЫЕ АНОМАЛИИ РАЗВИТИЯ СЕРДЦА
К малым аномалиям развития сердца (МАРС) следует относить анатомические изменения архитектоники сердца и магистральных сосудов не приводящие к грубым нарушениям функции сердечно-сосудистой системы. Этиологической причиной малых аномалий развития сердца, является наследственно детерминированная соединительнотканная дисплазия, имеющая различные клинические проявления, зависящие от степени пенетрантности гена. Ряд малых аномалий могут иметь дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов: физическое, химическое воздействие, нарушение микроэлементного гомеостаза, влияние геопатогенных зон.
К малым аномалиям сердечно-сосудистой системы, с высокой генетической предрасположенностью, относятся :
- пролапс митрального клапана;
- дополнительные трабекулы левого желудочка;
Для последних характерен аутосомно-доминантный тип наследования.
МАРС могут исчезать в процессе онтогенетического развития. К ним относятся:
- открытое овальное окно;
- удлиненный Евстахиев клапан;
Последний после периода новорожденности обычно значительно уменьшается по длине и претерпевает обратное развитие. Так же нестабильный характер имеет синдром пролабирования митрального и трикуспидального клапанов.
Для избежания субъективизма и последующей гипердиагностики МАРС, необходима их объективизация, посредством количественной оценки. В кардиологической практике количественная оценка широко применяется при исследовании глубины пролабирования митрального клапана. Также количественный подход применяется при определении длины удлиненного Евстахиева клапана, дилатации магистральных сосудов, атриовентрикулярных отверстий, числа дополнительных трабекул.
Когда идет речь об отнесении какого-либо структурного дефекта в сердце к МАРС, необходимо помнить, что принцип оценки по функциональной значимости является условным. Двухстворчатый аортальный клапан обычно не приводит к нарушению аортального кровотока, однако именно при этой аномалии развития частота внезапной смерти выше, чем в популяции. Хорошо известно, что какая бы не была опухоль сердца: злокачественная, доброкачественная-она злокачественна по своей локализации. По этой причине рассмотрение МАРС только с точки зрения изменения структуры органа опасно и чрезвычайно вредно. С другой стороны преувеличение функциональной значимости стигмы в сердце также не оправдано. В каждом конкретном случае структурная аномалия в сердце должна быть оценена в прогностическом плане.
Открытое овальное окно
Можно отнести к малым аномалиям развития сердца, поскольку при этом состоянии шунтирование крови практически не наблюдается. В клинической оценке открытого овального окна имеет значение возрастной фактор. У новорожденных детей открытое овальное окно может сопровождать респираторный дистресс синдром, в то время как у подростков данная аномалия протекает латентно, субклинически. При первичной легочной гипертензии наличие открытого овального окна является прогностически благоприятным признаком, и продолжительность жизни таких больных больше, чем при отсутствии этой микроаномалии. В данном случае, возникающий шунт разгружает правые отделы сердца и облегчает естественное течение заболевания.
ЭхоКГ критерии
Двухмерная ЭхоКГ
Допплер-ЭхоКГ
Подклапанный аппарат атриовентрикулярных клапанов
Значение этих микроаномалий до конца не раскрыто. Обычно эти отклонения в детском возрасте не вызывают клапанной регургитации и/или препятствие току крови и проявляются лишь функциональным систолическим шумом, иногда имитирующим врожденный порок сердца. Предрасполагают ли микроаномалии хорд и папиллярных мышц к возникновению во взрослом возрасте недостаточности клапана полностью не изучено. Вероятно данные аномалии являются предрасполагающими к ревматическому и инфекционному эндокардиту, а также пролабированию митрального клапана у детей и, как следствие, — недостаточности атриовентрикулярного клапана у взрослых. Подклапанный аппарат левого атриовентрикулярного клапана имеет большое разнообразие строения (рис.158).
Аномалия строения
папиллярных мышц:
одна папиллярная
мышца,
располагающаяся в
области верхушки,
запирательная
функция клапана не
нарушена.
Наиболее часто в детском возрасте встречается нарушенное распределение хорд к передней или задней створке митрального клапана.
Нарушенное распределение хорд к передней (задней) створке митрального клапана
ЭхоКГ критерии
Одномерная ЭхоКГ:
Двухмерная ЭхоКГ
Допплер-ЭхоКГ
Отсутствие значимого градиента давления между левым предсердием и левым желудочком, а также левым желудочком и аортой.
Эктопическое крепление сухожильных нитей
(например, к межжелудочковой перегородке или задней стенке левого желудочка) встречается значительно реже. Аналогичные изменения могут обнаруживаться со стороны трикуспидального клапана.
Пролапс митрального клапана
Среди ультразвуковых методов диагностики первичного пролапса митрального клапана предпочтение отдается двухмерной эхокардиографии, так как при одномерной отмечается большое количество ложноположительных и ложноотрицательных результатов. При двухмерной эхокардиографии необходимо измерять площадь атриовентрикулярного клапана и окружность атриовентрикулярного кольца, которые у детей с пролапсом митрального клапана достоверно больше, чем у здоровых. Иногда удается выявить нарушение архитектоники створок, удлинение, нетипичное крепление и неправильное распределение хорд. Конечный диастолический диаметр левого желудочка у детей с первичным пролапсом митрального клапана уменьшен: у одной трети соответствует 5-й и у половины 25-й процентили. Сочетание уменьшенной полости левого желудочка с увеличением площади митрального клапана способствует возникновению клапанно-желудочковой диспропорции, которая является одним из патогенетических аспектов пролабирования створок.
Пролапс трикуспидального клапана
Редко встречается в изолированном виде и обычно сочетается с пролабированием митральных створок. Частота этого феномена намного выше чем предполагалось. Это связано с тем, что в эру одномерной эхокардиографии выявляемость пролапса трикуспидального клапана была очень низкой и недостоверной.
Аневризма межпредсердной перегородки
Встречается при дисплазиях соединительной ткани достоверно чаще чем в популяции, отмечено ее сочетание с пролабированием митрального клапана. Аневризма чаще располагается в области fossa ovale. Вероятно, возникновение аневризматического выпячивания перегородки может быть связано со спонтанным закрытием дефекта у детей в возрасте до 5 — 6 лет. Отсутствие гемодинамических нарушений, дает в свою очередь, право, отнести небольшую аневризму межпредсердной перегородки к малым аномалиям развития сердца. Клинически аневризма может быть заподозрена по наличию щелчков в сердце, аналогичных таковым при пролапсе митрального клапана.
ЭхоКГ критерии
Двухмерная ЭхоКГ
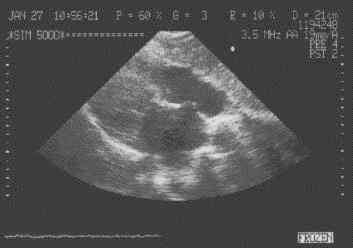
Аневризматическое
выпячивание
межпредсердной
перегородки в
сторону правого
предсердия в области
овального окна.
Аневризматическое
выпячивание
межпредсердной
перегородки в сторону
правого предсердия в
области овального
окна.
Евстахиев клапан
Евстахиевая заслонка (заслонка нижней полой вены-valvula venae cavae inferioris) располагается на уровне передней арки нижней полой вены и, обычно после периода новорожденности не превышает в длину одного сантиметра или полностью рудиментируется. Клапан представляет собой складку эндокарда шириной в среднем до 1 см. У зародыша заслонка направляет струю крови из вены к овальному отверстию. После рождения при отсутствии сообщения между предсердиями эта функция заслонки теряет свое значение. По данным секционного материала Евстахиев клапан обнаруживается у 86% детей.
При популяционных исследованиях с использованием эхокардиографии, необычно длинный Евстахиев клапан (более 1 см) определяется у 0,20% населения, и рассматривается как стигма (рис.161). По нашим данным эта малая аномалия предрасполагает к суправентрикулярным аритмиям, верятно рефлекторно вследствие раздражения пейсмекерных образований предсердия.
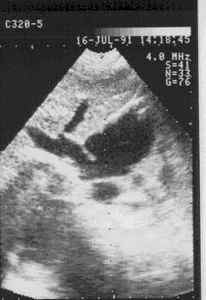
Увеличенная
Евстахиева заслонка
нижней полой вены.
ЭхоКГ критерии .
Двухмерная ЭхоКГ:
Визуализация клапаноподобной структуры в правом предсердии в области впадения нижней полой вены.
Дополнительные трабекулы в полости левого желудочка
Могут быть единичными и множественными. Дополнительные трабекулы определяются в 16% аутопсий .
ЭхоКГ критерии
Двухмерная ЭхоКГ
Поперечная локализация трабекул левого желудочка трактуется, как наиболее аритмогенная, так как может являться дополнительным путем проведения импульса, и следовательно может провоцировать синдром преждевременного возбуждения желудочков в виде двух вариантов: синдрома WPW и синдрома укороченного интервала P-Q . Диагональное или продольное расположение не приводит к нарушению функциональной характеристики левого желудочка, однако часто сопровождается систолическим шумом в сердце, имитирующим врожденный порок сердца.
Функционально узкая аорта
ЭхоКГ критерии:
При исследовании диаметра аорты у детей от 3 до 15 лет в популяции, нами выявлено варьирование данного размера в широких пределах. В этом отрезке онтогенетического развития просвет аорты увеличивается в 1,5-2 раза. Сравнение эхометрических показателей корня аорты у 1800 детей в возрасте 3-15 лет, выявило взаимосвязь диаметра аорты с антропометрическими показателями. Корреляционный анализ позволил обнаружить зависимость диаметра с ростом ребенка (r=0,872 у мальчиков, r=0,634 у девочек) и в меньшей степени с массой тела (r=0,574 у мальчиков, r=0,532 у девочек) и площадью поверхности тела. Значение диаметра аорты, соответствующее 3 — 10 процентили выявлено у 5,6% детей, зависимости от возраста детей не выявлено. Данный факт исключает влияние физиологических периодов интенсивного роста в онтогенезе на представляемость данного признака в обследуемой популяции. Приведенные нами данные позволяют сделать вывод о том,что узкая аорта является генетически детерминированной, либо врожденной малой аномалией развития сердца. Ни у одного из детей не выявлено клинических и/или гемодинамических признаков стенозирования. По данным допплерографического исследования кровотока в восходящей аорте отсутствовало диагностически значимое увеличение градиента давления, который в среднем составил 1,3+0,07 м/сек. Дети с функционально узкой аортой имеют характерную функционально-структурную организацию внутрисердечной гемодинамики, так у 91,2% мальчиков и 95,4% девочек выявлены пограничные значения диаметра правого желудочка, соответствующие 90 — 97 процентили. Конечно-диастолический диаметр левого желудочка имел тенденцию к увеличению (90-97 процентили) у детей до 7 лет, в то время как у детей старшего возраста соответствовал 25 процентили. Напротив, поперечный диаметр левого предсердия у детей до 7 лет обычно соответствовал 25-75 процентилям, в старшем возрасте увеличивался и, в большинстве случаев, превышал 75 процентиль.
В большинстве случаев у детей с функционально узкой аортой выявлено повышение мышечной массы левого желудочка, о чем свидетельствовали значения диастолической толщины задней стенки левого желудочка и межжелудочковой перегородки, соответствующие 90-97 процентили. Утолщение межжелудочковой перегородки отмечалось у 35,1% мальчиков и 34,1% девочек, а задней стенки левого желудочка у 80,7% мальчиков и 88,6% девочек. Отмечено сочетание функционально узкой аорты с другими аномалиями сердца-дисфункцией митрального клапана (25,7%), пролапсом митрального клапана (8,9%), дополнительными трабекулами в полости левого желудочка (10,8%).
Дети с погранично низкими значениями диаметра аорты имеют предрасположенность к возникновению суправентрикулярных и желудочковых аритмий, а также недостаточную работоспособность и толерантность к физическим нагрузкам.
Дилатация корня аорты и синусов Вальсальвы
Является индикатором дисплазии соединительной ткани и наблюдается при синдромах Марфана, Элерса-Данлоса и других наследственных соединительнотканных заболеваниях. Однако,эти МАРС могут наблюдаться в изолированном виде без внешних проявлений заболевания (идиопатическая дилатация корня аорты). При выявлении дилатированного корня аорты (90 и более процентиль кривой распределения) необходимо исключить постстенотическую дилатацию, аортоартериит, артериальную гипертензию и другие заболевания. Дети с широкой аортой без признаков соединительнотканного заболевания часто имеют, как внешние малые аномалии развития (аналогичные первичному пролапсу митрального клапана), так и другие МАРС (дополнительная трабекула левого желудочка, дилатация ствола легочной артерии, эктазия митрального кольца). При аускультации выслушивается акцент II тона, может определяться шум волчка на сосудах шеи. Вероятно, идиопатическая дилатация корня аорты является проявлением нарушения диспропорционального онтогенетического развития у детей с наследственно обусловленной предрасположенностью к слабости соединительной ткани.
Дилатация синусов Вальсальвы в отличии от аневризмы, не сопровождается какими-либо клиническими и гемодинамическими нарушениями функции сердца. Обычно наблюдается дилатация бескоронарного синуса в пределах 3 — 7 мм. Эти дети как и при идиопатической дилатации корня аорты имеют внешние стигмы соединительнотканной дисплазии. Аускультативно могут выслушиваться непостоянные щелчки. Прогностическая значимость дилатации синусов в детском возрасте не определена. В ряде случаев, при динамическом наблюдении за такими детьми в течении 2-3 лет, мы отмечали спонтанное исчезновение расширения синусов Вальсальвы.
Идиопатическое расширение легочной артерии
Характеризуется расширением ствола при отсутствии порока сердца и патологии легких. Дилатация ствола легочной артерии происходит на фоне наследственно обусловленной патологии соединительной ткани, что подтверждается одновременным обнаружением других маркеров соединительнотканной дисплазии сердца и частым выявлением расширения при наследственно детерминированных синдромах, например при синдроме Марфана. При аускультации может определяться систолический шум средней интенсивности на основании сердца, уменьшающийся при вертикальном положении. При идиопатическом расширении легочной артерии необходимо динамичное наблюдение и обследование.
http://mks.ru/library/books/bum/kniga01/glava_13.htm
Функциональные шумы
В практике педиатра часто встречаются функциональные шумы в сердце — шумы, выслушиваемые при отсутствии органического поражения сердца. Их можно разделить на три основные группы.
1. Физиологические или невинные шумы, обусловленные
анатомо-физиологическими особенностями сердца у детей.
2. Функциональные шумы, возникающие вторично при различных заболеваниях. Часто педиатры встречаются с функциональными шумами у детей с хроническими очагами инфекции в носоглотке, хроническим гепатитом, гломерулонефритом, туберкулезом, хроническими инфекционными заболеваниями с интоксикацией, глистными инвазиями. В раннем возрасте функциональные шумы могут выявляться при рахите, экссудативном диатезе, гипохромной анемии, после перенесенных инфекций.
3. Функциональные шумы у детей с малыми аномалиями сердца. Эта патология была открыта благодаря эхокардиографии,
которая позволила выявить микроструктурные изменения сердца. Малые аномалии развития сердца — это анатомические изменения архитектоники сердца и магистральных сосудов, не приводящие к грубым нарушениям функции сердечно-сосудистой системы. Причинами появления малых аномалий сердца могут быть:
• нарушения кардиогенеза, возникшие внутриутробно;
• дисплазия соединительной ткани;
• процессы онтогенеза сердца (изменения в процессе роста ребенка);
В настоящее время описано более 30 малых аномалий сердца у детей, однако до сих пор не решен вопрос, какие из них являются действительно аномалиями, а какие — возрастными анатомо-физиологическими особенностями детского организма.
Классификация малых аномалий сердца по локализации (Гну- саев С.Ф., 1996)
1. Предсердия и межпредсердная перегородка:
• пролабирующий и увеличенный (более 10 мм) клапан нижней полой вены (евстахиева заслонка);
• аномальные трабекулы в правом предсердии;
• пролабирующие гребенчатые мышцы в правом предсердии;
• небольшая аневризма межпредсердной перегородки;
• открытое овальное окно (сохраняется у 15-30% взрослых).
2. Трикуспидальный клапан:
• смещение септальной створки трикуспидального клапана в полость правого желудочка до 10 мм;
• дилатация правого атриовентрикулярного отверстия;
• пролапс трикуспидального клапана.
3. Аномалии магистральных сосудов:
• дилатация ствола легочной артерии (идиопатическое расширение небольшой степени);
• пролапс створок клапана легочной артерии;
• погранично узкий и погранично широкий корень аорты;
• асимметрия створок аортального клапана;
• бикуспидальный клапан аорты без стеноза, регургитации;
• пролапс створок аортального клапана;
• дилатация синусов Вальсальвы.
4. Левый желудочек:
• дополнительные хорды и трабекулы (поперечные, продольные, диагональные);
• небольшая аневризма межжелудочковой перегородки.
5. Митральный клапан:
• дисфункция хорд — чрезмерное удлинение, эктопия, нарушение распределения хорд передней и задней створок митрального клапана;
• дополнительные группы папиллярных мышц;
• пролапс створок митрального клапана.
Среди малых аномалий сердца наиболее часто встречаются аномально расположенные трабекулы и хорды в левом желудочке, которые представляют собой соединительнотканные или соединительнотканно-мышечные тяжи, не связанные со створками атриовентрикулярных клапанов. Ложные, добавочные хорды или псевдохорды (фалынхорды) — это нити, отходящие от папиллярных мышц, но не связанные со створками клапана. Аномально расположенные трабекулы — тяжи, соединяющие свободные стенки желудочка. Данные структуры могут быть единичными и множественными, иметь различную локализацию (верхушечную, срединную, базальную) и направление (диагональное, продольное, поперечное). Аномальные трабекулы с мышечным пучком могут быть дополнительным путем проведения импульса, причиной нарушения ритма сердца. Поперечная локализация трабекул левого желудочка трактуется как наиболее аритмогенная — может провоцировать синдром WPW и синдром укороченного интервала P-Q. Диагональное или продольное расположение не приводит к нарушению функциональной характеристики левого желудочка, однако часто сопровождается систолическим шумом. Во время систолы ложная хорда натягивается как струна, издавая музыкальный звук от колебаний, в которые ее приводит турбулентное течение крови. Такие шумы выслушиваются уже в периоде новорожденное™, но часто остаются незамеченными и обращают на себя внимание только в дошкольном и школьном возрасте.
В детском возрасте часто встречается нарушение распределения хорд к передней или задней створке митрального клапана, обычно не вызывающее регургитации или препятствия току крови, проявляющееся систолическим шумом, который иногда может имитировать врожденный порок сердца.
Аневризма межпредсердной перегородки расположена обычно в центральной части перегородки в области овальной ямки. Эта аномалия не влияет на гемодинамику и респираторную функцию. У большинства младенцев аневризма межпредсердной перегородки сопровождается ее дефектом (или наличием открытого овального окна). Динамическое наблюдение за такими пациентами показало, что аневризма имеет тенденцию исчезать с возрастом — подвергаться инволюции после закрытия овального окна или дефекта межпредсердной перегородки.
Удлиненная евстахиева заслонка (клапан нижней полой вены) в правом предсердии также после периода новорожденности значительно уменьшается по длине и претерпевает обратное развитие к 5-6 годам.
Пролабирование клапанов сердца у новорожденных встречается крайне редко, чаще диагностируется и возрасте 7-15 лет.
Осложнения, возникающие при малых аномалиях сердца: нарушения ритма сердца (часто стойкие, резистентные к лечению), внезапная смерть, инфекционный эндокардит, легочная гипертензия, нарушения гемодинамики, кальцификация и фиброзирование створок клапанов.
http://medinfo.social/pediatriya_891/funktsionalnyie-shumyi-35295.html
Вальсальва
Медицинский сервер им. Антонио Мария Вальсальвы
- Администратор
- Указатель случаев
Нечто в правом предсердии
Нечто в правом предсердии
Сообщение Aleksandr » Вт май 22, 2012 3:53 pm
rv.swf [ 398.37 КБ | 5844 просмотра ]
sa.swf [ 417.79 КБ | 5844 просмотра ]
4cc.swf [ 444.2 КБ | 5844 просмотра ]
4cg.swf [ 410.14 КБ | 5844 просмотра ]
sx.swf [ 426.63 КБ | 5844 просмотра ]
Сообщение Aleksandr » Вт май 22, 2012 3:54 pm
ias.swf [ 421.3 КБ | 5842 просмотра ]
Сообщение AlenaFed » Вт май 22, 2012 10:56 pm
Сообщение AOkhotin » Ср май 23, 2012 12:19 am
Сообщение Andrey Bushmelev » Ср май 23, 2012 7:48 am
Сообщение Тахир » Ср май 23, 2012 12:06 pm
Сообщение Aleksandr » Ср май 23, 2012 2:25 pm
Пузырь этот к створкам не прикреплён, а вылетает в правое атриовентрикулярное отверстие как боксёрская перчатка. Это особенно заметно в субкостальной позиции.
Мембраны я находил пару раз, правда в левом предсердии, выглядели они совсем непохоже на это. Видел раз подвижную структуру у новорождённого, вылетающую из правого предсердия за линию ТК. Напоминала она болтающиеся плёнки или нити, не пузырилась, обструкции не вызывала. Потом вообще куда-то исчезла.
—\»Мне кажется все это упирается в МПП \»
Скорее, происходит из МПП. Да, в 4-хкамерной и короткой позициях ото напоминает гигантскую тонкостенную аневризму перегородки. Но от субкостальной у меня впечатление иное.
Дырок с ускоренным кровотоком я в этой мембране не увидел. Искал.
Может ли эта штука ещё больше растянуться и всё закупорить?
Сообщение Andrey Bushmelev » Ср май 23, 2012 4:08 pm
Сообщение Aleksandr » Ср май 23, 2012 10:02 pm
Сообщение Pyankov Vasily » Ср май 23, 2012 10:10 pm
Коллеги! А не может это быть Giant Eustachian Valve?!
http://valsalva.ru/viewtopic.php?t=1781
МАРС (малые аномалии развития сердца) у детей – опасно или нет
Сердце человека начинает свое существование на 4-й неделе беременности в виде маленькой трубчатой структуры. По мере роста плода орган претерпевает огромное количество изменений: увеличивается в размерах, появляются перегородки между предсердиями и желудочками, клапаны.

Малые аномалии развития сердца (МАРС) – это небольшие отклонения в его анатомической структуре, которые, как правило, выявляются при скрининговых исследованиях и клинических проявлений не имеют.
Разновидности структурных особенностей сердца
Малые структурные аномалии сердца у детей могут затрагивать практически любую из анатомических структур. По природе возникновения это могут быть:
Рассмотрим наиболее часто встречающиеся аномалии:
Причины и механизмы возникновения
Кровообращение и работа сердца плода во многом имеет свои особенности. Детям в процессе внутриутробного развития не нужно дышать легкими – кислород они получают от мамы по сосудам пуповины. В сердце плода для этого есть ряд структурных особенностей:
После рождения ребенка и его первого вздоха все вышеперечисленные структуры со временем зарастают соединительной тканью за ненадобностью. Иногда это происходит частично или не происходит вовсе, и тогда мы имеем дело с малыми аномалиями у детей.
- влияние неблагоприятных факторов окружающей среды в первом триместре;
- прием некоторых лекарственных препаратов (противосудорожных, литийсодержащих медикаментов);
- перенесенные до 12 недель вирусные инфекции;
- алкогольная, наркотическая зависимость;
- плохо контролируемый сахарный диабет во время беременности.
Однако чаще всего выявить конкретную причину не удается. Играет роль и наследственная предрасположенность: наличие подобных аномалий развития сердца у одного или обоих родителей.
Как обнаружить особенные сердца
Частота встречаемости МАРС в детской популяции – от 3 до 10%. В большинстве случаев малые анатомические аномалии, в отличие от врожденных пороков, не доставляют детям и родителям никакого дискомфорта. Обнаруживают их в процессе плановых профилактических УЗИ-исследований сердца. Иногда педиатры при аускультации (прослушивании стетоскопом) обращают внимание на незначительные сердечные шумы. Чаще шумы возникают при сочетании нескольких анатомических аномалий.
Наличие 3-х или более анатомических особенностей строения сердца у ребенка заставляют задуматься о системной патологии соединительной ткани. В такой ситуации структурные особенности наверняка есть и в других органах. Однако если ребенок нормально развивается и ни на что не жалуется, бить тревогу не стоит. К тому же многие сердечные аномалии способны видоизменяться по мере роста ребенка. Некоторые и вовсе исчезают к 6-7 годам.
Иногда проявления все же имеются:
Если вы обнаружили у своего ребенка подобные симптомы, а в семье встречались пороки и аномалии сердца, правильным будет обратиться к врачу. Педиатр или кардиолог определит, необходимо ли лечение. Как правило, обнаружив малые аномалии в чистом виде, врачи ограничиваются наблюдением. А при наличии клинических проявлений рекомендуют выполнение УЗИ-исследования сердца 1 раз в год.
Лечение и образ жизни
Несмотря на наличие МАРС в международной классификации болезней МКБ 10, врачи все-таки относят эти состояния в варианту нормы. То есть малые аномалии развития – это не болезнь, а особенность строения клапанного аппарата или перегородок сердца. И никакого лечения такие состояния не требуют.
Множественные сочетанные аномалии, сопровождающиеся внешними проявлениями, требуют индивидуального подхода. Если угрозы для жизни и здоровья нет, врачи придерживаются выжидательной тактики. Ребенок «перерастет», так принято говорить. Действительно, очень часто к 7-10 годам жизни сердце приобретает привычное для медиков строение.
Возможно назначение поддерживающего лечения витаминами, препаратами, улучшающими обмен веществ в миокарде. Оперативные методики лечения применяются крайне редко и только в тяжелых случаях.
Ограничивать ребенка в физической активности нет необходимости. Для полноценного развития и роста сердечно-сосудистой системы оптимальны умеренные нагрузки на свежем воздухе, катание на велосипеде, плавание. Питание должно быть полноценным и соответствовать возрасту. Желательно включать в рацион продукты, богатые калием и магнием (мясо, зелень, сухофрукты), ведь именно эти микроэлементы участвуют в проведении импульса по сердечной мышце.
Чаще всего МАРС – случайная диагностическая находка. Относиться к этим структурным особенностям сердца нужно как к варианту нормы, не требующему серьезного лечения. Если внешние проявления ребенка беспокоят, лучше всего наблюдаться у педиатра или кардиолога.
http://cardio-life.ru/zabolevaniya-serdca/malaya-anomaliya-razvitiya-serdca.html







