Примеры формулировки диагноза
Примеры формулировки диагноза
1. Идиоматическая впервые возникшая пароксизмальная фибрилляция предсердий, тахисистолическая (или норма- или брадисистолическая) форма.
2. ИБС: стабильная стенокардия II ФК, ПИКС (2007), синдром слабости синусового узла(тахи-брадикардии): отказ синусового узла с приступами МАС, рецидивирующаяперсистирующая фибрилляция предсердий, тахисистолическая форма.
3. Гипертоническая болезнь II стадии. Артериальная гипертония II степени, риск 4.
Персистирующая фибрилляция предсердий, тахисистолическая форма. Дислипидемия.ХСН IIА. II ФК (NYHA).
4. Хроническая ревматическая болезнь сердца: тяжелый стеноз митрального клапана, постоянная фибрилляция предсердий, тахисистолическая форма. ХСН III ФК, IIБ ст. 7.Диагностическое обследование ( минимальное ) пациента с ПФФП
1. Анамнез и физикальное исследование
1.1 Выявление присутствия и типа симптоматики
1.2 Определение клинического типа ФП: пароксизмальная, хроническая или недавно возникшая
1.3 Определение времени первого приступа
1.4 Определение частоты, длительности, провоцирующих факторов, типа купирования аритмии
1.5 Выявление заболевания сердца и других возможных причин ФП
2. Электрокардиограмма (ЭКГ)
2.1 Гипертрофия левого желудочка
2.2 Длительность и форма Р-зубца при синусовом ритме
2.3 Выявление изменений реполяризации, блокад, признаков перенесенного инфаркта миокарда и других аномалий
2.4 Наличие синдромов преждевременного возбуждения желудочков, слабости синусового узла, ранней реполяризации и длинного интервала QT
3. Эхокардиография (ЭхоКГ)
3.1 Выявление патологии сердца
3.2 Размеры левого предсердия и других камер сердца
3.3 Состояние клапанного аппарата сердца, оценка степени регургитации
3.4 Степень гипертрофии левого желудочка
3.5 Оценка показателей сократительной функции левого желудочка
3.6 Изучение состояния перикарда
3.7 Диагностика внутриполостных тромбов (возможна только при чреспищеводной ЭхоКГ).
4. Определение функции щитовидной железы
5. Эффективность и переносимость ААП при ФП в прошлом по данным анамнеза.
6. Медикаментозная терапия ПФФП. В начале лечения ПФФП надо иметь в виду, что впервые в жизни возникший пароксизм должен быть купириван в стационаре, так как не известно его влияние на ЦГД. При частых рецидивах, спонтанно купирущихся, не изменяющих ЦГД и общее состояние пациента – нет смысла купировать каждый приступ — надо заниматься профилактикой. Бороться за восстановление синусового ритма любой ценой уже нецелесообразно при выраженной кардиомегалии, нарушениях АВ проводимости с редким ритмом желудочковых сокращений. У больных СССУ, в связи высоким риском остановки синусового узла под влиянием антиаритмических средств, предполагается установка ИВР.
До назначения ААП следует устранить обратимые сердечнососудистые и не сердечнососудистые факторы, способствующие возникновению ФП. В целом, когда лечение одним препаратом оказалось безуспешным, можно попробовать комбинацию антиаритмических лекарственных средств. Пригодные комбинации включают бета-блокатор, соталол или амиодарон плюс агент класса IС.
Применение ААП может сопровождаться возникновением различного рода проаритмий и блокад сердца. Поэтому хотя проаритмия редко возникает у больных с нормальной функцией желудочков сердца и нормальных исходных интервалах QT, не имеющих выраженной брадикардии, в большинстве случаев медикаментозное лечение ФП следует начинать в стационаре. Это особенно касается фармакологической кардиоверсии.
При использовании препаратов, удлиняющих интервал QT, необходимо наблюдение в стационаре в течение 24-48 ч после кардиоверсии для оценки влияния лечения на ЧСС (степени ее уменьшения) и своевременного вмешательства в случае возникновения желудочковой тахикардии типа “пируэт”.
В связи с опасностью возникновения быстрого проведения через атриовентрикулярный узел или атриовентрикулярного проведения 1:1 при появлении трепетания предсердий, до начала лечения антиаритмиками класса I следует назначить бетаблокатор или урежающий ритм антагонист кальция.
http://www.globalmedics.ru/lwos-914-1.html
Структура и примеры формулировок диагнозов
Главная > Документ
Структура и примеры формулировок диагнозов
Гипертоническая болезнь I стадии. Степень АГ 2. Дислипидемия. Риск 2 (средний). ХСН 0 стадии.
Гипертоническая болезнь II стадии. Достигнутая степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). ХСН 0 стадии.
Гипертоническая болезнь III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий). ХСН IIА стадии (II ФК).
Гипертоническая болезнь II стадии. Достигнутая степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий). ХСН I стадии (II ФК).
Гипертоническая болезнь III стадии. Достигнутая степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. Перемежающаяся хромота. Риск 4 (очень высокий). ХСН IIБ стадии (II ФК)
Гипертоническая болезнь I стадии. Степень АГ 1. Сахарный диабет 2 типа, легкая форма, компенсация. Риск 3 (высокий). ХСН 0 стадии.
Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Ожирение II степени. Нарушение толерантности к глюкозе. Гиперурикемия. Риск 4 (очень высокий). ХСН I стадии (II ФК).
Гипертоническая болезнь III стадии. Достигнутая степень АГ 3, риск 4 (очень высокий). Гипертонический криз от дд/мм/гг. ИБС: стенокардия напряжения II ФК, постинфарктный кардиосклероз от … г. ХСН IIА стадии (II ФК). Остаточные явления перенесенного острого нарушения мозгового крообращения от … г.
Мочекаменная болезнь. Хронический калькулезный пиелонефрит, ремиссия. Вторичная ренопаренхиматозная АГ 2 степени, риск 3 (высокий). ХСН 0 стадии.
Диффузный токсический зоб, гипертиреоз. Симптоматическая АГ 2 степени, риск 3 (высокий). ХСН I стадии (I ФК).
Феохромоцитома правого надпочечника. Степень АГ 3. Гипертрофия левого желудочка. Риск 4 (очень высокий). ХСН 0 стадии.
Стабильные формы ИБС
ИБС: стенокардия напряжения II ФК. ХСН II А стадии (II ФК).
ИБС: стенокардия напряжения II ФК, постинфарктный кардиосклероз (. г). Хроническая аневризма левого желудочка. Недостаточность митрального клапана II степени (ишемическая). Фибрилляция предсердий, постоянная форма, тахисистолический вариант. ХСН III стадии (IV ФК). Асцит. Правосторонний гидроторакс. Анасарка. Кардиальный фиброз печени.
ИБС: стенокардия напряжения II ФК, безболевая ишемия миокарда. Гипертоническая болезнь II стадии. Степень АГ 2, риск 4 (очень высокий). Сахарный диабет 2 типа, тяжелая форма, субкомпенсация. ХСН II А стадии (II ФК).
ИБС: аорто-коронарное шунтирование от … г. ХСН II А стадии (II ФК).
Нестабильные формы ИБС
ИБС: острый коронарный синдром с подъемом сегмента ST. Острая сердечная недостаточность класс I по Killip.
ИБС: острый коронарный синдром без подъема сегмента ST. Риск 3 балла по системе TIMI. Острая сердечная недостаточность класс I по Killip.
ИБС: нестабильная (прогрессирующая) стенокардия, постинфарктный кардиосклероз ( . г). ХСН II А стадии (II ФК).
ИБС: нестабильная (впервые возникшая) стенокардия. ХСН I стадии (II ФК).
ИБС: острый Q-инфаркт миокарда, передне-перегородочный от дд/мм/гг., тип 1, риск 8 баллов по системе TIMI. Неполная блокада левой ножки пучка Гиса. Острая сердечная недостаточность, класc IV по Killip. Отек легких. Кардиогенный шок.
ИБС: острый не Q-инфаркт миокарда, задне-диафрагмальный дд/мм/гг., тип 2, риск 5 баллов по системе TIMI. Пароксизмальная желудочковая тахикардия. Острая сердечная недостаточность, класc II по Killip.
ИБС: рецидивирующий не Q-инфаркт миокарда, передне-боковой, от дд/мм/гг., тип 4б, риск 10 баллов по системе TIMI. Фибрилляция предсердий, пароксизмальная форма, купированная ЭИТ …г. Острая сердечная недостаточность, класс III по Killip.
ИБС: заживающий Q-инфаркт миокарда, передний, от дд/мм/гг., тип 1. Частая желудочковая экстрасистолия. Острая сердечная недостаточность, класс I по Killip.
Хроническая ревматическая болезнь сердца
Ревматическая болезнь сердца. Комбинированный митрально – аортальный порок: сочетанный митральный порок с преобладанием стеноза левого атриовентрикулярного отверстия 3 степени, стеноз устья аорты 1 степени. Фибрилляция предсердий, постоянная форма, тахисистолия. ХСН IIА стадии (III ФК).
Ревматическая болезнь сердца. Сочетанный митральный порок (умеренный стеноз, незначительная регургитация). Легочная гипертензия 1 степени. ХСН IIБ стадии (III ФК).
Ревматическая болезнь сердца. Сочетанный митральный порок. Протезирование митрального клапана (протез Мединж – 23) от . г. ХСН IIА стадии (II ФК).
Неревматические пороки сердца
Кальцинированный аортальный стеноз тяжелой степени, степень кальциноза II. Синкопальные состояния. ХСН 0 стадии.
Кальцинированный аортальный стеноз умеренной степени. ИБС: стенокардия напряжения III ФК. ХСН I стадии (III ФК).
Синдром Элерса — Данло. Пролапс митрального клапана 2 степени. Недостаточность митрального клапана 3 степени. Пароксизмальная наджелудочковая тахикардия. ХСН I стадии (II ФК).
Недостаточность аортального клапана умеренной степени (перенесенный инфекционный эндокардит от … г.). ХСН 0 стадии.
Инфекционный эндокардит, подострый, первичный, вызванный Strept. Viridans, с поражением митрального клапана, недостаточность митрального клапана 3 степени, ХСН IIА стадии (II ФК). Острый гломерулонефрит. ХПН I стадии.
Инфекционный эндокардит, подострый, вторичный с поражением аортального клапана, врожденный двустворчатый аортальный клапан, недостаточность аортального клапана 2 степени. ХСН I стадии (I ФК).
Инфекционный эндокардит, подострый, вторичный, с поражением митрального клапана. Недостаточность митрального клапана 2 степени. Ревматическая болезнь сердца. Сочетанный митральный порок. ХСН IIА стадии (II ФК).
Грипп. Острый очаговый миокардит, легкая форма. Наджелудочковая экстрасистолия. ХСН 0 стадии.
Острый диффузный миокардит, неуточненной этиологии. Желудочковая экстрасистолия. Пароксизм желудочковой тахикардии от …. ХСН IIА стадии (III ФК).
Идиопатическая дилатационная кардиомиопатия. Фибрилляция предсердий, постоянная форма, тахисистолия. ХСН IIА стадии (III ФК).
Гипертрофическая кардиомиопатия, обструктивная форма. Стенокардия напряжения II ФК, желудочковая экстрасистолия. ХСН I стадии (II ФК).
Идиопатическая рестриктивная кардиомиопатия. ХСН IIБ стадии (III ФК).
Аритмогенная дисплазия правого желудочка. Пароксизмальная устойчивая желудочковая тахикардия. Имплантация кардиовертера-дефибриллятора от … г. ХСН 0 стадии.
Фибрилляция/трепетание предсердий
Фибрилляция предсердий, постоянная форма, нормосистолия.
Фибрилляция предсердий, персистирующая, тахисистолия.
Фибрилляция предсердий, пароксизмальная форма, пароксизм от дд/мм/гг., купированный ЭИТ.
Фибрилляция предсердий, впервые выявленная, неизвестной давности, нормосистолия. ХСН I стадии (II ФК).
Трепетание предсердий, правильная форма (2:1), пароксизм от дд/мм/гг.
Трепетание предсердий, неправильная форма, персистирующая.
Желудочковые нарушения ритма
ИБС: постинфарктный кардиосклероз (. г.). Желудочковая экстрасистолия, политопная (класс III по Lown). ХСН IIА стадии (III ФК).
Гипертрофическая кардиомиопатия, необструктивная форма. Пароксизмальная желудочковая тахикардия. ХСН I стадии (II ФК).
ИБС: стенокардия напряжения III ФК, постинфарктный кардиосклероз (… г.). АВ-блокада II степени (Мобитц I). ХСН IIБ стадии (III ФК).
http://gigabaza.ru/doc/78572.html
Классификация
Согласно международным рекомендациям (ACC/AHA/ESC, 2010) выделяют следующие формы ФП:

Формы фибрилляции предсердий
(ESC, 2010; HRS/EHRA/ECAS, 2007).
В случае первой регистрации аритмии ее обозначают как впервые диагностированную. Важно понимать, что симптомы не жестко связаны с тахиаритмиями. Например, у пациентов с ФП лишь в 17% аритмические симптомы были обусловлены предсердной тахиаритмией, а более 90% эпизодов предсердной тахиаритмии были бессимптомными (Strickberger S.A., et al., 2005).
При пароксизмальной форме происходит спонтанное восстановление синусового ритма обычно в период до 48 ч, реже до 7 дней.
Если для купирования аритмии требуется медикаментозная или электрическая кардиоверсия, или она сохраняется более 7 суток ФП называют персистирующей.
Европейскими кардиологами принята длительная (longstanding) персистирующая ФП, сохраняющаяся более 1 года в связи с возможностью устранения аритмии с помощью инвазивного лечения (HRS/EHRA/ECAS, 2007).
Если у пациента встречаются как пароксизмальные, так и персистирующие эпизоды ФП, то в диагноз определяется по наиболее частому проявлению.
Постоянная ФП сохраняется длительное время при отсутствии эффекта кардиоверсии или при решении пациента и врача не восстанавливать синусовый ритм.
Для описания симптомов аритмии предложена следующая классификация EHRA (European Heart Rhythm Association):
I класс – нет симптомов,
II класс – легкие симптомы, повседневная активность не ограничена,
III класс – выраженные симптомы, повседневная активность ограничена,
IV класс – инвалидизирующие симптомы, повседневная активность невозможна.
= Идиопатическая впервые диагностированная пароксизмальная фибрилляция предсердий.
= ИБС: ПИКС (2007), стабильная стенокардия II ФК, СССУ: брадикардия 20–40 в мин, синусовые паузы 3–6 сек, синкопе, рецидивирующая персистирующая фибрилляция предсердий,II класс EHRA.
= Вирусный миокардит, пароксизмальная фибрилляция предсердий с АВ блокадой 2 степени, сердечная недостаточность II ФК.
= Гипертоническая болезнь II стадии, II степени, риск 4. Персистирующая фибрилляция предсердий, II класс EHRA. ХСН IIА ст., II ФК.
= Хроническая ревматическая болезнь сердца: тяжелый стеноз митрального клапана, постоянная фибрилляция предсердий, III класс EHRA, ХСН III ФК, IIБ ст.
= Синдром WPW: пароксизмальная фибрилляция предсердий с ЧСС до 280 в мин, IV класс EHRA.
http://xn--80ahc0abogjs.com/kardiologiya_730/klassifikatsiya-47489.html
Фибрилляция предсердий
Справочник болезней

Поражение предсердий
• Гипертоническое сердце.
• Кардиомиопатии (первичные, вторичные), миокардит, перикардит.
• Пороки сердца: митрального клапана, дефект межпредсердной перегородки.
• Легочное сердце (острое, хроническое).
• Операции на сердце: коронарное шунтирование, митральная вальвулотомия, протезирование митрального клапана.
Другие аритмии
• Синдром слабости синусового узла.
• Дополнительные АВ пути (синдром WPW).
• Тахиаритмии: трепетание предсердий, предсердные тахикардии, АВ реципрокная тахикардия.
Системные нарушения
• Гипертиреоз, феохромоцитома, диабет, ХОБЛ, хроническая болезнь почек.
• Метаболические нарушения: гипокалиемия, гипоксия, алкогольная интоксикация.
• Субарахноидальное кровоизлияние, большой инсульт.
• Лекарства: сердечные гликозиды, симпатомиметики, теофиллин.
Врожденные
• Моногенные: кардиомиопатии (синдромы короткого/удлиненного QT, Бругады, гипертрофическая кардиомиопатия).
• Полигенные (идиопатические): около 30%.

Течение (МКБ-10)
• Пароксизмальная (I48.0): 7 сут.
• Длительно персистирующая (I48.1): >12 мес.
• Постоянная (I48.2): отказ от восстановления синусового ритма.
Симптомы (EHRA)
• 1 класс: нет симптомов.
• 2а класс: повседневная активность не ограничена симптомами.
• 2b класс: повседневная активность не ограничена, но симптомы ФП беспокоят пациента (показан контроль ритма).
• 3 класс: повседневная активность ограничена симптомами.
• 4 класс: повседневная активность невозможна.
Осложнения
• Кардиоэмболический инсульт.
• Периферические тробомбоэмболии (почек, селезенки, нижних конечностей).
• Кардиомиопатия.
• Сердечная недостаточность.



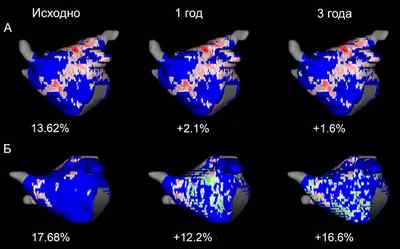
Ds: Длительно персистирующая фибрилляция предсердий, тахиаритмическая кардиомиопатия, ХСН III ФК. [I48.1]
Ds: Гипертоническая болезнь. ХСН с сохраненной ФВЛЖ, II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2b. [I48.1]
Ds: ИБС: Стабильная стенокардия III ФК, инфаркт миокарда (2017).
Осложнения: СССУ: брадикардия 20–40 в мин, паузы 3–6 сек с синкопе, персистирующая фибрилляция предсердий, EHRA 3. [I20.8]
Ds: Синдром WPW: пароксизмальная фибрилляция предсердий с ЧСС до 280 в мин, частые синкопе. [I45.6]
Ds: Хроническая ревматическая болезнь сердца: тяжелый стеноз митрального клапана (?P 80 мм рт. ст.), постоянная фибрилляция предсердий, ХСН III ФК, IIA ст.
Осложнения: Ишемический инсульт, правосторонний гемипарез. [I05.0]
Ds: Ишемический инсульт в бассейне средней мозговой артерии слева (гемипарез, моторная афазия). Постоянная фибрилляция предсердий. [I63.4]






Снижение эффекта
• Медикаменты: азатиоприн, антациды, барбитураты, карбамазепин, метимазол, циклоспорин.
• Продукты с высоким содержанием витамина К1: белокочанная капуста, шпинат, салат, брокколи, зеленые бобы, фасоль, зеленый чай.
• Употребление алкоголя.
• Курение.
• Гипотиреоз.
• Почечная недостаточность.
• Отсутствие приверженности лечению.
• Нарушение всасывания при заболеваниях кишечника.
• Врожденный повышенный метаболизм.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип AA) и гена CYP2C9 цитохрома P450 (генотип *1/*1).
Повышение эффекта
• Медикаменты: аллопуринол, антибактериальные (ко-тримоксазол, макролиды, метронидазол, цефалоспорины, фторхинолоны), антиаритмики (амиодарон, пропафенон, хинидин), антидепрессанты (амитриптилин, сертралин, пароксетин, флуоксетин, флувоксамин, зверобой), глибенкламид, дигоксин, левотироксин, метотрексат, омепразол, статины, фибраты.
• Лихорадка.
• Гипертиреоз.
• Декомпенсация сердечной недостаточности.
• Печеночная недостаточность.
• Употребление алкоголя.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип GG) и гена CYP2C9 цитохрома P450 (генотипы *2/*2, *2/*3, *3/*3).
http://therapy.irkutsk.ru/edaf.htm
Ишемическая болезнь сердца: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий. Гипертоническая болезнь III стадии
I. ОБЩИЕ СВЕДЕНИЯ
2. 25.12.1969 года, 40 лет
3. Ресторан «Партнер», грузчик
5. 2 мая 2010 года был доставлен в 15 городскую больницу бригадой скорой помощи
Поступил в клинику с жалобами:
— сильная приступообразная боль за грудиной, давящего, жгучего характера, не иррадиирущая, купирующаяся приемом лекарственных препаратов;
— головокружения, вплоть до обморочных состояний;
— одышку при физической нагрузке, купирующаяся в покое.
— на общую слабость;
2. История настоящего заболевания (Anamnesis morbi)
Впервые приступы аритмии возникли 6 лет назад. В течение 2003 года неоднократно наблюдались приступы аритмии (связывает с тяжелой физической нагрузкой). Возникали сильные приступообразные боли за грудиной жгучего, давящего характера; головокружения; одышка. Боли купировались в течение 1,5-2 часов после приема ритмонорма. Больной 2 раза был госпитализирован в 9 городскую больницу. В течение 5 лет приступы не возобновлялись. 2 мая 2010 года у больного вновь возникла приступообразная давящая, жгучая боль за грудиной, слабость и головокружения. Больной принял нитросорбид, на что отреагировал снижением артериального давления до 70/40 мм рт. ст., предобморочным состоянием. После чего была вызвана бригада скорой медицинской помощи, где больному купировали приступ раствором гепарина 5000 ЕД в/в, раствором дофамина 4%-5 мл в/в, оксигенотерапией, раствором кеторола 30 мл в/в. 2 мая 2010 года больной был госпитализирован в 15 городскую больницу.
3. Перенесенные заболевания
В возрасте 5 лет перенес скарлатину, в 7 летнем возрасте корь.
Ранений, контузий не было. Венерическими заболеваниями не страдал. В контакте с инфекционными больными не был.
Гемотрансфузий не было.
4. Аллергологический анамнез
Аллергологический анамнез не отягощен. Непереносимости пищевых продуктов, парфюмерных изделий, запахов растений больной не отмечает.
5. Семейный анамнез и наследственность
Отец больного страдает язвенной болезнью желудка, ему 63 года. Мать больного, 62 года, страдает гипертонической болезнью. Братьев и сестер не имеет.
6. История жизни больного (Anamnesis vitae)
Родился в г.Казани, в срок, от 1-ой беременности. Возраст отца при рождении — 23 лет, матери – 22 года. Вскармливался грудью. Ходить начал в 1,5 года, говорить в 2, 5 года.
С 8 лет пошел в школу, учился хорошо. От сверстников в умственном и физическом развитии не отставал.
После окончания школы поступил в ПТУ №54.
Живет в 1-комнатной благоустроенной квартире со всеми коммунальными удобствами, один , на 3-м этаже 5-этажного дома. Одежда и обувь соответствует сезону, гигиеничные. Питание в течение жизни полноценное, регулярное, предпочтение отдает мясным блюдам.
Отдыхал ежегодно, отдавая предпочтение активному отдыху (работа на садовом участке).
Период полового созревания проходил без осложнений в возрасте 14-16 лет. Не женат. Алкоголь употребляет: принимал алкогольные напитки с 22 лет 6-8 раз еженедельно, до 100 г водки. Курит с 25 лет, употребляет до 20-25 сигарет в день. Наркотические средства не употребляет.
III. ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ
Состояние больного удовлетворительное. Температура тела – 36,6?С. Сознание ясное. Положение больного в постели активное. Выражение лица, не представляющее каких либо болезненных процессов.
Телосложение правильное, нормостенический тип конституции. Рост 166 см, масса тела 74 кг. Индекс Кетле 26,9 кг/м?. Нарушений осанки и походки не отмечается.
Кожные покровы бледно-розовой окраски. Кожа умеренной влажности, чистая, тургор снижен. Ногти не изменены. Имеются участки облысения в затылочной области.
Подкожный жировой слой развит умеренно (толщина кожной складки под нижним углом лопатки 1,5 см., на животе на уровне пупка 2см), распределен равномерно. Отеков нет. Щитовидная железа не увеличена.
Лимфатические узлы при осмотре не видны. При пальпации определяются подчелюстные лимфатические узлы, размером с горошину, эластичны, мягкой консистенции, безболезненные. Не спаянные с окружающими тканями. Другие группы лимфатических узлов не пальпируются.
Мышечная система развита удовлетворительно. Болезненность при пальпации мышц отсутствует. Тонус мышц одинаков с обеих сторон. Мышечная сила удовлетворительная.
При обследовании костей черепа, грудной клетки, позвоночника, конечностей болезненность и деформации не отмечаются.
Суставы правильной конфигурации, безболезненные. Активные и пассивные движения в полном объеме.
Носовое дыхание свободно. Форма носа не изменена. Грудная клетка правильной конфигурации, астенического типа телосложения, без деформаций, симметричная. Тип дыхания – брюшной. Дыхание ритмичное. Частота дыхания – 19 в минуту. Дыхательные движения с обеих сторон грудной клетки средние по глубине, равномерные и симметричные. Вспомогательная дыхательная мускулатура в акте дыхания не участвует. Грудная клетка безболезненна. Эластичность грудной клетки в норме. Голосовое дрожание одинаковое с обеих сторон.
При аускультации над легкими определяется везикулярное дыхание. Бронхофония не изменена, одинаковая с обеих сторон.
Сердечно – сосудистая система
Область сердца не изменена.
Верхушечный толчок не визуализируется, пальпируется в V межреберье на 2 см кнаружи от среднеключичной линии, высокий, разлитой.
Сердечный толчок отсутствует.
Границы относительной тупости сердца:
Правая – в IV межреберье на 2 см латеральнее правого края грудины,
Левая – в V межреберье слева на 2 см кнаружи от среднеключичной линии,
Верхняя – в III межреберье слева по окологрудинной линии.
Поперечник относительной тупости сердца: 3+8= 11 см. конфигурация сердца нормальная.
Границы абсолютной тупости сердца:
Правая – левый край грудины в IV межреберье,
Левая – по среднеключичной линии в V межреберье,
Верхняя – у левого края грудины в IV межреберье.
Ширина сосудистого пучка – 5 см.
Ритм правильный, тоны сердца приглушены. Патологических шумов нет.
Пульс 92 удара в минуту, ритмичный, удовлетворительного наполнения и напряжения, одинаковый на обеих руках.
При аускультации артерий патологические изменения не выявлены.
Артериальное давление: на левой руке –145/90мм рт.ст., на правой –145/90 мм рт.ст.
Исследование вен — без особенностей.
Запаха изо рта нет. Слизистая оболочка ротовой полости розовой окраски, миндалины не увеличены. Десны бледного розового цвета, кариозных зубов нет. Язык розовой окраски, влажный, чистый, сосочки выражены хорошо.
Живот правильной конфигурации. Окружность живота на уровне пупка 76 см. мышцы брюшной стенки активно участвуют в акте дыхания. При перкуссии живота определяется тимпанический звук.
При поверхностной пальпации живот мягкий, безболезненный. Симптом раздражения брюшины (Щеткина – Блюмберга) отрицательный.
Сигмовидная кишка пальпируется в левой подвздошной области на протяжении 12 см цилиндрической формы, диаметром 2, 5 см, плотноэластической консистенции, гладкая, подвижная, безболезненная, не урчащая.
Слепая кишка пальпируется в правой подвздошной области на протяжении 10 см цилиндрической формы, диаметром 4 см, плотноэластической консистенции, гладкая, подвижная, безболезненная, урчащая при пальпации.
Остальные отделы толстой кишки не пальпируется.
Методами перкуторной пальпации и аускульто – аффрикции нижняя граница желудка определяется на 2 см выше пупка.
Малая кривизна желудка и привратник не пальпируется.
Поджелудочная железа не пальпируется.
При аускультации живота выслушиваются перистальтические кишечные шумы.
Выпячивания, деформации в области печени не выявляются.
Размеры печеночной тупости по Курлову 10-9-8 см.
Печень пальпируется на 1 см ниже края правой реберной дуги на глубоком вдохе, край печени мягкий, острый, ровный, гладкий, безболезненный.
Желчный пузырь не пальпируется.
При осмотре области селезенки выпячиваний и деформаций нет. При перкуссии селезенки по X ребру – длинник 8 см, поперечник 3 см (между IX и XI ребрами). Селезенка не пальпируется.
При осмотре области почек патологические изменения не выявляются. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Мочевой пузырь перкуторно не выступает над лобком.
IV. ДАННЫЕ ЛАБОРАТОРНЫХ И ИНСТРУМЕНТАЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
Общий анализ крови: WBC-6,2×103/мм3, RBC-3,78 x10 6/мм3, HGB – 119г/л, HCT – 33,8л%, PLT -179 x10 3 /мм 3, MCV(объем эритроцитов) – 89 мм 3, MCH(среднее содержание гемоглобина в отдельных эритроцитах в абсолютных единицах) – 31,5 pg, MCHC (средняя концентрация гемоглобина в эритроците) – 35,1 g/dl, палочкоядерные нейтрофилы – 1%, сегментоядерные нейтрофилы – 57%, моноциты – 4%, лимфоциты – 33%.
Общий анализ мочи: относительная плотность – 1015, соломенно-желтого цвета, прозрачная, реакция мочи – кислая, белок отрицательный, лейкоциты – 1-2, эпителий плоский — 2-4 в поле зрения.
Биохимическое исследование крови: билирубин общий прямой – 9, сахар крови – 4,9 ммоль/л, мочевина крови – 7,8 ммоль/л, общий белок крови – 72,66 г/л.
Коагулограмма: протромбиновый индекс – 89%, АВР – 51 сек, фибриноген – 3 г/л, эталоновый тест отрицательный.
P I = 0 P II = 0 P III = 0 PQ —
Q I = 0 Q II = 0 Q III = 0 P II —
R I =5мм R II = 4мм R III = 2мм QRS II = 0,06с
S I =1мм S II = 6 мм S III = 4 мм QRST II = 0,33 с
T I =3мм T II = 4мм T III = 3 мм RR II = 0,42 с
ЧСС = 143 ударов в минуту.
Сегмент ST и зубец Т в норме.
Заключение: фибрилляция предсердий тахисистолической формы, электрическая ось сердца отклонена влево, сегмент ST и зубец Т в норме.
V. КЛИНИЧЕСКИЙ ДИАГНОЗ
Основной диагноз: ИБС: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий. Гипертоническая болезнь III стадия, II степень, риск IV. ХСН II А стадия, II класс.
В пользу диагноза: Ишемическая болезнь сердца: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий – свидетельствуют:
— жалобы больного на сильные приступообразные боли за грудиной, давящего, жгучего характера, не иррадиирущие, купирующиеся приемом лекарственных препаратов; головокружения, вплоть до обморочных состояний; одышку при физической нагрузке, купирующаяся в покое; слабость.
— анамнестические данные, указывающие на наличие приступов аритмии в анамнезе.
— данные ЭКГ: отсутствие зубцов Р перед каждым комплексом QRS; наличие вместо зубцов Р волн f различающихся по размеру, форме, продолжительности; нерегулярность ритма(разные по продолжительности интервалы R-R).
В пользу диагноза: Гипертоническая болезнь III стадия, III степень, риск IV — свидетельствуют:
— анамнестические данные: наличие гипертонической болезни у матери больного, 8 лет беспокоит повышенное артериальное давление(165/110), купирующиеся приемом Энапа;
— данные объективного исследования;
— данные инструментальных методов: ЭКГ признаки гипертрофии левого желудочка: наличие отклонения электрической оси влево, угол ? = -30.
III стадия выставлена на основании:
— наличие гипертрофии левого желудочка (по данным ЭКГ).
III степень выставлена на основании:
— данных объективного исследования: артериальное давление 165/110 (при определении используется наибольшее значение).
Риск IV выставлен на основании:
— наличия ассоциированного заболевания: хроническая сердечная недостаточность.
В пользу диагноза Хроническая сердечная недостаточность II А стадии, II класс — свидетельствуют:
— жалобы больного на одышку, утомляемость, слабость;
— застой крови в большом и малом круге кровообращения;
— наличие фибрилляции предсердий, гипертонической болезни.
II А стадия выставлена на основании:
— нарушения гемодинамики ( застоя в большом и малом круге кровообращения);
— жалоб больного: одышка при физической нагрузке, быстрая утомляемость;
— данные ЭКГ: наличие экг-признаков гипертрофии левого желудочка.
II класс выставлен на основании:
— жалоб больного: легкое ограничение физической активности: удовлетворительное самочувствие в покое, но обычная физическая нагрузка вызывает утомление, сердцебиение, одышку или боль.
VI. ПАТОГЕНЕЗ СИМПТОМОВ
1. В основе возникновения одышки лежит изменение газового состава крови, гипоксемия, а также снижение растяжимости легких, связанное с застоем крови и интерстициальным отеком и требующее усиления работы дыхательной мускулатуры.
2. Повышенное АД возникает вследствие при спазме периферических сосудов или недостаточном расширении артериол на фоне увеличения сердечного выброса.
3. Головные боли возникают за счет сужения сосудов головного мозга.
4. Быстрая утомляемость возникает вследствие недостаточного снабжения кислородом скелетных мышц.
Основные цели лечения при фибрилляции предсердий следующие:
· Восстановление синусового ритма;
· Профилактика пароксизмов фибрилляции предсердий;
· Профилактика тромбоэмболических осложнений.
1)Восстановление синусового ритма. После восстановления исчезают клинические проявления, улучшается гемодинамика, уменьшается риск осложнений (сердечная недостаточность , тромбоэмболии).
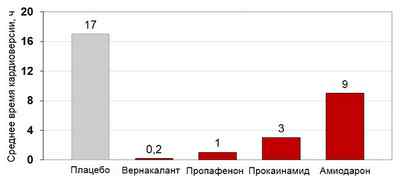
Для восстановления синусового ритма сердца в первые 2 сут применяют антиаритмические ЛС классов IА, IС, III. При наличии ИБС, снижении фракции выброса левого желудочка, сердечной недостаточности, нарушениях проводимости антиаритмические ЛС IС класса противопоказаны. Следовательно в данной ситуации препарат выбора – амиодарон, вводимый в дозе 15 мг/кг в/в болюсно.
Rp.: Sol.Amiodaroni 5% — 3,0
2) Профилактика пароксизмов фибрилляции предсердий. Рекомендуется ораничить употребление кофе, крепкого чая, исключить прием алкоголя и курение. Комбинированное применение амиодарона и метопролола сукцината при АГ позволяет снизить дозы применяемых ААП и способствует не только более эффективному контролю уровня АД, но и предупреждению пароксизмов ФП у 71% пациентов.
Rp.: Tab. Amiodaroni 200мг
S. По 1 таблетке 1 раз в сутки.
Rp.: Tab. Metoprololi 0,1 г
S. По 1 таблетке 1 раз в сутки.
3)Контроль ЧСС (урежение ритма сердца при тахисистолии).У больных с гипертонической болезнью для урежения ритма сердца возможно применение клофелина, имеющего антиадренергические свойства.
Rp.: Tab. Clophelini 0,075
S. По 1 таблетке 3 раза в день.
4)Профилактика тромбоэмболических осложнений пациентам с высоким риском возникновения тромбоэмболических осложнений(старше 65 лет, снижение сократительной функции левого желудочка, артериальная гипертензия). Назначение непрямых антикоагулянтов больным с хронической сердечной недостаточностью рекомендовано при наличии фибрилляции предсердий, следовательно:
Rp.: Tab. Warfarini 2,5мг
S. По 1 таблетке 1 раз в сутки.
5) Ингибиторы АПФ вызывают гемодинамическую разгрузку миокарда вследствие расширения сосудов, увеличения диуреза, уменьшения давления наполнения левого и правого желудочков.
При приеме ингибиторов нужно избегать сочетанного применения НПВС.
Rp.: Tab. Enalaprili 0,01
S. По 1/2 таблетки 2 раза в сутки.
6) Назначение диеты: стол №10.
_____, 40 лет был госпитализирован в 15 городскую больницу 2.05.2010 года с диагнозом: ИБС: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий. ГБ III стадия, II степень, риск IV. ХСН II А стадия, II класс. Диагноз подтвержден анамнестическими данными, жалобами больного, объективными и инструментальными исследованиями.
Лечение – режим общий, диета №10,
1. Rp.: Sol.Amiodaroni 5% — 3,0
2. Rp.: Tab. Amiodaroni 200мг
S. По 1 таблетке 1 раз в сутки.
Rp.: Tab. Metoprololi 0,1 г
S. По 1 таблетке 1 раз в сутки.
3. Rp.: Tab. Clophelini 0,075
S. По 1 таблетке 3 раза в день.
4. Rp.: Tab. Warfarini 2,5мг
S. По 1 таблетке 1 раз в сутки.
5. Rp.: Tab. Enalaprili 0,01
S. По 1/2 таблетки 2 раза в сутки.
Состояние больного стабильное, без отрицательной динамики. Жалоб у больного нет. АД – 140/80 мм рт.ст., пульс 88 ударов в минуту, ЧД – 18 в минуту. Тоны сердца ритмичные. Дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный. Диурез и стул в норме. Прогноз для жизни благоприятный.
http://www.kazedu.kz/referat/185474
Фибрилляция предсердий (мерцательная аритмия) на кардиограмме — признаки и описание
При фибрилляции предсердий изменяется ритмичность и последовательность возбудимости сердечной мышцы, развивается мерцательная аритмия. На ЭКГ при мерцательной аритмии видны частые сокращения верхних отделов сердца, более 300 в минуту. Это нарушает сократительную функцию и приводит к недостаточному изгнанию крови, что повышает риск образования кровяных сгустков. При аритмии тромб из полости сердца с кровотоком попадает в сосуд головного мозга и приводит к его закупорке. В связи с риском развития инсульта и сердечной недостаточности, фибрилляция требует обязательного лечения, медикаментозной или электроимпульсной коррекции.
Как диагностировать мерцательную аритмию по ЭКГ
Для фибрилляции характерно сердцебиение по типу тахиаритмии, учащенный нерегулярный пульс и сердечные сокращения. Большинство пациентов ощущают дрожь в грудной клетке и слабость. Отличительный симптом – непостоянный пульс. Но иногда мерцательная аритмия протекает бессимптомно, в связи с чем стандартным методом выявления нарушений ритма сердца считают электрокардиограмму.
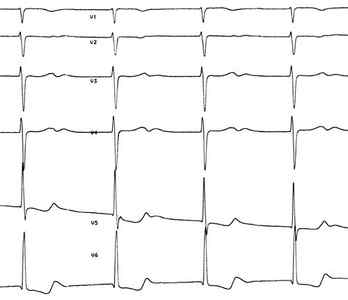
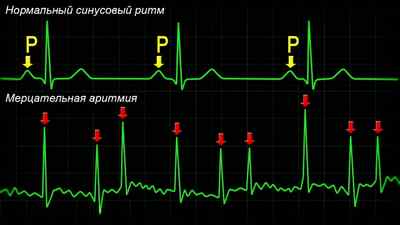
Основные признаки фибрилляции предсердий на ЭКГ (фото. 1):
- во всех 12 отведениях не регистрируются зубцы Р, поскольку импульсы проходят хаотично через предсердия;
- определяются мелкие беспорядочные волны f, наиболее часто регистрируемые в отведениях V1, V2, II, III и aVF;
- желудочковые комплексы QRS становятся нерегулярными, наблюдается изменение частоты и продолжительности промежутков R — R, выявляется АВ-блокада на фоне низкой частоты сокращения желудочков – брадиформа фибрилляции;
- комплексы QRS не изменяются, без деформации или уширений.
Фото 1: Пример ЭКГ с фибрилляцией предсердий.
Аритмия проявляется учащенным или замедленным сокращением сердца. Фибрилляцию предсердий на ЭКГ делят на два вида:
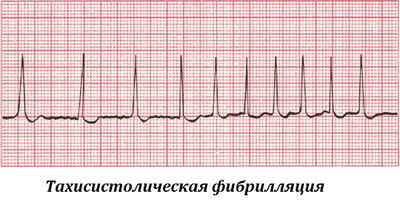
- при тахисистолическом варианте электрокардиография отражает сокращение сердца более 90 ударов в минуту (фото 2);
Фото 2: Тахисистолическая форма ФП.
- брадисистолический вариант – сокращений менее 60 ударов в мин. (рис. 3);
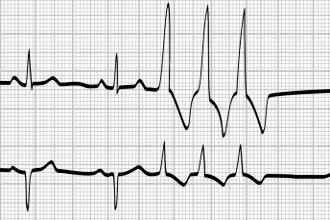
Фото 3: Брадисистолическая форма ФП.
При аритмии сокращения возникают из разных отделов мышечных волокон, эктопических очагов, в результате чего нет единого сокращения предсердий. На фоне сбоя гемодинамики правый и левый желудочек получает недостаточный объем крови, снижается сердечный выброс, что обуславливает тяжесть течения заболевания. Расшифровка кардиограммы помогает установить точное нарушение ритма сердца.
Характерный признак фибрилляции на ЭКГ – волны f (крупноволновые и мелковолновые):
- в первом случае фибрилляцию определяют по крупным волнам, мерцание предсердий достигает 300-500 в минуту;
- во втором – волны мерцания становятся мелкими, доходя до 500- 700 в мин.
Трепетание предсердий – вариант более медленного сокращения сердечной мышцы, в пределах 200-300 ударов в минуту. У пациентов с персистирующей фибрилляцией бывают частые рецидивы трепетания. Такой неотложный случай требует срочного оказания медицинской помощи.
Анализ случаев пароксизмов показывает, что в среднем у 10% больных приступ мерцания предсердий переходит в трепетания, что определяется на ЭКГ в виде такого описания:
- отсутствие зубцов Р и замещение малых волн f крупными пилообразными волнами F – основная характеристика, которая представлена на фото 4;
- нормальные желудочковые комплексы QRS.
Виды фибрилляции предсердий и пример формулировки диагноза
Клинически мерцательная аритмия проявляется несколькими формами:
- пароксизмальной, когда приступ фибрилляции длится не более 48 часов в случае успешно проведенного лечения (кардиоверсии), либо пароксизм восстанавливается за 7 дней;
- персистирующей – аритмия продолжается более недели, или устранить фибрилляцию удается позднее 48 часов при проведении медикаментозной терапии и электрического воздействия;
- постоянной формой, когда хроническая фибрилляция не устраняется методом кардиоверсии. Медикаментозная помощь в этом случае неэффективна.
Учитывая данные ЧСС и признаки типичной мерцательной аритмии на ЭКГ, определяют три варианта фибрилляции:
- нормосистолическая форма – частота сокращения сердца в пределах 60-100 ударов в минуту;
- тахисистолическая – ЧСС более 90 ударов в минуту;
- брадисистолическая – ЧСС менее 60 ударов в минуту.
Клинический диагноз пациента включает в себя характеристику аритмии и данных ЭКГ, которые расшифровывают: фибрилляция предсердий, персистирующая форма, тахисистолический вариант.
Основные принципы лечения
Современная терапия аритмии основывается на методах восстановления ритма сердца до синусового и профилактики новых приступов пароксизмов с предупреждением тромбообразования. Положения протокола медицинской помощи включает такие позиции:
- антиаритмические препараты применяют как медикаментозную кардиоверсию для нормализации ритма сердца;
- бета-адреноблокаторы назначают для контроля ЧСС и качества сокращения сердечной мышцы (противопоказание – пациенты, которым имплантирован кардиостимулятор);
- антикоагулянты препятствуют образованию тромбов в полости сердца и снижают риск развития инсульта;
- метаболические препараты действуют как стабилизатор и улучшают обменные процессы;
- электрическая кардиоверсия – метод электроимпульсного купирования приступа фибрилляции предсердий. Для этого регистрируют мерцательную аритмию на ЭКГ и под контролем жизненных показателей делают дефибрилляцию. Единственный критерий запрета проведения подобной процедуры – выраженная брадикардия и постоянный вид фибрилляции сроком более двух лет.
Осложнения заболевания
При фибрилляции предсердий верхние отделы сердца не в полной мере наполняются кровью, за счет чего уменьшается выброс и развивается сердечная недостаточность.
Синдром WPW с ранним возбуждением желудочков провоцирует развитие наджелудочковой аритмии, ухудшая течение заболевания и затрудняя диагностику нарушения сердечного ритма.
Помимо снижения кровяного наполнения полостей сердца, хаотичное сокращение предсердий формирует сгустки и тромбы, которые с током крови попадают в мелкие и крупные сосуды головного мозга. Тромбоэмболия опасна полным перекрытием артериолы и развитием ишемии, что требует реанимационных мероприятий и начала лечения в кратчайшие сроки.
Постоянная форма фибрилляции предсердий значительно ухудшает качество жизни, приводит к стойкому нарушению гемодинамики, гипоксии тканей сердца и головного мозга. При аритмии требуется обязательное лечение, для чего необходима консультация врача-кардиолога.
Ежегодное обследование и регулярное проведение электрокардиографии поможет вовремя сделать заключение о нарушении ритма сердца и предотвратить нежелательные последствия.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/diagnostika/electro/fibrillyaciya-predserdij-na-ehkg.html
Как классифицируются фибрилляция и трепетание предсердий при мерцательной аритмии?
Фибрилляции предсердий различают по видам, которые зависят от нескольких критериев: продолжительности эпизода, частоты сокращений желудочков сердечной мышцы, характера отдельных волн. Наличие соответствующих классификаций представляет особую ценность в плане диагностики нарушения работы сердца.
Классификация по длительности эпизода
В зависимости от длительности, различают следующие виды фибрилляции предсердий:
- Впервые выявленная. Такая форма диагностируется в том случае, если проявления отклонения выявляют впервые, вне зависимости от выраженности или наличия клинической картины. Приступ продолжается 10-15 минут.
- Пароксизмальная. Нарушение сердечного ритма является возвратным и прекращается самопроизвольно. Обычно приступ длится двое суток и менее. Указанная разновидность фибрилляции предсердий не характеризуется продолжительностью эпизодов и не превышает семи дней. Чаще всего явление наблюдается 1-2 дня, однако его минимальная длительность составляет 3 минуты. При этой форме, как и при предыдущей, существует вероятность спонтанного восстановления сердечного ритма.
- Персистирующая. Данный вид фибрилляции отличается продолжительностью: приступ может продолжаться более 7 дней подряд. При длительно персистирующих формах симптоматика отклонений наблюдается более двенадцати месяцев.
- Постоянная. Эта форма аритмии существует в течение продолжительного времени. Клиническая картина постоянной ФП определяется периодами возвращающихся приступов. Постоянный вид фибрилляции предсердий является особенной: в этом случае восстановить ритм не представляется возможным. Проводятся мероприятия по контролю над показателями частоты сердечных сокращений.
Классификация по критерию частоты сокращений желудочков
По фактору частоты сокращений желудочков различают такие формы патологии:
- Тахисистолическая. В этом случае к желудочкам поступает большее, чем это необходимо, количество импульсов, из-за чего частота пульса составляет более 100 ударов в минуту.
- Брадисистолическая. При такой форме показатель частоты сердечных сокращений находится в пределах нормы либо снижен (менее 60 ударов за минуту), а пульс остается нормальным.
- Нормосистолическая. Желудочки при этой форме сокращаются с частотой, которая максимально близка к показателям нормы (от 60 до 100 ударов в минуту).
Классификация по характеру волн F
Волны F на электрокардиограмме представляют собой суммарный потенциал действия сердечной мышцы, который возникает при электрическом раздражении.
В зависимости от этого критерия, выделяют такие виды фибрилляции:
- Крупноволновая. На ЭКГ в данном случае отмечают крупные и редкие зубцы мерцания предсердий. Такая форма ФП обычно наблюдается при пороках сердечной мышцы, что вызывает перегрузку предсердий.
- Мелковолоновая. На ЭКГ отмечают частые и мелкие волны мерцания предсердий, что обычно характерно для кардиосклероза.
Классификация по выраженности симптоматики (EHRA-шкала)
Шкала симптомов (EHRA-шкала) – это клинический инструмент, который позволяет оценить симптомы при эпизодах фибрилляции предсердий. Он помогает определить курс терапии пациента, страдающего от аритмии.
В зависимости от данного критерия, различают такие виды ФП:
- EHRA I – такое значение указывает на отсутствие симптомов;
- EHRA II – в данном случае выраженность симптомов отклонения легкая, благодаря чему обыденная активность больного не нарушается;
- EHRA III – клиническая картина выражена, симптомы проявляются настолько сильно, что ежедневная активность пациента нарушается;
- EHRA IV – наиболее тяжелый показатель, так как указывает на наличие симптоматики, которая приводит к инвалидности больного, что не просто ограничивает, а полностью прекращается ежедневную активность больного.
Отличие фибрилляции от трепетания предсердий
Многие отождествляют эти понятия, но самом деле это два разных состояния, которые характерны для мерцательной аритмии. Отличие между ними заключается в механизме действия:
- при трепетании волокна миокарда сокращаются медленно;
- при фибрилляциях импульсы, которые подаются к миокарду, носят хаотичный характер и способствуют тому, что его волокна начинают сокращаться слишком быстро и вразнобой.
Фибрилляция и трепетания предсердий – проявления мерцательной аритмии, которая представляет особую опасность для здоровья больного. В частности, эта патология может вызвать тромбозы и тромбоэмболию легочной артерии, развитие инсульта.
Указанные состояния возникают под действием таких факторов, как:
- пороки клапанов сердечной мышцы;
- врожденные или приобретенные патологии сердечной мышцы;
- гипертоническая болезнь;
- ишемическая болезнь сердца.
Мерцательную аритмию, которая выражается в фибрилляции или трепетании предсердий, также вызывают патологии, не связанные с нарушениями функций сердечной мышцы. Так, это состояние могут спровоцировать опухоли надпочечников, гиперфункция щитовидки, ожирение и сахарный диабет.
Еще один фактор, которые способен вызвать фибрилляцию и трепетание предсердий, – злоупотребление спиртными напитками.
Классификация трепетаний предсердий
Трепетание предсердий – явление, которое также, как и фибрилляция, может проявляться в разных формах.
Основной классификацией является следующее разделение патологии:
- Типичное трепетание предсердий, или первый тип. В этом случае наблюдаются такие изменения: патологическая волна возбуждения направляется против часовой стрелки, вверх по межпредсердной перегородке. После этого она направляется к задней стенке правого предсердия. Далее импульс обходит устье верхней полой вены, достигает исходного положения, после чего цикл возобновляется.
- Атипичное трепетание предсердий по второму типу. В этом случае прохождение патологического импульса исключает истмус.
С клинической точки зрения существует два основных вида трепетания предсердий:
- Пароксизмальная форма. Приступ аритмии возникает внезапно, обычно под действием провоцирующих факторов, и продолжается недолго.
- Постоянная форма. В этом случае нарушения сердечного ритма наблюдаются на постоянной основе.
Существующие классификации фибрилляции и трепетания предсердий облегчают диагностирование и разработку курса ведения пациента с мерцательной аритмией. В основе классификаций находятся различные факторы, связанные с характером проявления патологии.







