Гиперэхогенный фокус в левом желудочке сердца плода: причины и действия
В левом желудочке плода гиперэхогенный фокус: что это, какая причина и как действовать
Нередко при проведении беременным ультразвукового обследования у плода в сердце обнаруживают небольшое светлое пятнышко. Часто врачи называют его «мяч для гольфа», поскольку при наличии сердцебиения он напоминает прыгающий белый шарик. В заключении доктор описывает это как гиперэхогенный фокус в сердце плода. Несмотря на кажущийся угрожающий характер определения, данный термин не подразумевает какого-либо патологического состояния.
Подобное явление считается вариантом нормы и обнаруживается у четверти беременных. При отсутствии других патологических признаков не требуется никаких дополнительных обследований.
Что такое гиперэхогенность в сердце плода
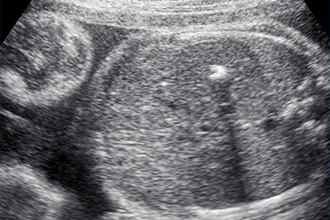
Гиперэхогенный фокус сердца плода подразумевает наличие уплотнения в структуре сердечной мышцы. В результате ультразвуковые волны в большей степени отражаются от участка миокарда и дают светлое пятно на экране. Включение, как правило, имеет диаметр 2—3 миллиметра.
Чаще всего это обнаруживается у женщин старше 35 лет на 18—22-й неделе беременности. Наиболее характерен феномен для представительниц азиатских стран. На европейском континенте подобное явление встречается намного реже (в 7—10 % случаев). Обычно уплотнение исчезает к концу третьего триместра, однако нередко остается вплоть до родов.
Чаще всего находят гиперэхогенное включение в левом желудочке сердца плода, тем не менее оно может визуализироваться и в других частях органа. Более опасным считается присутствие повышенной эхогенности в правых отделах.
Патологическим данное явление может считаться лишь в случаях, когда оно сопутствует другим признакам врожденных заболеваний. Также важно помнить, что это всего лишь диагностический признак, который не является самостоятельной патологией и не несет каких-либо негативных последствий в будущем.
Источником гиперэхогенного включения сердца плода может быть отложение солей кальция в сосочковых мышцах левого желудочка. В указанные сроки происходят значительная активация минерального обмена и интенсивное формирование костной системы. Со временем соль всасывается в кровь и уплотнение исчезает.
В некоторых случаях подобный симптом дает наличие добавочной хорды. Это соединительнотканная нить, которая проходит от клапанов сердца к папиллярным (сосочковым) мышцам. Чаще всего каждой мышце соответствует одна нить, однако в данном случае их образуется несколько.
При прохождении крови через хорды будут возникать завихрения, которые могут образовывать сердечные шумы, выслушиваемые при аускультации. Об этом следует помнить, потому что в дальнейшем из-за присутствия данного феномена педиатр может поставить неправильный диагноз. Несмотря на то что это явление рассматривается как аномалия сердца, такой вариант развития принимается за норму.
Обнаружение дополнительной хорды не требует дальнейшего исследования и лечения. Как правило, они срастаются еще до рождения или в первые годы жизни.
Раньше считалось, что ГЭФ ЛЖ является четким признаком синдрома Дауна или других хромосомных заболеваний. Но в последние годы появилось много научных работ, благодаря которым теперь известно, что это справедливо лишь при наличии дополнительных симптомов. Обнаружение только одного этого признака не может быть поводом для беспокойства, дальнейшие обследования не требуются.
Тактика действий
В большинстве случаев при обнаружении гиперэхогенного включения показано проведение дополнительного исследования. При этом могут назначить:
- повторное УЗИ для уточнения диагноза;
- эхокардиоскопию (проводят только до 25-й недели);
- биохимический анализ крови;
- кариотипирование.
Достаточно редко применяют инвазивные диагностические процедуры:
- амниоцентез (взятие пробы околоплодных вод через брюшную стенку);
- плацентоцентез (биопсия клеток плаценты);
- фетоскопию (исследование плода при помощи видеозонда).
В первую очередь, конечно же, следует исключить генетические причины гиперэхогенного включения. Для этого врач-диагност проводит поиск других малых маркеров хромосомных патологий. К ним относятся врожденные пороки сердца, утолщение шейной складки, нарушения развития желудочно-кишечного тракта, костной системы. Обычно они выявляются в ходе ультразвукового исследования. При их обнаружении необходима консультация у специалиста-генетика.
Если никаких дополнительных признаков не обнаружено, плод можно считать вполне здоровым. Тем не менее в первые месяцы после рождения рекомендуется провести контрольную эхокардиографию. Данная процедура позволит окончательно убедиться в отсутствии каких-либо патологических изменений.
Таким образом, обнаруживаемое при УЗИ гиперэхогенное включение не является самостоятельным диагнозом. По системе оценки маркеров хромосомных аномалий ему начисляют лишь один балл, что не может быть поводом для беспокойства.
Чаще всего ГЭФ возникает вследствие физиологических процессов или доброкачественных аномалий развития сердца (появление ложной хорды). При этом, если не обнаружено других анатомических или функциональных отклонений, не требуется никаких дальнейших обследований и лечения. Достаточно будет контроля при проведении планового УЗИ в третьем триместре беременности.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/diagnostika/instrumentalnye/giperehkhogennyj-fokus-v-serdce-ploda.html
Гиперэхогенный фокус в левом желудочке сердца плода: что это такое и насколько опасно
Беременные женщины на УЗИ часто сталкиваются с незнакомыми терминами, которые становятся причинами беспокойств. Гиперэхогенный фокус в левом желудочке сердца плода – один из таких терминов, требующих пояснений. Что такое гиперэхогенный фокус? Насколько это опасно?
Врачи считают, что чаще всего ГЭФ – вариант нормы, в разряд патологии нарушение переходит только при обнаружении аномалий в строении хромосом.
На УЗИ ГЭФ проявляется, как белая точка, расположенная в районе сердца. В определённом разрезе точка похожа на белый, подпрыгивающий при сокращении сердечной мышцы, мяч.
Появление белой точки указывает на уплотнённую структуру сердечной мышцы.
- Отложение солей кальция.
- Аномальное строение сердца.
- Хромосомное нарушение.

Отложение солей кальция не должно вызывать беспокойства, оно рассасывается к тому моменту, когда ребёнок должен появиться на свет.
Гиперэхогенный фокус в левом желудочке сердца плода, вызванный развитием лишней хорды не влияет на работу сердца, но может вызвать шумы, поэтому детей с такими аномалиями наблюдает кардиолог.
Больше опасений вызывают хромосомные аномалии. Их помогает обнаружить анализ крови, на который направляет генетик. Гиперэхогенный фокус в сердце плода плюс хромосомные аномалии – свидетельство тяжёлых патологий, вплоть до синдрома Дауна.
Диагностика проблемы
При выявлении ГЭФ специалист направляет беременную женщину на амниоцентез и кордоцентез. Дополнительно проводят 3D УЗИ плода, Эхо, кардиотокографию и допплерографию.
Наиболее эффективные методы диагностики:
- Тест крови на выявление аномальных хромосом.
- Фетоскопия позволяет выявить патологическое развитие ребёнка в результате генетических нарушений. Метод представляет собой обследование околоплодного пространства при помощи трубки, введённой через маточную стенку беременной женщины. Использование фетоскопии оправдано, если другие методы диагностики уже использованы и не дали результата. Фетоскопия считается опасным методом, поэтому применяется в крайних случаях. Возможен риск преждевременных родов.
- Плацентоцентез (биопсия) используют для получения материала, требуемого для исследования клеточного состава плаценты. Метод позволяет исследовать гены плода и подтвердить либо опровергнуть наличие генетических заболеваний.
- Амниоцентез, метод, позволяющий исследовать околоплодную жидкость, через прокол брюшной стенки беременной. Даёт биохимические, иммунные и гормональные показатели, для оценки риска генетических нарушений.
Проведение эхокардиоскопии
При обнаружении ГЭФ у ребёнка и наличии определённых показаний, пациентку направляют на эхокардиоскопию плода.
Показания для прохождения эхокардиоскопии:
- первая беременность у женщин, старше 35 лет;
- сахарный диабет;
- инфекционное заболевание будущей матери;
- выявленные патологии в строении сердца;
- ребёнок отстаёт в развитии;
- родственники беременной женщины страдают от пороков сердца;
- обнаружены маркеры генетических заболеваний.
Эхокардиоскопия проводится до 28-ой недели беременности, далее метод становится малоинформативным из-за больших размеров плода и небольшого количества амниотической жидкости.
Исследование применяется для оценки размеров клапанов и полостей сердца, его сократительной способности и уровня наполнения кровью.
ГЭФ у беременных женщин и новорождённых детей. Что делать родителям

Чаще всего гиперэхогенный фокус – это неопасно. Уплотнённый участок миокарда может быть связан с аномальной хордой, новорождённый ребёнок с подобной проблемой должен находиться под наблюдением врача, чтобы избежать проблем с нарушением кровотока и аритмией. Короткая дополнительная хорда, также, требует внимания, так как она препятствует работе желудочка.
Более опасной считается лишняя хорда в правом желудочке, в некоторых случаях, родителей информируют о том, что может потребоваться оперативное вмешательство.
Для предупреждения проблемы, родителей, имеющих в семье наследственные проблемы, направляют на консультацию к генетику. Специалист – генетик собирает семейный анамнез, позволяющий подтвердить или исключить генетические, профессиональные и бытовые факторы риска. Кроме этого генетик оценивает уровень здоровья родителей, сперматогенез, данные об андрологической и генеалогической наследственной отягощенности.
Генетик, выявив патологию у семейной пары, планирующей родительство, проводит мероприятия, направленные на устранение мутагенных факторов, которые могут привести к ГЭФ. Наибольший эффект дают меры, принятые за два или три месяца до наступления беременности.

Если всё-таки эхогенный фокус обнаружен, то причинами могут быть:
- минерализация сосудов в миокарде;
- дополнительная перегородка в сердце;
- патология хромосом.
Обнаружение хромосомной патологии чаще всего ставит женщину перед фактом прерывания беременности. В остальных случаях ГЭФ считается нормой, и его признаки полностью исчезают к четырём годам жизни ребёнка. До этого периода ребёнок должен наблюдаться кардиологом.
При обнаружении эхогенного признака хромосомных аномалий не нужно паниковать. Пройдя инвазивную диагностику для полного обследования плода (аспирация ворсинок хориона), будущая мать получает полную информацию о здоровье будущего ребёнка.
Как и любая процедура, связанная с вмешательством в работу организма, аспирация несёт риск невынашивания плода. Но в случае диагностики генетических отклонений такие вмешательства необходимы, так как позволяют исключить болезнь Дауна и другие тяжёлые наследственные заболевания.
Гиперэхогенный фокус в левом желудочке сердца плода: диагностика, причины
Во время проведения второго планового УЗИ часто обнаруживается гиперэхогенный фокус в левом желудочке сердца плода. Это включение представляет собой небольшую точку – дополнительную хорду, которая не несет никакого вреда ребенку, но при условии, что исключено наличие хромосомных патологий.

Описание диагноза
В месте локализации точки обнаруживается уплотнение сердечной ткани, оно может быть вызвано:
- отложениями солей;
- наличием патологии в хромосомном наборе;
- наличием дополнительной хорды, которая не влияет на полноценную работу сердца.
Если причиной, вызвавшей появление белой точки в полости сердца, является большое количество солей, то к третьему триместру она пропадает и не несет никаких последствий для плода. Это же касается и хорды, она может вызывать шумы в сердце до определенного возраста (обычно проходят в 2-3 года), либо исчезает еще до рождения. В любом случае при ее наличии необходимо регулярно обследовать ребенка у кардиолога.
Опасность составляет лишь диагноз, обнаруженный в сочетании с хромосомными нарушениями. В этом случае уплотнение миокарда несет опасность для жизни ребенка.
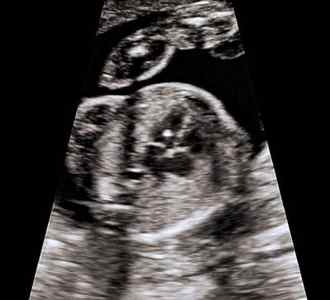
Гиперэхогенный фокус в левом желудочке сердца плода может свидетельствовать о наличии синдрома Дауна, если при анализе крови у беременной были выявлены патологические хромосомные маркеры.
На каком сроке сердцебиение плода можно прослушать
Закладка сердца приходится на четвертую неделю беременности. Уже через неделю посредством трансвагинального УЗИ можно обнаружить сокращения миокарда. Ультразвуковое обследование абдоминальным датчиком возможно провести на восьмой неделе. Если на этом сроке отсутствуют сократительные процессы миокарда, то можно делать вывод о замирании беременности.
После формирования сердце сокращается с частотой 110-130 ударов, затем количество значительно увеличивается до 170-190 (пик приходится на восьмую неделю), а после этого удары сердца у плода вновь снижаются до 120-160 за одну минуту и практически не изменяются до родов.
Прослушать сердцебиение посредством использования стетоскопа возможно лишь с двадцатой неделе, доступно это только опытным врачам. Самостоятельно прослушать, как бьется сердце ребенка, можно уже на тридцатой неделе.
Диагностика ГЭФа
Обнаружение синдрома «мяча для гольфа» осуществляется при ультразвуковом исследовании. После этого желательно посетить дополнительное 3Д УЗИ, также лечащий врач может направить беременную на эхокардиоскопию плода. Чаще всего данное исследование назначают:
- беременным в возрасте более 35 лет;
- если на раннем сроке у матери были инфекционные заболевания;
- при наличии у беременной (либо родственников) патологий сердца или сахарного диабета;
- после выявления на плановом УЗИ патологий в области сердца;
- при отставании развития плода и его размеров;
- при обнаружении маркеров, свидетельствующих о хромосомных нарушениях.
Гиперэхогенный фокус в левом желудочке сердца плода можно обследовать при помощи эхокардиоскопии на сроке 18-28 недель, после этого провести полноценное обследование не удастся, так как размеры ребенка будут слишком большими, чтобы качественно обследовать размеры и состояние его сердца.
Показатели нормы при эхокардиоскопии
Во время обследования проводится измерение всех полостей сердца. В норме эти показатели должны находится в пределах:
- длина правого желудочка – 0,5-1,75 см;
- ширина правого желудочка – 0,4-1,1 см;
- длина левого желудочка – 0,9-1,8 см;
- ширина левого желудочка – 0,44-0,89 см;
- отношение показателей ширины левого желудочка к правому – 0,45-0,9 см;
- устье аорты – 0,3-0,52 см;
- устье легочной артерии – 0,3-0,5 см;
- митральное отверстие – 0,35-0,6 см;
- трикуспидальное отверстие – 0,3-0,63 см;
- количество сердечных сокращений – 140-160 ударов/минуту.
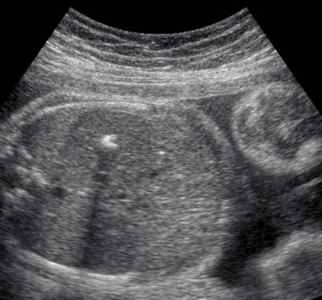
Размер сердца плода имеет свои показатели и значительно отличается от размеров взрослого человека, так как все органы соответствуют размерам тела. Патология сердца при таком обследовании выявляется всегда, поэтому не стоит переживать о непрофессионализме узиста, если диагноз не подтвердился или врач говорит, что это не несет угрозы ребенку.
Что необходимо предпринять при выявлении ГЭФа
ГЭФ в сердце плода предполагает назначение врачом дополнительных плановых обследований. К ним можно отнести:
- УЗИ сердца ребенка с допплерографией;
- КТГ (кардиотокография);
- 3Д или 4Д УЗИ.
Если проведенные диагностические методы не опровергли наличие патологий сердца (то есть когда в крови имеются патологические маркеры и на УЗИ эти признаки подтверждаются), рекомендуется посетить генетика.
Такое исследование является очень серьезным шагом, так как несет в себе большую опасность выкидыша или замирание беременности. Поэтому проводить забор пуповинной крови или околоплодных вод необходимо лишь в самых крайних случаях.
Патология сердца может быть незначительной, тогда врач-генетик не будет направлять на такую опасную диагностику. Однако при подтверждении диагноза на объемном УЗИ лучше проконсультироваться с профессионалом на предмет опасности ГЭФ для жизни малыша.
Гиперэхогенный фокус в левом желудочке сердца плода: причины возникновения
Возникновение эхогенного фокуса в сердце ребенка может быть следствием минерализации сосудов сердечной мышцы, индивидуальной особенностью сердца (при которой обнаруживается дополнительная перегородка в сердце в виде небольшой хорды) либо хромосомными патологиями, в частности синдрома Дауна.
Плод по неделям очень быстро развивается и еще больше совершенствуется его тело и жизненно важные системы организма. Именно поэтому нужно регулярно следить за состоянием плода, что позволит вовремя обнаружить возможные проблемы с развитием или предотвратить их до появления первых симптомов.
При наличии патологических хромосомных маркеров в крови матери наличие у ребенка аномалий развития окончательно подтверждается. В этом случае родители должны принимать решение о необходимости дополнительных обследований или прерывания беременности.
Последствия диагноза для ребенка
В норме дополнительная хорда левого желудочка у ребенка исчезает в конце третьего триместра, но она может также находится в сердце всю жизнь, не неся угрозы здоровью. Об этом нужно знать и при необходимости сообщить детском педиатру, так как при прослушивании есть вероятность постановки неправильного диагноза из-за наличия шумов в сердце.
Рекомендуется также стать на учет у детского кардиолога и регулярно обследоваться на предмет наличия патологии. Как правило, к трем годам у ребенка исчезают любые признаки включения в сердечной мышце, тогда врач делает заключение об абсолютном здоровье ребенка.
Стоит ли переживать по поводу данного диагноза
Как правило, гиперэхогенный фокус в левом желудочке сердца плода не несет опасности для ребенка. После рождения и планового осмотра врачом не обнаруживается у детей никаких отклонений от нормы, возможны лишь незначительные шумы при наличии дополнительной хорды.
Когда ребенок достигнет возраста 2-3 месяцев, для большего спокойствия родителей можно сделать УЗИ сердца, в котором подробно будут указаны все размеры полостей и отверстий клапанов, количество дополнительных хорд и общее состояние сердечно-сосудистой системы. В заключении будет написан диагноз о здоровье сердца и полном соответствии возрастным особенностями (обычно до года у деток обнаруживается открытое овальное окно).
Лишь в незначительном проценте случаев дополнительная хорда левого желудочка у ребенка может привести к пороку сердца либо другим патологиям. Но для этого недостаточно одного наличия синдрома «гольфного мяча», необходимо точное подтверждение опасности посредством проведения забора околоплодных вод или крови из пуповины и наличие после диагностики крови патологических маркеров, свидетельствующих о наличии хромосомных аномалий у плода.
Гиперэхогенный фокус в сердце плода
Ультразвуковое исследование плода или перинатальная ультразвуковая диагностика стала совершенно неотъемлемой частью акушерства. УЗИ плода – это огромное подспорье в сложной работе акушеров, однако иногда бывает не совсем понятно, как трактовать некоторые его результаты.
Одним из таких спорных моментов в перинатологии является обнаружение гиперэхогенного фокуса или включения в левом желудочке плода. Такая неожиданная находка, да еще и в сердце неродившегося человека пугает будущую маму. Поговорим о том, что такое гиперэхогенный фокус в сердце плода и опасно ли это.
Что такое гиперэхогенный фокус
Гиперэхогенный фокус или ГЭФ является случайной находкой при ультразвуковом исследовании беременной женщины. УЗИ сердца плода является обязательным компонентом любого перинатального скрининга, поэтому врач всегда обращает внимание на особенности строения и работы сердца ребенка.
Женщина планово, без каких-либо жалоб или беспокойств приходит на УЗИ, где врач обнаруживает такую интересную особенность строения сердца плода. Спешим успокоить будущих мам, ГЭФ – это лишь «интересная особенность», а никак не аномалия или патология. Сам по себе гиперэхогенный фокус никак не влияет на работу сердца плода или уже родившегося ребенка, что подтверждено в многочисленных исследованиях.
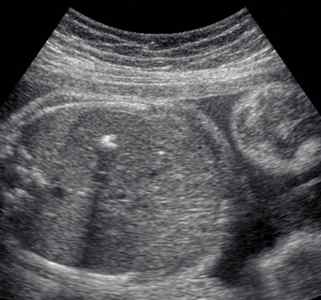
Как правило, такой участок находят при втором скрининговом УЗИ – в 18-22 недели беременности и наблюдают до третьего триместра, иногда вплоть до родов. По статистике разных стран, подобное образование чаще находят в левом желудочке плода, реже – в правом желудочке или других камерах сердца. В среднем, в 7 % беременностей обнаруживают гиперэхогенный фокус различной локализации. В развитых странах даже существуют данные, что примерно пятая часть таких находок ошибочна из-за низкого качества ультразвукового аппарата или некорректного проведения процедуры исследования. Ниже мы чуть подробнее поговорим, с чем связывают появление таких фокусов сердца.
На ультразвуковом исследовании врач видит яркое белое пятно в пределах 2-3 мм округлой формы в полости одной из камер сердца плода. Ультразвуковые диагносты очень любят всяческие художественные сравнения, поэтому гиперэхогенный фокус также носит название golf ball или симптом гольфного мяча. На самом деле, небольшое округлое образование, подпрыгивающее при каждом сокращении сердца, действительно напоминает мячик для гольфа.
Дать такую картину на УЗИ может лишь очень плотное образование сродни костной ткани, что и вызывает некоторое удивление всех ученых и врачей. Каким образом такое плотное образование формируется в сердечной мышце, а потом бесследно пропадает после рождения – остается неразгаданной загадкой.
Возможные причины образования гиперэхогенного фокуса сердца
На самом деле ГЭФ в левом желудочке и по сей день остается крайне спорным диагнозом. Ученые выделили несколько самых вероятных причин образования подобных включений:
В случае с ГЭФ сами хорды могут давать симптом гольфного мяча, а также провоцировать отложения солей кальция и усиливать видимость гиперэхогенного фокуса.
Совсем другая ситуация будет в том случае, если ГЭФ сочетается с иными маркерами генетических аномалий: при утолщенной шейной складке и аномалиях новых костей на первом скрининговом УЗИ в 11-14 недель, других грубых аномалиях сердца, патологии строения костей черепа, конечностей или желудно-кишечного тракта. В этом случае гиперэхогенный фокус может рассматриваться как дополнительный маркер генетических аномалий и обязательно подлежит консультации врача-генетика.

Что делать?
Этот вопрос обязательно задает любая будущая мама после УЗИ сердца плода, услышав о такой особенности своего еще не родившегося ребенка. Еще раз подчеркиваем: изолированный ГЭФ не является диагнозом, не подлежит никаким дополнительным консультациям и не требует никакого лечения!
Может быть назначено:
Как правило, такая интересная особенность все же отмечается в документах и перинатальном паспорте беременной. Это необходимо для привлечения дополнительного внимания врача-неонатолога. Выслушивая сердце уже родившегося ребенка, врач обратит более пристальное внимание на наличие сердечных шумов и, при их обнаружении, назначит ультразвуковое исследование сердца малышу. Чаще всего на ультразвуковом исследовании сердца при наличии таких шумов обнаружатся те самые дополнительные хорды, которые не несут никакой опасности и не подлежат лечению.
http://uzikab.ru/grudnaya/giperehogennyi-fokus-serdtsa-ploda.html
Гиперэхогенный фокус в левом желудочке сердца плода: причины, диагностика, прогноз
Во время прохождения второго планового УЗИ беременной женщине могут сообщить, что был обнаружен гиперэхогенный фокус в левом желудочке сердца плода. Конечно, любая женщина испугается, услышав такой длинный диагноз, однако так ли он опасен?
Что это такое?
Гиперэхогенный фокус в левом желудочке сердца плода — это овально-округлое образование, которое заметно на мониторе аппарата УЗИ как небольшая белая точка. Таким образом выглядит уплотнение на стенках миокарда (сердечной мышцы), которое слегка покачивается при биении сердца. Наиболее часто такая патология может проявляться у беременных женщин, возраст которых больше 35 лет, а также у азиаток.
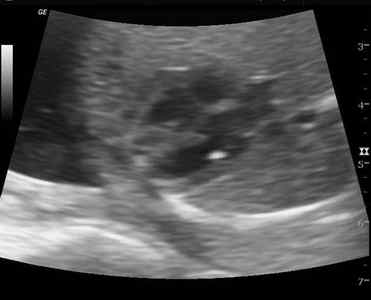
Причины образования
Что такое гиперэхогенный фокус — выяснили, но каковы причины его появления? Это:
- отложение солей;
- патология в хромосомном наборе плода;
- наличие дополнительной хорды в сердце, которая считается вариантом нормы и никак не влияет на деятельность сердечной мышцы.
Если появление уплотнения структур миокарда было вызвано отложением солей, то причин для беспокойства у беременной женщины нет. Чаще всего такая незначительная патология проходит к третьему триместру беременности.
Дополнительная хорда в сердце является особенностью строения, которое может создавать определенные шумы в сердце. В возрасте 2-3-х лет шумы чаще всего прекращаются, однако даже если они остаются, то опасности для жизни и здоровья ребенка не несут.
Другое дело, если фокус спровоцирован неправильным набором хромосом у ребенка. Здесь присутствует риск обнаружения синдрома Дауна у плода или других патологий. При таком подозрении назначаются дополнительные анализы для выяснения данной информации. Однако чаще всего тревога оказывается ложной.
Причины гиперэхогенного фокуса в левом желудочке сердца плода индивидуальны и требуют обследования для их выяснения.
Что необходимо предпринять?
В большинстве случаев причины гиперэхогенного фокуса в левом желудочке сердца плода выясняются. Если изменений хромосомного ряда не было выявлено, то волноваться не стоит. В таких ситуациях не предпринимается никаких дополнительных мер до рождения ребенка. После его появления на свет могут быть назначены некоторые исследования, направленные на отслеживание функции сердца. Риск патологии в таких случаях минимален — около 3%.
Когда обнаруживается?
До начала сердцебиения невозможно определить плод на УЗИ, поэтому важно понимать, во сколько начинает биться сердце у плода. Закладка сердечной мышцы происходит на 4 неделе беременности, через неделю после этого можно ощутить первые толчки. Если на 5-й неделе беременности путем трансвагинального УЗИ сердцебиение не прослушивается, то велика вероятность замирания плода.
При помощи ультразвуковой диагностики обнаружить патологию возможно на 18-22 неделе беременности, когда назначается второе УЗИ плода. Известны случаи, когда на последнем триместре беременности патология исчезала.
Диагностика
При обнаружении на плановом УЗИ данной патологии назначаются следующие методы диагностики:
- УЗИ с объемной реконструкцией, то есть 3Д УЗИ, которое позволяет наиболее подробно рассмотреть строение сердечной мышцы;
- эхокардиоскопия сердца плода — изучение работы и строения сердца при помощи ультразвука;
- допплерография — разновидность УЗИ сердца;

- кардиотокография сердца — регистрация частоты сердечных сокращений плода.
В некоторых случаях показаны дополнительные исследования:
- кордоцентез — прокол пуповины с дальнейшим забором крови для исследования;
- амниоцентез — прокол плодного пузыря с забором околоплодных вод.
Если все предыдущие методы диагностики не дали точного положительного диагноза, то беременная женщина направляется для обследования к генетику. В таком случае необходимо сдать кровь для более подробной диагностики изменений.
Подробнее о эхокардиоскопии
УЗИ сердца плода назначается женщине, если имеются следующие показания:
- возраст выше 35 лет;
- сахарный диабет любого типа;
- инфекционные болезни, перенесенные на ранних сроках беременности;
- плановое УЗИ выявило патологию сердечной мышцы плода;
- ребенок в утробе отстает по параметрам развития;
- имеется порок сердца у беременной женщины или у кого-либо из близких родственников.
Возможность провести процедуру эхокардиоскопии появляется с 18 недели беременности, когда ультразвуком можно прослушать сердцебиение ребенка. Если до 28 недели эхокардиоскопия не была проведена, то далее ее информативность минимальна ввиду большого количества околоплодных вод и крупного размера плода.
Процедура призвана оценить работу сердечной мышцы, клапаны, размеры полостей, их наполнение и сократимость. Полученные данные затем сравниваются с нормой, согласно сроку беременности женщины:
- ширина правого желудочка — 0,4-1,10 см;
- ширина левого желудочка — 0,4-0,9 см;
- длина левого желудочка — 0,9-1,15 см;
- длина правого желудочка — 0,7-1,75 см;
- размер устья аорты — 0,3-0,5 см;
- диаметр трикуспидального отверстия — 0,3-0,6 см;
- устье легочной артерии — 0,2-0,5 см;
- частота сердцебиения варьируется от 140 до 160 ударов в минуту.
При любых отклонениях от нормы диагностируется патология. В таких случаях диагностика гиперэхогенного фокуса левого желудочка сердца плода продолжается путем использования других методов исследования.
Последствия данной патологии
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются. После рождения ребенка проводится дополнительное обследование, результаты которого передаются участковому педиатру.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
Наибольшая опасность
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие. Среди последствий такой патологии отмечают кислородное голодание внутренних органов. При несвоевременной диагностике возможна даже смерть плода от гипоксии — кислородного голодания.
Ребенок, рожденный с данной патологией, на протяжении первых лет жизни может испытывать следующие симптомы:

Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка. К 4-хлетнему возрасту ребенок либо самостоятельно \»перерастет\» заболевание, либо может потребоваться медикаментозное лечение или хирургическое вмешательство.
Оправданы ли переживания
Несмотря на то что доктора советуют не переживать раньше времени, многие беременные женщины не в силах совладать с эмоциями. Как правило, даже при такой незначительной особенности сердце бьется нормально, не доставляя никакого дискомфорта ребенку.
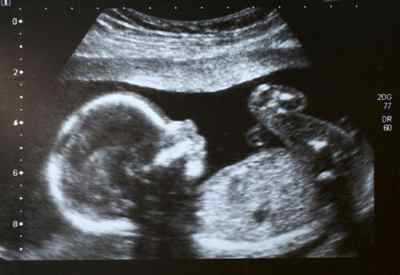
При наличии гиперэхогенного фокуса левого желудочка сердца плода после рождения ребенка обнаруживаются незначительные шумы в сердце, которые создает особенность структуры миокарда.
По достижении ребенком 2-3-хмесячного возраста назначается ультразвуковая диагностика сердца, после которой выдается заключение с подробным описанием структур сердца, его работы, а также размеров. Редко при такой диагностике может обнаружиться овальное окно — небольшое отверстие между предсердиями. Как правило, такая особенность до года закрывается. Если этого по каким-то причинам не произошло, то назначаются подробные исследования и принимается решение о соответствующем лечении.
Митральный порок сердца
В очень редких случаях, примерно в 1 из 5000, гиперэхогенный фокус в левом желудочке сердца плода является быть признаком митрального порока сердца. Конечно, само уплотнение не способно привести к такой серьезной патологии, однако может быть одним из многочисленных симптомов. Обычно диагностировать такой порок до рождения можно не только с помощью ультразвукового исследования, но и после забора околоплодных вод и пуповинной крови.
Данная патология отличается срастанием митрального клапана сердца с левым желудочком, в результате чего может развиться сердечная недостаточность.
Меры профилактики
В качестве профилактики гиперэхогенного фокуса в левом желудочке сердца плода женщине следует придерживаться следующих рекомендаций:

К сожалению, даже приложив все усилия, невозможно полностью оградить себя и ребенка от возможных патологий развития. Однако важно вовремя их диагностировать и принять соответствующие меры.

Заключение
Гиперэхогенный фокус левого желудочка сердца, к сожалению, не единственная патология, которая может обнаружиться в процессе внутриутробного развития плода. Иногда данный диагноз сопровождается генетическими изменениями в хромосомах или формированием врожденного порока сердца. Именно поэтому не стоит игнорировать современные методы диагностики, особенно в период первого триместра беременности, когда происходит закладка жизненно важных органов у плода.
К сожалению, в некоторых случаях при неблагоприятном прогнозе родить ребенка с синдромом Дауна или другими врожденными патологиями, которые значительно ухудшают качество жизни, доктора могут порекомендовать прервать беременность.
ГЭФ в желудочках сердца плода – причины и исходы для ребенка
УЗИ во время беременности помогает вовремя обнаружить пороки у малыша. ГЭФ в желудочках сердца плода относится к факторам риска по аномалиям развития, но в большинстве случаев не оказывает негативного влияния на ребенка.
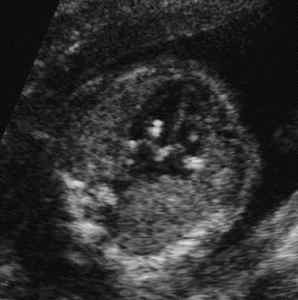
На УЗИ ГЭФ виден в виде гиперэхогенных “горошин”
Малые ультразвуковые маркеры врожденной патологии
Ультразвуковое сканирование при беременности проводится трижды в каждом триместре. Наиболее важен первый пренатальный скрининг, на основе которого можно своевременной обнаружить хромосомные аномалии у плода. Грубые анатомические пороки выявить проще всего: гораздо сложнее, когда врач видит незначительные дефекты. К малым ультразвуковым маркерам хромосомных отклонений относятся:
Ни один из этих признаков не может указывать на наличие врожденных аномалий, но при этом врач УЗ диагностики не может гарантировать отсутствие формирования порока развития. ГЭФ в желудочках сердца плода – это фактор риска по возможному развитию патологии и повод для внимательной оценки внутриутробного роста и развития малыша.
ГЭФ в желудочках сердца плода
Частота встречаемости – около 7%. ГЭФ в желудочках сердца плода – это маленькое образование внутри полости сердца, которое при проведении УЗИ по эхоструктуре сравнимо с костной тканью. К основным УЗ критериям патологии относятся:
Альтернативные названия ГЭФ в желудочках сердца плода – «гольфный мяч», «горошина». Не всегда врач ультразвуковой диагностики сможет обнаружить изменения в полостях сердца плода, но в любом случае при обнаружении «горошины» не нужно впадать в панику. К возможным исходам ГЭФ относятся:
В редких случаях при сочетании ГЭФ в желудочках сердца плода с другими признаками врожденных аномалий можно ожидать, что дообследование с помощью инвазивных методов диагностики выявит хромосомные аномалии или пороки развития у ребенка.
Возможные причины
Проблемы внутриутробного развития чаще всего возникают на фоне следующих факторов:
ГЭФ в желудочках сердца плода – это серьезно: при наличии факторов риска, врач назначит дополнительное обследование для исключения опасной врожденной патологии у малыша.
После выявления гиперэхогенного фокуса в сердце плода надо наблюдаться у врача и делать УЗИ по назначению доктора
Тактика ведения беременности
В большинстве случаев при обнаружении «гольфного мяча» в области сердца у ребенка необходимо продолжить наблюдение: контрольное УЗ исследование при беременности должен выполнять сертифицированный врач-диагност на современном 3D-аппарате. При подозрении на хромосомные аномалии у плода надо соглашаться на инвазивные методы исследования.
После рождения ребенка важно в первые дни и в течение первых лет жизни малыша регулярно проходить обследование у педиатра и кардиолога.
Обнаружение ГЭФ в желудочках сердца плода – это существенный повод для внимательной оценки внутриутробного развития ребенка.
http://parashistay.ru/gef-v-zheludochkah-serdtsa-ploda-prichiny-i-ishody-dlya-rebenka.html
Что такое гиперэхогенный фокус в левом желудочке сердца плода?

Большинство врачей утверждают, что гиперэхогенный фокус в сердце плода является одним из вариантов нормы. Однако он же может представлять опасность в случаях, когда отклонение обнаруживается при наличии иных симптомов, указывающих на генетические нарушения. В целом данное отклонение не представляет никакой угрозы для жизни и здоровья малыша в любом из случаев. Оно может быть одним из «маркеров» (признаков) хромосомных отклонений или лишь возрастным изменением, которое пройдет до рождения.
Что являет собой ГЭФ сердца плода?
Впервые данное заключение встретилось в медицинской литературе в конце XIX века в Великобритании, тогда же и было описано. Чаще всего нарушение диагностируется у женщин после 35 лет, причем преимущественно у азиаток. На ультразвуковом исследовании ГЭФ выглядит на мониторе как маленькая белая точка в районе сердца, обычно в левом желудочке. Если снимок увеличить в несколько раз, станет хорошо заметно овально-круглое образование, слегка перемещающееся при каждом биении сердца. Именно поэтому данное нарушение нередко называют «мячиком для гольфа».
Возникает образование вследствие уплотнения эластичных структур миокарда (сердечной мышцы). Обычно подобный участок УЗИсты находят у женщин на 18-22 неделях беременности при повторном (втором) скрининговом УЗИ. Уплотнение может оставаться до третьего триместра, а в некоторых случаях и вплоть до рождения ребенка.
Одной из распространенных причин данного отклонения является чрезмерное пропитывание конкретного участка миокарда солями кальция. Это явление называется кальцинозом. Сильнее всего кальцинозу подвержены сосочковые (папиллярные) мышцы, чья функция — открывание/закрывание клапанов между предсердием и желудочком. Обнаружение ГЭФ в данном случае объясняют активной минерализацией костей ребенка и особенностями минерального обмена именно на 18-22 неделях. Именно поэтому к концу беременности подобное явление проходит, а сами фокусы исчезают самостоятельно.
В некоторых случаях причиной ГЭФ может быть присутствие в сердце тех или иных структур. Обычно ими являются дополнительные либо ложные хорды. Это врожденные аномалии развития. У здорового человека хордой является тонкая нить из соединительной ткани, которая соединяет папиллярную мышцу с сердечным клапаном. На каждую из мышц приходится по одной хорде. У некоторых людей определяются дополнительные хорды. Они не имеют никакой полезной функции, но и не вредят здоровью, а посему не считаются патологией.
Иногда при большом количестве хорд в желудочках врач выслушивает и шум. Он происходит из-за вибрации крови при ее прохождении через сплетение этих нитей. В большинстве случаев даже такие ситуации никак не влияют на состояние здоровья человека и не требуют лечения. В случае с гиперэхогенным фокусом даже эти тонкие нити могут вызывать возникновение отклонения и провоцировать чрезмерное отложение солей кальция.
Долгое время существовало заблуждение, что ГЭФ в левом желудочке является одним из симптомов хромосомных патологий плода, в том числе синдрома Дауна. В последнее время ученые отказались от подобного вывода, так как зафиксировали, что наличие подобного отклонения при отсутствии других признаков генетического заболевания совсем не является достоверным признаком. ГЭФ у плода без дополнительных симптомов уже не требует консультации генетика, женщина с подобным заключением наблюдается стандартно.
Но существуют и более печальные случаи. Иногда у плода в 11-14 недель наблюдаются утолщенная шейная складка и аномалии новых костей, а в другие сроки диагностируются грубые анатомические отклонения в сердце, патологии костного строения черепа, ног и рук, формирования желудочно-кишечного тракта. В подобных случаях ГЭФ считается дополнительным симптомом хромосомной аномалии и обязательно подлежит наблюдению у генетика. При наличии синдрома Дауна гиперэхогенный фокус выявляется примерно в 16% случаев, поэтому если есть другие причины переживать, необходимо обязательно провести дополнительное обследование.
Что делать, если обнаружен ГЭФ?
Как уже говорилось, данное отклонение не требует специфического лечения. Примерно в 30-35% случаев уплотнение к концу беременности исчезает самостоятельно. Примерно у 80% новорожденных оно превращается в дополнительную трабекулу во внутренней ткани желудочков сердца. Подобные образования также не влияют на состояние здоровья и не требуют лечения. Исходя из вышесказанного, беспокоиться о наличии подобного нарушения после повторного скрининга следует только в том случае, когда существуют и другие синдромы, которые могут указывать на генетические болезни.
Если врач обнаруживает сразу несколько маркеров (признаков) подобной аномалии, он назначает дополнительную медико-генетическую консультацию, а также другие исследования для определения диагноза. После этого при необходимости назначается лечение либо вместе с матерью обсуждаются другие дальнейшие действия по ведению беременности и родов.
Помните, что выносить вердикт о целесообразности дополнительных обследований и медикаментозной терапии может только специалист. Не занимайтесь самолечением!
http://kardioportal.ru/content/chto-takoe-giperehogennyy-fokus-v-levom-zheludochke-serdca-ploda







