Липопротеины крови
Дислипопротеинемии
Липопротеины являются мицеллярными структурами, которые различаются по молекулярной массе, процентному содержанию отдельных липидных компонентов, соотношению белков и липидов. Относительно постоянный уровень циркулирующих в крови липопротеинов поддерживают процессы синтеза и секреции липидных и апобелковых компонентов, активного транспорта липидов между липопротеиновыми частицами и наличие пула свободных апобелков крови, специфический транспорт плазменных белков, изменения в составе липопротеинов в результате процессов, активируемых гепаринзависимой липопротеидлипазой (КФ 3.1.1.34), печеночной триацилглицероллипазой (КФ 3.1.1.3.), фосфатитдилхолин-холестерол-ацилтрансферазой (КФ 2.3.1.43.), удалением из циркуляции путем интернализации как липопротеинов, так и их белковых компонентов.
Разделяют липопротеины методом ультрацентрифугирования в солевых растворах, используя их различия в плавучей плотности. Меньшую плавучую плотность имеют хиломикроны, которые образуют сливкообразный слой на поверхности сыворотки при хранении ее в течение суток при температуре 0+4°С, при дальнейшем насыщении сыворотки нейтральными солями можно отделить липопротеины очень низкой (ЛПОНП), низкой (ЛПНП) и высокой (ЛПВП) плотности.
Учитывая разное содержание белка (которое отражается на суммарном заряде частиц), липопротеины разделяют методом электрофореза в различных средах (бумага, ацетатцеллюлоза, полиакриламидный, агаровый, крахмальный гели). Наибольшей подвижностью в электрическом поле обладают a-липопротеины (ЛПВП), содержащие большее количество белка, после них следуют ?- и пре?-липопротеины (ЛПНП и ЛПОНП соответственно), а хиломикроны остаются около линии старта.
http://biokhimija.ru/lipidny-obmen/lipoproteiny-krovi
Гиперхолестеринемия: особенности течения и лечения

Серьёзные отклонения от нормального показателя холестерина называют гиперхолестеринемией. Распространённость патологии достаточно высокая: в определённых странах болезни подвержено практически 50% населения. Такое состояние крайне опасно для здоровья и становится причиной развития тяжёлых патологий сердечно-сосудистой системы, желудочно-кишечного тракта и многих других. Чтобы избежать осложнений гиперхолестеринемии, нужно как можно скорее приступать к лечению и строго следовать рекомендациям специалиста.
Что представляет собой гиперхолестеринемия
Гиперхолестеринемия — это повышенный уровень липидов в крови, который возникает вследствие избыточного его попадания в кровь и невозможности организма справиться с таким количеством жира.
Это нарушение также носит название гиперлипопротеинемия и дислипидемия.
При повышении холестерина происходит уплотнение стенок сосудов и артерий, они значительно сужаются, нарушая кровообращение, что приводит к крайне опасному состоянию.
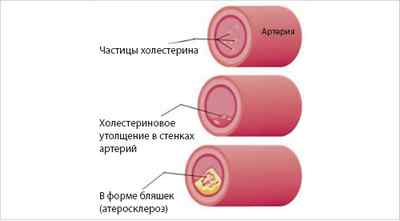
Гиперхолестеринемия приводит к такому опасному осложнению, как атеросклероз
В группу риска входят пациенты:
- с нарушениями работы почек;
- с избыточным весом;
- злоупотребляющие жирной и калорийной пищей;
- регулярно испытывающие стрессовые состояния;
- больные сахарным диабетом.
Причины и формы
По механизму развития патологию подразделяют на несколько форм:
- сахарного диабета;
- болезней печени с нарушением оттока желчи;
- гипертонии;
- гипотиреоза.
- транзиторная, при которой холестерин повышается через несколько часов после приёма большого количества жирных продуктов;
- постоянная, когда такой сбой происходит при регулярном нарушении режима питания.
К факторам, влияющим на повышение уровня холестерина, относят:
Симптомы сахарного диабета — видео
Симптомы гиперхолестеринемии на раннем этапе практически не наблюдаются. С развитие болезни возможны такие внешние проявления:
При длительном течении симптоматика приобретает ярко выраженный характер. В этом случае гиперхолестеринемия проявляется развитием атеросклероза:
- возникает нарушение кровообращения, в частности в нижних конечностях;
- на сосудах отмечается образование бляшек;
- происходит сужение сонных артерий;
- наблюдается ухудшение памяти, головные боли;
- диагностируются проблемы с мозговым кровообращением.
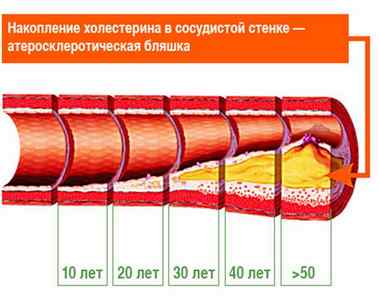
С возрастом риск развития гиперхолестеринемии увеличичвается
Тяжёлая стадия нередко приводит к инсульту.
При сахарном диабете уровень холестерина зависит от показателя глюкозы. При резком скачке сахара в крови нарушается обмен веществ, что вызывает значительное повышение холестерина. У пациентов фиксируют такие симптомы:
- выраженные узловые образования на коже рук, стоп, ягодицах;
- развитие липидного некробиоза;
- повышенное артериальное давление;
- одышку;
- нарушение сердечного ритма;
- сбои в памяти.
Заболевание может диагностироваться и у детей, отёчность ахилловых сухожилий — характерный признак высокого холестерина у малышей. У беременных, как правило, такое состояние — временное явление. Оно нормализуется после рождения ребёнка.
Диагностика
Основные этапы диагностирования:

Для выявления гиперхолестеринемии проводят анализ крови
Липидограмма является ведущим диагностическим методом при гиперхолестеринемии.
В качестве дополнительного тестирования рекомендовано проведение иммунологического исследования, а также генетическое обследование родственников пациентов для выяснения возможной причины болезни.
Лечение дислепидемии включает:
Очень важно обратить внимание на нормализацию питания. Такое мероприятие подразумевает исключение из рациона пищи с большим количеством жиров, мучных изделий, сливочного масла, также желательно отказаться от кофе, это значительно поможет понизить отложение холестериновых бляшек.
В ежедневное меню нужно ввести:
- большое количество овощей, фруктов, бобовых, орехов;
- каши;
- нежирные молочные продукты;
- рыбу.
Обратите внимание! Лучше всего, чтобы блюда были отварными, запечёнными или приготовленными на пару.
Запрещённые продукты — галерея
Медикаментозная терапия
Среди медикаментозных средств специалисты назначают:

При гиперхолестеринемии врачи нередко назначают рыбий жир в качестве источника Омега-3-полинасищенных жирных кислот
В тяжёлых случаях используют методы, которые изменяют свойства крови при помощи специальных приборов.
Важно! При понижении холестерина, связанного с сахарным диабетом, больному в обязательном порядке необходимо следить за уровнем глюкозы, соблюдать строгую диету и режим дня, вести здоровый образ жизни.
Посильные физические нагрузки также важны при гиперхолестеринемии. Они подбираются индивидуально для каждого пациента с учётом состояния его здоровья и всех сопутствующих недугов.
Народные средства
Изменить уровень холестерина в случае нетяжёлой формы можно и при помощи народных рецептов. Например, эффективное средство при понижении холестерина — липа. Измельчённые в порошок цветы нужно принимать по 10 г 3 раза в день, запивая водой, на протяжении месяца. Затем необходимо сделать перерыв на одну-две недели, после чего повторить терапевтический курс.
Прогноз и возможные осложнения
Прогноз по поводу данного нарушения во многом зависит от скорости развития патологии. Если заболевание выявлено на ранней стадии и нет тяжёлых осложнений, должная терапия и соблюдение всех требований врача значительно улучшают качество жизни пациента. В запущенном случае возможно развитие атеросклероза аорты, сосудов головного мозга и сердца. Такое состояние крайне опасно, оно приводит к возникновению тромбов, инсульту и даже летальному исходу.
Профилактика
Профилактика заболевания поможет защитить организм от нарушений, которые вызывают повышение холестерина. Рекомендуют соблюдать следующие правила:
Что такое гиперхолестеринемия — видео
Гиперхолестеринемия хоть и считается серьёзным нарушением в организме, но при своевременном диагностировании и соблюдении рекомендаций врача у больного есть все шансы вести полноценную жизнь.
http://lechenie-diabet.ru/giperholesterinemiya-osobennosti-techeniya-i-lecheniya.html
Гиперхолестеринемия. Клиническое наблюдение, диетотерапия
Консультацию проводит А. В. Погожева, д. м. н., профессор ФГБУ «НИИ питания» РАМН, г. Москва
Больной В., 34 года.
Анамнез жизни и заболевания: имеет избыточный вес с детства. Отец больного страдает ишемической болезнью сердца (ИБС), постинфарктным кардиосклерозом (инфаркт миокарда задней стенки левого желудочка в 37-летнем возрасте).
Заключение по данным осмотра пациента
Жалобы: на повышенную утомляемость, слабость, одышку при умеренной физической нагрузке.
При осмотре обращает на себя внимание наличие избыточной массы тела.
Масса тела — 98 кг.
Результаты лабораторного и инструментального обследования
Биохимический анализ крови: холестерин — 7,2 ммоль/л, ТГ — 1,7 ммоль/л, ХС ЛПОНП — 0,8 ммоль/л, ХС ЛПВП — 0,9 ммоль/л, ХС ЛПНП — 5,5 ммоль/л, коэффициент атерогенности — 7,0.
Заключение: ГЛП типа 2а (гиперхолестеринемия).
Оценка состояния питания
Расчет индекса массы тела (ИМТ — отношение массы тела [кг] к величине роста [м] пациента, возведенной в квадрат):
- Идеальный вес для данного пациента — 76,5 кг.
- ИМТ у пациента — 32,0 кг/м?.
- ИМТ соответствует ожирению 2-й степени.
Характеристика рекомендуемой диеты при гиперхолестеринемии
При гиперхолестеринемии (или ГЛП типа 2а), сопровождающейся накоплением в крови липопротеидов низкой плотности, необходимо прежде всего учитывать количество и качественный состав жира в рационе, количество экзогенного холестерина, количество и качественный состав белка, пищевых волокон, необходимость достаточного введения витаминов и минеральных веществ, оказывающих влияние на обмен холестерина.
Содержание жира в рационе не должно превышать 30 % от его общей калорийности. Около 1/2 от общего количества жира должны составлять растительные масла с высоким содержанием МНЖК, ПНЖК омега-6 и омега-3. Часть растительного масла можно заменить таким же количеством жира за счет животных источников ПНЖК омега-3. Количество экзогенного холестерина ограничивается до 200–300 мг/сутки (большее снижение поступления ХС ведет к нарушению сбалансированности диеты по другим нутриентам).
Необходимо увеличить в рационе содержание пищевых волокон, в основном за счет пектина, который можно добавлять в виде БАД. В качестве источника пектина следует также широко использовать морковь, свеклу, яблоки, сливу. Содержание пищевых волокон можно увеличить до 30–40 г/день.
Содержание белка должно быть не более 11–13 % от общей калорийности рациона, с равным соотношением животных и растительных белков. Около 25 г животного белка можно заменить таким же количеством белка сои, вводимым в диету в виде соевых текстуратов (изолятов, концентратов).
Содержание витаминов и минеральных веществ соответствует основному варианту стандартной диеты, применяемой при ИБС.
Рекомендуется 4–6-разовый прием пищи. Небольшими по объему порциями, с правильным распределением пищевых веществ и калорийности в течение дня, с последним приемом пищи за 2–3 часа до сна.
В зависимости от выраженности гиперхолестеринемии эксперты Национальной образовательной программы по холестерину (НОПХ) рекомендуют две ступени гиполипидемической диеты (см. табл. 1 и 2).
Первая ступень диеты обеспечивает поступление насыщенных жиров не более 8–10 % от общей калорийности рациона, общих жиров — не более 30 %, холестерина, поступающего с продуктами питания, — не более 300 мг/день. После адаптации к первой ступени при наличии умеренной и выраженной гиперлипидемии или при отсутствии эффекта от 1-й ступени рекомендуется перейти ко 2-й ступени гиполипидемической диетотерапии. Этот рацион построен на дальнейшем уменьшении потребления насыщенных жиров (до 7 % по калорийности) и холестерина (менее 200 мг в день).
Таблица 1. Ступени гиполипидемической диеты (рекомендации НОПХ)
http://praktik-dietolog.ru/article/82.html
Гиперхолестеринемия: от появления и до лечения
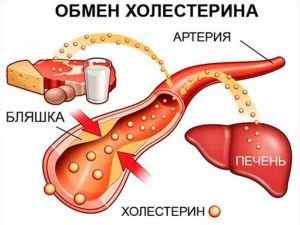
Гиперхолестеринемия — это опасный патологический симптом, который является причиной развития в организме атеросклероза и ожирения.
Как следует из названия, патология характеризуется высоким уровнем холестерина (жироподобного органического соединения) в крови пациента. Холестериновые отложения на стенках сосудов приводят к их уплотнению, ухудшению эластичности и постепенному сужению просвета. Это нарушает жизнедеятельность клеток всех тканей организма, ведь с кровью они получают кислород и питательные вещества, без которых погибают.
Существующие формы и их характерные особенности
Рассматривая данный признак с точки зрения механизма возникновения, можно выделить несколько его форм.
- гомозиготную. Это редкое явление (один случай из миллиона заболевших), при котором гены с нарушением ребёнок получает от обоих родителей;
- гетерозиготную. Это наиболее распространенная наследственная форма, в этом случае дефектные гены передаются ребёнку от одного из родителей.
О причинах развития данного отклонения
Рассматриваемое явление часто носит наследственный характер, но есть и другие причины, способствующие патологическому процессу. Выделяют группу модифицируемых факторов, которые устраняются изменением образа жизни или с помощью специального курса терапии. Сюда относятся:
- обильное употребление слишком жирной пищи и содержащей высокое количество холестерина;
- малоподвижный образ жизни;
- курение;
- алкогольная зависимость;
- артериальная гипертензия;
- ожирение;
- сахарный диабет.
К немодифицируемым факторам развития внесенной в МКБ 10 гиперхолестеринемии относят такие, как:
- наследственность;
- возраст (и возрастные изменения в организме, протекающие после 45-50 лет).
На какие симптомы обратить внимание
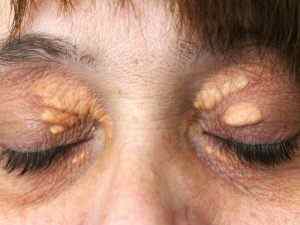
Ксантелазмы при гиперхолестеринемии
Гиперхолестеринемия — это исключительно лабораторный показатель, который выявляется с помощью проведения липидограммы (исследования сыворотки крови на уровень содержания в ней холестерина). Поэтому основной признак — это выявленные в крови превышения нормы (200 мг/дл) данным жировым соединением.
Изредка, когда патологический процесс запущен, можно наблюдать некоторые внешние симптомы нарушения в организме, это появление:
- ксантом. Так называются плотные, наполненные холестерином узелки, появляющиеся на поверхности сухожилий;
- ксантелазм. Это узелковые отложения желтоватого цвета, они располагаются под кожей век;
- роговичной липоидной дуги, которая представляет собой ободок над роговицей глаза из природного жира, имеющий белый или серовато-белый цвет.
Что включает программа диагностики

Как уже сказано, гиперхолестеринемии — это лабораторный показатель, симптом атеросклероза, который выявляют с помощью липидограммы. Но такой результат требует более тщательной диагностики, включающей сбор анамнеза, при котором доктор изучает наследственность (возможно, опасное заболевание перенесли родители), появление признаков, жалобы пациента.
Далее могут быть назначены: иммунологический анализ крови, биохимический, общее лабораторное исследование пробы крови и мочи, а также генетическое обследование (включая членов семьи на выявление дефекта генов).
Применяемые методы терапии отклонения
Лечение гиперхолестеринемии назначается индивидуально, при этом оно имеет два направления:
Плазмосорбция при гиперхолестеринемии
В первом случае назначаются препараты, направленные на снижение уровня холестерина (статины, фибраты), ингибиторы процесса адсорбирования кишечником данного жироподобного соединения, полиненасыщенные кислоты (Омега-3), витамины и другие.
Эффективностью отличаются экстракорпоральные методы (плазмособция, плазмофильтрация и другие). Их суть в изменении состава крови вне организма пациента, используя современные приборы.
Обязательно включает немедикаментозное лечение гиперхолестеринемии диету, направленную на устранение патологического дисбаланса. Она основана на снижении холестеринсодержащих продуктов, животных жиров, соли, при этом питание должно быть обогащено витаминами и клетчаткой.
Основные принципы профилактики отклонения
Цель профилактики — устранить модифицируемые причины повышенного уровня холестерина, т. е. пациенту показана физическая активность, приведение в норму собственного веса, исключение эмоциональных перегрузок, стрессов, отказ от вредных привычек, нормализация артериальной гипертензии.
http://medsosud.ru/ateroskleroz/giperholesterinemiya-ot-poyavleniya-i-do-lecheniya.html
Диета при гиперхолестеринемии: основные принципы
Пациентам, достаточно интересно – какой должна быть диета при гиперхолестеринемии, так как проблема повышенных концентраций холестерина в крови является насущной для многих людей. Культура потребления пищи и рацион современного человека такой, что основное предпочтение отдается продуктам, в которых имеется повышенное содержание жира, а также продуктам, которые прошли термическую обработку в виде жарения либо же копчения.
Согласно статистическим данным медицинских специалистов, с продуктами питания в человеческий организм поступает не больше, чем 20% холестерина, остальные же концентрации продуцируются непосредственно организмом, в частности продуцированием данного соединения занимается печень.
При повышенных значениях холестерина пониженной плотности, воздействие фармакологических лекарственных средств является направленным на понижение объемов его синтеза, тем не менее, потребляя из продуктов питания дополнительный холестерин уже при повышенных его показателях, возможно, нанести значительный вред собственному организму.
Что из себя представляет гиперхолестеринемия?
Причины возникновения патологии могут крыться в генах. Подобная форма патологии классифицируется в качестве первичной гиперхолестеринемии, либо же – СГ, иначе – семенной гиперхолестеринемия. Получая от отца либо матери, либо сразу двух родителей дефектный ген, ребенок может иметь описываемое заболевание уже при рождении.
Тем не менее, СГ в детском возрасте практически не обнаруживается, так как проблема приобретает явный характер лишь с течением времени и полностью проявляет себя в зрелом возрасте, когда симптоматические проявления приобретают выраженный характер.
Общепринятой классификацией принято считать разделение согласно Фредериксону, хотя специфичность разнообразных расстройств процессов обмена липидов из нее может стать понятной исключительно специалисту в этом направлении. Согласно МКБ 10, которая является общепринятой медицинской классификацией, патологическое состояние, то есть чистая гиперхолестеринемия, получила код Е78,0 и выступает в категории дисфункции эндокринной системы и расстройств метаболизма.
Важно! Если диагностирована гиперхолестеринемия, диета пациентом должна соблюдаться в согласии со всеми рекомендациями врача.
Вторичный характер гиперхолестеринемии развивается при условии наличия ряда причинных факторов, которые вступают в качестве катализаторов патологического процесса. Кроме условий и причин, совокупность которых наиболее часто и становится провоцирующим возникновение патологии фактором, имеются и некоторые факторы риска. Обязательно дочитайте до конца эту статью, чтобы узнать что из себя представляет диета при гиперхолестеринемии.
Главная классификация патологического состояния основывается на причинных факторах, спровоцировавших возникновение и прогрессирование, тем не менее, каких-либо специфических особенностей течения либо внешних симптоматических проявлений формы гиперхолестеринемии не имеют.
Классификация имеет вид, рассмотренный в таблице.

Первичная гиперхолестеринемия подразделяется на гомозиготную семейную, которая прогрессирует и возникает вследствие наличия у человека аномальных генов, которые передались сразу от 2 родителей, и гетерозиготную наследственную, когда ген был только у 1 из родителей. Последний тип встречается у 90% пациентов, при том, что гомозиготная СГ – это 1 случай на 1000000.
Какие причины возникновения характерны для гиперхолестеринемии?
Имеется ряд патологических состояний, которые чаще остальных провоцируют развитие гиперхолестеринемии.
К подобным нарушениям здоровья относятся такие:
- диабет сахарный;
- гипотиреоз;
- синдром нефротический;
- патологические состояния печени;
- систематическое применение определенных фармакологических препаратов.
К ключевым факторам риска относятся такие:
- генетический – СГ;
- чрезмерные показатели массы тела, которая чаще всего возникает из-за нерационального питания;
- нарушенность процессов обмена;
- постоянное влияние стрессогенных факторов;
- гиподинамия;
- гипертензия артериальная;
- постоянное потребление спиртосодержащей продукции;
- потребление нездоровой пищи.
При условии совокупности нескольких из перечисленных факторов, вероятность возникновения гиперхолестеринемии многократно возрастает, что требует повышенного внимания к собственному состоянию и пересмотра привычного образа жизни в сторону ЗОЖ.
Внешние признаки и симптоматические проявления патологического состояния
Выступая специфическим показателем, который определяется лишь при прохождении определенных лабораторных исследований, конкретнее – липидограммы, гиперхолестеринемия выявляет повышенные значения холестерина крови, общие итоги которого являются малоинформативными, так как он состоит из нескольких показателей:
- триглицеридов;
- липопротеинов высокой плотности;
- липопротеинов низкой плотности.
Основной задачей лабораторного исследования вступает разделение общего показателя концентраций холестерина на составляющие и выявить, какое воздействие оказывается липопротеинами с низкими показателями плотности на сосудистые стенки артериальных каналов.
В некоторых, достаточно запущенных, случаях, патология может иметь характерные симптоматические проявления, согласно которым у специалиста появляется возможность установить крайне точный диагноз. Имеется ряд специфических признаков, которые способны свидетельствовать про развитие и активное прогрессирование вторичной либо наследственной формы гиперхолестеринемии.
К подобным внешним проявлениям относятся такие признаки:
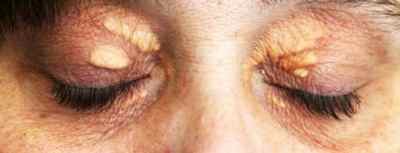
Ксантомы и ксантелазмы способны характеризоваться различной степенью тяжести и выраженностью. Решение об определении методики устранения должен определять врач.
Главная масса симптоматических проявления является лишь следствием прогресса патологического состояния, которое постепенно начинает приобретать тяжелый характер течения и обрастает значительным количеством сопутствующих заболеваний. Видео в этой статье расскажет об особенностях течения гиперхолестеринемии.
Методики диагностирования гиперхолестеринемии
Установить верный диагноз становится возможным уже после проведения исследования липидного спектра, где общие показатели холестерина будут разделены на 2 фракции – вредную и полезную с расчетом атерогенности.
Для определения формы гиперхолестеринемии могут быть назначены вспомогательные методики диагностирования, которые включают следующие виды исследований:
- аускультацию;
- биохимия крови;
- липидограмма;
- общий тест крови;
- иммунологический тест;
- генетический тест крови членов семьи.
Цена обследования в частной лаборатории несколько выше, чем в государственном центре.
При игнорировании патологии возможно развитие осложнений, наиболее неприятным из которых выступает атеросклероз. Для предотвращения его развития рекомендуется следовать определенному диетическому питанию.
Способно ли диетическое питание облегчить проявления гиперхолестеринемии?
Понижать показатели холестерина возможно не только применением фармакологических медикаментозных средств, но также и при следовании определенному диетическому питанию, в котором наблюдается ограничение по продуктам с завышенными показателями содержания холестерина. Подбором оптимального рациона занималось множество диетологов, так как проблема повышенных показателей холестерина крови достаточно распространена.

В качестве итога была разработана определенная схема питания, которая соответствует рекомендациям в рамках организации питания для людей с гиперхолестеринемией.
Важно! При таком заболевании питание может выступать в качестве вспомогательной меры к основной терапии либо в качестве профилактического мероприятия для того, чтобы предотвратить дальнейшее прогрессирование патологического состояния.
Продукты при такой лечебной диете подбираются для того, чтобы нормализировать обменные процессы, а также бороться с ожирением.
Какие показания имеются к диетическому питанию при гиперхолестеринемии?

Бесхолестериновая диета не всегда необходима. Принимать решение о ее целесообразности обязан лечащий специалист исходя из имеющихся показаний здоровья пациента.
Инструкция регламентирует следующие положения:
При наличии первого либо второго критерия, диетическое питание, в котором будет отсутствовать холестерин, не является строгой необходимостью, хотя ей желательно следовать после 40 лет. Остальные критерии, особенно в сочетании нескольких из них, являются прямым показанием к соблюдению такого режима питания.
Основные правила диетического питания при гиперхолестеринемии

Если диагностирована гиперхолестеринемия, диета подразумевает соблюдение следующих принципов:
Требуется учитывать, что чрезмерный ригоризм при следовании диетическим предписаниям приносит больше вреда, чем пользы. Требование соблюдать все предписания до мельчайших пунктов и ограничений, которые целесообразны для заболеваний желудочно-кишечного тракта, при гиперхолестеринемии и атеросклеротическом поражении лишь усиливают интенсивность невротического состояния.
Помимо прочего, требуется понимать, что подобное диетическое питание является необходимостью на протяжении всей жизни и по этой причине строгие ограничения неприемлемы, так как хороший психоэмоциональный настрой пациента является не менее важным в рамках терапии, чем диетическое питание.
http://uflebologa.ru/holesterin/pitanie/dieta-giperholesterinemiya-980
Гиперхолестеринемия — что это такое?
Гиперхолестеринемия — это повышенное содержание холестерина в крови — природного жирного спирта, который содержится в клеточных мембранах. Основную долю холестерина — около 80% — вырабатывает сам организм человека — этим занимается кишечник, печень, половые железы, почки, оставшиеся примерно 20% попадают в организм с пищей.
Гиперхолестеринемия — это скорее не конкретная болезнь, а весомый фактор риска возникновения атеросклероза, поражающего кровеносные сосуды головы, сердца и ног. Другими словами — повышенный уровень холестерина в крови может быть сегодня не опасен, но уже завтра привести к серьезным осложнениям, являться предвестником атеросклероза — прогрессирующего заболевания, которое поражает крупные и средние артерии и приводит к нарушению кровообращения. В экономически развитых странах атеросклероз является самой частой причиной заболеваемости и общей смертности.

Ярко выраженных симптомов гиперхолестеринемии нет , в этом и состоит ее коварство. Человек не ощущает каких-то изменений, его образ жизни не меняется. Однако уровень холестерина в крови постепенно накапливается, повышая риск целого ряда осложнений, например атеросклероза сосудов нижних конечностей, нарушения мозгового кровообращения, нарушения памяти, аневризмы аорты, болезней сонных артерий и даже инсульта. Холестерин постепенно облепливает кровеносные сосуды изнутри и однажды даст о себе знать серьезнейшими последствиями для организма.
Вот несколько симптомов гиперхолестеринемии , которые неявно указывают на большой уровень холестерина в крови — отложение холестерина в веках, появление ксантом на локтях, коленях, лодыжках, стенокардия.

Вместе с диетой при гиперхолестеринемии обычно назначаются физические упражнения. Физическая нагрузка позволяет существенно снизить вредное воздействие поступающего в организм холестерина, частично сжигая его. Можно заниматься любым активным видом спорта, начиная от обычных утренних пробежек и заканчивая плаванием, велоспортом, ходьбой на лыжах. Также хорошо выполнять обычный комплекс физических упражнений дома или в тренажерном зале, многие люди записываются на фитнес, йогу, аэробику.
Как показывает практика , диета в сочетании с физической активностью позволяют существенно понизить уровень холестерина в крови (до 15%).

В тех случаях, когда диета и физические нагрузки не дали желаемого эффекта, может быть назначена лекарственная терапия специальными препаратами — статинами. Статины – это лекарственные препараты, предназначенные именно для снижения уровня холестерина в крови — имеют высокую эффективность, могут использоваться для длительного лечения, поскольку побочные эффекты от них минимальны.
Статины позволяют существенно снизить риск инфаркта миокарда и инсульта, часто назначаются для предотвращения повторного инфаркта. Обычно эти препараты применяются под контролем регулярного проведения биохимического анализа крови, чтобы сразу же после нормализации уровня холестерина прекратить прием препаратов. Самостоятельное лечение статинами запрещено! Назначать курс статинов, выбирать сроки и дозировку должен исключительно ваш лечащий врач.

Какой уровень холестерина в крови нормальный?
Измеряют холестерин в мг/дл — миллиграммах на децилитр. Эта единица измерения используется для описания количества вещества, которое содержится в определённом объёме крови. Обычно врачи дают заключение об уровне холестерина: нормальный, максимально допустимое значение, слишком высокий уровень холестерина.
Определяется общая норма холестерина в крови , количество липопротеинов низкой плотности (ЛПНП или ЛНП, который считают «вредным» холестерином), уровень липопротеинов высокой плотности (ЛПВП или ЛВП, так называемый «полезный» или «хороший» холестерин), а также уровень триглицеридов.
- Общий холестерин — нормальным считается показатель менее 200 мг/дл, максимально допустимым — от 200 до 239 мг/дл, высокий уровень — свыше 240 мг/дл.
- ЛПВП-холестерин — чем ниже этот показатель, тем лучше. Но если он менее 35 мг/дл, говорят о низком уровне холестерина ЛПВП
- ЛПНП-холестерин — это как раз тот, холестерин, высокий уровень которого опасен для здоровья. Различают «нормальность» этого показателя для разных групп людей. Уровень менее 100 мг/дл считают нормальным для человека, страдающего сердечными заболеваниями. Менее 130 мг/дл – нормальный показатель для обычных людей, без сердечных заболеваний. От 130 до 159 мг/дл – максимально допустимый уровень. Такие показатели говорят о том, что имеется серьёзный риск возникновения сердечно-сосудистых заболеваний. Если уровень холестерина 160 мг/дл и выше, это говорит об очень высокой вероятности возникновения сердечно-сосудистых заболеваний или даже о том, что они уже имеются.
- Триглицериды — нормальным считается показатель менее 200 мг/дл, максимально допустимым – от 200 до 400 мг/дл, высоким – от 400 до 1000 мг/дл, очень высоким – более 1000 мг/дл. Оценивая по уровню холестерина риск возникновения сердечно-сосудистых заболеваний, больше всего принимается во внимание показатель соотношения ЛПВП и ЛПНП, а не сравнение общего уровня холестерина и триглициридов. Конечно, лучше, когда низкий уровень ЛПНП и высокий уровень ЛПВП
Распространено измерение уровня холестерина в ммоль/л — в этом случае нормой являются следующие показатели
- Общий холестерин – от 3,0 до 6,0 ммоль/л
- ЛПНП для мужчин – от 2,25 до 4,82 ммоль/л, для женщин – от 1,92 до 4, 51 ммоль/л; ЛПВП для мужчин – от 0,7 до 1,73 ммоль/л, для женщин – от 0,86 до 2,28 ммоль/л.
Определение уровня холестерина является обязательным при диагностике заболеваний сердечно сосудистой системы и заболеваний печени.
Профилактика гиперхолестеринемии
Профилактические мероприятия для предупреждения гиперхолестеринемии направлены на снижение потребления жирной высококалорийной пищи, увеличение в рационе продуктов, богатых клетчаткой и витаминами, например, стоит особенно налегать на овощи и фрукты, там витамины C и Р, а также не забывать про витамин В6, которым богаты дрожжевые и хлебные продукты.


Если ваши анализы показали максимально допустимый уровень холестерина, необходимо снизить его уровень — замечательно справляется с этим чеснок — он великолепно очищает сосуды и укрепляет сердце. Настойка чеснока многим людям помогла улучшить состояние своих сосудов. Для её приготовления необходимо 350 граммов чеснока. Измельчите его с помощью чесночницы или мелкой тёрки, положите в чистую банку. Сюда же добавьте стакан 96% спирта, настаивайте в темном месте 10 суток и начинайте приём с одной капли в день. Добавляйте настойку в четверть стакана молока. Постепенно доведите количество капель до 15, а после уменьшайте по капле в день, снова доведя до одной капли. После двухнедельного перерыва курс можно повторить.
http://www.herb-eco.ru/2015/10/giperholesterinemija-chto-jeto-takoe.html
Диетологическая коррекция гиперхолестеринемии
Среди причин инвалидизации и смертности населения экономически развитых стран ведущее место продолжают занимать сердечно-сосудистые заболевания (ССЗ).
Среди причин инвалидизации и смертности населения (у мужчин старше 45 лет и женщин старше 65 лет) экономически развитых стран ведущее место продолжают занимать сердечно-сосудистые заболевания (ССЗ). Развитие и прогрессирование этой патологии обусловлено выраженностью атеросклеротического поражения сосудов, на коррекцию которого должны быть направлены основные профилактические мероприятия.
На сегодняшний день выявлено более 250 факторов риска развития CСЗ, которые подразделяются на: немодифицируемые — пол, возраст, генетические и этнические факторы и модифицируемые — гиперлипидемия (ГЛП) (повышенный уровень холестерина (ХС) и ХС липопротеидов низкой плотности (ХС ЛПНП), низкий уровень холестерина липопротеидов высокой плотности (ХС ЛПВП)), ожирение, артериальная гипертензия (АГ), алиментарные нарушения, курение, низкая физическая активность, алкоголь, сахарный диабет, нарушение эндотелиальной функции, гипергомоцистеинемия, гиперкоагуляция, оксидативный стресс, воспаление и др.
Гиперхолестеринемия (ГХС) вместе с артериальной гипертонией и курением входит в число первых трех самых мощных факторов риска ССЗ. Считается доказанной прогрессивная и непрерывная связь между смертностью от ишемической болезни сердца (ИБС) и концентрацией ХС в сыворотке крови. По данным ВОЗ, повышенный уровень (более 5,0 ммоль/л) в сыворотке крови ХС является фактором риска преждевременной смертности в 23% случаев и обусловливает 12,4% потерянных лет здоровой жизни у жителей России.
Данные эпидемиологических кооперативных исследований, проведенных в Москве и Санкт-Петербурге, показали, что в возрасте старше 30 лет повышенный уровень ХС имеют 55% мужчин и 56,9% женщин. Развитие и прогрессирование ССЗ обусловлено выраженностью атеросклеротического поражения сосудов, и на его коррекцию должны быть направлены основные усилия по профилактике этих заболеваний.
Важнейшим условием в коррекции всех звеньев патогенеза ССЗ, и особенно нарушения липидного обмена, с помощью диетотерапии является качественная и количественная коррекция жирового компонента рациона.
Установлена положительная корреляция между уровнем ХС в сыворотке крови и смертностью от ССЗ, с одной стороны, и избыточным (более 40% от общей калорийности) потреблением животного жира, содержащего насыщенные и трансизомеры жирных кислот и ХС, с другой стороны.
Считают, что увеличение потребления ХС в количестве 100 мг на 1000 ккал/сутки способствует повышению ХС крови на 12%. В то же время снижение общего ХС в сыворотке крови на 1% сопряжено со снижением риска от ИБС на 2%. Степень ограничения поступления с пищей экзогенного ХС должна составлять от 250 до 500 мг/день в зависимости от наличия и типа ГЛП. По рекомендациям Национальной образовательной программы по холестерину (НОПХ) при умеренной степени гиперхолестеринемии его количество в диете не должно превышать 300 мг/сутки, а при выраженной — 200 мг/сутки. Для этого из рациона исключают продукты, богатые ХС (мозги, внутренние органы животных, икру рыб, сливочное масло, жирные сыры, яичный желток и др.).
Общее содержание жира должно составлять до 30% от калорийности рациона (70–80 г/сут) из этого количества 8–10% должны составлять насыщенные жирные кислоты — (НЖК), 10–15% — мононенасыщенные (МНЖК), 7–9% — полиненасыщенные жирные кислоты (ПНЖК). Источниками НЖК являются жиры животного происхождения — жирное мясо, рыба, колбасные изделия, молочные продукты и др.
Помимо НЖК с повышенным риском этих заболеваний связано потребление трансизомеров жирных кислот, которые образуются в процессе гидрогенизации ПНЖК при производстве маргаринов. В натуральном сливочном масле разных марок содержится от 0,6 до 4,2% трансизомеров жирных кислот, а в маргаринах — свыше 10%.
Главным представителем МНЖК является олеиновая кислота, содержащаяся в большом количестве в оливковом масле. Оливковое масло составляет основу так называемой «средиземноморской диеты», то есть типом питания, сложившимся у жителей стран, расположенных на побережье Средиземного моря. По данным эпидемиологического обследования население этих стран имеет крайне низкий уровень смертности от сердечно-сосудистых заболеваний.
ПНЖК, также как и МНЖК, способствуют снижению гиперхолестеринемии, риска тромбообразования. Источниками ПНЖК класса омега-6 (линолевой кислоты) являются растительные масла (подсолнечное, кукурузное, хлопковое и др.). Оптимальное потребление этих кислот составляет 6–8% от общей калорийности рациона.
Очень важно для больных ССЗ использовать в питании источники ПНЖК семейства омега-3 — жирную морскую рыбу (скумбрию, сардину, сельдь иваси, палтус и др.), содержащую длинноцепочечные жирные кислоты (эйкозапентаеновую и докозагексаеновую), из которых образуются простагландины, тромбоксаны, лейкотриены, оказывающие антиагрегантное, гипотензивное, противовоспалительное, иммунокоррегирующее действие. На основании результатов популяционных исследований установлена четкая обратная зависимость между распространенностью сердечно-сосудистых заболеваний, смертностью больных от этой патологии и содержанием в их рационе ПНЖК омега-3. Так, крайне низкий уровень заболеваемости у эскимосов Гренландии, Чукотки и рыбаков Японии связывают с потреблением ими большого количества морской рыбы северных морей, которое обеспечивает поступление до 10 г в день ПНЖК омега-3.
Известно, что ежедневное поступление 0,5–1,0 г ПНЖК омега-3 из жирной морской рыбы или очищенного рыбьего жира снижает риск смертности от ССЗ у людей среднего возраста на 30–40%.
ПНЖК семейства омега-3 (альфа-линоленовую кислоту, из которой в организме образуются эйкозапентаеновая и докозагексаеновая кислоты) содержат и растительные масла, такие как льняное, соевое, рапсовое, горчичное, кунжутное, ореховое и др. Оптимальным для больных ССЗ считается потребление ПНЖК омега-3 в количестве 1–2% от общей калорийности рациона. Желательно, чтобы растительные масла составляли половину жирового компонента рациона, так как в них помимо МНЖК и ПНЖК содержатся и такие биологически активные антиатерогенные компоненты, как фосфолипиды, сквален, фитостерины и фитостанолы.
Фосфолипиды оказывают антиоксидантное, гиполипидемическое действие, стабилизируют раствор ХС в желчи и уменьшают всасывание ХС в кишечнике. Оптимальным уровнем поступления фосфолипидов (основным источником которых в диете являются растительные масла) считают 5 г/сутки. При рафинации растительных масел большая часть фосфолипидов теряется, поэтому их можно вводить в рацион в виде биологически активных добавок (БАД) к пище (например, таких как Витол).
Помимо жирового компонента рациона на обмен липидов оказывают воздействие белок и изофлавоны сои, пищевые волокна (ПВ).
Источниками растительного белка в диете больных ССЗ являются крупы, хлебобулочные изделия, бобовые (особенно соевые белковые продукты). Биологическая ценность соевого белка в 2 раза выше, чем других растительных белков, и приближается к таковой для белков животного происхождения (мяса и молока). В сое имеется широкий спектр витаминов и минеральных веществ, наличие минорных биологически активных компонентов, таких как изофлавоны, которые обуславливают гиполипидемическое, антиоксидантное, гипогомоцистеинемическое, гипотензивное и тромболитическое действие продуктов ее переработки. По мнению экспертов ВОЗ, ежедневное употребление 25 г соевого белка с содержанием 3,4 мг изофлавонов снижает уровень холестерина крови и риск развития сердечно-сосудистых заболеваний. Предпочтительнее использовать продукты переработки соевых бобов с большим содержанием изофлавонов (текстураты соевого белка) или добавлять изофлавоны в антиатерогенный рацион в составе БАД (по 100–200 мг в день в течение 1 месяца).
Растительные продукты также являются важным источником углеводов. При этом если рафинированные углеводы (сахар и содержащие его кондитерские изделия), вызывают нарастание уровней липопротеидов очень низкой плотности (ЛПОНП) и триглицеридов (ТГ) в крови, то сложные углеводы (полисахариды), к которым относятся пищевые волокна (ПВ), способствуют снижению уровня ТГ и ХС атерогенных фракций липопротеидов в сыворотке крови, уменьшению уровня артериального давления и величины избыточной массы тела.
ПВ — гетерогенная группа веществ, которые в большинстве своем не перевариваются и не всасываются в желудочно-кишечном тракте человека. Источниками ПВ считаются все продукты растительного происхождения. Основными представителями ПВ являются целлюлоза, гемицеллюлоза и пектин. Добавление 15 г растворимых ПВ (пектина, гуаровой камеди) в суточный рацион на 15–21% снижает уровень ХС крови. Широкое включение в диету овощей, фруктов, зерновых позволяет полностью обеспечить потребность организма в ПВ, которая составляет 30–50 г/день. При показаниях можно увеличить потребление ПВ за счет их дополнительных источников — пшеничных отрубей, химически чистого пектина, метилцеллюлозы и др. Однако длительное потребление ПВ более 60 г в день может привести к нарушению всасывания витаминов и микроэлементов.
Часто обсуждается вопрос о влиянии алкоголя на липидный профиль и возможности его назначения с целью коррекции нарушений липидного обмена. Если у врача есть уверенность, что пациент будет строго следовать его назначениям в плане медикаментозного и немедикаментозного лечения, то он может разрешить больному принимать алкоголь в следующих дозах: водка, или коньяк, или виски — 45–50 мл в день, вино столовое красное или белое — 150 мл в день. Из перечисленных напитков вино предпочтительнее, поскольку исследования показали, что в странах, где население потребляет в основном красное вино, содержащее антиоксиданты, смертность от ССЗ ниже, нежели в странах, где предпочтение отдают крепким спиртным напиткам или пиву.
Известно, что избыточное потребление рафинированных углеводов, алкоголя и животных жиров увеличивает энергетическую ценность рациона. Калорийность диеты, нарушение энергетического баланса организма оказывают выраженное влияние на состояние липидного обмена. Повышение калорийности питания сопровождается увеличением эндогенного синтеза холестерина, повышением в плазме крови уровня ХС, ХС ЛПНП и ХС ЛПОНП. Количество эндогенно синтезированного холестерина увеличивается на 20 мг на каждый килограмм избыточной массы тела (ИМТ). На фоне избыточно калорийного питания повышается атерогенность животных жиров и рафинированных углеводов.
Анализ взаимозависимости различных факторов риска показал, что ГЛП в значительной мере зависит от степени ИМТ и уменьшение массы тела является первоочередной задачей для снижения содержания ХС и ТГ в сыворотке крови, как в целях профилактики, так и при лечении ИБС. Наиболее распространенным подходом к снижению массы тела является назначение низкокалорийной, сбалансированной по основным пищевым веществам диеты.
Для уменьшения калорийности рациона и содержания в нем жира очень важно применять правильную технологию приготовления пищи. Удаление из мясных и рыбных продуктов жира и экстрактивных веществ достигается их предварительным отвариванием, затем запеканием или тушением. При отваривании мяса, птицы и рыбы содержащийся в них жир переходит в бульон, при этом мясо теряет 40%, а рыба 50% жира. Для этих же целей полезно использовать микроволновую печь, гриль, посуду с тефлоновым покрытием.
Известна также важная роль некоторых микронутриентов в регуляции липидного обмена. Йод оказывает влияние на функцию щитовидной железы, обладает гипохолестеринемическим действием, способностью препятствовать отложению липидов в сосудистой стенке и формированию атеросклеротической бляшки. Существенным его источником являются морские продукты: морская рыба, креветки, трепанги, мидии, морская капуста. Оптимальное содержание йода в рационе — до 0,5 мг в сутки. Употребление морских продуктов позволяет полностью обеспечить повышенную потребность в йоде у больных атеросклерозом (морская рыба, креветки, трепанги, мидии, морская капуста).
Значение оптимального содержания в рационе хрома связано с его участием в углеводном и липидном обмене. Защитная роль хрома объясняется его гипогликемическим, гипохолестеринемическим действием, а также способностью препятствовать отложению липидов в сосудистой стенке и формированию атеросклеротической бляшки. Основными источниками хрома являются пекарские дрожжи, ржаная и пшеничная мука грубого помола, мясо, бобовые, перловая и кукурузная крупы.
Наряду с этим для коррекции ГХС очень важно потребление продуктов, содержащих микронутриенты, подавляющие окислительный стресс.
Антиоксидантным действием обладают некоторые витамины, минеральные вещества и минорные компоненты пищи, которые содержатся в растительных продуктах. Источниками витаминов-антиоксидантов служат растительные масла, орехи, семечки, бобовые (витамин Е), разнообразные овощи и фрукты (витамин С). Витамины группы В наряду с животными продуктами (мясо, рыба, печень, молоко, продукты моря) содержат бобовые (соя, фасоль), мука грубого помола, гречневая и овсяная крупа, пшено, дрожжи, цветная капуста, зеленый лук и др.
Жирорастворимый витамин А, обладающий антиоксидантным действием, содержится в продуктах животного происхождения, таких как печень, сливочное масло, яйца, икра кетовая; а бета-каротин (из которого в организме синтезируется витамин А) — главным образом в растительных продуктах (морковь красная, перец красный, шпинат, лук зеленый, щавель, облепиха, томаты, рябина).
Селен также является микроэлементом с антиоксидантной направленностью. В эпидемиологических исследованиях отмечена обратная корреляция между уровнем селена в плазме крови, с одной стороны, и риском развития атеросклероза и повышением активности процессов перекисного окисления липидов (ПОЛ), с другой стороны. Снижение уровня селена коррелирует с увеличением свертываемости крови и повышением синтеза тромбоксана А2 и лейкотриенов. Наряду с этим его дефицит сопровождается снижением активности глутатионпероксидазы в тромбоцитах, эритроцитах, стенках артерий.
Из минорных компонентов пищи высокой биологической активностью обладают флавоноиды, которые содержатся в растениях, относящихся к семействам розоцветных, бобовых, гречишных, сложноцветных, в овощах и фруктах. Антиоксидантное действие флавоноидных соединений связывают с их способностью акцептировать свободные радикалы и/или хелатировать ионы металлов, катализирующие процессы окисления. Помимо антиоксидантных свойств они обладают капилляроукрепляющим, кардиопротекторным, спазмолитическим и диуретическим действием.
Известно также гиполипидемическое и антиоксидантное действие сквалена, содержащегося в жире печени акулы и масле, получаемом из семян амаранта (Аmarantus L). Характер биологического действия сквалена исследован в опытах на крысах. Было показано его гипохолестеринемическое, иммуностимулирующее действие, при отсутствии отрицательного влияния на биохимические показатели и структуру внутренних органов.
В масле, получаемом из семян амаранта, помимо сквалена в значительном количестве содержатся также ПНЖК, токоферолы, фосфолипиды и фитостерины. Фитостерины и фитостанолы содержатся в соевом, кокосовом, рапсовом масле, масле семян хвойных деревьев, семечках, орехах, фруктах, овощах и др. Интерес к продуктам, содержащим растительные стерины, возрос в 90-е годы прошлого века. Они практически не всасываются в желудочно-кишечном тракте, т. е. оказывают только местное воздействие, и поэтому являются более безопасными средствами. Выделено более 40 разновидностей растительных стеринов. Станолы являются насыщенными производными стеринов.
В популяциях с типичным западным питанием средний уровень растительных стеринов составляет 150–350 мг/сут, станолов — 50 мг/сут. В исследованиях, проведенных в последние годы, установлено, что продукты с фитостеринами в дозе 2–3 г/сут снижают уровень ХС на 10%, ХС ЛПНП — на 14%, а в сочетании с низкожировой и низкохолестериновой диетой — на 24%.
В Американской Национальной образовательной программе приводятся доказательства того, что оздоровление питания каждого человека ассоциировано со снижением у него риска ССЗ. В последнем варианте диеты для снижения уровня в плазме крови ХС, рекомендуемой Американской Национальной образовательной программой, появилась рекомендация ввести в ежедневное потребление продукты, обогащенные растительными стеролами и станолами (из расчета 2 г/день).
За последние годы во всем мире было проведено более 40 клинических исследований по оценке эффективности различных видов пищевых продуктов, обогащенных растительными стеринами и станолами. Было установлено, что продукты, обогащенные фитостеринами в дозе 2–3 г/сутки, снижают уровень ХС на 10–12%, ХС ЛПНП — на 14–16%, а в сочетании с низкожировой и низкохолестериновой диетой — на 24%.
В аналогичном исследовании было выявлено снижение уровня ХС ЛПНП почти на 16% после потребления эфиров ситостанола в дозе 2 г/сутки в виде майонеза, тогда как значимого эффекта при использовании ситостанола в дозе 800 мг/сутки получено не было. Снижение уровней общего ХС и ХС ЛПНП под действием эфиров ситостанола в дозе 3 г/сутки было продемонстрировано у больных сахарным диабетом 2-го типа и у детей с семейной гиперхолестеринемией (снижение ХС ЛПНП на 15%).
В 1995 г. были опубликованы результаты исследования в рамках Северо-Карельского проекта, в котором изучали влияние на уровень ХС ЛПНП краткосрочного и длительного (1 год) введения в питание пациентов с умеренной гиперхолестеринемией спреда, изготовленного на основе рапсового масла, содержащего различные дозы эфиров ситостанола, что привело к устойчивому снижению ХС ЛПНП на 15%. В этом проекте было доказано, что потребление эфиров фитостанолов в дозах >= 1,8 г/день является эффективным, длительно действующим средством для снижения уровня общего ХС и ХС ЛПНП плазмы крови.
Достоверные доказательства эффективности кисломолочных продуктов, обогащенных растительными стеринами, послужили основой для рекомендаций по широкому использованию «функциональных» продуктов для немедикаментозной коррекции уровней ХС и ХС ЛПНП сначала в Финляндии, затем в других регионах Европы, а также в Северной Америке. Начали они появляться и в России.
Одним из таких продуктов является Данакор. Эффективность этого продукта оценивали в пяти многоцентровых двойных слепых плацебо-контролируемых исследованиях с участием более 500 пациентов, проведенных как в нашей стране, так и за рубежом.
В одном из исследований 40 больных ИБС и ГЛП были разделены на две репрезентативные группы: основную (18 человек) и группу сравнения (22 человека). Пациенты распределялись по группам лотерейно — рандомизированное исследование, проводимое двойным слепым методом. Все больные в течение 3-недельного периода исследований получали редуцированную по калорийности гипонатриевую антиатерогенную диету. Пациенты основной группы в течение 3 недель на фоне диеты получали кисломолочный продукт Данакор по 100 мл (одна бутылочка) в день. Пациенты группы сравнения получали диету с включением плацебо в той же дозе. Продукт сравнения (плацебо) был идентичен по составу и пищевой ценности, но не содержал фитостеринов.
Результаты биохимических исследований (табл.) показали, что обогащение базисной антиатерогенной диеты ферментированным молочным продуктом, содержавшим фитостерины, оказывало дополнительное гиполипидемическое действие и способствовало статистически достоверному снижению уровня общего холестерина (ОХС) с 6,29 ± 0,15 ммоль/л до 5,04 ± 0,15 ммоль/л (p







