Хроническая сердечная недостаточность: симптомы, стадии и лечение
Хроническая сердечная недостаточность
Здоровье человека во многом зависит от способности сердца нормально осуществлять свою работу. Орган, служа своеобразным насосом, получает наполненную кислородом кровь от легких и поставляет ее к аорте и артериям других органов. Если процесс нарушается, это приводит к появлению многих серьезных заболеваний.
Что такое сердечная недостаточность
При развитии патологических явлений в сердечных тканях (воспаления, некроза, пр.), клетки поддаются ряду изменений, которые вызывают их дисфункцию – это негативно отражается на способности миокарда сокращаться. Те ткани, которые остались здоровыми, могут долгое время выполнять свои функции, перекачивая кровь в теле человека в обычном режиме. Тем не менее, в определенный момент наступает декомпенсация, при которой сердечная мышца уже не может производить необходимое количество сокращений для обеспечения организма кислородом.
В результате сердечной декомпенсации, ткани начинают страдать от гипоксии (нехватки кислорода), которая приводит сильному ухудшению состояния важных систем и органов человека. Определить хроническую сердечную недостаточность можно как патологическое состояние, которое наступает вследствие потери сердцем способности обеспечивать нормальное кровообращение в организме.
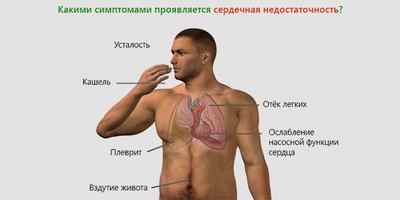
Как и степень выраженности клинической картины, симптоматика хронической болезни сердца зависит от степени и формы ее развития. Тем не менее, врачи выделяют несколько общих симптомов, которые характерны для данного заболевания. Как правило, признаки сердечной недостаточности заметны уже на начальных стадиях развития патологии. При обнаружении у себя описанных ниже симптомов следует посетить клинику для проведения диагностики заболевания. Для подтверждения диагноза специалист использует коронарную ангиографию, изучение гемодинамики, другие методики.
Периферические отеки
При хронической сердечной патологии отечность является основным симптомом. Данный признак проявляется потому, что нарушение работы сердца вызывает задержку воды в теле, вследствие чего возникает гидроторакс – накопление жидкости в плевральной полости. Как правило, сердечно-сосудистая недостаточность выражается сначала отеками ног, затем живота, лица и бедер. Кроме того, во время развития патологии отечность ног имеет характерную симметричную форму и сопровождается цианозом (посинением) пальцев.
Сердечная одышка
Еще одним характерным симптомом хронической недостаточности сердца является ортопноэ. Отдышка развивается из-за снижения скорости кровоснабжения легочных сосудов и оттока крови из легких к ногам при горизонтальном положении тела. Если симптом проявляется, когда человек находится в лежачем положении и в спокойном состоянии – это может указывать на формирование одновременно с сердечной легочной недостаточности. При прогрессировании данных патологий постоянная одышка сопровождается периферическим цианозом кожи.
Причины сосудистой недостаточности
Патогенез хронической недостаточности сердца может быть связан с различными факторами, но, как правило, возникновение болезни является исходом прогрессирующих сердечных заболеваний. Иногда появление патологии вызывается лихорадочными состояниями, сбоями обмена веществ, алкоголизмом, заболеваниями щитовидной железы, анемией. Самые распространенные причины сердечной недостаточности:
- сбой сердечного ритма при развивающейся аритмии;
- перегрузка мышцы сердца, которая часто вызывается легочной гипертензией, гипертонией, стенозом аорты или легочного ствола;
- поражение сердечной мышцы, которое вызвано инфарктом, миокардитом, стенокардией и некоторыми системными заболеваниями (волчанка, ревматизм, др.);
- патологии, связанные с наполнением сердца кровью (фиброэластоз, перикардит, пр.).
У молодых представителей сильного пола хроническая сердечная недостаточность зачастую возникает в результате пережитого острого инфаркта миокарда. Для женщин ключевым фактором риска развития патологии служит артериальная гипертензия (гипертония), которая проявляется на фоне сахарного диабета. Синдром хронической недостаточности сердца у ребенка бывает следствием аномального развития органа.
Классификация ХСН
Лечение хронической сердечной недостаточности должно осуществляться на основе данных диагностики. Врачи настоятельно не рекомендуют заниматься самолечением при обнаружении характерных признаков болезни. Чтобы определить, какой метод терапии будет максимально эффективным, следует установить форму, стадию и степень патологии. С этой целью врач проводит комплексную диагностику и только потом назначает пациенту подходящие медикаментозные средства и уход.
http://vrachmedik.ru/179-khronicheskaya-serdechnaya-nedostatochnost.html
Симптомы и лечение хронической сердечной недостаточности
Длительное нарушение работоспособности сердца может привести к развитию хронического состояния. Хроническая сердечная недостаточность развивается постепенно и сопровождается возникновением специфических симптомов. В статье представлены признаки, причины развития заболевания, а также рассмотрены основные методы лечения.
Специфика патологии
ХСН (хроническая сердечная недостаточность) – это заболевание, которое не позволяет сердцу выполнять свои функции полноценно. Сердечная мышца является сложным аппаратом, который доставляет кровь ко всем органам и системам. При развитии недостаточности миокард не может сокращаться с достаточной силой. Это приводит к тому, что другие органы не получают достаточно крови, а соответственно и кислорода с питательными веществами.
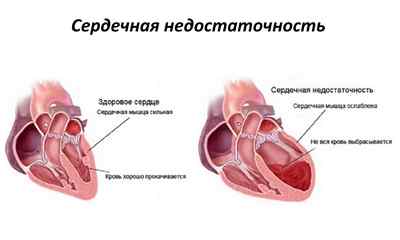
Кроме того, ХСН может сопровождаться диастолической дисфункцией. Это приводит к тому, что в предсердия попадает не вся кровь, а также образовывается застой крови во внутренних органах. Таким образом, заболевание сопровождается поражением не только сердца. Также могут страдать и другие внутренние органы, в особенности головной мозг, почки и печень.
Этапы развития по Стражеско-Василенко
Типология Стражеско-Василенко базируется на основных проявлениях сердечной декомпенсации. Заболевание разделяется на 3 стадии:
- Начальная, она характеризуется наличием патологических изменений легкой степени тяжести. Симптомы ХСН возникают только при интенсивной физической нагрузке. В состоянии покоя признаки дисфункции сердца полностью отсутствуют. Изменения на этом этапе еще обратимы.
Разделяется на два последовательных периода:
-

2А стадия характеризуется поражением либо большого, либо малого круга кровообращения. Этот этап болезни отличается развитием застоя в легких или застоем крови во внутренних системах и нижних конечностях;
- 2Б стадия самая опасная. На этом этапе поражаются оба круга.
Другие типологии
Классификация NYHA (нью-йоркских кардиологов) предполагает выделение функциональных классов патологии:
- ФК 1 — характеризуется отсутствием симптомов заболевания при обычной физической нагрузке;
-

ФК 2 — определяется появлением одышки при выполнении физических упражнений умеренной силы. На этом этапе наблюдается ограничение физической активности пациента;
- ФК 3 — характеризуется появлением признаков болезни даже при минимальной двигательной активности;
- ФК 4 — отличается появлением затрудненного дыхания, учащенного сердцебиения и остальных симптомов не только во время выполнения физической работы, но и в состоянии покоя.
Кроме того, ХСН разделяется по степеням тяжести:
- ХСН 0 степени — выставляется только в тех случаях, когда признаки недостаточности сердечной функции полностью отсутствуют;
- ХСН 1 степени — характеризуется обратимыми изменениями со стороны сердца. На этом этап признаки болезни возникают только при значительной нагрузке;
- ХСН 2 степени — характеризуется необратимым поражением сердечно-сосудистой системы. Симптомы патологии появляются даже при минимальной нагрузке;
- ХСН 3 степени — характеризуется вторичным поражением других органов и систем. Поражение миокарда на этом этапе необратимо.
Причины нарушения
Данное заболевание является вторичным, и развивается на фоне поражения миокарда по разным причинам. Наиболее часто к развитию болезни приводят следующие патологии:
- Инфаркт миокарда и постинфарктные состояния. Некроз сердечной мышцы сопровождается снижением сократительной функции сердца. Кардиомиоциты (клетки миокарда) не восстанавливаются, участок некроза замещается соединительной тканью.
-

Кардиомиопатия, миокардит. Поражение миокарда как воспалительной, так и невоспалительной этиологии также сопровождается нарушением насосной функции.
- Артериальная гипертензия. При длительном повышении артериального давления страдают многие внутренние органы, в том числе сердце. На поздних стадиях гипертонии может развиваться ХСН.
- Пороки сердца. Прежде всего, это касается поражения клапанного аппарата.
Помимо сердечных заболеваний, к развитию недостаточности могут приводить и патологии других органов. Нередко ХСН развивается вследствие проблем с эндокринной системой. Например, миокард может истощаться при повышенной выработке гормонов щитовидной железы. Определенную роль в развитии болезни играет и нарушение выработки женских половых гормонов, например, в периоде менопаузы.
Симптоматика
Проявления ХСН зависят в основном от тяжести и степени выраженности заболевания. Иногда признаки могут вовсе отсутствовать или проявляться минимально. Чем сильнее поражение миокарда, тем более выражена клиническая симптоматика болезни.
Основные симптомы заболевания следующие:

Одышка. Данный симптом является основным признаком заболевания, благодаря которому определяют степень сложности патологии. На начальных этапах болезни одышка возникает только при увеличении нагрузки, затем проявляется даже в состоянии покоя.
Отеки нижних конечностей. Скопление лишней жидкости всегда возникают сразу в обеих ногах, постепенно поднимаясь от лодыжек до бедер. Структура отеков достаточно плотная, при надавливании остаются следы.
Проявления наиболее выражены вечером перед сном. Если больному не оказывается медицинская помощь, возможны более тяжелые симптомы: накопление жидкости в брюшной полости (асцит), грудная водянка и отек кожи.

Ограничение двигательной активности. Особенно это заметно на поздних стадиях болезни. Снижение сердечного выброса приводит к непереносимости физических нагрузок. Человеку становится трудно ходить на большие расстояния, подниматься по ступенькам, а затем и совершать обычные движения. В терминальном периоде пациент может только лежать в постели.
Также могут наблюдаться неспецифические симптомы, характерные для первичного заболевания. Например, повышение температуры, общая слабость, повышенная усталость.
Диагностические и лечебные мероприятия
Для диагностики используются преимущественно инструментальные методы исследования:
- Электрокардиограмма. Позволяет выявить гипертрофию миокарда, нарушения ритма и проводимости. Кроме того, при помощи ЭКГ можно выявить постинфарктные изменения.
-

Эхокардиография. Является основным методом диагностики болезни. Оценивает функцию сердца, степень нарушения систолы и диастолы, объем сердечных камер.
- Рентгенограмма органов грудной клетки. На рентгеновском снимке можно выявить увеличение сердца, а также застойные явления в легочных сосудах.
- Велоэргометрическая проба. Помогает определить ФК заболевания.
Дополнительно используются и лабораторные исследования. Они не подтверждают диагноз, а назначаются для оценки общего состояния организма и выявления характерных осложнений. Их проводят для дифференциальной диагностики. По результатам биохимии крови можно оценить функцию и других органов, которые могут быть повреждены вторично (например, почки, печень).
Лечение патологии должно быть комплексным. Во время терапии нужно соблюдать диету, ограничивать физическую активность. Диета в основном заключается в ограничении употребления соли. Кроме того, из рациона должны быть исключены вредные продукты: жареная, жирная, консервированная пища.
Для медикаментозного лечения используются следующие препараты:
-

Бета-блокаторы (Карведилол, Буциндолол, Бисопролол) блокируют рецепторы симпатической нервной системы, уменьшают ЧСС. Это благоприятно сказывается на состоянии миокарда. Бета-блокаторы уменьшают вероятность истощения кардиомиоцитов. Прием препаратов начинают с минимально возможной дозы, затем, при хорошей переносимости дозировку повышают.
- Ингибиторы АПФ (Лизиноприл, Каптоприл) являются основной группой медикаментозных средств при ХСН. Препараты предотвращают ремоделирование миокарда, что позволяет замедлить развитие болезни.
- Диуретики (Аспаркам, Фуросемид) ускоряют выведение жидкости, стимулируя диурез. Это позволяет уменьшить выраженность отеков. Применяются преимущественно петлевые диуретики.
- Нитраты. Уменьшают нагрузку на сердце, выраженность клинических симптомов. Применяются преимущественно нитраты продолжительного действия.
- Сердечные гликозиды (Дигоксин) нормализуют частоту сердечных сокращений, назначаются при декомпенсированном состоянии, часто на последних стадиях.
Помимо медикаментозной терапии применяются хирургические методы. Они в основном направлены на лечение первичного заболевания. Например, проводят замену пораженного сердечного клапана, имплантацию водителя ритма, стентирование. Наиболее радикальный метод хирургического лечения – пересадка сердца.
ХСН – это серьезное заболевание, которое нередко приводит к развитию осложнений и необратимых последствий. Прогноз при данной патологии чаще всего неблагоприятен, полностью излечиться невозможно. Однако исход зависит от того, насколько рано был выставлен диагноз и назначена терапия.
http://simptomov.com/kardio/nedostatochnost/xronicheskaya/
Хроническая сердечная недостаточность: симптомы и лечение
Хроническая сердечная недостаточность (ХСН) встречается в среднем у 7 человек из 100. Ее распространенность растет с возрастом. У людей старше 90 лет ХСН наблюдается в 70% случаев.
Что такое хроническая сердечная недостаточность и почему она возникает
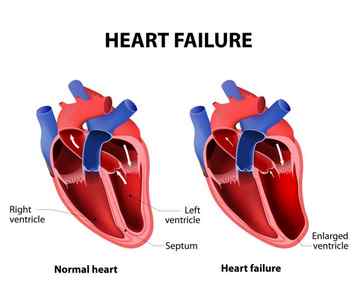
ХСН – это не заболевание, а синдром, осложняющий течение болезней сердца и сосудов. Она развивается постепенно и характеризуется неспособностью сердца выполнять насосную функцию и обеспечивать нормальное кровообращение вследствие нарушений расслабления сердечной мышцы или ухудшения ее сократимости.
Самые частые причины развития ХСН – ишемическая болезнь сердца (ИБС) и повышенное артериальное давление, то есть артериальная гипертензия (гипертоническая болезнь, симптоматические гипертензии). Более редкими причинами нарушения сократительной способности сердца являются:
- любые врожденные и приобретенные пороки сердца;
- миокардиты (воспаление сердечной мышцы) и кардиомиопатии (гипертрофическая, рестриктивная, дилатационная);
- болезни перикарда и эндокарда (констриктивный перикардит, гиперэозинофильный синдром и другие);
- нарушения ритма сердца (фибрилляция предсердий, суправентрикулярные и желудочковые тахикардии и другие);
- поражения сердечной мышцы при тиреотоксикозе, алкоголизме, сахарном диабете, анемии и некоторых других состояниях, не связанных напрямую с болезнями самого сердца.
Считается, что главными факторами прогрессирования ХСН являются:
- повреждение миокарда;
- активация нейро-гуморальных механизмов;
- нарушение процессов расслабления сердца (диастолическая дисфункция).
Повреждение миокарда имеет важное значение при гибели большой массы его клеток, например, вследствие обширного или повторного инфаркта миокарда. Снижение сократимости сердца влечет за собой компенсаторное увеличение выработки адреналина, ангиотензина II, альдостерона и других веществ. Они вызывают спазм сосудов, расположенных во внутренних органах, и призваны уменьшить объем сосудистого русла, чтобы уменьшить потребность организма в кислороде. Однако при постоянно повышенном уровне этих веществ задерживается натрий и вода, повышается артериальное давление, происходит дополнительная перегрузка миокарда, имеется и прямое повреждающее влияние на его клетки. В результате формируется «порочный круг», сердце повреждается и слабеет все больше.
Нарушение расслабления сердца сопровождается снижением эластичности и податливости его стенок. В результате нарушается наполнение полостей этого органа кровью, вследствие чего страдает системное кровообращение. Диастолическая дисфункция левого желудочка нередко является самым ранним признаком ХСН.
Стадии и симптомы ХСН
В России традиционно использовалась классификация ХСН, предложенная еще в 1935 году Н. Д. Стражеско и В.Х. Василенко. Согласно ей, в течении ХСН различали 3 стадии, в основном по внешним проявлениям синдрома, таким как одышка, отеки, сердцебиение, появляющимся при нагрузке или в покое.
В настоящее время преимущество имеет функциональная классификация, разработанная Нью-Йоркской Ассоциацией Сердца (NYHA). Согласно ей выделяют 4 функциональных класса (ФК) сердечной недостаточности в зависимости от переносимости нагрузки пациентом, которые отражают степень нарушения работы сердца:
Наиболее типичные признаки ХСН:
- одышка;
- ортопноэ (дискомфорт в положении лежа, заставляющий больного лечь на высокие подушки или сесть);
- приступообразная одышка по ночам;
- уменьшение выносливости (снижение толерантности к нагрузке);
- слабость, быстрая утомляемость, потребность в длительном отдыхе после физической нагрузки;
- отеки на лодыжках или увеличение их окружности (начинают появляться следы от резинок носков, становится мала обувь).
Менее специфичные признаки, которые, однако, могут появляться при ХСН:
- кашель по ночам;
- увеличение веса больше чем на 2 кг в неделю;
- снижение веса;
- отсутствие аппетита;
- чувство вздутия живота и его увеличение;
- нарушение ориентации в пространстве (у пожилых людей);
- эмоциональная подавленность;
- частое и/или неритмичное сердцебиение;
- обмороки.
Все перечисленные признаки могут свидетельствовать не только о ХСН, но и о других заболеваниях, поэтому такой диагноз должен быть обязательно подтвержден дополнительными методами исследования.
Диагностика
Для подтверждения диагноза ХСН проводятся следующие исследования:
- электрокардиография (при абсолютно нормальной кардиограмме вероятность ХСН невелика, но специфичных ЭКГ-признаков этого синдрома не существует);
- эхокардиография (позволяет оценить диастолическую и систолическую функции сердца, распознать раннюю стадию ХСН);
- рентгенография органов грудной клетки для определения застоя в легких, выпота в плевральной полости;
- общий и биохимический анализы крови с определением, в частности, уровня креатинина;
- определение уровня натрийуретических гормонов в крови (их нормальное содержание практически позволяет исключить наличие у человека ХСН);
- при неинформативности эхокардиографии показана магнитно-резонансная томография (МРТ) сердца.
- устранение симптомов ХСН (одышка, отеки и так далее);
- уменьшение числа госпитализаций;
- снижение риска смерти от этого состояния;
- улучшение переносимости нагрузок и качества жизни.
Основа лечения – применение лекарственных средств, влияющих на нейро-гуморальные механизмы прогрессирования ХСН и тем самым замедляющих ее прогрессирование:
- ингибиторы ангиотензин-превращающего фермента (эналаприл и другие ИАПФ) или при их непереносимости — блокаторы рецепторов к ангиотензину II (сартаны – лозартан, валсартан и другие) назначаются всем больным при отсутствии противопоказаний;
- бета-адреноблокаторы используются практически у всех пациентов, на сегодняшний день доказано, что ХСН – это не противопоказание, а наоборот, показание для использования этих средств (бисопролол); при их непереносимости может быть назначен ивабрадин (Кораксан);
- антагонисты минералокортикоидных рецепторов (эплеренон) при снижении фракции выброса по данным эхокардиографии меньше 35%.
Для устранения симптомов, связанных с задержкой жидкости, большинству пациентов с ХСН также назначаются мочегонные препараты.
Прием медикаментов должен быть регулярным, продолжительным (нередко пожизненным). Контроль за его эффективностью осуществляет кардиолог и/или терапевт.
Сердечные гликозиды (дигоксин) в настоящее время имеют ограниченное применение. При отсутствии других показаний больным с ХСН не назначаются статины (средства, снижающие уровень холестерина в крови), варфарин, алискирен.
Во многих случаях рассматривается вопрос об установке кардиостимулятора, лечении сопутствующих нарушений ритма, профилактике тромбообразования, реваскуляризации миокарда с помощью операции.
Особенности питания при ХСН:
- ограничение принимаемой жидкости до 1,5 литров в сутки;
- снижение употребления поваренной соли (при легкой ХСН – не есть соленые продукты, при средней тяжести – не досаливать пищу, при тяжелой – практически полностью исключить соль из питания);
- пища должна быть достаточно калорийной, легко усваиваться;
- питаться следует малыми порциями 5-6 раз в сутки;
- рекомендуется отказаться от острых, копченых блюд и алкоголя, а также не курить.
Физическая активность определяется в основном возможностями больного и должна подбираться индивидуально. Практически всем пациентам можно выполнять те или иные виды физических нагрузок. Даже при тяжелой ХСН будет полезна дыхательная гимнастика, а при легкой и умеренной выраженности симптомов – ходьба и занятия на тренажерах, но лишь после консультации с врачом.
При планировании отдыха нужно учитывать, что лучше выбирать курорты в своей климатической зоне. Рекомендуется отказаться от длительных перелетов и переездов, поскольку пребывание в неподвижности может вызвать образование тромбов или отеков.
Очень полезно для пациентов с ХСН посещать образовательные занятия в поликлиниках на эту тему («Школа для больных с ХСН»). Так они смогут лучше понять свои возможности, разобраться в течении синдрома, узнать о питании, физической активности, медикаментозной терапии. Знания помогают больным повысить приверженность к лечению (комплайенс), а следовательно, уменьшить количество госпитализаций и добиться других целей терапии.
Рекомендации больным с ХСН
К какому врачу обратиться
Лечением хронической сердечной недостаточности занимается врач-кардиолог, а также терапевт. В некоторых случаях требуется консультация кардиохирурга (например, при пороках сердца или для установки кардиостимулятора). Подробнее о питании при заболеваниях сердца расскажет врач-диетолог.
http://myfamilydoctor.ru/xronicheskaya-serdechnaya-nedostatochnost-simptomy-i-lechenie/
Хроническая сердечная недостаточность
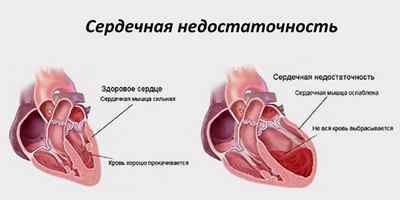
Хроническая сердечная недостаточность (ХСН) – это патологическое состояние организма, выделенное в отдельное заболевание, сопровождающееся дефицитом кровоснабжения тканей и органов в организме. Основными проявлениями болезни являются одышка и снижение физической активности. При патологии в организме происходит хроническая задержка жидкости.
При ХСН сердечная мышца теряет способность адекватно сокращаться и полностью опорожнять камеры сердца. Наряду с этим миокард также не может обеспечить полное наполнение кровью предсердий и желудочков. В итоге возникает дисбаланс различных систем, которые вторично нарушают правильную работу сердечно-сосудистой системы.
Симптомы хронической сердечной недостаточности
Существует несколько основных классических проявлений ХСН, которые возникают вне зависимости от степени поражения других органов организма. Выраженность этих симптомов полностью зависит от формы сердечной недостаточности и ее тяжести.
Основные жалобы пациентов, страдающих ХСН:
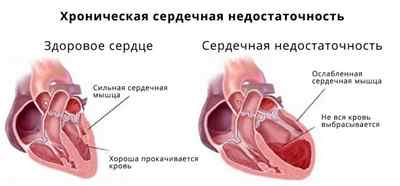
Хроническая сердечная недостаточность
Классификация ХСН и ее проявления
Существует несколько классификаций хронической сердечной недостаточности в зависимости от стадии заболевания, переносимости физической нагрузки и нарушения функции отделов сердца.
Стадии ХСН:
1 стадия. Происходят начальные изменения и снижается функция левого желудочка. В связи с тем, что нарушения кровообращения еще не происходит, клинически проявлений никаких нет.
2А стадия. В этом случае происходит нарушение движения крови в одном из двух кругов кровообращения. В итоге происходит застой жидкости либо в легких, либо в нижних отделах туловища, преимущественно на ногах.
2Б стадия. Происходит нарушения гемодинамики в обоих кругах кровообращения и появляются выраженные изменения в сосудах и сердце. В большей степени проявляются отеки на ногах вместе с хрипами в легких.
3 стадия. Появляются ярко выраженные отеки не только на ногах, но и на пояснице, бедрах. Возникает асцит (скопление жидкости в брюшной полости) и анасарка (отечность всего тела). В данной стадии происходят необратимые изменения таких органов как почки, головной мозг, сердце и легкие.
Деление ХСН на функциональные классы (ФК) в зависимости от переносимости физической нагрузки:
I ФК – повседневная физическая нагрузка переносится бессимптомно и легко. Усиленная физическая активность может приводить к одышке. Восстановление сил после нее немного замедляется. Данные проявления сердечной недостаточности могут вообще отсутствовать.
II ФК – пациенты немного ограничены в активности. В состоянии покоя никаких симптомов нет. При обычной повседневной физической нагрузке появляется учащенное сердцебиение, затрудненное дыхание и усталость.
III ФК – физическая активность заметно ограничена. В покое состояние удовлетворительное. При физической активности меньше привычной степени возникают вышеописанные симптомы.
IV ФК – абсолютно любая физическая активность доставляет дискомфорт. Симптомы сердечной недостаточности беспокоят в состоянии покоя и значительно усиливаются даже при малейших движениях.
Классификация в зависимости от поражения отделов сердца:
Причины развития
К сердечной недостаточности может привести абсолютно любая патология, поражающая миокард и структуры сердечно-сосудистой системы.
- хроническая ишемическая болезнь сердца (при поражении сосудов сердца вследствие атеросклероза);
- ишемическая болезнь сердца после перенесенного инфаркта миокарда (при гибели определенного участка сердечной мышцы).
- сахарный диабет (нарушение углеводного обмена в организме, которое ведет к постоянному повышению уровня глюкозы в крови);
- заболевания надпочечников с нарушением секреции гормонов;
- снижение или повышение функции щитовидной железы (гипотиреоз, гипертиреоз).
- истощение организма;
- избыток массы тела за счет жировой ткани;
- недостаток поступления с пищей микроэлементов и витаминов.
- саркоидоз (наличие плотных узлов, сдавливающих нормальные ткани, нарушая их структуру);
- амилоидоз (отложение в тканях особого белково-углеводного комплекса (амилоида), который нарушает работу органа).
- хроническая почечная недостаточность в терминальной стадии (при необратимых изменениях органа);
- ВИЧ-инфекция.
- нарушения сердечного ритма;
- блокады (нарушения проведения нервного импульса по структурам сердца);
- приобретенные и врожденные сердечные пороки.
Существует ряд предрасполагающих факторов и заболеваний, которые значительно повышают риск развития хронической сердечной недостаточности. Некоторые из них могут самостоятельно вызывать патологию. К таковым относятся:
- курение;
- ожирение;
- алкоголизм;
- аритмии;
- заболевания почек;
- повышенное давление;
- нарушение обмена жиров в организме (повышение уровня холестерина и др.);
- сахарный диабет.
Диагностика сердечной недостаточности
При изучении анамнеза важно определить время, когда начала беспокоить одышка, отеки и утомляемость. Необходимо обратить внимание на такой симптом, как кашель, его характер и давность. Нужно узнать, имеются ли у больного пороки сердца или иная патология сердечно-сосудистой системы. Принимались ли ранее токсичные лекарственные препараты, было ли нарушение иммунных систем организма и наличие опасных инфекционных заболеваний с осложнениями.
Осматривая пациента можно определить бледность кожных покровов и отечность ног. При прослушивании сердца бывают шумы и признаки застоя жидкости в легких.
Общий анализ крови и мочи могут указать на какую-либо сопутствующую патологию или развивающиеся осложнения, в частности, воспалительного характера.
При изучении биохимического анализа крови определяется уровень холестерина. Это необходимо для оценки степени риска развития осложнений и назначения правильного комплекса поддерживающего лечения. Изучается количественное содержания креатинина, мочевины и мочевой кислоты. Это свидетельствует о распаде мышечной ткани, белка и веществ клеточного ядра. Определяется уровень калия, который может «подсказать» о вероятном сопутствующем поражении органов.
Иммунологическое исследование крови может показать уровень C-реактивного белка, увеличивающегося при воспалительных процессах. Также определяется наличие антител к микроорганизмам, поражающим сердечные ткани.
Развернутые показатели коагулограммы позволят изучить возможные осложнения или наличие сердечной недостаточности. При помощи анализа определяется повышенная свертываемость или появление в крови веществ, свидетельствующих о распаде тромбов. Последних показателей в норме определяться не должно.
Определение натрий-уретического гормона может показать наличие, степень и эффективность терапии хронической сердечной недостаточности.
Диагностировать сердечную недостаточность и определить ее функциональный класс можно следующим способом. На протяжении 10 минут пациент отдыхает, а затем в обычном темпе начинает движение. Ходьба длиться 6 минут. При появлении сильной одышки, выраженной тахикардии или слабости тест прекращается и замеряется пройденное расстояние. Интерпретация результатов исследования:
- 550 метров и более – сердечная недостаточность отсутствует;
- от 425 до 550 метров – ФК I;
- от 300 до 425 метров – ФК II;
- от 150 до 300 метров – ФК III;
- 150 метров и менее – ФК IV.
Электрокардиография (ЭКГ) может определить изменения сердечного ритма или перегрузку некоторых его отделов, что свидетельствует о ХСН. Иногда видны рубцовые изменения после перенесенного инфаркта миокарда и увеличение (гипертрофия) определенной сердечной камеры.
Рентгенограмма грудной клетки определяет наличие жидкости в плевральной полости, что свидетельствует об имеющемся застое в малом круге кровообращения. Также можно оценить размеры сердца, в частности, его увеличение.
Ультразвуковое исследование (УЗИ, эхокардиография) позволяет оценить много факторов. Таким образом, можно узнать различные данные о величине сердечных камер и толщине их стенок, состояние клапанного аппарата и эффективность сердечных сокращений. Данное исследование также определяет движение крови по сосудам.
При наличии постоянной формы мерцательной аритмии (фибрилляции предсердий) выполняется чреспищеводное УЗИ. Оно необходимо для определения наличия возможных тромбов в правом предсердии и их размеров.

Стресс-эхокардиография Для изучения резервных способностей сердечной мышцы иногда производят стресс-эхокардиографию. Суть метода заключается в ультразвуковом исследовании до физической нагрузки и после нее. Это исследование также определяет жизнеспособные участки миокарда.
Компьютерная спиральная томография. В данном исследовании используется выстраивание рентгеновских снимков разной глубины в сочетании с МРТ (магнитно-резонансной томографией). В итоге получается максимально точное изображение сердца.
При помощи коронарографии определяется степень проходимости сосудов сердца. Для этого в кровеносное русло вводится контрастное вещество, заметное при рентгеновском излучении. При помощи снимков затем изучается поступление этого вещества в собственные сосуды сердца.
В случае, когда невозможно достоверно определить причину заболевания, прибегают к эндомиокардиальной биопсии. Суть исследования заключается во взятии внутренней оболочки сердца для ее изучения.
Лечение хронической сердечной недостаточности
Терапия сердечной недостаточности, как и многих других заболеваний, начинается с правильного образа жизни и здорового питания. В основе диеты лежит ограничение потребления поваренной соли приблизительно до 2,5 – 3 грамм в сутки. Объем выпиваемой жидкости должен составлять около 1 – 1,3 литра.
Пища должна быть легко усваиваемой и высококалорийной с достаточным количеством витаминов. При этом важно регулярно взвешиваться, т.к. увеличение веса даже на пару килограмм в день может свидетельствовать о задержке в организме жидкости. Следовательно, данное состояние усугубляет течение ХСН.
Пациентам с сердечной недостаточностью крайне важна правильная постоянная физическая нагрузка в зависимости от функционального класса заболевания. Снижение двигательной активности необходимо при наличии какого-либо воспалительного процесса в сердечной мышце.
Основные группы медицинских препаратов, применяемых при хронической сердечной недостаточности:
Дополнительно используемые препараты при лечении сердечной недостаточности:
Вспомогательные препараты, применяемые при осложненном варианте сердечной недостаточности:
Электрофизиологические способы лечения ХСН
Хирургические способы лечения
Осложнения сердечной недостаточности
Основные последствия, которые возникают при сердечной, патологии могут затрагивать как работу самого сердца, так и других внутренних органов. Основные осложнения:
Профилактика ХСН
Профилактику хронической сердечной недостаточности принято делить на первичную и вторичную.
В основе первичной профилактики лежат мероприятия, которые препятствуют возникновению ХСН у лиц с высокой предрасположенностью к заболеванию. К ней относится нормализация питания и физических нагрузок, снижение факторов риска (предупреждение ожирения и отказ от курения).
Вторичная профилактика заключается в своевременном лечении хронических сердечных заболеваний. Она выполняется для предупреждения усугубления патологии. К основным мероприятиям относится терапия артериальной гипертензии, ишемической болезни сердца, аритмий, нарушений липидного обмена, хирургическое лечение сердечных пороков.
Согласно мировой статистике выживаемость пациентов полностью зависит от тяжести заболевания и функционального класса. В среднем порядка 50 – 60 % больных нормально существуют на протяжении 3 – 4 лет. Данное заболевание в настоящие дни имеет тенденцию к большему распространению.
Видео по теме: «Хроническая сердечная недостаточность»
http://www.webmedinfo.ru/hronicheskaya-serdechnaya-nedostatochnost.html
Хроническая сердечная недостаточность Хроническая сердечная недостаточность (хсн)
Хроническая сердечная недостаточность (ХСН)– это патофизиологический синдром, при котором в результате сердечно-сосудистых заболеваний происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
ХСН — это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
В РФ страдает ХСН – 5,6%
50% больных с ХСН умирает в течение 4-х лет с момента манифестации декомпенсации.
При тяжелой ХСН – 50% больных умирает в течение 1 года.
Риск ВС при ХСН в 5 раз выше, чем в популяции
Средняя продолжительность жизни у мужчин – 1,66г., у женщин – 3г.
Максимальная распространенность ХСН – в возрасте 60-70лет.
ИБС, в том числе инфаркт миокарда (67%)
Артериальная гипертензия (80%)
Приобретенные и врожденные пороки сердца
Поражения миокарда установленной этиологии (алкогольные и др.)
Выпотной и констриктивный перикардит
Факторы, провоцирующие прогрессирование ХСН:
Заболевания эндокринной системы (СД, заболевания щитовидной железы, акромегалия)
Нарушение питания (дефицит тиамина, селена, ожирение)
Инфильтративные заболевания (саркоидоз, амилоидоз, коллагенозы)
Тахи- и брадиаритмии
Побочные эффекты лекарственных веществ (в-блокаторы, антиаритмические, цитотоксические)
Этиологические факторы приводят к уменьшению ударного объема, снижению сердечного выброса, что уменьшает кровоснабжение органов и тканей (почек, головного мозга и др.). Включаются компенсаторные механизмы:
— увеличивается активность симпатоадреналовой системы для поддержания на оптимальном уровне АД.
— активизируется ренин-альдостероновая система
— увеличивается продукция антидиуретического гормона (АДГ).
— увеличивается уровень венозного возврата к сердцу, ОЦК,
— гипертрофируется и дилатируется миокард,
— нарушается продукция вазодилатирующих средств.
В результате при прогрессировании заболевания увеличивается и нарастает ОЦК, в сосудистом русле скапливается большой объем крови, нарушается проницаемость стенок сосудов, и жидкая часть крови пропотевает в ткани. Накопившаяся углекислота в крови при замедлении движения крови раздражает рецепторы и рефлекторно вызывает учащение дыхания.
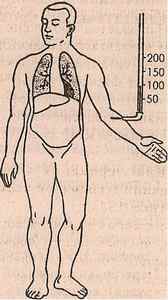
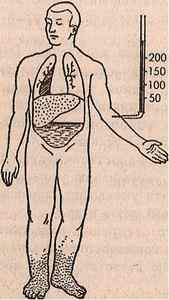
Схематическое изображение различных типов недостаточности сердца:
а — норма, б — левожелудочная , в — правожелудочная, г ,- тотальная недостаточность
http://studfiles.net/preview/3828133/
Причины, симптомы и лечение хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) – это серьезное заболевание, встречающееся у 3-5% пациентов, у кого диагностированы нарушения функций сердца. Из-за патологии происходит дисфункция нормального кровотока, и органы недополучают кислород, витамины и минералы. Данный сбой может стать пусковым механизмом для развития сложных болезней в организме. Согласно медицинской статистике, заболевание появляется у людей старше 60-65 лет и преимущественно у женщин.
Что такое ХСН
Хроническая сердечная недостаточность в большинстве случаев является итогом различных по этиологии болезней сердечно-сосудистой системы. Но сердечная недостаточность может возникнуть и по причине воздействия многих негативных факторов. Количество официально зафиксированных случаев ХСН с каждым годом растет, и такие патологии в разы сокращают продолжительность жизни человека. В современном мире ХСН считается одним из наиболее распространенных заболеваний, требующих внимательного подхода в лечении и профилактике.
Причины возникновения сердечной недостаточности

Причины возникновения такого состояния могут быть самыми разными. Патология развивается по причинам, не имеющим, казалось бы, к этому никакого отношения. Осложнения могут быть вызваны инсулинозависимым диабетом, гипотиреозом и другими проблемами с эндокринной системой. Повышенный холестерин и избыточный вес также играют немаловажную роль при образовании проблем с сердцем. Помимо того, развитие рассматриваемой болезни провоцируют разные хронические заболевания: хронические тонзиллиты, гаймориты, а также все воспалительные бактериальные и вирусные заболевания.
Причинами возникновения патологического состояния становятся различные проблемы с сердцем, а именно:
Диагностирование
Профилактические меры и результативное лечение назначаются только после диагностических исследований и правильно поставленного диагноза врачом. Определение вида и стадии заболевания осложняется, если у пациента наблюдаются:
- Ожирение.
- Психологические отклонения или разного рода нарушения сознания.
- Патологии легочной ткани хронического характера.
Диагностирование заболевания не может основываться только на определении признаков, визуального осмотра пациента и его устного опроса. Для постановки точного диагноза требуются объективные доказательства, базирующиеся на выявлении патологических изменений сердца и дисфункции сердечной мышцы.
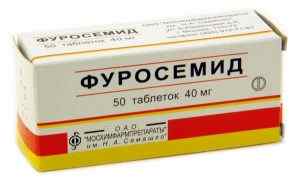
Если врачи подозревают ХСН, то для первого пробного теста используется диуретик. После приема «Фуросемида» или других аналогичных препаратов пациент чувствует облегчение, что сигнализирует о наличии заболевания. Данный тест проводится с целью определить, имеется ли задержка жидкости в организме, способствующая появлению отеков. В процессе тестирования врачи применяют «Фуросемид» в объеме от 20 мг и до 40 мг. Для определения типа происхождения одышки и других признаков сердечной недостаточности хронического течения применяются:
- антибиотики;
- бета-адреноблокаторы;
- нитраты;
- B2-симпатомиметики.
Немаловажными являются и результаты лабораторных анализов, указывающие специалисту тип заболевания, следствием которого является синдром хронической сердечной недостаточности. Врачи назначают пациенту сделать:
- анализ крови;
- общий анализ мочи;
- печеночные пробы;
- определение уровня сывороточного креатинина и альбумина;
- определение уровня гормонов щитовидной железы: Т4 – тироксин, ТТГ – тиреотропный гормон.
Симптомы ХСН также обнаруживаются с помощью рентгенографии грудной клетки, электрокардиографии. Успешно диагностировать сердечную недостаточность возможно с помощью МРТ сердца и эхокардиографии. Данные методы позволяют не только определить причины и признаки заболевания, но и оценить насосную функцию миокарда.
Стадии ХСН
При хронической сердечной недостаточности существуют стадии заболевания:
- Первая характеризуется болевыми ощущениями при незначительных физических нагрузках, на которые большинство людей даже не обращает внимания. В состоянии покоя симптоматика исчезает.
- Вторая проявляется в виде одышки. На данном этапе появляются внезапные перебои в сердечном ритме.
- Третья характеризуется патологическими изменениями в сердечной мышце и даже других органах, тканях и сосудах. Нарушается нормальное кровообращение во всем организме.
- Четвертая — тяжелая степень заболевания, требующая полного покоя больного и оперативного вмешательства.
Виды сердечной недостаточности
Классификация хронической сердечной недостаточности помогает определить причины возникновения патологии и места ее локализации.
Перед тем как ставить диагноз, врачи определяют формы сердечной недостаточности согласно определенным признакам, а именно:
- Миокардинальная форма: образуется в большинстве случаев в результате повреждения миокарда.
- Перегрузочная форма: появляется после перегрузки миокарда, то есть, при высокой вязкости крови, гипертензии или каких-либо механических повреждений, мешающих нормальному оттоку крови из сердца.
- Острая форма: длится только несколько минут или часов и является следствием инфаркта миокарда, разрыва стенок левого желудочка или недостаточности митрального и аортального клапанов острой формы.
- Хроническая форма: такое проявление сердечной недостаточности возникает постепенно, например, в течение недели, месяца или даже года.
- Систолический тип: сокращения сердечной мышцы слабые и не выраженные.
- Диастолический тип: наблюдаются растяжения мышечной ткани сердца, что способствует недостаточному наполнению желудочков кровью.
- Левожелудочковый тип: возникает патология в области левого желудочка по причине перегрузки или уменьшении сократительной функции.
- Правожелудочковый тип: появляются осложнения при высоком давлении в легочных артериях и механических перегрузках правого желудочка.
- Тотальный тип: смешанный вид сердечной недостаточности характеризуется патологическими изменениями как в левожелудочковой, так и в правожелудочковой зонах.
Механизм развития хронической сердечной недостаточности

ХСН как следствие многих сердечно-сосудистых заболеваний возникает не сразу и обладает своим определенным механизмом развития, в большинстве случаев регистрируемым по симптоматике. Причины хронической сердечной недостаточности могут быть самыми различными, однако, механизм развития заболевания одинаковый во всех случаях:
- Изначально наблюдается снижение насосной функции сердца, за счет чего у человека появляется сильная одышка после нагрузок.
- Появляются осложнения в виде компенсаторных механизмов: увеличение объема крови с помощью задержки жидкости в организме; повышение уровня адреналина.
- Происходит укрепление сердечной мышцы, из-за чего нарушается кровоток в органе: количество клеток становится больше, а количество кровеносных сосудов – неизменно.
- В итоге работа сердца значительно ухудшается, что провоцирует кислородное голодание организма.
Симптомы заболевания
Хроническая сердечная недостаточность, ее симптомы на ранних стадиях не видны и не ощутимы, но возникает беспричинная усталость.
Кардиологи рекомендуют вести по возможности активный образ жизни и ни в коем случае не ограничиваться постельным режимом, но только если на это нет особых показаний.
Однако существует несколько признаков, по которым можно определить распространенную симптоматику, а именно:
- резкое увеличение веса, происходящее из-за скапливающейся жидкости в организме;
- набухание вен в шейном отделе;
- приступы кашля быстро появляющиеся и столь же быстро утихающие;
- отекание конечностей;
- желтизна кожи;
- увеличение размеров печени;
- есть одышка, слышны влажные хрипы при незначительном проявлении физической активности;
- сонливость, усталость, вялость;
- аритмия и тахикардия.
А также пациент часто теряет равновесие по причине ухудшения кровообращения в головном мозге. Позже, когда болезнь переходит в более тяжелую форму, возникают такие симптомы, как сильная боль в груди и в верхней части тела, невозможность вдохнуть полной грудью, появляется состояние удушья. Также пациент впадает в обморочные состояния, кожа приобретает синюшный оттенок.
Хроническая сердечная недостаточность подвергается диагностике только в специализированном медицинском учреждении
Сестринский процесс
В процессе лечения необходима постоянная помощь больному со стороны медицинской сестры. Сестринский процесс при хронической сердечной недостаточности – это помощь как физическая, так и психологическая.
Благодаря ей пациенты чувствуют себя более комфортно. Сестринская помощь включает в себя:
- беседы с пациентом и его семьей;
- контроль рациона больного;
- уход за пациентом;
- соблюдение режима, прописанного лечащим врачом;
- контроль жизненных показателей: пульса, артериального давления;
- контроль над приемом пациентом жидкости, динамикой отечности;
- обучение членов семьи пациента правильному обхождению с пострадавшим.
Сестринскому процессу при хронической сердечной недостаточности, классификация которой определяется только врачом, уделяется особое внимание, так как уход осуществляется специально обученным персоналом, имеющим навыки и опыт работы с пациентами, страдающими сердечно-сосудистыми заболеваниями различной степени тяжести.
Методы лечения
Лечение хронической сердечной недостаточности зависит от степени и стадии, а также от состояния сердца. На начальной стадии, когда нет явно выраженных болей и не наблюдается отечность, можно ограничить лечение приемом препаратов, регулирующих давление. При этом необходим отказ от вредных привычек: табакокурения и употребления спиртных напитков. Немаловажным фактором, позитивно влияющим на здоровье, является правильное питание. Оно позволяет избавиться от холестериновых бляшек в сосудах. Таким образом, сердце будет работать с меньшей нагрузкой, прекратятся кислородное голодание организма, застойные процессы.

В более тяжелых случаях хроническая сердечная недостаточность у детей и взрослых облегчается медикаментозным и хирургическим лечениями вплоть до пересадки сердца. Если при первой стадии заболевания назначают препараты, понижающие кровяное давление, диуретики, то при четвертой стадии не обойтись без пересадки сердца. Также больным делается шунтирование, проводится замена клапанов.
При назначении лекарственной терапии врачи в обязательном порядке учитывают следующие нюансы:
- Способность к абсорбции лекарственных препаратов.
- Имеющийся объем воды в организме пациента.
- Скорость метаболизма.
- Наличие психических расстройств.
- Имеющиеся аллергические реакции на лекарственные препараты.
- Причины возникновения ХСН.
- Уровень артериального давления.
- Рацион пациента.
- Физические и эмоциональные нагрузки.
- Бесконтрольный прием лекарственных препаратов.
- Состояние сердца и сосудов.
Довольно часто врачи рекомендуют пациентам, у которых диагностирована ХСН, пройти лечение под названием «ресинхронизирующая терапия». Благодаря данной методике насосная функция сердца улучшается, а признаки заболевания исчезают. За счет сердечной ресинхронизации пациенты возвращаются к обычному ритму жизни. Применяется данный метод только в тех случаях, когда медикаментозное лечение было неэффективным. Отеки при хронической сердечной недостаточности при ресинхронизации исчезают, и человек имеет возможность не употреблять многие лекарственные препараты.
Препараты, назначающиеся больным, призваны лечить гипертонию, поддерживать липидный баланс организма, поддерживать нормальное содержан







