Инфаркт мозга прогноз для жизни пожилой возраст — Лечение гипертонии
Инфаркт мозга прогноз для жизни пожилой возраст
Почему происходят скачки артериального давления у пожилых людей?
Артериальное давление является важнейшим показателем здоровья человека, своеобразным биологическим маркером благополучия организма. Различают две величины — систолическое (верхнее) и диастолическое (нижнее) давление. Первая цифра показывает, с какой силой сердце во время сокращения (систолы) выбрасывает кровь из левого желудочка в аорту, вторая — означает тонус или сопротивление сосудистой стенки в момент расслабления (диастолы) сердца, зависит от состояния мышечной оболочки сосуда и от работы почек, вырабатывающих вещество, влияющее на величину давления.

Нормальными считаются показатели в пределах от 100 на 60 и до 140 на 90 мм рт ст, в идеале должно быть 120 на 80 в любом возрасте, начиная с 14 лет. Но давление — величина очень лабильная, может изменяться много раз за день у здорового человека в зависимости от погоды, условий и характера трудовой деятельности, физической или эмоциональной нагрузки, после еды и курения.
Важно, чтобы через 5–7 минут отдыха давление возвращалось к исходной до нагрузки величине. Такое происходит не всегда, особенно в почтенном возрасте. Артериальное давление у пожилых людей имеет склонность к внезапным перепадам больше, чем у молодых.
Почему происходят скачки артериального давления?
Причин много, однозначно можно сказать, что такая ситуация, когда давление меняется то в одну, то в другую сторону, говорит о наличии болезни. Основными являются следующие причины, встречающиеся у людей разного возраста:
- вегето-сосудистая дистония — нарушения в работе вегетативного отдела нервной системы, чаще у молодых, проявляется зависимостью от погодных условий, особенно весной и осенью;
- гипертоническая болезнь, лечение неадекватными дозами гипотензивных средств, может быть в любом возрасте;
- остеохондроз, особенно шейного отдела, может быть у молодых, но чаще у пожилых;
- грыжа диска или сколиоз в шейном отделе позвоночника, шейный радикулит, миозит, мигрень — в любом возрасте;
- после черепно-мозговых травм — чаще у молодых;
- воспаление носовых пазух — в любом возрасте;
- заболевания почек — также в любом возрасте;
- злоупотребление спиртными напитками и курение — в среднем возрасте;
- переедание, проблемы с желудочно-кишечным трактом — больше у молодых;
- гормональные изменения — в климактерическом периоде, чаще у женщин;
- сердечнососудистые проблемы, атеросклероз — чаще у пожилых;
- возрастные структурные изменения сосудистой стенки (снижение эластичности, уменьшение тонуса, склероз) — у пожилых людей.
Таким образом, перепады артериального давления могут встречаться в разных возрастных группах, они влияют на самочувствие человека, нередко выбивают его из привычного ритма жизни. Люди жалуются на усталость, головные боли, разбитость, головокружение, снижение работоспособности. В каждом конкретном случае надо индивидуально разбираться, чтобы выяснить причину такой патологии и провести адекватное лечение.
Скачки артериального давления у пожилых представляют большую опасность и хуже переносятся пациентами.
В чем опасность нестабильного давления у пожилого контингента?
В том, что это неминуемо ведет к таким серьезным проблемам, как инсульт, ишемическая болезнь сердца, инфаркт, сердечная, почечная недостаточность. С возрастом кровь становится более густой, появляются цереброваскулярные нарушения, сосуды теряют эластичность, нарушается жировой обмен, нередко развивается сахарный диабет второго типа, сердце работает с повышенной нагрузкой и быстрее изнашивается.

Пожилым людям часто не хватает сил справиться с такой ситуацией. Перепады давления лишают их привычных радостей жизни, не давая возможности встать с кровати. Возрастные сосуды не могут так быстро приспосабливаться к изменившейся ситуации, как в молодости, и угроза для жизни у пожилых людей при резкой смене давления очень велика.
Как помочь справиться с перепадами давления пожилому человеку?
- контролировать регулярно уровень АД с помощью домашнего тонометра, а также уровень холестерина и сахара;
- пройти обследование у врача для выяснения причины перепадов АД;
- следить за весом и правильным питанием — исключить жирное мясо, колбасы, консервы, копчености. Употреблять морскую рыбу, больше свежих овощей и фруктов;
- посильная двигательная активность, физическая зарядка, пешие прогулки, полноценный сон ночью и отдых днем;
- постоянный прием лекарственных препаратов по назначению врача с коррекцией дозировки по самочувствию и показателям анализов.
Важно помнить, что артериальное давление у пожилых труднее удержать в границах нормы, тем более надо внимательнее относиться к своему здоровью, не списывать все на возраст, а проходить регулярное обследование, лечение и поддерживать бодрость духа.
Прогноз и последствия ишемического инсульта
Прогноз при ишемическом инсульте основывается не на гаданиях и предсказаниях, а на фактической статистике выживания пациента. Болезнь представляет собой внезапное осложнение более длительной патологии — нарушенного кровообращения в головном мозге в связи с атеросклерозом, васкулитом, венозной недостаточностью, гипертензией. Его последствия могут быть опасными для жизни пациента, привести к стойкой инвалидизации.
Две трети всех случаев инсультов приходится на ишемический вид, который связан с тромбом в сосуде и блокированием кровообращения в мозге. Почти 15% ишемий заканчиваются летально в течение первого месяца болезни, а 60% сопровождаются различной степенью инвалидности. Из них каждый пятый нуждается в постоянном уходе.
Согласно информации Национальной ассоциации по борьбе с инсультом, почти 18% больных умирают во время острого периода. До 15% выживших переносят разные осложнения и умирают в течение года.
К каким возможным последствиям нужно быть готовым?
Если пациент переживает острый период инсульта, то возможны остаточные нарушения в виде:
- полного паралича (обездвиживания) тела;
- паралича с одной стороны (односторонние рука и нога);
- частичного паралича конечности;
- пареза — онемения с потерей чувствительности кожи;
- вестибулярных расстройств, потери возможности к равновесию, самостоятельной ходьбе, координации движений;
- нарушения речи и глотания;
- потери слуха;
- паралича тазовых органов с невозможностью контроля за опорожнением мочевого пузыря и кишечника;
- снижения интеллекта;
- изменения психики и характера;
- невозможности самообслуживания.
На какие вопросы хотят получить ответы родственники и близкие люди больного?
Инсульт — болезнь, приводящая к вынужденным изменениям в привычном укладе жизни семьи. К пациенту придется приспосабливаться, уделять внимание порой больше, чем ребенку, организовывать уход после стационара.
Обычно каждого заинтересованного человека волнуют такие проблемы и вопросы:
К сожалению, гораздо реже приходится слышать вопросы о возможности помощи близкому человеку, особенно лицам пожилого возраста.
Какие факторы способны отрицательно повлиять на прогноз?
Каждый человек уникален и по-своему реагирует на болезнь, лекарства, процесс восстановления. Можно выделить общие факторы, которые оказывают независимое влияние на пациента с ишемическим инсультом:
- Возраст — у пожилых людей теряется иммунитет, который считается важной «силой» восстановления от любых болезней, поэтому у них инсульт протекает значительно тяжелее, чем у пациентов 40 лет, возможность смертельного исхода выше, чаще гарантирована полная инвалидность. Летальность среди пациентов старше 65 лет доходит до 90%.
- В каком отделе мозга расположен очаг ишемии — поражение важных для жизни центров приводит к быстрому летальному исходу.
- Распространенность очага — площадью поражения обусловлена тяжестью инсульта, множественная потеря функций.
- Заболевание, ставшее причиной инсульта — при выраженном атеросклерозе сосудов в головном мозге в сочетании с гипертонией последствия самые тяжелые.
- Степень тяжести неврологических симптомов — неврологическая симптоматика указывает на глубину и обширность поражения, захват определенных ядер головного мозга, отвечающих за нарушенный функции. Состояние комы, вызванное отеком мозговой ткани, является наиболее тяжелым неврологическим проявлением, резко ухудшает прогноз.
- Повторный инсульт — у 85% больных сопровождается неблагоприятными проявлениями.
Что имеет положительное значение?
Положительными факторами по вероятной реабилитации считаются:
- подтвержденный при диагностическом обследовании головы небольшой очаг поражения, без обширной гематомы;
- сохранение полного сознания у больного;
- минимальное число неврологических повреждений;
- возраст — около 40 лет;
- отсутствие выраженных атеросклеротических изменений сосудов по результатам допплерографии артерий головы и шеи;
- профессия пациента, требующая постоянной умственной нагрузки, творчества;
- нормальное артериальное давление;
- отсутствие заболеваний сердца, аритмий.
В результате успешной реабилитации 56% больных, перенесших ишемический инсульт, признаются трудоспособными с ограничениями.
Какие медицинские причины следует учитывать?
Не меньшее значение имеют медицинские факторы:
Оценка опасности для жизни пациента при коме
Коматозное состояние проявляется бессознательным состоянием пациента, утратой реагирования на окружающие действия. Возникает при распространенном поражении головного мозга. Требует медикаментозной поддержки жизненных функций.
Неврологический статус выявляет:
- значительный отек ткани в зоне очага и вокруг;
- некроз клеток и утрату нейронных связей центра с проводящими путями;
- паралич дыхательного центра (пациент «живет» за счет искусственной вентиляции легких);
- паралич сосудодвигательного центра (потеря тонуса сосудов, падение артериального давления);
- нарушенную терморегуляцию, постоянную высокую лихорадку.
Прогноз особенно неутешителен, если длительность комы 7 дней и более. У лиц с приведенными отягчающими факторами летальный исход неминуем. Если возраст пациента до 40 лет, то остается надежда восстановления части функций в 20% случаев. Но это не означает возвращения полного здоровья.
Что будет при ишемическом инсульте правого и левого полушарий?
Мудрое строение мозга делит все «руководящие» функции между правым и левым полушариями. Очаговые изменения в одном из них из-за нарушенного кровотока (тромбоз, спазм сосуда) при ишемическом инсульте сопровождаются закономерной потерей части функций.
Диагностика локализации очага связана с выявлением особых неврологических симптомов. Если инсульт произошел в левом полушарии:
- человек теряет возможность говорить длинными фразами, при сохранении способности к пониманию речи, он в состоянии произносить отдельные простые слова;
- полностью или частично исчезает возможность двигать правыми конечностями (правосторонняя гемиплегия) с нарушением чувствительности (гемипарезом).
Ишемия в правом полушарии:
- нарушает движения и чувствительность в левой стороне тела (левосторонняя гемиплегия, гемипарез);
- изменяет выражение лица за счет правосторонней сглаженности носогубной складки, опущенного угла рта, при нарушении сознания и во сне «парусящего» дыхания;
- не позволяет больному определить предметы в размерах, нарушает координацию движений;
- вызывает потерю памяти на ближайшие события, но прошлое пациент помнит хорошо;
- если человек «левша», возможны речевые сложности.
В период реабилитации и далее возможны нарушения психики больного:
- теряется способность концентрировать внимание;
- появляется частая смена настроения от излишней веселости до депрессии;
- из характера исчезает тактичность, чувство меры, поведение становится откровенно глупым.
Если инсульт протекает по лакунарному типу, то последствия значительно менее выражены:
- чувствительность теряется или снижается в левой руке или ноге (чаще к болевым раздражителям), типичны нарушения на левой стороне лица;
- двигательная активность ограничена слабостью также одной конечности (моноплегия);
- в остром периоде пациент не может самостоятельно передвигаться в связи с резким головокружением.
Что известно о восстановлении после ишемического инсульта ствола мозга?
Стволовая часть мозга содержит жизненно важные центры нейроэндокринной регуляции:
- сердечно-сосудистый,
- дыхательный,
- терморегулирующий,
- вестибулярный,
- ядра вегетативной нервной системы,
- начальные отделы черепно-мозговых нервов.
Кроме того, стволовая зона и мозжечок расположены ближе всего к затылочному отверстию черепной коробки. Это приводит к их первоочередному ущемлению при отеке. Большинство летальных случаев наблюдается именно в связи с инфарктом в зоне ствола.
Прогноз при образовании участка ишемии зависит от связи с конкретными центрами.
Если поражение достигло первых двух центров, то летальность практически неизбежна от остановки дыхания и прекращения сердцебиений. Другие последствия необязательны, могут постепенно устраняться с возобновлением кровообращения в зоне ишемии.
- Речевые расстройства — затрудненная артикуляция, движение языка, потеря способности распознавать слова и буквы, читать.
- Расстройство глотания жидкой и твердой пищи сопровождается поперхиванием, одышкой, попаданием в трахею. Это может вызвать асфиксию, способствует рефлекторному спазму бронхов.
- Нарушение зрения проявляются выпадением отдельных полей с одной или с двух сторон, частичной или полной слепотой.
- Одновременно возможны двигательные параличи и парезы. Они при достаточном лечении начинают исчезать на второй неделе. Полное восстановление двигательной активности возможно через 2 года. Неврологи утверждают, что если движения в парализованной конечности не восстанавливаются хотя бы частично через месяц, то высока вероятность сохранения паралича пожизненно.
- Суставные изменения в виде болей, нарушенной конфигурации — суставная ткань очень чувствительна к нарушению питания, у некоторых больных возникают стойкие контрактуры.
- Психические расстройства, как правило, имеют временный характер (нарушенное внимание, плаксивость, депрессия, смена настроения). У каждого десятого пациента развиваются эпилептиформные припадки.
Прогноз при остром нарушении кровообращения мозжечка
Главные центры мозжечка управляют координацией движений. От них зависит возможность удерживать равновесие тела, тонус мышц, поддерживать какую-то позу, ориентироваться в пространстве.
Эти нарушения выступают на первый план при ишемии зоны мозжечка. Ущемление этой структуры при отеке мозга проявляется в течение первых трех дней одновременно со стволовыми структурами. А поскольку там расположены более важные для жизни центры, то пациент впадает в кому со смертельными последствиями.
Насколько вероятен повторный инсульт?
77% зарегистрированных инсультов являются первичными. Люди после первого инсульта должны продолжать терапию всю жизнь. Критическим сроком в плане реабилитации считаются первые 3 года. Но и в более позднем времени возможно приспособление и обеспечение существенных подвижек.
Общая продолжительность жизни у 70% пациентов более года, половина больных живут 5 и более лет, каждый четвертый может прожить более 10 лет.
Профилактика повторного нарушения мозгового кровообращения заключается в постоянном выполнении советов врача по диете, режиму, лечению, в упорных тренировках навыков. Современные исследования подтверждают, что риск повторного инсульта имеют 1/3 больных.
Это не означает полного прекращения мер по реабилитации. Наука постоянно усовершенствует и разрабатывает новые подходы к лечению. Поколеблена даже такая классическая аксиома, что нервные клетки не восстанавливаются. Первые пробы с введением стволовых эмбриональных элементов показали возможность выращивания нейронов. Значит, нужно делать все зависящее для постепенного восстановления, если имеется хоть малейший шанс.
В практической деятельности врача оценка состояния больных и прогноз опираются на клинические впечатления, знания, опыт и итоги детального обследования пациента. Они позволяют выявить основные патологические процессы, непосредственно оказывающие влияние на форму, течение и исход заболевания.
http://giperton.ru/lechenie/infarkt-mozga-prognoz-dlya-zhizni-pozhiloj-vozrast/
Ишемический инсульт головного мозга: прогноз для жизни и восстановления утраченных функций
Прогноз при ишемическом инсульте головного мозга определяется тяжестью заболевания, эффективностью и своевременностью лечебных мероприятий и резервными возможностями организма.
В соответствии со статистическими данными, наиболее высокая летальность при ишемическом инсульте отмечается в первый месяц – 15–25% пациентов погибает, из них 40% – в первые двое суток после атаки. К концу первого года выживает 60-70% пациентов, в течение пяти лет – 50%, спустя 10 лет – 25%. Рецидив инсульта в течение пяти лет происходит у 30% пациентов.
Неврологические нарушения, приводящие к инвалидности, в течение первого месяца после перенесенного инсульта отмечаются у 60-70% пациентов, спустя полгода – у 40%, спустя год – у 30%. Лучшая динамика реабилитации наблюдается в первые три месяца. Если нарушенные функции не удалось восстановить в течение года, в дальнейшем их восстановление маловероятно.
Вовремя выполненное хирургическое вмешательство и медикаментозное лечение позволяет минимизировать последствия и снизить смертность при ишемическом инсульте мозжечка до 30%.
Факторы, от которых зависит прогноз
Существует ряд факторов, влияющих на прогноз при ишемическом инсульте головного мозга:
- возраст пациента – прогноз при ишемическом инсульте головного мозга у пожилых людей хуже;
- локализация и объем очага некроза мозгового вещества – чем больше участок поражения головного мозга, тем выше вероятность поражения жизненно необходимых функций, интеллектуальных и чувствительных способностей. Вероятность летального исхода возрастает, если ишемический очаг располагается в области жизненно важных центров головного мозга;
- причины и изначальная тяжесть инсульта – наименее благоприятен прогноз при ишемических инсультах атеросклеротического происхождения, сопровождающихся тромбозом сосудов головного мозга;
- тяжесть клинической картины – вероятность восстановления можно определить по степени выраженности неврологических нарушений. Благоприятный критерий для прогноза – восстановление нарушенных двигательных функций в первый месяц после инсульта;
- развитие осложнений и последствий – причинами летального исхода и инвалидизации могут стать отек мозга, поражение ствола или мозжечка, полный или частичный паралич, вторичная ишемия головного мозга, кардиальные осложнения, угнетение сознания, впадение в кому, поражения дыхательного центра, когнитивные нарушения, геморрагическая трансформация ишемического инфаркта.
К факторам, отягощающим прогноз при остром нарушении мозгового кровообращения, относятся болезни сердечно-сосудистой системы, наличие сопутствующих заболеваний в стадии декомпенсации, эндокринные нарушения, перенесенный инсульт в анамнезе.
Помимо прочего, прогноз для жизни при ишемическом инсульте зависит от своевременности поступления в стационар и начала реанимационных мероприятий, грамотности оказания специализированной медицинской помощи, раннего начала реабилитации.
На тромбоэмболический инсульт приходится до 75% всех ишемических инсультов, и этот вид считается одной из основных причин смертности от инфаркта мозга: летальный исход в течение первого месяца составляет 20–25%.
Прогноз в зависимости от этиологии ишемического инсульта
В зависимости от патогенетических особенностей проявлений выделяют три основных типа ишемических инсультов.
При ишемическом инсульте наиболее неблагоприятный прогноз имеют атеротромботические, кардиоэмболические или гемодинамические типы нарушения кровообращения мозга. На тромбоэмболический инсульт приходится до 75% всех ишемических инсультов, и этот вид считается одной из основных причин смертности от инфаркта мозга: летальный исход в течение первого месяца составляет 20–25%.
Неблагоприятные прогностические симптомы при инсульте
Существуют симптомы, ухудшающие общий прогноз ишемического инсульта для жизни:
- угнетение сознания;
- отсутствие возможности самостоятельно двигаться (пациент может лишь размыкать и смыкать веки), отсутствие речи, при этом понимание происходящего у больного может сохраняться;
- выраженные когнитивные и эмоционально-волевые нарушения;
- дисфагия (затруднения глотания);
- стойкая гипертермия – говорит о поражении центра терморегуляции и усугубляет ишемическое повреждение тканей мозга. Снижение температуры тела на 1°С вдвое увеличивает шансы на благоприятный исход;
- гипертонус мышц, запрокидывание головы в одну сторону, судорожные подергивания или длительные эпилептические приступы, отсутствие слаженности движений, утрата контроля над телом;
- недержание мочи;
- стойкий паралич взора, расстройство движений глаз (маятникообразные колебания или замедленные перемещения глазных яблок, отсутствие синхронности глазных движений);
- нарушение гемодинамических показателей (тяжелые нарушения сердечного ритма, высокое артериальное давление);
- грубый гемипарез (ослабление мышц одной стороны тела);
- соматические болезни в стадии декомпенсации, тяжелые инфекционно-воспалительные заболевания;
- патологические типы дыхания: дыхание Куссмауля (глубокий шумный вдох и усиленный выдох), дыхание Чейн – Стокса (чередование глубоких вдохов и поверхностных дыхательных движений, дыхание Биота (продолжительные паузы между вдохами);
- коматозное состояние – шансы на выздоровление после четырех месяцев мозговой комы, вызванной ишемическим повреждением мозга, остаются только у 10% больных.
К факторам, отягощающим прогноз при остром нарушении мозгового кровообращения, относятся болезни сердечно-сосудистой системы, наличие сопутствующих заболеваний в стадии декомпенсации, эндокринные нарушения, перенесенный инсульт в анамнезе. Читайте также:
Вероятность летального исхода
Чаще всего причинами смертельного исхода при ишемическом инсульте становятся:
- отек мозга – очаг ишемии распространяется кверху и книзу от места поражения, в патологический процесс вовлекается ствол мозга, развивается кома;
- ишемия глубинных структур головного мозга – нарушения мозгового кровообращения затрагивают глубинные отделы головного мозга и подкорковые структуры;
- присоединение осложнений – закупорка легочной артерии или ее ветвей тромбами, сепсис, легочно-сердечная недостаточность, застойное воспаление легких, инфаркт миокарда, почечная недостаточность;
- повторная ишемия ствола головного мозга;
- геморрагическая трансформация ишемического инсульта – на фоне прогрессирования патологических повреждений сосудов возникают петехиальные кровоизлияния, сливающиеся в крупные очаги геморрагии;
- сочетанный инсульт – одновременное возникновение геморрагии в одной зоне мозга и ишемических изменений в другой.
Шкалы индивидуальной оценки риска
Для более точного прогноза в клинической практике используется несколько независимых шкал, отражающих степень функциональных нарушений и неврологического дефицита. Неврологическое состояние пациента после перенесенного инсульта оценивают в динамике: в острой фазе (1-я неделя), при выписке, через полгода, год и т. д. Исход при инсульте оценивают с помощью баллов, их сумма определяет тяжесть и прогноз заболевания.
Шкала инсульта Нью-Йоркского Института Здоровья NIHSS
Шкала используется для оценки тяжести неврологических нарушений острого периода ишемического инсульта. Состояние пациента оценивают по уровню сознания, речевой функции, подвижности и согласованности движений мышц, болевой чувствительности, контроля движений верхних и нижних конечностей и др.
В соответствии со статистическими данными, наиболее высокая летальность при ишемическом инсульте отмечается в первый месяц – 15–25% пациентов погибает, из них 40% – в первые двое суток после атаки.
Так, 3–5 баллов по этой шкале соответствуют легкой степени неврологического дефицита, при суммарном балле менее 10 вероятность восстановления пациента в течение года составляет 60–70 %, а при оценке более 20 баллов – до 16 %. Оценка в 25 баллов соответствует тяжелой степени неврологического дефицита и служит противопоказанием к проведению тромболитической терапии.
Шкала Рэнкина
Модифицированная шкала Рэнкина предназначена для определения степени инвалидизации. Используется для выявления риска и предупреждения вторичных атак, помогает оценить и проанализировать эффективность проведения реабилитационных мероприятий. Шкала учитывает возраст пациента, артериальное давление, выраженность и длительность клинических проявлений, наличие сахарного диабета.
Шкала Рэнкина определяет пять степеней инвалидизации после инсульта: нулевая соответствует отсутствию значительных нарушений жизнедеятельности и способности пациента выполнять все действия по уходу за собой и повседневные обязанности, а 5 – тяжелой инвалидизации: больной прикован к постели, не способен справляться со своими физическими потребностями, требует постоянного присмотра и ухода.
Шкала Бартела
Эта шкала учитывает показатели, отражающие способность больного обслуживать себя, выполнять повседневную деятельность на этапе выздоровления. Однако при легких инсультах эта шкала недостаточно чувствительна, так как имеет «эффект потолка» у больных с незначительными последствиями инсульта. Диапазон шкалы Бартела – от 0 до 100:
- 100 баллов – полная независимость в повседневной жизни;
- 61– 90 – умеренная зависимость; больной осуществляет более 50% необходимых для выполнения той или иной функции усилий;
- 21–60 – выраженная зависимость от окружающих;
- 0–20 – самостоятельное обслуживание себя невозможно.
К концу первого года выживает 60-70% пациентов, в течение пяти лет – 50%, спустя 10 лет – 25%. Рецидив инсульта в течение пяти лет происходит у 30% пациентов.
Прогноз при поражении разных участков мозга
При поражении ствола головного мозга летальный исход в 65% случаев наступает в первые два дня от начала болезни. В результате своевременной госпитализации и адекватной терапии прогноз несколько улучшается. В первые несколько месяцев после развития нарушений в области ствола мозга врачи дают положительный прогноз восстановления нарушенной двигательной функции, в дальнейшем темп замедляется. В некоторых случаях двигательная функция восстанавливается частично в течение года с начала развития заболевания.
При ишемическом инсульте мозжечка в начальном периоде велика вероятность развития выраженного отека зоны поражения. Если в течение первого дня больному не была оказана медицинская помощь, отек начинает сдавливать стволовые структуры, что может привести к необратимым повреждениям ствола головного мозга, острой окклюзионной гидроцефалии, коме и летальному исходу. Вовремя выполненное хирургическое вмешательство и медикаментозное лечение позволяет минимизировать последствия и снизить смертность при ишемическом инсульте мозжечка до 30%.
При инсульте затылочной зоны мозга происходит расстройство двигательных функций на стороне тела, противоположной пораженному полушарию. Если поражено левое полушарие, человек перестает видеть, что находится в правой части поля зрения, и наоборот. В большинстве случае после адекватного лечения прогноз положительный, зрение восстанавливается в течение полугода после начала болезни. Иногда человек навсегда утрачивает способность идентифицировать редко наблюдаемые предметы и узнавать малознакомых людей.
Неврологические нарушения, приводящие к инвалидности, в течение первого месяца после перенесенного инсульта отмечаются у 60-70% пациентов, спустя полгода – у 40%, спустя год – у 30%.
Прогноз для жизни после комы осторожный. Кома развивается при обширном поражении тканей мозга. Обширный инсульт проявляется сильными головными болями, потерей зрения, речи, чувствительности лица, поражением центра терморегуляции, дыхательного центра, тяжелыми расстройствами функции сердечно-сосудистой системы. При этих нарушениях риск летального исхода очень высок. Шанс частичного восстановления функций – менее 15%.
Возможность реабилитации после инсульта
Возможность успешной реабилитации напрямую зависит от того, какие зоны мозга были поражены и какие функции нарушились.
Речевая функция страдает, когда инсульт поражает зону в нижней лобной доле головного мозга, которая называется центром Брока. Эта зона отвечает за воспроизведение речи, ее повреждение приводит к речевым нарушениям, которые наблюдаются у 30% людей, перенесших инсульт. Речь становится тихой, нечленораздельной, неясной. Прогноз для восстановления речи после стабилизации состояния пациента в целом благоприятный, однако для этого могут потребоваться упорные и длительные занятия с логопедом.
Дисфагия – один из основных признаков стволового инфаркта. Расстройства глотания угрожают развитием жизненно опасных осложнений: аспирационной пневмонии, истощения и дегидратации. Это нарушение отмечается у большинства (до 65%) больных. Прогноз неопределенный, необходима постоянная терапия.
При инсульте нарушаются движения рук и ног и контроль над ними, обычно на стороне, противоположной поражению. Прогноз благоприятен в первые 2-3 месяца после инсульта, затем динамика восстановления двигательных функций снижается. После 6 месяцев полное или частичное восстановление движения отмечается крайне редко.
Ранним признаков инсульта является головокружение, шаткая походка и нарушение координации. Обычно эти признаки исчезают в процессе лечения и реабилитации. Прогноз восстановления этой функции в целом благоприятный.
Лучшая динамика реабилитации наблюдается в первые три месяца. Если нарушенные функции не удалось восстановить в течение года, в дальнейшем их восстановление маловероятно.
Расстройство дыхательной функции происходит в случае поражения дыхательного центра ствола головного мозга. Больной утрачивает способность дышать самостоятельно. В дальнейшем такой инсульт имеет неблагоприятный прогноз: в большинстве случаев пациенты становятся зависимыми от аппарата искусственного дыхания. Если дыхательный мозговой центр не полностью разрушен, возможно восстановление дыхательной функции.
При поражении затылочной зоны коры головного нарушается зрение. Повреждение глазодвигательного центра, который располагается в мозговом стволе, вызывает нарушение движений глаз. Шансы на восстановление зрительных функций при грамотной терапии высокие.
Предлагаем к просмотру видеоролик по теме статьи.
Инфаркт у пожилых людей прогноз для жизни
Прогноз для жизни при ишемическом инсульте
Ишемический инсульт – это заболевание, которое сопровождается острым нарушением кровообращения головного мозга, вследствие выраженного сужения или закупорки церебральных артерий в результате эмболии, тромбоза или сдавления внутричерепных артерий. В связи с этим развивается нарушение кровоснабжения нервных клеток с формированием очага локальной ишемии и гибелью нейронов.
На сегодняшний день большое значение после перенесенного инфаркта мозга имеет прогноз заболевания для жизни и трудоспособности пациента в связи с риском развития стойких неврологических нарушений в виде параличей, вестибулярных расстройств и нарушений речи, которые в дальнейшем могут стать причиной инвалидности, возможности самообслуживания, бытовую и социальную адаптацию.
Ишемические инсульты являются одной из основных причин смертности и заболеваемости от острых нарушений кровообращения в экономически развитых странах, а в России последние годы ежегодно регистрируется 80-100 инсультов.
Основные факторы, влияющие на прогноз ишемического инсульта
Прогноз ишемического инсульта определяется клиническим и функциональным исходом заболевания — вероятность летального исхода, длительность периода восстановления, вероятность развития осложнений, отдаленных неврологических последствий и повторного инфаркта мозга.
Главными факторами, влияющими на прогноз для жизни, являются возраст пациента, локализация очага, причина, тип и изначальная тяжесть инсульта. В дальнейшем на исход инсульта влияют своевременность поступления в стационар, адекватность лечения, наличие тяжелых сопутствующих заболеваний, психических нарушений, присоединение неврологических осложнений (отек мозга с поражением ствола или мозжечка, комы), позднее начало реабилитации, развитие повторного инсульта.
Прогноз инфаркта мозга в зависимости от этиологии
В зависимости от причины выделяют основные типы ишемического инсульта – тромбоэмболический, включающий атеротромботический и кардиоэмболический виды, лакунарный (с поражением мелких внутричерепных артерий) и реологический.
Атеротромботический инсульт (50-55% всех ишемических инсультов) развивается в результате атеросклероза экстра – и интрацеребральных артерий и обусловлен тромбозом или эмболией артериального сосуда вследствие отрыва тромба с поверхности разрыхленных и изъязвленных атеросклеротических бляшек.
К этому типу инсультов относится гемодинамический инфаркт мозга, развивающийся при резком падении артериального давления на фоне грубого стеноза крупных артерий шеи и головы атеросклеротической природы, в основном у пожилых пациентов.
Тромбоэмболический инфаркт мозга (возникает в 20% случаев) при отрыве тромботических наложений, расположенных в левом предсердии, на клапанах или в желудочке сердца, которые являются эмбологенными субстратами и при отрыве переносятся в артериальную систему головного мозга.
Эти виды ишемического инсульта считаются наиболее неблагоприятными по исходу – летальность в течение первого месяца составляет 15-25%, а прогноз для жизни и трудоспособности зависит от локализации очага поражения и начальной тяжести инсульта.
Лакунарные инсульты головного мозга (развиваются в 10-25% ишемических инсультов) при окклюзии мелких мозговых артерий с развитием множественных очагов некроза диаметром до 15 мм (в основном в подкорковых ядрах). При лакунарных инфарктах головного мозга – смертельный исход наблюдается в 2% случаев, а прогноз для жизни зависит от локализации очага, возраста пациента, наличия инвалидизирующих расстройств и тяжести сопутствующей патологии.
Новое средство для реабилитации и профилактики инсульта, которое обладает удивительно высокой эффективностью — Монастырский сбор. Монастырский сбор действительно помогает бороться с последствиями инсульта. Помимо всего прочего чай держит артериальное давление в норме.
Основные причины летального исхода в остром периоде инсульта
Чаще всего причинами летального исхода ишемического инсульта на первой неделе являются:
- отек головного мозга и дислокация очага некроза ствола мозга с поражением дыхательных и сердечно-сосудистых центров, развитие комы; геморрагическая трансформация инфаркта мозга с формированием вторичного кровоизлияния; вторичная ишемия ствола головного мозга с образованием очагов инфаркта.
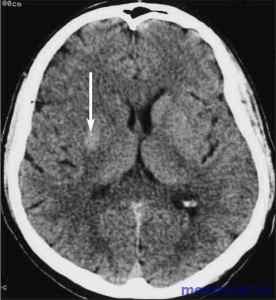
Риск геморрагической трансформации возрастает при приеме антикоагулянтов и фибринолитических лекарственных средств. В зоне инфаркта (чаще при кардиоэмболических инсультах) возникают петехиальные кровоизлияния, которые на фоне прогрессирования патологических повреждений церебральных сосудов (ангиопатий различного генеза) сливаются в крупные очаги геморрагии с трансформацией инфаркта мозга в геморрагический инсульт. Развитие больших кровоизлияний вызывает нарастание тяжелых неврологических симптомов и угнетения сознания.
Причины летального исхода на второй – четвертой неделе после перенесенного ишемического инсульта обусловлены присоединением осложнений (тромбоэмболии легочной артерии, сепсиса, декомпенсация сердечной недостаточности, инфаркта миокарда, тяжелых нарушений ритма сердца и пневмонии).
Постинсультные осложнения
Развитие неврологических осложнений – двигательных расстройств (парезов, параличей, нарушения координации движений), нарушения речи, депрессия, нарушения памяти после перенесенного инсульта изменяют жизнь пациентов, приводят к стойкой утрате трудоспособности. Прогноз для жизни зависит от вероятности их возникновения и возможности восстановления.
При ишемических инсультах различной локализации гемипарезы развиваются в 70-80% случаев, нарушения координации движений и трудностей движения (70-80%), выпадение полей зрения возникает в 60-75% случаев, нарушения речи (дизартрия) — 55% и афазия в 25-30 % случаев, депрессия (40%), дисфагия (15-35%).
Восстановление последствий инсульта
Также качество жизни, бытовая и социальная адаптация пациентов после инфаркта мозга зависит от возможности восстановления последствий ишемического инсульта через полгода, ведь у многих пациентов длительно сохраняются неврологические нарушения, и происходит прогрессирование тяжелых соматических заболеваний. Нарушения тазовых органов наблюдаются у 7-11 % больных, а гемипарез сохраняется у 45-50%.
Способность к самообслуживанию нарушена у 35- 40% пациентов: самостоятельно не могут принимать пищу — 33%, принимать ванну — 49%, одеваться — 31% пациентов, а 15% больных не могут самостоятельно ходить. Значительные сочетанные двигательные нарушения и затруднения в общении испытывают 16% пациентов.
Варианты течения ишемического инсульта
Выделяют основные варианты течения инфаркта мозга в остром периоде – прогредиентное, рецидивирующее и регредиентное.
Прогредиентное течение патологического процесса характеризуется увеличением угнетения жизненно важных функций (дыхания, кровообращения) с углублением нарушения сознания, нарастанием неврологического дефицита и ранним присоединением осложнений. Этот тип течения отмечается у больных пожилого и старческого возраста /или при обширных повторных инсультах. Прогноз прогредиентного течения инсульта — неблагоприятный и чаще заканчивается летальным исходом.
Регредиентное течение наблюдается при непродолжительном угнетении сознания (или при полном его сохранении), при этом отсутствуют значительные нарушения жизненно важных функций организма при умеренно выраженной очаговой неврологической симптоматике. Это течение характерно при небольших очагах ствола мозга и ограниченных инфарктах полушарий мозга.
Рецидивирующее течение инфаркта мозга характеризуется ухудшением состояния пациента на фоне исчезновения неврологических симптомов. Этот тип течения инсультов наблюдается у больных в пожилом возрасте:
- в связи с рецидивом ишемии в результате повторной тромбоэмболии (в 18%); при трансформации инфаркта мозга в геморрагический инфаркт;
Восстановиться после инсульта можно дома. Просто не забывайте один раз в день выпивать.
Клиника и прогноз при инфаркте ствола мозга
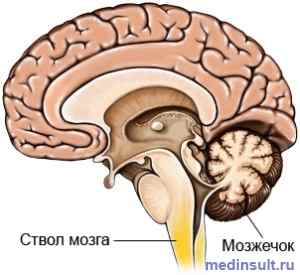
Инфаркты ствола головного мозга (включающего продолговатый мозг, варолиев мост и мезэнцефалон) чаще бывают лакунарными и проявляются разнообразными перекрестными (альтернирующими) синдромами, которые характеризуются с одной стороны поражением черепных нервов локализованных на стороне поражения и развитием гемипареза и/или атаксии, гемигипестезии и/или гиперкинеза на стороне противоположной очагу инфаркта мозга.
Прогноз в первые часы после перенесенного ишемического инсульта зависит от локализации очага (в основном от возможности поражения сосудистого и дыхательного центров, а также центра терморегуляции), величины и количества микроочагов (при множественных лакунарных очагах возможна трансформация инфаркта мозга в геморрагический инсульт) и своевременности начатого лечения.
Клинически ишемический инсульт ствола мозга (без поражения жизненно важных центров) проявляется параличом лицевого нерва, мягкого неба, голосовой связки и задней части глотки с девиацией языка в сторону очага поражения с центральным гемипарезом и/или гемитремором противоположных конечностей и возможными поражениями мозжечка (атаксия) на стороне поражения.
Прогностически неблагоприятные симптомы при инфаркте мозга
Неблагоприятными симптомами при инфарктах головного мозга являются – пожилой возраст, значительное и стойкое повышение температуры тела (поражение центра терморегуляции), гипотония, аритмии сердца, тяжелая стенокардия или состояние после инфаркта миокарда, выраженные когнитивные расстройства, грубый гемипарез, соматические болезни в стадии декомпенсации и/или тяжелые инфекционно-воспалительные заболевания и угнетение сознания с развитием комы.
Особо опасные инсульты мозга
Наиболее неблагоприятным по прогнозу для жизни является одновременное развитие ишемических патологических изменений в одной зоне мозга и острое нарушение мозгового кровообращения по геморрагическому типу — в другой, трансформация ишемического инсульта в геморрагический инсульт (геморрагический инсульт) или развитие повторных множественных инсультов.
Сочетанный инсульт
Сочетанные инсульты считаются сложными и обнаруживаются у 5—23 % всех умерших от ОНМК (острого нарушения мозгового кровообращения).
Наиболее частыми причинами возникновения сочетанного инсульта являются — наличие выраженного ангиоспазма, который наблюдается при субарахноидальных кровоизлияниях и приводящий к развитию «отсроченных» инфарктов мозга. Также сочетанный инсульт развивается при формировании вторичного стволового синдрома (развитее мелких геморрагий в стволе и продолговатом мозге), которые формируются при обширных инфарктах с выраженным перифокальным отеком с развитием «верхнего» вклинения виде выпячивания медиобазальных отделов височной доли в вырезку мозжечкового намета. Причиной возникновения сложного инсульта является быстрое формирование крупных инфарктов на фоне высокого АД в результате эмболической окклюзии средней мозговой или внутренней сонной артерии, приводящие к развитию мозговой комы.
Геморрагический инсульт головного мозга
Этот вид инфаркта мозга развивается на 2 – 3 сутки при кардиоэмболических инсультах.
Риск геморрагической трансформации ишемического инсульта зависит от объема очага некроза: при превышении объема инфаркта более 50 мл — риск развития кровоизлияния в зону ишемического поражения нейронов увеличивается в 5 раз.
При обширных инфарктах мозга выделяют два типа клинического течения: подострый геморрагический инфаркт и острое кровоизлияние в инфаркт мозга.
Подострый тип геморрагического инфаркта
Подострый тип геморрагической трансформации наблюдается при резком снижении АД и имеет симптомы ишемического инсульта с преобладанием очаговых симптомов над общемозговыми и постепенным развитием. Но на 2 — 4-е сутки наблюдается резкое ухудшение состояния пациента с нарастанием выраженности неврологического дефицита, появляются симптомы расширения зоны первично возникшей ишемии с нерезким угнетением сознания. Прогноз зависит от локализации поражения и адекватности лечения.
Острая геморрагическая трансформация и прогноз для жизни
Острый тип геморрагического инфаркта по всем клиническим характеристикам (типу развития и выраженности симптоматики) больше напоминает геморрагический инсульт. Внезапно у пациента наблюдается сочетание выраженных очаговых, общемозговых и оболочечных симптомов. Развивается стойкая гипертермия с изменениями формулы крови, в ликворе (не всегда) обнаруживается незначительная примесь крови.
При остром типе развития этого заболевания смерть наступает вследствие выраженного отека головного мозга, дислокации мозговых структур или присоединением экстрацеребральных осложнений.
Прогноз после развития комы
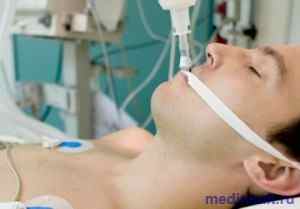
Мозговая кома после инфаркта мозга развивается в результате обширного ишемического инсульта, как проявление бессознательного состояния и проявляется способностью пациента реакции на окружающее. Также при поражении мозга развиваются стойкие параличи, нарушения дыхания вследствие паралича дыхательного центра, нарушения терморегуляции и сердечно-сосудистой системы, приводящие к смерти. Общий шанс на полное выздоровление после четырех месяцев мозговой комы, вызванной ишемическим повреждением мозга — вероятность частичного восстановления составляет меньше 15%.
Новое средство для реабилитации и профилактики инсульта, которое обладает удивительно высокой эффективностью — Монастырский сбор. Монастырский сбор действительно помогает бороться с последствиями инсульта. Помимо всего прочего чай держит артериальное давление в норме.
Факторы, влияющие на раннюю смертность при инфаркте мозга в состоянии комы, являются – возраст старше 70 лет, тяжелый миоклонус с его сохранением более трех дней в состоянии комы, кома после повторного ишемического инсульта. А также при аномальной реакции ствола головного мозга и при структурных изменениях, показывающих раннюю дисфункцию ствола мозга при проведении МРТ и КТ.
Прогноз восстановления нарушенных функций
Прогноз в отношении степени восстановления нарушенных функций ухудшается:
- при обширных стволовых и полушарных инфарктах со стойкими парезами и параличами, нарушениями координации движения, глотания и речи; при тяжелом состоянии общей гемодинамики при сердечно-сосудистых заболеваниях в стадии декомпенсации; при ограниченных возможностях коллатерального кровообращения в связи с поражением обоих сосудистых бассейнах.
Прогноз для восстановления улучшается:
- при ограниченных инфарктах мозга; у молодых пациентов; при удовлетворительном состоянии сердца и сосудов; при поражении одного экстракраниального сосуда.
Вы в зоне риска, если:
- испытываете внезапные головные боли, «мелькание мушек» и головокружение; «скачет» давление; чувствуете слабость и быстро устаете; раздражаетесь по пустякам?
Все это предвестники инсульта! Е. Малышева: «Вовремя замеченные признаки, а также профилактика в 80% помогает предотвратить инсульт и избежать страшных последствий! Чтобы защитить себя и своих близких нужно принимать копеечное средство. » ЧИТАТЬ ДАЛЕЕ. >>
http://imedic.club/infarkt-u-pozhilyx-lyudej-prognoz-dlya-zhizni/







