Комбинированное лечение гипертонии: какие препараты лучше
Комбинированное лечение гипертонии
Комбинированное лечение гипертонии остается единственным способом снизить артериальное давление у пациентов с тяжелой формой гипертензии.
В результате многочисленных медицинских испытаний и исследований ученые отметили прямую закономерность получения осложнений на сердечно-сосудистую систему при повышении артериального давления (АД). При стойкой гипертензии отмечался больший риск возникновения летального исхода. При этом использование только одного антигипертензивного средства приводило к снижению АД до нормы только у 30 — 50% больных с первой и второй степенью заболевания.
Пациентов, страдающих третьей степенью гипертонии, лечить намного труднее. Положительный терапевтический эффект достигается при приеме нескольких лекарственных препаратов.
Сложности в лечении могут также возникать при развитии дополнительных факторов, затрудняющих терапию.
Комбинированная терапия позволяет быстро нормализовать кровяное давление и удерживать его в оптимальных рамках.
Например, недавно в исследованиях врачей была подмечена закономерность уменьшения АД у пациентов при приеме из комбинации 2-х лекарственных препаратов: эналаприла и индапамида. За короткий промежуток времени специалистам удалось понизить пациентам верхнее давление на 40 пунктов и на 20 пунктов нижнее.
Комбинация препаратов
За долгие годы врачи научились сочетать разные лекарственные препараты. Это позволило нейтрализовать риски тяжелых осложнений.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ: Комбинированные лекарства от гипертонии
Хорошим примером сочетания двух лекарственных средств является комбинация диуретика и ИАПФ в лекарственном препарате Энзикс.
В нем содержится два активных средства – индапамид и эналаприл. При лечении этим препаратом доза диуретика остается неизменной (2,5 мг индапамида), а количество ИАПФ выбирается индивидуально (10 — 40 мг в сутки).
Польза от лечения двумя и более препаратами
Преимущество комбинированного лечения гипертонии очевидно:
Недостатки терапии
Несмотря на большое количество достоинств у такого способа существуют и недостатки. Иногда больным выписывают прием лекарственного препарата, в котором нет большой необходимости. Например, при давлении 160 на 100 мм рт. ст. с высоким риском осложнений, выписывают прием полной дозы лекарств уже на старте лечения.

Алгоритм назначения антигипертензивных препаратов
Важно помнить, что комбинированное лечение гипертонии направлено на поддержание нормального уровня кровяного давления.
Однако стоит учитывать, что оно действенно только при приеме двух и более лекарственных средств. Причем доза каждого из них рассчитывается индивидуально.
Из этого можно сделать вывод, что комбинированные лекарства от гипертонии при высоком артериальном давлении позволяют значительно улучшить самочувствие пациента и привести уровень АД в норму. При этом такая терапия безопасна и хорошо переносится человеком. Этот эффект достигается применением фиксированных и нефиксированных сочетаний и комбинаций лекарственных препаратов.
Данный подход к проблеме лечения злокачественной гипертензии дает качественный антигипертензивный эффект. Позволяет поддерживать необходимый уровень давления на протяжении всего дня без осложнений и минимумом побочных явлений.
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
http://giperton.com/kombinirovannoe-lechenie.html
Место комбинированной антигипертензивной терапии в современном лечении артериальной гипертонии
Ж. Д. Кобалава
Российский университет дружбы народов
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ И ТЕРАПИЯ, 2001, 10 (3)
ХОРОШО ИЗВЕСТНО, что нормализация АД при артериальной гипертонии достигается очень редко. Лучшие показатели, достигнутые в США и Франции, составляют 27 и 33% соответственно. В большинстве других регионов показатель колеблется в пределах 5-10%. Еще в 1989 году данные исследования Glasgow Blood Pressure Clinic подтвердили доминирующую роль достигнутого в результате лечения уровня АД в прогнозе артериальной гипертонии (АГ) и отчетливо продемонстрировали высокие показатели сердечнососудистой смертности и заболеваемости при недостаточной степени его снижения. Позднее эти положения были подтверждены в исследовании НОТ [6]. Комбинированная схема применения антигипертензивных средств как инструмент нормализации повышенного АД всегда присутствовала в фармакотерапевтическом арсенале АГ [2,7]. Однако взгляды на место комбинированной терапии в лечении АГ повторно пересматривались. Первые фиксированные комбинации антигипертензивных препаратов (резерпин + гидралазин + гидрохлоротиазид; альфа-метилдопа+гидрохлоротиазид; гидрохлоротиазид + калийсберегающие диуретики) появились в начале 60-х годов. В 70-е и 80-е годы ведущее место заняли комбинации диуретика, как правило, в высокой дозе, с бета-адреноблокаторами или препаратами центрального действия. Однако вскоре, в связи с появлением новых классов препаратов, популярность комбинированной терапии существенно снизилась. Ей на смену пришла тактика дифференцированного выбора препаратов с применением их в максимальных дозах в режиме Монотерапии. Монотерапия высокими дозами антигипертензивных средств нередко приводила к активации контррегуляторных механизмов, повышающих АД, и/или развитию нежелательных явлений. В связи с этим не удивительно, что в последующее десятилетие не оправдалались надежды на более высокую антигипертензивную активность ингибиторов ангиотензинпревращающего фермента (АПФ) и антагонистов кальция, и маятник отношения к комбинированной терапии вернулся в исходную позицию, т.е. была признана ее необходимость большинству пациентов с АГ. Новый виток в эволюции данного подхода связан с появлением фиксированных низкодозовых комбинаций аптигипертензивных препаратов в конце 90-х годов. Это были комбинации, не содержащие диуретик (антагонист кальция + ингибитор АПФ; дигидропиридиновый антагонист кальция + бета-адреноблокатор) или содержащие его в низких дозах. Уже в 1997 году в списке антигипертензивных препаратов в докладе Объединенного национального комитета США (VI) было представлено 29 фиксированных комбинаций [8]. Целесообразность низкодозовой комбинированной рациональной антигипертензивной терапии, особенно у пациентов с высоким риском развития сердечно-сосудистых осложнений, была подтверждена в последних рекомендациях ВОЗ/Международного общества по артериальной гипертонии (1999) и ДАГ-1 (2000) [3,10].
Таким образом, в истории комбинированной антигипертензивной терапии можно выделить следующие этапы: I — использование комбинаций, содержащих производные раувольфии и/или компоненты в высоких дозах; II — использование комбинаций диуретиков в высоких или средних дозах с бета-адреноблокаторами, калийсберегающими диуретиками, ингибиторами АПФ и III — преимущественное использование фиксированных комбинаций без диуретиков (бета-адреноблокатор + диги-дропиридиновый антагонист кальция; антагонист кальция + ингибитор АПФ) или содержащих диуретики в низких дозах (гидрохлоротиазид 6,25-12,5 мг; индапа-мид 0,625 мг)
Рациональная комбинированная терапия должна отвечать ряду обязательных условий: безопасность и эффективность компонентов; вклад каждого из них в ожидаемый результат; разные, но взаимодополняющие механизмы действия; более высокая эффективность по сравнению с таковой Монотерапии каждым из компонентов; сбалансированность компонентов по биодос тупности и продолжительности действия; усиление органопротективных свойств; воздействие на универсальные (наиболее частые) механизмы повышения АД; уменьшение количества нежелательных явлении и улучшение переносимости. В табл. 1 приведены нежелательные последствия применения основных классов препаратов и возможности их устранения при добавлении второго препарата.
ТАБЛИЦА 1. Нежелательные явления антигипертензивных средств и возможности их устранения
Применение комбинации двух препаратов, имеющих сходные фармакодинамические свойства, может привести к различным последствиям с точки зрения количественных параметров взаимодействия: сенситизации (0+1=1,5); аддитивному действию (1+1=1,75); суммированию (1+1=2) и потенциированию эффекта (1+1=3). В связи с этим достаточно условно можно выделить рациональные и нерациональные комбинации антигипертензивных препаратов (табл. 2).
ТАБЛИЦА 2. Возможные комбинации антигипертензивных препаратов
Установленные рациональные комбинации
- Диуретик + бета-адреноблокатор
Диуретик + ингибитор АПФ
Бета-блокатор+антагонист кальция (дигидропиридиновый)
Антагонисты кальция (дигидропиридиновые и недигидропиридиновые) + ингибитор АПФ
Возможные рациональные комбинации
- Диуретик + блокатор АТ1-рецепторов
Бета-адреноблокатор + альфа1-адреноблокатор
Антагонист кальция + блокатор АТ1-рецепторов
Бета-адреноблокатор + альфа1-адреноблокатор
Антагонист кальция + агонист имидазолиновых рецепторов
Ингибитор АПФ + агонист имидазолиновых рецепторов
Диуретик + агонист имидазолиновых рецепторов
Возможные, но менее рациональные комбинации
- Антагонист кальция + диуретик
Бета-адреноблокатор + ингибитор АПФ
- Бета-адреноблокатор + веранамил или дилтиазем
Ингибитор АПФ + калийсберегающие мочегонные средства
Антагонист кальция (дигидропиридиновый) + альфа1-адреноблокатор
Комбинации, рациональность которых требует уточнения
- Ингибитор АПФ + блокатор АТ1-рецепторов
Антагонист кальция (дигидропиридиновый) + антагонист кальция (недигидропиридиновый)
Ингибитор АПФ + альфа1-адреноблокатор
ТАБЛИЦА 3. Неблагоприятные последствия комбинированного применения гипотензивных препаратов
Существуют разные способы использования комбинированной терапии. Два, три препарата и более можно назначать последовательно, постепенно титруя дозы компонентов. После достижения целевого АД подобранная комбинация может быть использована для длительной поддерживающей терапии. Очень ценными для рационального лечения являются фиксированные комбинированные препараты, для создания которых применяют усовершенствованные лекарственные формы. К достоинствам низкодозовых комбинированных антигипертензивных препаратов можно отнести следующие: простота и удобство приема для пациента; облегчение титрования доз; простота прописывания препарата; повышение приверженности пациентов; уменьшение частоты нежелательных явлений за счет снижения доз компонентов; снижение риска использования нерациональных комбинаций; уверенность в оптимальном и безопасном дозовом режиме; уменьшение цены. Недостатками являются фиксированные дозы компонентов, трудности в идентификации причины нежелательных явлений, отсутствие уверенности в необходимости всех применяемых компонентов. Дополнительными требованиями к комбинированным препаратам являются отсутствие непредсказуемых фармако кинетических взаимодействий и оптимальное соотношение остаточного и максимального эффектов. Рациональный подбор компонентов создает предпосылки для назначения один раз в сутки препаратов, которые при Монотерапии приходится применять два или даже три раза в сутки (некоторые бета-адреноблокаторы, ингибиторы АПФ и антагонисты кальция).
Тиазидный диуретик + калийсберегающий диуретик: амилорид+гидрохлоротиазид, спиронолактон + гидрохло-ротиазид, триамтерен + гидрохлоротиазид (Триампур). Такая комбинация позволяет предупредить потерю калия и магния, однако в настоящее время практически не применяется, учитывая наличие ингибиторов АПФ, которые позволяют не только эффективно предупредить гипокалиемию и гипомагниемию, но и лучше переносятся.
Тиазидный диуретик + бета-адреноблокатор: Теноретик (атенолол 50 или 100 мг + хлорталидон 25 мг), Лопрессор (метопролол 50 или 100 мг + гидрохлоротиазид 25 или 50 мг) и Индерид (пропранолол 40 или 80 мг + гидрохлоротиазид 25мг). Комбинация двух наиболее хорошо изученных классов антигипертензивных средств. Бета-адреноблокатор модулирует следующие возможные последствия применения диуретика: тахикардию, гипокалиемию и активацию ренин-ангиотензиновой системы. Диуретик способен устранить задержку натрия, обусловленную бета-адреноблокатором. Имеются данные о том, что подобная комбинация обеспечивает контроль АД в 75% случаев. Тем не менее, необходимо уточнение последствий длительного применения этой комбинации из-за возможного неблагоприятного воздействия компонентов на липидный, углеводный, пуриновый обмен, а также сексуальную активность.
Диуретик + ингибитор АПФ или блокатор AT -рецепторов. Высоко эффективные комбинации, обеспечивающие воздействие на два основных патофизиологических механизма АГ: задержку натрия и воды и активацию ренин-ангиотензинговой системы. Эффективность таких комбинаций продемонстрирована при низко-, нормо- и высокорениновой АГ, в том числе у пациентов, не отвечающих на блокаторы ренин-ангиотензиновой системы (например, у афро-американцев). Частота контроля АГ повышается до 80%. Блокаторы ренин-ангиотензиновой системы устраняют гипокалиемию, гипомагниемию, дислипидемию, нарушения углеводного обмена, которые могут развиться при Монотерапии диуретиками. Применение блокатора AT1-рецепторов лозартана способствует снижению уровня мочевой кислоты. Подобные комбинации весьма перспективны у пациентов с гипертрофией левого желудочка и диабетической нефропатий. Наиболее известными комбинированными препаратами такого состава являются Капозид (каптоприл 25 или 50 мг + гидрохлоротиазид 15 или 25 мг), Ко-Ренитек (эналаприл 10 мг + гидрохлоротиазид 12,5 мг), Гизаар (лозартан 50 мг + гидрохлоротиазид 12,5мг). Дополнительный благоприятный потенциал имеет Нолипрел, представляющий собой комбинацию периндоприла 2 мг с метаболически нейтральным диуретиком индапамидом 0,625 мг.
Ингибитор АПФ + антагонист кальция. Ингибиторы АПФ нейтрализуют возможную активацию симпатоадреналовой системы под действием антагонистов кальция. По способности к активации этой системы антагонисты кальция располагаются в следующем порядке (по убыванию): дигидропиридины короткого действия, дигидропиридины длительного действия, не-дигидропиридиновые антагонисты кальция. Обладая венодилатирующими свойствами, ингибиторы АПФ уменьшают частоту периферических отеков, развивающихся в результате артериолярной дилатации под влиянием антагонистов кальция. С другой стороны на-трийуретическое действие антагонистов кальция создает отрицательный баланс натрия и усиливают гипотензив-ное действие ингибиторов АПФ. Имеется обнадеживающий опыт клинического применения подобных комбинаций. В частности в исследовании FACET лучшие показатели сердечно-сосудистой заболеваемости и смертности были достигнуты именно в группе больных, получавших фозиноприл и амлодипин. В исследовании НОТ антагонист кальция фелодипин уже на второй ступени дополнялся ингибитором АПФ в малой дозе. Именно это крупнейшее исследование, в котором изучалось влияние комбинированной антигипертензивной терапии на риск неблагоприятных исходов, продемонстрировало возможность достижения целевого диасто-лического АД более чем у 90% пациентов. Последний год широко обсуждаются результаты исследования HOPE, которые представляют большой интерес и с точки зрения эффективности комбинированной терапии при АГ в группах высокого риска. АД было повышено у 47% больных, включенных в это исследование; большинство из них страдали также ИБС. Частота комбинированного применения рамиприла с антагонистами кальция составила 47%, с бета-адреноблокаторами — 40%, диуретиками — 25%. Комбинация антагониста кальция и ингибитора АПФ привлекательна с точки зрения усиления не только кардиопротективного, но и нефропро-тективного эффекта [9]. В настоящее время существует несколько фиксированных комбинаций препаратов этих классов: Лотрель (амлодипин 2,5 или 5 мг + беназеприл 10 или 20 мг), Тарка (верапамил ER + трандолаприл в следующих дозах в мг — 180/2, 240/1, 240/2, 240/4), Лексель (фелодипин 5 мг + эналаприл 5 мг).
Антагонист кальция (дигидропиридиновый) + бета-адреноблокатор. Данная комбинация рациональна с позиции гемодинамического и метаболического взаимодействия [5]. Многочисленные данные свидетельствуют не только о теоретической обоснованности, но и практической ценности комбинации высоко вазоселективного дигидропиридинового антагониста кальция фелодипина и кардиоселективного (3-адреноблокатора метопролола в дозах 5 и 50 мг (Логимакс) [1,4]. Компоненты хорошо изучены в многоцентровых клинических исследованиях. В исследованиях HAPPPY, MAPHY, MERIT HF продемонстрированы следующие эффекты метопролола и метопролола SR: достоверное снижение общей и сердечно-сосудистой смертности, в том числе при сердечной недостаточности; выраженное кардиопротективное действие при лечении и профилактике инфаркта миокарда; отсутствие влияния на углеводный и липидный обмен. Антагонист кальция фелодипин по доказательной базе занимает одну из лидирующих позиций не только в своем классе препаратов, но и среди всех антигипертензивных препаратов. В клинических исследованиях НОТ, V-HeFT, STOP-HYPERTENSTON-2 установлены следующие эффекты фелодипина: снижение общего периферического сосудистого сопротивления и нагрузки на миокард; увеличение сердечного выброса в покое и при физической нагрузке; повышение толерантности к физической нагрузке; значимое снижение гипертрофии левого желудочка; улучшение реологических свойств крови; 24-часовой контроль АД при однократном применении в сутки; высокая эффективность и хорошая переносимость при всех стадиях АГ, независимо от возраста; эффективность при часто сопутствующих АГ состояниях, таких как ИБС, сахарный диабет, облитерирующий эндартериит; отсутствие противопоказаний (кроме гиперчувствительности) и самое главное, отчетливое благоприятное влияние на показатели сердечно-сосудистой заболеваемости и смертности, в том числе в группах высокого риска (у пожилых людей, больных сахарным диабетом). Возможность применения метопролола и фелодипина в относительно низких дозах позволяет компонентам Логимакса в полной мере проявить кардиоселективные и вазоселективные свойства. Логимакс является уникальной лекарственной формой, обеспечивающей контролируемое высвобождение активных лекарственных веществ на протяжении 24 ч. Фелодипин представляет собой гелевый матрикс, содержащий микрокапсулы метопролола. После контакта с жидкой средой происходит формирование гелевой оболочки, при постепенном разрушении которой происходит высвобождение фелодипина и микрокапсул с метопрололом.
Место комбинированной терапии в современном лечении артериальной гипертонии
Первоначальный выбор тактики медикаментозного лечения АГ часто играет критическую роль в дальнейшей судьбе пациента. Удачный выбор является залогом для высокой приверженности к лечению, неудачный — означает отсутствие контроля АД и/или невыполнение предписаний врача. Выбор начальной схемы медикаментозной коррекции АГ остается эмпирическим. В соответствии с традиционным алгоритмом лечение считают целесообразным начинать с одного препарата в минимальной дозе. В последующем дозу его увеличивают или добавляют второй препарат. Однако такой подход вряд ли можно считать всегда обоснованным. Современные препараты, предназначенные для базовой терапии АГ, полностью проявляют свой потенциал через 4-6 недель, поэтому подбор антигипертензивной терапии может растянуться на долгие месяцы, требуя повторных визитов, а нередко и дополнительных обследований. Определенные показания для преимущественного назначения препаратов (табл. 5) не позволяют сократить этот период из-за вариабельной индивидуальной переносимости.
ТАБЛИЦА 5. Установленные показания для преимущественного использования определенных антигипертензивных препаратов
Бета-адреноблокаторы в терапии артериальной гипертензии
В статье дается анализ имеющихся данных по клинической эффективности препаратов из группы бета-адреноблокаторов при лечении больных артериальной гипертензией, обсуждаются их метаболические эффекты и возможности использования в рамках комбинированной терап
The article provides analysis of the available data on clinical efficiency of preparations of beta-blocker group, in treatment of patients with arterial hypertension. Their metabolic effects and possibilities of their application in the frameworks of combined therapy are discussed.
Повышение артериального давления является хорошо известным сердечно-сосудистым фактором риска [1]. В связи с этим основная цель терапии артериальной гипертензии (АГ) заключается в максимальном снижении риска сердечно-сосудистых осложнений и смерти от них. В последних европейских рекомендациях по лечению артериальной гипертензии подчеркивается, что эта цель достигается не только за счет снижения артериального давления, но и коррекции всех модифицируемых факторов риска, предупреждения, замедления темпа прогрессирования и/или уменьшения поражения органов-мишеней, лечения ассоциированных и сопутствующих заболеваний [2].
Несмотря на сходную антигипертензивную эффективность [3], имеющиеся в распоряжении врача основные группы антигипертензивных препаратов (диуретики, бета-адреноблокаторы, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина) и их отдельные представители неодинаково влияют на дополнительные компоненты сердечно-сосудистого риска [4–6].
В ряде статей и отдельных клинических рекомендациях высказываются сомнения относительно использования бета-адреноблокаторов в качестве препаратов первого выбора для лечения неосложненной АГ [7, 8], в связи с чем данный вопрос требует особого рассмотрения.
Бета-адреноблокаторы и прогноз при артериальной гипертензии
В литературных источниках имеются противоречивые данные относительно влияния бета-адреноблокаторов на прогноз больных АГ. Так, по результатам большого метаанализа Bradley и соавт. делают заключение, что при лечении АГ бета-адреноблокаторы не влияют на общую, сердечно-сосудистую смертность, осложнения ишемической болезни сердца (ИБС) и менее эффективны в отношении мозгового инсульта в сравнении с другими группами антигипертензивных препаратов [7]. Отсутствие положительного влияния бета-адреноблокаторов на риск сердечно-сосудистых осложнений и даже его повышение у больных без ИБС, но с наличием факторов риска (96% имели артериальную гипертензию) было выявлено по данным анализа регистра REACH, включившего более 18 000 пациентов [9]. В исследовании LIFE блокатор ренин-ангиотензин-альдостероновой системы (РААС) был достоверно эффективнее бета-адреноблокатора — атенолола по предотвращению конечной сердечно-сосудистой точки (сердечная смерть, инфаркт миокарда, мозговой инсульт) [10], а по данным исследователей ASCOT BPLA комбинация атенолола с тиазидным диуретиком была достоверно менее эффективна в отношении снижения общей смертности, коронарных осложнений и мозговых инсультов, чем ингибитора АПФ и блокатора кальциевых каналов [11].
С другой стороны, по данным еще одного крупного метаанализа терапия бета-адреноблокаторами как препаратами первого выбора больных АГ не уступает основным группам антигипертензивных препаратов в отношении сердечно-сосудистых осложнений и особенно эффективна у больных с недавно перенесенным инфарктом миокарда и сердечной недостаточностью [12].
Приведенные разногласия, по-видимому, могут быть связаны с включением в большинство сравнительных исследований более старых и менее селективных бета-адреноблокаторов и, соответственно, использованием этих данных в метаанализах, а также с особенностями дизайнов и критериев включения данных исследований. Тем не менее, эта группа препаратов продолжает относиться к основным в большинстве современных рекомендаций [2].
Метаболические эффекты бета-адреноблокаторов
Другим широко обсуждаемым аспектом использования бета-адреноблокаторов являются их негативные метаболические эффекты. Имеется большое количество данных о неблагоприятном влиянии данной группы препаратов на углеводный и липидный обмен. Крупные исследования, такие как ARIC, LIFE, ASCOT BPLA, PEACE, показали, что использование бета-блокатора в качестве препарата сравнения или как компонента комбинированной терапии ассоциируется с повышением риска развития сахарного диабета [11, 13–15]. Это подтверждается и выводами метаанализа, объединившего данные более 90 000 больных АГ [16]. Опять же в большинстве случаев в этих исследованиях использовался бета-адреноблокатор — атенолол. Негативное влияние на углеводный обмен продемонстрировано и для метопролола. В исследовании GEMINI терапия метопрололом приводила к достоверному ухудшению контроля гликемии у больных АГ и сахарным диабетом [17], а в исследовании COMET — к большему увеличению частоты развития сахарного диабета в сравнении с карведилолом у больных сердечной недостаточностью [18]. Механизмы нарушений углеводного обмена при использовании бета-блокаторов связывают с неселективным воздействием традиционных бета-блокаторов на бета2-адренорецепторы, что приводит к вазоконстрикции и снижению потребления глюкозы мышцами за счет ограничения кровотока, нарушению секреции инсулина поджелудочной железой, изменениям активности липопротеинлипазы и увеличению массы тела [19].
Повышение риска сердечно-сосудистых осложнений, связанных с развитием сахарного диабета на фоне проводимой терапии, было продемонстрировано в ряде исследований. Так, в исследовании Almgren и соавт. с длительным периодом наблюдения (25–28 лет) за больными АГ, получавшими преимущественно бета-блокаторы и диуретики, риск сердечно-сосудистых осложнений (инфаркт миокарда, мозговой инсульт) и общая смертность были достоверно выше у лиц с вновь развившимся сахарным диабетом независимо от эффективности контроля уровня артериального давления [20]. При этом среднее время от момента развития сахарного диабета до кардиальных осложнений составляло около 9 лет. Учитывая эти данные и относительно короткую продолжительность основных исследований по антигипертензивной терапии (4–5 лет), потенциальное неблагоприятное влияние негативных метаболических эффектов такой терапии на сердечно-сосудистый прогноз в ходе их проведения не может быть в полной мере оценено.
Отрицательное влияние низкоселективных бета-адреноблокаторов на липидный обмен также хорошо известно [4]. Оно проявляется в снижении липопротеидов высокой плотности и повышении уровня триглицеридов, что может быть связано с потенциированием инсулинорезистентности за счет периферической вазоконстрикции, снижением активности липопротеинлипазы, замедлением скорости основного обмена с последующей прибавкой массы тела.
Нарушения углеводного и липидного обмена не описаны для высокоселективных бета-адреноблокаторов, как, например, для бисопролола (оригинальный препарат — Конкор). Имеются работы, демонстрирующие отсутствие негативного влияния бисопролола на уровень гликемии и липидов крови у здоровых добровольцев и при различной сердечно-сосудистой патологии [21–26].
Таким образом, высокоселективные бета-адреноблокаторы обладают потенциальным преимуществом за счет отсутствия негативного влияния на дополнительные факторы риска у больных артериальной гипертензией.
Бета-адреноблокаторы в рамках комбинированной антигипертензивной терапии
Достижение целевого уровня артериального давления является основным условием эффективной антигипертензивной терапии. Низкая частота достижения оптимального уровня артериального давления на монотерапии хорошо известна, и необходимость комбинированной терапии для большинства больных АГ подчеркивается в современных рекомендациях [2]. При выборе комбинации антигипертензивных препаратов желательно соблюдение определенных условий: препараты должны потенциировать основной и нивелировать нежелательные побочные эффекты друг друга.
Комбинация бета-адреноблокатора с тиазидным диуретиком является наиболее старой и изученной во многих исследованиях [27] Продемонстрирована хорошая гипотензивная эффективность подобной комбинации [11, 27]. Однако также как и низкоселективные бета-адреноблокаторы, тиазидные диуретики обладают негативными метаболическими эффектами в отношении углеводного и липидного обмена [4, 19], что нежелательно, особенно у лиц с исходно имеющимися нарушениями. Комбинация тиазидного диуретика с бета-адреноблокатором использовалась в исследовании ASCOT BPLA. Несмотря на сходный гипотензивный эффект в сравнении с более современной комбинацией ингибитора АПФ с антагонистом кальция, она была менее эффективной по влиянию на прогноз больных. В группе бета-адреноблокатора с тиазидным диуретиком регистрировалось повышение уровня триглицеридов и снижение холестерина липопротеинов высокой плотности и на 30% чаще развивался вновь возникший сахарный диабет [11].
Блокаторы РААС (ингибиторы АПФ и блокаторы ангиотензиновых рецепторов) являются препаратами с доказанными положительными метаболическими эффектами [4, 19] и потенциально в комбинированной терапии могут нивелировать таковые бета-адреноблокаторов. Известно, что блокада адренорецепторов приводит к снижению выработки ренина в почках, в свою очередь, блокада РААС снижает активность симпатической нервной системы, следствием этого является низкая гипотензивная эффективность подобной комбинации, и она не может считаться оптимальной для лечения АГ [28], однако широко используется у больных с сердечной недостаточностью.
Дигидропиридиновые антагонисты кальция, такие как амлодипин, являются периферическими вазодилататорами, что в комбинации может приводить к снижению влияния бета-адреноблокаторов на тонус периферических артерий и усилению их гипотензивного эффекта. С другой стороны, за счет вазодилатации дигидропиридиновае антагонисты кальция могут активировать симпатическую нервную систему — эффект, который будет устраняться адреноблокаторами. В дополнение к этому антагонисты кальция являются метаболически нейтральными препаратами [4, 19], доказано их положительное влияние на сердечно-сосудистый прогноз [2] и на обратное развитие поражений органов-мишеней артериальной гипертензии [6]. Эти характеристики обосновывают широкое использование данной комбинации у больных артериальной гипертензией. Особенно привлекательной подобная комбинация может быть у больных с сочетанием АГ и стабильной ИБС, принимая во внимание наличие антиангинального действия у обоих препаратов.
В настоящее время в арсенале врачей появился новый комбинированный препарат антагониста кальция амлодипина и оригинального бета-адреноблокатора бисопролола — Конкор АМ. Преимущества фиксированных комбинаций препаратов в одной таблетке доказаны. По результатам исследования Egan и соавт. использование фиксированной комбинации, в отличие от свободной комбинации тех же препаратов, приводит к значительному улучшению контроля уровня артериального давления [29], а по данным метаанализа Cupta и соавт. к повышению приверженности больных терапии [30]. Более низкая стоимость и удобство применения такой лекарственной формы является дополнительным фактором, обеспечивающим лучшую приверженность больных, а соответственно, и эффективность терапии.
Заключение
Таким образом, при выборе терапии артериальной гипертензии необходимо оценивать не только гипотензивную эффективность, но и дополнительные эффекты антигипертензивных средств. На сегодняшний день бета-адреноблокаторы остаются одной из основных групп препаратов для лечения больных артериальной гипертензией. Предпочтение должно отдаваться препаратам с высокой бета1-селективностью, одним из представителей которых является бисопролол. Появление на рынке фиксированных комбинаций современных препаратов может существенно повысить эффективность и приверженность больных антигипертензивной терапии.
Литература
А. А. Семенкин, доктор медицинских наук, профессор
Г. И. Нечаева 1 , доктор медицинских наук, профессор
М. И. Шупина, кандидат медицинских наук
Н. И. Фисун, кандидат медицинских наук
ГБОУ ВПО ОмГМА МЗ РФ, Омск
http://www.lvrach.ru/2015/07/15436254/
Ингибиторы АПФ
АПФ – фермент, который превращает гормон ангиотензин I в ангиотензин II. Именно получающийся ангиотензин II повышает у человека давление. Вещество сужает кровеносные сосуды и стимулирует высвобождение альдостерона. Альдостерон задерживает в организме соль и жидкость. Это действие может провоцировать отеки.
Ингибиторы АПФ – группа лекарств от гипертонии. Механизм их действия сводится к тому, что они блокируют ангиотензин-превращающий фермент. Эти препараты защищают не только сердце, но и почки. Современные лекарства из данной группы препаратов имеют в основном положительные эффекты на здоровье человека, защищают сердце и почки.
Исследования
Ингибиторы ангиотензинпревращающего фермента используют более 30 лет. Проводилось исследование, где сравнивали по влиянию на давление диуретик, бета-блокатор и ингибитор АПФ — каптоприл. Существенных различий не было выявлено, но действие каптоприла лучше предупреждало осложнения при сахарном диабете.
Другое исследование заключалось в выявлении лучших препаратов по предотвращению осложнений на сердечно-сосудистую системы. Сравнивали диуретик, ингибитор АПФ, антагонист кальция и бета-блокатор. Результаты у этих препаратов были примерно одинаковы.
В 2003 году было проведено исследование, при котором сравнили две комбинации препаратов на предмет лучшего предупреждения мозговых и сердечных событий:
- ингибитор АПФ и антагонист кальция;
- бета блокатор и тиазидный диуретик.
Применение ингибиторов АПФ показало хороший эффект для пациентов.
Ингибиторы АПФ и блокаторы рецепторов ангиотензина II – наиболее эффективные средства для снижения риска сахарного диабета.
Классификация
Ингибиторы АПФ делятся на препараты, которые содержат группы:
- сульфгидрильную;
- фосфинильную;
- карбоксильную.
Классификация по группам соответствует трем поколениям препаратов.
Эти лекарства имеют разное химическое строение, периоды и способы выведения из организма, а также и другие характеристики.
Другая классификация подразумевает деление действующих веществ на природные и синтетические.
Список препаратов
С сульфидной группой, то есть ингибиторы первого поколения:
С карбоксильной группой, то есть ингибиторы второго поколения:
- Эналаприл;
- Лизиноприл;
- Цилазаприл;
- Квинаприл;
- Периндоприл;
- Трандолаприл;
- Рамиприл;
- Спираприл.
С фосфинильной группой, то есть ингибиторы третьего поколения: Фозиноприл.
К препаратам нового поколения относят Зофеноприл, который достаточно принимать один раз в сутки, и Фозиноприл, который хорошо подходит для пациентов с почечной недостаточностью.
Показания к приему ингибиторов АПФ:
- повышение давления по любой причине – вторичная или эссенциальная артериальная гипертензии;
- сочетание гипертензии с нефропатией;
- ренопаренхиматоные и реноваскулярные артериальные гипертензии.
В сравнении с другими препаратами (диуретик, бета-блокатор, блокатор рецепторов в ангиотензину 2, блокатор кальциевых каналов) сильных отличий выявлено не было. Конкретную группу препаратов выбирают по анализу полной клинической ситуации.
Есть некоторые дополнительные показания, по которым врач подбирает препарат.
Перечень причин, при которых чаще всего назначают применение ингибиторов АПФ:
- сахарный диабет;
- сердечная недостаточность;
- гипертрофия левого желудочка;
- ренопаренхимная артериальная гипертензия;
- бессимптомная дисфункция левого желудочка;
- атеросклероз сонных артерий;
- перенесенный инфаркт миокарда;
- метаболический синдром;
- повышенная активность ренин-ангиотензинной системы;
- фибрилляция предсердий;
- недиабетическая нефропатия;
- протеинурия / микроальбуминурия.
Противопоказания и побочные эффекты
Перечень сопутствующих болезней и состояний, при которых не рекомендуется применение ингибиторов АПФ, постоянно дополняется. В основном, это:
- стеноз артерии почки, если функционирует только одна;
- тяжелая почечная недостаточность;
- двусторонний стеноз почечных артерий;
- выраженная гиперкалиемия;
- беременность;
- детский возраст;
- индивидуальная чувстсительность (ангионевротический отек или сухой кашель).
Осторожности требует назначение лекарств этой группы при наличии:
- умеренной почечной недостаточности;
- умеренной гиперкалиемии;
- цирроза печени;
- хронического активного гепатита;
- распространенного атеросклероза с поражением сонных и коронарных артерий;
- облитерирующего атеросклероза артерий нижних конечностей.
Препарат с осторожностью назначают женщинам детородного возраста, если есть вероятность беременности. Возможно неблагоприятное влияние препарата на развитие плода.
Подбор препарата должен осуществляться специалистом, даже если все показания к его приему обнаружены самостоятельно.
Применение в комбинированной терапии
Группы препаратов для лечения гипертонии индивидуально подбирает врач. Эффекты лекарств из разных групп дополняют друг друга и обеспечивают нормальное давление.
Комбинированные препараты делят на группы по их эффективности. Такая классификация подразделяет их на:
- нерациональные;
- возможные;
- рациональные (доказанные).
К рациональным комбинированным препаратам относят сочетания:
- «диуретик и ингибитор АПФ»;
- «блокатор рецепторов к ангиотензину II и диуретик»;
- «блокатор рецепторов к ангиотензину II и блокатор кальциевых каналов»;
- «ингибитор АПФ и блокатор кальциевых каналов».
Возможен прием лекарств каждого типа в виде отдельной таблетки, либо сочетание действующих веществ в одном препарате. Например, ингибитор АПФ и антогонист кальция есть в лекарстве «Экватор».
Сочетание «диуретик и ингибиторы АПФ» быстро обеспечивает нормальное артериальное давление, но возможно и чрезмерное его снижение.
Комбинация «ингибиторы АПФ и антагонист кальция» помогает достигнуть похожего результата в случае, когда есть противопоказания к приему диуретика.
Терапия только ингибиторами АПФ дает хороший эффект только примерно у половины больных.
Сочетание «каптоприл и диуретик» наиболее популярно и чаще всего дает хорошие эффекты.
http://davnorma.ru/lekarstva/ingibitory-apf
Рациональные комбинации антигипертензивных препаратов
Стенограмма лекции
Общая продолжительность: 20:10
Оксана Михайловна Драпкина, исполнительный директор Интернет Сессии, секретарь межведомственного совета по терапии РАМН: – Я с большим удовольствием передаю слово профессору Глезер Марии Генриховне. «Рациональные комбинации антигипертензивных препаратов»
Глезер Мария Генриховна, доктор медицинских наук:
– Глубокоуважаемые коллеги. Артериальная гипертония на сегодняшний день является фактором риска № 1. В 2010-м году она признана Всемирной организацией здравоохранения убийцей № 1. Именно повышенное артериальное давление определяет больше 50% всех случаев ишемической болезни сердца, инсультов.
Какие есть классы лекарственных препаратов для длительного лечения артериальной гипертонии. 8 классов. Но мы должны, в первую очередь, использовать первые 5 классов:
- диуретики;
- бета-адреноблокаторы;
- ингибиторы АПФ;
- сартаны;
- блокаторы кальциевых каналов.
Сами по себе или в комбинации это препараты для того, чтобы снизить риск осложнений.
Для этой первой пятерки препаратов есть достаточная доказательная база. Эти классы препаратов могут снижать сердечно-сосудистую заболеваемость и смерть.
Какие основные патофизиологические механизмы участвуют в повышении давления.
Это активация ренин-ангиотензиновой системы. Активация симпатической нервной системы. Увеличение объемов циркулирующей крови (изменения водно-электролитного баланса).
В конечном итоге, эти системы приведут к изменению внутриклеточного транспорта кальция. Те препараты, которые у нас есть, влияют на разные звенья патогенеза.
Бета-блокаторы, симпатолитики, агонисты имидазолиновых рецепторов – на повышенную активность симпатической нервной системы. Диуретики – на увеличенный объем циркулирующей крови, нарушения липидного обмена. Антагонисты кальция – на изменение внутриклеточного транспорта кальция. 3 группы лекарственных препаратов (ингибиторы, сартаны и прямые ингибиторы ренина) – на активированную ринин-ангиотензиновую систему.
Мы хорошо знаем из клинической практики, что все больные с артериальной гипертонией разные. Вклад каждого патогенетического механизма у разных людей может быть разным. У кого-то превалирует увеличение объема циркулирующей крови. У кого-то преимущественно увеличена активность ренин-ангиотензиновой системы. У кого-то (особенно у лиц молодого возраста) идет увеличение активности симпатической нервной системы.
Ясно, что одним классом лекарственных препаратов решить проблему чаще всего невозможно.
Анализировалось больше 2.000 женщин в Российской Федерации. Там, где была контролируемая гипертония, чаще использовали 2-хкомпонентное, 3-хкомпонентное и более количество препаратов для лечения повышенного артериального давления.
Там, где контроля не было (таких, было на самом деле большинство), либо совсем эти больные не лечились, либо была использована монотерапия. Это еще одно доказательство того, что нужно комбинировать разные классы лекарственных препаратов для того, чтобы достичь целевых значений артериального давления.
Категории пациентов, у которых, скорее всего, потребуется комбинированная терапия:
- лица, которые имеют значительное повышение артериального давления (выше 160/100 мм рт. ст.);
- пациенты с сахарным диабетом (СД);
- люди, имеющие те или иные поражения органов систем. Например, поражение почек;
- гипертрофию левого желудочка (ГЛЖ);
- люди курящие, имеющие ожирение, нарушение дыхания во сне.
Комбинированная терапия является залогом успеха в достижении цели (исходя из тех патогенетических механизмов, о которых я уже говорила, и тех осложнений, которые часто встречаются у пациентов).
Что мы называем целью. Наиболее доказано на сегодняшний день, что цель – это достижение целевых значений артериального давления.
В сентябре 2010-го года произошли некоторые изменения в целевых значениях. Сейчас вне зависимости от степени риска стараются придерживаться давления менее 140 и 130. До 140 мм рт. ст. по систолическому и 90 – 80 мм рт. ст. по диастолическому.
Ни в одном крупном исследовании (наверное, так они были построены) не было доказано, что снижение менее 130-ти и 80-ти мм рт. ст. дает дополнительное снижение заболеваемости и смертности. В то же время снижение от 130-ти – это очень сложный момент, требующий очень больших усилий и финансовых затрат.
У лиц старше 80-ти лет на основании данных исследования HYVET установлено по целевым значениям по систолическому давлению менее 150 мм рт. ст. Низкие цифры остаются при значительной протеинурии.
Мета-анализ 147-ми исследований у пожилых людей 60-ти – 69-ти лет показал, что если один лекарственный препарат стандартной дозы снижает риск ишемической болезни сердца на 25%, а инсульта на 35%, то комбинация трех препаратов в половинных дозировках снижает практически вдвое больше риск развития и ишемической болезни сердца, и инсульта.
Очень интересный анализ опубликован в 2009-м году. Было показано, что комбинация 2-х препаратов в 5 раз более эффективна в снижении систолического артериального давления (САД), чем удвоение дозы любого класса лекарственных препаратов. Будь-то бета-блокаторы, диуретики, ингибиторы, антагонисты кальция. Это доказательство того, что именно комбинированная терапия позволяет достичь желаемых значений.
Кроме того, комбинированная терапия несомненно может привести к более быстрому, более выраженному снижению артериального давления.
В исследовании \»VALUE\» было четко показано: если в течение первого месяца от начала лечения давление снижается больше чем на 10 мм рт. ст., то количество смертельных/несмертельных сердечно-сосудистых событий, инсультов и смерти от всех причин становится достоверно меньше, чем у тех людей, у которых снижение в течение первого месяца достигнуто не было.
Вторая точка, на которую следует обратить внимание: следует все-таки стремиться в течение 6-ти месяцев достичь целевых цифр. Это меньше 140 мм рт. ст. Тогда все исходы, включая и смертельные события, и инфаркты, и инсульты, и смерти от всех причин, и госпитализация будут достоверно ниже.
На мой взгляд, как должен идти процесс принятия решения при лечении пациентов с артериальной гипертонией.
Конечно. Мы можем начинать с монотерапии. Это обеспечивает безопасность лечения наших больных. Если вы видите впервые человека, вы не знаете, какая будет реакция на назначение антигипертензивной терапии, можно начать с монотерапии.
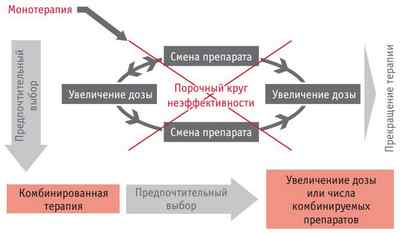
Но дальше не нужно идти по этому порочному кругу: достигли максимального увеличения дозы, убедились, что неэффективно, сменили препарат и так далее. Больные прекращают это лечение, они уходят от врача.
Правильный процесс принятия решения: попробовали монотерапию. Поняли, что она достаточно эффективна и безопасна, перешли на комбинированную терапию. Идем дальше по пути увеличения доз из числа комбинированных препаратов. Это я такой принцип проповедую.
Плюс один: пришел больной – недостаточно эффективное лечение – добавляется следующий класс лекарственных препаратов. Еще что-то вас не устраивает – добавляется следующий класс. Тогда вы скорее достигните успеха.
Когда идет речь о комбинированной терапии, всегда говорят: «Это полипрагмазия, это плохо для больных и так далее». Правильно, потому что комбинированная терапия, несомненно, должна быть рациональной.
Что такое рациональная терапия. Это когда увеличивается эффективность лечения, при этом снижается частота побочных эффектов.
За счет чего может идти увеличение эффективности. Мы используем разные классы препаратов, влияем на разные звенья патогенеза заболевания и устраняем активации контррегуляторных систем. Если вы используете препараты в меньших дозировках, то дозозависимые побочные эффекты, конечно, могут снижаться.
Могут устраняться побочные эффекты одного из компонентов за счет применения другого компонента.
Рекомендуемые комбинации лекарственных средств при АГ.
Диуретики плюс ингибиторы или сартаны. Когда лучше использовать: там, где высокий риск сердечной недостаточности.
Бета-блокаторы и дигидропиридиновые антагонисты кальция. Когда лучше использовать: при ИБС.
Метаболически нейтральный класс препаратов, ингибиторы сартана, антагонисты кальция. У лиц с высоким метаболическим риском.
На сегодняшний день, наверное, так можно себе представить рациональные комбинации. Это диуретик плюс что-нибудь. Что-нибудь – это ингибиторы либо сартаны.
Другой тип комбинации. Антагонисты кальция плюс ингибитор АПФ либо антагонисты кальция плюс сартаны. Дигидропиридиновые антагонисты кальция используются с бета-блокаторами у больных с ИБС.
В настоящее время комбинация «диуретики плюс антагонисты кальция» считается нерациональной, потому что эта комбинация увеличивает риск развития инфаркта миокарда почти вдвое. Диуретики плюс бета-блокаторы оказывали в этом случае лучший эффект.
Окончательная картина выглядит так: 1) антагонисты кальция плюс ингибиторы или сартаны и 2) диуретики, ингибиторы и сартаны.
На слайде показаны рекомендуемые комбинации антигипертензивных препаратов в виде трапеции.
Такая трапеция на сегодняшний день считается наиболее рациональной.
Я позволила себе немного видоизменить картинку, которая приведена в Европейских рекомендациях. Нарисовала треугольник. Вверху поставила группу препаратов, ингибирующих активность ренин-ангиотензиновой системы (РАС) плюс диуретики либо плюс антагонисты кальция. Либо втроем вместе в центре класса. Будет эффективное лечение.
Каковы обоснования для того, чтобы говорить, что комбинация из диуретиков, ингибиторов или сартанов – это эффективная и рациональная комбинация. Известно, что диуретики, ингибиторы (сартаны) являются мощными гипотензивными препаратами с выраженными органопротективными свойствами, способными снижать частоту заболеваемости и смертности при артериальной гипертонии (АГ).
Усиление гипотензивного действия обусловлено тем, что создаются условия для наиболее выраженного действия обоих компонентов. Устраняется активация контррегуляторных механизмов: диуретики снижают уровень натрия, тем самым стимулируют выработку ренина. Это приводит к более выраженному антигипертензивному действию препаратов, ингибирующих активность применения ангиотензиновой системы.
В то же время ингибиторы или сартаны , уменьшая выработку альдостерона, уменьшают выведение калия из организма, которое всегда не хорошо при назначении диуретических препаратов. Кроме того, ингибиторы и сартаны благотворно влияют на пуриновый обмен, уменьшают выраженность гиперурикемии.
Комбинация с диуретиками позволяет на 4 недели раньше достичь одинакового снижения артериального давления по сравнению с монотерапией каким-либо из препаратов. Это приводит к тому, что можно достичь лучших результатов лечения.
Ингибиторы АПФ (в общем-то, наверное, и сартаны тоже самое) – это препараты с выраженными органопротензивными свойствами. Они влияют на ремоделирование сосудов, уменьшая или нормализуя соотношение между просветом сосудов и комплексом интима-медиа. Это очень важно для стойкого поддержания артериального давления на нормальных цифрах и отсутствия кризов. Данные приведены по одному из ингибиторов АПФ длительного действия – препарату «Лизиноприл» (\»Lisinopril\»). В нашей стране часто используется в виде препарата «Диротон» (\»Diroton\»). Нормализация соотношения сосудов при артериальной гипертонии.
Улучшаются показатели, связанные с функцией сердца. В частности, улучшение диастолической функции сердца. Соотношения пика Е к пику А возвращается практически к нормальной величине. Улучшается время изоволюмической релаксации, диаметр кардиомиоцитов снижается. Очень важно – уменьшается фиброз миокарда у больных с артериальной гипертонией. Это один из первых шагов для развития особой формы сердечной недостаточности. Сердечной недостаточности, которая вызывается при гипертонии с сохраненной фракцией выброса.
Ингибиторы АПФ, как известно, действуют очень хорошо при ожирении, потому что при ожирении активность ренин-ангиотензиновой системы повышена. Каждая жировая клеточка вырабатывает ангиотензиновый ген в количестве, равном 70-ти печеночных клеток.
Одно из первых исследований, которое было проведено, продемонстрировало, что «Лизиноприл» эффективен примерно у 60-ти пациентов. «Гидрохлортиазид» (\»Hydrochlorothiazide\») (ГТХ) имеет меньшую эффективность. Самое главное, что этот эффект выявляется при дозах «Лизиноприла» 10 мг, а «Гидрохлортиазида» – 50 мг. Побочные эффекты «Гидрохлортиазида» могут быть уже достаточно выраженными.
В России было проведено очень интересное исследование – исследование \»Desire\». В этом исследовании было показано, что применение «Лизиноприла» может нормализовывать неправильный суточный профиль артериального давления. В частности, «Лизиноприл» у женщин вдвое снижал тип night-picker тогда, когда в ночные часы идет резкое повышение артериального давления.
Еще одно достижение, которое было показано в этом исследовании. Применение препарата в вечерние часы позволяет в большей степени нормализовать артериальное давление и уменьшить нарушенный профиль. Это важно, потому что у night-picker выше частота инсультов, неблагоприятных событий и так далее.
Сочетание с диуретиками. Диуретики – один из самых важных классов препаратов для лечения артериальной гипертонии. Возвращаясь к исследованию «Афина», хочу сказать, что разница в назначении препаратов там, где было неэффективно: реже использовали диуретики. Все остальные классы использовались примерно одинаково. Если диуретики не назначаются, то даже трудно говорить о том, что что-то эффективно или неэффективно.
Два исследования \»UKPDS\» и \»LIFE\». В исследовании \»UKPDS\» целевые цифры давления были 160/90 мм рт. ст. Уже на диуретиках было 60% больных. В исследовании \»LIFE\», где целевые цифры были 140/90 мм рт. ст. 90% больных нуждались в диуретических препаратах.
В нашей стране использование диуретиков составляет где-то около 30%. Это недостаточное назначение. По данным исследования \»LIFE\» люди, которые получали диуретические препараты, имели риск различных неблагоприятных событий ниже на 30-40% (сердечно-сосудистая смерть, инфаркт, инсульт), общую смертность ниже на 45%. Это очень важный класс препаратов, который должен быть использован в комбинированной терапии.
Еще раз повторю. Мы можем говорить о том, что гипертония резистентна к лечению, если на комбинации из трех антигипертензивных препаратов, назначенных в адекватных дозировках, нет снижения давления, но один из этих препаратов является диуретиком. Таким образом, это очень важный путь к достижению целевых значений артериального давления.
Использование готовых комбинированных форм – это более легкий путь к успеху в лечении пациентов с артериальной гипертонией.
Там, где была контролируемая гипертония, в большем проценте случаев использовали готовые комбинированные лекарственные формы, чем в группах, где не было достаточного эффекта.
Я вам хочу показать еще одно исследование. Там, где использовали комбинацию «Лизиноприла» с «Гидрохлортиазидом» (в нашей стране препарат «Ко-Диротон» (\»Co-Diroton\»), приверженность больных к лечению была выше, чем когда «Лизиноприл» и «Гидрохлотиазид» использовали в 2-х разных таблеточках.
Создание готовых лекарственных форм идет по пути рациональных комбинаций, то есть диуретик плюс ингибитор АПФ, либо диуретик плюс сартан. Либо комбинация, основанная на антагонистах кальция, к которым добавляются ингибиторы, сартаны или бета-блокаторы при лечении больных с ишемической болезнью сердца.
Сейчас вышел препарат, который содержит комбинацию из 3-х групп. Это «Амлодипин» (\»Amlodipine\») плюс «Валсартан» (\»Valsartan\») плюс «Гидрохлортиазид» (\»Hydrochlorothiazide\»). Это правильное направление: когда вы подобрали некие дозировки, тогда уже можно использовать готовые комбинированные формы.
В двух словах по поводу комбинации антагонистов кальция с ингибиторами или сартанами. Антагонисты кальция хорошо снижают риск инсульта, ингибиторы хорошо снижают риск инфаркта миокарда. Это обеспечивает снижение риска главных сердечно-сосудистых событий.
Преимущества и недостатки моно- и комбинированной терапии артериальной гипертонии.
Конечно, если вы используете комбинированную терапию, это всегда более высокая частота положительного ответа. Это очень высокая возможность титрования доз, потому что из одной упаковки можно взять четверть таблетки, из другой полную таблетку и так далее. Ниже частота побочных эффектов, если мы используем рациональные комбинации.
Но возникает сложность для приема. Больным с гипертоний все, что сложно, то они не будут использовать. Как только были подобраны необходимые дозировки, нужно переходить на фиксированные комбинации, что имеет преимущество абсолютно по всем позициям.
Заканчивая, я хочу сказать, что такое рациональная комбинированная антигиперт







