Сердечные страсти
Сердечные страсти. Самые частые изменения на ЭКГ, выявляемые во время беременности
Во время постановки на учет по беременности женщине выполняют ЭКГ. В дальнейшем это обследование могут повторить еще несколько раз. Часто случается, что будущая мама получает на руки заключение со «страшными» диагнозами: «синусовая тахикардия», «желудочковая экстрасистолия», «нарушение реполяризации» и абсолютно непонятная, но наводящая уныние «БПНПГ». А то и «укорочение интервала PQ» или «фиброз межжелудочковой перегородки». Женщина с отчаянием думает, что до ЭКГ она была счастливым здоровым человеком, а теперь неизвестно что грозит ей и ее малышу в самом ближайшем времени! Но прежде чем начать рыдать – давайте разберемся, так ли опасны сердечные страсти.
Что такое синусовый ритм, синусовая тахикардия и синусовая брадикардия?
В норме ритм сердца создается синусовым узлом. Это скопление клеток, рождающих импульс, заставляющий сердце сокращаться. Поэтому синусовый ритм – это и есть норма. Если синусовый узел продуцирует больше 90 сердечных сокращений, это называется синусовая тахикардия, если менее 60 — синусовая брадикардия. Синусовая тахикардия обычно наблюдается у беременных, особенно в третьем триместре, и, как правило, не требует лечения. Синусовая брадикардия характерна для бывших спортсменок, но может быть вызвана и другими причинами. Нуждается она в лечении или не нуждается – определяется очень просто: если после нескольких приседаний частота сердечных сокращений не увеличивается – это повод для визита к врачу.
Что такое наджелудочковая (предсердная) экстрасистолия и желудочковая экстрасистолия?
Как вы уже знаете, в норме ритм сердца создается синусовым узлом, однако наше тело устроено с многократным запасом прочности. В данном случае это значит, что у синусового узла в сердце есть конкуренты в других отделах сердца, готовые вступить в игру при удачном для них раскладе — и родить другой ритм. Иногда так и случается, и это явление называется «экстрасистолия». В зависимости от того, где располагается конкурент (предсердия или желудочки), экстрасистолия называется предсердной или желудочковой.
Опасна ли экстрасистолия?
Нет ни одного здорового человека, у которого хотя бы раз в жизни не возникла бы экстрасистолия. Чтобы судить об опасности или безопасности данного состояния, врач должен ответить на вопрос: сколько таких экстрасистол у пациентки за сутки? Так как ЭКГ регистрируется в течение минуты, то врач не получает достаточной информации о количестве экстрасистол. Ведь одно дело, если одна-две экстрасистолы за сутки, и именно их удалось поймать на ЭКГ — это вариант нормы, а если 20-40 тысяч — это совсем иная ситуация. Поэтому для выявления экстрасистол может потребоваться проведение дополнительного исследования.
Ощущается ли экстрасистолия?
Не всегда. Некоторые люди могут вообще не замечать ее, а у других экстрасистолия может сопровождаться ощущениями перебоев в работе сердца, его «замираниями».
Что такое блокада правой ножки пучка Гиса (БПНПГ)?
Пучок Гиса – это нервные волокна, по которым передаются импульсы, отвечающие за сердечные сокращения. Они разделяются на две части — ножки, которые идут соответственно: левая – к левой части сердца, а правая – к правой. Но иногда правая ножка отказывается работать. Тогда импульс возбуждения поступает только через левую ножку и проводится через левую часть сердца к правой. Такая ситуация является вариантом нормы и не требует лечения.
Что такое нарушение процессов реполяризации? Опасно ли это?
Это нарушение процессов расслабления сердца. Данные изменения могут наблюдаться как при нормально протекающей беременности, так и быть признаком патологии. Если будущая мама чувствует себя хорошо, то на 99% это абсолютно безопасно и не требует никакого лечения. При стойких нарушениях реполяризации необходимо исследовать анализ крови на электролиты (магний, калий, натрий): иногда недостаток или избыток этих веществ в крови является причиной нарушений.
Что такое укорочение интервала PQ?
Это означает, что импульс распространяется от предсердий к желудочкам быстрее, чем обычно. При отсутствии приступов учащённого сердцебиения – не представляет опасности и не требует лечения.
Что такое фиброз межжелудочковой перегородки?
Это врождённая особенность, не требующая лечения и не представляющая опасности для жизни матери и ее ребенка.
Можно ли только по ЭКГ поставить диагноз?
Нет, нельзя. При ЭКГ могут регистрироваться ложноположительные и ложноотрицательные изменения. Поэтому диагноз ставится только после личного осмотра врача.
Какие дополнительные обследования по результатам ЭКГ мне может назначить врач и зачем?
1. ХМ-ЭКГ (Холтеровское мониторирование ЭКГ). Это исследование сердечного ритма. Именно его назначает врач для подсчета экстрасистол. К грудной клетке женщины прикрепят маленький, безопасный для нее и ее будущего малыша, приборчик, который в течение суток будет регистрировать ритм ее сердца. На следующий день врач снимет монитор и отправит полученную информацию на компьютер. Специальная программа покажет, были ли в течение суток экстрасистолы, и если были, то сколько. Важным является для врача и тот факт, как вёл себя синусовый узел при возникновении экстрасистол (ведь, по сути, главнокомандующим в сердце является он). Если сразу после появления экстрасистолы синусовый узел вновь «брал руководство в свои руки», то врач напишет, что зарегистрированы только одиночные экстрасистолы. Это является признаком хорошего прогноза. Если синусовый узел какой-то период бездельничал и подряд возникало 2, а то и больше экстрасистол, то в заключении будет написано, что зарегистрирована парная экстрасистолия, или пробежки экстрасистол. Чаще всего такие ситуации уже требуют вмешательства кардиолога.
2. ЭХО-КГ (ультразвуковое исследование сердца). Сердце – это мышца, и всякие нарушения и сбои могут объясняться просто тем, что есть какие-то мелкие неправильности в строении этой мышцы. Мелкие – потому что иначе вы имели бы «сердечные неприятности» гораздо раньше. Именно их и выявит ЭХО-КГ, если они есть.
Может, не стоит вообще идти к врачу?
Если до регистрации ЭКГ беременную женщину ничего не беспокоило, и лишь на ЭКГ выявились изменения, то на 99% — это вариант нормы. К кардиологу ее отправят, чтобы подстраховаться и исключить любые случаи патологии. Ведь, к сожалению, остается 1% действительно опасных состояний, которые может выявить ЭКГ. Поэтому волноваться заранее не надо, но проявить разумную осторожность необходимо, чтобы не упустить ситуацию, требующую помощи. Поэтому, если будущую маму отправили к кардиологу – сходить надо обязательно.
http://ipregnancy.ru/health/zdorovye-beremennyh/serdechnye-strasti/
Симптомы и описание гипертрофии межжелудочковой перегородки
Одним из характерных симптомов гипертрофической кардиомиопатии является гипертрофия МЖП (межжелудочковой перегородки).При возникновении этой патологии возникает утолщение стенок правого или левого желудочка сердца и межжелудочковой перегородки. Само по себе это состояние является производным других заболеваний и характеризуется тем, что увеличивается толщина стенок желудочков.
Несмотря на свою распространенность (гипертрофия МЖП наблюдается у более 70% людей), протекает она чаще всего бессимптомно и выявляется лишь при очень интенсивных физических нагрузках. Ведь сама по себе гипертрофия межжелудочковой перегородки — это ее утолщение и происходящее в связи с этим сокращение полезного объема камер сердца. При увеличении толщины сердечных стенок желудочков также происходит сокращение объема камер сердца.
На практике это все приводит к сокращению объема крови, которая выбрасывается сердцем в сосудистое русло организма. Чтобы обеспечить органы нормальным количеством крови в таких условиях, сердце должно сокращаться сильнее и чаще. И это, в свою очередь, приводит к его раннему изнашиванию и возникновению заболеваний сердечно-сосудистой системы.
Большое количество людей по всему миру живет с недиагностированной гипертрофией МЖП, и лишь при повышенных физических нагрузках о ее существовании становится известно. Пока сердце может обеспечить нормальный приток крови к органам и системам, все протекает скрыто и человек не будет испытывать никаких болезненных симптомов или другого дискомфорта. Но на некоторые симптомы все же стоит обратить внимание и обратиться к кардиологу при их проявлении. К таким симптомам относятся:
- загрудинная боль;
- одышка при увеличении физической нагрузки (например, подъем по лестнице);
- головокружение и обморочные состояния;
- повышенная утомляемость;
- тахиаритмия возникающая на короткие промежутки времени;
- шум в сердце при аускультации;
- затрудненное дыхание.
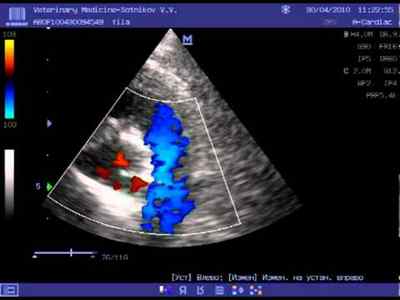
Важно помнить, что невыявленная гипертрофия МЖП может стать причиной внезапной смерти даже молодых и физически крепких людей. Поэтому нельзя пренебрегать диспансерным осмотром у терапевта и/или кардиолога.
Причины возникновения этой патологии кроются не только в неправильном образе жизни. Курение, злоупотребление алкоголем, избыточный вес — все это становится фактором, способствующим нарастанию грубой симптоматики и проявлению негативных процессов в организме с непредсказуемым течением.
А причиной развития утолщения МЖП медики называют генные мутации. В результате таких изменений на уровне генома человека сердечная мышца в некоторых областях становится аномально толстой.
Опасными становятся последствия развития такого отклонения.
Ведь дополнительными проблемами в подобных случаях будут уже и нарушения проводящей системы сердца, а также ослабление миокарда и связанное с этим уменьшение объема выброса крови при сердечных сокращениях.
http://vashflebolog.com/diagnostics/gipertrofiya-mzhp.html
Фиброз сердца: причины, симптомы, диагностика и методы лечения
Фиброз сердца – это заболевание, для которого характерна ускоренная выработка коллагена и разрастание соединительных тканей вследствие воспаления. Данная патология приводит к тому, что ткани уплотняются и в них формируются рубцы.
Каковы причины ее появления? В чем проявляются симптомы? Как диагностируется фиброз, какими методами его лечить? Об читайте в статье.
В общих случаях к ним относятся хронические заболевания и воспалительные процессы. Реже заболевание возникает после радиационного облучения, травмы, сильных аллергических реакций, инфекций и ослабления иммунитета.
Однако, если говорить о причинах возникновения фиброза сердца (что это такое – указано выше), нужно отметить, что в данном случае главным провоцирующим фактором является инфаркт миокарда, а также возрастные изменения организма.
Но и тут все неоднозначно. Если, например, у человека диагностирован фиброз аорты, то велика вероятность, что к этому привели травмы, инфекционные заболевания и аллергии. Когда оказывается, что поражены створки митрального клапана, то, скорее всего, предпосылками в данном случае являются ревматические процессы. Они отрицательно влияют на соединительную ткань.
Потому каждый случай необходимо рассматривать отдельно.

Формы заболевания
Очаговый фиброз сердца – это ограниченный процесс. Начальная стадия патологии, говоря иными словами. Если лечение не начать вовремя, то она перейдет в диффузную стадию. Она характеризуется большим количеством поврежденной ткани.
Последняя стадия – это кистозный фиброз. Отдельное серьезное заболевание, которое затрагивает обмен веществ, а также нередко приводит к появлению кист. Они, как известно, тоже угрожают жизни и здоровью человека.
Фиброз створок аортального клапана
С обсуждения данной патологии следует начать. Фиброз створок клапанов сердца в данном случае затрагивает основную артерию человеческого организма – аорты. Именно она осуществляет движение крови по большому кругу кровообращения.
При возникновении данной патологии толщина стенок одного или нескольких клапанов увеличивается. Они перестают быть гладкими, эластичными и тонкими, что отражается на их функционировании. Ткань разрастается, внутри нее уменьшается количество капилляров. Она начинает получать намного меньше питательных веществ. В результате часть клеток клапана отмирает. И образуется фиброзная ткань. Чем ее больше – тем сильнее проявляются нарушения в работе клапана. Он перестает плотно смыкаться. Определенная часть крови, выходящей из желудочка, просачивается обратно в предсердие, из-за чего оно растягивается.
Также при данной патологии может сузиться отверстие клапана. Это чревато формированием стеноза.

Предпосылки возникновения и симптомы
Продолжая рассказывать о такой патологии, как фиброз аортального клапана сердца, нужно упомянуть о том, из-за чего она появляется. Причины чаще всего следующие:
- Перенесенный инфаркт миокарда.
- Инфекционные заболевания соединительных тканей.
- Пороки сердца.
- Нарушения в работе легких.
- Чрезмерные физические нагрузки, которые несовместимы с состояние здоровья человека.
- Алкогольная или никотиновая зависимость.
- Отсутствие режима или постоянное его нарушение.
- Хронический стресс.
- Прием медикаментов без врачебного контроля.
- Хронический недостаток кальция.
- Постоянно повышенный уровень холестерина в крови.
- Генетическая предрасположенность.
На наличие фиброза клапанов сердца указывают следующие симптомы:
- Одышка, проявляющаяся даже при несущественных физических нагрузках и даже после пищи.
- Пониженная работоспособность.
- Бледность и вялость.
- Беспричинная потеря веса.
- Тяжесть или чувствительная боль в области грудной клетки.
- Учащенное сердцебиение.
- Отечность конечностей.
- Головокружения, чаще всего возникающие по утрам.
- Шум в ушах.
Необходимо оговориться, что данное заболевание на ранних стадиях практически себя не проявляет. Некритичное состояние может сопровождаться слабыми симптомами. Как правило, пациенты не обращают на это внимания. Но как же обнаружить тогда патологию на ранней стадии? Для этого нужно хотя бы раз в год проходить общее обследование.
Диагностика
Исходя из всего вышесказанного, можно понять, что такое фиброз сердца. Это патология, практически не проявляющая себя на ранних стадиях, а в дальнейшем сопровождающаяся симптомами, общими для данного заболевания, вне зависимости от его вида.
Поэтому методы диагностики используются универсальные. На первом этапе каждый пациент должен сдать общеклинические анализы мочи, крови, а также пройти ЭКГ. Однако с их помощью удается обнаружить лишь ишемический или воспалительный процесс в миокарде. Для постановки точного диагноза необходимы следующие инструментальные методы:
- УЗИ сердца. Это наиболее достоверный способ, благодаря которому выявляется степень сужения или же недостаточности клапана. Также он позволяет оценить сократительную функцию миокарда и объем крови, который поступает в аорту в период систолы.
- Рентгенография. С помощью данного метода удается обнаружить гипертрофию миокарда как реакцию на застойные явления в легких, перегрузку сердца, а также кальциевые отложения на клапанах.
- МРТ и KT. К данным методам прибегают, если имеется необходимость осуществления дифференциальной диагностики. Или непосредственно перед операцией.
С помощью перечисленных диагностических мероприятий удается определить не только то, насколько сильно развит фиброз сердца. Они помогают обнаружить в организме воспалительные процессы и вирусные инфекции. Это важно, ведь они осложняют течение фиброза, а потому их необходимо учитывать при назначении терапии и лечить.
Фиброз корня аорты
Это один из наиболее часто встречающихся видов данной патологии. Есть некоторые особенности, которые отличают ее от остальных фиброзов сердца.
Корень аорты, подверженный патологии, – это причина, по которой у пациента нарушается дыхательная функция. Кровь просто не обогащается кислородом. Потому у многих кожа становится бледной, появляется одышка, синеют губы.
Из-за того, что насосная функция сердца снижена, перегружаются кровеносные сосуды. Это чревато переполнением органов венозной кровью. В результате в артериолах и венулах повышается давление, и возникают патологические изменения.
С течением времени начинает ощущаться тяжесть в правой стороне тела, появляются отеки, слабеет сократительная функция миокарда, а также прогрессирует сердечная недостаточность. Впрочем, такими последствиями чреваты все виды патологий – будь то фиброз межжелудочковой перегородки сердца или корня аорты. Чтобы их избежать, надо лечить недуг. Иначе сердце потеряет компенсаторные возможности.
Фиброз МЖП сердца – что это?
Об этом также необходимо рассказать. Фиброз МЖП – это патология межжелудочковой перегородки, причем довольно распространенная. Данное деструктивное состояние диагностируется у детей в возрасте до трех лет.
Оно проявляется в формировании сообщения между левым и правым желудочком сердца еще на стадии развития плода. Это приводит к гемодинамическим острым нарушениям. Согласно статистике, данная аномалия встречается в 17-42% случаев как самостоятельное изолированное заболевание.
Проявляется всеми вышеперечисленными симптомами – быстрой утомляемостью, одышкой, мерцательной аритмией. Но кроме этого у детей наблюдается также отставание в физическом развитии.
Очень серьезной патологией является фиброз МЖП сердца. Что это за заболевание, уже ясно. Но еще нужно отметить, что оно нередко сопровождается и патологиями внесердечной локализации. Это может быть синдром Дауна, всевозможные дисфункции почек и т. д.
К провоцирующим формирование данной патологии факторам, которые могут оказать особо сильное влияние в первые 8 недель, относятся:
- Вирусные поражения.
- Болезнетворная бактериальная микрофлора.
- Эпидемический паротит.
- Патологии эндокринной системы.
- Лекарственная и алкогольная интоксикация.
- Радиационное ионизирующее облучение.
- Острый недостаток микроэлементов и витаминов в рационе беременной.
- Ярко выраженные токсикозы.
- Риск самопроизвольного прерывания беременности.
- Прием гормональный препаратов.
Также у фиброза сердца этого вида может быть генетическая этиология возникновения. В таких случаях мутация сочетается с аномалиями развития конечностей и опорно-двигательного аппарата.

Отклонения при фиброзе МЖП
Гемодинамические внутрисердечные расстройства начинают себя проявлять через 3-5 дней после появления младенца на свет.
Диагностика в столь раннем возрасте сильно затруднена. В сердце отсутствуют посторонние шумы, поскольку в обоих желудочковых отделах кровяное давление пропорционально.
У данного эффекта есть название – неонатальная гипертензия легких. С течением времени давление начинает понижаться. Тогда и создается градиент, необходимый для проведения диагностики. И кровь начинает циркулировать из области повышенного давления в зону пониженного (слева направо).
Из-за ее нагнетания сквозь патологический канал, происходящего под давлением, возникает гипертрофия стенок желудочковой полости. Потом расширяется и магистральная артерия, которая связывает сердце с легкими.
Давление стремительно растет, возникает рефлекторное спазмирование легочной ткани. Из-за кровяного сброса жидкости, обедненной кислородом, возникает гипоксия во всех мышечных тканях и органах. Результатом становится кислородное голодание.
Диагностика при фиброзе МЖП
Нельзя не рассказать и о ней. Подозрение на фиброз перегородки сердца удается выявить в ходе обследования младенца врачом-кардиологом. Если специалист обнаруживает при прослушивании мышечного органа хотя бы малейшие симптомы, он назначает дополнительную диагностику инструментальными средствами.
Благодаря этому удастся избежать осложнений в дальнейшем. На сегодняшний день диагностика любой дисфункции или патологии проводится комплексно, с применением ультразвуковой и рентгенологической аппаратуры. Может быть назначена двухмерная допплерэхокардиография, ангиокардиография и т. д.
Качественная диагностика поможет сформировать объективную и целостную клиническую картину, а также прояснить все скрытые нюансы протекания патологического процесса.
Поскольку фиброз перегородки сердца у младенцев выявляется на ранней стадии, то зачастую удается воздержаться от проведения операции. Но необходим динамический мониторинг состояния ребенка. В редких случаях дефектный шунт закрывается самопроизвольно, происходит это в период между 1 и 4 годами.
В других ситуациях показана консервативная терапия или хирургическая коррекция.

Патология створок сердца
Еще один распространенный вид заболевания. Фиброз створок сердца (точнее, митрального клапана) является патологией, возникающей в результате ревматических процессов или инфекций. Чем она характеризуется? Уплотненной створкой митрального клапана. В результате фиброза она теряет свою эластичность. Нередко образуются рубцы на створках.
При данной патологии клапан теряет способность открывать находящееся между желудочком и предсердием отверстие, а потом закрывать его.
Если вовремя не начать лечить данное состояние, то может возникнуть диффузный фиброз миокарда или же недостаточность коронарного кровоснабжения.
Симптомы те же, что и в случае с патологиями других типов. Что касательно диагностики? В данном случае более эффективным методом, чем проводимое при фиброзе сердца УЗИ, является двухмерная ЭхоКГ.
Эта процедура позволяет изучить митральный клапан в проекции поперечного и продольного сечений. Двухмерное изображение дает возможность оценить изменения, произошедшие в клапанной структуре, обнаружить регургитацию, а также рассчитать давление в легочной артерии.
Также при фиброзе створок сердца обязательно проводят рентгенографию. Полученное изображение демонстрирует застойные корни легких и плевральные линии по костальной и междолевой плевре.
Каждого человека, которого волнует рассматриваемая тема, интересует, можно ли вылечить берущий начало от левого желудочка сердца фиброз?
В том случае, если патология сформировалась не настолько явно, чтобы привести к регургитации или стенозу, терапия не требуется. Нужно лишь вести здоровый образ жизни, соблюдать режим, избегать стрессовых ситуаций, а также регулярно наблюдаться у кардиолога и проводить эхокардиоскопию.
Однако при наличии артериальной гипертонии, ишемии миокарда, мерцательной аритмии и т. д. понадобится подобрать терапию соответственно характеру недуга.
В том случае, если фиброз сердца уже сопровождается всеми перечисленными симптомами, или даже возникла недостаточность, потребуется прием гликозидов и диуретиков. Как правило, назначают \»Дигоксин\» (дозированный по 0,25 мг) по половине таблетки дважды в день. Курс длится 5 суток. Из диуретиков назначают \»Индапамид\», который надо принимать по 2,5 или 1,5 мг утром.
Если же патология выражена сильно, то лечение фиброза сердца не обходится без \»Верошпирона\» (по 50 или 25 мг), \»Фуросемида\» (20-80 мг) и \»Диувера\» (5 или 10 мг). Все перечисленные препараты принимать надо утром.
Хирургическое вмешательство
Оно необходимо, если у пациента диагностирован значимый фиброз сердца. Потому что патология такого уровня приводит к стенозу клапанного кольца 2, 3 и 4-й степени.
Как правило, в данных случаях пациентов направляют на операцию по протезированию клапана или на хирургическое рассечение спаек, что еще называется комиссуротомией.
Такие процедуры в наше время проводят по-разному. Могут оперировать на открытом сердце, используя аппарат искусственного кровообращения. Или же применить внутрисосудистый доступ, через периферические крупные артерии, к которым относится бедренная, паховая и т. д.
Как правило, используют механические современные протезы, выполненные из синтетических материалов. Чуть реже используются биологические, выполненные из клапанов кабана.
В том случае, если у пациента с фиброзом сердца сформирована недостаточность створок клапана, проводят хирургическую пластику с наложением швов на створки, которые не смыкаются. Либо выполняют протезирование.
Прогноз и последствия
Об этом необходимо рассказать напоследок. К сожалению, редко так бывает, что при фиброзе сердца нет последствий. Они возникают рано или поздно. То, насколько велика вероятность их появления, зависит от причины, из-за которой он изначально сформировался.
Так, формирование пороков сердца встречается намного чаще, чем недостаточность или стеноз. Атеросклероз аортальных стенок с кальциевыми отложениями приводит к неревматическому пороку. Так что точно спрогнозировать, с каким последствием придется столкнуться, нельзя.
А осложнения, в свою очередь, определяют прогноз. Если фиброз не сопровождается регургитацией или стенозом, то он будет благоприятным. Но при наличии гемодинамически значимых пороков состояние человека будет не лучшим.
Если показана операция, то прогноз будет зависеть от своевременности ее проведения. В случае успешного хирургического вмешательства продолжительность жизни человека увеличивается, а ее качество существенно улучшается.
Памятка пациенту
Каждый человек, столкнувшийся с фиброзом любого вида, формы и стадии, должен понимать: для поддержания качества жизни, а также во избежание ухудшения состояния, ему придется скорректировать свой образ жизни и привычки.
Потребуется отказаться от алкоголя и никотина, полностью исключить из своего рациона кофе, крепкий чай, какао и энергетики. Их нужно заменить отварами лечебных трав, которые позитивно влияют на иммунитет.
Также придется с большей тщательностью следить за своим здоровьем. Нельзя допускать проникновения инфекций в организм! Они отрицательно влияют на состояние организма, а также ослабляют иммунную защиту.
По той же причине весной и зимой нужно будет принимать дополнительные минеральные и витаминные комплексы. Это необходимо для того, чтобы увеличить сопротивляемость организма к вредоносным бактериям и вирусам. Какие именно комплексы нужно будет пить, пациенту скажет врач после проведенного обследования.
И наконец, человеку нужно избегать перенапряжения, стрессов и физических перегрузок. А если он заболеет инфекционной или вирусной болезнью, потребуется срочно обратиться к терапевту. Важно уточнить о наличии фиброза – специалист обязательно учтет этот факт при назначении лечения.
http://fb.ru/article/391187/fibroz-serdtsa-prichinyi-simptomyi-diagnostika-i-metodyi-lecheniya
фиброз мжп сердца что это
Вопросы и ответы по: фиброз мжп сердца что это
Здравствуйте, женщина, 34 года,
около недели — снижен пульс — 60-65 (обычный — в среднем 75). На улице возникло сильное головокружение, слабость, помутнело в глазах, паника. Обычно пульс так не снижается. Есть желудочковая экстрасистолия, она дает ощущение перебоев дыхания, но головокружений, слабости и снижения пульса раньше не возникало. Принимаю бисопролол 5 мг полтаблетки, рибоксин, тиатриозолин и стала принимать адаптол. Могли ли эти препараты в сочетании вызвать снижение пульса?
Помимо этого — постстрессовое состояние, невроз. Сложно отказаться от кофе (не более 1-2 в день).
Давление — 130/90 в среднем. Что могло повлиять на такое снижение пульса? Спасибо.
пролапс митрального клапана, состояние после пластики 7 лет.
на данный момент общее самочувствие нормальное, одышки нет, нехватка воздуха появляется только если подниматься «в горку» на крутом подъеме и разговаривать.
ВСД, страхи, бессонницы, панические атаки, если не лечить.
Экстасистолия (холтер: 112 434 (10,05%), чсс 82, эпизоды брадикардии отсутствуют, пауза1, пауза 2 отсутствует, изолированных желудочковых комплексов 1467, бигемений 507, тригемений 150, квадрогеминий 1. желудочковых пар 2318, желудочковых триплетов 41, желудочные пробежки отсутствуют. всего комплексов предсердной эктопии 7 (0,01%), в т.ч. изолированных предсердных комплексов 7.предсердные пары отсутствуют, пробежки отсутствуют. Эпизодов элевации сегмента ST не выявлено. Найдено 15 эпизодов депрессии ST. Самый долгий длительностью 0:14:41, наибольшее отклонение депрессии ST составило -1,8 мм, общая длительность депрессии по V5 mod (кан.: 2) составила 1:14:59, среднее отклонение -1,2 мм, макс. — 1,8 мм. Эпизоды элевации или депрессии по другим отведениям отсутствуют)
ЭХО (в кардиохирургической клинике):
митральный клапан — после пластики, пролапс обеих створок, мнд 41% от Л.П. фиброз умеренный
аортальный норма, диаметр аорты 2,3/3,2 см, восходящая 30 см, градиент давления 7
трехстворчатый норма, обратный ток небольшой
клапан легочной — норма, градиент давления 5
левый желудочек — полость увеличена, стенка гипертрофия умеренная, ЗС 1,2 см, МЖП 1,2 см. сократимость норма, кдо 223 мл, ксо 80 мл, фв 64%
левое предсердие диаметр 5,1 см, увеличено умеренно
правое предсердие норма
правый желудочек систолическое давление 30 мм
вывод — состояние после пластики мк 7 лет, умеренная мнд, небольшая тнд, умеренное увеличение левых отделов сердца, сократимость лж хорошая
врачи прокомментировали, что клапан миксоматозный.
Прочитала, что миксоматозный клапан — это опасно.
С такими показателями состояние является жизнеугрожающим? Какой образ жизни можно вести? Возможны ли легкие занятия в спортзале, аэробные нагрузки, ходьба на беговой дорожке, орбитреках, занятия на велотранажерах? Есть ли угроза оттого, что клапан миксоматозный?

Какие можно нагрузки при таких показателях?
Здравствуйте, женщина, 34 года,
пролапс митрального клапана, состояние после пластики 7 лет.
на данный момент общее самочувствие нормальное, одышки нет, нехватка воздуха появляется только если подниматься \»в горку\» на крутом подъеме и разговаривать.
ВСД, страхи, бессонницы, панические атаки, если не лечить.
Экстасистолия (холтер: 112 434 (10,05%), чсс 82, эпизоды брадикардии отсутствуют, пауза1, пауза 2 отсутствует, изолированных желудочковых комплексов 1467, бигемений 507, тригемений 150, квадрогеминий 1. желудочковых пар 2318, желудочковых триплетов 41, желудочные пробежки отсутствуют. всего комплексов предсердной эктопии 7 (0,01%), в т.ч. изолированных предсердных комплексов 7.предсердные пары отсутствуют, пробежки отсутствуют. Эпизодов элевации сегмента ST не выявлено. Найдено 15 эпизодов депрессии ST. Самый долгий длительностью 0:14:41, наибольшее отклонение депрессии ST составило -1,8 мм, общая длительность депрессии по V5 mod (кан.: 2) составила 1:14:59, среднее отклонение -1,2 мм, макс. — 1,8 мм. Эпизоды элевации или депрессии по другим отведениям отсутствуют)
ЭХО (в кардиохирургической клинике):
митральный клапан — после пластики, пролапс обеих створок, мнд 41% от Л.П. фиброз умеренный
аортальный норма, диаметр аорты 2,3/3,2 см, восходящая 30 см, градиент давления 7
трехстворчатый норма, обратный ток небольшой
клапан легочной — норма, градиент давления 5
левый желудочек — полость увеличена, стенка гипертрофия умеренная, ЗС 1,2 см, МЖП 1,2 см. сократимость норма, кдо 223 мл, ксо 80 мл, фв 64%
левое предсердие диаметр 5,1 см, увеличено умеренно
правое предсердие норма
правый желудочек систолическое давление 30 мм
вывод — состояние после пластики мк 7 лет, умеренная мнд, небольшая тнд, умеренное увеличение левых отделов сердца, сократимость лж хорошая
врачи прокомментировали, что клапан миксоматозный.
Прочитала, что миксоматозный клапан — это опасно.
С такими показателями состояние является жизнеугрожающим? Какой образ жизни можно вести? Возможны ли легкие занятия в спортзале, аэробные нагрузки, ходьба на беговой дорожке, орбитреках, занятия на велотранажерах? Есть ли угроза оттого, что клапан миксоматозный?
Также прилагаю предыдущее ЭХО месячной давности.



Здравствуйте! Моему мужу 55 лет. В августе этого года он прошел обследование в отделении инвазивной кардиологии и ангиологии \»Клинической больницы им.Н.А. Семашко\» в г.Симферополе, где ему был поставленен КЛИНИЧЕСКИЙ ДИАГНОЗ:
Миокардиофиброз. Синдром слабости синоантриального узла. Преходящая СА-блокада II ст. Пароксизмальная форма трепетания мерцания предсердий; групповая суправентикулярная экстрасистолия; неустойчивая предсердная тахикардия. СH I ст.
СОПУТСТВУЮЩЕЕ: Язвенная болезнь желудка, ремиссия.
Результаты лабораторных исследований:
12
ОБЩИЙ АНАЛИЗ КРОВИ: Эр.- 4,0 х 10 /л; Hb — 131 г/л; ЦП-0,98;
9 9
Лей — 7,3х10 /л; Тромбоциты — 250-х10 /л; СОЭ — 12мм/ч; э — 2%, п — 1%, с — 60%, л — 29%, м — 8%, Гематокрит — 0,42.
БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ КРОВИ: Глюкоза — 3,8мм/л; Билирубин общий — 15,0 мм/л; прямой — 5,0 мм/л; непрямой — 10,0 мм/л; Мочевина — 5,7 ммоль/л; Азот мочевины — 2,6 ммоль/л;
Натрий — 136 ммоль/л; Калий — 3,85 ммоль/л; Креатинин — 0,10 ммоль/л; АСТ — 0,61 ммоль/л; АЛТ — 0,44 ммоль/л; Холестерин — 6,0 ммоль/л.
КОАГУЛОГРАММА:
Протромбиновый индекс — 100%, фибриноген А — 2,2 г/л,
фибриноген В — 0 г/л; время рекальцификации — 1 мин.; фибрин — 10 мг; Тромботест — VI ст.; Вр.св. по Ли-Уайту — 8 мин. 34 сек.; Этаноловый тест — 0.
ОБЩИЙ АНАЛИЗ МОЧИ: Цвет — жел.; Относит.плотн. — 1020; Реакция — кисл.; Белок — не обнар.; Глюкоза — отр.; Эпителий — 0-1 в п/зр., переход — 0-1 в п/зр; Лейкоциты — ед.в п/зр; Эритроциты — 0—1 в п/зр.
ГРУППА КРОВИ: О (1) РЕЗУС: полож.
RW от 18.08.2009 г.
ЭЛЕКТРОКАРДИОГРАММА от 17.08.2009 г.: Ритм синусовый. Горизонтальное положение ЭОС. Групповая суправентрикулярная экстрасистолия.
РГ ОГК №334 от 11.08.2009 г.: Очаговый и инфильтративных теней не выявлено. Корни — широкие, плотные. Сердце — несколько расширено за счет левого желудочка, аорта удлинена.
УЗИ сердца от 11.08.2009 г.: ЛП — 3,6 см; КДР ЛЖ — 6,2 см; КСР ЛЖ — 4,4 см; ЗС ЛЖ — 0,9 см; МЖП — 1,0 см; Фракция выброса — 55%; ПЖ — 3,6 см.
Заключение: Врожденная уплотненная дополнительная хорда в полости ЛЖ. Дилатация левого желудочка, объемная перегрузка на момент обследования, эксцентрическая гипертрофия левого желудочка, миокардиальный фактор в норме. Систолическая, диастолическая функция не изменены. Септальный фиброз, фиброз кольца, стенок не расширенного корня аорты. Тромбы, неклассические передней митральной и септальной створки трикуспидального клапана, без явной регургитации. Легочной гипертензии нет. Правые отделы — интактные.
ХМ ЭКГ от 17.08.2009 г.: Синусовый ритм чередуется с частыми эпизодами трепетания — мерцания предсердий и неустойчивой предсердной тахикардией. Частые эпизоды СА — блокада II ст.с максимальной паузой 1900 мСек.
КОРОНАРОГРАФИЯ от 17.08.2009 г.: Атеросклероз коронарных артерий. Гемодинамически значимых поражений коронарных артерий не выявлено.
Проведено лечение: сотогексал, ипатон, магне И6, кимацеф+физ.р-р., афобазол.
СОСТОЯНИЕ ПРИ ВЫПИСКЕ: Удовлетворительное. Жалоб нет.
АД 120/80 мм.рт.ст.
РЕКОМЕНДАЦИИ:
1. Наблюдение кардиолога по месту жительства.
2. Сотогексал 40 мг 2 р/д.
3. Ипатон 0,25 г 2 р/д.
4. Магне В6 — 1 т 2 р/д.
5. Афобазол по 1 т 3 р/д — 1 месяц.
6. Билобил 1 капс 3 р/д — 1 месяц.
7. Вестибо 16 мг 3 р/д — 1 месяц.
8. Повторить холтеровское мониторирование через 1,5 — 2 месяца с
последующей консультацией в отделении инвазивной кардиологии и
ангиологии.
Извините за столь обширное описание, не знаю, уместное ли.
Специалисты клиники рекомендовали нам готовиться к тому, что мужу придется утанавливать кардиостимулятор.
Никоим образом не подвергаю сомнению их рекомендации, но хотелось бы услышать мнение еще и других специалистов, насколько это необходимо и нет ли других методов лечения при таком диагнозе? И если уж ставить кардиостимулятор, то из двухкамерных моделей каким лучше отдать предпочтение для возможности вести полноценный образ жизни, не исключающий физические нагрузки, активный отдых и т.д.
В Симферополе предлагают кардиостимуляторы \»Рапсодия\» и \»Симфония\» французского производства. Но, говорят, есть и более дорогие модели кардиостимуляторов, более многофункциональные. Какие преимущества дают они?
Буду признательна и искренне благодарна за ответ.

Моему мужу 59 лет. Пролечился в кардиологии, сейчас находится на амбулаторном лечении.
ДЗ: Ревматизм а/ф, акт ІІ, возвратный ревмакардит, аортальный порок сердца (стеноз АК+недостаточность АК II-III ст), недостаточность митрального клапана II ст, акстрасистолическая аритмия. СН ПА со сниженной систолической функцией левого желудочка. ФВ 33%. Гемодинамическая стенокардия. Артериальная гипертензия.
Осложнения: Кардиальная астма 12.04.09
Сопутствующий: постинфарктный (неизвестной давности крупноочаговый инфарк миокарда передне-перегородочной области левого желудочка) и атеросклеротический кардиосклероз. СН ПА со сниженной систолической функцией левого желудочка. ФВ 33%. Артериальная гипертензия.
Давление у мужа, за последний месяц, очень низкое от 90/50 до 60/40 мм рт ст.
Эхокардиография от 22.05.09 — дополнительная поперечная трабекула левого желудочка в области верхушки. Уплотнение стенок аорты. Начальное расширение корня аорты. Постстенотическое расширение восходящего отдела аорты. Фиброз, кальциноз 2 ст. створок аортального клапана. Уплотнение с участками фиброза створок митрального клапана. Комбинированный аортальный порок. Аортальный стеноз. Умеренная недостаточность аортального клапана. Минимальная митральная недостаточность. Начальное расширение полости левого предсердия. Расширение полости левого желудочка. Начальная гипертрофия миокарда левого желудочка. Участки повышенной эхогенности в точке МЖП — признак кардиосклероза. Снижение сократимости миокарда. Гипокинез в области среднего переднего, среднего перегородочного, среднего передне-перегородочного, верхушечного переднего, верхушечного латерального, верхушечного перегородочного сегментов.
Консультирован областными специалистами (ревматологом, кардиологом, кардиохирургом).
26.05.09 Кардиохирург сказал, что необходима операция. Его резолюция: после коронарокардиографии (принятие решения об объёме операции)
1) протезирование аортального клапана
2) ПАК+АКМ
В связи с тем, что стоимость операции от 25 до 30 тыс. грн., муж не может оперироваться.
Вопросов у меня к Вам два
1. Делают ли в Украине такие операции бесплатно?
2. Если нет, то какое медикаментозное лечение лучше всего в этом состоянии?
http://www.health-ua.org/tag/4868-fibroz-mzhp-serdtsa-chto-eto.html
Что такое фиброз сердца и его лечение
Сердечные заболевания представляют серьезную опасность для здоровья и жизни человека. Несвоевременное диагностирование и лечение может привести к осложнениям, в частности, к перерождению ткани органа, или к фиброзу. Поэтому при малейших отклонениях в функционировании сердца следует незамедлительно обращаться за медицинской помощью и не заниматься самолечением.
Специфика и виды поражений
Для того чтобы понять, чем опасна патология, необходимо сначала разобраться, что это такое. Фиброз сердца является патологическим процессом, во время которого уплотняется и разрастается участок соединительной ткани, замещающий мышечную, что приводит к образованию рубцов в полостях органа. Причинами образования фиброза могут служить как возрастные изменения, так и многочисленные воспалительные процессы, происходящие в организме, и хронические виды заболеваний.
Потеря эластичности влияет на проводящую способность сердца и на нормальное выполнение функции перекачивания крови.
В медицинской практике выделяют три вида фиброза сердца:
Причины и патогенез фиброзов
Существует множество причин возникновения фиброза. Основополагающими факторами являются:
- ревматизм;
- радиационное облучение;
- повышенное содержание холестерина в крови;
- инфаркт миокарда;
- наследственность;
- физиологические изменения.
В каждом конкретном случае необходима консультация специалиста и своевременное начало терапии. Рассмотрим отдельные пути развития данной патологии.
Аортального клапана
Аортальный клапан имеет трехкомпонентную структуру: фиброзное кольцо, створки и синусы Вальсальвы. Основной его функцией является предотвращение попадания крови в желудочек из аорты. Вследствие многих причин стенки аорты уплотняются, разрастаясь соединительной тканью, что препятствует нормальному кровотоку.
Генетическая предрасположенность человека может стать основной причиной развития болезни. Часто встречаются случаи, когда от фиброза аортального клапана страдают несколько поколений одной семьи на протяжении многих лет.
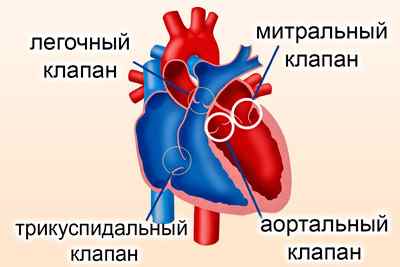
Однако также среди причин можно выделить:
- пережитые сердечно-сосудистые заболевания (инфаркт миокарда, миокардиодистрофия) и, как следствие, появление и развитие патологического процесса;
- тяжелые травмы;
- происходящие в организме воспалительные процессы;
- самолечение и неправильный подбор медикаментов;
- вредные для здоровья привычки;
- недостаток витаминов и необходимых организму питательных элементов.
Межжелудочковой перегородки
Фиброз МЖП – довольно распространенная патология, проявляющаяся еще в раннем периоде жизни. В некоторых случаях данный тип заболевания отмечают еще на стадии развития плода в утробе матери. Среди симптомов выделяется мерцательная аритмия, быстрая утомляемость и одышка.
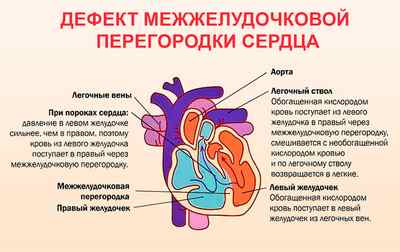
В качестве факторов риска, способных сформировать данную патологию во время беременности, следует рассмотреть следующие:
- поражение организма различными вирусами;
- интоксикация алкоголем и лекарственными средствами;
- неправильно подобранные гормональные препараты;
- риск внезапного прерывания беременности;
- сильный токсикоз с плохим самочувствием;
- различные виды облучения;
- проблемы в работе эндокринной системы.
Митрального клапана
Чаще всего заболевание может развиваться без каких-либо симптомов первые несколько лет. Отсутствуют жалобы на болевые ощущения, состояние пациента может быть вполне удовлетворительным. Чаще всего данная патология является результатом возрастных изменений организма человека. По причине изнашивания органов и тканей, повышается вероятность развития недуга.
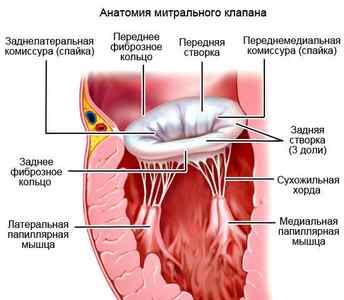
Анатомия митрального клапана
Также проблемы могут быть вызваны следующими причинами:
- нарушение в функционировании дыхательных органов, в частности, легких;
- гипертоническая болезнь;
- различные формы пороков сердца;
- наличие вирусных или же инфекционных заболеваний соединительных тканей сердца;
- чрезмерные физические нагрузки.
Подобного рода изменения не являются критическими, но могут существенно навредить здоровью и ухудшить самочувствие.
Симптоматика
Симптомы достаточно разнообразны и могут проявляться в разной мере и интенсивности в зависимости от стадии развития патологии, степени поражения и общего состояния организма. На начальной стадии болезни чаще всего наблюдаются такие нарушения состояния, как:
- резкие перепады АД, которые практически не получается контролировать даже при употреблении медикаментов;
- болевые ощущения и тяжесть в правой подреберной области;
- нарушения ритмики сердца;
- частые головокружения;
- повышенная беспричинная утомляемость, тошнота, звон в ушах.
В дальнейшем развитие болезни можно отметить, исходя из следующих симптомов:
-
постоянная утомляемость при неизменной физической активности;
- появляются перебои в работе сердца;
- стенокардические боли;
- нездоровый цвет лица и вялость;
- резкое уменьшение веса;
- обморочное состояние;
- приступы одышки, ощущение нехватки воздуха и удушья, заметные даже в спокойном состоянии;
- после длительного пребывания тела в горизонтальном положении периодически возникает сильная отечность нижних конечностей.
Вышеприведенные признаки могут появляться поодиночке и в комплексе, однако не следует откладывать поход к специалистам даже при наличии слабо выраженной симптоматики. Несвоевременное начало лечебных мероприятий чревато развитием дополнительных недугов сердечно-сосудистой системы, способных привести как к появлению тяжелых осложнений, так и к летальному исходу.
Диагностические мероприятия
Несмотря на то, что существует несколько типов патологии, симптомы остаются общими, следовательно, специалистами применяются универсальные диагностические методы, позволяющие оценить клиническую картину в целом и выявить аномальные изменения.
В случае неагрессивного проявления заболевания кардиолог может опираться на результаты анамнеза, общего анализа крови, мочи, результаты ЭКГ. При этом для установления точного диагноза необходимы такие инструментальные методы, как:
-
УЗИ сердца. Данное обследование дает полное представление о состоянии внутрисердечной структуры, определяет тип и степень поражения, отслеживает уровень сужения клапанного кольца и работу левожелудочковой сократительной функции, которая отвечает за объем поступающей в аорту крови, а также выявляет отклонение от нормы.
- Рентгенография. Этот тип диагностики определит патологии органов грудной клетки, такие как уровень перегрузки сердечной работы, гипертрофия миокарда, возникающая как результат застоя в органах дыхания, кальциевые отложения в сердечных клапанах, а также позволит проследить наличие негативных изменений в структуре сердца и нарушения работы систем.
- Катетеризация. Исследование проводится путем введения контрастного вещества в бедренную артерию, и позволяет получить данные о состоянии полостей сердца.
- КТ и МРТ. Эти мероприятия необходимы для осуществления дифференциальной диагностики. Также подобные типы обследования необходимы при проведении оперативного вмешательства.
Благодаря вышеуказанным диагностическим исследованиям, специалисты смогут установить наличие воспалительных процессов в организме и вирусных инфекций, если таковые имеются. Данная информация необходима для предупреждения осложнений и дает возможность подобрать наиболее эффективные методы терапии.
Данную патологию можно лечить двумя методами:
Медикаментозный метод (употребление лекарственных препаратов). Происходит при помощи диуретиков (мочегонных веществ) и гликозидов. Специалисты назначают Дигоксин, который употребляется 5 дней в неделю с перерывом на два дня, Индапамид – 1 раз в день. На более тяжелых стадиях заболевания необходим Верошпирон, Диувер и Фуросемид. Все препараты следует употреблять утром.
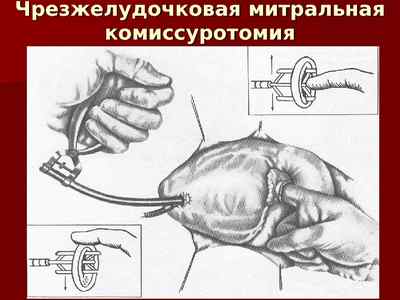
Хирургический метод. Необходимость в проведении операционных вмешательств возникает при значительном фиброзе, когда появляется опасность появления стеноза клапанного кольца. В данной ситуации пациенту проводят операцию по протезированию сердечного клапана или комиссуротомию, иными словами, устранение спаек.
При подобных хирургических вмешательствах существует несколько вариантов оперирования. Одним из них является проведение процедуры на открытом сердце. Также применяется внутрисосудистый доступ, вмешательство происходит через крупные периферические артерии.
В случае недостаточности створок сердечного клапана, кардиохирург накладывает швы, которые не позволяют створкам смыкаться. Еще одним действенным способом лечения является протезирование синтетическими, реже биологическими материалами.
Прогнозы и последствия
Прогнозирование в этом случае зависит от дальнейшего течения патологии:
- без воздействия дополнительных патологических процессов, осложняющих течение заболевания, наступает положительная динамика;
- при появлении описанных выше провоцирующих факторов и сопутствующих патологий возможно ухудшение состояния, развитие недостаточности сердца и внезапная смерть пациента.
Чтобы улучшить прогнозы, сам пациент должен по возможности избегать чрезмерных физических нагрузок, стрессов, депрессий и перенапряжения, следить за образом жизни и рационом питания, принимать назначенные специалистом витаминные комплексы.
Определенную опасность представляет самолечение. Только опытный врач-кардиолог сможет предотвратить прогрессирование заболевания и назначить наиболее подходящий метод лечения основной патологии. По возможности стоит внимательно отслеживать малейшие изменения в работе организма, чтобы избежать перехода болезни в хроническую стадию. Не стоит забывать о ежегодном посещении специалистов, что поможет своевременно обнаружить нарушение.
На данный момент не существует способа окончательного излечения фиброза сердца, однако, при своевременной диагностике и подборе адекватной терапии можно избежать осложнений и поддержать нормальное функционирование органа.







