МСЭ и инвалидность при болезнях органов дыхания — Медико-социальная экспертиза при некоторых заболеваниях — Каталог статей — Медико-социальная экспертиза
Медико-социальная экспертиза
Войти через uID
Каталог статей
Медико-социальная экспертиза и инвалидность при болезнях органов дыхания (общие вопросы)
В структуре причин обращений за медицинской помощью неспецифические заболевания легких составляют более 60%. Основное место занимают хронические обструктивные болезни легких (ХОБЛ). Бронхолегочные заболевания как причина смерти занимают 3-4-е место, смертность от болезней органов дыхания составила в 1995 г. 80,8 на 100 тыс. умерших.
В структуре первичной инвалидности вследствие ХОБЛ основное место принадлежит бронхиальной астме (65,8%-70,2%) и хроническому обструктивному бронхиту (26,2%-22,3%), значительно меньшую долю составляют бронхоэктатическая болезнь (3,5%-2,9%), деструктивные процессы в легких (0,9%-1,2%) и т.п. При первичном освидетельствовании в большинстве случаев устанавливается II группа инвалидности (86-90%) при высокой стабильности групп инвалидности (89-91%).
При оценке ограничений жизнедеятельности больных с патологией органов дыхания основными медицинскими критериями, определяющими экспертное заключение, являются нозологическая форма, характер и тяжесть течения заболевания, степень активности воспалительного процесса, выраженность дыхательной недостаточности (ДН), наличие хронического легочного сердца (ХЛС), стадия сердечной недостаточности (СН), эффективность и адекватность лечения.
ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ — состояние организма, при котором возможности легких обеспечить нормальный газовый состав крови при дыхании воздухом ограничены.
Этиология и патогенез.
ДН развивается чаще всего при бронхолегочных заболеваниях, но может быть при различных состояниях и синдромах, когда усиленная функция аппарата внешнего дыхания не способна поддерживать адекватный газообмен организма. Наиболее частые причины ДН:
1.Поражение бронхов и респираторных структур легких: а) поражение бронхиального дерева (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, гипотоническая дискинезия и др.); б) поражение респираторных структур (инфильтрация, деструкция легочной ткани, пневмосклероз); в) уменьшение функционирующей легочной ткани (недоразвитие легкого, сдавление и ателектаз легкого, отсутствие части легочной ткани после операции).
2.Поражение и деформация костно-мышечного каркаса грудной клетки и плевры: ограничение подвижности ребер и диафрагмы (кифоз, кифосколиоз), плевральные сращения.
3.Поражение дыхательной мускулатуры: центральный и периферический параличи дыхательной мускулатуры; дегенеративно-дистрофические изменения дыхательных мышц.
4.Нарушения кровообращения в малом круге: редукция сосудистого русла легких, спазм легочных артериол, застой крови в малом круге, синдром васкулита при некоторых идиопатических заболеваниях легких, эмболиях легочной артерии и т.п.
5.Нарушение регуляции дыхания: угнетение дыхательного центра, дыхательные неврозы, нарушение местных регуляторных отношений.
При хронической ДН расстройства легочного газообмена в первую очередь гипоксемия, нередко сочетающаяся с гиперкапнией, существуют продолжительное время. Организм обычно адаптируется к этому состоянию за счет таких механизмов компенсации, как увеличение содержания гемоглобина крови или развитие эритроцитоза. Дыхательный ацидоз, как правило, полностью или частично компенсируется в результате задержки почками избытка оснований. При этом рН крови находится в нормальных или близких к ним пределах.
В формировании ДН при болезнях органов дыхания принимают участие три возможных механизма ее возникновения: вентиляционные нарушения (бронхообструкция), изменения соотношения вентиляции и кровотока в системе малого круга кровообращения, нарушения диффузии газов. Преобладание того или иного механизма в возникновении ДН определяет ее патогенетическую форму: паренхиматозную (гипоксемическую), вентиляционную (гиперкапническую) или смешанную. При хронических неспецифических болезнях органов дыхания наиболее часто имеет место смешанная форма ДН.
Классификация ДН. Наибольшее распространение в клинической практике получило деление ДН на степени.
I степень: одышка возникает при физических нагрузках, превышающих повседневные; цианоз обычно не выявляется, утомляемость наступает быстро, но вспомогательная дыхательная мускулатура в дыхании не участвует. Качество жизни при этом существенно не снижается.
II степень: одышка возникает при выполнении привычных повседневных нагрузок, нерезкий цианоз, выраженная утомляемость, при нагрузке в акте дыхания участвует вспомогательная мускулатура. Выделяют IIA ст., когда ограничения в повседневной жизни сравнительно невелики, и IIБ ст. — когда выполнение большинства нагрузок оказывается затруднительным.
III степень: отмечается одышка в покое, цианоз и утомляемость резко выражены, в дыхании участвует вспомогательная мускулатура. Больные неспособны выполнять нагрузки даже малой мощности.
Клинико-функциональная оценка дыхательной недостаточности основана на клинических данных, результатах лабораторных и функциональных исследований (таблица).
Клинико-функциональная оценка дыхательной недостаточности
Инвалидность при легочной гипертензии
Дилатация камер сердца, аорты — предпосылки, симптомы, диагностика, лечение
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Расширение полостей различных органов в теле человека называют термином дилатация. Это расширение может быть как физиологическим, так и патологическим. Четырехкамерное сердце человека, состоящее из 2 предсердий и 2 желудочков, также является полостным органом. В результате последовательного сокращения миокарда кровь продвигается по малому и большому кругам кровообращения. Из-за самых различных патологических процессов может расширяться одна из камер сердца. Однако при некоторых заболеваниях происходит дилатация обоих предсердий и обоих желудочков.
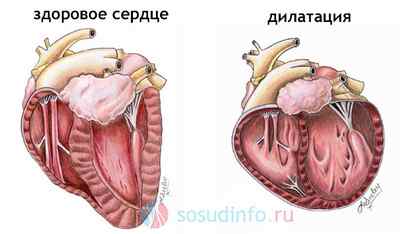
Виды патологии
Расширение левого предсердия (ЛП)
Особенность работы левого предсердия состоит в перекачке насыщенной кислородом крови в левый желудочек. Далее кровь направляется в аорту и разносится по всему телу. Между предсердием и желудочком имеется своеобразная створка – клапан. Дилатация левого предсердия может быть следствием патологического изменения (сужения) клапана. Кровь с трудом проталкивается через узкое отверстие. При этом кроме легочной крови, в левое предсердие поступает обратным ходом кровь из левого желудочка. Из-за перегрузки стенки его растягиваются.
Другой причиной дилатации предсердия может быть мерцательная аритмия (фибрилляция или трепетание предсердий).
Своей собственной симптоматики у дилатации левого предсердия нет, поскольку это состояние не является самостоятельным заболеванием. Больной может ощущать признаки аритмии, стеноза клапана или его недостаточности. Среди таких симптомов: одышка, сильная бледность кожи, цианоз.
Бывает, что человек никогда не имел проблем с сердцем или легкими, не испытывал недомоганий по этому поводу, а диагноз узнавал только после УЗИ-исследования. Подобные случаи требую дополнительного обследования пациента с целью поиска причины (алкоголизм, заболевания щитовидной железы, сахарный диабет). Больной находится на учете у кардиолога, который ведет наблюдение за изменением размеров полости сердца.
Мерцательная аритмия может быть как причиной дилатации левого предсердия, так и следствием. Наличие у пациента обоих диагнозов определяет тактику врачебного вмешательства: нет смысла проводить коррекцию сердечного ритма, если камера сердца расширена.
Одна из причин дилатации ЛП – кардиомиопатия. Это болезнь проявляется дистрофией мышечной стенки и ее растяжением. Пусковым механизмом к этому может стать алкоголизм, инфекции, нейромышечные и аутоиммунные патологии. Не всегда удается найти причины, однако даже незначительная дилатация может привести к неблагоприятным последствиям: тромбоэмболии, сердечной недостаточности, острому нарушению ритма.
Важно! Независимо от причин расширения левого предсердия, необходимо пройти полное диагностическое обследование у кардиолога и начать назначенное лечение.
Расширение левого желудочка (ЛЖ)
К основным причинам развития дилатации левого желудочка относятся:
- Перегрузка желудочка избытком крови. Из левого предсердия кровь выталкивается в левый желудочек и далее в аорту – самый крупный артериальный сосуд организма. Таким образом, эта камера является своеобразным насосом, перекачивающим кровь по большому кругу кровообращения. При стенозе аорты или сужении аортального клапана желудочек с трудом проталкивает кровь и расширяется от перегрузки.
- Патология мышечной стенки самого желудочка, в результате чего она истончается и растягивается.
- Миокардит (воспалительное заболевание сердечной мышцы), артериальная гипертензия, ИБС (ишемическая болезнь сердца). Все эти напасти истончают мышечную стенку левого желудочка, делают ее дряблой и приводят к растяжению.
Однако иногда заболевание начинается без всякой причины. При таком развитии его называют дилатационной кардиомиопатией. Этот диагноз ставится после исключения всех возможных причин дилатации.
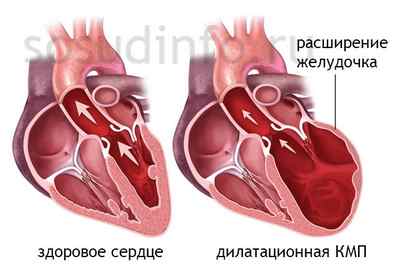
Как лечить?
Как и в случае лечения дилатации предсердий, расширение левого желудочка исцеляют устранением причин, его вызвавших: ИБС, порока, гипертонии. Иногда в сердечной мышце могут произойти необратимые склеротические или рубцовые изменения, лечение в этом случае направлено на замедление развития заболевания.
В основе лечения умеренной дилатации может лежать метаболическая терапия, воздействующая на процессы обмена в клетках и тканях, однако тяжелые случаи все же требуют более серьезного подхода.
Опасность расширения ЛЖ могут исходить от:
Не все формы дилатации ЛЖ поддаются окончательному исцелению, но своевременное выявление проблемы и правильное лечение останавливает развитие патологии и удлиняет жизнь пациента.
Расширение правого предсердия (ПП)
Если человек страдает бронхолегочными заболеваниями, бронхи его могут спазмироваться. Повышается давление в сосудах малого круга кровообращения, и компенсаторно расширяется правое предсердие. Среди иных причин: инфекционные поражения миокарда, легочная гипертензия, нарушения в легочных кровеносных сосудах, патологические изменения сердечной мышцы.
Пороки сердца (врожденные и приобретенные) могут стать причиной повышения количества крови в предсердии и, следовательно, дилатации.
Чтобы избавить больного от патологии, необходимо купировать причины, ее вызвавшие. Борьба с дилатацией сводится к борьбе с основным заболеванием, которое к ней привело. Если болезнь будет прогрессировать, сердечная мышца также пострадает. Разовьется дилатационная гипертрофия, а в итоге – сердечная недостаточность.
Одним из способов коррекции расширенного правого предсердия является оперативное вмешательство. Однако без лечения основного заболевания положительного эффекта от операции ждать не приходится. При тяжелой сердечной недостаточности, сопровождающей дилатацию, рекомендуется операция по трансплантации сердца.
Причины расширения правого желудочка (ПЖ)
- Одна из причин – клапанная недостаточность. Это может быть следствием ревматизма, бактериального эндокардита, легочной гипертензии. В результате правый желудочек перегружается.
- У некоторых пациентов с рождения отсутствует перикард. Этот признак также может сопровождаться растяжением мышечной стенки. Из-за дефекта межпредсердной перегородки расширяется легочная артерия. Повышенное давление в этом сосуде свидетельствует об увеличении давления в камере. В итоге – растяжение мышечных стенок ПЖ.
- Такая патология, как легочное сердце, также приводит к ПЖ-недостаточности и дилатации. Первопричиной болезни являются обструктивные бронхолегочные заболевания и нарастающая в результате их гипоксия.
- Расширение ПЖ находится в прямой зависимости от легочной гипертензии.
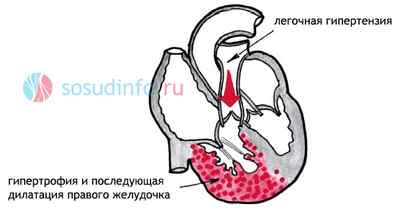
- Давление в легочной артерии может повышаться из-за врожденных пороков сердца, при этом развивается патология правого желудочка иной этиологии. Гипертрофия желудочка в таком случае может быть сильной, однако она не приводит к ПЖ-недостаточности.
- Одной из причин изолированной дилатации правого желудочка является аритмогенная дисплазия. Этиология этого заболевания точно не выявлена, оно является врожденным и не сопровождается легочной гипертензией, гипертрофией или недостаточностью ПЖ. При этом заболевании мышечный слой ПЖ очень тонкий. Чаще отмечается у пациентов мужского пола.
Диагностика сердечной дилатации
Дилатация аорты
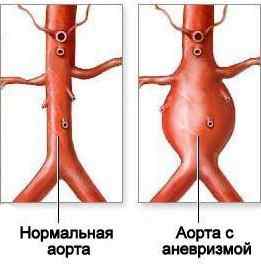
Аорта – крупнейший сосуд организма, в который поступает кровь, обогащенная кислородом, из ЛЖ. Опасным состоянием является расширение (дилатация) или аневризма аорты. Обычно аорта расширяется в «слабом месте».
Одной из причин такого состояния является артериальная гипертензия. Также к патологии может привести атеросклероз и воспаление аортальной стенки.
Опасность аневризмы состоит:
- Во внезапном разрыве аорты. При этом образуется сильное внутреннее кровотечение, угрожающее жизни.
- В образовании тромбов. Это состояние также является крайне опасным для жизни.
Чаще аневризма аорты обнаруживается при обследовании случайно. Но все-таки некоторые признаки иногда присутствуют:
Дилатация аорты не развивается моментально. Это долгий процесс, в результате которого стенка сосуда подвергается постепенному изменению. Своевременное выявление патологии может предотвратить грозные последствия заболевания.
Кроме аорты, расширению подвергаются и более мелкие сосуды. Это происходит из-за патологически увеличенного объема крови, воздействия гормонов или химических веществ. Дилатация сосудов приводит к нарушению кровообращения, что сказывается на работе всех систем организма.
Основы профилактики
К дилатации артерий и камер сердца приводят как врожденная, так и приобретенная патология. Однако есть несколько простых правил, следуя которым можно предупредить либо стабилизировать заболевание:
- Отказ от курения и чрезмерного употребления алкоголя;
- Умеренное питание;
- Недопущение физического переутомления и нервных перегрузок.
Симптомы и лечение легочной гипертензии
- наркотическая зависимость;
- сердечные заболевания;
- болезнь легких;
- ВИЧ;
- проблемы с печенью.
Можно увидеть, что симптомы, так же, как и причины могут часто встречаться при других заболеваниях организма. Когда причину гипертензии не удается выявить, тогда речь идет о первичной легочной гипертензии. Но все — таки есть отличительные особенности: одышка в состояние покоя, сухой кашель, слишком быстрая утомляемость, боль в области грудной клетки, сиплый голос.
При первых признаках, недомоганиях следует немедленно обратиться к врачу, иначе последствия не заставят себя ждать.
Лечение легочной гипертензии
Целью лечения непосредственно будет являться уменьшение симптомов, замедление темпа прогрессирования болезни. Само лечение необходимо начинать сразу же после установления диагноза. Для уменьшение давления в легочной артерии назначают следующий список препаратов:
При слишком запущенных формах назначают следующее лечение: трансплантацию легкого, предсердную септостомию.
Для успешного лечения легочной гипертензии немаловажными являются следующие рекомендации:
- снижение физических нагрузок;
- отказ от курения, алкоголя, наркотиков;
- свести к минимуму употребление соли;
- предотвращать простудные заболевания;
- прогуливаться не менее 2 часов в день;
- не находиться долго в сидячем положении;
После определения диагноза, как правило, больному определяют пансионный режим, для скорейшего выздоровления и правильного лечения. К сожалению, прогнозы выздоровления низкие. Но, благодаря правильному подходу к делу, можно продлить жизнь на несколько лет.
Разные степени легочной гипертензии
Для выявления заболевания — легочной гипертензии необходим ряд исследований. Некоторые из них: рентгеноскопия и рентгенография грудной клетки. На сегодняшний день существует определенная классификация, которая подразделяет легочную гипертензию на степени.

1 степень: данная степень характеризуется частой одышкой при физических нагрузках, цианозом губ, число дыханий в минуту составляет от 16 до 20, число сердечных сокращений варьирует в области от 70 до 80.
Еще одна разновидность — идиопатическая легочная гипертензия. К сожалению, на сегодняшний день существует мало фактов по данному заболеванию. Болезнь редко встречается, но очень сильна своими отрицательными последствиями. Такая заболеваниепроблема у детей встречается чаще, чем у взрослых.Статистика гласит о том, что частота заболевания составляет 1 — 2 человека на взрослое население.
У новорожденных данный недуг также возможен. У детей заболевание может обнаружиться еще в пре- и пубертатном периодах. Этиология заболевания точно не известна по сей день. Но есть предположение о том, что идиопатическая легочная гипертензия есть совокупность определенных симптомов в ходе других заболеваний.
Легочная артериальная гипертензия из всех видов самая страшная по последствиям заболевание. Представляет собой нарушение функций эндотелия легочных сосудов, что в свою очередь приводит к повышенному давлению легочных артерий. Идиопатическая форма является разновидностью данного заболевания.
Существует 3 стадии легочной гипертензии:
http://lechenie-gipertoniya.ru/gipertenziya/invalidnost-pri-legochnoj-gipertenzii/
Как оформить инвалидность при гипертонии?
Гипертонией страдает более трети населения земли. В зависимости от тяжести заболевания, от уровня нанесенного здоровью ущерба, больной может получить статус инвалида. Этим вопросом занимается медэкспертная комиссия, на которую возложены функции оценивания состояния пациента, претендующего на инвалидность.
Особенности артериальной гипертензии
Для решения проблемы оформления инвалидности в связи с гипертонией берется за основу степень данного заболевания.
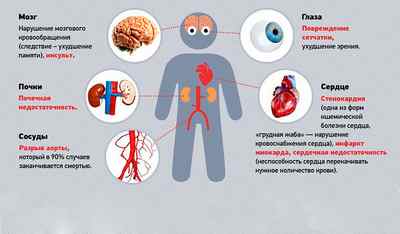
На первом этапе болезни, когда артериальное давление превышает показатель 140/90 мм рт. ст., больному необходимо обратиться к врачу и систематически находиться под его контролем. Если не принимать никаких мер и не проводить медикаментозное лечение, в организме начнут происходить нарушения, в первую очередь затрагивающие сердечно-сосудистую и другие жизненно важные системы:
- сужение кровеносных сосудов;
- нарушение зрительной функции;
- сбои сердечного ритма;
- расстройства функций почек;
- атеросклеротические проявления в головном мозге, сердце, аорте.
Какой показатель обуславливает возможность инвалидности?
На первой стадии болезни инвалидность не присваивается. Однако учитывая, что данное заболевание практически невозможно остановить, и оно продолжает прогрессировать, следует понимать, что рано или поздно гипертония переходит в следующую стадию. Поэтому даже на первом этапе желательны ограничения в условиях работы, чтобы не усугублять состояние и не доводить его до более тяжелого.
Однозначного ответа на вопрос, дается ли инвалидность при 1-й стадии гипертонии, не существует. Каждый случай рассматривается отдельно. Пациент подвергается глубокому обследованию. Если выявляются серьезные нарушения в работе внутренних органов, не исключено, что ему будет назначена группа инвалидности.
Если у человека 2-я стадия гипертонии, это является веской причиной для получения инвалидности. Малейшие нагрузки, как физические, так и моральные, противопоказаны такому больному, и могут вызвать необратимые последствия, угрожающие жизни. В таком положении у больного особенно ярко проявляются симптомы гипертонии.
Определение диагноза – вторая стадия артериальной гипертензии (АГ) – не всегда обозначает полную нетрудоспособность. В зависимости от степени поражения органов определяется, какую именно назначить группу инвалидности. Некоторых гипертоников признают частично работоспособными и разрешают им работать на дому или в комфортных условиях, без лишних нагрузок.
При 3-й стадии больной полностью может претендовать на получение инвалидности.
Окончательное решение принимают специалисты из бюро медико-социальной экспертизы.
Для присвоения соответствующей группы учитываются все нюансы, касающиеся протекания болезни, в частности, частоту обращения к врачу, степень распространения гипертонии.
Кроме этого, берутся во внимание такие факторы:
- частота гипертонических кризов;
- наличие осложнений, вызвавших другие патологии, характер их течения;
- особенности профессии и условия труда больного.
Чтобы правильно определить, какая именно группа положена гипертонику, эксперты руководствуются установленными критериями.

Как оформить инвалидность при гипертонии?
Начинается процесс оформления статуса инвалидности с подачи заявления руководителю медицинского учреждения, в котором гипертоник состоит на учете. После рассмотрения заявления врач дает пациенту направление на прохождение МСЭК. К направлению прилагается пакет документов, в которых детально зафиксировано состояние организма больного – подробное описание истории болезни, информация о проведенных курсах лечения и полученных результатах:
- степень поражения внутренних систем и органов;
- итоги проведения профилактических мероприятий, курса лечения и реабилитации, оценка эффективности принятых мер;
- подробные детали общего состояния больного.
Пациент проходит дополнительное обследование, чтобы засвидетельствовать произошедшие нарушения под влиянием артериальной гипертензии.
Претендент на инвалидность проходит следующие виды клинического обследования:
- общий анализ крови для изучения ее состава, в частности, определения количества эритроцитов и уровня гемоглобина;
- биохимическое исследование крови на уровень холестерина, наличие атеросклеротических проявлений, плотность липопротеинов;
- уровень сахара в крови, чтобы подтвердить или опровергнуть наличие сахарного диабета;
- анализ мочи (проба Зимницкого) с целью определить возможную патологию в работе почек;
- ЭКГ;
- консультацию окулиста;
- УЗИ сердца, почек и иных внутренних органов.
Необходимо получить заключение таких профильных врачей, как хирург, невропатолог, кардиолог.
От момента, когда пациенту установлена 2-я или 3-я группа инвалидности, через 12 месяцев ему нужно снова пройти освидетельствование. Если больной получил 1-ю группу, перекомиссия назначается через 2 года.
При определенных условиях группа может быть дана пожизненно:
- женщинам в возрасте от 55 лет;
- наличие необратимых дефектов анатомического строения;
- мужчинам от 60-ти лет.
Вероятность получить пожизненную инвалидность возможна в том случае, если человек, независимо от возраста и пола, уже несколько лет подряд имеет данный статус.
В этом видеоролике дана подробная информация об особенностях стадий АГ и о том, как получить инвалидность при рассматриваемом недуге.
Дают ли инвалидность при легочной гипертонии?
Легочная гипертензия (ЛГ), как и артериальная, оказывает на организм разрушающие действия. Пациент нуждается в лечении и различных ограничениях физических и моральных нагрузок. Чтобы оформить инвалидность, нужно пройти стандартные этапы. Сначала следует подготовить основной пакет документов, в который должны входить следующие данные:
- рентген грудной клетки;
- спирография;
- результаты анализов крови на кислотное состояние и газы;
- эхокардиограмма.
При ЛГ может быть назначена одна из существующих групп. Если болезнь прогрессирует, и больной находится в беспомощном состоянии (проблемы с передвижением, самообслуживанием), ему присваивается 1-я группа инвалидности.
2-я группа показана тем, кто страдает легочной гипертензией средней тяжести и способен частично себя обслуживать. С таким диагнозом можно работать, но при условии создания благоприятных условий, в частности, на дому.
Инвалидность 3-й группы получает тот, кто, имея заболевание, может выполнять легкую физическую работу на производстве, где ему будут гарантированы умеренные психо-эмоциональные нагрузки.
Причины для отказа в инвалидности
Не все пациенты с гипертонией 1-й стадии могут рассчитывать на получение инвалидности. Такая степень АГ характерна тем, что за исключением периодических скачков артериального давления в пределах 140/90 – 160/100 в остальное время давление остается нормальным. Такие отклонения не имеют существенного влияния на работу внутренних органов и практически не отражаются на общем состоянии человека. Таким образом, больному могут дать отказ в присвоении инвалидности.
Однако это не означает, что всем пациентам с 1-й стадией гипертонии отказывают в получении группы. Каждый случай рассматривается индивидуально, и не исключены варианты, когда даже на этом этапе болезни гипертоник нуждается в статусе инвалида.
Критерии, по которым назначаются группы инвалидности
Чтобы определиться, какую именно группу инвалидности нужно назначить, эксперты подробно изучают анамнестическую информацию, делают выводы о степени поражения организма.
Группа ІІІ устанавливается больным со 2-й степенью артериальной или легочной гипертензии. Считается, что состояние человека не настолько критическое, чтобы признать его полностью нетрудоспособным. Но ему необходим более легкий труд, чтобы не провоцировать развитие болезни.

Вторая степень болезни сопровождается такими симптомами:
- повышенная утомляемость;
- онемение конечностей, особенно кончиков пальцев;
- тошнота и рвота;
- головная боль.
В отдельных случаях третью группу присваивают пациентам с первой стадией, если гипертония повлияла на работу отдельных внутренних систем человека и вызвала нарушение их функций. Инвалидам третьей группы не рекомендуется работать в тех сферах, где присутствуют такие факторы, как сильный шум, ночные смены, сверхурочная работа.
Группа ІІ присваивается тем, у кого определяется злокачественный характер болезни. Данный статус получают пациенты со средним уровнем поражения почек и иных внутренних органов, но человек в принципе может продолжать работать.
Если характер производства сложный и предусматривает большие физические и эмоциональные нагрузки, гипертоник может рассчитывать на поддержку со стороны государства. Инвалидам второй группы строго противопоказаны: работа в горячих цехах, управление сложными механизмами с условиями повышенной концентрации внимания, работа на высоте.
Группу І получают люди с последней стадией АГ, у которых наблюдаются серьезные патологические изменения в работе жизненно важных органов и систем.
Основные симптомы 3-й стадии гипертонии:
- нарушение функций сердца и почек;
- ухудшение зрения и даже слепота;
- внутренние кровотечения;
- нарушение речи;
- изменение координации движений.
Такие пациенты признаются нетрудоспособными. Если состояние больного не позволяет ему самостоятельно явиться в медицинское учреждение для проведения экспертизы, члены МСЭК выезжают к человеку на дом.
Артериальная гипертензия носит хронический характер, сопровождающийся резкими скачками давления, что становится причиной серьезного поражения внутренних органов. В результате человек теряет способность вести обычный образ жизни, понижается работоспособность. И единственным выходом является получение инвалидности.
http://serdce.biz/zabolevaniya/ard/gipertoniya/invalidnost-pri-gipertonii.html
Инвалидность при гипертонии 2 и 3 степени: возможно ли получение статуса инвалид

Работа и заботы о семье отнимают у каждого немало времени. Порой на головную боль, недомогания, тошноту человек не обращает внимания.
Однако это не беспричинные показатели отклонения в состоянии здоровья, а начальные признаки повышения артериального давления.
Вряд ли до определенного момента дома обнаружится тонометр, поэтому контроль АД не ведется.
В результате приходится страдать, обнаружив однажды на приеме у врача высокие показания– 140/100 или значительно большие.
Дальше болезнь развивается стремительно. В результате многие становятся нетрудоспособными, затрудняются обслуживать себя.
Возникает вопрос, дают ли инвалидность при гипертонии 2 и 3 степени, возможно ли получение статуса инвалида при наличии указанного диагноза.
Попробуем разобраться, определить характер протекания серьезной патологии.
Особенности гипертонического заболевания
Решив в подробностях узнать, при гипертонии дают инвалидность и какую группу, надо разобраться с тонкостями заболевания.
На различных стадиях оно протекает неодинаково. Если вначале больные испытывают легкие недомогания, то при усугублении симптомов многие нуждаются в постоянном лечении в стационаре.
Исчезает возможность выполнять домашние обязанности, справляться с перечнем обязательств на рабочем месте из-за регулярных скачков АД.
Добавляются проблемы при поражениях почек, глаз, при опасных гипертонических кризах.
Виды заболевания
Чаще артериальная гипертензия выявляется у лиц, чей возраст перешагнул за 40-летний рубеж. Болезнь молодеет.
Медики констатируют, что диагноз нередко устанавливается тем, кому 25-30 лет.
Влияние гипертонии на организм человека
Протекает патология в разных формах. Классификации учитывают форму заболевания, наличие осложнений.
По степени прогрессирования АГ бывает:
Первичная форма
Врачи считают, что заболевание недостаточно изучено. Первичная гипертония появляется по причине наследственности, с возрастом.
АГ протекает в гиперадренергической, норморенинной и гипоренинной, гиперренинной форме.
Вторичная форма
Наблюдается при поражении некоторых внутренних органов, систем, влияющих на величину АД. Нередко вызвана нарушениями в работе почек.

Иногда причиной АГ становится длительный прием некоторых препаратов, заболевания эндокринной системы, крови.
К развитию артериальной гипертензии приводит наличие поражений сосудов, опухолей, пороков сердца.
Симптомы гипертонии у пожилых людей
АГ у многих пациентов преклонного возраста протекает бессимптомно. Выявить ее помогает лишь постоянное измерение уровня давления.
К симптомам гипертонии относятся:
- гудит в ушах;
- подташнивает;
- болит голова;
- цепенеют конечности;
- обнаруживается слабость;
- днем появляется сонливость;
- заметны головокружения;
- ухудшается стремительно зрения.
Врачи называют три стадии артериальной гипертензии у пациентов с характерными особенностями.
Определяются также вероятные уровни риска. Могут быть тяжелейшие осложнения.
У пациентов наблюдает эпизодическое повышение АД до уровня 140/90 – 160/100. Внутренние органы работают нормально, никаких проблем в работе систем нет.
При повышенном АД у пациента отмечается приступ слабости. Нередко внезапно возникает пронизывающая головная боль.

Измерение артериального давления у пожилых для контроля степени гипертонии
Может чувствоваться тошнота. При повышенном АД наблюдаются проблемы со зрением, ощущается головокружение.
Однако пациент способен работать, себя обслуживать, если принимает прописанные препараты. Инвалидность не назначается.
Симптомы становятся более выраженными, показатели АД расположены в рамках 160/100 – 180/110. Гипертензия становится хронической.
АД редко возвращается до нормальных показаний. В работе сердечно-сосудистой системы вскрываются изменения. Из-за повышенного давления быстро наступает усталость.
Постоянно чувствуется утомляемость, болит голова. По нескольку раз на день немеют конечности.
Без признаков отравления появляется тошнота. Гипертрофируется левый желудочек, страдает сетчатка. Стоит отметить, дают ли инвалидность при гипертонии 2 степени.
Ответ неоднозначен, но при тяжелой форме назначается 3-я группа. Старайтесь официально отмечать случающиеся гипертонические кризы.
Гипертоники отмечают, что давление устойчиво поднялось до 180/110. Постоянными становятся гипертонические кризы.
Происходят непоправимые изменения в строении внутренних органов. Сбои дают почки, сердце.
Резко падает острота зрения. Могут наблюдаться кровотечения. Речь больного в период криза становится невнятной.

Сильные болевые ощущения при гипертонии
Идти невозможно, тяжело, походка становится шаткой. У пациентов определяется сердечная или почечная недостаточность, стенокардия.
Диагностируется аневризма аорты, отмечается энцефалопатия.
Случаются инсульты, нередко бывают инфаркты. Далее рассмотрим, если гипертония 3 степени, дается ли инвалидность и какие документы требуются.
Степени риска
При любой стадии гипертонии существуют установленные степени риска здоровью пациентов, поэтому следует неукоснительно соблюдать рекомендации врачей. Их перечень отражается врачом в диагнозе.
Среди основных факторов учитывается:
Официально установлены 4 степени риска (СР):
Как получают инвалидность при гипертонии
Можно ли получить инвалидность при гипертонии пришедшему на прием пациенту, определит медико-социальная экспертиза.
Гипертоник отправляется на нее самостоятельно, но он должен предъявить направление участкового врача, у которого наблюдается, проходит лечение.
В направлении отмечается информация:
- перечень мероприятий по проведенному лечению;
- получение реабилитации и профилактических процедур с прослеживанием перемен в сторону улучшения или осложнений общего состояния;
- степень поражения внутренних органов;
- сведения об общем состоянии к моменту обращения в МСЭ.
Далее рассмотрим, как получить инвалидность по гипертонии, при тяжелой форме патологии.
Когда для установления инвалидности в медучреждение пациент явиться не может, к нему выезжает комиссия.
Иногда инвалидность выдается заочно. При невозможности специалистов посетить гипертоника дома, придется собрать достаточно увесистый пакет документов.

Диагностика степени гипертонии для получения инвалидности
Многие интересуются, положена ли группа инвалидности при гипертонии пожизненно.
Решение неоднозначно, потому что при получении 1-й группы доказывать ее придется раз в 2 года. Если пациенту назначена 2-я или 3-я группа, на комиссию вызывают ежегодно.
Существуют из данного решения исключения. Они касаются отдельных лиц.
Не всегда положительный ответ приходится услышать, насобирав пакет документов и зная, какая инвалидность при гипертонии дается. МСЭ может дать отказ пациенту даже при 2-3-ей степени.
В подобных случаях обязательно аргументируется решение. Вместо группы гипертоникам выдаются рекомендации на перемену условий труда, образа жизни.
Могут быть временно определены социальные льготы на приобретение лекарственных препаратов, другая помощь.
Список нужных документов
Для подтверждения состояния здоровья гражданам назначаются диагностические осмотры, по итогам которых выдаются соответственные документы.
Инвалидность при гипертонии пенсионерам выдается на общих основаниях.
Непременно придется выполнить:
- анализ утреней мочи и крови;
- эхокардиографию;
- биохимическое исследование крови;
- ЭКГ;
- осмотр у невролога, офтальмолога, нефролога, кардиолога.
Заключение
На МСЭ приносится выписка из карты, полученные результаты инструментальных диагностики и проведенных анализов.
Узнав в деталях, при какой гипертонии дают инвалидность, советуем обратиться за поддержкой.
http://noalone.ru/infocentr/lgotyi/invalidnost-pri-gipertonii/
Дают ли инвалидность при гипертонии, как получить?
Гипертоническая болезнь нередко приводит к серьезным осложнениям. Эта патология при ее хроническом течении и наличии высоких цифр артериального давления (АД) приводит к инвалидизации населения и потере трудоспособности как среди людей старшего возраста, так и среди молодых пациентов.
Нарушения, вызванные гипертонией, или состояния, ее вызвавшие, имеют опасный характер не только для трудовой деятельности человека, но и для его жизни в целом. Для того чтобы предупредить развитие опасных осложнений, пациентов с гипертонией освобождают от работы и присваивают статус инвалида в соответствии со степенью процесса.
Инвалидность при гипертонии. Что приводит к потере трудоспособности?
Повышение артериального давления обычно не происходит самостоятельно, оно связано с воздействием различных внешних или внутренних факторов. Периодический рост показателей, получаемых при тонометрии, сопровождается различными клиническими проявлениями.
Выраженность симптомов напрямую зависит от уровня АД, например, при 140/90 самочувствие не сильно нарушено, если же уровень давления продолжит расти, головная боль, головокружение, шум в ушах и нарушение сознания приведут к неспособности человека выполнять любую работу.
Именно преобладающие показатели уровня внутрисосудистого давления с частотой гипертонических приступов приводят к инвалидизации. Замедлить процесс или даже вылечить гипертоническую болезнь можно только при прохождении регулярных осмотров и проведении медикаментозной терапии. В противном случае прогноз как для трудоспособности, так и для жизни не является благоприятным.

Повышенное АД может быть опасно для здоровья и даже для жизни, так как грозит повреждением сосудов и внутренних органов
Дают ли инвалидность при гипертонии?
Этот вопрос часто интересует пациентов, у которых недавно был установлен диагноз гипертонической болезни. Для того чтобы человек получил статус инвалида, он должен пройти специальную комиссию, которая определит способен ли человек далее продолжать работу или он нуждается в постоянном уходе и должен получать специальное пособие.
При развитии гипертонии, требующей постоянного приема специальных лекарственных средств (в противном случае уровень АД поддерживается на высоком уровне на постоянной основе), обычно дается группа инвалидности.
Кроме того, учитывают данные анамнеза, подробно разбираются ситуации, в которых происходило резкое повышение артериального давления, выясняются условия работы такого больного. На основании заключения лечебной комиссии, оценивается степень риска и форма течения болезни, она может быть медленной, быстро прогрессирующей и даже злокачественной.
При каком артериальном давлении можно получить инвалидность?
Каждый пациент, страдающий гипертонической болезнью, должен обязательно состоять на учете в диспансере, регулярные обследования у своего лечащего врача должны стать нормой для таких больных. Ежегодно гипертоники без наличия тяжелых осложнений должны проходить курс профилактического лечения в санаториях и курортах.

Инвалидность при гипертонии и ее группа устанавливаются по заключению медико-санитарной экспертизы
Современная медицина выделяет три группы инвалидности. Каждая из них имеет свои критерии для установления, а также ограничения, связанные с режимом работы и лечения. Самой легкой и наиболее тяжелой, соответственно, считается третья и первая группа инвалидности. Третья группа не является приговором, при ее наличии возможно выполнение легкой работы по несколько часов в день.
В отличие от третьей, первая является самой тяжелой и говорит о том, что пациент неспособен выполнять работу, ему нужен постоянный уход. Самую легкую группу инвалидности при гипертонии обычно дают при второй стадии болезни с медленным течением заболевания и с минимальным количеством осложнений и сопутствующих заболеваний. Современная классификация выделяет четыре стадии, в зависимости от клинических проявлений и степени тяжести пациента. У больных, имеющих вторую степень ГБ и третью группу инвалидности, рабочий день ограничен семью часами.
Им также не позволяется быть задействованными на тяжелых производствах и должностях, требующих повышенного внимания. В отдельных случаях такому пациенту при частом возникновении гипертонических кризов, можно установить временную утрату трудоспособности, в связи с чем его освобождают от работы на две недели для прохождения интенсивного курса терапии последующих кризов.
О группах инвалидности
Инвалидность при гипертонии 1 степени
Повышенное внутрисосудистое давление первой степени является наиболее легкой формой патологии, она сопровождается развитием небольшой тахикардии, повышением уровня АД в пределах от 140 на 90 до 159 на 99 миллиметров ртутного столба. Наиболее частыми клиническими симптомами является головная боль, периодическое головокружение, развитие шума в ушах, ухудшение качества сна. Эта степень ГБ не является причиной потери работоспособности, в связи с чем человеку не присваивается инвалидность. Пациенту показано облегчение трудовых условий, уменьшение продолжительности рабочего дня.

Выделяют три стадии развития гипертонии. Для каждой характерны определенные особенности, степени риска и возможные последствия
Инвалидность при гипертонии 2 степени
Вторая степень такой патологии, как гипертония, сопровождается ростом АД от 160/100 до 179/109 миллиметров, причем показатели внутрисосудистого давления не приходят в норму без применения медикаментозных методов лечения. Значительно повышается риск развития кризов и возникновения поражения органов-мишеней. Характерными симптомами является постоянное наличие чувства тошноты, хроническая усталость, холодный пот, ухудшение зрения. Патогенез приводит к частичной потере трудоспособности, в связи с чем пациент получает третью степень инвалидности, и должен быть переведен на более легкую работу с уменьшенной продолжительностью рабочего дня.
http://poddavleniem.ru/gipertoniya/invalidnost-pri-gipertonii.html
Получение группы инвалидности при гипертонии
Повышенное артериальное давление несет опасность для здоровья человека. При стойкой гипертонии можно получить инвалидность. Инвалидность по гипертонии определяется разной степенью, которая зависит от уровня деструктивных процессов, которые происходят в организме больного. В статье пойдет речь об этапах оформления инвалидности при гипертонии для разных категорий пациентов.
Какие стадии есть у гипертонической болезни, ограничения и противопоказания?

Диагноз «гипертония» ставится человеку при постоянном повышенном давлении (не менее 140 на 90). Это заболевание является очень опасным, так как наносит серьезный вред органам и системам в организме. Из-за артериальной гипертонии (АГ) больной теряет свою трудоспособность, должен обязательно проходить периодическое амбулаторное лечение и т. д. Нередко гипертоник становится инвалидом. Различают первичную и вторичную гипертонию. В первом случае происходят скачки систолического и диастолического давления, которые не затрагивают работу других органов и систем. Для вторичной гипертонии характерно поражение почек, печени, легких, сердца и других органов. Симптоматика имеет ярко выраженный характер. Именно такая гипертония несет особую опасность для жизни человека. Медики выделяют 3 основные стадии гипертонии. Каждая из них имеет свои особенности и противопоказания. Рассмотрим их более детально.
1 стадия гипертонии
На этой стадии наблюдаются переменные скачки артериального давления, но не возникает никаких сопутствующих патологий в сердце. Однако уже на данном этапе заболевания больному показано снижение физической нагрузки и ограничения в трудовой деятельности. Это в первую очередь вызвано плохой работой кровеносных сосудов. Среди основных ограничений выделяют:
- избежание постоянных стрессов и нервных напряжений;
- работа в ночное время суток;
- условия работы, которые связаны с повышенным шумом или вибрацией.
Эта стадия считается самой легкой и поддающейся лечению. Но не всегда пациенты обращаются к врачу, они предпочитают заниматься самолечением или вовсе не обращают внимания на скачки артериального давления. Все это приводит к переходу гипертонии на следующую стадию.
2 стадия гипертонии
На этом этапе гипертония классифицируется как умеренно тяжелая форма заболевания. Для гипертонической болезни 2 степени характерны периодические скачки давления до показателей 160 на 100 или 180 на 100. Уже на 2 стадии у больного происходят серьезные нарушения в мышце сердца и поражаются органы-мишени. Таким образом, помимо АГ у человека возникают проблемы и с другими органами (сужение глазной сетчатки, образование бляшек в сосудах и т. д.). Помимо этого, на данном этапе у больного фиксируется высокий уровень креатинина в анализе крови и повышается уровень белка в урине. При гипертонии 2 степени риск развития серьезных осложнений очень высокий, поэтому существует ряд ограничений для больных этой категории:
Многим больным дают инвалидность при артериальной гипертонии 2 степени. Для этого необходимо официально обратиться с запросом в специальную уполномоченную экспертную службу.
3 стадия гипертонии
Получить инвалидность при гипертонии на этой стадии абсолютно реально, так как эта форма заболевания считается самой тяжелой. Давление у гипертоников на 3 стадии повышается выше значка 180 на 110. В организме происходят необратимые изменения, которые несут серьезную угрозу для жизни человека.
Среди сопутствующих заболеваний у инвалидов 3 группы АГ выделяют:
- острая сердечная недостаточность, инфаркт;
- инсульт, сосудистая деменция и другие патологии головного мозга;
- сильные кровоизлияния в глазную сетчатку;
- легочная гипертензия;
- сильное расслоение аорты, деформация периферических артерий.
Пациент с таким диагнозом считается полностью нетрудоспособным. В некоторых случаях комиссия может установить частичную нетрудоспособность, которая позволяет выполнять несложные виды работ. При этом гипертоническая болезнь 3 степени имеет высокий риск летального исхода при неправильном лечении.

У многих возникает вопрос, при какой степени гипертонии можно получить инвалидность? Ответ на него может дать врач после проведения комплексного обследования. Иногда группу инвалидности дают уже на 1 стадии артериальной гипертензии.
Какие виды обследований нужно пройти для получения группы по инвалидности?
Получение инвалидности при гипертонии включает в себя обязательное прохождение медико-санитарной экспертизы (МСЭ). Для этого создается специальная комиссия, которая согласно существующим критериям при АГ определяет стадию инвалидности для каждого отдельного пациента.
К методике определения стадии гипертонии обязательно прибавляются следующие факторы:
- стадия АГ;
- форма гипертонии (первичная или вторичная);
- условия труда;
- уровень изменения в органах-мишенях;
- частота и количество перенесенных гипертонических кризов;
- наличие сопутствующих патологий в организме.
По результатам заседания комиссии человеку назначают определенную группу инвалидности. При этом ему оглашаются ограничения и противопоказания, которые необходимо выполнять обязательно.
Возможные исследования
Помимо общих жалоб пациента и внешнего осмотра назначают такие виды исследований:
- анализ крови и мочи на общие показатели;
- анализ на содержание холестерина и креатинина в крови;
- определение белка в урине;
- электрокардиограмма;
- эхокардиография;
- осмотр у офтальмолога;
- ультразвуковое исследование органов брюшной полости, почек, щитовидной железы и т. д.;
- комплексное исследование кровеносных сосудов.
Очень важно исключить заболевания, которые нередко принимают за гипертонию (например, в случае гипотиреоза у человека также наблюдается повышение внутричерепного давления). После получения результатов все анализов врачи принимают решение о назначении группы инвалидности.
Инвалидность при гипертонии
Инвалидность характеризуется, как общее состояние, при котором человек ограничивается в определенной деятельности. В первую очередь необходимо определить, на какой стадии находится заболевание. Для этого используют специальную шкалу рисков:
Для разных групп инвалидности существуют определенные ограничения и противопоказания. Они индивидуальны для каждого пациента и будут рассмотрены индивидуально с врачом.
О группах инвалидности
Всего существует 3 общие группы инвалидности: 3 считается самой легкой и практически не дает ограничений для пациента, а вот на 1 присутствует много противопоказаний и ограничений. При назначении группы инвалидности учитывают и степень риска развития осложнений (первая, вторая, третья или четвертая).
Получив 3 группу инвалидности, человек может продолжать работать, при этом его рабочий день не должен быть 7-часовым. При временной потере трудоспособности могут дать больничный на 14 дней, во время которых он проходит амбулаторное или стационарное лечение.
Получить 2 группу инвалидности могут люди с тяжелым течением гипертонии. В большинстве случаев данная категория больных является полностью нетрудоспособной.
1 группу дают людям, которые страдают 3 стадией АГ. У них происходит сильное поражение органов-мишеней, диагностируют острую недостаточность в работе сердца. Как правило, у них возникают серьезные проблемы с выполнением самых легких бытовых задач. При гипертонии уже на 3 степени и на 4 группе риска дается 1 группа инвалидности.
Если пациенту установили первую группу легочной гипертензии 1 степени, сразу возникает вопрос: что это такое? Это патологическое заболевание, которое считается наследственным. У человека в таком случае увеличивается масса правого желудочка сердца, а в легочной артерии начинается атеросклеротический процесс. При прохождении эхокардиограммы давление в легочной артерии у больных с таким диагнозом не превышает 25-45 мм рт. ст. Это очень опасное состояние, если вовремя не начать лечение может привести к летальному исходу.

Важно отметить, что для 1 группы инвалидности требуется переведение пациента на более щадящий режим работы, при этом заработная плата и другие премиальные остаются прежними. При необходимости устанавливаются сроки временной нетрудоспособности.
Как оформить инвалидность?
Каждый, кто претендует на инвалидность, должен в обязательном порядке получить заключение медико-санитарной экспертизы. Для этого пациенту согласно его заявлению выдают специальную форму направления из учреждения, где он стоит на учете. Эта справка обязательно включает в себя все данные о больном, степень и стадию его заболевания, присутствие возможных сопутствующих нарушений в организме, сведения о проведенном лечении и его результатах.
Далее, назначают определенный день, в который он должен явиться на заседание МСЭ. При невозможности передвижения (в случаях серьезных поражений органов-мишеней), комиссия может провести осмотр в домашних условиях. В некоторых случаях заседания проводят в заочных условиях (в этом случае пациент должен представить соответствующий перечень документов).
После получения заключения об инвалидности больному необходимо будет через определенный период пройти ее подтверждение: для 1 группы – через 2 года, для 2 и 3 – каждый год. Есть категории пациентов, которые освобождаются от прохождения переосвидетельствования:
- женщины после 55 лет;
- мужчины после 60-летнего возраста;
- больные, у которых диагностированы необратимые изменения в организме на фоне гипертонии.
Заключение
При гипертонии дают инвалидность очень многим пациентам. Даже 1 стадия заболевания считается опасной, так как при неправильном лечении может перейти во вторую, а затем и в третью. Для получения определенной группы по инвалидности при высоком артериальном давлении необходимо пройти заседание специальной медицинской экспертизы. Это довольно неприятная процедура, но очень необходимая. Ведь каждая группа инвалидности имеет свои ограничения и противопоказания, которые необходимо обязательно выполнять. Это позволит снизить риск развития сопутствующих осложнений и продлит жизнь человека.
http://gipertenziya.com/info/invalidnost-pri-gipertonii.html