Ишемическая атака головного мозга — последствия, симптомы, лечение
Что такое ишемическая атака: симтомы, диагностика и лечение
Ишемические атаки — это острые и кратковременные нарушения кровообращения головного мозга, особенность которых состоит в том, что все они имеют обратную реакцию в течение суток после их проявления. По признакам ишемическая атака головного мозга очень схожа с ишемическим инсультом, но отличие состоит в том, что она протекает непродолжительное время. После завершения приступа все функции головного мозга восстанавливаются. В тканях головного мозга происходят незначительные повреждения, которые не сказываются на функциональных возможностях человека.
Причины и факторы
Основными факторами, которые вызывают ишемические атаки, являются микроэмболы. Они вызываются рядом причин:
Также ишемия может возникать в результате сахарного диабета, систематического курения и употребления алкоголя, при холестеринемии и гиподинамии.
Формы патологии
В зависимости от места, где произошло нарушение кровотока, различают различные формы ишемических атак:
- в вертебробазилярной области — в базилярной или задней мозговой артерии;
- в каротидной области — в передней или средней мозговой артерии.
В зависимости от стороны головы, где случилось нарушение кровотока, различают правостороннюю и левостороннюю ишемическую атаку.
Симптомы и признаки
Ишемическая атака, симптомы которой схожи с признаками других заболеваний, вызывает панику у пострадавшего. Он не может понять, что такое с ним произошло. Симптомы приступа различаются в зависимости от области, в которой произошло нарушение кровотока головного мозга. Эти области называются сосудистыми бассейнами. Выделяют два основных сосудистых бассейна — вертебробазилярный и каротидный (или область сонных артерий).
Нарушение кровотока в вертебробазилярной области головного мозга характеризуется следующими симптомами:
- головокружение;
- рвотный рефлекс и приступы тошноты;
- нарушение речевой функции;
- незначительные спазмы лицевых мышц, вызывающих окаменение лица;
- непродолжительное нарушение зрения (туманность и потемнение в глазах, невозможность сфокусировать взгляд);
- уменьшение чувствительности кожного покрова;
- нарушение двигательной функции;
- потеря ориентации во времени и пространстве;
- панические атаки;
- кратковременные провалы в памяти, которые выражаются невозможностью вспомнить свое имя, возраст, место проживания.
При нарушении кровообращения в каротидной области головного мозга у больного будут наблюдаться такие симптомы:
- ухудшение чувствительности кожного покрова;
- нарушение речевой функции (она становится бессвязной и непонятной);
- онемение и потеря подвижности верхних и нижних конечностей, иногда происходит онемение одной стороны тела;
- апатия;
- сонливость;
- панические атаки.
Иногда при обоих видах ишемической атаки наблюдается сильная головная боль. Больной впадает в панику, заявляя, что от боли его голова сейчас разорвется.
Ишемическая атака проходит через несколько минут, однако не стоит расслабляться, потому что она может повториться в скором времени и вызвать различные последствия: у 15 % больных после первого приступа ишемической атаки в первые три месяца, а у 25 % в течение года происходит ишемический инсульт. У 20 % пациентов, которые перенесли приступ ишемической атаки, он не повторяется в течение нескольких следующих лет или никогда.
Симптомы приступа пропадают в течение 10-15 минут, поэтому до приезда скорой помощи или самостоятельной транспортировки пострадавшего в больницу рекомендуется запомнить большинство симптомов. Это поможет врачу поставить правильный диагноз.
Способы диагностики
Диагностика начинается с опроса, который поможет составить картину заболевания. Доктор пытается выяснить такие моменты:
- когда впервые появились симптомы (проблемы со зрением, нарушение двигательной функции и чувствительности и т.д.);
- сколько времени прошло от первого приступа, и как долго он длился;
- не случалось ли таких приступов у родственников;
- приступ или жалобы на самочувствие появились в состоянии покоя или после значительных физических нагрузок;
- обнаруживались ли ранее у пациента сердечно-сосудистые заболевания, тромбозы, атеросклероз сосудов головного мозга;
- есть ли у пациента вредные привычки;
- какой образ жизни он ведет.
Далее доктор производит неврологический осмотр, во время которого пытается обнаружить признаки неврологических расстройств (проблемы со зрением, потеря чувствительности кожного покрова, небольшой паралич и т.д.).
Для выявления сгущения крови назначается ее общий анализ.
Для более детального исследования организма человека используются специальные диагностические аппараты:
МРТ
При выявлении подозрений на наличие сопутствующих заболеваний, которые могли стать причиной ишемической атаки, могут назначаться дополнительные обследования и консультации у специалистов узкого профиля.
Диагностировать ишемическую атаку очень трудно, потому что ее симптомы напоминают признаки других болезней. Например, болезнь Меньера и сахарный диабет могут вызывать ишемические атаки, а эпилепсия и мигрень имеют очень схожие симптомы. Поэтому главная задача диагностики — не только подтвердить диагноз, но и выявить причины заболевания. Для этого чатсто назначается полное обследование организма.
Не так страшна сама ишемическая атака , как те последствия, которые она может вызвать.
Способы лечения

Большинство специалистов считает, что ишемическая атака не требует лечения, потому что уже через сутки от нее практически не остается никаких признаков. Однако, если произошла ишемическая атака, лечение должно направляться на выявление и подавление причины ее возникновения. Отсутствие врачебного вмешательства рано или поздно приведет к ишемическому инсульту.
После приступа больной госпитализируется для наблюдения и проведения обследования. Лечение причин ишемической атаки производится при помощи лекарственных препаратов.
При повышенном уровне холестерина назначаются статины, которые растворяют кристаллы холестерина.
При повышенном тонусе симпатического отдела нервной системы назначаются настойки женьшеня, заманихи и кофеина, высокие дозы витамина С и препараты кальция.
При повышенном тонусе парасимпатического отдела нервной системы назначаются травяные таблетки на основе белладонны, антигистаминные препараты и высокая доза витамина В6. Для лечения симптома постоянной слабости назначаются препараты калия и небольшие дозы инсулина.
Для улучшения состояния вегетативной нервной системы назначаются лекарственные препараты Эрготамин и Гидраксин.
Для лечения повышенного артериального давления прописывается длительный прием бета-адреноблокаторов, АПФ и антагонистов кальция. Однако основными препаратами являются лекарства, улучшающие венозный кровоток и обмен веществ в тканях головного мозга.
При нарушении нормального жидкого состояния крови назначаются антиокогулянты и антиагреганты.
Для предупреждения ишемических атак применяются препараты для улучшения памяти (Пирацетам, Актовегин и Глицин).
Для лечения невротических и депрессивных состояний назначаются антиоксиданты и витаминные комплексы.
Ишемическая атака у беременных женщин и детей

Приступы ишемической атаки у беременных женщин являются довольно частым явлением. После таких атак женщины ложатся под наблюдение в стационар. Проводится полное обследование сердечно-сосудистой системы матери и ребенка. В большинстве случаев лечение до родов не проводится. Женщина состоит под пристальным наблюдением, ведь существует возможность развития ишемического инсульта.
В очень редких случаях ишемические атаки происходят у детей. Этот диагноз является опасным, потому что вызывает такие последствия, как паралич, нечленораздельную речь и умственные нарушения. Чем младше ребенок, тем больше усугубляются симптомы. Ребенок обязательно госпитализируется. Производится медикаментозное лечение и специальная физкультура, способствующие быстрому восстановлению функций организма ребенка.
Народные средства и ишемические атаки
После первого приступа ишемической атаки для укрепления мозгового кровообращения и предотвращения новых приступов рекомендуется применять травяные настои.
Рецепт травяного настоя №1. Для его приготовления необходимо взять по 2 части нонеи темно-бурой и цветков огуречной травы, по 1 части чабреца, сушеницы, пустырника, мяты и семян укропа. Все компоненты тщательно перемешиваются и заливаются двумя стаканами горячей воды. Смесь настаивается в тепле 2 часа. Настой трав процеживается и употребляется по 100 мл 3 раза в сутки за полчаса до еды.
Рецепт травяного настоя №2. Необходимо взять по 1 части сухой нонеи, лесного чистеца, лимонного котовника, шишек хмеля и 2 части березовых листьев. Все травы перемалываются в кофемолке. 1 ч.л. смеси заливается 1 стаканом горячей воды и настаивается 2 часа. Настой трав процеживается и употребляется по 2 ст. л. 3 раза в день перед приемом пищи.
Травяные настои принимаются курсами, длительность которых по 3 недели. Во время их приема ведется постоянное измерение артериального давления.
Профилактические мероприятия
Для того чтобы уменьшить возможность развития ишемической атаки, рекомендуется придерживаться следующих правил:
При беременности женщина должна до 12 недель стать на учет в обязательном порядке. Во время всего периода беременности женщина должна своевременно посещать акушера-гинеколога.
Важен в профилактике патологии и отказ от курения и спиртных напитков. После первого приступа ишемической атаки запрещается употребление алкоголя в любом виде на протяжении 6 месяцев.
http://sosudoved.ru/mozg/chto-takoe-ishemicheskaya-ataka-simtomy-diagnostika-i-lechenie.html
Транзиторная ишемическая атака (ТИА) головного мозга: признаки и лечение
Транзиторная ишемическая атака считается наиболее достоверным признаком угрозы возникновения ишемического инсульта, а также относится к основному фактору риска появления инфаркта миокарда, который диагностируется в течение первых 10 лет после острого сосудистого эпизода у трети больных. Поставить точный диагноз способен только специалист. Для лечения ТИА применяется консервативная терапия и хирургическое вмешательство.
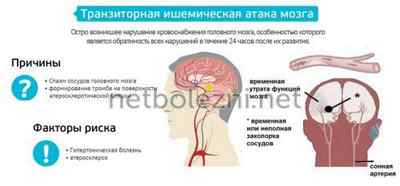
Синдром транзиторной ишемической атаки (ТИА) — форма острой ишемии головного мозга, при которой очаговая неврологическая симптоматика продолжается от нескольких минут до 24 часов. В диагностической основе заболевания наиболее важен временной фактор, но не каждые преходящие неврологические симптомы относятся к транзиторным атакам. Похожие с ТИА приступы могут быть обусловлены различными патологиями: нарушениями сердечного ритма, эпилепсией, внутримозговыми и подоболочечными кровоизлияниями, опухолью мозга, семейной пароксизмальной атаксией, рассеянным склерозом, болезнью Миньера и др.
ТИА – острое преходящее нарушение мозгового кровообращения ишемического характера, нередко являющееся предвестником ишемического инсульта. Широко распространена среди населения. Также перенесенные транзиторные атаки повышают риск развития инсульта, инфаркта миокарда и смерти от неврологических и сердечно-сосудистых заболеваний.
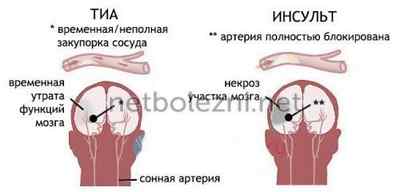
Транзиторная ишемическая атака — это короткий эпизод церебральной дисфункции на фоне развития очаговой ишемии головного, спинного мозга или сетчатки глаза без дальнейшего развития инсульта.
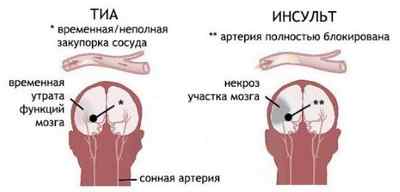
Транзиторная атака наиболее типична для пациентов с атеросклеротическим поражением магистральных сосудов головы в бассейне сонных (бифуркация общей сонной, внутренняя сонная артерия) и позвоночных артерий (в сочетании с ангиоспазмом и компрессией в результате остеохондроза).
Ишемические расстройства можно разделить в зависимости от этиологии и патогенеза: атеротромботические, кардиоэмболические, гемодинамические, лакунарные, диссекционные.
По степени тяжести выделяют:
- Легкие — длительностью не более 10 минут.
- Средние — продолжительностью более 10 минут, но не более суток при отсутствии клиники органических нарушений после возобновления нормального функционирования мозга.
- Тяжелые — до 24 часов с сохранением легкой симптоматики органического типа после восстановления функций.
Симптомы транзиторных атак чаще развиваются спонтанно и достигают максимальной выраженности в течение первых нескольких минут, сохраняются около 10–20 минут, реже — несколько часов. Симптоматика разнообразна и зависит от локализации ишемии мозга в том или ином артериальной системе, клинически совпадая с нейроваскулярными синдромами, соответствующими для ишемического инсульта. Из наиболее часто встречающихся клинических проявлений ТИА следует отметить легкие общие и специфические неврологические расстройства: головокружение и атаксия, кратковременная потеря сознания, геми- или монопарезы, гемианестезию, непродолжительное снижение зрения на один глаз, кратковременные расстройства речи, хотя возможны и выраженные нарушения (тотальная афазия, гемиплегия). Встречаются кратковременные расстройства высших психических функций в виде расстройства памяти, праксиса, гнозиса и поведения.
Наиболее часто встречаются ТИА в вертебро-базилярном бассейне и составляют около 70% всех транзиторных атак.
Синдромы и симптомы ТИА каротидного бассейна:
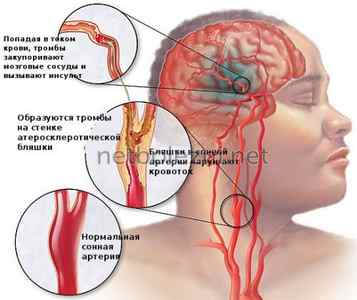
В большинстве случаев ТИА вызвана атеросклеротическим поражением магистральных сосудов головы на фоне развития в них эмбологенных атероматозных бляшек и стенозов, локализующихся преимущественно в каротидном и реже — в вертебро-базилярном сосудистых бассейнах. В связи с этим немедленное проведение ультразвукового исследования сосудов является обязательным для больных с транзиторными атаками. Дуплексное сканирование сосудов используется для диагностирования бляшек и стенозов в магистральных артериях, транскраниальная допплерография (ТКДГ) с микроэмболодетекцией дает возможность исследовать интракраниальные сосуды и выявить в них циркуляцию эмболов.
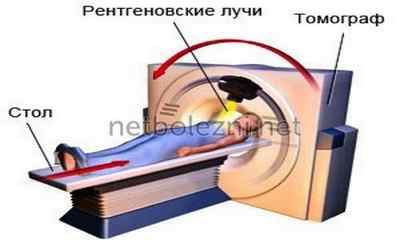
При подозрении на ТИА преимущественным методом нейровизуализации считается магнитно-резонансная томография (МРТ) головного мозга, менее информативной при данном диагнозе является компьютерная томография (КТ).
В список неотложных диагностических мероприятий помимо записи ЭКГ входят общие лабораторные способы исследования, в случаях неясного генеза возникновения ТИА возможно использование специальных лабораторных тестов (определение антикардиолипиновых антител, коагуляционных факторов крови, уровня волчаночного антикоагулянта, содержания гомоцистеина и др.), а также проведение генетических тестов при подозрении на наследственные синдромы.
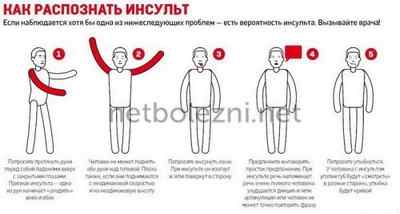
При развитии общемозговых и очаговых неврологических симптомов в первую очередь необходимо вызвать скорую помощь. До приезда бригады в домашних условиях необходимо уложить больного на кровать набок или на спину с приподнятым на 30 градусов головным концом и обеспечить покой. Неотложная доврачебная помощь заключается в назначении 5-10 таблеток глицина сублингвально, семакс по 4 капли в каждую половину носа, внутривенной инфузии 25%-ный раствор сульфата магнезии (10 мл), раствора мексидола или актовегина и возможного проведения тромболизиса.
При возникновении симптомов транзиторной ишемической атаки рекомендована экстренная госпитализация в стационар с целью установления причин болезни, раннего начала терапии и профилактики ишемического инсульта и других неврологических и сердечно-сосудистых заболеваний.
ТИА — это форма острой ишемии мозга, поэтому принципы лечения таких больных те же, что и при инсультах. Как в клинических, так и в экспериментальных исследованиях доказано, что наиболее опасными после развития ТИА являются первые 48-72 часа. Однако явления оксидантного стресса, нарушения метаболизма, клеточные, пространственные и молекулярно-генетические расстройства сохраняются на протяжении 2 недель. Поэтому для предупреждения возможных последствий терапия ТИА не должна ограничиваться первыми 2-3 днями.
При ТИА применяются стандартные принципы базового лечения инсульта: нейропротекция, осуществляющая защиту тканей от ишемического повреждения в зоне нарушенного кровоснабжения и в окружающих ее структурах, восстановление адекватного кровотока (перфузии мозга), в том числе с помощью ангиохирургических методик, поддержание гомеостаза, а также вторичная профилактика инсульта с воздействием на факторы риска, замедление прогрессирования дегенеративного повреждения мозга вследствие ишемии и терапия сопутствующих и фоновых состояний. Принципы вторичной профилактики инсульта после перенесенной ТИА включают антитромботическую (антиагрегантную либо антикоагулянтную), антигипертензивную и гиполипидемическую терапию. Свойствами нейропротекции обладают препараты, обеспечивающие коррекцию метаболического, мембраностабилизирующего и медиаторного баланса и оказывающие антиоксидантный эффект, уменьшающий явления оксидативного стресса – Актовегин, Цераксон, Мексидол.
Использование антитромботической и антигипертензивной терапии обеспечивает не только поддержание перфузии мозга, но и вторичную профилактику неврологических и сосудистых осложнений. Больным рекомендуется соблюдение постоянного контроля цифр артериального давления. Не стоит забывать о том, что у пациентов с двусторонним стенозом каротидных артерий выраженное понижение АД противопоказано. Предпочтение в гипотензивных препаратах отдается и антагонистам рецепторов ангиотензина II (APA II) и ингибиторам ангиотензин-превращающего фермента (иАПФ).
После перенесенной транзиторной атаки рекомендовано длительное проведение антитромботической терапии. С учетом доказательной медицины в качестве антиагрегантного лечения предпочтительно употребление следующих лекарственных препаратов, как: Клопидогрель, Ацетилсалициловая кислота. При кардиоэмболической форме ТИА целесообразно назначение оральных антикоагулянтов (Варфарин) под контролем МНО на уровне 2,0-3,0 или пероральными антикоагулянтами нового поколения: Дабигатран, Ривароксабан, Апиксабан. Статины рекомендуется назначать пациентам, перенесшим некардиоэмболическую ишемическую атаку. В случае кардиоэмболической назначение гиполипидемических препаратов показано лишь в случае сопутствующих заболеваний (хроническая ишемическая болезнь сердца).
Лекарственные препараты, наиболее часто применяемые в терапии ТИА:
http://vashflebolog.com/coronary-heart-disease/tranzitornaya-ishemicheskaya-ataka-up.html
Ишемическая атака головного мозга
Все знают о таком заболевании, как инсульт. Гораздо меньше людей осведомлено об ишемической атаке мозга, которая также опасна.

Этиология и патогенез
Острое нарушение кровообращения в головном мозге не всегда диагностируется, так как протекает очень быстро, и его симптомы исчезают уже через час после начала приступа. Ишемическая атака носит название транзиторной (ТИА), что означает «проходящий незаметно, преходящий». В этом и кроется её опасность.
ТИА обусловлена поражением сегмента мозга из-за снижения или полного прекращения поступления крови вследствие частичной закупорки сосудов.
Так как это состояние длится не более 1 часа, ткань мозга не повреждается так глубоко, как при инсульте.
Причины, приводящие к церебральной ишемии, включают:
- коронарную болезнь сердца;
- гипертонию;
- мерцательную аритмию;
- диабет;
- ожирение;
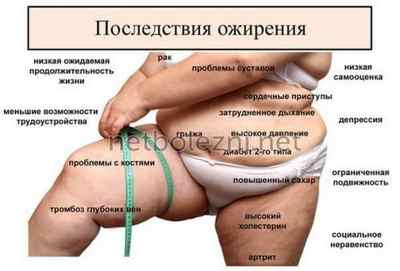

Все факторы провоцируют сужение просвета артерий и сосудов вплоть до полной блокировки просвета.
Симптоматическая картина
Различают две формы ТИА в зависимости от местоположения очага с нарушенным кровообращением. Если сбой произошёл в сонных артериях, то говорят о каротидной атаке. При прекращении подаче крови вследствие поражения сосудистого бассейна, сформированного позвоночными артериями, диагностируется вертебробазилярная (ВББ) ишемия.
При ишемической атаке головного мозга симптомы обусловлены указанными типами.
- нарушение речи (дисфазия)
- потеря зрения на один глаз
- глаза охватывают только половину поля зрения
- смазанная неразборчивая речь
- нарушение равновесия
- отсутствие двигательных функций в одной половине тела (гемипарез)
- онемение лица, шеи, рук с правой или с левой стороны
- судороги конечностей
- слепота на оба глаза
- удвоение изображения при рассматривании предметов
- неразборчивая речь
- шатание
- односторонние двигательные нарушения и потеря чувствительности
К распространённым симптомам заболевания относятся:
- возникновение мушек, молний, вспышек, пелены перед глазами;
- голосовые дефекты (хрипота, гнусавость, осиплость);
- отсутствие речи;

Болезнь начинается внезапно, и её признаки молниеносно нарастают до максимума в течение нескольких секунд или минут и сохраняются ещё 10 минут, после чего состояние пациента нормализуется.
Особенности заболевания
Сбои мозгового кровообращения могут повторяться несколько раз подряд на протяжении недель и месяцев или возникать один-два раза за всю жизнь. Если приступ протекает в лёгкой форме, то клиническая картина смазана, и пациент не обращается к врачу. При более выраженной симптоматике последствия ТИА серьёзны: от десяти до сорока процентов атак приводят к инсульту. Риск особенно высок на первой неделе после приступа церебральной ишемии.
Летальный исход вероятен в течение первого года после перенесённого ТИА у 10% пациентов и пяти лет у 40% .
По сути, ишемическая атака – предвестник инсульта.
У мужчин от 60 до 70 лет и у женщин 75-85 лет болезнь наиболее вероятна на фоне сердечно-сосудистых патологий и нарушений обмена веществ.
Диагностические мероприятия
Для постановки диагноза врач подробно расспрашивает пациента о симптомах. После сбора анамнеза проводится исследование крови на определение:
- СОЭ;
- креатинина, натрия и калия;
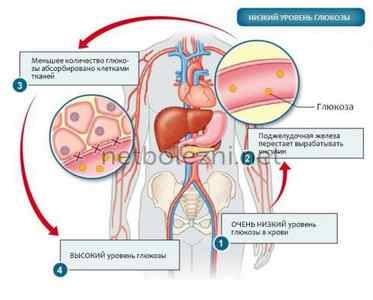
- глюкозы;
- коагуляционных факторов плазмы;
- холестерина.
Исследуются и другие физиологические жидкости.
Для исключения патологий сердца и лёгких проводится ЭКГ и рентгенография.
При сомнениях врача в диагнозе выборочно назначают:
Симптомы ТИА похожи на заболевания, сопровождаемые кратковременными неврологическими нарушениями, и задача врача – дифференцировать их. К таким патологиям относятся:
- мигрень;
- эпилептический припадок;

После тщательного изучения клинической картины пациенту рекомендуется дальнейшее обследование.
Определения причины ТИА
Люди, перенёсшие церебральную ишемическую атаку, подвергаются риску инсульта. Поэтому проводятся процедуры для определения причины приступа:
- ангиологический осмотр (прощупывание и прослушивание сосудов шеи, рук и ног; измерение давления на левой и правой руке);
- консультация кардиолога;
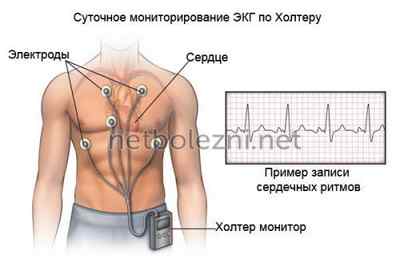
- суточное мониторирование сердечной деятельности;
КТ и МРТ не всегда выявляют ишемические очаги, однако в 25% случаев удаётся определить инфаркт мозга.
Лечение заболевания
Только 40% пациентов обращаются в клинику после приступа. С ними работает невролог.
По завершении проведения комплекса диагностических мероприятий назначают лечение, призванное прекратить ишемию и восстановить нормальное кровообращение.
Многие специалисты рекомендуют госпитализацию из-за высокого риска инсульта в первые сутки, однако на практике терапия осуществляется в домашних условиях.
Медикаментозное лечение
Для восстановления кровотока назначают тиклопидин, дипиридамол, аспирин. Если атака была вызвана закупоркой сосуда, то применяют непрямые антикоагулянты: варфарин натрия, этилбискумацетат, фениндион.
Для разжижения крови капельно вводят солевые растворы, десятипроцентный раствор глюкозы, декстран. Если причиной ТИА послужил резкий подъем артериального давления на фоне гипертонии, врач назначает препараты для его нормализации: атенолол, каптоприл, нифедипин, мочегонные. Для улучшения мозгового кровообращения принимают винпоцетин, циннаризин.

При атаке нейроны гибнут из-за нарушения метаболических процессов. Чтобы остановить смерть клеток, требуется применение метаболитов и церебропротекторов. Они включают:
Для снятия основных симптомов принимают диклофенак (при сильной головной боли); маннитол (при начинающемся отёке мозга).
Физиотерапевтические процедуры
Наряду с приёмом лекарственных препаратов, невролог рекомендует консультацию физиотерапевта, который может назначить:
- оксигенобаротерапию ( человек дышит кислородом в барокамере под повышенным давлением);
- электрофорез (подача препарата через кожу с помощью электродов);

В зависимости от сопутствующих заболеваний пациенту назначают одну процедуру или несколько.
Профилактические меры
Чтобы предотвратить повторный приступ или снизить вероятность его возникновения у людей, которые ещё не сталкивались с ишемией мозга, необходимо изменить образ жизни:
- бросить курить;
- отказаться от алкоголя;

При повышенном уровне холестерина в крови по назначению врача следует длительно принимать препараты, снижающие количество липидов (правастатин, аторвастатин).

При обнаружении патологии сосудов, питающих головной мозг, показано хирургическое вмешательство:
- эндартерэктомия – удаление бляшек на внутренней стенке сонной артерии;
- микрошунтирование;
- стентирование артерий.
Профилактика ТИА поможет предотвратить инсульт.
http://netbolezni.net/nevrologiya/174-ishemicheskaya-ataka-golovnogo-mozga.html
Чем опасна транзиторная ишемическая атака (ТИА) головного мозга

Один из видов приходящего нарушения кровотока в головном мозге – транзиторная ишемическая атака головного мозга (микроинсульт, ТИА). Это происходит, потому что не очень большая ветвь, поводящая питательные вещества к отдельному участку головного мозга, на какое-то время прекращает пропускать кровь. Отмечается неврологическая симптоматика не больше суток, а после этого она исчезает. В зависимости от пострадавшего участка головного мозга отмечаются различные проявления. Имеется множество причин развития такого состояния. Обязательно нужно пойти на прием к доктору, который назначит подходящее лечение. Дело в том, что после ишемической атаки в большинстве случаев развивается инсульт, приводящий к инвалидности либо смерти.
Чем ТИА отличается от инсульта
Транзиторная ишемическая атака имеет очень важное отличие от инсульта, заключающееся в том, что когда происходит атака, в мозге участок инфаркта не формируется. На тканях головного мозга появляются лишь очень мелкие повреждения, и они не способны повлиять на работу организма.
Сосуд, который питает не весь мозг, а определенный его участок, при возникновении ишемической атаки на непродолжительное время утрачивает свою проходимость. Это может произойти из-за спазма или из-за того, что его на какое-то время перекрывает эмбол либо тромб. В ответ на это организм пытается улучшить проходимость сосудов, расширив их, а также происходит увеличение притока крови к головному мозгу. Снижение кровотока в мозге наблюдается лишь после понижения давления в сосудах мозга. В итоге уменьшается объем кислородного обмена, а в результате анаэробного гликолиза происходит питание нейронов энергией. Остановка транзиторной ишемической атаки головного мозга происходит на данной стадии после восстановления кровообращения. К примеру, расширившийся сосуд смог пропустить тот объем крови, который стал необходимым минимумом. Симптоматика, которая развилась из-за «голодания» нейронов, исчезает.
Степень тяжести транзиторной ишемии
Имеются 3 степени тяжести ТИА, которые напрямую связаны с динамикой болезни:
Чаще всего понять, что организму угрожает опасность, можно по определенным признакам, которые связаны с развитием ТИА. А именно:
- часто повторяющиеся болевые ощущения в области головы;
- головокружение начинается неожиданно;
- нарушается зрение («мушки» перед глазами и потемнение);
- части тела внезапно становятся онемевшими.
Далее происходит усиление головной боли в определенной части головы, что является проявлением ТИА. Во время головокружения человека начинает тошнить и рвать, также наблюдается спутанность сознания либо дезориентация.
Из-за чего развивается транзиторная ишемическая атака
Зачастую люди с высоким давлением, церебральным атеросклерозом либо имеющие сразу оба заболевания, подвергаются переходящим ишемическим приступам. При этом данная проблема гораздо реже встречается у больных васкулитом, сахарным диабетом, а также имеющим сдавливание артерий остеофитами, что наблюдается при остеохондрозе позвоночника шейного отдела.
Причины транзиторной ишемической атаки, встречающиеся намного реже:
- имеющиеся в сосудах головного мозга тромбоэмболические нарушения, возникающие из-за порока сердечной мышцы (врожденного либо приобретенного), мерцательной аритмии, внутрисердечных опухолей, сердечных аритмий, бактериального эндокардита, протезирование клапанного аппарата сердечной мышцы и др.;
- резкое снижение артериального давления, приводящее к острой кислородной недостаточности тканей мозга, развивается из-за болезни Такаясу, при наличии кровотечения, при сильном шоке, при ортостатической гипертонии;
- поражение артерий головного мозга, носящее аутоиммунный характер, развивается из-за болезни Бюргера, темпорального артериита, системного васкулита либо синдрома Кавасаки;
- нарушение в позвоночнике шейного отдела, носящее патологический характер, например: спондилоартроз, межпозвонковая грыжа, остеохондроз, спондилез и спондилолистез;
- имеющиеся нарушения в кровеносной системе, сопровождающиеся высокой склонностью к образованию тромбов;
- мигрень, тем более, если вариант клинический с аурой (особенно часто такая причина развития ТИА наблюдается у женщин, использующих оральные контрацептивные средства);
- диссекция (расслоение) артерий мозга;
- дефекты сосудистой системы мозга, являющиеся врожденными;
- наличие раковой опухоли в любой части тела;
- заболевание Мойя-Мойя;
- тромбоз, наблюдающийся в глубоких венах ног.

При наличии определенных заболеваний повышается риск развития ТИА:
- гиперлипидемия и атеросклероз;
- гиподинамия;
- артериальная гипертония;
- сахарный диабет;
- ожирение;
- вредные привычки;
- все болезни, описанные выше, а также патологические состояния.
Транзиторная ишемическая атака в вертебробазилярном бассейне
Признаки транзиторной ишемической атаки в вбб:
- приступы головокружения наблюдаются регулярно;
- имеются нарушения в вегетативно-сосудистой системе;
- отмечается звон, а также шум в голове и ушах;
- болезненные ощущения в затылочной части головы, носящие распирающий характер;
- продолжительные приступы икоты;
- кожа очень бледная;
- высокое потоотделение;
- нарушение зрения, а именно: перед глазами могут возникнуть зигзаги, точки, присутствует двоение, выпадение полей зрения, а также может возникнуть перед глазами туман;
- симптомы бульбарного синдрома (нарушается глотание и произношение слов, может исчезнуть голос);
- нарушается координация движений, а также статика;
- приступы внезапного падения без обморока (дроп-атаки).
Транзиторная ишемическая атака в каротидном сосудистом бассейне
Чаще всего проявления связаны с очаговой неврологической симптоматикой и зачастую это чувствительные нарушения. Бывает, что у пациента признаки нарушения очень незначительны, что он даже не догадывается об имеющейся проблеме:
- отдельные участки тела становятся онемевшими, как правило, это какая-нибудь 1 конечность, однако встречается протекание по типу гемианестезии, когда немеет нижняя и верхняя конечность, находящиеся на одной и той же половине тела;
- развиваются нарушения двигательной функции в форме гемипареза либо монопареза (когда нарушения определяются в одной конечности либо в двух, находящихся на левой либо правой половине тела);
- развитие нарушения речи (корковая дизартрия, афазия) связано с поражением полушария, находящегося с левой стороны;
- отмечаются приступы судорог;
- может развиться слепота одного глаза.
Транзиторная ишемическая атака в системе сонной артерии
Симптомы ишемической атаки развиваются за 2–5 мин. Если имеется нарушения кровотока в сонной артерии, то появляются характерные неврологические проявления:
- ощущение слабости, движение руки и ноги на одной из сторон становится затруднительным;
- понижается либо утрачивается полностью чувствительность левой либо правой стороны тела;
- несильное нарушение речи либо полное ее отсутствие;
- резкая частичная либо полная утрата зрения.
Чаще всего развитие ТИА в системе сонной артерии обладает объективными признаками:
- ослабленный пульс;
- во время выслушивания сонной артерии отмечается шум;
- имеется патология сосудов сетчатки.
Для патологии сонной артерии характерны симптомы поражения головного мозга, носящие очаговый характер. Проявление ТИА связано с определенными неврологическими симптомами:
- лицо становится асимметричным;
- нарушается чувствительность;
- отмечаются патологические рефлексы;
- то повышение, то снижение давления;
- сосуды глазного дна сужаются.
А еще признаками развития такой ТИА являются перебои в работе сердечной мышцы, плаксивость, ощущение тяжести в области груди, удушье, судороги.
Как диагностируют ТИА
Если у человека имеются признаки ТИА, то его следует в кратчайшие сроки госпитализировать в неврологическое отделение. В лечебном учреждении в кратчайшие сроки ему должны сделать магнитно-резонансную либо спиральную компьютерную томографию, что поможет выявить характер изменений произошедших в головном мозге, которые стали причиной развития неврологической симптоматики. А также проводится дифференциальная диагностика ТИА с иными состояниями.

Также пациенту рекомендуется прибегнуть к проведению нижеперечисленных способов исследования (одного либо нескольких):
- УЗИ сосудов области шеи и головы;
- магнитно-резонансная ангиография;
- КТ-ангиография;
- реоэнцефалография.
Такие способы применяются для определения локализации, где нарушена нормальная проходимость кровеносного сосуда. А еще обязательно проводится электроэнцефалография (ЭЭГ), электрокардиография (ЭКГ) в 12 отведениях и эхокардиография (ЭхоКГ). Если есть показания, то проводят суточное (холтеровское) мониторирование ЭКГ.
Также понадобятся и лабораторные исследования:
- клинический анализ крови;
- коагулограмма (исследование свертываемости);
- по показаниям происходит назначение специальных биохимических исследований (протеин С и S, Д-димер, факторы V, VII, Виллебранда, антитромбин ІІІ, фибриноген, волчаночный антикоагулянт, антикардиолипиновые антитела и др.).
Еще пациент должен проконсультироваться с кардиологом, терапевтом и окулистом.
Дифференциальная диагностика ТИА
Дифференцировать транзиторные ишемические атаки нужно при следующих болезнях и состояниях:
- мигренозная аура;
- болезни внутреннего уха (доброкачественное повторное головокружение, острый лабиринтит);
- потеря сознания;
- рассеянный склероз;
- гигантоклеточный височный артериит Хортона;
- эпилепсия;
- нарушение метаболизма (гипер- и гипогликемия, гиперкальциемия и гипонатриемия);
- панические атаки;
- миастенические кризы.

Способы лечения
Вначале врач должен решить, надо ли лечить ТИА в конкретном случае. Большое число врачей уверены, что лечить ТИА не нужно, потому что все симптомы ТИА исчезают сами и это факт. Однако имеется 2 момента, которые ставят под сомнение данное утверждение.
Первый момент. Самостоятельной болезнью ТИА не считается, а развивается из-за наличия патологии. В связи с этим лечить нужно причину развития ТИА. А еще надо принять меры относительно первичной и вторичной профилактики появления острых нарушений кровообращения в мозге.
Второй момент. Лечить поступившего пациента с признаками ТИА нужно, как и при ишемическом инсульте, потому что данные состояние в первые часы затруднительно различить.
Лечение транзиторной ишемической атаки:
- больного в обязательном порядке госпитализируют в специализированное неврологическое отделение;
- проводится специфическое тромболитическое лечение ТИА
(вводятся лекарства способствующие растворению тромбов), используют в первые 6 ч. от того, как начнется болезнь при подозрении на инсульт;
- антикоагулянтная терапия — вводятся препараты, разжижающие кровь и препятствующие появлению тромбов (эноксапарин, фраксипарин, гепарин, дельтапарин и иные);
- лекарства, нормализующие повышенное АД (ингибиторы АПФ, диуретики, бета-блокаторы, сартаны, блокаторы кальциевых каналов);
- антиагреганты не дают склеиваться тромбоцитам и образовываться тромбам (аспирин, клопидогрель);
- лекарства, владеющие нейропротекторными способностями, — обеспечивают защиту нервным клеткам от повреждений, повышают их устойчивость к кислородному голоданию;
- антиаритмические средства при наличии нарушений ритма сердца;
- статины — лекарства, понижающие концентрацию холестерина в крови (розувастатин, аторвастатин, симвастатин и иные);
- симптоматическое лечение, а также препараты, имеющие общеукрепляющий эффект.
Хирургическое вмешательство
Хирургическое вмешательство может быть проведено при атеросклеротическом поражении экстракраниальных сосудов, например, сонной. Есть 3 типа хирургического вмешательства:
Последствия ТИА
Перенеся ТИА человеку нужно всерьез задуматься о состоянии своего здоровья. У некоторых людей, перенесших ТИА, спустя 3–5 лет происходит развитие ишемического инсульта.
А еще довольно часто отмечаются повторные ТИА. И каждая последующая транзиторная атака может стать последней, за которым последует инсульт. Также это говорит о том, что сосудистая система у больного не в порядке.
Большая часть людей, перенесших ТИА 1 либо много раз, спустя некоторое время обнаруживают, что у них ухудшилась память и интеллект, также ослабела и острота мыслительных способностей.

Если заболевание лечить, то от него во многих случаях можно полностью избавиться. Подобных осложнений больной может и не почувствовать на себе, но только в том случае, если он будет внимательней относиться к своему здоровью после перенесенного ТИА.
http://cefalea.ru/golovnaya-bol/ishemicheskaya-ataka-golovnogo-mozga.html
Опасности транзиторной ишемической атаки и меры профилактики
Некоторым пациентам, обратившимся в медицинские учреждения с подозрением на инсульт, ставят диагноз транзиторная ишемическая атака (ТИА). Термин звучит для многих непонятно и кажется менее опасным, чем многим известный инсульт, но это ошибка. Рассмотрим, какое влияние на мозг оказывают транзиторно-ишемические атаки и чем опасно это состояние.
Общие сведения о ТИА
Транзиторной атакой считается кратковременное нарушение кровоснабжения отдельных участков мозговой ткани, которое приводит к гипоксии и гибели клеток.
Рассмотрим основное отличие транзиторной ишемической атаки от инсульта:
- Механизм развития. При инсультных поражениях происходит полное прекращение поступления крови к мозговой ткани, а во время транзиторной ишемии сохраняется незначительный кровоток к участку мозга.
- Длительность. Симптоматика при ТИА через несколько часов (максимум – сутки) постепенно стихает, а если произошел инсульт, то признаки ухудшения остаются прежними или прогрессируют.
- Возможность самопроизвольного улучшения самочувствия. Ишемическая атака постепенно прекращается, а функцию погибших мозговых клеток начинают выполнять здоровые структуры и это одно из основных отличий от инсульта, при котором, без медицинской помощи, очаги некроза увеличиваются, а состояние пациента постепенно утяжеляется.
Может показаться, что транзиторная ишемическая атака головного мозга менее опасна, чем инсультное поражение мозговых тканей, но это ошибочное мнение. Несмотря на обратимость процесса, частое кислородное голодание клеток мозга наносит непоправимый вред.
Причины развития кратковременной ишемии
Из описания механизма ясно, что транзиторные атаки ишемического происхождения провоцирует частичное перекрытие сосуда и временное снижение церебрального кровотока.
Провоцирующими факторами для развития заболевания являются:
- атеросклеротические бляшки;
- гипертоническая болезнь;
- сердечные патологии (ИБС, мерцательная аритмия, ХСН, кардиомиопатии);
- системные болезни, поражающие внутреннюю сосудистую стенку (васкулиты, гранулематозный артрит, СКВ);
- сахарный диабет;
- шейный остеохондроз, сопровождающийся изменением костных отростков4
- хронические интоксикации (злоупотребление спиртным и никотином);
- ожирение;
- пожилой возраст (50 лет и старше).
У детей патологию нередко провоцируют врожденные особенности мозговых сосудов (недоразвитость или наличие патологических изгибов).
Наличие одной указанной выше причины транзиторной ишемической атаки недостаточно, для появления заболевания необходимо влияние 2 и более факторов. Чем больше провоцирующих причин имеется у человека, тем выше риск возникновения ишемической атаки.
Симптоматика зависит от локализации
При транзиторной ишемической атаке симптомы могут немного варьироваться в зависимости от места развития временно развившейся ишемии. В неврологии признаки болезни условно делят на 2 группы:
Сюда относятся общемозговые признаки:
- мигренеподобная головная боль;
- расстройство координации;
- головокружение;
- затруднение ориентации;
- тошнота и не приносящая облегчения рвота.
Несмотря на то, что подобные признаки бывают при других болезнях, перечисленная выше симптоматика заставляет предположить, что произошла ишемическая атака головного мозга и необходимо пройти медицинское обследование.
Неврологический статус оценивается в медицинском учреждении специалистами. По характеру возникших у больного отклонений врач еще до проведения аппаратного обследования сможет предположить примерное расположение патологического очага. По локализации ишемии выделяют:
- Вертебробазилярную. Эта форма патологического процесса отмечается у 70% больных. Транзиторная ишемическая атака в вертебробазилярном бассейне развивается спонтанно и ее нередко провоцирует резкий поворот головы в сторону. При нахождении очага в ВББ обще клинические признаки и к ним добавляется нарушение зрение (оно становится нечетким), невнятность речи, двигательные и чувствительные расстройства.
- Полушарную (синдром сонной артерии). У заболевшего появятся мигрениеподобные боли, головокружение, затруднение координации и обмороки. Провоцирующим фактором почти всегда будет изменения позвонков в шейном отделе.
- СМА (спинальная мышечная атрофия). При поражении каротидных бассейнов головного мозга у человека отмечается одностороннее снижение двигательной активности и чувствительности одной или обеих конечностей, возможно нарушение зрение на одном глазу. Отличительным признаком этой формы патологии является то, что при ишемии в правом каротидном бассейне страдает правый глаз, а парезы происходят слева. Если же очаг расположен в бассейне левой, СМА развивается справа.
В некоторых случаях, при легкой или умеренной ишемической атаке головного мозга симптомы не имеют характерной выраженности. Тогда, до выявления локализации патологии с помощью специальной аппаратуры, говорят о том, что произошла неуточненная ТИА.
Способы диагностики
Острая фаза патологии диагностируется на основании имеющегося у пациента симптомов (локальный статус) и клинико-лабораторного обследования. Это необходимо, чтобы исключить заболевания, имеющие схожую симптоматику:
- опухоли головного мозга;
- менингиальные поражения (инфекции или токсические поражения мозговых оболочек);
- мигрень.
Для дифференциальной диагностики применяют:
Эти виды аппаратного обследования помогают выявить очаги ишемии и некроза участков мозговой ткани.
Дополнительно, для уточнения этиологии заболевания, больному назначают:
- исследование периферической крови;
- биохимию;
- тестирование свертывания крови;
- липидные пробы (содержание холестеринов и триглицеридов);
- исследование мочи (дает дополнительную информацию об обменных процессах).
Помимо лабораторных тестов, человеку проводят:
- Доплерографию. Определяют скорость кровотока и характер наполнения сосудов. Дает возможность выявить участки мозга с пониженным кровоснабжением.
- ЭКГ. Позволяет обнаружить сердечные патологии.
- Ангиография. Введение контрастного вещества и серия рентгеновских снимков позволяет определить характер распределения кровотока в сосудах головного мозга.
- Осмотр глазного дна окулистом. Эта проверка необходима даже если нет признаков расстройства зрения. Если задет каротидный бассейн, то всегда страдает кровообращение глазного дна со стороны поражения.
При начавшихся нарушениях признаки транзиторной ишемической атаки несложно выявить, если сразу вызвать скорую или доставить человека в медицинское учреждение.
Отличительная особенность транзиторной атаки в том, что возникающие нарушения переходящие и сутки спустя после приступа больной почти не ощущает дискомфорта и может вести полноценный образ жизни, но кратковременная ишемия не проходит бесследно.
Если такие пациенты обращаются за врачебной помощью и сообщают, что вчера у них были признаки расстройства зрения, чувствительности или двигательной активности, то обследование проводится по такой же методике. Это связано с тем, что мозговая ткань чувствительна к гипоксии и даже при непродолжительном кислородном голодании возникает гибель клеточных структур. Очаги возникшего некроза удается выявить с помощью аппаратного исследования.
При транзиторной ишемической атаке диагностика помогает не только выявить пораженные некротические очаги, но и спрогнозировать возможное течение заболевания.
Первая помощь и лечение
В домашних условиях оказать полноценную помощь больному невозможно – нужны квалифицированные действия медицинских работников.
Первая помощь больному до приезда медиков будет состоять из 2 пунктов:
- Вызов скорой или доставка человека в медицинское учреждение.
- Обеспечение максимального покоя. Пострадавший от транзиторной атаки дезориентирован и испуган, поэтому нужно постараться успокоить больного и уложить, обязательно с приподнятыми головой и плечами.
Самостоятельно давать лекарства не рекомендуется. Разрешено только при повышенном давлении дать таблетку быстродействующего гипотензивного препарата (Физиотенз, Каптоприл).
Когда можно вставать после транзиторной ишемической атаке, если пострадавшего не удалось доставить к врачу во время приступа? Строгих ограничений здесь нет, но медики рекомендуют сутки после приступа ограничивать двигательную активность (пациент должен побольше лежать, а при перемене позы не делать резких движений).
При транзиторной ишемической атаке стандарт оказания медицинской помощи следующий:
- Восстановление полноценного кровотока в мозговых сосудах (Винпоцетин, Кавинтон).
- Уменьшение количества поврежденных мозговых клеток (Ноотропил, Церебрализин, пирацетам).
- Снижение интоксикации, вызванной недостатком кровообращения (инфузии Реополиглюкина).
Далее неотложная помощь оказывается с учетом дополнительно возникшей симптоматики:
- Признаки тромбоза или сгущения крови. Применяют Кардиомагнил, Аспирин или Тромбо АСС.
- Развитие сосудистого спазма. Используют Никотиновую кислоту, Папаверин или Никоверин.
При повышенном холестериновом уровне для предотвращения образования атеросклеротических бляшек назначают статины.
Пациенты в острой фазе подлежат госпитализации в стационар, где будет проведено необходимое при транзиторной ишемической атаке лечение.
Если человек обратился в медицинское учреждение спустя некоторое время после приступа, то проведение терапии допускается в амбулаторных условиях.
Большинство пациентов интересует длительность лечения, но на этот вопрос сможет ответить только лечащий доктор, но важно настроиться на продолжительный курс терапии и строго выполнять клинические рекомендации.
Несмотря на то, что специфическая реабилитация при этом состоянии не нужна, следует помнить, что во время приступа произошла гибель небольшого количества нейронов и мозг становится уязвим для развития серьезных осложнений.
Профилактические мероприятия
При транзиторной ишемической атаке профилактика такая же, как и для других состояний, связанных с сосудистыми нарушениями:
- Устранение факторов риска. Приведение в норму показателей крови (холестерин, свертываемость).
- Повышение физической активности. Умеренные физические нагрузки нормализуют кровообращение во всем теле, повышают иммунитет и снижают риск развития ТИА. Но при занятиях спортом необходимо соблюдать умеренность. Если у человека уже развивалась транзиторная ишемия или он находится в группе риска по развитию патологии, то следует отдать предпочтение плаванию, йоге, пешей ходьбе или лечебной гимнастике.
- Диета. При высокой свертываемости крови, гиперхолестеринемии или сахарном диабете диетологи подбирают специальную программу питания. Общие рекомендации по составлению меню включают: ограничение «вредных вкусностей» (копчености, жирное, соленья, консервы и полуфабрикаты), а также добавление в рацион овощей, фруктов и каш.
- Своевременное лечение обострений хронических патологий. Выше был приведен список заболеваний, провоцирующих ишемической атаки. Если их не запускать и своевременно пролечивать возникшие осложнения, но вероятность возникновения патологии сильно снижается.
Зная, что такое ТИА, не стоит пренебрегать профилактические советы. Не сложные для выполнения врачебные рекомендации помогут избежать серьезных последствий.
Прогноз ишемических атак
После одиночной транзиторной ишемической атаки последствия незаметны и клиника исчезает спустя сутки, но дальнейший прогноз не всегда благоприятен – повышается склонность к повторному развитию ТИА, а, при влиянии дополнительных неблагоприятных факторов, возможно появление следующих осложнений:
- Транзиторный ишемический инсульт. Нарушенный кровоток не восстанавливается спустя час и наступает необратимая гибель клеточных структур.
- Геморрагический инсульт. При слабости стенки, частично перекрытый сосуд не выдерживает повышенного давления крови ниже места нарушения кровотока и происходит его разрыв. Вытекшая кровь пропитывает мозговые структуры, затрудняя работу клеток.
- Нарушение зрения. Если очаг локализован в вертебробазилярной системе, то возможно нарушение полей зрения или сильное снижение остроты. Когда нарушение расположено в бассейне правой артерии, СМА будет левосторонним, но высока вероятность, что пострадает зрительная функция справа и наоборот (зрение на одном глазу сохранится).
Прогноз утяжеляют вредные привычки больного, наличие сопутствующих заболеваний и факторов риска, а также пожилой возраст.
К кому обращаться
При обнаружении первых признаков транзиторной ишемической атаки нужно вызвать скорую. Прибывшая медицинская бригада окажет необходимую помощь пациенту и доставит человека к нужному специалисту.
Если транспортировка осуществляется самостоятельно, то больного необходимо показать неврологу.
Изучив необходимую информацию про ТИА диагноз – что это такое и чем опасно, становится понятно, что это состояние игнорировать нельзя. Несмотря на то, что возникающие нарушения носят обратимый характер и не сказываются на образе жизни человека, они вызывают гибель части мозговых структур и, при неблагоприятных обстоятельствах, становятся причиной инвалидности.
Врач-терапевт. Первая категории. Опыт работы — 10 лет.
http://sosudyinfo.ru/bolezni/tranzitornaya-ishemicheskaya-ataka.html







