Изменения миокарда на ЭКГ – что это значит и опасно ли
Изменения миокарда на ЭКГ – что это значит для установления диагноза
На ЭКГ можно диагностировать большинство патологий сердца. Причины их появления обусловлены сопутствующими заболеваниями и особенностями образа жизни пациента.
Что же это значит, если на ЭКГ обнаружили изменения миокарда? В большинстве случаев пациенту требуется консервативное лечение и коррекция образа жизни.
Описание процедуры
Электрокардиограмма (ЭКГ) – одно из самых информативных, простых и доступных кардиологических исследований. Оно анализирует характеристики электрического заряда, который способствует сокращениям сердечной мышцы.
Динамическая запись характеристик заряда проводится на нескольких участках мышцы. Электрокардиограф считывает информацию с электродов, наложенных на щиколотки, запястья и кожу груди в районе проекции сердца, и преобразует их в графики.
Норма и отклонения – возможные причины
В норме электрическая активность участков миокарда, которую регистрирует ЭКГ, должна быть однородной. Это значит, что внутриклеточный биохимический обмен в клетках сердца происходит без патологий и позволяет сердечной мышце производить механическую энергию для сокращений.

Если равновесие во внутренней среде организма нарушено различными причинами – на ЭКГ регистрируются следующие характеристики:
- диффузные изменения миокарда;
- очаговые изменения миокарда.
Причины таких изменений миокарда на ЭКГ могут быть как безобидными состояниями, не угрожающими жизни и здоровью обследуемого, так и серьезными дистрофическими патологиями, требующими неотложной медицинской помощи.
Причины миокардита:
- ревматизм, как следствие скарлатины, ангины, хронического тонзиллита;
- осложнения сыпного тифа, скарлатины;
- последствия вирусных заболеваний: грипп, краснуха, корь;
- аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
Одной из причин изменения ткани мышцы может быть кардиодистрофия – нарушение обмена веществ в клетках сердца без поражения коронарных артерий. Недостаток питания клеток приводит к изменению их нормальной жизнедеятельности, нарушению сократительной способности.
Причины кардиодистрофии:
- Попадание в кровь токсических продуктов обмена вследствие тяжелых нарушений функции почек и печени;
- Эндокринные заболевания: гипертиреоз, сахарный диабет, опухоль надпочечников, и, как следствие, избыток гормонов или нарушение обмена веществ;
- Постоянные психоэмоциональные нагрузки, стресс, хроническое переутомление, голодание, несбалансированное питание с дефицитом питательных веществ;
- У детей сочетание повышенных нагрузок с малоподвижным образом жизни, вегето–сосудистая дистония;
- Нехватка гемоглобина (анемия) и ее последствия – кислородное голодание клеток миокарда;
- Тяжелые инфекционные заболевания в острой и хронической форме: грипп, туберкулез, малярия;
- Обезвоживание организма;
- Авитаминоз;
- Интоксикации алкоголем, профессиональные вредности.
Определение по кардиограмме
При диффузных поражениях сердца отклонения от нормальной картины отмечаются во всех отведениях. Они выглядят, как многочисленные участки с нарушенным проведением электрических импульсов.
Это выражается на кардиограмме, как снижение зубцов Т, которые отвечают за реполяризацию желудочков. При очаговом поражении такие отклонения регистрируются в одном или в двух отведениях. Эти отклонения выражены на графике, как отрицательные зубцы Т в отведениях.
Если очаговые изменения представлены, например, рубцами, остающимися в соединительной ткани после инфаркта, они выглядят на кардиограмме, как электрически инертные области.
Диагностика
Расшифровка данных электрокардиограммы занимает 5-15 минут. Ее данные могут выявить:
- Размер и глубину ишемического поражения;
- Локализацию инфаркта миокарда, как давно он случился у пациента;
- Нарушения электролитного обмена;
- Увеличение сердечных полостей;
- Утолщение стенок сердечной мышцы;
- Нарушения внутрисердечной проводимости;
- Нарушения сердечного ритма;
- Токсическое поражение миокарда.
Особенности диагностирования при различных патологиях миокарда:

- миокардит – на данных кардиограммы ясно видно снижение зубцов во всех отведениях, нарушение сердечного ритма, результат общего анализа крови показывает наличие воспалительного процесса в организме;
- миокардиодистрофия – показатели ЭКГ идентичны данным, полученным при миокардите, дифференцировать этот диагноз можно только с помощью данных лабораторных исследований (биохимия крови);
- ишемия миокарда – данные на ЭКГ показывают изменения амплитуды, полярности и формы зубца Т, в тех отведениях, которые связаны с зоной ишемии;
- острый инфаркт миокарда – горизонтальное смещение сегмента STвверх от изолинии, корытообразное смещение этого сегмента;
- некроз сердечной мышцы – необратимая гибель клеток миокарда отражается на графике ЭКГ как патологический зубец Q;
- трансмуральный некроз – это необратимое поражение стенки сердечной мышцы по всей толщине выражается в данных кардиограммы, как исчезновение зубца R и приобретение желудочковым комплексом вида QS.
При постановке диагноза дополнительно следует обратить внимание на симптомы сопутствующих заболеваний. Это могут быть боли в сердце при ишемии миокарда, отеки ног и рук при кардиосклеротических изменениях, признаки сердечной недостаточности как следствие инфаркта, перенесенного на ногах, дрожание рук, резкое похудание и экзофтальм при гипертиреозе, слабость и головокружение при анемии.
Сочетание таких симптомов с выявленными на ЭКГ диффузными изменениями требует проведения углубленного обследования.
Какие заболевания они сопровождают

Патологические изменения в миокарде, выявленные на ЭКГ, могут сопровождаться нарушением кровоснабжения сердечной мышцы, процессами репроляризации, воспалительными процессами и другими метаболическими изменениями.
У пациента с диффузными изменениями могут проявляться такие симптомы:
- одышка,
- загрудинные боли,
- повышенная утомляемость,
- цианоз (побледнение) кожи,
- учащенное сердцебиение (тахикардия).
Заболевания, сопровождаемые изменениями сердечной мышцы:
- Миокардиодистрофия – нарушение биохимических обменных процессов, происходящих в сердце;
- Аллергические, токсические, инфекционные миокардиты – воспаления миокарда различной этиологии;
- Миокардиосклероз – замещение клеток сердечной мышцы соединительной тканью, как последствие воспаления или обменных заболеваний;
- Нарушения водно–солевого обмена;
- Гипертрофия отделов сердечной мышцы.
Для их дифференциации необходимы дополнительные обследования.
Дополнительные диагностические исследования
Данные кардиограммы, несмотря на их информативность, не могут быть основанием для постановки точного диагноза. Для того чтобы в полной мере оценить степень изменений миокарда, врачом–кардиологом назначаются дополнительные диагностические мероприятия:

- Общий клинический анализ крови – оценивается уровень гемоглобина и такие показатели воспалительного процесса, как уровень в крови лейкоцитов и СОЭ (оседания эритроцитов);
- Анализ на биохимию крови – оцениваются показатели содержания белка, холестерина, глюкозы для анализа работы почек, печени;
- Общий клинический анализ мочи – оцениваются показатели работы почек;
- УЗИ при подозрении на патологию внутренних органов – по показаниям;
- Суточный мониторинг показателей ЭКГ;
- Проведение ЭКГ с нагрузкой;
- УЗИ сердца (эхокардиография) – оценивается состояние отделов сердца для выяснения причины патологии миокарда: расширение (дилятация), гипертрофия сердечной мышцы, признаки снижения сократительной способности миокарда, нарушение его двигательной активности.
Лечение при очаговых и диффузных нарушениях
При лечении патологий миокарда используются различные группы лекарственных препаратов:
- Кортикостероидные гормоны – как противоаллергическое средство;
- Сердечные гликозиды – для лечения диффузных изменений миокарда, проявлений сердечной недостаточности (АТФ, Кокарбоксилаза);
Если консервативное лечение не приводит к значительным улучшениям состояния пациента с заболеваниями миокарда, ему проводится операция по имплантации миокардиостимулятора.
Основные положения диетического питания:
- Употребление соли и излишней жидкости ограничивается до минимума;
- Не рекомендуется острая и жирная пища;
- В меню нужно включать овощи, фрукты, нежирную рыбу и мясо, молочные продукты.
Изменения миокарда, обнаруженные на ЭКГ, требуют дополнительного лабораторного и инструментального обследования. При необходимости врач–кардиолог назначит лечение в стационаре или в амбулаторных условиях. Своевременно принятые меры помогут избежать тяжелых осложнений.
http://oserdce.com/diagnostika/ekg/izmeneniya-miokarda.html
Первые признаки и лечение ишемии миокарда
На сегодняшний день от болезней сердца погибает 50% мужчин в возрасте от 50 лет и 40% женщин в возрасте от 45 лет. Статистические данные свидетельствуют о том, что за последние десятилетия число пациентов, у которых обнаруживается ишемия миокарда, значительно возросло. Это связано со многими неблагоприятными факторами. Вредные привычки, нездоровое питание, плохая экология не лучшим образом влияют на здоровье сердечной мышцы.
Чтобы предотвратить негативные последствия данной патологии, нужно вовремя распознать ее симптомы и обратиться к врачу. Только кардиолог сможет провести комплексное обследование, поставить точный диагноз и назначить адекватное лечение. Основная задача пациента – не игнорировать проявления каких-либо нарушений и соблюдать все предписания доктора.

Патология заболевания
Ишемия миокарда – это нарушение функционирования коронарных артерий, которые питают сердце кровью. Вследствие действия определенных неблагоприятных факторов в организме человека нарушается нормальный обмен веществ. Это становится причиной образования тромбов, холестериновых бляшек в сосудах. Позже данные новообразования попадают в коронарные артерии и закупоривают их. Этот процесс довольно длительный. Сначала тромб перекрывает лишь 25% артерии. Постепенно размеры новообразования увеличиваются, и оно полностью перекрывает доступ к миокарду. Таким образом, одна из артерий перестает функционировать. Она больше не может переносить кровь к сердечной мышце. Подобное нарушение ведет к кислородному голоданию, недостатку полезных веществ и минералов в крови.
Ткани миокарда при этом страдают больше всего. Они становятся намного тоньше и слабее. Само сердце наоборот заметно увеличивается в размерах, уплотняется. На него ложится слишком большая нагрузка, так как кровь надо перекачивать в несколько раз быстрее, чтобы восполнить недостаток кислорода и полезных веществ. Опасным является то, что болезнь может развиваться годами. Проявления не сразу видны невооруженным глазам. На ранних стадиях данную патологию можно обнаружить лишь на ЭКГ. Исследование показывает, что одна из коронарных артерий перестала работать, а сердце значительно увеличилось.
Как показывает медицинская практика, данная патология успешно поддается терапии на ранних этапах. Избавиться полностью от нее невозможно, однако, грамотное лечение может замедлить темп развития заболевания. С течением времени ишемическая болезнь сердца неизменно прогрессирует. В некоторых случаях необходимо оперативное вмешательство.
Именно поэтому врачи рекомендуют не игнорировать даже саамы незначительные признаки. Ранняя диагностика спасла жизнь многим пациентам с подобным диагнозом. После обнаружения данной патологии можно прожить не один десяток лет, если следовать всем рекомендациям доктора и систематически проходит назначенный курс терапии.
Основные формы ишемической болезни сердца
В современной медицине выделяют несколько разновидностей ишемии миокарда. Они отличаются по характеру течения, степени выраженности клинической картины, способам лечения. Чтобы выбрать правильный терапевтический курс и грамотно подобрать препараты, кардиолог должен определить форму данной патологии.
Наиболее распространенной сегодня является безболевая ишемия миокарда. Она протекает скрыто долгое время. Ее проявления никак не беспокоят больного. Это представляет большую угрозу жизни пациента. Бессимптомное течение выступает частой причиной инфаркта миокарда и внезапной смерти. Организм не успевает приспособиться к патологическим изменениям. Внезапное прекращение функционирования коронарной артерии создает большую нагрузку на сердце, и больной умирает. Определить такую форму крайне сложно, так как характерные симптомы болезни попросту отсутствуют. Чтобы не допустить развития безболевой ишемии миокарда, рекомендуется ежегодно проходить полный медицинский осмотр и делать профилактическую электрокардиограмму.
Хронической формой данного заболевания является стенокардия напряжения. Она развивается достаточно быстро, и может привести к инфаркту. Пациент начинает замечать признаки патологии уже на первой стадии. Однако по невнимательности их легко можно спутать с усталостью, перенапряжением, крепатурой. Особенно это актуально для людей, которые усиленно занимаются спортом.
Они принимают проявления ишемии за последствия эффективной тренировки. Именно поэтому комплексное обследование в качестве профилактики рекомендуется проходить как нетренированным людям, так и тем, кто по долгу профессии связан со спортивной деятельностью.
Еще одной формой является нестабильная стенокардия. Ее называют острой, либо прогрессирующей ишемией миокарда. Приступы каждый раз становятся все сильнее и болезненнее. Больному сложно переносить даже малейшие физические нагрузки. Отсутствие своевременного лечения при такой форме может привести к плачевным последствиям. В большинстве случаев пациенты с подобным диагнозом умирают от внезапного инфаркта сердечной мышцы.

Аритмическая форма чаще встречается у женщин в преклонном возрасте. Однако мужчины также страдают от нее. Как правило, такой вид патологии начинается остро. Позже признаки постепенно угасают, и болезнь переходит в хроническую стадию. Периодически заболевание обостряется. Ремиссия и рецидив систематически сменяют друг друга. Пациент должен находиться под постоянным контролем кардиолога. Его нельзя оставлять самого на долгое время.
Инфаркт миокарда выступает одной из наиболее опасных для жизни форм. Из-за него, как правило, погибает 50% мужчин в возрасте после 50 лет. Холестериновая бляшка отрывается от стенки коронарной артерии, полностью закупоривая просвет. Подача крови резко прекращается. Уровень кислорода в тканях понижается. Следствием этих процессов становится некроз одной из частей сердца. Если организм не подготовлен к этому, пациент погибает практически сразу. Спасти жизнь удается только в том случае, когда больного вовремя доставят в больницу.
Самой опасной, однако, наименее распространенной считается внезапная смерть. Сердце перестает сокращаться из-за того, что к нему поступает слишком мало крови. В группе риска находятся пациенты с безболевой формой патологии. Именно она чаще всего при отсутствии лечения заканчивается внезапной сердечной смертью.
Характерные симптомы
По характеру и интенсивности проявления признаков можно многое сказать о форме и стадии ишемии. Однако диагноз ставится только на основе данных электрокардиограммы. Прогноз зависит от того, насколько быстро больной обратился за помощью к кардиологу и насколько правильный курс терапии был назначен. Чтобы вовремя обратиться к врачу, необходимо не игнорировать очевидные симптомы болезни. К ним относят следующие признаки:
- одышка при физических нагрузках;
- боли в груди с левой стороны;
- дискомфорт при занятиях спортом;
- учащенное сердцебиение;
- давящие ощущения за грудиной;
- боли, которые отдают левую руку или шейный отдел позвоночника;
- особенно громкое биение сердца.
Если вышеперечисленные проявления возникают регулярно с определенной периодичностью, это является повод обратиться к доктору и пройти полное медицинское обследование. Данные симптомы не всегда свидетельствуют именно об ишемической болезни. Иногда они являются признаки других патологий сердца. Дать точный ответ на вопрос о том, чем же именно спровоцирована подобная клиническая картина, может только комплексная диагностика и консультация грамотного кардиолога.
Прежде чем назначать определенный курс терапии врач должен определиться с причинами и формой сердечной патологии. Болезнь может быть вызвана целым рядом негативных факторов. Ведение нездорового образа жизни, частое употребление алкоголя, курение, недостаточная физическая активность, лишний вес, переедание, злоупотребление жирными и жареными блюдами являются основными причинами развития ишемии миокарда.
Кардиолог первым делом назначает проведение электрокардиограммы. Она дает возможность выявить болезнь на самой ранней стадии. На ЭКГ четко просматривается уплотнение и утолщение структур, увеличение сердца и истончение миокарда. Далее врач может отправить больного на доплерографию сонной артерии. Данная процедура помогает определить наличие закупорки коронарной артерии. Нелишним будет сделать коронаграфию. Это даст возможность определить размер холестериновых бляшек и тромбов.
В большинстве случаев лечение осуществляется медикаментозным путем. Кардиолог назначает препараты, которые контролируют работу миокарду, уменьшают нагрузки на сердце. Кроме того, пациенту прописывается лечебная диета. Она исключает все вредные продукты, которые могут стать причиной образования новых тромбов. Ишемия миокарда не является смертельным приговором. С ней можно прожить достаточно долго, если соблюдать все рекомендации врача, правильно питаться и систематически проходит обследование.
http://sosude.ru/ishemiya/miokarda.html
Что такое ишемия миокарда? Симптомы заболевания и лечение
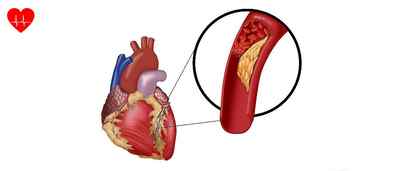
Заболевания сердечно-сосудистой системы – первая причина смертности населения планеты в настоящее время.
Более 50% людей погибают из-за проблем с сосудами и сердечной недостаточности.
Вопросом, что такое ишемия сердца, ежедневно задаётся не один человек. Словосочетание «ишемия миокарда» подразумевает под собой недостаточное снабжение сердечной мышцы кислородом.
Ишемия на ЭКГ проявляется характерным набором симптомов и патологических изменений, которые невозможно перепутать с другим заболеванием.
Этиология и патогенез ишемии миокарда
Основная причина возникновения заболевания – снижение питания миокарда артериальной кровью, богатой кислородом.
Патологические процессы, вызывающие ишемию миокарда:
Вследствие нарушения питания сердечной мышцы развивается спазм сосудов, нарушение окисления свободных жирных кислот, накопление недоокисленных продуктов распада белков, активируется перекисное окисление липидов.
Эти изменения приводят к нарушению питания митохондрий – основных источников продукции энергии в клетках.
Из-за дисфункции митохондрий не функционируют ионные каналы в сердечной ткани, и развивается дисбаланс ионов, что ведёт к нарушению сократительной функции сердца.
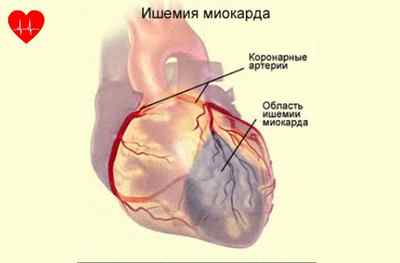
Виды ишемии миокарда
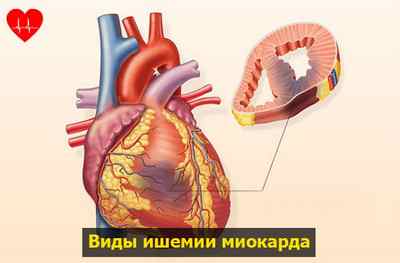
В зависимости от расположения участка сердца, который не получает кровь, ишемия всего миокарда делится на субэпикардиальную и субэндокардиальную формы.
Субэпикардиальная ишемия миокарда локализуется непосредственно под наружным слоем сердечной мышцы – под эпикардом. Зона повреждения имеет достаточную величину и протяжённость от эпикарда до эндокарда, задевая все слои передней и задней стенки.
При субэндокардиальной ишемии повреждается внутренняя часть сердечной мышцы – эндокард. Эндокард содержит большое количество мелких капилляров и кровеносных сосудов, обеспечивающих питание сердца, поэтому его повреждение переносится особенно тяжело.
Клиническая картина заболевания
Типичная ишемия всего миокарда складывается из следующих проявлений: давящая, жгучая боль за грудиной с иррадиацией в челюсть, лопатку или плечо; ощущение нехватки воздуха и одышка, слабость, холодный пот и бледность кожных покровов.
Боль сопровождается страхом смерти и проходит в течение 15-20 минут после приема нитроглицерина.
При брюшной форме заболевание начинается с тошноты и рвоты, возможно появление диареи и болей в животе.
Через несколько минут к этим неприятным ощущениям добавляется боль в груди, учащённое дыхание и сердцебиение. Симптомы проходят через несколько минут после приёма нитросодержащих лекарственных препаратов.
Если заболевание манифестирует в форме астматического приступа, существует высокая вероятность перепутать ишемию миокарда с приступом удушья. При астматической форме изначально развивается резкая нехватка воздуха, сопровождающаяся болью в грудной клетке, нарушением потоотделения и бледностью кожи.
Через некоторое время неприятные ощущения в груди проходят, и остаётся лишь нарушение дыхания. Самая тяжёлая форма для диагностики – без болевая ишемия миокарда. Она протекает практически бессимптомно для пациента, оставляя некротические изменения в поражённых сосудах.
Для без болевой формы наиболее характерно появление инфаркта миокарда в финале заболевания.
Цереброваскулярная форма протекает по типу острого нарушения мозгового кровообращения и характеризуется потерей сознания, нарушениями спинномозговых рефлексов, утратой способности к чтению и письму на короткий промежуток времени.
После окончания приступа пациента могут беспокоить следующие симптомы: головокружения, головная боль, тошнота и слабость.
Периферическая форма ишемии начинается с болей в руках или ногах, постепенно переходящих на область сердца.
Конечности становятся холодными и бледными, мокрыми на ощупь. Учащается пульс, частота дыхательных движений постепенно увеличивается. Симптомы поражения сердечно-сосудистой системы добавляются через несколько часов.
Диагностические мероприятия

Для диагностики данного заболевания используется множество достоверных лабораторных и инструментальных методик. В большинстве больниц используется первичный врачебный осмотр и опрос пациента, которые позволяют заподозрить ишемические изменения в сердце, выявить специфические симптомы и симптоматические комплексы.
При прослушивании грудной клетки больного можно выявить нарушения ритма и проводимости, свидетельствующие о протекающем в организме патологическом процессе.
Для подтверждения диагноза используют следующие лабораторные методы:
Из инструментальных методов наибольшее распространение получило электрокардиографическое исследование сердца. ЭКГ снимается в момент приступа, с участием нагрузочных проб (фармакологические пробы, холодовая и тепловая пробы, стресс-тест, чрез пищеводная стимуляция желудочков, велоэргометрия), а также большой информативностью обладает суточное ЭКГ-мониторирование, иначе называемое Холтеровским.
Ишемия миокарда на ЭКГ проявляется подъемом сегмента ST выше изолинии.
Рентгенографическое исследование грудной клетки в обеих проекциях позволяет выявить увеличение размера желудочков, что свидетельствует о функциональной перегрузке тех или иных отделов сердца. Также можно увидеть изменения со стороны аорты: этот сосуд наиболее подвержен изменениям.
На фонокардиографии можно увидеть изменение тонов сердца, появление патологических шумов, обозначающих нарушение ритма и проводимости, а также свидетельствующих о пороках сердца.
Эхокардиограмма сердца или УЗИ позволяют увидеть размеры полостей сердца, толщинку стенок, определить место и характер расположения некроза, патологические изменения миокарда.
Является высокочувствительным методом исследования, который позволяет минимизировать риск постановки неправильного диагноза при этих исходных данных.
Лечение ишемии миокарда

Ишемическая болезнь сердца – тяжелое мультифакториальное заболевание, которое требует комплексного подхода к лечению и профилактике дальнейших осложнений. Первым и самым важным этапом должно стать изменение образа жизни и отказ от вредных привычек.
Необходимо строго соблюдать режим труда и отдыха, избегать ненужных стрессовых ситуаций, а также регулярно применять дозированные физические нагрузки с целью оздоровления организма в целом.
Ходьба быстрым шагом до нескольких километров в день, занятия в спортивном зале или на спортивной площадке, посещение бассейна или лечебной гимнастики снижают риск повторения эпизода ишемии практически вдвое.
Изменение привычного питания является важным этапом на пути к здоровому сердцу.
Прежде всего, следует отказаться от жирной и жареной пищи с большим количеством соли и специй, избегать фастфуда, газированных и алкогольных напитков, пакетированных соков и консервантов. Следует добавить в ежедневный рацион овощи и фрукты, свежие ягоды и зелень, употреблять больше круп.
Сливочное масло необходимо заменить растительным, майонез – нежирной сметаной, а вместо сахара использовать мёд. Правильное питание снизит риск развития сердечно-сосудистой патологии и атеросклероза.
Помимо изменения образа жизни не следует забывать и о традиционной медицине.
Из лекарственных препаратов наиболее часто применяются следующие группы:
Лечение ишемии миокарда – длительный и трудоёмкий процесс, который должен контролироваться квалифицированным специалистом.
При соблюдении всех рекомендаций по спортивным тренировкам, питанию, медикаментозному лечению, отказу от вредных привычек можно добиться поистине ошеломляющих результатов: ишемия сердца больше никогда не побеспокоит вас и ваших близких, и в этом случае можно быть спокойным и не волноваться о дальнейших последствиях.
http://kardiobit.ru/bolezni-serdtsa/ishemicheskaya-bolezn/ishemiya-miokarda
Что такое ишемия миокарда сердца?
В наш век, наполненный стрессами, неправильным питанием, вредными привычками и заболеваниями, сердце страдает больше всего. Орган перестает нормально функционировать, его мышцы, клапаны и сосуды ослабевают. Работа системы кровообращения нарушается, так как насос не может обеспечить ее бесперебойную работу.
Если сердце заболело, то в лексиконе человека сразу появляются новые названия болезней, например, ишемия миокарда. Когда поставлен такой диагноз, конечно, необходимо незамедлительно понять причины заболевания и способы лечения.
Что такое ишемия миокарда?
Многие задаются вопросом, ишемия миокарда — что это такое? Для начала нужно определиться с понятиями. Синдром ишемии миокарда — состояние, возникающее при нарушении кровоснабжения миокарда. Сердцу не хватает кислорода, и оно не может работать в полную силу. По иному, заболевание называют коронарной болезнью.
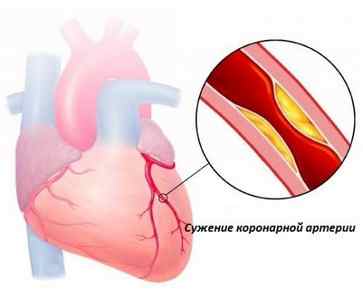
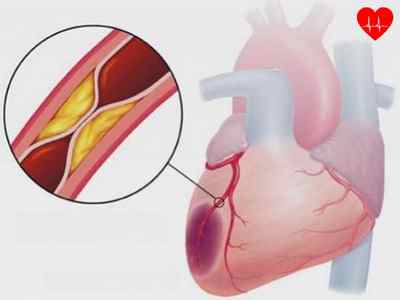
Причин развития болезни несколько: спазмы, атеросклероз, тромбоз, в особенности на фоне артериальной гипертензии. Эти причины вызваны многими факторами. Они известны:
- снижение двигательной активности;
- курение;
- прием алкоголя;
- жирная пища;
- ожирение;
- стресс.
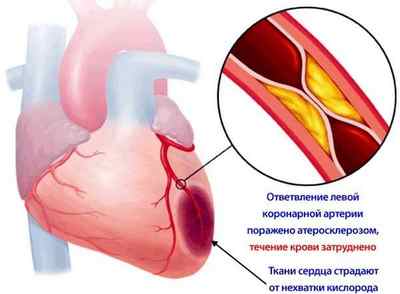
Сужение коронарных артерий
Безболевая ишемия миокарда
Такой вид ишемии является распространенным и опасным, так как бессимптомное течение болезни не позволяет человеку и врачам вовремя принять меры. Почему так происходит? К сожалению, точные причины пока до конца не ясны.
Полное отсутствие боли — достаточно частое явление, сопровождающее это заболевание. По данным последних исследований, более половины случаев не сопровождается болевыми ощущениями. В их отсутствии как раз и кроется опасность. Ведь боль — это то, на что человек реагирует в первую очередь, она дает ему возможность принять срочные меры — обратиться за помощью.
Субэндокардиальная ишемия
Субэндокардинальный (внутренний) слой особенно уязвим. Это связано с его удаленностью от коронарных артерий. Субэндокардинальный слой плохо снабжается кровью, в то время как эпикардинальный (внешний) слой, напротив, имеет хорошее кровоснабжение.
Субэндокардинальную ишемию показывает ЭКГ:
- электрокардиограмма отражает депрессивное состояние сегмента ST, который указывает на начало процесса реполяризации желудочков;
- депрессия может распространяться на передние или нижние отведения или на те, и другие одновременно;
- депрессия сегмента ST по форме близка к горизонтальной;
- значительный подъем наблюдается в отведении AVR.
Стресс индуцированная ишемия

Ритм жизни ускоряется, стрессы окружают нас со всех сторон. Их последствия дают о себе знать. Страдает не только нервная система, но и главный орган человека — сердце. Многие, услышав диагноз, интересуются, стресс индуцированная ишемия миокарда — что это такое? Такой тип ишемии характеризуется нарушением метаболизма и активности мышцы сердца в результате стрессов. Из-за дисбаланса миокард не получает необходимый кислород, потому что кровоток не в состоянии обеспечить его потребности в нем.
Таким образом, высокая стрессовая нагрузка способна вызвать проблемы с сердцем.
Ишемия миокарда у новорожденных
Современные исследования говорят о том, что ишемия миокарда у новорожденных — редкое явление. Ее причиной, как правило, является перинатальная гипоксия. В большинстве случаев течение болезни проходит почти бессимптомно. Ишемия у младенцев может сопровождаться сердечной недостаточностью. У новорожденных диагностируется глухие тоны сердца, бледность кожи, выслушиваются влажные хрипы в легких. Обычно эти симптомы наблюдаются у малышей в течение недели после рождения, а иногда и весь неонатальный период.
Ишемия миокарда на ЭКГ
Электрокардиография или ЭКГ при ишемии миокарда — исследование, позволяющее регистрировать электрические импульсы, которые образуются при работе сердца. Аппарат для ЭКГ был изобретен в начале прошлого века голландским физиологом В. Эйнтховеном и стал прорывом в диагностике кардиологических заболеваний.
Главные признаки определения заболевания на ЭКГ — изменение формы зубца Т и его полярности. Повышение зубца Т в области грудных отведений говорит об субэндокардиальном типе заболевания и наличии его в передней стенке. Или это может быть субэпикардиальная ишемия левого желудочка (его задней стенки). Понижение зубца Т может сигнализировать о субэпикардиальной ишемии левого желудочка (его передней стенки). Отклонение сегмента ST от изолинии также говорит о первых признаках заболевания.
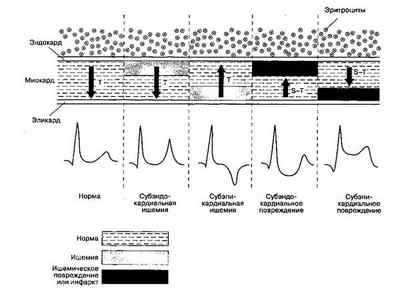
Электрокардиографические признаки ишемии миокарда
Когда поставлен диагноз ишемия миокарда, лечение нужно начинать незамедлительно. Основой лечения должно стать устранение факторов риска, приведших к этой болезни:
Назначаются и лекарственные средства. Для снятия приступов в качестве скорой помощи подойдет Нитроглицерин. Доза приема рассчитывается индивидуально. Препарат Атенолол улучшает кровоток в сосудах сердца, его также принимают для профилактики. Аспириносодержащие лекарства принимают для уменьшения вероятности появления тромбоза. К ним относится, например, Кардиомагнил.
Последствия
Медицинские исследования позволили выделить последствия острой ишемии миокарда. Ими являются:
Полезное видео
О причинах боли в сердце, об атеросклерозе, холестерине, как причинах развития ишемической болезни сердца смотрите в этом видео:
http://cardiolog.online/serdce/ibs/ishemiya-miokarda.html
Признаки ишемии на ЭКГ: как определить
Самое частое показание к проведению электрокардиографии (ЭКГ) – хроническая ишемическая болезнь сердца (ИБС). Этот метод используют для диагностики ишемических проявлений в миокарде, определения его сократимости, функции клапанов, осложнений, вызванных инфарктом, составления прогноза для пациента.
ЭКГ – процедура регистрации электрических полей, образованных во время работы сердца. Это наиболее доступное, простое, быстрое и информативное исследование в кардиологии.
Что такое ишемия и как она сказывается на миокарде
Ишемией называется снижение кровоснабжения органа или тканей вследствие недостаточного прилива артериальной крови. Кратковременное ограничение тока не приводит к необратимым повреждениям, длительное – вызывает последствия в виде отмирания тканей (некроз) участка, которого снабжает больной сосуд.
Наиболее чувствительны к недостаточности кровотока органы с высоким уровнем кислородопотребления (сердце и головной мозг).
ИБС называется острое или постоянное несоответствие потребностям кардиомиоцитов в кислороде и способностью кровеносной системы обеспечить его доставку вследствие заболеваний венечных артерий. При ишемии снижение кровотока происходит из-за комбинации стеноза сосуда и нарушений тонуса стенок, вызванного эндотелиальной дисфункцией (внутреннего покрытия артериол).
У большинства пациентов с ИБС главный патологический процесс в венечных сосудах – атеросклероз. Специфический симптом заболевания – боли в грудной клетке при физическом и эмоциональном напряжении, которые проходят в покое или после таблетки «Нитроглицерина».
Ишемия миокарда развивается при закупорке просвета венечной артерии холестериновой бляшкой на 70% и более. В таких случаях даже максимальное расширение мелких сосудов не обеспечивает кардиомиоциты кровью в достаточном количестве и признаки кислородного голодания развиваются при физических или эмоциональных нагрузках. Артерии, суженные на 90%, не снабжают сердце кислородом даже в состоянии покоя.
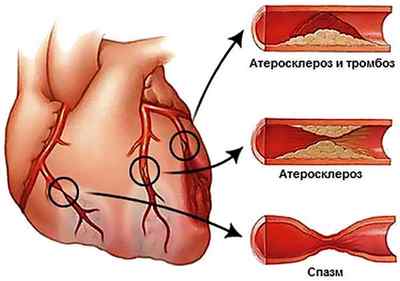
Рисунок. Причины сужения просвета венечных сосудов.
Процесс усугубляется нарушением микроциркуляции вследствие повышения свертываемости крови и образования мелких тромбов в разветвлениях КА.
Ишемическое повреждение кардиомиоцитов вызывает:
Подобные изменения приводят к прогрессивному снижению сократимости миокарда, ограничению его функциональных возможностей и развитию сердечной недостаточности.
Ишемия не сохраняется длительно. Или адекватный кровоток в органе восстанавливается, или происходит повреждение мышечных волокон. Наиболее уязвим субэндокардиальный (внутренний) слой миокарда, который хуже кровоснабжается и подвергается нагрузке давлением.
Классификация ИБС по МКБ-10:
- Стабильная.
- Нестабильная.
- Со спазмом сосудов.
- Неуточненная.
- Трансмуральный.
- Субэндокардиальный.
- Повторный.
- Безболевая ишемия.
- Тромбоз венечных сосудов.
- Острая ИБС.
- Синдром Дресслера.
Электрокардиографические признаки ИБС
Изменения на ЭКГ при ишемической болезни сердца обусловлены возникающей вследствие патологии венечных сосудов кислородной недостаточностью и энергетических нарушений в кардиомиоцитах.
Методики для выявления ишемии:
У 50% пациентов с ИБС в покое признаков ишемии на ЭКГ нет. Потому «золотой стандарт» в амбулаторной диагностике подобного заболевания – проба с физической нагрузкой. Эта процедура решает несколько задач одновременно:
- выявление скрытой коронарной недостаточности;
- регистрация мимолетных нарушений ритма;
- обозначение порога толерантности к физическим нагрузкам.
Фото 1. Велоэргометрия.
Наиболее часто используют велоэргометрию или тредмил-тест (беговая дорожка). У человека со здоровыми сосудами подобная нагрузка вызывает дилатацию венечных артерий и повышение сократимости миокарда, необходимых для обеспечения адекватного кровотока. В случае с ИБС венечные артерии до нагрузки уже в расширенном состоянии и не компенсируют потребности. Вследствие этого возникают явления стенокардии и регистрируется ишемия на ЭКГ.
Велоэргометрию делают на особом велотренажере. На пациенте фиксируют датчики ЭКГ и манжету тонометра для мониторинга показателей гемодинамики. Процедура длится 15-20 минут. За это время постепенно повышается нагрузка от 25 до 50 Вт. Больным с тяжелыми кардиальными заболеваниями разрешают делать небольшие перерывы.
Тест прекращают, если возникают:
- на ЭКГ изменения сегмента ST;
- приступ загрудинных болей;
- падение артериального давления;
- повышение АД более 200 мм рт. ст.;
- достижение пороговой ЧСС для данного возраста;
- сильная одышка;
- серьезные нарушения ритма;
- головокружение, резкая слабость, тошнота;
- отказ пациента.
Фото 2. Тредмил-тест.
Тредмил-тест от велоэргометрии отличается только тем, что физическую нагрузку пациент выполняет на беговой дорожке с изменяющимся углом наклона.
Нагрузочные тесты противопоказаны при:
- остром коронарном синдроме;
- нестабильном течении стенокардии;
- тяжелой недостаточности кровообращения;
- инсульте;
- тромбофлебите;
- гипертоническом кризе;
- тяжелых аритмиях;
- декомпенсированных пороках сердца;
- выраженных болях при заболеваниях опорно-двигательного аппарата.
Ишемия замедляет процессы реполяризации в кардиомиоците или изменяет направление электрической волны. На ЭКГ при ИБС эти нарушения соответствуют уширению, депрессии и изменению конфигурации сегмента SТ. При остром коронарном синдроме основные патологические изменения наблюдают в комплексе QRS и сегменте S-T.
Степень изменений на ЭКГ напрямую связана с обширностью процесса и длительностью ишемии. При стабильной стенокардии признаки коронарной недостаточности на кардиограмме, снятой в междуприступном периоде, могут не определятся. А в случае ИМ нарушения регистрируются и в острой фазе, и через несколько лет.
Одним из ранних признаков недостаточности коронарного кровотока выступает появление отчетливой резкой границы перехода сегмента S-T в зубец Т. Дальнейший рост атеросклеротической бляшки усугубляет депрессию S-T ниже изолинии.
http://cardiograf.com/diagnostika/electro/ishemiya-na-ehkg.html
Ишемия миокарда: причины, симптомы, диагностика, лечение
Ишемия миокарда – это патологическое состояние, заключающееся в нехватке кислорода сердцу, что проявляется стенокардией, инфарктом, разнообразными изменениями ритма сокращений. В основе ишемии лежит атеросклероз, тромбообразование или спазм сердечных артерий.
Ишемия миокарда составляет основу ишемической болезни сердца (ИБС) – наиболее распространенной патологии сердечно-сосудистой системы у людей. По данным статистики, ею страдает как минимум половина мужчин пожилого возраста и треть женщин, а смертность от разных форм ишемии достигает 30%.
Болезнь не имеет географических границ, распространена и в развивающихся, и в развитых странах с высоким уровнем медицины. Длительное время ИБС может протекать бессимптомно, лишь изредка давая о себе знать неприятными ощущениями в области сердца.
Большое значение имеет безболевая ишемия миокарда. Заболевание никак не проявляется многие годы, но способно вызвать обширный инфаркт сердца и внезапную гибель. По некоторым данным, эта форма патологии поражает до 20% практически здоровых людей, но имеющих факторы риска.
Причины и разновидности ишемии сердца
О причинах, которые приводят к ишемическим изменениям сердечной мышцы, не слышал разве что ленивый. Среди основных факторов риска указывают:
- Пожилой возраст;
- Мужской пол;
- Наследственную предрасположенность (семейные дислипидемии);
- Курение;
- Сопутствующую патологию, такую как диабет, гипертонию, излишний вес;
- Нарушения липидного спектра;
- Гиподинамию.
Пациенты пожилого возраста – основной контингент кардиологических отделений. Это не случайно, ведь с возрастом происходят дистрофические процессы в сосудах, усугубляются обменные нарушения, присоединяется сопутствующая патология. Стоит отметить, что последнее в время ишемия проявляет явные признаки «омоложения», особенно, у жителей больших городов.
Женщины в силу гормональных особенностей менее подвержены ишемии сердца, так как эстрогены оказывают своего рода защитное влияние, однако примерно к 70 годам, когда наступает стойкая менопауза, показатели заболеваемости у них приравниваются к таковым у мужчин. Отсутствие эстрогенов предопределяет более раннее развитие атеросклероза и, соответственно, ишемического повреждения сердца у мужчин.
Нарушение жирового обмена вызывает отложение на стенках артерий липидных образований, затрудняющих кровоток и приводящих к кислородному голоданию тканей сердца. Эти явления значительно усугубляются при общем ожирении и сахарном диабете. Гипертония с кризами способствует повреждению внутренней выстилки артерий и циркулярному отложению в них жиров, что вызывает значительный дефицит кровотока.
Перечисленные факторы приводят к появлению непосредственных причин недостатка кислорода в сердце: атеросклероза, спазма сосудов, тромбообразования.
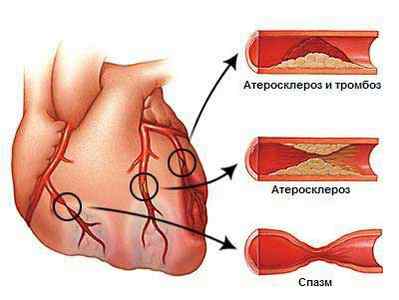
причины нарушения коронарного кровотока и последующей ишемии миокарда
Разновидности ишемии миокарда согласно Международной классификации болезней таковы:
Стенокардия – наиболее частая форма ишемии сердца, которая диагностируется у большинства пожилых людей, даже не предъявляющих жалоб (бессимптомная форма). Отсутствие боли не должно успокаивать, особенно, у лиц, имеющих предрасполагающие к атеросклерозу сопутствующие заболевания и подверженных факторам риска.
Инфаркт – это некроз миокарда, когда острая нехватка кислорода приводит к гибели кардиомиоцитов, нарушению сердечной деятельности с высоким риском смертельного исхода. Инфаркт – одно из наиболее тяжелых и необратимых проявлений ишемии. После заживления очага некроза в месте повреждения остается плотный рубец (постинфарктный кардиосклероз).
При значительном объеме некротизирования говорят о крупноочаговом инфаркте, часто он проникает на всю толщину мышцы сердца (трансмуральный инфаркт). Небольшие очаги некроза могут находиться под оболочками сердца. Субэпикардиальная ишемия возникает под внешней оболочкой (эпикардом), субэндокардиальная – кнутри, под эндокардом.
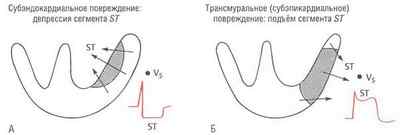
формы некроза (инфаркта) миокарда вследствие ишемии и их отражение на ЭКГ
Все формы ишемии рано или поздно приводят к истощению компенсаторных механизмов, структурным изменениям и неуклонно нарастающей сердечной недостаточности. У таких пациентов высок риск тромбоэмболических осложнений с поражением головного мозга, почек, конечностей. Особенно часто тромбы появляются при субэндокардиальной форме ишемии, когда вовлекается внутренний слой сердца.
Особую форму заболевания составляет так называемая транзиторная, или безболевая, немая, ишемия сердечной мышцы. Она встречается примерно у половины пациентов с ИБС, не дает никаких симптомов, однако изменения в клетках миокарда все-таки происходят и выявить их можно, к примеру, при помощи ЭКГ.
Преходящая ишемия сердца достоверно чаще встречается среди гипертоников, курильщиков, больных с застойной недостаточностью сердца. У всех без исключения пациентов с немой формой патологии отмечается поражение магистральных сосудов сердца, множественный тяжелый атеросклероз, большая протяженность участков сужения. До сих пор не ясно, почему возникает безболевая ишемия при значительном поражении сосудов, но, возможно, это связано с хорошим развитием коллатерального кровотока.
Что происходит в сердце при ишемии?
Основным признаком ИБС считается болевой синдром, который возникает как при хроническом течении болезни, так и при острых ее формах. В основе появления боли лежит раздражение нервных рецепторов продуктами метаболизма, которые образуются в условиях гипоксии. Сердце непрерывно работает, перекачивая колоссальные объемы крови, поэтому затраты кислорода и питательных веществ очень высоки.
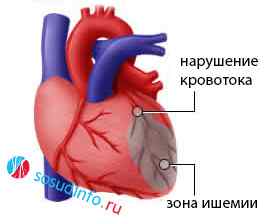
Кровь к сердечной мышце поступает по коронарным сосудам, а коллатеральный кровоток в сердце ограничен, поэтому при поражении артерий всегда страдает миокард. Атеросклеротическая бляшка, тромб, внезапный спазм сосудов создают препятствие для кровотока, вследствие чего мышечные клетки недополучают положенную им кровь, появляется боль и характерные структурные изменения миокарда.
В случаях хронической ишемии миокарда, обычно при атеросклерозе, мышца сердца «голодает» постоянно, на этом фоне происходит стимуляция клеток фибробластов, образующих соединительнотканные волокна, и развивается кардиосклероз. Вовлечение проводящих нервных пучков способствует аритмии.
Сосудистые катастрофы при тромбозе, разрыве бляшки, спазме сопровождаются полным и внезапным прекращением кровотока по сосудам, кровь не доходит до сердечной мышцы, и острая ишемия миокарда «выливается» в инфаркт – некроз мышцы сердца. Нередко на фоне длительно существующей хронической ишемии возникают острые формы заболевания.
Ишемические изменения обычно регистрируются в левой половине сердца, так как она испытывает значительно большую нагрузку, нежели правые отделы. Толщина миокарда здесь больше, и для его обеспечения кислородом нужен хороший кровоток. Ишемия стенки левого желудочка обычно составляет основу ИБС, здесь же «разворачиваются» основные события при некрозе сердечной мышцы.
Проявления ишемии миокарда

Клинические признаки ишемии сердца зависят от степени поражения артерий и варианта течения патологии. Наиболее распространенный тип ишемии – стенокардия напряжения, когда боли появляются в момент физических усилий. К примеру, больной поднялся по лестнице, пробежался, а результат – боль в груди.
Симптомами стенокардии считают:
- Боль в области сердца, за грудиной, распространяющуюся в левую руку, межлопаточную область, усиливающуюся или появляющуюся при физическом напряжении;
- Одышку при быстрой ходьбе, эмоциональных перегрузках.
Если эти симптомы длятся до получаса, снимаются приемом нитроглицерина, возникают при нагрузках, то говорят о стенокардии напряжения. При появлении жалоб спонтанно, в покое речь идет о стенокардии покоя. Усугубление болей, снижение устойчивости к нагрузке, плохой эффект от принимаемых препаратов могут быть признаком прогрессирующей стенокардии.
Инфаркт миокарда – очень тяжелая форма ишемии, которая проявляется жгучими, сильнейшими загрудинными болями вследствие некроза кардиомиоцитов. Пациент беспокоен, появляется страх смерти, возможно психомоторное возбуждение, одышка, синюшность кожи, вероятны перебои ритма сердечных сокращений. В части случаев некроз протекает не совсем типично – с болью в животе, совсем без болевого синдрома.
Другим проявлением ишемии сердца может стать аритмия – мерцательная, нарушения внутрисердечной проводимости в виде блокад, тахикардия. В этом случае пациенты ощущают перебои в деятельности сердца, сильное сердцебиение или чувство замирания.
Опаснейшим вариантом ишемической болезни сердца считается внезапная сердечная смерть, которая может наступить на фоне приступа стенокардии, некроза, аритмии. Пациент теряет сознание, останавливается сердце и дыхание. Это состояние требует незамедлительных реанимационных мероприятий.
Диагностика и лечение ишемии миокарда
Диагностика ишемической болезни сердца строится на выяснении жалоб, особенностей течения заболевания, связи симптомов с нагрузкой. Врач производит выслушивание легких, где нередко появляются хрипы из-за застойных явлений, пальпация печени может показать ее увеличение при хронической сердечной недостаточности. Аускультация сердца дает возможность диагностировать наличие дополнительных шумов, нарушений ритма.
Достоверных признаков, позволяющих при осмотре поставить диагноз, нет, поэтому дополнительно проводятся лабораторные и инструментальные тесты. Пациенту назначают биохимический анализ крови с исследованием липидного спектра, обязательным является проведение ЭКГ, в том числе – с нагрузкой (велоэргометрия, тредмил). Большой объем информации можно получить при холтеровском мониторировании.
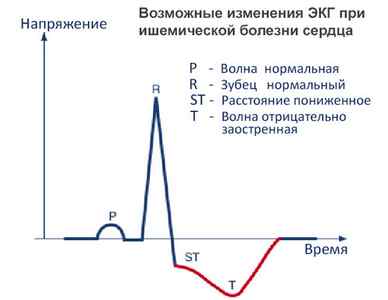
На ЭКГ признаками ишемии считают снижение либо элевацию сегмента ST более 1 мм. Возможна регистрация аритмии, блокад проведения импульсов. Для крупноочагового инфаркта характерно наличие глубокого зубца Q, изменения зубца Т в виде резкого подъема в острейшей стадии, отрицателен он в остром и подостром периоде.
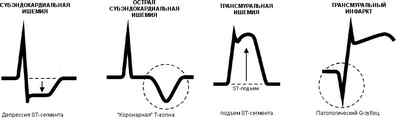
различные формы ишемии на ЭКГ
В целях лабораторного подтверждения инфаркта сердца проводят ряд исследований. Так, общий анализ крови покажет увеличение СОЭ, лейкоцитоз, которые говорят о воспалительном ответе на некроз. Анализ белковых фракций позволяет установить увеличение некоторых из них (АЛТ, АСТ, КФК, тропонины, миоглобин и др.). Стоит отметить, что такие информативные показатели, как уровень тропонинов, миоглобина, сердечных фракций КФК определяют далеко не во всех учреждениях из-за отсутствия оборудования, поэтому больные прибегают к помощи частных клиник, а иногда и вовсе остаются без анализа.
Для уточнения состояния коронарных артерий проводят коронароангиографию, КТ с контрастированием, МСКТ, сцинтиграфию, особенно необходимые при безболевой ишемии.
Лечение ишемии сердца зависит от формы заболевания, состояния пациента, сопутствующей патологии. При разных видах ИБС оно отличается, но принципы его все равно остаются неизменными.

Основные направления терапии ишемии сердца:
- Ограничение физических и эмоциональных нагрузок с сохранением достаточной физической активности (ходьба пешком, посильная гимнастика);
- Диета, направленная на нормализацию жирового и углеводного обмена (такая же, как при атеросклерозе – ограничение животных жиров, углеводов, преобладание в рационе фруктов, овощей, молочных продуктов, рыбы); снижение массы тела при ожирении за счет уменьшения калорийности пищи и ее объема;
- Медикаментозная терапия, включающая диуретики, бета-блокаторы, антагонисты кальция, нитраты при болевых приступах, антиагреганты.
Медикаментозная терапия – важнейший и обязательный компонент лечения ишемии миокарда. Перечень лекарственных средств подбирается индивидуально, и пациент должен неукоснительно соблюдать все рекомендации кардиолога.
Антиагреганты принимают все больные ишемической болезнью сердца. Доказана высокая эффективность ацетилсалициловой кислоты в небольших дозах, на основе которой созданы безопасные для длительного приема препараты (тромбо асс, аспирин кардио, кардиомагнил). В некоторых случаях назначают антикоагулянты (варфарин), при инфаркте миокарда вводится гепарин.
Бета-адреноблокаторы также считают основной группой средств при лечении ишемии миокарда. Они позволяют уменьшить частоту сокращений сердца и его потребность в кислороде, продлевают пациентам жизнь. Наиболее распространенные – метопролол, бисопролол, карведилол.
Учитывая нарушение липидного спектра, назначаются статины и фибраты, которые снижают количество атерогенных фракций холестерина (ЛПНП, ЛПОНП) и увеличивают антиатерогенные (ЛПВП). Используются ловастатин, симвастатин, клофибрат, фенофибрат.
Нитраты (нитроглицерин) эффективны для снятия болевого приступа. Их применяют в таблетированных или инъекционных формах. Побочным эффектом является снижение артериального давления, головокружение и обмороки, поэтому гипотоникам стоит быть предельно осторожными.
Диуретики необходимы для выведения жидкости, создающей излишнюю нагрузку на миокард. Используются петлевые (фуросемид), тиазидные (индапамид) мочегонные средства.
Ингибиторы АПФ входят в большинство схем лечения ишемии миокарда, поскольку они не только поддерживают артериальное давление на нормальных значениях, но и снимают спазм артериальных сосудов. Назначаются лизиноприл, капроприл, энап.
При аритмии показаны антиаритмические препараты. В случаях тахикардии эффективны будут бета-блокаторы, при других формах – амиодарон, кордарон.
При тяжелом поражении коронарных артерий, когда медикаментозное лечение не приводит к желаемому результату, прибегают к хирургической коррекции сосудистых изменений. Используются эндоваскулярные методики (баллонная ангиопластика, стентирование), а также более радикальные операции – аортокоронарное шунтирование.
Прогноз при ишемии сердца всегда серьезный, большая часть больных становятся инвалидами, по-прежнему высок риск осложнений и смертельного исхода . Учитывая широкую распространенность и самой ишемии, и факторов, приводящих к ее появлению, а также высокий уровень инвалидности среди пациентов, проблема не теряет актуальности, а внимание специалистов сконцентрировано на поиске новых эффективных способов лечения и профилактики коварного заболевания.







