Аритмия сердца: чем опасна, как лечат, профилактика
К каким последствиям может привести аритмия сердца
Работу сердца часто сравнивают с работой часового механизма: все циклы сердечных сокращения равны между собой, так же как равны секундные интервалы. Однако при некоторых состояниях происходит сбой в работе, и сердце начинает работать с перебоями. В этом случае говорят об аритмии — нарушении регулярности сердечного ритма. Так какая же бывает аритмия сердца, чем опасна эта патология?
Виды сердечной аритмии
Из-за явления множественности причин и форм проявления аритмий до сих пор не создано единой системы классификации. Анатомический критерий позволяет разделить аритмии на следующие группы:
Есть и более сложная классификация, учитывающая электрофизиологические особенности формирования и проведения импульса в сердечной мышце.
Причины нарушения сердечного ритма
Выделяют две большие группы причин, приводящих к перебоям в работе сердца: органические, то есть связанные непосредственно с патологией сердца, и функциональные, обусловленные внесердечными расстройствами.
- инфаркт миокарда;
- хроническая ишемия сердца;
- кардиомиопатия;
- инфекционный и асептический миокардиты;
- пороки развития сердца;
- травмы сердечной мышцы;
- хроническая сердечная недостаточность;
- последствия хирургических операций на сердце.
Любая из этих причин приводит к непосредственному повреждению ткани сердца, что вызывает нарушение проведения импульса возбуждения и проявляется аритмией.
Функциональные расстройства обусловлены отклонениями в других системах и органах организма: в кровеносной, эндокринной или нервной системе. Выделяют следующие причины:
Симптомы и признаки
Внешние проявления нарушений в работе сердца весьма многообразны и зависят во многом от конкретной формы аритмии. В 1% случаев эта патология может вообще никак не беспокоить пациента — выявляются она лишь при прохождении профосмотров по результатам электрокардиографии.
Главные жалобы, предъявляемые пациентами — это ощущение перебоев в сердце, эпизоды учащенного сердцебиения или, напротив, ощущение замирания сердца. Кроме этих симптомов аритмии могут проявляться в виде приступов головокружения, слабости, падения в обморок.
Аритмия сердца: чем опасна, осложнения
Основная опасность любой аритмии состоит в том, что она в любой момент может привести к такому опасному явлению, как трепетание желудочка. Это равноценно остановке кровообращения и без немедленной помощи может стать причиной смерти.
В первые секунды отмечается нарастающая слабость, затем человек теряет сознание, у него возникают судороги, останавливается дыхания — развивается клиническая смерть. Необходимо сразу же начинать реанимацию, чтобы возобновить нормальную работу сердца.
У пациентов с хронической патологией (ХСН, пороками сердца) аритмия может привести к отеку легких, так как сердце не успевает прокачивать всю кровь, и она застаивается в легочной вене.
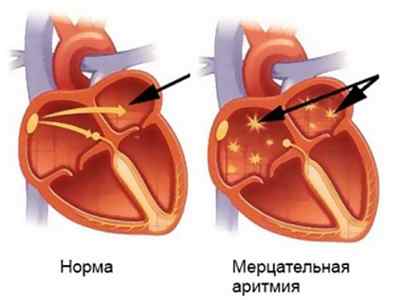
У пациентов с мерцательной аритмией в венах ног образуются тромбы. При отрыве его от стенки вены он попадает в артерии головы, что приводит к такому осложнению, как инсульт или инфаркт головного мозга.
Диагностика аритмии
Предварительный диагноз может быть выставлен врачом уже по результатам простого осмотра: достаточно послушать сердце стетоскопом и посчитать пульс на руке. Дальнейшие диагностические мероприятия направлены на выяснение причин болезни и определение конкретной формы аритмии. Это позволит назначить специфическое лечение, которое может значительно различаться при различных нарушениях сердечного ритма.
Используются следующие инструментальные методы диагностики:
Применяют и другие методы диагностики, имеющие вспомогательный характер и позволяющие оценить связь возникновения аритмии со стрессовыми факторами или физическими нагрузками. К ним относятся фармпробы с дипиридамолом, пробы с приседанием, холодовая проба и другие.
Методы лечения
Аритмия сердца: симптомы, причины и лечение — всем этим занимаются врачи аритмологи. Задача их состоит в постановке правильного диагноза, определении причин возникновения аритмии и в определении оптимальной тактики лечения.
Схема терапии во многом определяется причинами и видом нарушения сердечной проводимости, общим состоянием тяжести пациента. В самых простых случаях порой бывает достаточно пролечить основное заболевание. Так, к примеру, дисэлектролитные аритмии проходят в течении одного-двух дней, если восполнить дефицит ионов натрия или калия в крови.
Медикаментозное лечение подразумевает подбор антиаритмического препарата. Всего выделяют 4 класса различных антиаритмиков, а препаратов насчитывается несколько десятков. Выбор конкретного препарата и определение оптимальной дозы производится под регулярным ЭКГ-контролем.
При безуспешности консервативного лечения врачи могут предложить хирургический метод решения проблемы. Применяют несколько разных методик:
Прогноз при аритмии
Нарушения ритма в плане прогнозирования весьма неоднозначны. Редкие экстрасистолы, даже желудочковые, не несут абсолютно никакой угрозы жизни. В то же время мерцательная аритмия, с которой человек может без особых проблем жить несколько десятков лет, в любой момент может стать причиной инсульта
Тяжелейшей формой аритмии является трепетание желудочков — она в любой момент может привести к смертельному исходу.
Методы профилактики
Главный способ профилактики — это своевременное выявление и лечение сердечной патологии, так как именно она в 90% случаев приводит к аритмиям. Следует регулярно проходить профилактические осмотры — не реже одного раза в год. Профосмотр должен включать консультации различных специалистов, которые помогут выявить внекардиальные причины аритмии (эндокринную патологию, лихорадку, вегетативную дисфункцию).
Отказ от психостимуляторов (кофе, крепкий чай, энергетические напитки) снижает риск развития аритмий.
http://pro-varikoz.com/aritmiya-serdca/
Чего стоит бояться при аритмии?
Аритмия сердца – нарушение ритма сердечных сокращений, наряду с неправильной работой электрических импульсов, которые влияют на частоту сердцебиения, вследствие чего, оно может биться медленно или очень быстро.
Многие пациенты интересуются, чем опасна аритмия? Чаще всего, аритмия не несет серьезную опасность и появляется в результате самых простых причин или действий, например, переедания или неудобной одежды.
Больные описывают состояние аритмии, как чувство того, что одно из сокращений выпадает из цикла, то есть, как простой перебой в работе сердечной мышцы. В некоторых случаях появление аритмии может значительно ухудшить состояние и качество жизни человека. Болезнь может повлечь за собой серьезные нарушения в работе сердечно-сосудистой, нервной и эндокринных систем.
Выделяют 4 вида этого заболевания:
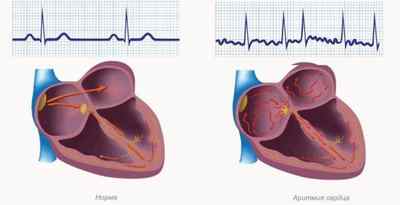
Каждый из этих видов можно характеризовать отдельными специфическими признаками, а также каждому из них свойственен конкретный уровень тяжести протекания болезни. Уже после определения вида болезни, можно адекватно судить, опасна ли аритмия в этом случае, какое она имеет влияние на здоровье. После чего назначается лечение дабы вернуть организму бодрость и силу.
Начнем с мерцательной аритмии, она выражается в форме беспорядочных и неопределенных сокращений, нарушая сердечный ритм. В результате может развиться инфаркт либо даже инсульт. Так, опасна ли аритмия сердца? Как одна из болезней сердечно-сосудистой системы, она представляет довольно большую опасность для здоровья больного, а также приносит массу дискомфорта и заставляет постоянно волноваться за свое самочувствие.
Рассмотрим, чем опасна синусовая аритмия сердца. Этот вид аритмии считают одним из самых опасных, однако, в некоторых случаях она может быть безопасной для здоровья, если соблюдать правильный режим жизни.
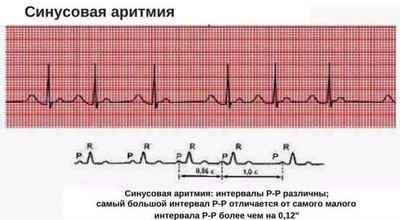
Не нужно забывать, что эта патология говорит о нарушениях естественных процессов кровообращения. Малейшее отклонение от назначенного врачом режима, может значительно ухудшить состояние пациента, вследствие этого увеличивается риск летального исхода для больного. Практически при любом виде сердечной аритмии, пациент ощущает:
- общую слабость;
- мигрень;
- тошноту;
- рвоту;
- возможны болевые ощущения в зоне грудной клетки.
Говоря о блокаде сердца, она может нанести более серьезные последствия, например, мозговую ишемию.
Последняя в списке экстрасистолия, которая является предпосылкой для начала развития тахикардии, а также дисфункции сердца, поскольку при ней, частота сердечных ударов в минуту, превышает отметку в 200. Это означает, что главный орган в человеческом организме испытывает огромную нагрузку, провоцирующую смертельный риск для здоровья либо риск острых сердечных болезней.

Опасна ли синусовая аритмия?
Аритмия не является чем-то новым в медицине, она давно имеет свою классификацию, о болезни имеется огромное количество данных, собранных на практике, а также существует много вариантов лечения, но не один из них, не дает 100% гарантию на выздоровления пациента.
Нарушения ритма сердца могут появиться в результате реакции на адаптацию организма, но, все равно способствуют неким изменениям гемодинамики, которые могут обернуться организму большими неприятностями. Насколько и чем опасна аритмия сердца?
В один миг, организм человека может испытать сильное кислородное голодание, а в другой, самочувствие будет идеально, вот чем опасна синусовая аритмия. Подобные скачки очень пагубно влияют на состояние головного мозга, нервной системы и легких. Это означает, что при серьезных приступах, пациент может заработать отек легкого, возможен резкий упадок давления или сильная мигрень.
Врачи очень часто наблюдают случаи, когда человек с аритмией резко теряет сознание. Можно только представить, какие последствия могут быть, будь больной человек за рулем автомобиля.
Чаще всего эта патология возникает на фоне различных расстройств нервной системы:
- нервные срывы;
- тяжелая работа;
- стрессы;
- эмоциональные перегрузки;
- депрессии;
- болезни позвоночника;
- болезни желудка и легких;
- нарушения эндокринной системы;
- опухоли и травмы головы.
Помимо этого, причина может крыться в самом органе, например, аритмия может образоваться вследствие инфаркта либо дистрофии. Очень большую роль в развитии аритмии играет баланс электролитов в крови, а именно: магний, калий, кальций и натрий.
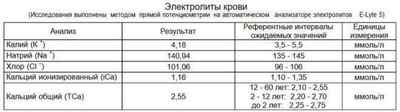
Такие вещества, как алкоголь, никотин, углекислый газ, токсические вещества, а также хронические инфекции в организме, очень пагубно влияют на сердечную мышцу. Кроме этого, они способны вызвать спазмы сосудов, а это чревато кислородным голоданием мозга и миокарда, а также нарушению транспортировки нервных импульсов. А также встречаются случаи врожденных пороков сердца с разными видами аритмии.
Были случаи, когда болезнь встречалась у полностью здоровых людей, то есть, появлялась временно, и быстро проходила. Обычно такое состояние вызвано простудными заболеваниями, переутомлением или алкоголем. В похожих случаях болезнь проходит незаметно, не принося человеку никаких неприятных ощущений и последствий.
Некоторые виды болезни в бытовых условиях могут попросту не замечаться пациентом, их выявляют только при плановых медосмотрах либо по иной случайности. Но практические всегда, человек четко ощущает присутствие патологии, которая приносит массу неудобств и неприятных ощущений.
В 70% случаев пациентам необходима медицинская помощь и лечение. Без правильного лечения такого заболевания, как аритмия, последствия для человека могут быть совсем нерадостными, начиная инвалидностью, и заканчивая летальным исходом.
Стоит отметить, что при наличии этой патологии, клиническая картина зависит в большей степени от характера болезни, нежели от причины ее появления. Именно поэтому своевременное выявление и лечение – путь к здоровью и устранению нарушенного сердечного ритма.
Симптомы и клиническая картина
Сердечная аритмия сперва начинает свое развитие в скрытой форме, абсолютно себя не проявляя. Симптомы брадикардии и тахикардии имеют несколько небольших отличий. После скрытой стадии, наружу выходят симптомы, которые указывают на гипертонию, ишемию сердца, опухоли мозга, заболевания щитовидной железы.

Список главных признаков аритмии:
- общая слабость организма;
- темнеет в глазах;
- одышка;
- быстрая утомляемость;
- головокружения;
- часто пациенту кажется, что он сейчас потеряет сознание.
Если человек замечает за собой похожие симптомы, потери сознания на 5–10 минут, брадикардию можно убрать из перечня заболеваний. Подобные состояния не наблюдаются в этой форме аритмии. Насчет симптомов тахикардии, они выглядят немного иначе, вначале слишком схожи с симптомами общего недомогания.
Проявления тахикардии и брадикардии различны, поэтому рассматривать их стоило отдельно. В случае потери сознания из-за тахикардии, человек находится в бессознательном состоянии меньше минуты, что является кратковременной потерей сознания. Мерцательная аритмия и остальные виды тахикардии проявляются более жесткими способами, на долгое время лишая человека восприимчивости, при этом необходима срочная госпитализация для сохранения жизни.

Следует отметить, что в некоторых случаях аритмия может сопровождаться признаками хронической либо острой сердечной недостаточности, резко падает давление, нарушается дыхание и отекают легкие. В других случаях, пациент резко теряет сознание, может быть на грани клинической смерти. Как можно было понять, болезнь проявляется абсолютно различными признаками, именно в этом и таится ее главная опасность.
Диагностика
На сегодняшний день уже разработано огромное количество способов для диагностики аритмии. Обязательным действием является запись электрокардиограммы. Иногда доктора специалисты специально провоцируют аритмию, чтобы ее можно было записать и точно определить источник заболевания.
Итак, диагностика болезни делится на два этапа, активный и пассивный. К пассивным можно отнести:
- Электрокардиография. К грудной клетке, к рукам и ногам пациента подключают электроды. Далее изучается длительность фаз сердечных сокращений, и фиксируются промежутки.
- Суточный мониторинг ЭКГ. Этот метод определения проблемы кличут – метод Холтера. Суть процесса в том, что пациент на протяжении суток носит портативный регистратор, с помощью которого врачи получают всю необходимую информацию.
- Эхокардиография. Диагностика проводиться при помощи ультразвукового датчика. Врач смотрит на изображение сердечных камер, рассматривает движение клапанов и стенок, уточняет их размеры.
Бывают случаи, когда таких исследований недостаточно. Врачам приходится инициировать сердечную аритмию искусственным методом. Но это должно быть полностью безопасно для пациента. В этих целях разработано несколько простых стандартных тестов:
- электрофизиологическое исследование;
- физический труд;
- наклонный стол;
- картирование.
Противопоказания и профилактика
Человеку, с диагнозом аритмия, сразу же стоит снизить ежедневный уровень физических нагрузок. Причина всем понятно, при физических нагрузках частота ударов сердца значительно увеличивается, это может привести к сердечной недостаточности.
Важно: При аритмии сердца, последствия самолечения могут быть весьма плачевны, заниматься самолечением строго запрещено!
Категорически запрещается самолично покупать и принимать различные лекарственные препараты без консультации со специалистом.
В качестве профилактики можно посоветовать людям чаще проходить полноценные медицинские обследования, включающие в себя электрокардиографию. Так врачи смогут вовремя обнаружить болезнь, на стадии ее образования, что значительно увеличит шансы на полноценное выздоровление.
http://serdechka.ru/bolezni/aritmiya/chem-opasna.html
К чему приводит аритмия
Одним из наиболее сложных разделов кардиологии является аритмология (отдельная клиническая дисциплина, занимающаяся коррекцией разнообразных нарушений сердечного ритма). Патологическое состояние, возникающее из-за неполадок в проводящей системе сердца, обеспечивающей способность органа к ритмическим сокращениям, называется сердечной аритмией. По данным статистики она составляет порядка 15% от общего количества болезней сердца и нередко, при отсутствии проведения неотложных лечебных мероприятий, становится причиной развития сердечной недостаточности и даже может привести к летальному исходу.
Что собой представляет аритмия?
К основным электрофизиологическим функциям сердечной ткани относят автоматизм, проводимость, возбудимость, сократимость и рефрактность. При нарушении проводимости (способности клеток проводить электрические импульсы), возбудимости (способности сердца возбуждаться под влиянием импульсов) и автоматизма (автоматической выработки импульсных сигналов) происходит сбой частоты, ритма и правильной последовательности сердечных сокращений, т.е. нарушается скоординированная работа органа. В клинической практике данное патологическое состояние, возникающее под влиянием одного или нескольких этиологических факторов, называется аритмией.
Причины возникновения аритмий
Существует множество причин, провоцирующих развитие нарушений сердечного ритма. Они бывают экстракардиальными (внесердечными), кардиальными и идиопатическими.
Экстракардиальные факторы
- Чрезмерные физические нагрузки;
- Стрессовые ситуации;
- Лекарственная интоксикация (нарушение сердечного ритма, возникшее под воздействием мочегонных препаратов, сердечных гликозидов, антиаритмических и психотропных средств, адреномиметиков непрямого действия);
- Никотиновое или алкогольное отравление;
- Кофеиновая интоксикация;
-
Эндокринные патологии (гипертиреоз);
- Органические и функциональные поражения ЦНС;
- Электролитный дисбаланс (диарея, рвота, обезвоживание организма);
- Перегревание или переохлаждение организма;
- Дисфункция вегетативной нервной системы;
- ПМС (предменструальный синдром);
- Укусы насекомых;
- Повышение температуры тела;
- Феохромоцитома (опухоль надпочечников);
- Электрические и механические травмы;
- Генетические факторы (наследственная кардиомиопатия).
Кардиальные факторы
- Сердечная недостаточность;
- ИБС (ишемическая болезнь сердца);
- Артериальная гипертензия;
- Врожденные и приобретенные пороки сердца;
- Миокардит инфекционного и неинфекционного характера;
- Хирургические вмешательства и диагностические манипуляции на сердце.
- Возрастные склеродегенеративные изменения в миокарде и проводящей системе сердца (замещение мышечных клеток сердечной мышцы фиброзной тканью).
Механизм развития аритмии
Проводящая система сердца, состоящая из специализированных клеток, вырабатывающих и проводящих электрические импульсы, обеспечивает правильную работу органа. В синусовом узле (водителе ритма, расположенном в верхней части правого предсердия) вырабатывается импульсный сигнал, запускающий сокращение сердца. Далее он распространяется на предсердия, а затем – на желудочки, соответственно, вызывая их сокращение. В связи с тем, что каждый кардиомиоцит (клетка проводящей системы) обладает способностью периодически генерировать электрические импульсы, существует вероятность их преобладания над импульсами водителя ритма. Вместе с тем бывают случаи, когда не каждый импульс приводит к сокращению сердца, или же один импульсный сигнал вызывает несколько сокращений. Все эти ситуации становятся причиной различных нарушений сердечного ритма.
Клинические формы аритмий
Тахикардия (желудочковая и наджелудочковая).
По характеру клинического течения нарушения сердечного ритма бывают постоянными и преходящими, могут носить острый и хронический характер.
Симптомы тахиаритмий (тахикардий)
В зависимости от локализации источника нарушения сердечного ритма тахиаритмии подразделяются на желудочковые и наджелудочковые.
Клинические признаки мерцательной аритмии
Фибрилляция предсердий, или мерцательная аритмия – это самое распространенное нарушение, характеризующееся увеличением частоты сердечных сокращений до 600 ударов в минуту. Она может быть постоянной, персистирующей и пароксизмальной. К наиболее характерным симптомам мерцательной аритмии относят учащенное сердцебиение, одышку, дискомфорт или колющие боли в области сердца, повышенную потливость, учащенное мочеиспускание и мышечную слабость. Пациенты жалуются на чувство беспричинного страха, состояние паники, нередко наблюдаются головокружения и обмороки.
Симптомы пароксизмальной тахикардии
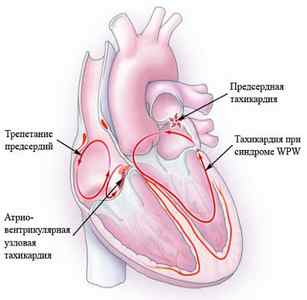
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость. После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.
Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства. Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.
Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок. Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).
Диагностика аритмий
Первый этап диагностики нарушений сердечного ритма включает в себя сбор анамнеза и физикальный осмотр пациента.
К инструментальным методам диагностики относят неинвазивные и инвазивные способы исследования. Больному назначается:
- ЭКГ (электрокардиография) сердца;
- холтеровское мониторирование (ЭКГ, проводящаяся в течение суток или нескольких дней);
- эхокардиография;
-
УЗИ;
- чреспищеводное электрофизиологическое исследование (ЧпЭФИ) сердца;
- внутрисердечное электрофизиологическое исследование (ВЭИ);
- УЗИ щитовидной железы;
- тест с физической нагрузкой (под контролем ЭКГ, АД, пульса и общего самочувствия больного);
- общий анализ крови;
- анализ крови на МНО (международное нормализованное отношение);
- биохимический анализ крови
Лечение аритмии
Выбор лечебной тактики осуществляется с учетом причины, вида нарушения сердечного ритма и общего состояния пациента. Иногда для восстановления нормальной работы сердца достаточно провести врачебную коррекцию основного заболевания. В других случаях больному может потребоваться медикаментозное или хирургическое лечение, которое в обязательном порядке должно проводиться под систематическим контролем ЭКГ.
Медикаментозное лечение аритмии
На сегодняшний день в клинической практике используются противоаритмические препараты, которые по своему механизму воздействия подразделяются на 4 класса:
Пациентам, страдающим хроническими сердечно-сосудистыми патологиями (ишемическая болезнь сердца, хроническая сердечная недостаточность, артериальная гипертензия) помимо противоаритмических препаратов рекомендуется прием ингибиторов ангиотензинпревращающего фермента, а также назначаются статины, диуретики, средства, снижающие артериальное давление, препараты комбинированной терапии и проч.
Хирургические методы лечения
Профилактика аритмий

Для того чтобы предотвратить развитие нарушений сердечного ритма, следует неукоснительно соблюдать все врачебные рекомендации, касающиеся лечения основного заболевания (гипертонической болезни, тиреотоксикоза, ИБС, атеросклеротического кардиосклероза, врожденных и приобретенных пороков сердца, стеноза митрального клапана и т.д.).
В целях профилактики мерцательной аритмии пациентам рекомендуется сбалансировать свой пищевой рацион, отказаться от крепкого кофе, чая и спиртных напитков. Немаловажным фактором, предупреждающим и тормозящим развитие заболевания, является умеренная физическая активность, прогулки на свежем воздухе, отказ от вредных привычек, достижение внутреннего спокойствия (прием седативных препаратов, аутотренинги), поддержание массы тела в стабильном состоянии, постоянный контроль уровня сахара и холестерина в крови, полноценный отдых и сон.
http://bezboleznej.ru/aritmiya
Насколько опасна аритмия: осложнения и последствия
Аритмия – нарушение ритма сердца, когда сбивается порядок равномерных сокращений. Большинство людей в своей жизни сталкиваются с сердечными патологиями и нерегулярным биением сердца. Обычно такие нарушения не опасны, но случаются ситуации, когда последствия аритмии могут быть серьезными.
Опасность аритмии
Зачастую аритмия не несет угрозы и вызывается неопасными причинами. Больные утверждают, что во время переедания или ношения неудобной одежды появляется ощущение нескольких сердечных сокращений, учащается сердцебиение или в работе сердца случаются перебои, возможны головокружения, одышка или острая колющая боль в области сердца.

Запущенная стадия может привести к серьезным проблемам, которые могут повлечь за собой даже летальный исход.
Во время аритмии могут появиться такие проблемы:
- застойная сердечная недостаточность;
- затруднение кровотока;
- большая вероятность инсульта;
- образование тромбов в кровеносных сосудах.
Аритмия: виды и опасность
Существует несколько видов аритмии, которые значительно влияют на работу сердца и могут нести вред для здоровья больного.
1. Мерцательная аритмия. Свидетельствует о нерегулярной работе сердца. Этот вид аритмии несет большую опасность для больного. Если диагностировали мерцательную аритмию, сердечнику придется всю жизнь принимать лекарственные препараты, иначе возможны осложнения, которые могут привести к летальному исходу. Также этот вид аритмии опасен тем, что возникает застой крови, что в итоге может привести к образованию тромбов в камерах сердца. Если тромб оборвется, то он вместе с потоком крови проникает в аорту, а потом в головной мозг. Это приводит к кардиоэмболическому инсульту, который повреждает мозг.
2. Пароксизмальная аритмия. Это аритмия с приступами сердцебиения. Имеет следующие опасности:
- Если у больного хроническая сердечная недостаточность, то на ее фоне может развиться тахикардия, которая повлечет за собой аритмический шок, в результате чего у больного резко снизятся показатели давления. В редких случаях может случиться отек легких. При восстановлении ритма сердечных сокращений шок исчезнет.
- Также при пароксизмальной аритмии возможна острая левожелудочковая недостаточность, в случае которой возможно проявление астмы, сопровождающейся одышкой или отеком легких. Происходит снижение артериального давления и венозное повышение, в связи с чем, на шее набухают вены, и перестает прощупываться пульс. Зачастую такое состояние может привести к летальному исходу.
- Не исключена тромбоэмболия мозговых сосудов при этом виде аритмии. Сосуды головного мозга сужаются, что влечет за собой полную или частичную закупорку, которая может привести к инфаркту мозга или ишемическому инсульту. Возможен отек мозга.
- При пароксизмальной аритмии возможна такая опасность, как острая недостаточность мозгового кровообращения, когда во время сильного приступа больной может потерять сознание.
3. Синусовая тахикардия. Этот вид аритмии значит, что ритм сердца учащенный. Чем опасен данный вид аритмии:
- Опасность заключается в том, что синусовая тахикардия может повлечь за собой сердечную или сосудистую недостаточность кровообращения. Организм не способен полноценно доставлять кровь ко всем органам.
- Отмечаются приступы удушья, обморочное или шоковое состояние, коллапс, проявление вегетососудистой дистонии.
- При синусовой тахикардии возможно образование опухоли в головном мозге. Независимо от того, в какой области расположена опухоль, она оказывает воздействие на мозг, поэтому повышается внутричерепное давление, а кровообращение в мозгу нарушается.
- На фоне синусовой тахикардии может возникнуть анемия, при которой снижается уровень гемоглобина в крови. Наблюдается упадок сил, головокружения, обмороки, одышка.

4. Экстрасистолия. Сердце работает слишком медленно. Наблюдается не только у больных с различными заболеваниями сердечно-сосудистой системы, но даже у абсолютно здоровых людей. Экстрасистолия – аритмия, которая не несет угрозы жизни больного. Такая аритмия не всегда требует стационарного лечения, но и без внимания специалиста оставлять заболевание не стоит.
5. Синусовая брадикардия. Во время этого вида ритм сердца замедляется. Опасность может быть вызвана в сочетании с органическими сердечными нарушениями. Зачастую синусовая брадикардия сопровождается депрессиями или мигренями. В редких случаях возможны боли в области сердца. Не исключена и сердечная недостаточность. Брадикардия может вызвать синдром Морганьи-Адамса-Стокса, когда возникает внезапный приступ, между сердечными сокращениями происходят частые паузы 3-10 секунд. Больной падает в обморок. Орган начинает нормально работать так же внезапно.
Очень важно контролировать сердечный ритм, это так же важно, как и следить за показателями артериального давления. Для того чтобы вовремя установить угрожающие жизни больного факторы, нужно точно диагностировать заболевание и лечить его.
Приступы аритмии: последствия
Внезапно возникшие осложнения (и приступы) аритмии могут спровоцировать смертельно опасные формы болезни сердца:
При ишемической болезни сердца, проявляющейся болезненными ощущениями в груди, происходит недостаточное кровоснабжение миокарда, после чего нарушается метаболизм и в сердечную мышцу не попадает достаточное количество кислорода. ИБС (ишемическая болезнь сердца) – распространенное заболевание сердечно-сосудистой системы, которое может сильно ухудшить состояние здоровья больного и привести к смерти.

Очень сложно сказать, сколько человек может прожить с аритмией – это могут быть дни, месяцы, года. Все зависит от степени сложности заболевания, соблюдении профилактических мер и должном лечении.
- Мерцательная аритмия. Для всех сердечников нет одного общего прогноза. В каждой ситуации индивидуально определяется перспектива выздоровления и продолжительность жизни. Прогноз может порадовать в том случае, если сердечник вовремя обратится к врачу-кардиологу, где ему назначат эффективное лечение, которое будет строго выполняться.
- Пароксизмальная аритмия. При кратковременных приступах не возникает какого-либо дискомфорта, потому большинство сердечников, считают заболевание неопасным. Но при пароксизмальной аритмии больной может стать инвалидом, или ему грозит внезапная аритмическая смерть. При хроническом заболевании у некоторых больных может развиться сердечная недостаточность, во время чего сократительная способность миокарда ухудшается.
- Синусовая тахикардия. Прогноз может быть достаточно серьезным, поскольку синусовая тахикардия является отражением реакции сердечно-сосудистой системы на уменьшение фракции выброса и расстройство внутрисердечной гемодинамики. Удовлетворительный прогноз для сердечника может быть в случае физиологической синусовой тахикардии.
- Синусовая брадикардия. Считается наиболее опасным видом аритмии. Возникает впоследствии какого-либо кардиологического заболевания. Не исключено, что больной может получить группу инвалидности. Также при небольшом количестве сердечных сокращений (менее 40) у сердечника может остановиться сердце.
- Экстрасистолия. Прогноз чаще всего благоприятный при этом виде аритмии. При отсутствии тяжелых поражений миокарда, сохраняется работоспособность больного. Случается, что приступы спонтанно прекращаются на 2-3 месяца или на несколько лет. Но если причина остается, заболевание может прогрессировать. При злокачественной желудочковой экстрасистолии пациент может столкнуться с серьезными последствиями.
Очень важно вовремя обратиться к специалисту, который установит точный диагноз и назначит лечение. Аритмия не является опасной для здоровья человека, но при запущенной стадии и ненадлежащем лечении, могут возникнуть осложнения, которые влекут за собой серьезные последствия.
http://serdce.biz/zabolevaniya/aritmii/chem-opasna-aritmiya.html
Аритмия: классификация, причины, симптоматика, диагностика и лечение
Если частота и регулярность сердечных сокращений не соответствуют общепринятым нормам, у вас может быть диагностирована аритмия сердца. В сущности, это органическое поражение, являющееся следствием интоксикации, функциональных сбоев нервной системы либо нарушений водно-солевого баланса.
Опасна ли сердечная аритмия и как с ней можно справиться? Нам предстоит изучить причины, симптомы и методики лечения данного недуга.
Классификация патологии
Прежде чем рассуждать о сущности патологии, необходимо изучить её разновидности. Существует несколько групп факторов, приводящих наш организм к состоянию аритмии. Каждому виду этой болезни присущи свои симптомы. В основу заболевания могут лечь кальциевый и магниевый дисбаланс, промышленные и бактериальные предпосылки, вредные привычки (никотин, алкоголь), кислородная недостаточность.
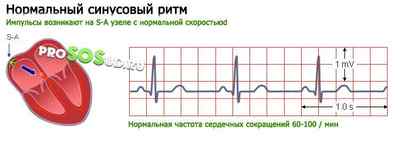
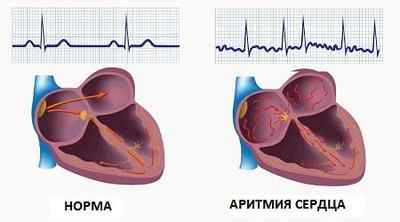
Нормальный ритм сердца.
Поражение эндокринных органов в будущем может отразиться на работе сердечной мышцы. Побочные эффекты от целого ряда лекарственных препаратов тоже могут стать причиной заболевания. Виды аритмии базируются на нарушениях определённых сердечных функций. Известны четыре разновидности этого недуга:
Синусовая брадикардия
Редкий сердечный ритм — один из ключевых симптомов синусовой брадикардии. Эта патология затрагивает синусовый узел, служащий индуктором электрических импульсов. Частота сердечных сокращений падает до 50-30 удар/мин. Патология довольно опасна — она часто обнаруживается у внешне \»здоровых\» людей, проходящих плановый медицинский осмотр.
Причины бывают разными, но большинство из них лежит в области врождённых генетических аномалий (сниженный узловой автоматизм).
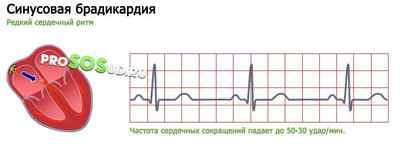
В группу риска входят профессиональные спортсмены. Постоянные тренировки меняют их режим кровообращения и энергетический обмен. Впрочем, причины изменения ритма весьма разнообразны. Перечислим их:
- голодание;
- дисбаланс нервной системы (вегетативного отдела);
- переохлаждение;
- никотиновая и свинцовая интоксикация;
- инфекционные заболевания (брюшной тиф, желтуха, менингит);
- рост внутричерепного давления при опухолях и отёках головного мозга;
- последствия приёма некоторых лекарств (дигиталис, бета-блокаторы, верапамил, хинидин);
- склеротические изменения миокарда;
- дисфункция щитовидной железы.
Синусовая тахикардия
Частота сердечных сокращений резко увеличивается, превышая отметку 90 удар/мин. Синусовый узел задаёт ритм, и ЧСС возрастает до 160 ударов. Убывает этот показатель постепенно. Обычно учащённый ритм — следствие физической нагрузки, это нормальное явление. Патология проявляется в том, что пациент ощущает аномальное сердцебиение в покое.
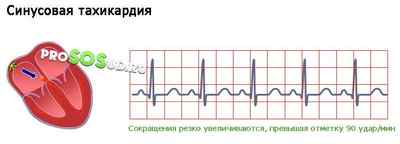
Самостоятельным заболеванием синусовая тахикардия не считается. Патология получает развитие на фоне различных недугов и неправильного образа жизни. Эта болезнь опасна тем, что нарушенное кровоснабжение отражается на различных системах нашего организма. Перечислим главные причины тахикардии:
- вегетативный дисбаланс;
- лихорадка;
- анемия;
- злоупотребление чайными и кофейными напитками;
- ряд лекарственных средств (антагонисты кальциевых каналов, сосудосуживающие противопростудные таблетки);
- гипертиреоз и феохромоцитома;
- сердечная недостаточность;
- кардиомиопатия;
- пороки сердца и лёгочные патологии.
Синусовая аритмия
При синусовой аритмии синусовый узел продолжает индуцировать импульсы, но придаёт им переменную частоту. Вырабатывается нарушенный сердечный ритм, которому присущи урежения и учащения. При этом ЧСС будет колебаться в пределах нормы — 60-90 ударов. У здоровых людей синусовая аритмия связана с дыханием — ЧСС меняется при вдохе/выдохе.
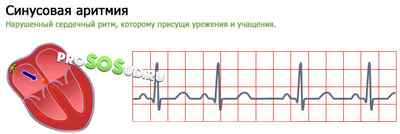
Когда может потребоваться лечение синусовой аритмии сердца? Определить \»роковую грань\» самостоятельно не получится — для этого нужно обратиться к профессиональному кардиологу. Записывая ЭКГ, врач просит пациента задержать дыхание. В этом случае дыхательная аритмия исчезает, а остаётся лишь синусовая. Патологическая форма недуга встречается редко — это признак заболевания сердца.
Пароксизмальная тахикардия
Сердечные сокращения при этом заболевании учащаются/замедляются внезапно — приступами. Правильный ритм сохраняется на протяжении длительного периода, но порой встречаются аномалии. Источник сбоев может локализоваться в разных областях сердца — от этого напрямую зависит ЧСС.
Пульс взрослых нередко ускоряется до 220 ударов, у детей — до 300. Продолжительность пароксизмов также отличается — приступы проходят за считанные секунды либо растягиваются на часы.
Причины возникновения тахикардии кроются в запуске очага повышенного автоматизма и патологической циркуляции электроимпульса. В основе болезни могут лежать повреждения миокарда — склеротические, некротические, воспалительные и дистрофические. Симптомы могут проявляться в виде тошноты, головокружения и слабости.
Вот основные факторы, влияющие на клиническую картину:
- состояние сократительного миокарда;
- частота сердечных сокращений;
- длительность сердцебиения;
- локализация эктопического водителя;
- продолжительность приступа.
Причины сердечного недомогания при мерцательной аритмии
Мы не упомянули ещё одну форму заболевания — фибрилляцию предсердий, именуемую также мерцательной аритмией. Предсердия в этом случае трепещут, а желудочки получают на 10-15 процентов меньше крови. Наступает уже рассмотренное нами выше состояние тахикардии. Пациент в полной мере узнаёт, что такое аритмия сердца — ЧСС возрастает до 180 ударов.
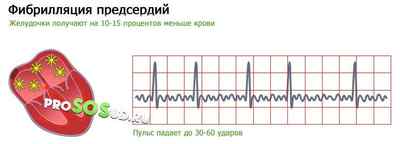
Неритмичность сердцебиений может принимать и другие формы. Пульс падает до 30-60 ударов — врачи констатирую брадикардию. Подобные симптомы чреваты применением кардиостимулятора.
Перечислим главные причины мерцательной аритмии:
- гормональные расстройства (тиреоидит Хасимото, узловой зоб);
- сердечная недостаточность;
- порок сердца либо его клапанов;
- повышенное АД;
- сахарный диабет и сопутствующее ожирение;
- лёгочные заболевания (бронхиальная астма, бронхит, туберкулёз, хроническая пневмония);
- чрезмерное употребление алкоголя;
- ряд медикаментозных препаратов;
- ношение тесной одежды;
- мочегонные средства.
Факторы риска
Причины возникновения всех форм патологии довольно схожи. Большинство из них является следствием каких-то заболеваний, неправильного образа жизни пациента либо имеют наследственный характер. Проанализировав источники сердечных сбоев, врачи вывели основные факторы риска.

- генетическая предрасположенность;
- высокое артериальное давление;
- болезни щитовидной железы;
- электролитные нарушения;
- сахарный диабет;
- употребление стимуляторов.
Большую часть этих факторов мы разобрали выше. К электролитным нарушениям может привести неправильное питание — в пище обязательно должны присутствовать кальций, натрий, магний и калий.
К запрещённым психостимуляторам относятся прежде всего кофеин и никотин — благодаря им развивается экстрасистолия. Впоследствии фибрилляция желудочков может вызвать внезапную сердечную смерть.
Как распознать аритмию — симптомы заболевания
Симптомы тахикардии и брадикардии имеют ряд незначительных отличий. Сердечная аритмия поначалу развивается в скрытой форме, ничем себя не проявляя. Впоследствии обнаруживаются симптомы, указывающие на артериальную гипертонию, сердечную ишемию, опухоли мозга и патологии щитовидной железы. Вот основные признаки аритмии:

- головокружение;
- общая слабость;
- одышка;
- быстрая утомляемость;
- потемнение в глазах;
- пограничные состояния мозга (больному кажется, что он вот-вот потеряет сознание).
Если у вас наблюдаются продолжительные потери сознания, длящиеся около 5-10 минут, можете \»отсечь\» брадикардию. Подобные обмороки не присущи этой форме аритмии. Симптомы тахикардии выглядят несколько иначе и поначалу смахивают на общее недомогание. Выглядят они следующим образом:
- одышка;
- учащённое сердцебиение;
- быстрая утомляемость;
- общая слабость.
Методы диагностических исследований
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Если у вас обнаружились приведённые выше симптомы, настало время обратиться к врачу и пройти полноценную диагностику. Обращаться следует к врачу-кардиологу — прежде всего он начнёт проверять щитовидную железу и выявлять возможные сердечные заболевания.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
- Электрокардиография . Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы.
- Эхокардиография . Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры.
- Суточный мониторинг ЭКГ . Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности.
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Оказание первой помощи
Приступы аритмии могут протекать самостоятельно и начинаться внезапно. Столь же непредсказуемо приступ заканчивается. Если у больного наблюдается первый приступ, незамедлительно вызывайте скорую. Зачастую санитары едут медленно, поэтому стоит побеспокоиться о здоровье пострадавшего. Сделайте вот что:

- успокойте больного, подавите проявления паники;
- создайте пациенту условия покоя — уложите его либо усадите в удобное кресло;
- постарайтесь изменить положение тела пострадавшего;
- иногда требуется вызвать рвотный рефлекс — сделайте это двумя пальцами, раздражая гортань.
Дальнейшее зависит от медицинских работников. Лекарства при сердечной аритмии кардиолог назначит позже — когда больного \»откачают\» и проведут предварительную диагностику.
Увидев симптомы аритмии, постарайтесь прервать любые физические нагрузки.
Допустимо употребление успокоительных средств:
- пустырника;
- валерианы;
- корвалола;
- валокордина (в пределах 40-50 капель);
- элениума.
Комплекс лечебных и профилактических мер
Дать однозначную рекомендацию по поводу того, какие таблетки помогут справиться с сердечной аритмией, невозможно. Эта болезнь развивается на фоне различных поражений сердечной мышцы (органических и функциональных). Например, изменения автоматизма ведут к синусовой тахикардии, аритмии либо брадикардии. Если имеются хронические/острые сердечные патологии, их нужно срочно лечить.
Когда конкретная форма аритмии выявлена, назначается вторичная профилактика. Данный вид лечения не практикуется при брадикардии. А вот при тахикардии лекарства придётся попить. Вам пропишут антиритмические препараты:
- антагонисты кальция (Дилтиазем, Верапамил);
- адреноблокаторы (Атенолол, Анаприлин, Конкор, Эгилок);
- Соталекс;
- Кардарон;
- Пропанорм;
- Аллалинин.
Без рецепта врача эти вещества категорически запрещено принимать. Необходим строгий надзор, поскольку неправильное употребление препаратов чревато последствиями. Например, могут возникнуть новые формы аритмии. Так что не рискуйте без необходимости.
Вероятные последствия
Главные последствия аритмии — сердечная недостаточность и тромбоэмболия. Плохое сокращение сердечной мышцы ведёт к сердечной недостаточности — нарушается внутреннее кровоснабжение. Различные органы страдают от недостатка кислорода, начинаются системные нарушения. Это влечёт за собой ряд серьёзных заболеваний и даже смертельные исходы.
При аритмии кровь не просто перекачивается, она начинает \»взбалтываться\» в предсердиях. Это может привести к тромбоэмболии. В некоторых областях сердца формируются тромбы — с течением времени они имеют обыкновение отрываться. Оторванный тромб блокирует сердце, что приводит к плачевным последствиям:
- инфаркт;
- стенокардия;
- летальный исход;
- инсульт мозга.
Способы укрепления сердца
Чтобы избавиться от надвигающейся беды, не обязательно пачками поглощать таблетки. Профилактика сводится к правильному режиму питания и отказу от некоторых пагубных привычек.
Согласно статистике, в зоне риска находятся курильщики — среди них заболевание встречается значительно чаще. Кроме отказа от никотина существуют и другие профилактические меры:
- шейпинг;
- фитнес;
- вечерние пробежки;
- прогулки на свежем воздухе;
- добавление в рацион фруктов, овощей и всевозможных каш;
- отсутствие ссор и нервных срывов.
Ведите размеренную жизнь. Тщательно избегайте конфликтов с близкими людьми. Лечение аритмии сердца вам не понадобится, если вы будете правильно питаться, дышать свежим воздухом и активно двигаться. Бросайте курить — вас ожидает глубокая и счастливая старость.







