Дефибриллятор — это что такое? Принцип работы и виды
Дефибриллятор — это что такое? Принцип работы и виды
С каждым годом уровень сердечных патологий растет, и, к сожалению, во многих странах подобные недуги являются главной причиной смертности. Причем проблемы с сердцем возникают не только у пожилых людей, но и у молодых. Мировая медицина пытается разными способами бороться с этими патологиями, используя современные приборы, а в крайних ситуациях прибегая к оперативному вмешательству. Для спасения человеческих жизней и возвращения здоровья врачи применяют такое устройство, как дефибриллятор.
Что он собой представляет?
Дефибриллятор — это специальный аппарат, воздействующий на сердце кратковременным мощным электроимпульсом. Во время выполнения такой процедуры происходит деполяризация критической массы сердечной мышцы, в результате чего снимается приступ аритмии. Вдобавок ко всему, применение этого устройства дает возможность естественным клеткам синусового узла вернуть сердцу нормальный ритм.
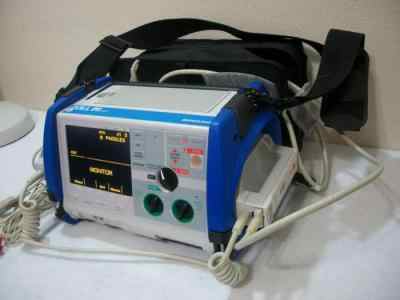
Основной целью дефибриллятора является нормализация частоты сокращения и расслабления сердечной мышцы.
Область использования дефибриллятора
Основные показания к применению устройства — аритмия и фибрилляция желудочков. Процедура искусственной вентиляции легких не всегда помогает перевести фибрилляцию в синусовый ритм, поэтому врачи прибегают к дефибриллятору.
Сегодня дефибриллятор — это необходимый аппарат, доступный для использования не только в медицинских, но и в учебных заведениях, парках, офисах и так далее. Ведь у человека в любое время и в любом месте может случиться нарушение деятельности сердца, а спасти его получится лишь с помощью такого устройства.
Принцип действия медицинского прибора
Дефибриллятор — это аппарат, который функционирует как монитор, определяющий нарушение сердечного ритма. Он необходим, чтобы восстановить нормальные удары главного человеческого органа.
Во многих моделях дефибрилляторов присутствует сразу несколько функций:
- Кардиоверсия. В этом режиме при нарушении работы сердца используют электрический удар с низкой энергией.
- Стимулирование при брадикардии. Программа позволяет в случае редкого сердцебиения посылать небольшие электрические импульсы, чтобы поддерживать нормальный ритм.
- Дефибрилляция. К ней прибегают, когда сердце бьется очень быстро. Прибор освобождает высокий энергетический ток, восстанавливая тем самым сердцебиение.
- Антитахикардиальный пейсинг. Прибор в таком режиме посылает в мышцу сердца небольшие электрические импульсы для нормализации ритма.
Конструкционные особенности современного дефибриллятора
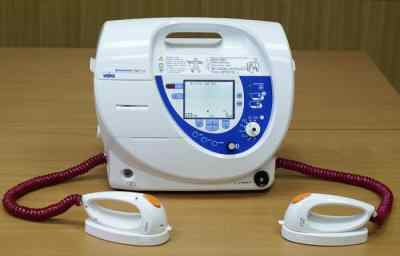
Это устройство оснащено специальными электродами для трансторакального и непосредственного воздействия током на сердечную мышцу. Он состоит из следующих частей: зарядного устройства, конденсатора либо накопителя энергии, а также разрядной цепи. Более того, некоторые дефибрилляторы дополнительно оборудуют специальным прибором для кардиосинхронизации.
Питание всех этих медицинских аппаратов осуществляется от обычной сети переменного тока. Есть приборы, в которых предусмотрена возможность зарядки от бортовой сети автомобиля скорой помощи или автономных источников. Эффективность их использования зависит от следующих факторов: расположения электродов, мощности разряда и момента его нанесения относительно фазы сердечного цикла.
Разновидности дефибрилляторов
Устройства, восстанавливающие фибрилляцию сердца, бывают разных видов:
- Автоматический дефибриллятор — распознает сердечные недуги, после чего предлагает оператору сделать разряд. Для выполнения дефибрилляции сначала надо включить прибор, наклеить на грудь больного электроды и нажать необходимую кнопку. Работа с ним не требует особых умений, поэтому проводить лечебную процедуру могут даже не медицинские работники, а, например, тренеры спортивных команд, спасатели, стюардессы, учителя и так далее.
- Имплантируемый дефибриллятор — это прибор, который отличается от остальных аппаратов своими компактными размерами. Его довольно часто используют совместно с кардиостимулятором для пациентов с серьезными патологиями сердца.
- Профессиональный дефибриллятор, имеющий ручное управление, обладает необходимым набором программ. Электрический разряд такое устройство передает посредством электродов в виде утюжков. Перед выполнением дефибрилляции их прижимают плотнее к телу больного.
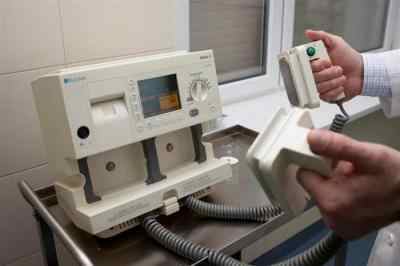
Еще такие медицинские устройства различаются по параметрам вырабатываемых импульсов. Исходя из подобных характеристик, дефибрилляторы могут быть бифазными или монофазными. Причем последние сейчас невозможно найти на первичном рынке, поскольку биполярные аппараты намного эффективнее, поэтому они постепенно вытесняют монополярные.
Как правильно работать с дефибриллятором?
Перед использованием этих приборов необходимо тщательно изучить прилагающиеся к ним инструкции. Дефибриллятор разрешается применять, только когда человек находится как можно дальше от предметов, проводящих ток, и на ровной поверхности.
При проведении дефибрилляции надо следовать всем правилам по технике безопасности. Во время критической ситуации необходимо действовать спокойно и быстро, не паникуя. Прежде чем приступить к оказанию помощи больному в обморочном состоянии, следует удостовериться, что у него имеется пульс, и он дышит. Потом придется вызвать бригаду скорой помощи, ведь без помощи профессиональных врачей шанс на успех в выполнении реанимации слишком низок.
Приступить к дефибрилляции можно до приезда медиков, чтобы не терять драгоценного времени. Для ее проведения понадобится снять верхнюю одежду с пациента и наложить на грудь электроды прибора строго по инструкции. Кожа у человека при этом должна быть сухой. Чтобы уменьшить сопротивление кожных покровов, лучше использовать электропроводную пасту. Для предотвращения ожогов и снижения сопротивления электроды необходимо плотнее прижимать к телу пациента.

При выполнении разряда запрещается дотрагиваться до металлических пластин электродов и пострадавшего. Именно по этой причине находящиеся рядом люди должны обязательно отодвинуться на безопасное расстояние. В процессе проведения дефибрилляции вентиляцию легких осуществлять не надо. Разряд аппаратом делается однократно, повторный импульс выполняется с таким же напряжением или с увеличением на несколько единиц.
Популярные модели. Дефибриллятор \»ДКИ-Н-10\» — самый востребованный прибор
Этот отечественный аппарат является достаточно популярным. В его комплект входят: переносная часть с детскими и взрослыми электродами, сменные батареи и зарядное устройство для них. Первый элемент выполнен в виде монитора, именно на него выводятся сведения о рабочих характеристиках устройства и показатели работы сердца пациента.
Дефибриллятор-монитор является переносным, поэтому сохраняет в себе все возможности профессиональных устройств. При работе с ним можно воспользоваться функцией голосовых подсказок. На жидкокристаллический дисплей выводится вся информация о том, как проходит лечебное мероприятие. В устройстве присутствует интегрированный принтер, позволяющий быстро печатать необходимые показатели.

Дефибриллятор \»ДКИ\» применяют не только в медицинских учреждениях, им пользуются и мобильные бригады. В устройстве есть усиленный режим оценки частоты сердечных сокращений и даже отдельный ЭКГ-канал.
Прибор \»ДКИ-Н-11\»
Подобное устройство предназначено для лечебного воздействия на главный человеческий орган одиночным бифазным разрядом электродами трансторакально. Дефибриллятор \»Аксион\» — это продолжение аппаратов серии \»ДКИ-Н-10\», но с улучшенным функционалом. Усовершенствованная модель дает возможность медикам выполнять внешнюю электрокардиостимуляцию. К достоинствам приборов \»ДКИ-Н\» можно отнести:
- применение ускоренного набора энергии;
- речевое сопровождение процесса работы устройства и действий оператора;
- заряд сразу двух батарей;
- формирование биполярного импульса воздействия;
- встроенный термопринтер.
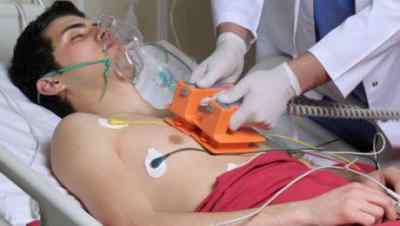
Особенности кардиовертеров-дефибрилляторов ICD
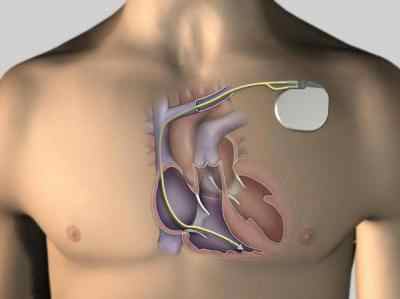
Такие медицинские аппараты выпускают небольших размеров. Их устанавливают в груди, чтобы уменьшить риск смертельных случаев при нарушении ритма желудочков, снижая тем самым опасность возникновения сердечного приступа. Еще подобное устройство имплантируют людям с желудочковой тахикардией, приводящей к нарушению кровообращению и даже остановке сердца.
Кардиовертер-дефибриллятор ICD, как правило, вживляют под местной анестезией. Имплантируется прибор под ключицей, при этом выходящие из него электроды помещаются прямо в сердце. Времени на операцию уходит около 2 часов.
Врач-кардиолог вводит электроды у основания шеи либо в вену на плече. Он вставляет провод в камеру сердца, отслеживая на дисплее рентгеновского прибора его положение, после чего фиксирует стежком и подсоединяет к кардиостимулятору, установленному в пространство между грудной мышцей и кожными покровами. Затем специалист проверяет работу аппарата, если все в порядке, то зашивает разрез.
При покупке такого устройства, как дефибриллятор, необходимо обязательно проверять сертификат. Помните, что аппарат должен быть рекомендован к использованию Министерством здравоохранения, ведь от его качества зависят человеческие жизни.
http://fb.ru/article/271800/defibrillyator—eto-chto-takoe-printsip-rabotyi-i-vidyi
Дефибриллятор
Дефибриллятор (англ. Defibrillator) — аппарат, предназначенный для ликвидации нарушения сердечной деятельности (фибрилляции) путем воздействия на сердце электрического импульса.
Дефибриллятор — небольшой аппарат, предназначенный для оказания экстренной помощи при внезапной остановке сердца. В случаях, когда между жизнью и смертью всего лишь пять минут, спасти человека с помощью этого аппарата может любой ближний — не обязательно врач.
Дефибрилляция — эффективный способ выведения из состояния фибрилляции, который заключается в влияния на сердце одиночным кратковременным (0,01 сек) электрическим импульсом. При нераскрытой грудной клетке используют напряжение от 4000 до 7000 вольт. Сама же фибрилляция сердца — состояние, при котором при котором отдельные группы мышечных волокон сердечной мышцы сокращаются разрозненно и не скоординированы. Сердце, как следствие, теряет способность совершать согласованные сокращения, что приводит к неэффективности работы этого органа.
Самопроизвольно из состояния фибрилляции сердце выйти не может.
[править] История
К концу 1950-х годов лечение фибрилляции сердца осуществлялась только медикаментозно.
Пол Золл первым предложил в 1956 году использовать электрический ток для воздействия на сердечную мышцу в случае фибрилляции, продемонстрировал первый успешный опыт при операции на открытом сердце и с применением переменного тока напряжением 110 Вольт непосредственно к сердечной мышце.
В 1959 году, на основании его публикации, Бернард Лаун поставил задачу добиться более эффективного и менее травматического воздействия электрическим током, для чего начал ставить эксперименты на животных. Результат его исследований — это форма единичного импульса, в следующем известна как «Lown waveform» — единичный синусоидальный импульс продолжительностью около 5 миллисекунд. В серийном устройстве импульс генерировался разрядом предварительно заряженных до 1000 Вольт конденсаторов через индуктивность и электроды. Продолжая исследования, Лаун привлек к сотрудничеству инженера Беркавича Барро, который по представленным Лаун спецификациям и разработал первый прототип дефибриллятора, под названием «кардиовертер» (англ. Cardioverter). Этот первый аппарат, весивший 27 килограмм, обеспечивал импульс энергией 100 Джоулей для применения на открытом сердце и регулируемый импульс 200—400 Джоулей для применения через закрытую грудную клетку.
Аппарат для запуска сердца название
Холтеровский мониторинг сердца: для чего применяют ЭКГ по Холтеру?
В случае, если с сердцем возникают проблемы, электрокардиограмма не всегда информативна. Зачастую требуется зафиксировать работу главной мышцы тела человека на протяжении более долгого времени. Для этого используется холтеровский мониторинг сердца.
Для чего применяют ЭКГ по Холтеру и в каких случаях это необходимо, — расскажем в данной статье.
Что это такое?

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Холтеровское мониторирование сердца (суточное мониторирование ЭКГ) – метод непрерывной записи электрокардиограммы (ЭКГ) в течение суток или более длительного времени с помощью носимых кардиорегистраторов (мониторов).
Суть исследования заключается в постоянной записи ЭКГ на карту памяти, находящуюся в устройстве. После обработки этой записи на компьютере врач функциональной диагностики дает заключение о ритме, его нарушениях, ишемических изменениях, наличии пауз.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Метод получил свое название по фамилии ученого, впервые применившего длительную запись ЭКГ в 1952 году.
Для чего применяется метод?
Перед проведением суточного мониторирования ЭКГ пациента должен осмотреть терапевт или кардиолог. Это необходимо для правильного оформления направления на исследование, уточнения деталей обследования (например, отмена лекарств), формулировки диагноза.
Суточное мониторирование ЭКГ выявляет:
- вид ритма сердца и частоту сердечных сокращений;
- нарушения ритма (наджелудочковые и желудочковые экстрасистолы, пароксизмальные нарушения ритма, паузы);
- ишемические изменения ЭКГ, вызванные ИБС;
- в некоторых моделях – вариабельность ритма сердца.
Суточное мониторирование ЭКГ применяется в следующих ситуациях:
- диагностика аритмий при жалобах на частое или медленное сердцебиение, перебои в работе сердца, неритмичный пульс, эпизоды головокружения, сильной слабости или потери сознания, ощущение остановки сердца;
- диагностика ишемии (кислородного голодания) миокарда при жалобах на давящие, сжимающие, жгучие боли за грудиной, особенно при нагрузке, перед назначением нагрузочных проб, жалобы на ощущение «кома в горле», изжогу, эпизоды болей в нижней челюсти или локтях;
- контроль работы установленного электрокардиостимулятора;
- наблюдение за состоянием пациента в динамике, в том числе контроль эффективности лечения.
Как подготовиться к процедуре?
Утром перед исследованием необходимо принять гигиенический душ. Кожу ничем не смазывать, она должна быть сухая и чистая. Мужчинам настоятельно рекомендуется сбрить волосы на груди: это не только избавит от болезненного удаления электродов, но и существенно улучшит качество записи.
Лекарственные препараты отменяются по рекомендации врача. Если направивший на исследование врач особых указаний не дал, все лекарства применяются в обычной дозировке.
Если необходимо приобрести батарейки к монитору, нужно обратить внимание на маркировку. Батарейки должны быть щелочные (алкалиновые), типоразмера АА («пальчиковые») или ААА («мизинчиковые»).
При плохой переносимости лейкопластыря желательно приобрести в аптеке специальный гипоаллергенный пластырь на шелковой основе. Он поможет избежать раздражения кожи.
Перед обследованием желательно выспаться, обычно позавтракать, не торопясь прийти в поликлинику. Пациенту будет комфортнее, если он наденет облегающую майку, а сверху – свободную одежду, под которой можно будет скрыть регистратор. Женщинам желательно надеть бюстгальтер.
Как проводится обследование?
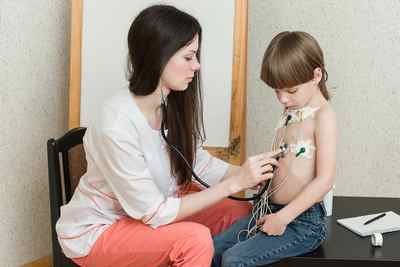
На переднюю поверхность грудной клетки медсестра прикрепляет круглые одноразовые электроды, закрепляя их лейкопластырем. Чаще всего их 5 – 7. От электродов отходят провода к небольшому прибору – регистратору. Регистратор вешается пациенту на шею (реже на пояс) в специальном чехле. После включения регистратора запись ЭКГ начинается. После этого трогать монитор не нужно. Нажимать какие-то кнопки на нем необходимо только при получении такой инструкции от медсестры, и это необязательно.
Пациенту выдается дневник наблюдения. В нем он должен указать время ночного сна (во сколько лег в постель вечером, во сколько встал утром). В некоторых клиниках пациенту рекомендуют записывать все свои действия и ощущения в течение суток. В других – рекомендуют выполнить несколько нагрузок.
Чаще всего пациенту рекомендуют в течение дня несколько раз подняться по лестнице до усталости (без лишних усилий), отметив время начала такого подъема и указав свои ощущения после нагрузки. Такая запись в дневнике поможет врачу определить связь изменений ЭКГ с нагрузкой и жалобами.
Если в течение суток пациент почувствовал перебои в работе сердца, учащенное сердцебиение, у него появилось головокружение или какие-то другие жалобы, это также необходимо отметить в дневнике. Подробно писать не нужно, главное – указать время таких жалоб.
Стоит отметить время приема лекарств. Постоянно измерять и записывать артериальное давление не нужно. Необходимо отметить время приема пищи, отдыха, эмоциональных нагрузок, если они как-то изменили самочувствие.
Пациент должен спать как обычно, только не ложась на живот.
При отклеивании электродов необходимо их прикрепить обратно.
На следующее утро пациент возвращается в кабинет для снятия монитора. После этого запись анализируется врачом. Этот процесс может занять несколько часов, поэтому чаще всего результат готов на следующий день.
Во время обследования нельзя проходить сквозь рамки металлоискателя в магазинах, на стадионах и так далее. Пользоваться мобильным телефоном и компьютером можно. Нельзя проводить рентгенографию или магнитно-резонансную томографию каких-либо органов. Ультразвуковое исследование возможно, если оно не затронет грудную клетку и не помешает записи.
Противопоказания
Суточное мониторирование ЭКГ не показано при острых воспалительных заболеваниях кожи грудной клетки. Других существенных ограничений для этого исследования нет. Оно может проводиться в любом возрасте и при любых сопутствующих заболеваниях.
Что делать после исследования?
Анализ суточного мониторирования ЭКГ представляет собой текст с множеством малопонятных для неспециалиста терминов, чисел, графиков и изображений. Поэтому правильно оценить его может только врач. Обратитесь к специалисту для уточнения диагноза, назначения дополнительных методов исследования и лечения.
Видео на тему «Холтер-ЭКГ»
Технологии проверки сосудов головного мозга
Диагностика позволяет выявить на ранней стадии заболевания, опухоли головного мозга и их кровоснабжение, проводить профилактику появления инсультов и начать своевременное лечение.
Ниже приведены все способы, с помощью которых можно получить данные о кровоснабжении мозга, а также получить данные о возможных нарушениях этого процесса, если в анамнезе имеются болезни сосудов головного мозга.
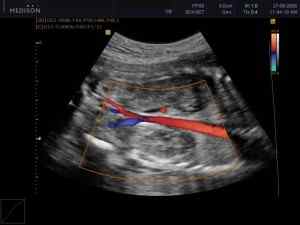
Удобство методики в том, что на экране артериальная и венозная кровь отмечаются разными цветами (красным и синим). Метод широко используется при исследовании сосудов мозга.
Диагностика может проводиться с использованием контрастного вещества, но такая процедура проводится только в условиях стационара. Проводится после введения контрастного вещества в вену при помощи (магнитно-резонансной ангиографии МРА). Использование в диагностике контрастного вещества позволяет определить мельчайшие участки патологии и предупредить появление инсульта.
Как лечить сосуды головного мозга, если при обследовании обнаружена патология, решает только врач, и лечение должно проводиться в условиях стационара. Проводить лечение в амбулаторных условиях или нет — решает также врач в индивидуальном порядке.
http://lechenie.giperton-med.ru/lechenie/apparat-dlya-zapuska-serdtsa-nazvanie/
Дефибриллятор. Заблуждения о нем. Тонкости оказания первой помощи.
Здравствуйте!
Наверняка многие из вас знакомы с такой штукой как \»дефибриллятор\». Это та самая вещь, которую медики в кино прикладывают к груди умирающего и орут \»разряд!\», а потом все такой ты-дыщ! Шарах! Ну это если совсем уж на пальцах объяснять. Вот оно:
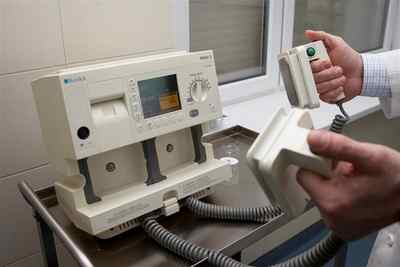
Очень многие весьма поверхностно знакомы с этой штуковиной, дескать, ну понятное дело, сердце остановилось, оно стимулируется разрядом.
Вот и некоторые мои молодые коллеги, как выяснилось, тоже заблуждаются на этот счет. Собственно, когда я об этом узнала, решила сделать свой первый, немного познавательный пост на этом сайте.
Я не просто так вспомнила о кино. Ведь очень многие из вас наверняка видели дефибриллятор и его использование именно в различных фильмах, сериалах, где воспроизводятся сцены реанимационных мероприятий. И как вы сейчас узнаете, чаще всего в них мы можем наблюдать очень грубую ошибку, а именно — использование дефибриллятора при остановке сердца.
Драматизма в кино и сериалах добавляет кадр с кардиомонитором, на котором зритель видит ровную полоску, так называемую \»изолинию\», которая подразумевает полную остановку сердца, врачи хватаются за дефибриллятор, звучит самая клишированная фраза из всех :\»Мы его теряем!\», затем тот самый \»разряд!\». Эффектно, волнующе, но бессмысленно.
А секрет в самом названии устройства — дефибриллятор. Он используется при так называемой фибрилляции, то есть неравномерном, аритмичном, учащенном и непродуктивном сокращении сердечной мышцы, чаще всего отдельно желудочков или предсердий. Речь идет о нарушении проводимости сердца, что на кардиограмме, например, будет выглядеть так: (это грубый пример фибрилляции желудочков, но даже самый недалекий человек заметит разницу между остановкой сердца, то есть прямой линией, и этим хаосом)
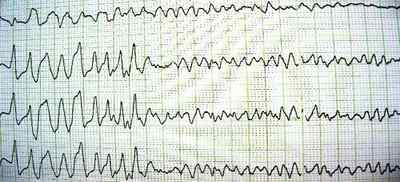
Если быть более краткой — дефибриллятор применяется лишь тогда, когда у пациента наблюдается экстремальное нарушение проводимости ритма сердца, которое может быть возобновлено благодаря этому самому волшебному \»разряду\». Если же речь идет об остановке сердца, то эта штука убирается в сторону, мы прибегаем к классическому искусственному массажу сердца и медикаментозной экстренной терапии.
Казалось бы, зачем об этом знать людям, которые не имеют никакого отношения к медицине?
Конечно, всегда кажется что это произойдет с кем-то а не с тобой, но кто знает, что может случится? Что если именно вы окажетесь единственным человеком, который сможет поддерживать чью-то жизнь до приезда медиков?
Принцип дефибриллятора применяется и при оказании первой неотложной помощи. Это так называемый \»прекардиальный удар\» — один достаточно мощный удар кулаком в область грудины, который должен предшествовать непрямому массажу сердца.
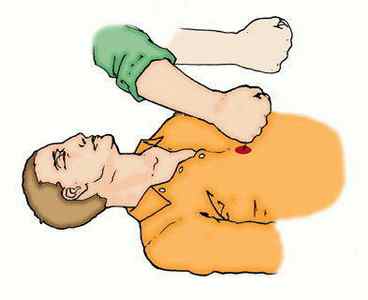
В свое время можно было услышать немало споров на тему того, нужно ли использовать прекардиальный удар на практике или нет? Нужно! Но теперь вы знаете когда это стоит делать, а когда — нет!
Если вы стали свидетелем того, что кто-то внезапно упал, потерял сознание, находится в тяжелом состоянии — не забудьте проверить сердцебиение. К слову, это как раз та причина по которой даже опытный врач при обнаружении отсутствия пульсации на сонной и лучевой артериях все равно проверит сердцебиение, приложив ладонь в области верхушечного толчка (можно и просто к груди). Вы должны сразу же понять с чем имеете дело — остановкой сердца, или же нарушением ритма? В первом случае сердечные толки будут отсутствовать, ровно как и пульсация. Во втором случае — вы сможете ощутить частые, неравномерные, неритмичные, можно сказать хаотические толчки, которые часто сравнивают с \»трепетанием\».
Если вы столкнулись именно с подобным состоянием — не забудьте нанести прекардиальный удар, который может стать решающим и помочь сердечной мышце восстановить свою относительно эффективную работу, после чего можете приступать к выполнению стандартного непрямого массажа сердца и искусственной вентиляции легких.
Помните, что даже такая незначительная мелочь на самом деле может стать решающей в чьей-то жизни.
Дефибриллятор
Дефибриллятор — прибор, использующийся в медицине для электроимпульсной терапии нарушений сердечного ритма. Основные показания к дефибрилляции: фибрилляция желудочков, аритмии. Первая попытка дефибрилляции должна быть начата с 4000 В, при последующих попытках напряжение увеличивается до 5000—7000 В. Электроды должны быть увлажнены и во время разряда плотно прижаты к грудной клетке. Во время проведения разряда нужно соблюдать технику безопасности, отсоединять регистрирующие устройства и аппараты искусственной вентиляции лёгких.
Различают кардиоверсию и дефибрилляцию.
Кардиоверсия — воздействие постоянного тока, синхронизированное с комплексом QRS. При различных тахиаритмиях (кроме фибрилляции желудочков) воздействие постоянного тока должно быть синхронизировано с комплексом QRS, так как в случае воздействия тока перед пиком зубца Т может возникнуть фибрилляция желудочков.
Воздействие прямого тока без синхронизации с комплексом QRS называется дефибрилляцией. Дефибрилляция проводится при фибрилляции желудочков, когда нет необходимости (и нет возможности) в синхронизации воздействия постоянного тока. В случае успешной дефибрилляции разряд останавливает сердце, после чего оно восстанавливает собственную нормальную электрическую активность (синусовый ритм).
Ошибки при дефибрилляции
В 1899 году Прево Жан-Луи (невролог) и Фредерик Бателли опубликовали результаты своих исследований по остановке сердечных сокращений у собак посредством воздействия током, в том числе, отмечалась возможность остановить фибрилляции. Прево и Бателли изучали смерть от электротока, а не дефибрилляцию (сама природа фибрилляций в то время была известна довольно смутно), но к 1932 году Д. Р. Хукер и соавторы провели ряд экспериментов по реанимации с помощью тока и показали возможность электрошоковой дефибрилляции. Несколько позже в СССР в экспериментах на животных (собаках, кошках, лягушках) Н. Л. Гурвич и Г. С. Юньев также показали возможность как вызывания, так и прекращения фибрилляций посредством воздействия тока: вызывания фибрилляций — синусоидальным током, дефибрилляции — конденсаторным разрядом, и предложили использовать электрический метод для восстановления нормальной деятельности фибриллирующего сердца.
Тем не менее до середины 1950-х годов во всём мире лечение фибрилляции сердца осуществлялось только медикаментозно (например, введением солей калия и кальция).
В 1956 году Золл Пол| не только предложил использовать электрический ток для воздействия на сердечную мышцу в случае фибрилляции, но и продемонстрировал первый успешный опыт при операции на открытом сердце человека и с применением переменного тока напряжением 110 вольт непосредственно к сердечной мышце.
Примерно в то же время В. Я. Эскиным и А. М. Климовым был изготовлен первый в СССР автономный дефибриллятор ДПА-3, однако отчёты были опубликованы лишь в 1962 году. Есть также сведения, что дефибрилляторы разрабатывались в СССР с 1952 года (по схеме, предложенной Н. Л. Гурвичем) и в порядке эксперимента применялись с 1953 года, однако такие свидетельства появились в печати десятилетия спустя.
В 1959 году на основании публикации Золла Бернард Лаун поставил задачу добиться более эффективного и менее травмирующего воздействия электрическим током, для чего стал ставить эксперименты на животных.
Результатом его исследований стала монофазная форма одиночного импульса.
В серийном устройстве импульс генерировался разрядом предварительно заряженных до 1000 Вольт конденсаторов через индуктивность и электроды.
Продолжая исследования, Лаун привлёк к сотрудничеству инженера Баруха Берковица (англ.) русск. , который по представленным Лауном спецификациям и разработал первый прототип дефибриллятора, под названием «кардиовертер» (англ. cardioverter ). Этот аппарат, весивший 27 кг, обеспечивал импульс энергией 100 джоулей для применения на открытом сердце и регулируемый импульс 200—400 джоулей для применения через закрытую грудь.
http://medviki.com/%D0%94%D0%B5%D1%84%D0%B8%D0%B1%D1%80%D0%B8%D0%BB%D0%BB%D1%8F%D1%82%D0%BE%D1%80
Первая помощь при остановке сердца

Существует много ситуаций, которые мы называем форс-мажорными или внештатными. Это обстоятельства, когда нужно уметь действовать оперативно и грамотно, спасая жизнь другому человеку. Одна из таких ситуаций — остановка сердца у человека, который находится рядом. Итак, о симптомах остановки и правильных действиях по реанимации пострадавшего.
Симптомы остановки сердца
Есть несколько главных признаков, по которым констатируют остановку сердца. Вот они:
Причинами остановки сердца могут быть переохлаждение и электротравма, утопление или удушение, ишемическая болезнь сердца и артериальная гипертензия, анафилактический шок и курение.
Как спасти человека при остановке сердца?
Если вышеуказанные симптомы у человека присутствуют, то у людей, которые находятся рядом, есть всего-навсего семь минут, чтобы реанимировать пострадавшего, то есть спасти ему жизнь. Запоздалая помощь может привести к инвалидности человека.
Главные задачи, которые нужно выполнить при оказании помощи, это восстановление дыхания сердечного ритма пострадавшего, запуск системы кровообращения.
Оказание первой помощи после вызова «неотложки» и в ее ожидании включает в себя несколько последовательных действий:
Последствия остановки сердца зависят от оперативности реанимационных мероприятий: чем позже возвратили человека к жизни, тем больше риск осложнений.
http://nmedic.info/story/pervaya-pomoshch-pri-ostanovke-serdca
Как называется аппарат для запуска сердца
- Главная страница
- Медицина и электроника
- Спасительные разряды
Спасительные разряды
Это казалось ясным еще со времени Ломоносова, Рихтера и Франклина — разряд электрического тока смертелен. Но дерзкая, пытливая мысль исследователей не унималась. Не раз ведь бывало, что одно и то же средство в одних случаях, в определенных дозах и условиях убивало, а в других — излечивало. Так почему бы таким средством не быть и электрическому току? И вот племянник и ученик Гальвани Альдини решил проделать новый эксперимент. Он уговорил предоставить ему для опыта труп обезглавленного преступника, который за два часа до того был казнен. Альдини решил током оживить сердце, но попытки оказались безуспешными. Подобный эксперимент повторил другой итальянский ученый — Вассали, который воздействовал электрическим зарядом на сердце также только что обезглавленного преступника. Под влиянием электрического тока сердце стало ритмически сокращаться.
Сорок лет спустя хирург Бостон, вспомнив эксперименты Альдини и Вассали, во время операции спас жизнь больному с помощью электрического заряда в сердце. Больной умирал, не выдержав воздействия наркоза хлороформом. В 1902 г. русский хирург А. А. Кулябко оживил сердце трехмесячного ребенка, погибшего от пневмонии. Эти примеры не единственны.
Вопросы оживления организма, лечения внезапной «необоснованной» смерти являются предметом молодой (зародившейся в начале нашего столетия) науки реаниматологии. Речь идет о тех случаях, когда жизненно важные системы организма еще могли бы выполнять свои функции, если бы им своевременно была оказана необходимая помощь — «подтолкнули» бы остановившееся сердце, как подталкивают маятник остановившихся часов.
На помощь приходит воздействие электрическим током на сердце при его остановке или возникновении фибрилляции. Состояние фибрилляции заключается в прекращении ритмических сокращений сердца. Вместо них возникают беспорядочные, хаотические подергивания отдельных групп мышечных волокон. Кровообращение при этом мгновенно прекращается. В современных сложных операциях на сердце фибрилляция желудочков — явление очень часто встречающееся.
Метод импульсной дефибрилляции — из числа парадоксов, широко известных в медицине, когда воздействие на живой организм одинаковым средством в одном случае убивает, в другом — врачует. Давно известно, например, что укус среднеазиатской гюрзы для человека смертелен. В малых же, строго обоснованных дозах змеиный яд исцеляет от многих недугов, в том числе — и от укусов змей (за счет приобретения иммунитета от инъекций специальной сыворотки на основе змеиного яда). Также и с электричеством? Вспомним смерть Рихмана от удара молнии! Да что там молния. Известно, что и 220 В тока вполне достаточно, чтобы человеку нанести смертельную травму. Происходит это потому, что через сердце проходит ток силой 0,1—0,2 А, вызывая фибрилляцию. Смысл устранения фибрилляции электрическим током заключается в следующем. На хаотически сокращающиеся волокна сердечной мышцы воздействуют мощным кратковременным электроимпульсом определенной величины и длительности, заставляя волокна сокращаться одновременно и так же синхронно расслабляться. После этого потерявший ранее управление синусовый узел вновь обретает способность подчинять вышедшие из «повиновения» волокна, восстанавливая их ритм.
Импульсное электрическое воздействие на остановившееся сердце производится через два металлических диска, накладываемых на грудную клетку со стороны сердца и под лопатку. Через эти два электрода пропускается мощный электрический разряд длительностью 0,01 с при максимальном значении тока 40 А; мгновенная мощность может достигать величины порядка 60 кВт. Формирование такого импульсного разряда осуществляется с помощью простого индуктивно-емкостного контура, при этом емкость заряжается до 7 кВ. Работа с таким напряжением в условиях скорой помощи требует большой квалификации медицинского персонала.
Наш организм — удивительное творение природы. При дефибрилляции для «запуска» остановившегося сердца на нем рассеивается энергия до 200 джоулей. Такую энергию производит при ударе камень массой один килограмм, упавший с высоты 20 метров. Столь сильное действие, кроме терапевтического эффекта (дефибрилляция сердца), может иногда сопровождаться повреждающим действием. Поэтому вопросы снижения величины воздействия путем выбора оптимальной формы дефибриллирующего импульса, обеспечивающего максимальную терапевтическую эффективность при минимальной вероятности травмы, являются актуальными для исследователей и практиков.
Дефибрилляторы, выпускаемые в нашей стране, имеют так называемую биполярную форму импульса, что позволяет в два-три раза снизить энергию, воздействующую на пациента, по сравнению с аппаратами, использующими другие формы дефибриллирующих импульсов.
До сих пор речь шла о вентрикулярной фибрилляции (мерцании желудочков), приводящей к остановке сердца и клинической смерти. Этот метод лечения эффективен при резком и длительном нарастании частоты сердцебиений (тахикардии) и фибрилляции предсердий.
При фибрилляции предсердий транспортировка крови не нарушается и не создается угроза жизни больного, но во избежание осложнений необходимо вывести сердце из этого состояния. Воздействуя в этом случае мощным импульсом на работающий орган, необходимо исключить возможность его попадания в ранимую фазу сердечной деятельности (фронт зубца Т). Для этих целей используются так называемые кардиосинхронизируемые дефибрилляторы, импульс разряда которых синхронизируется R -зубцом.
Лечение тахикардии и мерцания предсердий методом дефибрилляции возможно только при нахождении пациента в состоянии анестезии. Ведь в сознательном состоянии пациент не выдерживает развиваемого дефибриллятором мощного воздействия из-за болевых ощущений.
Применение электроимпульсной терапии сердечных аритмий у больных, состояние которых может оцениваться как терминальное, становится практически невозможным ввиду осложнений, вызываемых фармакологическим наркозом. Это привело к поискам более совершенного и безопасного метода общего обезболивания при дефибрилляции. В качестве такого метода был использован электронаркоз, который в настоящее время делает первые шаги в области хирургии, экспериментальной и клинической реаниматологии. Наркоз интерференционным электрическим током стимулирует миндалевидный комплекс, оказывающий модулирующее влияние на систему гипоталамус — гипофиз — кора надпочечников в условиях тяжелой гипоксии.
Но в отличие от хирургии, где требуется длительное отключение сознания больного на время операции, при дефибрилляции, наоборот, нужен эффективный наркоз, кратковременно отключающий сознание больного. Такой аппарат впервые был создан в СССР и начал успешно использоваться в клинической практике не только у нас, но и за рубежом. Аппарат обеспечивает кратковременный электронаркоз путем воздействия интерференционными токами через две пары электродов, размещаемых на сосцевидных отростках и в положении «лоб—затылок». При этом обеспечивается кратковременная длительность электронаркоза порядка долей секунды и осуществляется автоматический синхронный запуск дефибриллятора во время бессознательного состояния больного. После разряда дефибриллятора воздействие интерференционными токами автоматически прекращается. С целью обеспечения безопасности предусмотрена автоматическая блокировка дефибриллятора в тех случаях, когда интерференционные токи не обеспечивают достаточного уровня обезболивания.
Результаты клинического использования нового прибора показали, что после дефибриллирующего воздействия двигательная реакция пациента не отличается от обычной, характерной для дефибрилляции с фармакологическим наркозом. Сознание больного восстанавливается сразу же после дефибрилляции. Более того, по мере необходимости дефибрилляция, синхронная с электронаркозом, может повторяться неоднократно (до 3— 5 раз).
Случается, что больная сердечная мышца расслабляется, дряблеет настолько, что доставка крови к органам и тканям или замедляется, или прекращается вовсе. Ритмы нормально работающего, здорового сердца рождаются в предсердиях, затем по так называемому «пучку Гиса» проводятся в желудочки, заставляя их сокращаться и проталкивать кровь. Но вот ритм сердечной активности нарушен. Кровь «перекачивается» неравномерно, с задержками, человек теряет сознание, наступает смертельная угроза. Для восстановления нормального функционирования сердца требуется подача непрерывной последовательности импульсов, чтобы снова стимулировать сокращение сердечной мышцы. С такой задачей призваны справляться электрокардиостимуляторы — аппараты, способные продолжительное время управлять работой сердца.
В 1928—1932 гг. были установлены основные принципы стимуляции сердца, однако экспериментальные исследования и внедрение в медицинскую практику начались в 50-х годах. Именно тогда были созданы кардиостимуляторы. Эти на первых порах громоздкие приборы предназначались для поддержания сердечной деятельности в послеоперационный период или в критических постинфарктных ситуациях. Их можно использовать короткое время, но нарушения функции проводящей системы сердца нередко становятся необратимыми, и больной нуждается в искусственной стимуляции пожизненно. Словом, возникла необходимость в создании миниатюрного стимулятора, чтобы действовал он достаточно долго и его можно было имплантировать в организм пациента. И снова на помощь пришла медицинская электроника.
Здесь предстояло решить целый комплекс проблем: нужно было добиться, чтобы вживленный аппарат не был отторгнут организмом как чужеродный элемент, чтобы электродная система стимулятора была надежной и долговечной, найти оптимальную электронную структуру построения стимулятора, обеспечивающую бесподстроечный режим его работы и эффективное управление функционированием сердечной мышцы, создать долговечные и энергоемкие источники питания, разработать безопасные методы хирургического вживления стимуляторов в организм.
Словом, решалась проблема создания биотехнической системы, автоматически управляющей процессами жизнедеятельности сердца. И она потребовала объединения усилий специалистов различных научных направлений — физиологов, хирургов, клиницистов, математиков, физиков, инженеров и целого ряда других. И это определило успех решения проблем.
Энергетики, например, разработали атомные источники питания кардиостимуляторов, использующие распад ядер плутония Pu 238 или радиоактивного изотопа прометия ( Pm 147 ). Инженеры разработали специальные приборы наружного контроля за работой стимулятора, осуществляя который, через определенные периоды времени можно определить «резерв» батареи стимулятора. Хирурги разработали и провели операции по вживлению стимуляторов, их повторной замене. Перечисление всех составляющих, обеспечивающих успех проблемы просто невозможно. Ведь на это ушло четыре десятилетия активных творческих поисков многих ученых, конструкторов, медиков, смело шедших по непроторенным дорогам к поставленной цели.
Сейчас усовершенствованы не только конструкция кардиостимуляторов, система энергопитания, позволяющая им бесперебойно функционировать в течение многих лет, но появилась возможность программирования: по мере необходимости настраивать аппарат на ускоренный или, наоборот, замедленный ритм, изменять амплитуду стимулирующего импульса и другие рабочие параметры. Появились двухкамерные стимуляторы, соединенные не только с желудочком, но и с предсердием. В отличие от обычных стимуляторов, которые следят только за состоянием желудочков, двухкамерные сначала регистрируют электрический потенциал предсердий и в соответствии с уровнем их активности дозируют подачу импульсов в желудочки. Такая последовательность крайне важна для адаптации к смене физиологической нагрузки.
В нашей стране создание и внедрение электростимуляторов — важнейшая составная часть совершенствования деятельности кардиологической службы. «Учеными и инженерами многое сделано для создания и выпуска современной диагностической и лечебной аппаратуры для кардиологических больных, — отмечал Академик Е.И. Чазов. — Разработаны управляемая по радио система электрической стимуляции сердца, пульт контроля за пациентами с нарушением сердечного ритма, алгоритмы работы анализатора положения эндокардионального электрода для диагностики дислокации его и возможной пенетрации в миокард. Созданы новые модели аппаратов для электрокардиостимуляции при полной поперечной блокаде сердца и некоторых других нарушениях сердечного ритма с радиоизотопным источником энергий. Усовершенствованы искусственные клапаны сердца, созданы новые материалы для сосудистых протезов с тромборезисторными свойствами».
Много сделано «в борьбе за сердце» — «поставлены под ружье» новейшие достижения науки, призваны на помощь самые совершенные аппараты. Но еще много предстоит совершить врачам в этой благородной борьбе. И пусть их вдохновляют прекрасные слова французского медика Верниола: «Врачи будущего, во главе с реаниматорами, это — сильные духом люди, которыми руководит чувство их личной ответственности, а также глубокое чувство ценности жизни человека».
http://www.medjour.ru/meditsina-i-elektronika/282-spasitelnye-razryady
Процедура дефибрилляции сердца
Фибрилляция – вид аритмии, угрожающей человеку смертью. Для этого состояния характерны беспорядочные сокращения (мерцания) предсердий или желудочков. Скорость хаотичных подергиваний мышечных волокон достигает предельных цифр. Кровообращение резко нарушается, потому что сердце не может полноценно осуществлять свои насосные функции. Развивается клиническая смерть. Для спасения жизни и предотвращения подобных ситуаций существуют разные методы. Самым эффективным на сегодняшний день признана электроимпульсная терапия, или дефибрилляция сердца.
Разновидности и суть процедуры
Дефибрилляция сердца – это проведение электрического разряда через его камеры с целью восстановить нормальный ритм работы органа. Для осуществления манипуляций используют специальный прибор – дефибриллятор. Терапия такого рода может проводиться планово или экстренно, в зависимости от ситуации. Выполнение электроимпульсного лечения входит в компетенцию кардиолога, врача бригады скорой помощи или реаниматолога. Эти специалисты должны обладать навыками техники проведения процедуры.
Что такое дефибриллятор? Устройство для подачи электроимпульсов может быть переносным и стационарным. Оно оснащено тремя блоками: в одном из них накапливается и преобразовывается электричество, другой представляет собой один или два электрода, третий элемент – это дефибриллятор-монитор. Различают монофазный и бифазный элетростимуляторы. Первый пускает ток в одном направлении. Принцип действия второго прибора: он использует электроэнергию переменного тока, движущегося от электрода к электроду и обратно.
Существуют автоматические устройства, которые, в отличие от ручных, способны выявить разные нарушения ритма. Также они сами подбирают необходимую мощность разряда для каждого случая. Иногда помощь приходится оказывать вдали от больничных стен. Простота эксплуатации делает прибор доступным даже для использования людьми, не прошедшими лицензирование, то есть без специальной медицинской подготовки.
У многих возникает закономерный вопрос: можно ли дефибриллятором запустить сердце? Лечение электричеством допускается лишь в том случае, если сохраняется хотя бы какое-то подобие сократительной деятельности. Таким образом, дефибриллятор при остановке сердца использовать не имеет смысла.
В случае асистолии (отсутствии сокращений) необходимо приступить к проведению процедуры искусственного дыхания, чередуемой с непрямым массажем сердца. Когда самый важный орган подаст признаки жизни, можно проводить электроимпульсную терапию. Она существует в двух разновидностях: собственно дефибрилляция как мера неотложной помощи, и кардиоверсия.
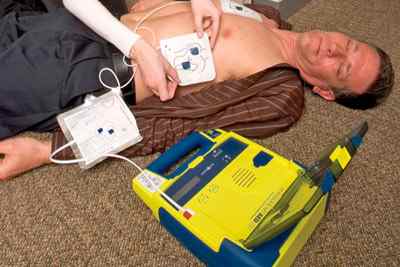
Зачем нужен электрический дефибриллятор в экстренных ситуациях? Его используют для устранения желудочковой аритмии (самое тяжелое нарушение). Такой способ сердечной стимуляции всегда предполагает неотложное проведение, потому что в этом случае возникает реальная угроза жизни. Человек во время подачи тока находится в бессознательном состоянии.
Что такое электрическая дефибрилляция сердца, именуемая кардиоверсией? Термин тоже подразумевает нанесение разрядов тока, но их надо синхронизировать с желудочковым комплексом (QRS). Для этого во время процедуры необходимо параллельное проведение ЭКГ. Применение такого типа лечения актуально при наличии предсердного нарушения ритма. Возможны как плановые манипуляции, так и экстренные. Первый вариант проводится при обдуманном согласии пациента и под наркозом.
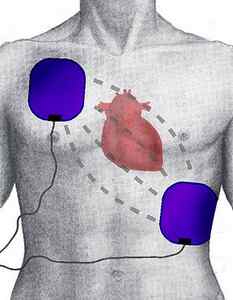
Электрические импульсы наносят двумя электродами дефибриллятора, расположенными специальным образом на грудной клетке больного. При этом производится особая обработка кожных покровов и самих приспособлений.
Есть и другой вид возвращения нормальной сократительной деятельности сердца. В грудную клетку вживляется приспособление, которое задает нужный ритм. При необходимости дефибриллятор-кардиовертер распознает и купирует приступ опасной для жизни мерцательной аритмии.
Когда проводят дефибрилляцию
Показания к применению электрической экстренной дефибрилляции – тяжелые желудочковые аритмии:
- Фибрилляция (беспорядочный ускоренный ритм).
- Трепетания (ритм ускорен, но упорядочен).
- Тахикардия, которая не лечится консервативно.
При этом состояние может осложняться острой сердечной недостаточностью, резкой гипотонией.
- Сердце сокращается часто, хаотично. Проверять сердцебиения надо в области грудины, пульс, скорее всего, не будет прощупываться.
- Человек находится без сознания. Происходит регистрация клинической смерти.
Цель процедуры – спасти человеку жизнь, восстановить адекватную деятельность сердца, не допустить его полную остановку. Меры относятся к реанимационным, манипуляцию надо проводить как можно быстрее. С каждой минутой промедления риск биологической смерти повышается.
Когда выбирают кардиоверсию?
Для лечения предсердных аритмий, которые не поддаются воздействию медикаментами:
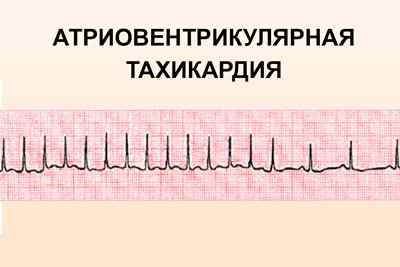
- пароксизмы наджелудочковой тахикардии;
- атриовентрикулярная тахикардия;
- мерцания и трепетания предсердий.
Плановые процедуры проводятся при частых и затяжных приступах мерцательной аритмии, а также в случае неэффективности медикаментозного лечения. Иногда практикуется чередование двух методов одновременно: лекарственной и электроимпульсной терапии.
Экстренная кардиоверсия необходима, когда аритмия грозит перейти в фибрилляцию желудочков, сопровождается симптомами прединфарктного состояния, падения артериального давления, недостаточности сердца в острой форме.
Целью процедуры является устранение тяжелых симптомов, повышение эффективности лечения, улучшения качества жизни пациента, неотложная помощь при развитии угрожающих состояний.
Противопоказания
Для проведения экстренных мероприятий пользоваться дефибриллятором можно в любой ситуации. Основное противопоказание – воздействие на нормально работающее сердце (или с незначительными, физиологическими сбоями). Главное назначение процедуры – не допустить смерти пациента. Также нецелесообразным будет воздействие током на сердце, которое уже не работает, ввиду полного отсутствия эффективности такой манипуляции.
Осуществление кардиоверсии (плановой) имеет несколько ограничений. Не рекомендуется делать процедуру в следующих ситуациях:
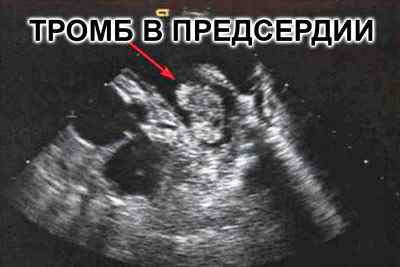
- наличие тромбов в зоне предсердий;
- есть противопоказания для погружения в наркоз;
- употребление сердечных гликозидов;
- атриовентрикулярная тахикардия;
- учащенный синусовый ритм;
- хроническая сердечная недостаточность;
- лихорадочное состояние инфекционной этиологии;
- хроническая мерцательная аритмия (стаж более двух лет);
- дистрофия или гипертрофия желудочков.
Дефибрилляция сердца: меры предосторожности
Процедура связана с использованием электрического тока, который требует осторожного обращения. Чтобы не навредить себе или пациенту, люди, проводящие дефибрилляцию, должны соблюдать ряд строгих рекомендаций:
Дефибрилляция сердца: показания и методика проведения
Экстренная электростимуляция применяется, когда человек лишился сознания, и если обнаружено серьезное нарушение сердечного ритма. Алгоритм проведения:
Как проводится плановая кардиоверсия
К этому типу электроимпульсной терапии пациента готовят. Схема подготовки:
Методика проведения плановой электростимуляции включает в себя:
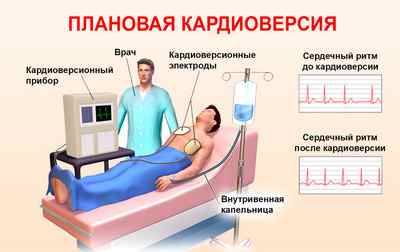
Возможные осложнения и риски
При проведении плановой кардиоверсии необходимо оценить степень риска и принять правильное решение, потому что процедура чревата осложнениями.
- Развитие мерцаний желудочков при ошибках в процессе проведения электротерапии.
- Резкая гипотония.
- Возникновение экстрасистол, желудочковых или предсердных.
- Через некоторое время после кардиоверсии, увенчавшейся успехом, может развиться отек легких. Такое явление наблюдается при лечении хронических нарушений ритма.
Дефибрилляция тоже представляет определенную опасность для пациента. Но риски не идут в расчет, когда сердце может остановиться в любой момент.
Возможные последствия процедуры:
- Тромбоэмболия сосудов, в том числе и легочных.
- Ожог кожной поверхности грудной клетки.
Эти же проблемы могут возникнуть и при кардиоверсии.
Уровень эффективности и дальнейший прогноз
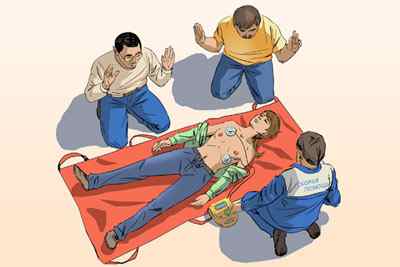
Самый высокий уровень эффективности экстренной электростимуляции отмечается в первые три минуты развития угрожающих жизни







