Аортальный клапан: строение, механизм работы
Аортальный клапан: строение, механизм работы. Стеноз и недостаточность аортального клапана
Аортальные пороки сердца обычно отличаются приобретённым характером и проявляются клинически только в пожилом возрасте. Их наличие может стать причиной тяжёлых гемодинамических нарушений. Тяжесть патологии состоит в том, что изменения, затрагивающие клапаны, являются необратимыми.
Строение сердца: клапаны
Сердце представляет собой полый орган, который состоит из 4 камер. Левая и правая половины разделены перегородками, в которых нет никаких образований, однако, между предсердием и желудочком каждой стороны имеется отверстие, снабжённое клапаном. Эти образования позволяют регулировать циркуляцию крови, не допуская регургитации, то есть обратного заброса.
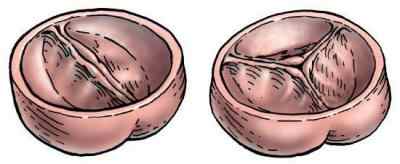
Слева имеется митральный клапан, состоящий из двух створок, а справа – трикуспидальный, он имеет три створки. Клапаны снабжены сухожильными нитями, что обеспечивает их открытие лишь в одну сторону. Это предотвращает обратный заброс крови в предсердия. В месте перехода левого желудочка в аорту имеется аортальный клапан. Его функция – обеспечить одностороннее продвижение крови в аорту. С правой стороны также имеется клапан лёгочной артерии. Оба образования получили название «полулунные», они имеют по три створки. Любая патология, например, кальциноз створок аортального клапана, приводит к нарушению перемещения крови. Приобретённые пороки обычно связаны с каким-либо заболеванием. Поэтому люди, имеющие так называемые факторы риска, должны регулярно проходить обследование: главным образом эхокардиограмму.
Механизм работы аортального клапана
Существенную роль в кровообращении играет аортальный клапан. Створки уплотнены или укорочены – это одна из основных патологий. Она становится причиной нарушения гемодинамики. Функция этой части органа – обеспечить продвижение крови из левого предсердия в желудочек, предотвратив регургитацию. Створки открыты в период систолы предсердий, в это время кровь направляется через аортальный клапан в желудочек. Далее, створки закрываются для предотвращения обратного заброса.
Пороки сердца: классификация
По времени возникновения можно выделить врождённые пороки сердца (аортального клапана и других образований) и приобретённые. Изменения затрагивают не только клапаны, но и перегородки сердца. Врождённые патологии нередко являются комбинированными, что затрудняет диагностику и лечение.
Стеноз аортального клапана
Патология подразумевает сужение перехода левого желудочка в аорту – поражаются створки клапана и окружающие их ткани. Это заболевание, согласно статистическим показателям, чаще встречается у мужчин. Уплотнение стенок аорты и створок аортального клапана обычно связано с ревматическими и дегенеративными поражениями. Также в роли этиологического фактора могут выступать эндокардит, ревматоидный артрит. Эти болезни приводят к сращению створок, в результате чего снижается их подвижность, и клапан не может полноценно раскрыться в период систолы левого желудочка. В пожилом возрасте причиной поражения часто является атеросклероз и кальциноз створок аортального клапана.
В результате сужения аортального отверстия возникают существенные изменения гемодинамики. Они наблюдаются, когда стеноз имеет выраженную степень – уменьшение тракта более чем на 50%. Это приводит к тому, что градиент давления аортального клапана изменяется – в аорте давление сохраняется в норме, а в левом желудочке оно нарастает. Повышенное воздействие на стенку левого желудочка приводит к развитию компенсаторной гипертрофии, то есть к её утолщению. В последующем нарушается и диастолическая функция, что является причиной увеличения давления в левом предсердии. Гипертрофия приводит к повышению потребности в кислороде, однако, на увеличенную массу миокарда приходится прежнее кровоснабжение, а при сопутствующих патологиях даже уменьшенное. Это приводит к развитию сердечной недостаточности.
На ранних этапах поражённый аортальный клапан может никак себя не проявлять. Клинические изменения возникают при сужении отверстия на 2/3 от нормы. При выраженной физической нагрузке больных начинают беспокоить боли, локализованные за грудиной. Болевой синдром в редких случаях может сочетаться с потерей сознания из-за системной вазодилатации. Формирование лёгочной гипертензии приводит к одышке, которая сначала беспокоит лишь при нагрузке, но затем появляется и в покое. Затяжное течение заболевания становится причиной хронической сердечной недостаточности. Патология требует хирургического лечения, так как имеется риск ухудшения состояния и внезапной сердечной смерти.
Диагностика
При осмотре у больных наблюдается характерная бледность, связанная с пониженным сердечным выбросом. Пульс на лучевых артериях прощупывается с трудом – он редкий и слабый. При аускультации наблюдается ослабление 2 тона или его расщепление. ЭКГ является недостаточно информативной – признаки гипертрофии определяются лишь при тяжёлой степени стеноза. Наиболее показательна эхокардиография, позволяющая оценить аортальный клапан. Створки уплотнены и утолщены, отверстие сужено – вот основные диагностические критерии, которые помогает обнаружить это исследование. Степень стеноза и градиент давления эффективно позволяет определить катетеризация полостей.
При лёгкой и средней степени стеноза требуется лишь коррекция образа жизни – избегание чрезмерных физических нагрузок, лечение сопутствующих патологий. При повышенной частоте сокращений назначают адреноблокаторы, а при сердечной недостаточности эффективны диуретики, сердечные гликозиды. Выраженное уплотнение стенок аорты и створок аортального клапана требует хирургического лечения. Как правило, проводится протезирование или баллонная дилатация.
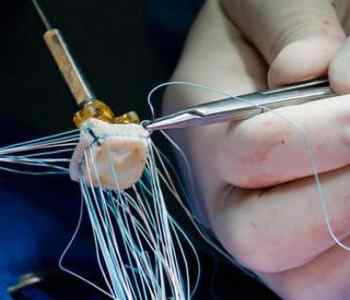
Недостаточность аортального клапана
Такое название получила патология, характеризующаяся несмыканием створок. Это явление приводит к обратному забросу крови в левый желудочек, что происходит в период диастолы. Порок обычно является осложнением инфекционного эндокардита и ревматического поражения. Реже к нему приводят сифилис, аневризма аорты, аортит, артериальная гипертензия, синдром Марфана, системная красная волчанка.
Аортальный клапан играет важную роль в кровообращении. Неполное смыкание его створок становится причиной регургитации, то есть обратного заброса крови в левый желудочек. В результате возникает излишний объём крови в его полости, что приводит к перегрузке и растяжению. Нарушается систолическая функция, а повышенное давление ведёт к развитию гипертрофии. Ретроградно повышается давление в малом круге – формируется лёгочная гипертензия.
Как и при стенозе, патология даёт о себе знать только при выраженной степени недостаточности. При физической нагрузке возникает одышка, её связывают с лёгочной гипертензией. Боли беспокоят лишь в 20% случаев. При этом выражены аускультативные и внешние проявления патологии:

Диагностика
Информативными методами являются эхокардиография и катетеризация полостей. Они позволяют оценить аортальный клапан, а также отследить объём регургитированной крови. На основании данных исследований определяется степень выраженности порока и решается вопрос о необходимости хирургического вмешательства.
Выраженная недостаточность с большим объёмом регургитации, интенсивными клиническими проявлениями требует хирургического лечения. Оптимальный выход – искусственные аортальные клапаны, которые позволяют восстановить работу сердца. При необходимости назначается симптоматическая лекарственная терапия.

Стеноз и недостаточность аортального клапана – наиболее распространённые пороки сердца, которые, как правило, являются исходом какого-либо местного или системного заболевания. Патология прогрессирует достаточно медленно, что позволяет вовремя её диагностировать. Современные методы лечения помогают восстановить работу клапана и улучшить состояние больного.
Будь умным!
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>сс 2011
;text-decoration:underline\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>ссс 2011
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Левое предсердно-желудочковое отверстие закрывается клапаном:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Четырехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Трехстворчатым
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Двустворчатым (митральным)
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Из трех полулунных заслонок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Отверстие не имеет клапана
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. В условиях покоя нормальной частотой сердечных сокращений является число сокращений в минуту:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 10-20
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 30-60
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 60-70
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 90-120
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 120-150
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Общая пауза сердца при частоте 70 сокращений в минуту длится:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 0,2 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 0,3 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 0,4 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 0,5 с
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 0,6 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Кровеносные сосуды, несущие кровь от сердца, — это:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Артерии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Венулы
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Капилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Нижняя полая вена
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Разность между величинами максимального и минимального давлений — это давление:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Систолическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Среднединамическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Диастолическое
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Пульсовое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Диастолическое и систолическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>6. Не является составной частью аорты:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Восходящая часть
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Дуга
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Нисходящая часть
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Луковица
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Венечные артерии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>7. Масса сердца взрослого человека составляет в среднем:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 250-350 г
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 100-200 г
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 400-600 г
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 610-725 г
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 760-800 г
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>8. Правое предсердно-желудочковое отверстие закрывается клапаном:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Из трех полулунных заслонок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Четырехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Двустворчатым (митральным)
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Трехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Из двух полулунных заслонок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>9. Брадикардией называют частоту сердечных сокращений в минуту:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. ;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»> Менее 60
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 60-70
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 90-100
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 120-140
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Более 140
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>10. Кровеносные сосуды, несущие кровь к сердцу, это:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Артерии
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Артериолы
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Капилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Аорта
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>11. Венечные артерии сердца начинаются от:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Дуги аорты
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Легочного ствола
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Левого желудочка
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Левого предсердия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Луковицы аорты
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>12. Отверстие аорты в сердце закрывается клапаном:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Из трех полулунных заслонок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Четырехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Двустворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Трехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Митральным
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>13. Систола предсердий длится:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 0,1 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 0,2 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 0,3 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 0,4 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 0,8 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>14. Микроскопические сосуды -это:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Прекапилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Артериолы
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Венулы
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Капилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>15. Время кругооборота крови в покое у человека составляет:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 15-20 с
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 20-25 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 25-30 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 30-35 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 40-45 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>16. Учащает и усиливает работу сердца:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Ацетилхолин
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Избыток ионов калия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Избыток ионов натрия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Избыток ионов кальция
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Избыток ионов цинка
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>17. Стенка сердца не включает:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Эндокард
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Слизистую оболочку
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Миокард
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Эпикард
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Миокард и эпикард
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>18. Отверстие легочного ствола в сердце закрывается клапаном:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Четырехстворчатым
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Из трех полулунных заслонок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Двустворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Трехстворчатым
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Митральным
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>19. В норме главным водителем ритма сердца является:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Предсердно-желудочковый узел
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Синусо-предсердный узел
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Предсердно-желудочковый пучок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Волокна Пуркинье
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Пучок Гиса
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>20. Систола желудочков длится:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 0,1 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 0,2 с
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 0,3 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 0,4 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 0,7 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>21. Сердечный цикл продолжается в течение:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 0,6 с
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 0,8 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 1,0 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 1,5 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 2,0 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>22. Давление, отражающее состояние миокарда левого желудочка, — это давление:
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Систолическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Диастолическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Пульсовое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Среднединамическое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Диастолическое и пульсовое
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>23. Главная артерия большого круга — аорта выходит из:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Правого предсердия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Левого предсердия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Правого желудочка
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. Левого желудочка
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Нижней полой вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>24. В состав проводящей системы сердца не входит:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. Синусно-предсердный узел
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. Предсердно-желудочковый узел
;color:#000000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. Предсердно-желудочковый пучок
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4 ;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>. Фиброзное кольцо сердца
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. Пучок Гиса
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>25. Диастола желудочков длится:
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 0,2 с
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 0,4 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 0,8 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 1 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>5. 1,5 с
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>26. Как называются вены, несущие артериальную кровь
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. селезеночные вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. печеночные вены
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. легочные вены
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. нет правильного ответа
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>27. Правая половина сердца содержит
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. артериальную кровь
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. венозную кровь
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>28. Левое предсердно-желудочковое отверстие закрывает
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. митральный клапан
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. полулунный клапан
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. трикуспидальный клапан
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>29. Кровь к сердцу поступает по
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. легочному стволу
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. легочным венам
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. легочным артериям
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>30. Коронарный круг кровообращения заканчивается
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. в левом желудочке
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. в левом предсердии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. в правом желудочке
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. в правом предсердии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>31. К магистральным сосудам относятся
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. аорта
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. сонная артерия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. подвздошная артерия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. все ответы правильные
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>32. Полулунные клапаны открыты
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. во время систолы предсердий
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. во время систолы желудочков
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. во время диастолы сердца
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>33. Учащенный ритм сердечных сокращений называется
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. тахикардия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. брадикардия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. аритмия
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. все ответы правильные
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>34. Кровеносные сосуды, на уровне которых осуществляется газообмен
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. капилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. прекапилляры
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. посткапилляры
;color:#000000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. все ответы правильные
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>35. егочный ствол несет
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. артериальную кровь
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2 ;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>. венозную кровь
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>36. Какая ткань входит в состав внутренней оболочке кровеносных сосудов
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. жировая
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. пигментная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. эпителиальная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. ;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»> ретикулярная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>37. Жидкость, находящаяся в околосердечной сумке называется
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. синовиальная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. синаптическая
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. сывороточная
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. серозная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>38. Малый круг кровообращения заканчивается
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. в левом желудочке
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. в левом предсердии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. в правом желудочке
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. в правом предсердии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>39. Артерии, кровоснабжающие головной мозг берут своё начало от
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. луковицы аорты
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. дуги аорты
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. легочных артерий
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. легочного ствола
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>40. Пучок Гиса расположен
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. в левом предсердии
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. в межжелудочковой перегородке
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. в межпредсердной перегородке
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. в правом предсердии
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>41. Норма гемоглобина для женщин составляет
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. 70-90 г/л
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. 80-100 г/л
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. 100-120 г/л
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. 120-140 г/л
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>42. Основная функция эритроцитов в организме человека
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>1. питательная
;color:#ff0000\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>2. дыхательная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>3. защитная
\» xml:lang=\»ru-RU\» lang=\»ru-RU\»>4. все ответы правильные
Материалы собраны группой SamZan и находятся в свободном доступе
Отверстия и клапаны сердца;
Камеры сердца
Схема внутреннего строения сердца.
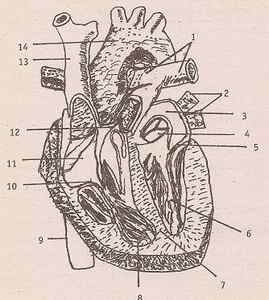
(1- легочные артерии; 2- легочные вены; 3- левое предсердие; 4- аортальный клапан; 5- митральный клапан (двухстворчатый); 6- левый желудочек; 7- перегородка; 8- нижняя полая вена; 9- правый желудочек; 10- трехстворчатый клапан; 12- клапан легочной артерии; 13- верхняя полая вена; 14- аорта.)
Сердце межпредсердной и межжелудочковой перегородками разделяется на 4 камеры: верхние- два предсердия и нижние- два желудочка, которые сообщаются посредством предсердно- желудочковых (атриовентрикулярных) отверстий. Особые выпячивания предсердий образуют правое и левое сердечные ушки. На внутренней поверхности правого ушка- гребенчатые мышцы. В правое предсердие входят верхняя и нижняя полая вены, венечный синус, наименьшие вены сердца. В левое предсердие впадают 4 легочные вены. Из левого желудочка выходит аорта, из правого- легочный ствол. На внутренней поверхности желудочков имеются сосочковые мышцы.
Схема кровообращения в сердце
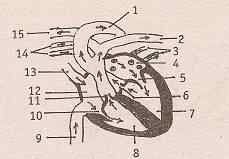
(1- аорта; 2- левая легочная артерия; 3- левые легочные вены; 4- левое предсердие; 5- митральный клапан; 6- клапан аорты; 7- левый желудочек; 8- правый желудочек; 9- нижняя полая вена; 10- трехстворчатый клапан; 11- клапан легочного ствола; 12- правое предсердие; 13- верхняя полая вена; 14- правые легочные вены; 15- правая легочная артерия.)
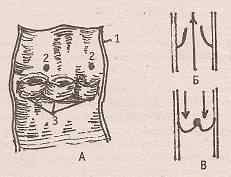
(А- общий вид; 1- аорта; 2- начало коронарных артерий; 3- полулунные заслонки; Б- положение полулунных заслонок и направление движения крови при сокращении левого желудочка сердца; В- положение полулунных заслонок и направление движения крови при диастоле левого желудочка.)
Предсердия соединяются с желудочками при помощи правого и левого предсердно- желудочковых отверстий. Отверстия закрываются клапанами: левый состоит из двух створок- двустворчатый, или митральный (по форме напоминает головной убор высшего духовенства- митру), а правый- трехстворчатый. Края створок клапанов с помощью сухожильных нитей соединяются с сосочковыми мышцами, что не позволяет им выворачиваться в сторону предсердий и не допускает обратного тока крови из желудочков в предсердия. В месте выхода аорты и легочного ствола из желудочков имеются полулунные клапаны аорты и легочной артерии. Каждый из них состоит из трех карманов, открывающихся по направлению тока крови в сосудах. Во время сокращения желудочков заслонки клапанов прижимаются к стенкам сосудов и кровь свободно течет из желудочков в сосуды. При расслаблении желудочков карманы заполняются кровью, их края смыкаются, просветы отверстий аорты и легочного ствола закрываются и обратный ток крови не допускается.
Строение перикарда. Околосердечная сумка- перикард имеет внутренний листок- эпикард и наружный. Между ними- щелевидное пространство- перикардиальная полость, в которой находится небольшое количество серозной жидкости, способствующей уменьшению трения между листками при сердечных сокращениях. Сердечная сумка также оберегает сердце от внезапного растяжения, защищает его от инфекций в окружающих тканях и органах, отчасти играет амортизирующую роль при падениях и ходьбе.
Сосуды сердца— правая и левая венечные (коронарные) артерии и сопровождающие их вены. Кровоснабжение сердца осуществляется только в период расслабления сердца, так как во время его сокращения сосуды сдавлены.
Нервы сердца.Блуждающий нерв уменьшает частоту его сокращение и суживает просвет венечных артерий, два симпатических нерва ускоряют ритм сердца и расширяют просвет венечных артерий, три чувствительных волокна.
http://studopedia.su/4_20695_otverstiya-i-klapani-serdtsa.html
Аортальный клапан сердца: функции и пороки
Любой порок сердца связан с аномалией клапанов. Особенно опасны пороки аортального клапана, так как аорта — это наибольшая и важнейшая артерия в организме. И когда работа аппарата, снабжающего кислородом все отделы организма и головной мозг, нарушена, человек практически неработоспособен.
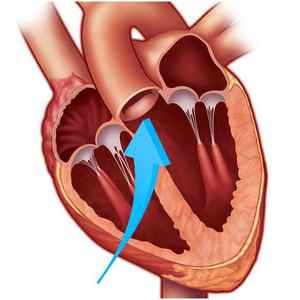
Аортальный клапан иногда формируется внутриутробно уже с дефектами. А иногда пороки сердца приобретаются с возрастом. Но какой бы ни была причина нарушения деятельности этого клапана, лечение в таких случаях медицина уже нашла — протезирование аортального клапана.
Анатомия левой части сердца. Функции аортального клапана
Четырехкамерная структура сердца должна работать в полной гармонии, чтобы выполнять свою главную функцию — обеспечивать организм питательными веществами и воздухом, переносимым кровью. Наш главный орган состоит из двух предсердий и двух желудочков.
Правая и левая части разделены межжелудочковой перегородкой. Также в сердце есть 4 клапана, регулирующие ток крови. Они открываются в одну сторону и плотно закрываются, чтобы кровь двигалась только в одном направлении.
Сердечная мышца имеет три слоя: эндокард, миокард (толстый мышечный слой) и эндокард (наружный). Что происходит в сердце? Обедненная кровь, отдавшая весь кислород, возвращается в правый желудочек. Артериальная кровь проходит через левый желудочек. Мы рассмотрим детально только левый желудочек и работу его основного клапана — аортального.
Левый желудочек конусовидной формы. Он тоньше и уже, чем правый. С левым предсердием желудочек соединяется посредством предсердно-желудочкового отверстия. Непосредственно к краям отверстия крепятся створки митрального клапана. Митральный клапан двустворчатый.
Аортальный же клапан (valve aortae) состоит из 3 створок. Три заслонки носят названия: правая, левая и задняя полулунная (valvulae semilunares dextra, sinistra, posterior). Створки образованы хорошо развитой дупликатурой эндокарда.
Мускулы предсердий от желудочковых изолированы пластиной из правого и левого фиброзных колец. Левое фиброзное кольцо (anulus fibrosus sinister) окружает предсердно-желудочковое отверстие, но не полностью. Передними участками кольцо крепится к корню аорты.
Как работает левая часть сердца? Кровь поступает, митральный клапан закрывается, и происходит толчок — сокращение. Сокращение стенок сердца выталкивает кровь через аортальный клапан в самую широкую артерию — аорту.
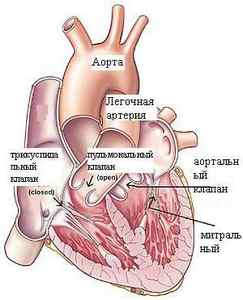
При каждом сокращении желудочка створки прижимаются к стенкам сосуда, давая вольный проток насыщенной кислородом крови. Когда же левый желудочек на доли секунды расслабляется, чтобы полость снова заполнилась кровью, аортальный клапан сердца закрывается. Это один сердечный цикл.
Врожденные и приобретенные пороки аортального клапана
Если возникают проблемы с аортальным клапаном во время внутриутробного развития малыша, заметить это сложно. Обычно порок замечается уже после рождения, так как кровь ребенка идет в обход клапана, сразу в аорту через открытый артериальный проток. Заметить отклонения в развитии сердца можно только благодаря эхокардиографии, и только с 6 месяцев.
Самая распространенная аномалия клапана — это развитие 2 створок вместо 3. Этот порок сердца так и называется — двустворчатый аортальный клапан. Ребенку аномалия ничем не грозит. Но 2 створки быстрее изнашиваются. И к зрелому возрасту иногда нужна поддерживающая терапия или операция. Реже возникает такой дефект, как одностворчатый клапан. Тогда клапан еще быстрее изнашивается.
Еще одна аномалия — врожденный стеноз аортального клапана. Полулунные створки или срастаются, или само клапанное фиброзное кольцо, к которому они крепятся, чрезмерно узкое. Тогда давление между аортой и желудочком различается. С течением времени стеноз усиливается. И перебои в работе сердца мешают ребенку полноценно развиваться, ему тяжело даются спортивные нагрузки даже в школьном спортзале. Серьезное нарушение тока крови через аорту в какой-то момент может привести к внезапной смерти ребенка.
Приобретенные пороки — следствие курения, неумеренного питания, малоподвижного и стрессового образа жизни. Так как в организме все связано, то после 45–50 лет все мелкие недомогания перерастают обычно в заболевания. Аортальный клапан сердца к старости понемногу изнашивается, так как работает постоянно. Эксплуатация ресурсов своего организма, недосыпания быстрее изнашивают эти важные детали сердца.
Аортальный стеноз
Что такое стеноз в медицине? Стеноз означает сужение просвета сосуда. Аортальный стеноз — это сужение клапана, отделяющего левый желудочек сердца от аорты. Различают незначительный, умеренный и тяжелый. Этот дефект может затронуть клапан митральный и аортальный.
При незначительном дефекте клапана человек не чувствует никаких болей или других сигнальных симптомов, потому как усиленная работа левого желудочка сумеет компенсировать плохую работу клапана некоторое время. Затем, когда компенсаторные возможности левого желудочка постепенно исчерпываются, начинается слабость и плохое самочувствие.
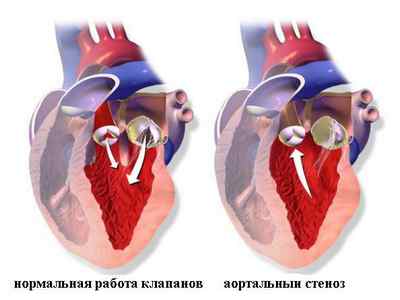
Аорта — основная кровеносная «магистраль». Если работа клапана нарушена, пострадают от недостатка кровоснабжения все жизненно важные органы.
Причинами стеноза сердечных клапанов считаются:
К сожалению, в большинстве случаев аортальный стеноз приводят к летальному исходу, если вовремя не было сделано протезирование клапана.
Стадии и симптомы стеноза
Врачи выделяют 4 стадии стеноза. На первой практически не ощущается ни боли, ни недомоганий. Каждой стадии соответствует набор симптомов. И чем серьезнее стадия развития стеноза, тем быстрее нужна операция.
- Первая стадия называется стадия компенсации. Сердце пока справляется с нагрузкой. Незначительным признается отклонение, когда просвет клапана 1,2 см 2 и более. А давление 10–35 мм. рт. ст. Симптомы на этом этапе болезни не проявлены.
- Субкомпенсации. Первые симптомы появляются сразу после нагрузки (одышка, слабость, сердцебиение).
- Декомпенсации. Характеризуется тем, что симптомы появляются уже не только после нагрузки, но и в спокойном состоянии.
- Последняя стадия называется терминальная. Это стадия — когда уже произошли сильные изменения в анатомическом строении сердца.
Симптомы при тяжелом стенозе такие:
- отек легких;
- одышка;
- иногда приступы удушья, особенно по ночам;
- плеврит;
- сердечный кашель;
- боль в области грудной клетки.
При осмотре кардиолог обнаруживает обычно влажные хрипы в легких во время прослушивания. Пульс слабый. В сердце слышны шумы, ощущается вибрация, созданная завихрениями потоков крови.
Критическим стеноз становится, когда просвет составляет всего 0,7 см 2 . Давление же составляет более чем 80 мм. рт. ст. В это время велик риск смертельного исхода. И даже операция по устранению порока вряд ли изменит ситуацию. Поэтому обращаться к врачу лучше в субкомпенсаторный период.
Развитие кальциноза
Этот дефект развивается вследствие дегенеративного процесса в ткани аортального клапана. Кальциноз может привести к тяжелой сердечной недостаточности, инсульту, генералитическому атеросклерозу. Постепенно створки аортального клапана покрываются известковым наростом. И клапан кальцинируется. То есть створки клапана перестают полностью закрываться, а открываются тоже слабо. Когда при рождении образуется двухстворчатый аортальный клапан, кальциноз быстрее приводит его в нерабочее состояние.
И также кальциноз развивается как следствие нарушения работы эндокринной системы. Соли кальция, когда не растворяются в крови, накапливаются на стенках сосудов и на клапанах сердца. Или проблема в почках. Поликистоз или нефрит почек тоже приводят к кальцинированию.
Основными симптомами будут:
- аортальная недостаточность;
- расширение левого желудочка (гипертрофия);
- перебои в работе сердца.
Человек должен наблюдать за своим здоровьем. Боль в области грудной клетки и все чаще появляющиеся периодические приступы стенокардии должны стать сигналом к тому, чтобы пройти кардиологическое обследование. Без операции при кальцинозе в большинстве случаев человек умирает в течение 5–6 лет.
Регургитация аортальная
Во время диастолы кровь из левого желудочка под действием давления вливается в аорту. Так начинается большой круг кровообращения. Но при регургитации клапан «выдает» кровь снова в желудочек.
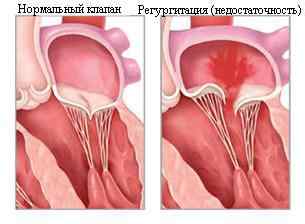
Регургитация клапана, или недостаточность аортального клапана, иными словами, имеет те же стадии, что и стеноз клапана. Причинами такого состояния створок является либо аневризма, либо сифилис, либо упомянутый острый ревматизм.
Симптомами недостаточности являются:
- низкое давление;
- головокружения;
- частые обмороки;
- отеки ног;
- сбитый сердечный ритм.
Серьезная недостаточность приводит к стенокардии и увеличению желудочка, как и при стенозе. И такому больному также нужна в ближайшее время операция по замене клапана.
Уплотнение клапана
Стеноз может формироваться из-за того, что эндогенные факторы вызывают появление различных наростов на створках клапана. Происходит уплотнение аортального клапана, и начинаются неполадки в его работе. Причинами, приведшими к уплотнению аортального клапана, могут быть многие неизлеченные заболевания. Например:
- Аутоиммунные заболевания.
- Инфекционное поражение (бруцеллез, туберкулез, сепсис).
- Гипертензия. Вследствие длительной гипертензии ткани становятся толще и грубее. Поэтому со временем просвет суживается.
- Атеросклероз — закупоривание тканей липидными бляшками.
Уплотнение тканей также обычный признак старения организма. Следствием уплотнения неизбежно будет стеноз и регургитация.
Диагностика
Первоначально всю необходимую информацию для постановки диагноза пациент должен предоставить врачу в виде точного описания недомоганий. На основе истории болезни пациента кардиолог назначает диагностические процедуры, чтобы знать дополнительные медицинские сведения.
- Рентгенограмма. Тень левого желудочка увеличивается. Это видно по дуге контура сердца. Видны и признаки легочной гипертензии.
- ЭКГ. Обследование выявляет увеличение желудочка и аритмию.
- Эхокардиография. На ней врач замечает, есть или нет уплотнения заслонок клапана и утолщение стенок желудочка.
- Зондирование полостей. Кардиолог должен знать точное значение: насколько давление в полости аорты отличается от давления с иной стороны клапана.
- Фонокардиография. Регистрируются шумы при работе сердца (систолический и диастолический шум).
- Вентрикулография. Назначается, чтобы выявить недостаточность митральных клапанов.
При стенозе электрокардиограмма показывает нарушения ритма и проводимости биотоков. На рентгенограмме можно увидеть четко признаки затемнения. Это говорит о застое в легких. Отчетливо видно, насколько расширена аорта и левый желудочек. А коронарная ангиография показывает, что количество крови, выбрасываемой из аорты, меньше. Это также косвенный признак стеноза. Но ангиографию делают только людям старше 35 лет.
Кардиолог также обращает внимание на симптомы, которые видны и без приборов. Бледность кожи, симптом Мюссе, симптом Мюллера — такие признаки свидетельствуют о том, что у пациента, скорее всего, недостаточность аортального клапана. Причем двухстворчатый аортальный клапан больше подвержен недостаточности. Врач должен учитывать врожденные особенности.
Какие еще признаки могут подсказать кардиологу диагноз? Если, измеряя давление, врач замечает, что верхнее намного выше нормы, а нижнее (диастолическое) слишком занижено — это повод направить пациента на эхокардиографию и рентгенограмму. Лишние шумы во время диастолы, услышанные через стетоскоп, тоже не сулят никаких хороших новостей. Это тоже признак недостаточности.
Лечение препаратами
Для лечения недостаточности на начальной стадии могут назначаться препараты таких классов:
- периферические вазодилататоры, к которым относится нитроглицерин и его аналоги;
- мочегонные назначаются лишь по определенным показаниям;
- блокаторы кальциевых каналов, например \»Дилтиазем\».
Если же давление очень низкое, препараты нитроглицерина совмещаются с \»Допамином\». А вот бета-адроноблокаторы противопоказаны в случае недостаточности аортального клапана.
При стенозе также рекомендуют принимать дофамин или добутамин. Необходимы и вазодилататоры. Если же причиной стеноза стал инфекционный эндокардит (воспаление наружной оболочки), то назначают антибиотики — \»Цефалексин\».
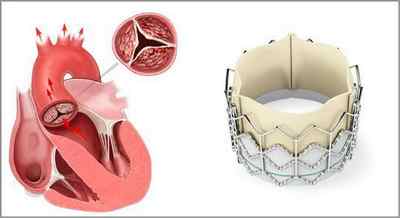
Замена аортального клапана
Операции по замене аортального клапана сейчас проводятся вполне успешно. И с минимальным риском.
На время операции сердце подключают к аппарату искусственного кровообращения. Также пациенту дают полную анестезию. Как хирург может провести эту малоинвазивную операцию? Существует 2 способа:
Малоинвазивная операция подходит тем пациентам, у которых есть сопутствующие заболевания, и вскрывать грудную клетку нельзя. А после такой операции человек сразу же чувствует облегчение, так как дефекты устранены. И если нет никаких жалоб на самочувствие, может быть выписан уже через день.
Нужно заметить — искусственные клапаны требуют постоянного приема антикоагулянтов. Механические могут вызывать свертываемость крови. Поэтому после операции сразу назначают \»Варфарин\». Но есть и более подходящие для человека клапаны из биологических материалов. Если устанавливают клапан из свиного перикарда, то препарат назначают только на несколько недель после операции, а потом отменяют, так как ткань хорошо приживается.
Аортальная баллонная вальвулопластика
Иногда назначают аортальную баллонную вальвулопластику. Это безболезненная операция по новейшим разработкам. Все происходящие действия врач контролирует через специальное рентгеновское оборудование. Катетер с баллоном проводится до устья аорты, затем баллон устанавливается на место клапана и расширяется. Так устраняется проблема стеноза клапана.
Кому показана операция? В первую очередь такая операция проводится детям с врожденным пороком, когда образован одностворчатый или двустворчатый аортальный клапан вместо трехстворчатого. Она показана беременным и людям перед пересадкой другого сердечного клапана.
После этой операции восстановительный период всего от 2 дней до 2 недель. Причем переносится она очень легко и подходит для людей со слабым здоровьем, и даже детям.
http://www.syl.ru/article/318482/aortalnyiy-klapan-serdtsa-funktsii-i-poroki
Строение аортального клапана сердца и почему возникают пороки АК?
Аортальный клапан — это участок сердца, который находится между левым желудочком и аортой. Он нужен, чтобы исключить возвращение вышедшей крови в камеру.
Из чего состоит клапан аорты?
Пропускающие сердечные узлы образуются за счет выростов внутреннего слоя сердца.
АК состоит из следующих элементов:
- Фиброзное кольцо — образовано из соединительной ткани, лежит в основе формирования.
- Три полулунные створки по краю фиброзного кольца — соединяясь, заслоняют просвет артерии. При смыкании аортальных полулуний образуется контур, напоминающий фирменный знак автомобиля Мерседес. В норме они одинаковые, с ровной поверхностью. Створки АК из двух видов тканей — соединительной и тонкой мускульной.
- Синусы Вальсальвы — пазухи в аорте, позади полулунных створок, две соединены с коронарными артериями.
Клапан аорты
Аортальный клапан отличен от митрального. Так, он трёхстворчатый, а не 2-х створчатый, в отличие от последнего, лишен как хорд сухожилий, так и папиллярных мышц. Механизм действия — пассивный. Клапан аорты приводится в движение кровотоком и перепадом давления, возникающим между левым сердечным желудочком и присоединенной артерией.
Алгоритм работы аортального клапана
Рабочий цикл выглядит так:
Когда и почему возникает пороки аортального клапана?
Пороки аортального клапана по времени возникновения разделяют на врожденные и приобретенные.
Врожденные пороки АК
Нарушения формируются в период эмбрионального развития.
Встречаются такие разновидности аномалии:
- Двустворчатый АК;
- Четырехстворчатый АК — редкая аномалия, встречаемая в 0,008% случаев;
- Створка имеет большие размеры, растянута и провисает либо развита меньше других;
- Отверстия в полулуниях.
Двустворчатый АК
Двустворчатая структура аортального клапана — довольно частая аномалия: на 1 тыс. детей приходится до 20 случаев. Но обычно 2-х створок хватает, чтобы обеспечить достаточный кровоток, лечение не требуется.
Если нет одного полулуния в аортальном клапане, человек чаще не испытывает какого-либо дискомфорта. Такое состояние не считают противопоказанием для беременности у женщин-пациентов.
При врожденных пороках со стенозом устья аорты у 85% больных детей выявляют бикуспидальный АК. У взрослых около 50% таких случаев.
Одностворчатый аортальный клапан — редкий порок. Створка открывается благодаря единственной комиссуре. Это нарушение приводит к тяжелой форме аортального стеноза.
Если такой больной с возрастом переболеет инфекционными заболеваниями, то клапаны быстрее изнашиваются, может развиться фиброз или кальциноз.
Такие ВПС (врожденные пороки сердца) у детей обычно образуются после инфекций, которыми переболела женщина во время беременности, вследствие неблагоприятных факторов, воздействия рентгеновского излучения.
Приобретенные аномалии
Пороки АК, возникшие с возрастом, бывают двух видов:
- Функциональные — расширяется аорта или левый желудочек;
- Органические — повреждаются ткани АК.
Приобретенное аортальное сердце вызывается различными заболеваниями. Большое значение при формировании таких пороков имеют аутоиммунные заболевания, ревматизм, который провоцирует 4 из 5 нарушений. При заболевании створки АК сращиваются в части основания и сморщиваются, появляется много утолщений, отчего на карманах образуется деформация.
Приобретенный порок АК вызывается эндокардитом, который, в свою очередь, провоцируют инфекции — сифилис, воспаление легких, ангина и другие.
Воспаляется оболочка внутри сердца и створки. Тогда микробы оседлают на тканях и создают колонии-бугорки. Сверху те покрываются белками крови и образуют нарост на клапане, напоминающий бородавки. Эти структуры препятствуют смыканию частей клапана.
Есть и другие причины аномалий АК:
- Гипертония;
- Аневризма левого желудочка;
- Увеличение клапана аорты.
Вследствие этого может измениться форма, структура основания аорты, и происходит разрыв ткани. Тогда у больного внезапно возникают характерные симптомы.
Приобретенные аномалии в строении аортального клапана иногда являются результатом травмы.
Встречается двухклапанное нарушение — митрально-аортальное, аортально-трикуспидальные. В наиболее тяжелых случаях поражаются сразу три клапана — аортальный, митральный, трикуспидальный.
Фиброз створок АК
Часто при диагностике кардиолог выявляет фиброз створок аортального клапана. Что это такое? Это заболевание, при которой клапаны утолщаются, количество кровеносных сосудов и питание тканей ухудшается, некоторые участки отмирают. И чем обширнее поражения, тем тяжелее симптомы у больного.
Самая распространенная причина фиброза створок АК— старение. Возрастные изменения вызывают атеросклероз и появление бляшек на клапане, отчего страдает и артериальный кровеносный сосуд.
Фиброз возникает и при изменении гормонального фона, нарушении обмена веществ, после инфаркта миокарда, чрезмерных физических нагрузок, бесконтрольного приема лекарств.
Различают три вида фиброза створок аортального клапана:
- Очаговый (начальный) — незначительное рубцевание соединительной ткани;
- Диффузный — поражаются большие участки АК, что вызывает угрожающие осложнения;
- Кистозный — появляются новообразования, нарушаются обменные процессы.
Это порок АК, при котором уменьшается площадь просвета, отчего кровь не уходит во время сокращения. От этого левый желудочек увеличивается, появляются боли, повышенное давление.
Различают врожденный и приобретенный стеноз.
Развитию этой патологии способствуют такие нарушения:
- Одностворчатый или двустворчатый АК, в том время как трехстворчатый — норма;
- Мембрана с отверстием под клапаном аорты;
- Мышечный валик, который расположен над клапаном.
Приводят к развитию стеноза стрептококковые, стафилококковые инфекции которые с током крови проникают в сердце, вызывая тот же эндокардит. Еще одна причина — системные заболевания.
Не последнюю роль в происхождении стеноза клапана аорты играют и возрастные нарушения, обызвествление, атеросклероз. На краях клапанов оседают кальций и жировые бляшки. Поэтому при распахнутых створках сам просвет сужен.
Различают три степени стеноза аортального клапана по размеру просвета:
- Легкий — до 2 см (при норме 2,0–3,5 см 2 );
- Умеренный — 1–2 см 2 ;
- Тяжелый — до 1 см 2 .
Стадии недостаточности АК
Выделяют степени недостаточности аортального клапана:
- При 1 степени симптомы заболевания практически отсутствуют. Незначительно укрупняются стенки сердца слева, увеличивается емкость левого желудочка.
- При 2 степени (период скрытой декомпенсации) выраженных симптомов еще нет, но морфологическое изменение структуры уже более заметно.
- При 3 степени формируется коронарная недостаточность, кровь частично возвращается в левый желудочек.
- При 4 степени недостаточности АК ослабляется сокращение левого желудочка, вследствие чего возникает застой в сосудах. Развивается одышка, ощущение нехватки воздуха, отечность легких, наблюдается развитие сердечной недостаточности.
- При 5 степени заболевания спасение больного становится неразрешимой задачей. Сердце слабо сокращается, вызывая застой крови. Это предсмертное состояние.
Недостаточность аортального клапана
Симптомы недостаточности АК
Заболевание иногда протекает незаметно. Порок аортального клапана сказывается на самочувствии, если обратный ток достигает 15–30% от объема вместимости левого желудочка.
Тогда возникают такие симптомы:
- Боли в сердце, напоминающие стенокардию;
- Головная боль, вертиго;
- Неожиданная потеря сознания;
- Одышка;
- Пульсация сосудов;
- Усиленный стук сердца.
При усугублении заболевания к этим симптомам недостаточности аортального капана добавляют отечность, тяжесть в подреберье справа по причине застойных процессов в печени.
Если кардиолог подозревает порок АК, то обращает внимание на такие визуальные признаки:
- Бледность кожи;
- Пульсацию артерий в области шеи,
- Изменение размера зрачков.
У детей и подростков грудной участок выпирает из-за чрезмерного биения сердца.
При осмотре и аускультации пациента врач отмечает выраженный систолический шум. Измерение давления показывает, что растет верхний показатель и уменьшается нижний.
Диагностика пороков АК
Кардиолог анализирует жалобы больного, узнает об образе жизни, заболеваниях, которые диагностировали у родственников, были ли у них такие аномалии.
Помимо физикального осмотра, при подозрении на порок аортального клапана назначается общий анализ мочи и крови. Это обнаруживает другие нарушения, воспаления. Биохимическое исследование определяет уровень протеинов, мочевой кислоты, глюкозы, холестерина, выявляет поражения внутренних органов.
Ценность представляет информация, полученная с помощью аппаратных методик диагностики:
- Электрокардиограмма — указывает частоту сокращений и размеров сердца;
- Эхокардиография — определяет размер аорты и дает знать, искажена ли анатомия клапана;
- Чреспищеводная диагностика — специальный зонд помогает высчитать площадь аортального кольца;
- Катетеризация — замеряет давление в камерах, показывает особенности кровотока (применяется у больных от 50 лет);
- Допплерография — дает представление о возвратном токе крови, выраженности пролапса, компенсаторном резерве сердца, тяжести стеноза и определяет, требуется ли операция;
- Велоэргометрия — проводится молодым больным при подозрениях на порок АК в отсутствии жалоб больного.
Лечение пороков АК
При легких стадиях недостаточности — например, при краевом фиброзе — назначают наблюдение у кардиолога. Если при более тяжелых поражениях АК назначают лечение — медикаментозное или хирургическое. Врач здесь учитывается состояние аортального клапана, тяжесть патологии, мера повреждения тканей.
Консервативные методики
В большинстве случаев недостаточность АК развивается постепенно. При правильной врачебной помощи удается остановить прогрессирование. Для медикаментозного лечения используют препараты, которые влияют на симптоматику, силу сокращений миокарда, предупреждают аритмии.
Это следующие группы средств:
- Антагонисты кальция — не позволяют ионам минерала поступать в клетки и регулируют нагрузку на сердце;
- Средства для расширения сосудов — уменьшают нагрузку на левый желудочек, снимают спазмы, сбивают давление;
- Диуретики — устраняют лишнюю влагу из организма;
- ?-адреноблокаторы — назначаются, если расширен корень аорты, нарушен сердечный ритм, повышено давление крови;
- Антибиотики — для профилактики эндокардита при обострении инфекционного заболевания.
Выбирает лекарства, определяет дозировку и продолжительность лечения только врач.
Кому показана хирургическая операция?
Без радикальных методик не обойтись, если сердце прекращает выполнять функции.
При врожденном пороке АК с небольшими нарушениями операция рекомендована после 30 лет. Но это правило могут преступить, если заболевание стремительно прогрессирует. Если порок приобретенный, возрастная планка поднимается до 55–70 лет, однако и здесь принимают во внимание степень изменений в аортальном клапане.
Хирургическая операция требуется при таких состояниях:
- Левый желудочек недееспособен частично или полностью, размер камеры 6 см и более;
- Возврат больше четвертой части от вытолкнутого объема крови, что сопровождается болезненными симптомами;
- Объем возвращенной крови выше 50%, даже при отсутствии жалоб.
Больному отказывают в проведении хирургической операции из-за нижеперечисленных противопоказаний:
- Возраст от 70 лет (бывают исключения);
- Доля крови, затекающей в левый желудочек из аорты, превышает 60%;
- Хронические заболевания.
Различают несколько видов хирургических операций на сердце, которые назначают при недостаточности АК:
Внутриаортальная баллонная контрпульсация. Операция показана при ранней недостаточности АК. В артерию бедра помещают баллон со шлангом, по которому подается гелий.
При достижении АК конструкция раздувается и восстанавливает плотное смыкание створок.
Имплантация искусственного клапана. Наиболее частая операция, состоящая в замене поврежденных тканей конструкцией из силикона и металла.
Это позволяет функционально восстановить работу сердечного аппарата. Замена артериального клапана показана, когда обратный ток составляет 25–60%, есть многочисленные и значительные проявления болезни, размеры желудочка превышают 6 см.
Операция переносится хорошо и позволяет избавиться и от артериальной недостаточности. Хирург рассекает грудную клетку, что в последующем требует длительной реабилитации.
Операция Росса. В этом случае аортальный клапан заменяют легочным. Преимущество такого способа лечения — отсутствие рисков, связанных с отторжением и деструкцией.
Если операция проводится в детском возрасте, то фиброзное кольцо растет с организмом. Вместо удаленного легочного клапана устанавливают протез, который на этом месте работает дольше.
Если АК образован двумя створками, проводят операции по пластике тканей, при котором структуры максимально сохраняются.
Левый желудочек в разрезе
Прогнозы, осложнения при пороках АК
Сколько живут с подобными патологиями? Прогноз зависит от того, на какой стадии начато лечение и причины аномалии. Обычно выживаемость при выраженной форме, если нет явлений декомпенсации, 5–10 лет. Иначе летальный исход наступает за 2–3 года.
Чтобы избежать развития такого порока сердца, врачи рекомендуют придерживаться простых правил:
- Предупреждать заболевания, которые могут нарушить строение клапана;
- Проводить закаливающие процедуры;
- При хронических заболеваниях своевременно проходить лечение, которое назначает врач.
Недостаточность АК — серьезный недуг, который без наблюдения у кардиолога и лечения приводит к угрожающим жизни осложнениям. На фоне аномалии возникает инфаркт миокарда, аритмии, отек легких. Возрастает риск тромбоэмболии — образования сгустков крови в органах.
Соблюдение превентивных мер беременной женщиной поможет избежать ВПС, в том числе аномального строения клапана — одностворчатого, двустворчатого. Профилактика состоит в здоровых привычках, регулярных прогулках по местности с зелеными насаждениями, отказ от вредящей организму, сердцу и сосудам пищи — фастфуда, жирного, копченого, сладкого, соленого, блюд из рафинированных продуктов.
Следует избавиться от пагубных привычек — курения, злоупотребления спиртными напитками. Вместо того в ежедневное меню включают овощи и фрукты — свежие, отварные, приготовленные на пару или запеченные, нежирные сорта рыбы, злаки. Нужно также снизить психоэмоциональные нагрузки.







