Синдром верхней полой вены — причины, симптомы, диагностика и лечение
Синдром верхней полой вены
Синдром верхней полой вены – симптомокомплекс, развивающийся вследствие нарушения кровообращения в системе верхней полой вены и затруднения оттока венозной крови от верхних отделов туловища. Классическими признаками синдрома верхней полой вены служат: цианоз- одутловатость головы, шеи, верхних конечностей, верхней половины грудной клетки- расширение подкожных вен- одышка, охриплость голоса, кашель и др. Нередко развиваются общемозговые, глазные, геморрагические проявления. Диагностический алгоритм при синдроме верхней полой вены может включать проведение рентгенографии грудной клетки, венокаваграфии, КТ и МРТ грудной клетки, УЗДГ, бронхоскопии, медиастиноскопии, торакоскопии с биопсией. При синдроме верхней полой вены может быть предпринята эндоваскулярная баллонная ангиопластика и стентирование, тромбэктомия, резекция ВПВ, обходное шунтирование, паллиативное удаление опухоли с целью декомпрессии средостения и др.подробнееСиндром верхней полой веныПричины синдрома верхней полой веныСимптомы синдрома верхней полой веныДиагностика синдрома верхней полой веныЛечение синдрома верхней полой веныПрогноз синдрома верхней полой веныСиндром верхней полой вены — лечение в Москве
Под синдромом верхней полой вены или кава-синдромом понимают вторичное патологическое состояние, осложняющее многие заболевания, связанные с поражением органов средостения. В основе кава-синдрома лежит экстравазальная компрессия или тромбоз верхней полой вены, нарушающие отток венозной крови от головы, плечевого пояса и верхней половины туловища, что может приводить к жизнеугрожающим осложнениям. Синдром верхней полой вены в 3-4 раза чаще развивается у пациентов мужского пола в возрасте 30-60 лет.
В клинической практике с синдромом верхней полой вены приходится сталкиваться специалистам в области торакальной хирургии и пульмонологии, онкологии, кардиохирургии, флебологии.
Верхняя полая вена (ВПВ) располагается в среднем средостении. Она представляет собой тонкостенный сосуд, окруженный плотными структурами — грудной стенкой, аортой, трахеей, бронхами, цепочкой лимфоузлов. Особенности строения и топографии ВПВ, а также физиологически низкое венозное давление обусловливают легкое возникновение обструкции магистрального сосуда. Через ВПВ оттекает кровь от головы, шеи, верхнего плечевого пояса и верхних отделов грудной клетки. Верхняя полая вена имеет систему анастомозов, выполняющих компенсаторную функцию при нарушении проходимости ВПВ. Однако венозные коллатерали не могут полностью заменить ВПВ. При синдроме верхней полой вены давление в ее бассейне может достигать 200-500 мм вод. ст.
Причины синдрома верхней полой вены
Развитию синдрома верхней полой вены могут способствовать следующие патологические процессы: экстравазальная компрессия ВПВ, опухолевая инвазия стенки ВПВ или тромбоз.
В 80-90% случаев непосредственными причинами кава-синдрома выступают рак легкого, преимущественно правосторонней локализации (мелкоклеточный, плоскоклеточный, аденокарцинома)- лимфогранулематоз, лимфомы- метастазы рака молочной железы, рака простаты и рака яичка в средостение- саркома и др.
В остальных случаях к компрессии ВПВ могут приводить доброкачественные опухоли средостения (кисты, тимомы), фиброзный медиастинит, аневризма аорты, констриктивный перикардит, инфекционные поражения: (сифилис, туберкулез, гистоплазмоз), загрудинный зоб.
Синдром верхней полой вены может быть обусловлен тромбозом ВПВ, развивающимся на фоне длительной катетеризации вены центральным венозным катетером или пребывания в ней электродов электрокардиостимулятора.
Симптомы синдрома верхней полой вены
Клинические проявления синдрома верхней полой вены обусловлены повышением венозного давления в сосудах, кровь от которых в норме оттекает через ВПВ или безымянные вены. На выраженность проявлений влияют скорость развития синдрома верхней полой вены, уровень и степень нарушения кровообращения, адекватность коллатерального венозного оттока. В зависимости от этого клиническое течение синдром верхней полой вены может быть медленно прогрессирующим (при компрессии и инвазии ВПВ) или острым (при тромбозе ВПВ).
Классическая триада, характеризующая синдром верхней полой вены, включает отек, цианоз и расширение поверхностных вен на лице, шее, верхних конечностях и верхней половине туловища. Пациентов может беспокоить одышка в покое, приступы удушья, охриплость голоса, дисфагия, кашель, боли в груди. Указанные симптомы усиливаются в положении лежа, поэтому больные вынуждены принимать в постели полусидячее положение. В трети случаев отмечается стридор, обусловленный отеком гортани и угрожающий обструкцией дыхательных путей.
Часто при синдроме верхней полой вены развиваются носовые, легочные, пищеводные кровотечения, вызванные венозной гипертензией и разрывом истонченных стенок сосудов. Нарушение венозного оттока из полости черепа приводит к развитию церебральных симптомов: головной боли, шума в голове, сонливости, судорог, спутанности и потери сознания. В связи с нарушением функции глазодвигательных и слуховых нервов могут развиваться диплопия, двусторонний экзофтальм, слезотечение, утомляемость глаз, снижение остроты зрения, тугоухость, слуховые галлюцинации, шум в ушах.
Диагностика синдрома верхней полой вены
Физикальное обследование пациента с синдромом верхней полой вены выявляет набухание вен шеи, расширенную сеть подкожных венозных сосудов на груди, полнокровие или цианоз лица, отек верхней половины туловища.
При подозрении на синдром верхней полой вены всем больным показано рентгенологическое обследование — рентгенография грудной клетки в двух проекциях, томография (компьютерная, спиральная, магнитно-резонансная). В некоторых случаях для определения локализации и выраженности венозной обструкции прибегают к проведению флебографии (венокаваграфии).
С целью дифференциальной диагностики тромбоза ВПВ и обструкции извне показана УЗДГ сонных и надключичных вен. Осмотр глазного дна офтальмологом позволяет выявить извитость и расширение вен сетчатки, отек перипапиллярной области, застойный диск зрительного нерва. При измерении внутриглазного давления может отмечаться его значительное повышение.
Для определения причин синдрома верхней полой вены и верификации морфологического диагноза может потребоваться проведение бронхоскопии с биопсией и забором мокроты- анализа мокроты на атипичные клетки, цитологического исследования промывных вод из бронхов, биопсии лимфатического узла (прескаленной биопсии), стернальной пункции с исследованием миелограммы. При необходимости может выполняться диагностическая торакоскопия, медиастиноскопия, медиастинотомия или парастернальная торакотомия для ревизии и биопсии средостения.
Дифференциальную диагностику кава-синдрома проводят с застойной сердечной недостаточностью: при синдроме верхней полой вены отсутствуют периферические отеки, гидроторакс, асцит.
http://in-pharm.ru/zabolevaniya.php?id=500
Что такое мешотчатая аневризма, симптомы
Аневризмой называют выпячивание стенок артерии, возникающее в результате изменения ее структуры или из-за сильного растяжения. Изредка поражаться могут и вены. Также возможно поражения целого органа, например сердца.
В результате окончательного формирования патологии на пораженном участке появляется выпячивание в виде мешка (отсюда и название “мешотчатая аневризма”), который может сдавливать расположенные близко ткани и органы.
В некоторых случаях возможно формирование врожденных аневризм, при этом ребенок растет и развивается без отклонений.
Основные разновидности аневризм
Аневризма – часто встречающаяся патология, которая может поразить практически любой сосуд в организме. Выделяют следующие ее виды по локализации:
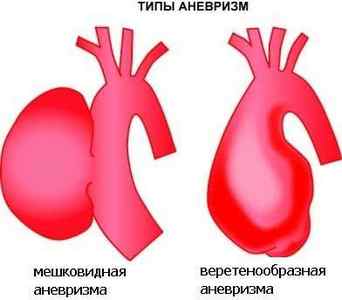
Также аневризмы разделяют согласно их форме:
- Веретенообразные.
- Фузиформные
- Мешковидные.
Это крайне серьезное заболевание, которое чревато множеством осложнений, особенно если произошел разрыв мешотчатой аневризмы.
Факторы развития аневризмы
На данный момент отсутствует единое мнение о том, откуда именно берутся аневризмы. Однако большая часть специалистов считает, что данное заболевание является мультифакторным. В зависимости от воздействия на кровоток выделяют производящие и предрасполагающие факторы аневризм, что и описано ниже.
Что такое мешотчатая аневризма
Как уже говорилось ранее, мешотчатой аневризмой головного мозга называют ту, которая по форме напоминает небольшой мешок. Чаще всего аневризмы данного типа локализуются в следующих точках:
- Место слияния передней мозговой и передней соединительной артерий.
- Место слияния внутренней сонной артерии и задней соединительной.
- Точка бифуркации средней мозговой артерии.
- Место слияния основной и верхней мозжечковой артерий.
- Базилярная артерия.
Аневризма может быть расположена и не в стандартной точке. Так, аневризмы часто находят на левой средней мозговой артерии. И необязательно близко к точке бифуркации.
Нужно отметить, что у небольшого числа пациентов может наблюдаться множественное поражение сосудов, при котором аневризмы будут располагаться сразу в нескольких точках. Со временем происходит окончательное формирование аневризмы. У нее появляются свод и шейка. Истончение эластичных слоев сосуда, а также замещение гладкомышечной мускулатуры ведут к разрыву.
Клиническая картина
Клиническая картина заболевания в полной мере зависит от того, где именно локализуется аневризма. Также интенсивность проявлений зависит от размеров поражения и наличия осложнений. Так, выделяют следующие симптомы мешотчатых аневризм:
- Очень сильная головная боль.
- Нарушение работы зрительного анализатора (снижение остроты, двоение в глазах, выпадение полей зрения).
- Нарушения деятельности черепно-мозговых нервов (снижение слуха, появление парезов лица, изменение величины зрачков, птоз века, нарушение движения глазных яблок).
- Эндокринные нарушения.
- Шум в ушах.
- Общая слабость.
В любом случае симптомы данного заболевания являются сугубо индивидуальными. Именно поэтому так важно обратиться за помощью к специалисту при появлении одного из них. Только ранняя диагностика и своевременное лечение помогут избежать осложнений.
Диагностика заболевания
С целью точной постановки диагноза могут понадобиться следующие обследования:
- КТ или МРТ головного мозга.
- Ангиография сосудов головного мозга.
- ЭЭГ.
- Транскраниальная допплерография.
- Пункция спинномозговой жидкости.
Сразу следует сказать, что проводится исключительно хирургическое лечение. Выбор тактики определяется врачом согласно месторасположению аневризмы, а также наличию или отсутствию осложнений.
Выделяют следующие типы операций:
- Эндоваскулярное вмешательство.
- Открытая операция.
Только своевременное лечение позволит не допустить развития таких серьезных осложнений, как разрыв аневризмы.
http://prososud.ru/veny/meshotchataya-anevrizma.html
Мешотчатая аневризма головного мозга: причины, симптомы, диагностика, методы лечения
Наверняка многие люди сталкивались с таким понятием, как мешотчатая аневризма. Так именуется выпячивание стенок артерии, возникающее из-за изменений, происходящих в ее структуре. Чуть реже поражаются вены, аорты, целые органы.
По каким причинам формируется аневризма? Какие существуют предрасполагающие факторы? Имеются ли симптомы, свидетельствующие о ее возникновении? И, самое главное, как данную патологию лечить? Ответы на эти и многие другие вопросы, касающиеся темы, можно найти в статье.
Вкратце о патологии
Итак, мешотчатая аневризма – это выпячивание слабого места кровеносного сосуда, возникающее вследствие повреждения его стенок.
Почему такое название? Потому что визуально данное новообразование похоже на мешочек. Очень часто оно никак себя не проявляет, а потому до обследования остается незамеченным. Но иногда мешочек может разорваться. В результате кровь высвободится в череп, что спровоцирует неприятные симптомы. Могут быть и серьезные последствия (инсульт).
Мешотчатую аневризму головного мозга еще называют саккулярной. Это распространенное образование. Среди всех внутричерепных аневризм около 80-90 % приходится именно на нее. Как правило, формируются «мешочки» на ветвях крупных артерий, а также на их бифуркациях.
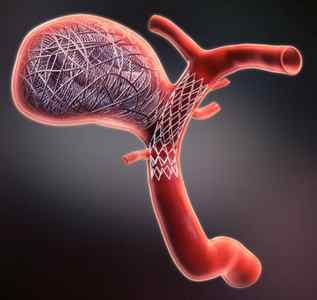
Статистика и классификация
Немного стоит поговорить о процентной вероятности возникновения. Мешотчатые аневризмы образуются в следующих местах:
- Внутренняя сонная артерия (36 %).
- Средняя мозговая (33 %) и передняя (15 %).
- Основная артерия, также именуемая базилярной (6 %).
- Задняя мозговая (5 %).
- Наружная сонная (2 %).
В зависимости от расположения данные образования делятся на несколько типов. Выделяют такую небольшую классификацию:
- Аневризма артерии головного мозга. Визуально похожа на небольшой шарик или выпуклость прямо в сосуде. Выглядит так, словно «висит» на стебле.
- Аневризма передней соединительной артерии. Опасное новообразование. Оно о себе никак не дает знать вообще. Если оно не окажется обнаружено в ходе обследования, то потом пациент о нем узнает лишь после его разрыва. А это чревато дисфункцией гипоталамуса или даже расстройством памяти.
- Аневризма внутренней сонной артерии. В данном случае выпирает отдельный участок. Это провоцирует слабая область сосуда.
Чаще всего эти «мешочки» являются истинными, то есть выпячивается внутренняя стенка наружу. Из чего они состоят? Из плотного затвердевающего волокна. По мере своего роста аневризма часто меняет очертания, а внутри нее формируются тромбы. В таком случае и происходит пресловутый разрыв.
Что касательно размеров? Эти «мешочки» могут быть меленькими (до 5 мм), средними (6-15 мм), большими (16-25 мм) и гигантскими (свыше 25 мм).
Их выяснением ученые всего мира занимаются уже давно. Но на сегодняшний день известны лишь предрасполагающие факторы, из-за которых может сформироваться мешотчатая аневризма левой или правой артерии. Их можно выделить в такой перечень:
- Злоупотребление никотином.
- Наркотическая зависимость.
- Травмы сосудов.
- Менингит.
- Наследственная предрасположенность. Проявляется в слабых стенках сосудов от рождения.
- Перенесенный туберкулез.
- Поликистоз почек.
- Расстройства ЖКТ.
- Сифилис в запущенной стадии.
- Заболевания сердечно-сосудистой системы.
- Гипертония.
- Атеросклероз.
Иногда встречаются случаи, в которых формированию аневризмов предшествовали инфекционные процессы. Нередко к данной патологии приводят кисты и опухоли.
Развиться она может у лиц любого возраста и половой принадлежности. Но в группу риска, как правило, входят мужчины, возраст которых превышает 50 лет.

Часто мешотчатая аневризма головного мозга развивается без каких-то особых признаков, указывающих на это. Но нередки случаи, когда симптомы были. Их можно выделить в такой перечень:
- Головные боли. Отличаются по продолжительности, но чаще дают о себе знать в виде приступов. Нередко возникают в результате повышенного давления. Боли локализуются в разных местах – все зависит от того, где именно сформировалась мешотчатая аневризма. Если она находится глубоко, то дискомфортные ощущения не будут сильно беспокоить человека, потому что у мозга нет болевых рецепторов. А вот поверхностные аневризмы сдавливают оболочки – они могут являться причиной сильного дискомфорта. Часто больные даже страдают мигренями, которые проходят после операции.
- Нарушенный сон. Если мешотчатая аневризма возникла в той области, которая контролирует сон, то человек может столкнуться с сонливостью или бессонницей.
- Тошнота и рвота. Эти симптомы появляются, если мозговые оболочки раздражены. А такую реакцию вызывают поверхностные аневризмы. Крупные «мешочки» вызывают повышенное внутричерепное давление, а оно тоже чревато тошнотой, возникающей из-за головокружения. И она не проходит даже после употребления медикамента. В таком случае есть основание предполагать наличие проблемы в специфическом центре мозга.
- Менингеальные симптомы. Их причина – поверхностные или большие аневризмы. Самое часто встречающееся проявление – напряженность шейных мышц, невозможность согнуть ноги в коленном или тазобедренном суставе.
- Судороги. Они возникают из-за сдавленных поверхностных отделов головного мозга. Этот симптом свидетельствует о крупных аневризмах. Он серьезен, так как из-за судороги может даже возникнуть остановка дыхания.
- Нарушенная чувствительность. Часто мешотчатые аневризмы сосудов головного мозга сдавливают структуры, которые отвечают именно за это. Нередко даже теряется тактильная чувствительность на тех или иных участках, возникают расстройства слуха и зрения. На координации движений наличие аневризмы также может отразиться.
Еще более серьезные симптомы – это нарушение движений и функции черепных нервов. В целом можно сказать, что все пациенты, у которых сформирована мешотчатая аневризма артерии головного мозга, имеют индивидуальные симптомы. Это существенно осложняет диагностику.

Мешотчатая аневризма сонной артерии
Данная патология заслуживает отдельного внимания. Она никогда не проходит бесследно, и симптоматика ее отличается.
Крупные аневризмы можно даже увидеть невооруженным взглядом. Они представляют собой небольшие пульсирующие опухоли на шее. Мешотчатая аневризма сонной артерии на ощупь может быть напряженно-эластичной (если заполнена жидкой кровью) или плотной (в случае, когда внутри нее лишь сгустки).
Выделяют следующие тревожные симптомы:
- Головокружение.
- Бессонница.
- Хроническая усталость.
- Шум в ушах.
- Головные боли без причины.
- Неприятные ощущения в области сердца.
- Ухудшение зрения.
- Одышка.
- Расширенные зрачки и боль в глазах.
- Охриплость голоса.
- Ощущение, словно кровеносные сосуды пульсируют.
- Болезненные ощущения в плече, затылке, шее.
Если мешотчатая аневризма внутренней сонной артерии крупная, то она давит на трахею, горло, даже пищевод. Из-за этого возникают различные функциональные расстройства. На них могут указывать беспричинные носовые кровотечения, диспноэ (одышка), дисфония, осиплость голоса.
По мере своего развития опухоль прогрессирует, распространяется вглубь, сдавливает соседние нервные стволы. Из-за этого появляется острая боль, парезы, развиваются параличи.
Необходимо оговориться, что мешотчатая аневризма правой артерии характеризуется общими симптомами. Это обмороки, головные боли, нарушение сознания, диспепсия, судороги, психомоторное возбуждение. Если новообразование возникло на левом сосуде, то возможны эпилептиформные припадки, моторная афазия, гемианопсия, парестезия.
Мешотчатая аневризма аорты
Еще один случай, требующий дополнительного рассмотрения. Из-за этого образования происходит необратимое расширение просвета артериального ствола. Возникают они в брюшной части (37 %), в восходящем и нисходящем грудном отделах (23 % и 19,5 %) и дугах (19 %). Очень часто данное новообразование сочетается с коарктацией и аортальной недостаточностью.
Симптомы отличаются в зависимости от того, где именно появился «мешочек». Обычно ведущим проявлением является боль. Она обусловлена растяжением или поражением стенки аорты либо так называемым компрессионным синдромом.
Если, например, поражена брюшная аорта, то пациент сталкивается с такими проявлениями:
- Боли разлитого характера.
- Тяжесть в эпигастрии.
- Отрыжка.
- Дискомфорт в области живота.
- Тошнота и рвота.
- Ощущение переполненности желудка.
- Резкое похудание.
- Кишечная дисфункция.
- Усиленная пульсация в области живота.
В случае когда аневризма сформирована в восходящем отделе аорты, появляются загрудинные боли, головокружения, тахикардия, одышка. Может возникнуть синдром верхней полой вены, отечность лица или даже верхней части тела.
Когда «мешочки» формируются на дуге аорты, возникает компрессия пищевода, сухой кашель, осиплость голоса, брадикардия и слюнотечение. Может возникнуть стридорозное дыхание, одышка. А при аневризме нисходящей аорты появляются боли в лопатке, левой руке. Если вовлечена еще и межреберная артерия, есть риск развития ишемии спинного мозга.
Диагностика
Как правило, обследование осуществляется по одному и тому же принципу – не важно, будь то подозрение на мешотчатую аневризму верхней полой вены либо на ту, которая образовалась в сонной артерии.
Сначала врач проводит общий осмотр, уточняет жалобы, собирает анамнез, изучает клиническую картину. Потом назначаются инструментальные методы обследования. Опираясь на их результаты, специалисты и ставят точный диагноз, назначая грамотное лечение. Вот самые информативные методы:
- УЗИ. Способно дать точную информацию о строении сосудистой стенки, а также скорости кровотока и состоянии просвета.
- Допплерографическое обследование. Помогает определить, имеются ли у пациента сосудистые заболевания.
- Ангиография. Подразумевает внутривенное введение контрастного вещества для последующего создания рентгеновских снимков. Они точные, четкие, демонстрируют состояние сосудов и все имеющиеся в них изменения.
- Дуплексное сканирование. Помогает оценить в двухмерной проекции, в каком состоянии находятся сосуды. Триплексное, соответственно, в трехмерной.
- МРТ. С помощью этого метода можно установить диагноз, а также определить форму и стадию заболевания. В дальнейшем – определиться с лечебной тактикой. Но чаще МРТ предпочитают КТ – компьютерная томография более точна.
Если врач считает нужным, то назначается электроэнцефалография. Этот метод позволяет определить наличие в головном мозге других сосудистых проблем.
Хирургическое вмешательство показано в том случае, если размер неразорванной аневризмы превышает 7 мм.
Перед назначением операции обязательно проводятся общеклинические исследования. Среди них:
- Общий анализ мочи и крови.
- Коагулограмма.
- Биохимический анализ крови.
- ЭКГ.
- Рентгенография органов грудной клетки.
- Анализ крови на наличие или отсутствие вирусного гепатита, RW, ВИЧ.
Если есть показания, проводится консультация терапевта, невролога и прочих специалистов. Также обязательно проводят МРТ, КТ и дигитальную субтракционную ангиографию. Это нужно, для того чтобы выбрать наиболее оптимальный метод вмешательства.
Как удаляют мешотчатый аневризм? Операция может быть открытой или эндоваскулярной. Первый тип намного сложнее, так как подразумевает трепанацию черепа. Во втором случае делается лишь прокол.

Реабилитация
После операции человек находится под наблюдением медицинского персонала в отделении интенсивной терапии. Ориентировочно через 24-48 часов его переводят в неврологическое. Там в течение 7-14 дней врачи продолжают наблюдение и лечение.
Могут ли быть осложнения? Да, но они крайне редки. Это может быть неблагоприятная реакция на наркоз, повреждение сосудистой стенки. В условиях современной медицины такого практически никогда не происходит, но о возможных осложнениях человек обязан быть осведомлен. Среди них:
- Образование тромбов.
- Инсульт.
- Отек головного мозга.
- Затруднение речи.
- Занесение инфекции.
- Ухудшение памяти или зрения.
- Проблемы с координацией движения и равновесием.
Но удаление аневризмы сводит к минимуму возможность появления тяжелых осложнений. Операция и сложности реабилитационного периода несравнимы с теми последствиями, которые могут возникнуть из-за разрыва «мешочка». К тому же многие осложнения устраняются в процессе вмешательства либо в послеоперационные дни.
В течение двух недель пациента будут беспокоить головные боли, чувство тревоги и усталость. Если проводилось открытое вмешательство, то дискомфортные ощущения чуть затянутся.
На полное восстановление уходит порядка двух месяцев. Возможно, потребуется прохождение физиотерапевтических процедур, помощь психолога, работа с логопедом, лечебная физкультура, сеансы массажа. Обязательно принимать обезболивающие и препараты, прописанные неврологом, а также соблюдать спокойный образ жизни. Категорически запрещено поднимать что-то, весящее больше 2-2,5 кг.

Разрыв аневризмы
Если он происходит, то прогноз, как правило, неблагоприятный. Порядка 30 % пациентов погибают, и именно поэтому нельзя игнорировать тревожные симптомы. Операция может спасти жизнь.
Если происходит разрыв, человека госпитализируют и проводят хирургическое вмешательство. Это единственно верный способ лечения мешотчатой аневризмы. Потом человек обязан соблюдать строгий постельный режим и принимать медикаментозные средства. Как правило, врач назначает что-то из перечисленного:
- Седативные: «Персен», «Белласпон», «Валокордин».
- Противоболевые: «Брустан», «Ибуклин», «Кетонал».
- Сосудорасширяющие: «Циннаризин», «Пентоксифиллин», «Папаверин».
- Средства, улучшающие свойства крови: «Трентал», «Компламин», а также никотиновая кислота.
- Антигипоксанты: «Актовегин».
- Антиагреганты: «Кардиомагнил», «Курантил», «Аспирин».
- Витамины: «Нейромультивит».
Цель медикаментозного лечения – стабилизировать процесс выздоровления и укрепить сосудистые стенки. Некоторые люди еще практикуют народные средства, но это можно лишь в том случае, если лечащий врач одобрил. Хорошо действует настойка прополиса, укропа или боярышника, шиповниковый отвар, настой черноплодной рябины.
Но кроме этого, потребуется еще нормализовать образ жизни. Категорически запрещено курить и употреблять алкоголь, есть красное мясо и вредную еду. Рацион надо разнообразить свежими фруктами и овощами, обязательно следить за уровнем холестерина в крови.
А потом, когда закончится период реабилитации, нужно начать вести более-менее активный образ жизни. Чаще гулять на свежем воздухе, ходить пару раз в неделю в бассейн. И, конечно же, регулярно проходить обследования. Аневризма – опасное заболевание, но приговором оно не является. При своевременном лечении и ответственном отношении пациента к своему здоровью, прогноз благоприятный.
Синдром верхней полой вены
Клиническая картина синдрома верхней полой вены (СВПВ) очень показательна при выраженном блоке венозного оттока. Как правило, главный признак — выраженная отёчность головы и шеи с синюшным оттенком за счёт просвечивания через кожу «тёмной» венозной крови. Шея настолько сильно отекает, что её почти нет. Набрякшие веки и раздутые губы, на лице и шее контурируются и выбухают расширенные вены. Руки отекают несильно, поскольку сокращения мышц «выдавливают» кровь из мелких вен в центровой сосуд.
Пациент жалуется на головные боли и шум в голове, что объясняется отёком. Давление в головном мозге у ранее здорового человека должно оставаться в норме, за этим следит специфический гематоэнцефалический барьер (ГЭБ). У пожилых людей, а также при сопутствующих сердечно-сосудистых заболеваниях и диабете функция ГЭБ страдает, поэтому внутричерепное давление может повыситься. Проявляется это и скачками артериального давления — кризами, и потерей сознания, и сонливостью, и судорогами.
Может определяться небольшая отёчность передней грудной стенки в верхних отделах — надключичной и подключичной областях. Небольшой диффузный отёк называют пастозностью, при ней надавливание на кожу оставляет небольшое вдавление. Отекают голосовые связки, и голос меняется на негритянский тембр — как бы «толстый» и осиплый. Из-за застоя в лёгких возникают кашель, одышка. За счёт отёка глотки и пищевода беспокоит ощущение нарушения проходимости твёрдой пищи — дисфагия. Возникает чувство распирания груди изнутри.
Симптомы синдрома верхней полой вены
В зависимости от причины синдрома, симптоматика может развиваться медленно или быстро. Быстро — при агрессивных опухолях, таких как злокачественная лимфома и мелкоклеточный рак лёгкого. Постепенно проявляются клинические признаки при метастазах в лимфатические узлы рака и венозный тромбоз. Выраженность признаков синдрома верхней полой вены зависит от уровня, на котором частично перекрывается вена и степени сужения её просвета.
При любой скорости развития синдрома верхней полой вены наступает тот момент, когда без экстренной медицинской помощи обойтись невозможно.
До середины прошлого века синдром верхней полой вены (СВПВ), а если быть точным, то синдром её сдавления, вызывал только третичный сифилис, когда гуммы разрушали стенку грудной аорты с формированием аневризматических мешков, сдавливавших органы средостения и верхнюю полую вену в том числе. Третичный сифилис искоренили антибиотиками, но с начала ХХ века распространилось курение, а с ним и тысячекратно выросла заболеваемость раком лёгкого, который и стал основной причиной неотложного состояния, вызванного нарушением кровообращения очень крупной вены и впадающих в неё сосудов.
Сколько людей ежегодно настигает СВПВ, точно неизвестно, медицинская статистика учитывает только этиологическую причину — рак лёгкого, но не его осложнения, тем не менее, в последние годы пациенты с СВПВ всё чаще попадают в онкологическую реанимацию по причине критичной для жизни тяжести состояния. Большинство всех диагностированных СВПВ обусловлены распространённым раком лёгкого, причём восемь случаев из десяти вызваны опухолью правого лёгкого. Если разбираться с морфологией, то преимущественно венозный синдром инициирует мелкоклеточный рак лёгкого, реже плоскоклеточный, и совсем редко аденокарцинома. Два последних относят к немелкоклеточному раку лёгкого.
На втором месте по частоте индукции СВПВ стоят онкогематологические заболевания — высокозлокачественные лимфомы или лимфосаркомы, поражающие переднее средостение, чаще лимфобластные и диффузные крупноклеточные. Как правило, это очень агрессивные, растущие буквально за несколько дней опухоли. Синдром развивается при метастазах в лимфоузлах средостения любого рака, но чаще это органы, лимфоколлекторы которых находятся в средостенной клетчатке: молочная железа, пищевод и желудок. Метастазы герминогенных опухолей яичка распространяются от забрюшинных до надключичных зон преимущественно по лимфатическим путям, но на их долю приходится немного случаев СВПВ.
Почему так происходит?
Полые вены впадают в правые отделы сердца: предсердие и желудочек. При расслаблении правого предсердия в него под небольшим давлением подаётся почти бескислородная венозная кровь. Из предсердия кровь идёт в правый желудочек, откуда она выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и по лёгочным венам вернуться в сердце, но в левые отделы, которые через аорту погонят обогащённую кислородом питательную жидкость ко всем органам.
Нижняя полая вена собирает «отработанную» кровь от всех органов ниже диафрагмы. Верхняя полая вена — от органов, расположенных выше диафрагмы. Бассейны обеих вен чётко разграничены, определённые сосудистые веточки несут кровь в верхнюю полую, другие — строго в нижнюю, но есть и сосудистые сообщения между «верхними» и «нижними», называемые анастомозы. При сужении просвета верхней полой вены, частично эти анастомозы сбрасывают избыток крови через ветви, идущие к нижней полой вене.
Верхняя полая вена тонкостенная, её мышечная оболочка — одно название, венозная кровь от головы и шеи идёт практически под давлением силы тяжести, движению помогают развитые мышцы рук и плечевого пояса. Рядом с веной в средостении проходят мощная аорта, где огромное давление крови, состоящие из хрящевых колец трахея и бронхи, и стелются цепочки лимфатических узлов, откачивающие лимфу от лёгких и других ближайших органов. Вот эти цепочки и создают проблемы, когда в них развиваются метастазы. Если аорта может противостоять сдавлению извне, то верхняя полая вена легко спадается, и не выполняет своей основной функции.
Вторичные раковые образования в лимфатических узлах деформируют их и увеличивают в размерах, что способно нарушить проходимость вены. Через стенку вены прорастает опухоль средостения, что характерно для крайне агрессивных злокачественных лимфом и мелкоклеточного рака лёгкого. К опухолевому поражению может присоединиться венозный тромбоз, который возникает даже без опухолевого поражения средостения. К примеру, чрезвычайно способствуют повышенной свёртываемости крови злокачественные опухоли желудочно-кишечного тракта и рак яичников. Всё это — опухоль, тромб, метастазы в лимфатических узлах нарушают отток крови, вызывая венозный застой с отёком.
Диагностика синдрома верхней полой вены
С одной стороны диагностика синдрома верхней полой вены проста: внешний вид настолько специфичен, что диагноз ставится сразу, и на первый взгляд совершенно достаточно взглянуть на больного. Если больной имеет анамнез — историю онкогематологического или онкологического заболевания, когда есть данные гистологического исследования. Тогда ограничиваются констатацией всех зон опухолевого поражения и приступают к терапии. Но в половине случаев синдром верхней полой вены развивается в дебюте заболевания, то есть СПВП — первый и единственный явный признак злокачественной опухоли.
Необходимо выяснить, чем вызван синдром, и только тогда его лечить. О наличии злокачественной опухоли говорит морфологическое исследование кусочка опухоли, химиотерапия и лучевая терапия проводятся только при наличии морфологического подтверждения рака. Исключения из этого незыблемого правила есть и тяжёлые проявления синдрома верхней полой вены в их числе, тогда лечение проводится по жизненным показаниям до получения клеточного анализа. Тем не менее, в специализированных клиниках сегодня есть возможность срочно верифицировать — получить морфологическое подтверждение рака.
Всегда выполняется рентгенография органов грудной клетки с послойной томографией средостения, но лучше сделать компьютерную томографию. Исследования помогают сориентироваться с последующей диагностикой — где делать пункцию или брать биопсию. При подозрении на рак лёгкого выполняется исследование мокроты на клетки рака, биопсия при бронхоскопии, возможна пункционная биопсия средостенного лимфатического узла, эндоскопическое исследование средостения, при подозрении на злокачественную лимфому берут пункцию из подвздошной кости или грудины.
Получение гистологического материала начинают с простой диагностической методики, при неудаче обращаются к более сложной. Просто разобраться с диагнозом, если есть другие визуальные опухоли или увеличенные периферические лимфоузлы, откуда можно взять клетки для микроскопического исследования. Без понимания, какой злокачественный процесс вызвал синдром сдавления верхней полой вены невозможно подобрать оптимальное лечение, хотя в крайне тяжёлых случаях, когда под угрозой жизнь и промедление смерти подобно, вводят химиопрепараты широкого спектра, действующие на все возможные причины СВПВ.
Лечение синдрома верхней полой вены
Цель лечения — избавить больного от патологических симптомов, но на первом этапе главное — спасти ему жизнь. Понятно, что бессмысленно обращаться в общебольничную сеть и даже самую хорошую городскую реанимационную службу: пока доктора поймут, что это, и вызовут на консультацию онколога, а тот пригласит химиотерапевта и радиолога, уйдёт время, а состояние больного будет только ухудшаться. В Отечестве нет государственной «скорой онкологической помощи», только плановая госпитализация, что для больного первичным СВПВ крайне трагично, ведь ему нужна не просто онкология, а онкологическая реанимация.
Если СВПВ — первое проявление злокачественной опухоли, то перспективы терапии весьма неплохие, потому что высоко агрессивные мелкоклеточный рак лёгкого, злокачественная лимфома и герминогенные опухоли яичка потенциально излечимые заболевания, очень хорошо отвечающие на первую химиотерапию. В этом случае эффект первого введения цитостатика чудесным образом возвращает пациенту лицо, поскольку буквально за пару часов уходят тягостные проявления болезни.
При истории онкологического заболевания, когда уже пройдены и операция, и лучевая терапия на первичную опухоль, и несколько курсов химиотерапии по поводу метастазов, а СВПВ обусловлен дальнейшим прогрессированием рака, нет перспектив на излечение, но улучшить качество жизни и продлить её тоже возможно. Специализированная онкологическая реанимация обеспечит максимально возможное поступление воздуха в лёгкие, избавит от избыточной жидкости, снизит отёчность головного мозга, предупредит развитие судорог, минимизирует воздействие венозного застоя на сердце и в некоторых случаях уменьшит сдавление верхней полой вены подключением лучевой терапии на очаг в средостении.
При синдроме верхней полой вены у первичного онкологического больного успех обязателен, и даже при длительной истории рака успех возможен, надо только попасть туда, где не только знают, но и имеют возможность оказать квалифицированную экстренную и обязательно онкологическую помощь. Реанимационная служба Европейской клиники удовлетворяет этим высоким требованиям и готова спасать в любое время.
http://www.euroonco.ru/symptoms-a-z/sindrom
Синдром верхней полой вены
Синдром верхней полой вены – это симптомокомплекс, развивающийся вследствие нарушения кровообращения в системе верхней полой вены и затруднения оттока венозной крови от верхних отделов туловища. Классическими признаками синдрома верхней полой вены служат: цианоз; одутловатость головы, шеи, верхних конечностей, верхней половины грудной клетки; расширение подкожных вен; одышка, охриплость голоса, кашель и др. Нередко развиваются общемозговые, глазные, геморрагические проявления. Диагностический алгоритм может включать проведение рентгенографии ОГК, венокаваграфии, КТ и МРТ грудной клетки, УЗДГ, медиастиноскопии, торакоскопии с биопсией. При синдроме может быть предпринята эндоваскулярная баллонная ангиопластика и стентирование, тромбэктомия, резекция ВПВ, обходное шунтирование, паллиативное удаление опухоли с целью декомпрессии средостения.
Синдром верхней полой вены
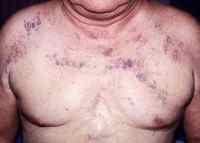
Под синдромом верхней полой вены (СВПВ), или кава-синдромом, понимают вторичное патологическое состояние, осложняющее многие заболевания, связанные с поражением органов средостения. В основе кава-синдрома лежит экстравазальная компрессия или тромбоз верхней полой вены, нарушающие отток венозной крови от головы, плечевого пояса и верхней половины туловища, что может приводить к жизнеугрожающим осложнениям. Синдром верхней полой вены в 3-4 раза чаще развивается у пациентов мужского пола в возрасте 30-60 лет. В клинической практике с синдромом верхней полой вены приходится сталкиваться специалистам в области торакальной хирургии и пульмонологии, онкологии, кардиохирургии, флебологии.
Верхняя полая вена (ВПВ) располагается в среднем средостении. Она представляет собой тонкостенный сосуд, окруженный плотными структурами — грудной стенкой, аортой, трахеей, бронхами, цепочкой лимфоузлов. Особенности строения и топографии ВПВ, а также физиологически низкое венозное давление обусловливают легкое возникновение обструкции магистрального сосуда. Через ВПВ оттекает кровь от головы, шеи, верхнего плечевого пояса и верхних отделов грудной клетки. Верхняя полая вена имеет систему анастомозов, выполняющих компенсаторную функцию при нарушении проходимости ВПВ. Однако венозные коллатерали не могут полностью заменить ВПВ. При синдроме верхней полой вены давление в ее бассейне может достигать 200-500 мм вод. ст.
Причины СВПВ
Развитию синдрома верхней полой вены могут способствовать следующие патологические процессы: экстравазальная компрессия ВПВ, опухолевая инвазия стенки ВПВ или тромбоз. В 80-90% случаев непосредственными причинами кава-синдрома выступают рак легкого, преимущественно правосторонней локализации (мелкоклеточный, плоскоклеточный, аденокарцинома); лимфогранулематоз, лимфомы; метастазы рака молочной железы, рака простаты и рака яичка в средостение; саркома и др.
В остальных случаях к компрессии ВПВ могут приводить доброкачественные опухоли средостения (кисты, тимомы), фиброзный медиастинит, аневризма аорты, констриктивный перикардит, инфекционные поражения: (сифилис, туберкулез, гистоплазмоз), загрудинный зоб. Синдром верхней полой вены может быть обусловлен тромбозом ВПВ, развивающимся на фоне длительной катетеризации вены центральным венозным катетером или пребывания в ней электродов электрокардиостимулятора.
Симптомы СВПВ
Клинические проявления синдрома верхней полой вены обусловлены повышением венозного давления в сосудах, кровь от которых в норме оттекает через ВПВ или безымянные вены. На выраженность проявлений влияют скорость развития синдрома верхней полой вены, уровень и степень нарушения кровообращения, адекватность коллатерального венозного оттока. В зависимости от этого клиническое течение синдром верхней полой вены может быть медленно прогрессирующим (при компрессии и инвазии ВПВ) или острым (при тромбозе ВПВ).
Классическая триада, характеризующая синдром верхней полой вены, включает отек, цианоз и расширение поверхностных вен на лице, шее, верхних конечностях и верхней половине туловища. Пациентов может беспокоить одышка в покое, приступы удушья, охриплость голоса, дисфагия, кашель, боли в груди. Указанные симптомы усиливаются в положении лежа, поэтому больные вынуждены принимать в постели полусидячее положение. В трети случаев отмечается стридор, обусловленный отеком гортани и угрожающий обструкцией дыхательных путей.
Осложнения
Часто при синдроме верхней полой вены развиваются носовые, легочные, пищеводные кровотечения, вызванные венозной гипертензией и разрывом истонченных стенок сосудов. Нарушение венозного оттока из полости черепа приводит к развитию церебральных симптомов: головной боли, шума в голове, сонливости, судорог, спутанности и потери сознания. В связи с нарушением функции глазодвигательных и слуховых нервов могут развиваться диплопия, двусторонний экзофтальм, слезотечение, утомляемость глаз, снижение остроты зрения, тугоухость, слуховые галлюцинации, шум в ушах.
Диагностика
Физикальное обследование пациента с синдромом верхней полой вены выявляет набухание вен шеи, расширенную сеть подкожных венозных сосудов на груди, полнокровие или цианоз лица, отек верхней половины туловища. При подозрении на синдром верхней полой вены всем больным показано рентгенологическое обследование — рентгенография грудной клетки в двух проекциях, томография (компьютерная, спиральная, магнитно-резонансная). В некоторых случаях для определения локализации и выраженности венозной обструкции прибегают к проведению флебографии (венокаваграфии).
С целью дифференциальной диагностики тромбоза ВПВ и обструкции извне показана УЗДГ сонных и надключичных вен. Осмотр глазного дна офтальмологом позволяет выявить извитость и расширение вен сетчатки, отек перипапиллярной области, застойный диск зрительного нерва. При измерении внутриглазного давления может отмечаться его значительное повышение.
Для определения причин синдрома верхней полой вены и верификации морфологического диагноза может потребоваться проведение бронхоскопии с биопсией и забором мокроты; анализа мокроты на атипичные клетки, цитологического исследования промывных вод из бронхов, биопсии лимфатического узла (прескаленной биопсии), стернальной пункции с исследованием миелограммы. При необходимости может выполняться диагностическая торакоскопия, медиастиноскопия, медиастинотомия или парастернальная торакотомия для ревизии и биопсии средостения.
Дифференциальную диагностику кава-синдрома проводят с застойной сердечной недостаточностью: при синдроме верхней полой вены отсутствуют периферические отеки, гидроторакс, асцит.
Лечение СВПВ
Симптоматическое лечение синдрома верхней полой вены направлено на повышение функциональных резервов организма. Оно включает назначение низкосолевой диеты, ингаляций кислорода, диуретиков, глюкокортикоидов. После установления причины, вызвавшей развитие синдрома верхней полой вены, переходят патогенетическому лечению.
Так, при синдроме верхней полой вены, обусловленном раком легкого, лимфомой, лимфогранулематозом, метастазами опухолей других локализаций, проводится полихимиотерапия и лучевая терапия. Если развитие синдрома верхней полой вены вызвано тромбозом ВПВ, назначается тромболитическая терапия, проводится тромбэктомия, в некоторых случаях – резекция сегмента верхней полой вены с замещением резецированного участка венозным гомотрансплантатом.
При экстравазальной компрессии ВПВ радикальные вмешательства могут включать расширенное удаление опухоли средостения, удаление медиастинальной лимфомы, торакоскопическое удаление доброкачественной опухоли средостения, удаление кисты средостения и др. В случае невозможности выполнения радикальной операции прибегают к различным паллиативным хирургическим вмешательствам, направленным на улучшение венозного оттока: удалению опухоли средостения с целью декомпрессии, обходному шунтированию, чрескожной эндоваскулярной баллонной ангиопластике и стентированию верхней полой вены.
Отдаленные результаты лечения синдрома верхней полой вены зависят, прежде всего, от основного заболевания и возможностей его радикального лечения. Устранение причин приводит к купированию проявлений кава-синдрома. Острое течение синдрома верхней полой вены может вызвать быструю гибель больного. При синдроме верхней полой вены, обусловленном запущенным онкологическим процессом, прогноз неблагоприятный.
http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/superior-vena-cava-syndrome
Sindrom.guru
Sindrom.guru
Синдром верхней полой вены
Кава-синдром, или синдром верхней полой вены – это комплекс специфических признаков при нарушенном кровообращении верхней части туловища. Характерные симптомы включают отечность шеи, цианоз кожи и резкое расширение вен. При появлении этих симптомов нужна неотложная медицинская помощь.
Кава-синдром часто является сопутствующим признаком онкологических процессов, затрагивающих кровеносную и легочную системы. Патология может встречаться у людей разных возрастов и полов. Синдром в нескольких процентах случаев диагностируется у беременных женщин и детей.
Описание болезни и ее осложнения
Верхняя полая вена расположена во внутреннем пространстве среднего отдела грудной полости. Её окружают другие ткани: стенка грудины, трахея, бронхи, аорта, лимфоузлы. Ее функция: обеспечение оттока крови от легких, головы, верхней части туловища.
Синдром верхней полой вены – это комплекс специфических признаков при нарушенном кровообращении верхней части туловища
Синдром верхней полой вены – это нарушение нормального кровообращения в верхней части туловища и голове. Данный сосуд может сдавливаться, изменять свое строение в процессе многих патологических процессов. В результате отток крови от рук, кистей, лица, головы и шеи нарушается. Кровь застаивается.
При синдроме верхней полой вены опасность в повышенном давлении. В тяжелых случаях это 200-250 единиц в систоле, что опасно для жизни. Наиболее подвержены синдрому мужчины в возрасте от 30 до 60 лет.
При отсутствии лечения у пациента могут наблюдаться такие осложнения:
- Различные кровотечения, которые диагностируют, в основном, в верхней части тела. Пациента будут беспокоить выделения крови из носа, глаз, кашель может быть с кровавыми прожилками.
- Застой крови может вызвать тромбоз саггитального синуса.
- Нарушение оттока крови от головы вызывает отек головного мозга, сильные головные боли, повышение внутричерепного давления.
- Самым опасным последствием синдрома является геморрагический инсульт. Излияние крови в полость черепа очень опасно, в половине случаев у пациентов наблюдаются параличи, парезы мышц. Часто наступает летальный исход.
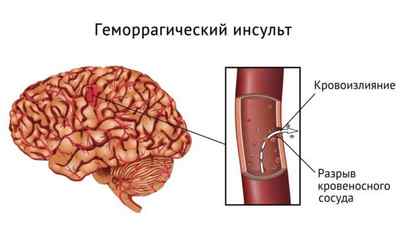
Самым опасным последствием синдрома является геморрагический инсульт
Клиническая картина
Тромбоз вызывает нарушение функции глазодвигательных либо слуховых нервов. Он может развиваться быстро или постепенно. Во втором случае успевают образоваться коллатерали, то есть, альтернативные пути оттока крови. На начальной стадии болезнь протекает почти бессимптомно. Если процесс образования тромбов развивается быстро, патология будет протекать тяжело. Синдром развивается в течение 10-20 дней.
Вынужденной позой во время отдыха, сна является полулежачее положение. Сон ночью становится невозможным без использования снотворных.
Причины синдрома
Частыми причинами развития синдрома становятся неправильный образ жизни и вредные привычки, которые в результате приводят к нарушенному кровообращению. Реже развитие кава-сидрома провоцируют злокачественные новообразования:
- рак крови;
- саркома головного мозга;
- онкологические процессы в органах малого таза.
Рак крови может вызвать этот синдром
Развитие синдрома часто связано с образованием множественных метастазов, которые проникают в полую вену. Иногда синдром может возникнуть из-за рака легких, плевры, щитовидной железы или как последствие постлучевого фиброза.
Порой патология развивается в результате длительной катетеризации. Это провоцирует появление склероза либо тромбоза. Возникновение синдрома верхней полой вены у детей чаще связано с длительной катетеризацией полой вены при онкологии.
Синдром верхней полой вены иногда провоцирует увеличенный объем циркулирующей крови. У беременных он становится результатом венозного застоя. Матка на поздних сроках давит на диафрагму и большую полую вену. Снижение уровня кислорода плохо сказывается на органах женщины, замедляется развитие плода. В последнем триместре провоцируется длительным лежанием на спине.
Как было сказано ранее, немногие пациенты обращают свое внимание на симптомы, тем более на ранних стадиях болезнь не имеет явных клинических признаков. Иногда отмечается повышение артериального давления, что часто списывается на нервное напряжение.
При синдроме верхней полой вены клиническую картину дополняют характерные признаки:
- шея становится отекшей;
- на лице, шее, лбу наблюдается вздутие вен;

Отек на шее говорит о наличии патологии
- лицо становится опухшим, лопаются мелкие капилляры под кожей;
- кожа лица, рук, шеи приобретает характерный синий оттенок, из-за нарушения оттока венозной крови.
Любой из замеченных симптомов требует срочного обращения к врачу. Вызывайте неотложную помощь, если признаки развиваются очень быстро.
При медленном развитии синдрома верхней полой вены человека беспокоят:
- Нарушения дыхания. Это может быть одышка, даже в состоянии покоя, чувство нехватки воздуха, невозможности вдохнуть.
- Расстройство глотательной функции. Пациент не может есть и пить.
- Появляется кашель, который со временем усиливается. Кашель сам по себе сухой, но может быть с прожилками крови.
- Забывчивость, головокружения, головные боли, судороги нижних и верхних конечностей.
Выраженность симптомов зависит от скорости развития и количества образовавшихся коллатералей.
Диагностика
Для начала пациент должен обратиться к терапевту, кардиологу и невропатологу для правильного постановления диагноза. Синдром диагностируют с помощью опроса, сбора анамнеза и инструментальных методов исследований.
Один из видов диагностики — это магнитно-резонансная терапия
Пациенту может быть назначена:
- рентгеноскопия грудной клетки в 2 проекциях;
- ангиография сосудов;
- компьютерная томография;
- магнитно-резонансная терапия.
Последние два метода являются самыми информативными. Зачастую требуется консультация офтальмолога, ЛОРа, а при необходимости и онколога.
Более детально в диагностике синдрома верхней полой вены поможет бронхоскопия, биопсия легочной ткани и лимфоузлов, торакоскопия (обследование плевральной полости). Такое обследование выявляет степень непроходимости полой вены.
При вторичности синдрома верхней полой вены лечение является симптоматическим. Оно применяется вместе с основной терапией. Целью вспомогательного лечения является поддержание внутренних резервов организма. Консервативная терапия включает в себя:
- кислородные ингаляции;
- диуретики;
- кортекостероиды.
Диуретики при лечении этого синдрома
Рекомендуется диета с низким содержанием соли, постельный режим и тромболитическая терапия. Головной конец кровати стоит поднять.
При тяжелом течении синдрома верхней полой вены понадобится операция. Пациенту может назначаться:
- тромбоэктомия;
- резекция поврежденного участка полой вены (на его место устанавливается гомоимплантант);
- шунтирование (обходные пути оттока крови);
- удаление кист средостения;
- стентирование большой полой вены.
При длительной катетеризации потребуется баллонная дилатация поврежденного отдела.
Прогноз при симптоме верхней полой вены
При вторичном синдроме верхней полой вены хорошие прогнозы невозможны без успешно проведенной основной терапии. Только удаление первопричины поможет купировать патологический процесс. Прогноз неблагоприятен при онкологическом факторе, провоцирующем синдром, или при его остром течении. При беременности болезнь провоцирует гипоксию плода.
Синдром верхней полой вены – это изменение, вызванное долгим сдавливанием полой вены или ее непроходимостью. Ее причины могут быть различны, но успешное излечение возможно только тогда, когда полностью вылечена первопричина.
Острое развитие синдрома приводит к гибели человека. При первых же симптомах больному срочно нужна медицинская помощь.







