Межпредсердное сообщение у ребенка — Все про гипертонию
Межпредсердное сообщение у ребенка
Причины и лечение дефекта межпредсердной перегородки

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Дефект межпредсердной перегородки представлен в виде врожденной аномалии сердца. При ДМПП в перегородке образуются отверстия. Через это отверстие под давлением проходит кровь, что становится причиной нарушения сердечного ритма.
Дефект межпредсердной перегородки у детей развивается на фоне:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- генетической предрасположенности;
- приема лекарственных препаратов, которые содержат прогестерон или литий;
- сахарного диабета у матери;
- перенесенной во время беременности краснухи или эпидемического паротита.
Фактором развития патологии сердца может стать и употребление алкогольных напитков в период вынашивания малыша. Все эти причины способны вызвать ДМПП. Порок сердца бывает нескольких видов.
Одним из видов порока сердца считается открытое овальное окно. У ребенка при внутриутробном развитии образуется небольшого размера окно между правым и левым предсердием. Такое окно позволяет дышать малышу, пока его легкие до конца не сформировались. Овальное окно после родов закрывает специальный клапан. Со временем этот клапан плотно срастается с перегородкой. Если клапан слишком маленького размера и не закрывает все окно или он не прирастает к перегородке, то считается пороком сердца. С такой патологией противопоказаны физические и эмоциональные перенапряжения, потому как это приводит к открытию створки и переливанию крови из левого желудочка в правый.
Первичному дефекту характерно образование отверстий в нижнем отделе перегородки. Иногда порок может захватывать клапаны, в результате этого створки перестают полноценно справляться со своей функцией. Если отверстие образуется в верхних отделах предсердия, то дефект называется вторичным. Как правило, такой порок связан с патологией полой вены.
Причинные факторы вторичного дефекта могут носить генетический характер. Причиной развития порока считается и плохая экология, и болезни матери в период беременности. К таким заболеваниям можно отнести сифилис, герпес, ветрянку и краснуху.
Причиной развития порока у детей может стать отсутствие клапана, множественное количество небольших отверстий в любом отделе предсердия или одно крупное отверстие.
Клинические симптомы порока сердца непосредственно зависят от возраста самого больного, размера дефекта и прочих заболеваний сердца. ДМПП у детей чаще всего протекает бессимптомно, поэтому диагностировать порок сердца у новорожденного достаточно сложно. Первые симптомы патологии могут проявиться на 3-4 месяце. Ребенок может отставать в физиологическом развитии. К симптомам ДМПП также можно отнести плохой аппетит и затяжную форму пневмонии.
Однако с возрастом нагрузка на сердечную мышцу и легкие увеличивается, поэтому порок сердца проявляется в быстрой утомляемости, вялости и слабости. У ребенка может наблюдаться длительный кашель и воспаление легких. Ребенок может испытывать недостаток кислорода и жаловаться на затрудненное дыхание после подвижных игр.
При появлении первых жалоб у ребенка нельзя их игнорировать. Если появился хоть один симптом патологии, ребенка необходимо показать к врачу.
У взрослых пациентов симптомы патологии выражены более ярко. При ДМПП пациенты испытывают постоянную слабость и вялость. К симптомам добавляются обмороки, головокружение, частое сердцебиение и нестабильный пульс. Больные жалуются на отечность и тяжесть в ногах. При пороке сердца кожный покров приобретает синюшный оттенок. Зачастую после физических упражнений дыхание становится прерывистым и затрудненным. При ДМПП происходят внешние изменения, например, появляется небольшой горб в области груди. Выпячивание происходит за счет увеличения правой части сердца.
Если не приступить к лечению патологии, то велика вероятность развития серьезных последствий. При образовании отверстий в перегородке повышается давление в правой части сердца за счет застоя крови. ДМПП может привести к развитию легочной гипертензии или к синдрому Эйзенменгера.
К возможным осложнениям дефекта перегородки можно отнести ишемическое заболевание сердца и вторичную бактериальную пневмонию.
Без лечения дефект перегородки приводит к инсульту, мерцательной аритмии и полной остановке сердца. Согласно данным медицинской статистики, около 50% больных без лечения доживают до 45-50 лет.
Диагностика
При подозрении на ДМПП проводят лабораторную и инструментальную диагностику. С помощью электрокардиографии можно определить гипертрофию правой камеры сердца и нарушения проводимости импульсов. Для определения размера и формы сердца, а также наличия жидкости в легких врачи проводят рентгенографию грудной клетки. При дефекте межпредсердной перегородки рентгенограмма покажет увеличенный правый желудочек и расширенную артерию легких.
Эхокардиография позволяет получить подробную информацию о сердечных патологиях. При помощи данного обследования врач определяет количество и размер отверстий в перегородке.
Для получения полной клинической картины врач проводит катетеризацию и ангиокардиографию. По результатам данных обследований врач определяет давление в камерах сердца.
УЗИ позволяет определить степень развития патологии. При помощи этого способа диагностики можно определить количество крови и направление ее движения, а также оценить работу сердца. Если при помощи УЗИ не удалось подтвердить диагноз, то врачи проводят магнитную томографию.
Помимо инструментальной диагностики врач прослушивает биение сердца при помощи стетоскопа. При ДМПП прослушиваются посторонние шумы. Их наличие обусловлено завихрением, которое образуется из-за прохождения крови сквозь отверстия.
При ДМПП лечение медикаментами проводится с целью уменьшения проявления заболевания и предотвращения развития осложнений. При множественных окнах в перегородке врачи выписывают мочегонное средство Гипотиазид, Фуросемид или Спиронолактон. Эти препараты уменьшают отечность в конечностях, снижают кровяное давление и уменьшают застойные явления. Дозировку и курс лечения назначает лечащий врач, поскольку передозировка лекарством может привести к потере сознания.
При ДМПП взрослым пациентам и детям назначают бета-блокаторы. К этой группе препаратов относится Анаприлин. Он снижает давление и восстанавливает сердечный ритм. Во избежание свертываемости крови и формирования тромбов пациентам назначают Аспирин. При нарушенном кровообращении и повышенном сердечном давлении пациентам назначают Дигоксин или Строфантин. Эти препараты расширяют сосуды и делают сердечный ритм медленным.
Для укрепления стенок сосудов и выведения свободных радикалов из организма врачи назначают антиоксиданты. Они, в свою очередь, оказывают гиполипидемический, гипохолестеринемический и антисклеротический эффект.
Положительную динамику показывают кардиопротекторы. К этой группе препаратов относится Панангин и Триметазидин.
Оперативное лечение проводится при увеличении объема сердца, застойном явлении в сосудах, уплотнении стенок артерий легких. Хирургическое лечение патологии противопоказано при плохой свертываемости крови, острых инфекционных формах заболеваний или обострении хронической патологии.
Операция бывает двух видов: открытой и закрытой. Перед проведением операции больного вводят в состояние сна при помощи наркоза. Операция проводится через разрез в грудной клетке. Отверстия небольшого размера в процессе операции зашиваются. Благодаря этому края постепенно зарастают. Если отверстия большие, то на них накладывают специальные заплатки из синтетической ткани или перикарда.
Открытый тип операции позволяет устранить не только повреждения в перегородке, но и другие имеющиеся патологии сердца. Несмотря на положительный результат такое хирургическое вмешательство имеет и свои недостатки, а именно длительный период восстановления и шрам на грудной клетке.
В послеоперационный период врачи рекомендуют носить специальный бандаж, который не позволяет разойтись шву.
Менее травматичной является закрытая операция. В данном случае больному делают небольшой разрез в области бедра, через который вводится эластичная трубка. На конце трубки расположено миниатюрное устройство в виде зонтика — окклюдер. При достижении устройством отверстия в перегородке врач его раскрывает, в результате этого оно полностью закрывается. Со временем соединительная ткань разрастается, и окклюдер становится неотъемлемой частью сердца. Закрытая операция длится не более часа.
К преимуществам закрытого вида операции можно отнести быстрый период реабилитации и отсутствие шрамов. Окклюдер не рекомендуется устанавливать, если имеются патологии клапанов сердца или при наличии тромбов.
В период реабилитации врачи корректируют рацион больного, потому как неправильное питание способно вызвать закупорку сосудов. Разрешается есть овощи, фрукты, макароны, крупы и зелень. В меню должны присутствовать и нежирное мясо, рыба, творог, сыр и молоко. Полезными считаются зеленые яблоки, изюм и печень. Под запретом копчености, жирные бульоны, мучные изделия, маринованные и консервированные продукты, сладкие газированные и алкогольные напитки.
В период восстановления необходимо ограничить физические нагрузки. Полезной считается дыхательная гимнастика. Она позволяет натренировать легкие.
http://giperton-med.ru/lechenie/mezhpredserdnoe-soobshhenie-u-rebenka/
Дефект межпредсердной перегородки: симптомы и лечение
В детском и взрослом возрасте нередко обнаруживаются сердечные пороки. Практически в 15% от всех случаев регистрируется дефект межпредсердной перегородки. У пациентов основной причиной его формирования считают фоновые заболевания. Они страдают данной болезнью за счет генетических нарушений. Наиболее распространен сердечный порок у женщин.
Что это такое?
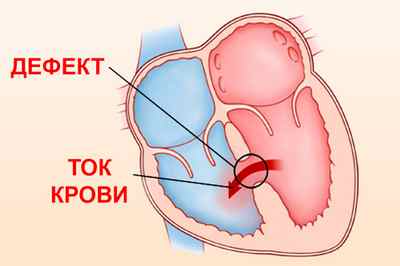
Дефект межпредсердной перегородки называется врожденная аномалия развития сердца. Для порока характерно наличие открытого пространства между левым и правым предсердиями. Таких патологических отверстий у ряда пациентов встречается несколько, но чаще оно единичное. При появлении искусственно образованного шунта, кровь сбрасывается слева направо.
При каждом сердечном сокращении часть ее будет переходить в правое предсердие. По этой причине правые отделы испытывают чрезмерную нагрузку. Такая проблема возникает и в легких за счет большего объема крови, который им приходится пропускать через себя. Дополнительно она проходит и через легочную ткань (второй раз подряд). Сосуды, находящиеся в ней значительно переполняются. Отсюда возникает склонность к пневмонии у пациентов с диагнозом – врожденный порок сердца или дефект межпредсердной перегородки.
В предсердиях давление будет низким. Правая его камера считается наиболее растяжимой, и поэтому она может длительно увеличиваться в размерах. Чаще всего это длится до 15 лет, а в некоторых случаях обнаруживается и в более позднем возрасте у взрослых.
Новорожденный и грудной ребенок развивается абсолютно нормально, и до определенного момента не отличается от своих сверстников. Это связано с наличием компенсаторных возможностей организма. Со временем, когда нарушается гемодинамика, родители отмечают, что младенец склонен к простудным заболеваниям.
Больные с ДМППА выглядят слабыми, бледными. Со временем такие дети (особенно девочки) начинают отличаться еще и ростом. Они высокие и худые, что отличает их от своих сверстниц. Физические нагрузки они переносят плохо, и по этой причине стараются их избегать.
Обычно это не значимый признак болезни, и родители длительно не подозревают о проблемах, которое есть у ребенка с сердцем. Чаще всего такое поведение объясняется ленью и нежеланием чем-то заниматься и утомляться.
Виды патологии
Для удобства понимания сути порока, его принято разделять на определенные формы. Классификация включает следующие виды сердечной патологии по МКБ-10:
Нередко заболевание сочетается и с другими сердечными пороками. Межпредсердный дефект зашифрован в соответствии с общепринятой классификацией МКБ-10. Болезнь имеет код – Q 21.1.
Первичный (врожденный) порок
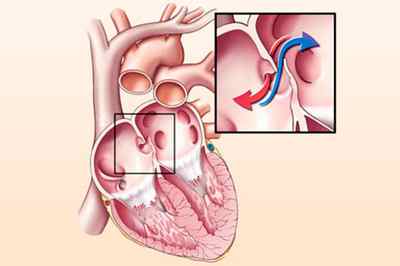
Открытый овальный проток считается нормой в период эмбрионального развития. Закрытие его происходит сразу после рождения. Функциональная перестройка идет за счет превышения давления в левом предсердии по сравнению с правыми отделом.
В зависимости от ряда факторов у детей может появиться врожденный порок. Основная причина связана с неблагоприятной наследственностью. Будущий ребенок развивается уже с наличием нарушений при формировании сердца. Выделяют следующие факторы:
Первичный дефект характеризуется наличием отверстия сформированного в нижней части межпредсердной перегородки расположенного над клапанами. Их задача заключается в соединении камер сердца.
В отдельных случаях в процесс вовлекается не только перегородка. Захватываются и клапаны, створки которых приобретают слишком маленькие размеры. Они теряют способность выполнять свои функции.
Клиническая картина появляется уже в детстве. Практически 15% пациентов с такой патологией имеют немалый размер в межпредсердной перегородке. Болезнь сочетается с другими аномалиями, которые нередко относятся к хромосомным мутациям. Для ostium primum (первичной формы) характерны следующие симптомы:

- влажный кашель;
- отеки конечностей;
- боли в области грудной клетки;
- синюшный оттенок кожи рук, ног, носогубного треугольника.
Пациенты с незначительной выраженностью порока доживают до 50 лет, а некоторые и дольше.
Вторичный порок
Чаще всего вторичный дефект межпредсердной перегородки у новорожденного или взрослого человека имеет небольшие размеры. Такой порок возникает в устье полых вен или в середине пластинки, разделяющей камеры. Для нее характерная недоразвитость, что связано с вышеперечисленными факторами. Опасны для ребенка и следующие причины:
- возраст будущей матери 35 лет и старше;
- ионизирующее излучение;
- воздействие на развивающийся плод неблагоприятной экологии;
- производственные вредности.
Указанные факторы могут провоцировать развитие врожденных и вторичных аномалий межпредсердной перегородки.
При наличии выраженного дефекта основной симптом заболевания – одышка. Дополнительно отмечается слабость, которая сохраняется после отдыха, ощущение перебоев в сердце. Для пациентов характерны частые эпизоды ОРВИ и бронхитов. У некоторых больных появляется синюшный оттенок кожи лица, изменяются пальцы, приобретая тип «барабанных палочек».
Дефект межпредсердной перегородки у новорожденных
Межжелудочковый и межпредсердный дефекты относятся к формам патологии. У плода легочная ткань в норме еще не участвует в процессе обогащения крови кислородом. С этой целью существует овальное окно, через которое она перетекает в левый отдел сердца.
Жить с такой особенностью ему необходимо будет до рождения. Затем оно постепенно закрывается, и к возрасту 3 лет окончательно зарастает. Перегородка становится полноценной и не отличается от строения взрослых людей. У некоторых детей, в зависимости от особенностей развития, процесс растягивается до 5 лет.
В норме у новорожденного малыша овальное окно не превышает 5 мм в размерах. При наличии большего диаметра врач должен заподозрить ДМППА.
Диагностика
Патологию межпредсерной перегородки устанавливают на основании результатов обследования, инструментальных и лабораторных данных. При осмотре визуально отмечается наличие «сердечного горба» и отставание массы и роста ребенка (гипотрофия) от нормальных значений.
Основной аускультативный признак – расщепленный 2 тон и акцент над легочной артерией. Дополнительно возникает систолический шум умеренной степени выраженности и ослабленное дыхание.
На ЭКГ присутствуют признаки, которые возникают при гипертрофии правого желудочка. Любой тип порока межпредсердной перегородки характеризуется удлиненным интервалом PQ. Такая особенность относится блокаде AV в 1 степень выраженности.
Проведение ребенку Эхо-КГ дает возможность быстро разобраться с проблемой на основании полученных данных. При обследовании удается обнаружить точное место расположения дефекта. Дополнительно диагностика помогает выявить и косвенные признаки, подтверждающие порок:
- увеличение сердца в размерах;
- перегрузка правого желудочка;
- нефизиологическое движение межжелудочковой перегородки;
- увеличение левого желудочка.
Направление пациента на рентгеновское обследование дает картину патологии. На снимке отмечается увеличение сердца в размерах, расширение крупных сосудов.
При невозможности подтвердить диагноз неинвазивными способами, пациенту проводят катетеризацию полости сердца. Данный метод используется в последнюю очередь. Если у ребенка есть противопоказание к процедуре, то его направляют к специалисту, который решает вопрос о возможности допуска к исследованию.
Катетеризация дает полную картину внутреннего строения сердца. Специальным зондом в процессе манипуляции измеряется давление камерах, сосудах. Чтобы получить изображение хорошего качества, вводится контрастное вещество.
Ангиография помогает установить наличие перемещения крови в правое предсердие через дефект в перегородке, разделяющей камеры. Чтобы облегчить задачу специалист использует контрастное вещество. Если оно попадание в легочную ткань, то это доказывает наличие сообщения между предсердиями.
Первичный и вторичный сердечные пороки при незначительной степени выраженности принято просто наблюдать. Нередко они могут самостоятельно зарастать, но позднее положенного срока. Если подтверждается прогрессирование дефекта в перегородке, то наиболее целесообразно хирургическое вмешательство.
Пациентам назначается и медикаментозное лечение. Основная цель такой терапии – устранить нежелательные симптомы и снизить риск развития вероятных осложнений.
Консервативная помощь
Перед назначением лекарственных препаратов учитываются все особенности пациента. При необходимости их меняют. Наиболее распространенными группами считаются следующие:
- диуретики;
- бета-блокаторы;
- сердечные гликозиды.
Из числа мочегонных препаратов назначается «Фуросемид» или «Гипотиазид». Выбор средства зависит от степени распространенности отеков. В процессе лечения важно соблюдать дозировку. Увеличение суточного количества мочи приведет к нарушению проводимости в сердечной мышце. Дополнительно к этому артериальное давление упадет, что закончится потерей сознания.
Такое последствие связано с дефицитом калия и жидкости в организме.
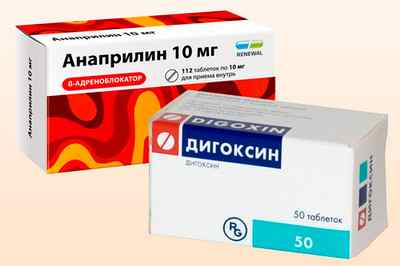
«Анаприлин» чаще всего назначается в детском возрасте из группы бета-блокаторов. Его задача заключается в уменьшении потребностей в кислороде и частоты сокращений. «Дигоксин» (сердечный гликозид) повышает объем циркулирующей крови, расширяет просвет в сосудах.
Хирургическое вмешательство
При появлении дефекта между предсердиями, операция не относится к числу экстренных. Пациенту можно выполнять ее, начиная с возраста 5 лет жизни. Хирургическое лечение по восстановлению нормальной анатомии сердца бывает нескольких форм:
- открытая операция;
- закрытие дефекта через сосуды;
- ушивание вторичного дефекта в перегородке;
- пластика с помощью заплаты;
Основными противопоказаниями к оперативному вмешательству является тяжелое нарушение свертываемости крови, острые инфекционные заболевания. Стоимость указанных операций зависит от сложности процедуры, использования материала для закрытия отверстия между предсердиями.
Пациенты с дефектами в перегородке длительно живут при соблюдении рекомендаций, которые указаны лечащим врачом. Прогноз при незначительном диаметре отверстия в ней благоприятный. Установление диагноза дает возможность раннего проведения операции и возвращения ребенка к нормальному ритму жизни.
После проведения реконструктивной процедуры 1% людей доживает только до 45 лет. Больные старше 40 лет (около 5% от общего числа в указанной возрастной группе), которые были прооперированы по причине сердечного порока, погибают от осложнений, связанных с хирургическим вмешательством. Независимо от вероятности их присоединения, около 25% больных умирает при отсутствии помощи.
При наличии недостаточности кровообращения 2 стадии и выше, пациента направляют на медико-социальную экспертизу (МСЭ). Инвалидность устанавливается на 1 год после операции. Такая процедура проводится для нормализации гемодинамики. Ее одобряют не только при наличии хирургического вмешательства, но и в сочетании с недостаточностью кровообращения.
Родители должны помнить, что своевременная операция вернет ребенка в обычный ритм жизни. Лечение детей с пороками – это одно из приоритетных направлений в медицине. Наличие социальных квот, предоставляемых государством, позволяет бесплатно сделать операцию ребенку.
http://mirkardio.ru/bolezni/patalogii/defekt-mezhpredserdnoj-peregorodki.html
Дефект межпредсердной перегородки у детей
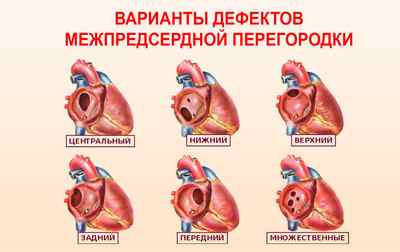
Дефект межпредсердной перегородки у детей — это группа врожденных пороков сердца, для которых характерно наличие аномального сообщения между двумя предсердными камерами. Дефекты межпредсердной перегородки у детей различаются по расположению отверстия. Часто встречаются центральный, верхний, нижний, задний, передний дефекты. Также дефект может квалифицироваться по его размеру от небольшого щелевидного отверстия, например, при незаращении овального окна, до полного отсутствия овального окна. Встречается также и полное отсутствие межпредсердной перегородки — единственное предсердие. Решающее значение для диагностики и дальнейшего лечения имеет количество дефектов (от одного до многих). Неодинаково располагаются дефекты и в отношении места впадения верхней и нижней полых вен.
Как проявляется дефект межпредсердной перегородки у детей
Клинически и симптоматически обычно проявляются только дефекты межпредсердной перегородки с величиной в 1 см и более. В результате наличия межпредсердного сообщения происходит смешивание крови в предсердиях. Кровь течет из предсердия с большим систолическим давлением (слева) в предсердие с меньшим давлением (справа). Уровень давления имеет значение в определении направления сброса крови лишь в тех случаях, когда диаметр дефекта не превышает 3 см.
При больших дефектах межпредсердной перегородки у детей компонент давления отсутствует, однако сброс крови, как правило, идет слева направо, поскольку ток крови из правого предсердия в правый желудочек встречает при движении значительно меньшее сопротивление, чем ток крови из левого предсердия в левый желудочек. Это обусловлено анатомическими особенностями правого предсердия: тонкая и более податливая к растяжению стенка предсердия и желудочка; большая площадь правого атриовентрикулярного отверстия по сравнению с левым (10,5 и 7 см), большая лабильность и емкость сосудов малого круга кровообращения.
В результате сброса крови через дефект из левого предсердия в правое развивается увеличение наполняемости кровью малого круга кровообращения, увеличивается объем правого предсердия и усиливается работа правого желудочка. Повышение давления в легочной артерии развивается в 27% случаев и наблюдается в основном у детей старшего возраста. В результате увеличения объема крови наблюдается расширение легочного ствола и левого предсердия. Левый желудочек остается нормальным по размеру, а при большом объеме дефекта межпредсердной перегородки может быть даже меньших размеров, чем в норме.
У новорожденных детей вследствие высокого легочно-капиллярного сопротивления и низкого давления в левом предсердии может периодически наблюдаться сброс крови из правого предсердия в левое отделение. У детей раннего возраста также может легко изменяться направление движения крови в связи с повышением давления в правом предсердии (при большой физической нагрузке, заболеваниях органов дыхания, крика, сосании). В поздних стадиях болезни при увеличении давления в правых камерах сердца, вследствие развития гипертензии в малом круге кровообращения возникает перекрестный сброс, а затем постоянный сброс венозной крови из правого предсердия в левое отделение.
Врожденный дефект межпредсердной перегородки и его клиника
Клиника врожденного дефекта межпредсердной перегородки отличается большим разнообразием. В течение первого месяца жизни основным, а нередко и единственным симптомом является непостоянный, слабо выраженный цианоз, что проявляется при крике, беспокойстве, который у ряда детей остается незамеченным.
Основные симптомы пороков начинают проявляться на 3-4 месяцах жизни, однако часто диагноз пороков ставится только в 2-3 года и даже позже.
При небольших дефектах межпредсердных перегородок (до 10-15 мм) дети физически развиты нормально, жалобы отсутствуют.
В раннем детстве у детей с большим дефектом межпредсердной перегородки наблюдается отставание в физическом развитии, психическом развитии, развивается недостаточность веса. Они часто болеют респираторными заболеваниями. Признаки застойной недостаточности у них, как правило, отсутствуют. В старшем возрасте у детей также наблюдается отставание в росте, опоздание полового развития, в то же время физические нагрузки они переносят плохо.
При осмотре кожа бледная. Деформация грудной клетки в виде центрального сердечного горба, которая обусловлена ослабеванием мышечного тонуса и увеличением в размерах правого желудочка, отмечается в 5-3% случаев (при больших дефектах и быстро прогрессирующей легочной гипертензии у детей немного старшего возраста). Систолическое дрожание, как правило, отсутствует. Верхушечный толчок средней (нормальной) силы или усилен, смещен влево, всегда разлит, обусловленный гипертрофированным правым желудочком.
Границы сердца расширены вправо и вверх, главным образом за счет увеличения правого предсердия и легочного ствола, но при больших дефектах и у детей старшего возраста отмечается также расширение отделов сердца, как правило, за счет правого желудочка, что оттесняет левый желудочек назад. Выраженные симптомы расширения сердечных границ встречаются редко.
Пульс нормального напряжения и несколько сниженного наполнения. Артериальное давление в норме или снижено систолическое и пульсовое артериальное давление при большом шунте крови через дефект.
При прослушивании: тон чаще усиленный из-за уменьшения загруженности левого желудочка и усиленного сокращения перегруженного объемом правого желудочка, II тон, как правило, усилен и расщеплен над легочной артерией из-за увеличения объема крови и повышения давления в малом круге кровообращения и позднего закрытия пульмонального клапана, особенно у детей старшего возраста. Систолический шум — средней интенсивности и продолжительности, не грубого тембра — выслушивается локально в 2-3-м межреберье слева от грудины, умеренно проводится к левой ключице и реже до 5 точки Боткина. Шум лучше выслушивается в положении больного лежа, на глубине максимального выдоха. При физической нагрузке шум при дефекте межпредсердной перегородки усиливается, в отличие от физиологического шума (умеренного акцента тона над легочной артерией у здоровых детей до 10-летнего возраста), который при нагрузке исчезает. Кроме основного систолического шума, у детей старшего возраста может выслушиваться короткий междудиастолический шум относительного стеноза трикуспидального клапана (шум Кумбса), связанный с увеличением кровообращения через правое атриовентрикулярное отверстие.
В поздних стадиях заболевания, при значительном расширении ствола легочной артерии (у 10-15% больных) иногда появляется нежный протодиастолический шум относительной недостаточности пульмонального клапана.
Диагноз изолированного вторичного дефекта межпредсердной перегородки у детей ставят на основе следующих признаков — появление неинтенсивного транзиторного цианоза в течение первых 2-3 месяцев жизни, частые респираторные заболевания на первом году жизни, выслушивание умеренного систолического шума в 2 межреберье слева от грудины.
Со второго полугодия или после года — наличие признаков перегрузки правого предсердия, гипертрофии правого желудочка, интактный левый желудочек по данным ЭКГ, Эхо-КГ, катетеризации полостей сердца, признаков перегрузки малого круга кровообращения.
Дифференциальный диагноз проводится с функциональным систолическим шумом, врожденными пороками сердца (открытый аортальный порок сердца, дефект межжелудочковой перегородки, стеноз устья аорты), недостаточностью митрального клапана.
Осложнения и прогноз межпредсердной перегородки у детей
В числе осложнений дефекта межпредсердной перегородки сердца у детей наиболее часто встречается ревматизм и бактериальная вторичная пневмония. Присоединение ревматизма наблюдается у 10% пациентов, в основном заканчивается летально либо образуются митральные пороки.
Аритмии возникают в результате резкой дилатации правого предсердия (экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия и другие нарушения ритма).
В результате частых респираторных заболеваний, пневмоний у ряда больных формируется хронический неспецифический бронхолегочный процесс.
Легочная гипертензия развивается в возрасте 30-40 лет и старше.
Средняя продолжительность жизни при вторичном дефекте межжелудочковой перегородки сердца у детей — 36-40 лет, однако некоторые пациенты доживают до 70 лет, но после 50 лет становятся инвалидами. Спонтанное закрытие дефекта межжелудочковой перегородки у детей наступает в 5-6 лет в 3-5%.
Иногда дети с дефектом межжелудочковой перегородки погибают в грудном возрасте в результате тяжелой недостаточности кровообращения или пневмоний.
Лечение дефекта межпредсердной перегородки у детей
Лечение дефекта межпредсердной перегородки у детей подразделяется на хирургическое и консервативное. Последнее направлено в основном на устранение последствий недостаточности кровообращения.
Оптимальным сроком оперативного закрытия дефекта является возраст 5-6 лет. Показания к операции: выраженные нарушения гемодинамики в системе малого круга кровообращения.
Операция выполняется на сухом сердце в условиях гипотермии и искусственного кровообращения. Небольшие вторичные дефекты межпредсердной перегородки у детей закрывают ушиванием. При больших дефектах, первичных дефектах межпредсердной перегородки у детей из-за опасности прорезывания швов дефект всегда закрывается с помощью метода пересадки тканей. Летальность не превышает 2%. Летальность тем выше, чем выше степень легочной гипертензии, недостаточности кровообращения и нарушение сердечного ритма и проводимости, наличие тяжелых проявлений эндогенного эндокардита.
Частые причины летальных исходов: острая сердечная недостаточность, эмболия и кислородное голодание головного мозга.
http://pediatriya.info/defekt-mezhpredserdnoy-peregorodki-u/
Межпредсердное сообщение у новорожденного норма
Каждый родитель желает самого крепкого здоровья своему ребенку. Но иногда даже самое щепетильное и внимательное отношение будущей мамы к себе не может уберечь от проблем: увы, пока еще наука не смогла раскрыть причины всех заболеваний, многие из которых берутся «из ниоткуда».
Диагноз «овальное открытое окно», конечно, пугает молодых родителей — но так ли он страшен на самом деле?
Содержание статьи:
Что такое открытое овальное окно в сердце новорожденного?
Как известно, процесс кровообращения у не родившегося еще крохи протекает не так, как у нас – у взрослых людей.
В течение всего периода в утробе в сердечнососудистой системе крохи работают «фетальные» структуры, в числе которых венозный/аортальный протоки, а также то самое овальное окно. Учитывая, что легкие плода до рождения не принимают участия в работе по насыщению крови необходимым кислородом, без данных структур ему не обойтись.
В чем же состоит задача овального окна?
- При нахождении малыша в утробе, через пупочные вены кровь, уже обогащенная кислородом, идет непосредственно в организм крохи. Одна вена ведет к печени, другая – к нижней полой вене.
- Далее 2 потока крови поступают уже в правое предсердие, а уже из него, за счет работы овального окна, львиная доля крови идет уже в левое предсердие.
- Вся оставшаяся кровь направляется в легочную артерию, и через данный аортальный проток осуществляется сбрасывание «остатка» крови непосредственно в большой круг кровообращения.
- Далее после первого вдоха младенца давление в сосудах его легких повышается, и основная задача овального окна нивелируется.
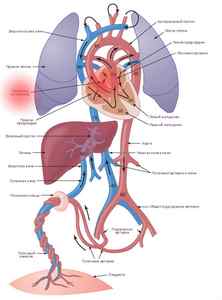
Схема кровообращения плода — физиологическое открытое овальное окно в сердце
То есть, клапан, прикрывающий окно левого желудочка, созревает лишь к родам, и при нарастающем давлении крови (после раскрытия легких) в левом предсердии происходит закрытие окна.
Далее должно произойти срастание клапана непосредственно со стенками межпредсердной перегородки.
Увы, этот процесс не быстрый, и срастание может затянуться и до 5 лет, но в большинстве случаев срастание все же случается в течение 1-го года детской жизни. При недостаточном же для закрытия отверстия размере клапана говорят об «открытом овальном окне» (прим. – ООО) у новорожденного.
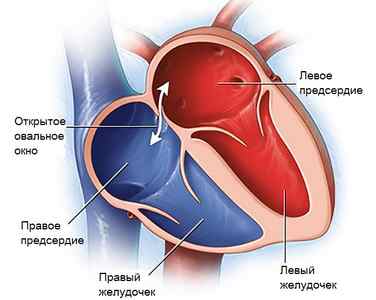
Открытое овальное окно в сердце новорожденного ребенка
ООО не является ДМПП (прим. — дефектом межпредсердной перегородки) и совершенно не имеет отношения к пороку сердца. Овальное окно – это лишь малая аномалия в развитии такого органа, как сердце, являющаяся, скорее, индивидуальной особенностью организма.
То есть, ООО – это норма, когда…
Видео: Овальное окно и артериальный проток
Все причины возникновения дефекта межпредсердной перегородки у новорожденных – кто в группе риска?
Как уже отмечено выше, ООО – это не дефект, а малая аномалия, и малыши с таким диагнозом относятся к группе здоровья Б.
И даже для взрослого молодого человека ООО – не препятствие для воинской службы.
Но у каждой мамы, конечно, такой диагноз вызывает тревогу, и хочется понять – в чем причина, и не опасно ли это.
К сожалению, точного ответа медицина не дает – пока еще истинные причинные не известны науке.
Но факторы риска, провоцирующие появление ООО, все-таки существуют:
- Наследственность. Если в роду присутствуют родственники с данным диагнозом, то риск появления ООО у ребенка значительно возрастает.
- Наличие пороков сердца — или другие заболевания сердечнососудистой системы.
- Употребление никотина, алкоголя — или же иных запрещенных веществ в процессе вынашивания малыша.
- Прием таблеток , не рекомендуемых во время беременности.
- Сахарный диабет у мамы.
- Недоношенность малыша.
- Экологический фактор.
- Сильные стрессы у беременной женщины.
- Непропорциональный рост малыша и сердечного клапана.
- Токсические отравления будущей мамы.
Формы и степени аномалии – открытого овального окна в сердце ребенка
Такую аномалию, как овальное открытое окно, классифицируют преимущественно по размерам отверстия:
Признаки и симптомы открытого овального окошка в сердце ребенка – как распознать патологию?
Как правило, овальное открытое окно совсем никак не проявляет себя, и особых признаков — как, например, кашель при бронхите — не имеет. Но его легко обнаружит врач при аускультации по «шумам».
Среди внешних проявлений, по которым можно заподозрить ООО, отмечают:
- Посинение носогубного треугольника. Особенно этот симптом проявляется при крике, дефекации или кашле младенца.
- Слабый сосательный рефлекс.
- Частые простудные заболевания.
- Потеря аппетита.
- Быстрая утомляемость.
- Отсутствие прибавки в весе.
- Частые срыгивания.
- Отставание в физическом развитии.
- Шум в сердце.
Понятно, что данные признаки характерны и для прочих заболеваний. Без обследования не обойтись, и только лишь по этим симптомам ставить диагноз нельзя.
Видео: Открытое овальное окно при ультразвуковом исследовании сердца
Кроме того, аномалия может существовать в сердце долгие годы совершенно бессимптомно.
Все риски аномалии межпредсердной перегородки у ребенка — прогноз
Обычно, когда ребенок находится в спокойном состоянии, данная аномалия никак себя не проявляет — сбой кровоснабжения происходит в момент повышения физической нагрузки.
Особое внимание следует уделять ребенку в следующих случаях…
Среди последствий открытого овального окна, требующего срочного врачебного вмешательства, специалисты выделяют:
- Образование тромбов.
- Инфаркт/инсульт.
- Сбой в кровообращении мозга по причине развития гипертонии.
Ставить подобный диагноз в раннем детском возрасте врачи не сильно спешат, ведь точно говорить об открытом овальном окне — и беспокоиться — можно лишь после наступления 5-летнего возраста у пациента.
При размере ООО не более 5 мм прогноз специалисты дают благоприятный. Что касается большего размера – он подлежит (в большинстве случаев) хирургической коррекции.
ДМПП сердца у детей и взрослых: причины, симптомы, лечение
Дефект межпредсердной перегородки – это один из врожденных пороков сердца (ВПС), характеризующийся неполным заращением внутренней стенки, которая предназначена для разделения предсердий. Левый отдел отвечает за кровь, обогащенную кислородом, а правый – за венозную, насыщенную углекислым газом. В норме предсердия, а также желудочки, не должны сообщаться, а подобные пороки приводят к смешению крови и нарушению гемодинамики.
Особенности гемодинамики
Дефект перегородки сердца (ДМПП) является вторым по частоте врожденным пороком развития этого органа. Под этим названием понимается отверстие во внутренней стенке, разделяющей два предсердия, которое становится причиной перетекания крови из одного предсердия в другое. Дефект межпредсердной перегородки числится под кодом Q21.1 по МКБ-10.
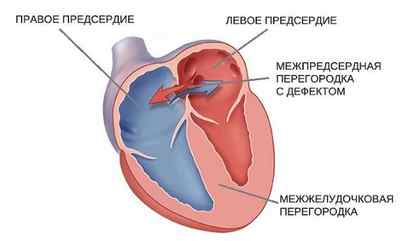
В период роста ребенка в утробе матери в стенке, отделяющей два предсердия, существует открытое овальное окно. Оно требуется для правильного кровообращения плода. После рождения для полноценной работы системы дыхания кровоток становится намного интенсивнее. В результате растет давление в левом предсердии, ускоряется венозный возврат. На этом фоне происходит изменение гемодинамики, что способствует закрытию физиологического отверстия. Если по какой-либо причине данное отверстие не зарастает, то смешение крови при этом настолько незначительное, что пациенты большей частью не догадываются о наличии такого отклонения.
Незаращенное физиологическое окно часто регистрируется у недоношенных детей и по размерам очень маленькое. В то же время ВПС ДМПП имеет внушительные размеры и располагается в различных частях внутренней стенки. При этом образуется шунт, сквозь который кровь перетекает слева направо. Происходит это постепенно при каждом движении сердца. В результате гемодинамика нарушается, постепенно разрушаются структурные элементы органа, ухудшается кровообращение других тканей, органов.
Груднички и дети раннего возраста с дефектом перегородки могут расти и полноценно развиваться. Большая часть таких пациентов – это девочки, склонные к простудным заболеваниям и пневмониям. Физических нагрузок дети с ДМПП стараются избегать, поскольку они даются им с трудом.
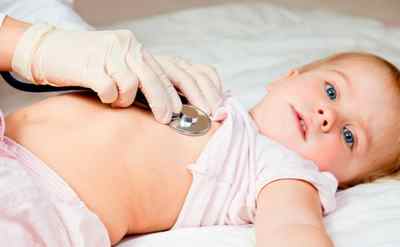
Проблемы со здоровьем начинаются ближе к подростковому возрасту в тот момент, когда растягивающееся в результате неправильного кровотока правое предсердие перестает справляться с такой нагрузкой. Самостоятельно подобный дефект не устраняется и чтобы избежать необратимых изменений в структуре сердца требуется хирургическое вмешательство.
Классификация патологии
Врожденные пороки сердца подразделяют на несколько видов в зависимости от их места расположения, количества отверстий, размера, а также причины их возникновения. Различают:
Чаще всего у пациентов диагностируется вторичные дефекты. В зависимости от их расположения диагностируют следующие ДМПП:
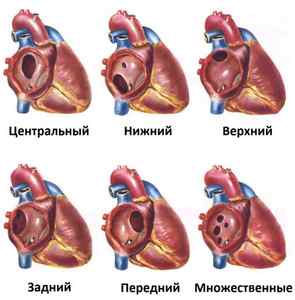
Виды ДМПП
Иногда встречаются формы патологии, когда в межпредсердной перегородке обнаруживаются несколько отверстий различных по диаметру.
Течение болезни
У большей части пациентов врожденные нефизиологические отверстия величиной не более 8 мм самостоятельно зарастают к 6 месяцам. Более крупные отверстия так и остаются открытыми, симптомы при этом могут отсутствовать. Признаки сердечной недостаточности, а также легочной гипертензии проявляются через 2-3 недели после рождения. Новорожденным с таким диагнозом показана медикаментозная коррекция. Лекарственная терапия в таком возрасте эффективна и часто способствует спонтанному зарастанию отверстия.
После 40 лет клиническая картина порока сердца дополняется застойной сердечной недостаточностью. Патология сопровождается предсердной экстрасистолией, а также мерцательной аритмией. В более молодом возрасте такие отклонения регистрируют только у 1% пациентов.
При врожденных нарушениях формирования внутренней стенки сердца больные в большей части случаев доживают до 30-40 летнего возраста. Однако, общая продолжительность жизни значительно снижена. В 25% случаев летальный исход наступает до 30 лет, еще половина пациентов умирают, не достигнув 35 летнего возраста. До 60 лет не доживают 90% пациентов. Главная причина смерти практически во всех случаях – сердечная недостаточность.
Причины дефекта межпредсердной перегородки
Проблемы с зарастанием овального окна, прочие нарушения формирования перегородки сердца во внутриутробном периоде могут иметь следующие причины:
- патология носит наследственный характер;
- прием матерью в период вынашивания запрещенных веществ, злоупотребление алкоголем, курение;

- токсикозы, гестозы;
- терапия на начальных сроках антибиотиками, психотропными, гормонозамещающими и противоэпилептическими средствами;
- радиационное и ионизирующее воздействие;
- вредные и опасные условия труда матери;
- тяжелые инфекционные и вирусные заболевания, перенесенные матерью в первые месяцы (грипп, герпес, краснуха, ветрянка);
- нарушения эндокринной системы беременной.
Также причиной развития дефектов могут стать экологические факторы. Влияние на организм вредных веществ, находящихся в воздухе, часто приводит к различного рода мутациям.
Симптомы ДМЖП
Врожденный порок сердца иногда протекает практически бессимптомно. Чаще всего явные признаки могут отсутствовать при небольшом размере дефекта. В остальных случаях заболевание характеризуется следующей клинической симптоматикой:
- отказ от груди;
- отсутствие аппетита;
- одышка, проблемы с дыханием;
- повышенная утомляемость;
- бледность кожи;
- постоянные простуды;
- цианоз носогубного треугольника;
- недоразвитие.
Перечисленные признаки наиболее ярко проявляются у детей перед школой и в младших классах. Именно в этот период нагрузка, умственная либо физическая, на организм растет, а сердце перестает с ней справляться.
У взрослых течение заболевания сопровождается следующими симптомами:
- одышка при ходьбе;
- усиленное сердцебиение;
- цианоз, синюшность пальцев на ногах и руках;
- головокружения;
- предобморочное состояние;
- проблемы с ритмичностью сердца;
- появление шумов;
- выпирание грудной клетки в районе сердца из-за кардиомегалии;
- боли за грудиной;
- повышенное потоотделение;
- перепады артериального давления;
- сниженный иммунитет.
Перечисленные признаки могут свидетельствовать о существовании различных патологий сердечно-сосудистой системы. Поэтому при обнаружении хотя бы одного из перечисленных симптомов необходимо пройти тщательное обследование для выявления причины такого состояния. Самолечение в данном случае категорически запрещено.
Диагностика
Для выявления сердечных пороков применяют различные диагностические методики. Чтобы пройти полное обследование необходимо обратиться к терапевту либо педиатру. Первоочередная задача врача собрать полный анамнез. Выяснить возможность наследования сердечных патологий, как протекала беременность матери, возникали ли какие-либо отклонения в работе сердца. Проанализировав анамнез, имеющиеся жалобы, доктор назначит необходимые анализы и консультацию кардиолога.
Помимо этого, проводится полный осмотр пациента, выслушивание (аускультация), выстукивание сердца. Аускультативный метод и перкуссия помогают определить изменения в форме и размере сердца, обнаружить шумы при работе органа. Если какие-либо отклонения выявлены, назначают инструментальные исследования для подтверждения диагноза порок сердца:
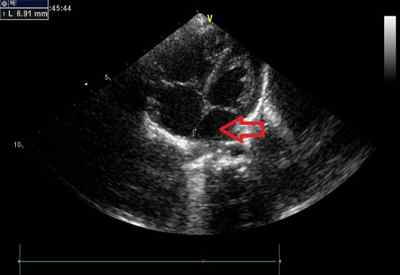
Проявление патологии при диагностике
Помимо прочего, пациенту могут быть назначены: ангиография либо вентрикулография. Данные способы обследования используются, если все перечисленные методики были неинформативными.
Если выявлен ДМПП у новорожденного, паниковать сразу не стоит. Обнаруженное отверстие может быть не заросшим овальным окном, которое постепенно зарастет к концу первого года жизни. Но если помимо данного физиологического отверстия выявлены другие дефекты, то за такими малышами необходим постоянный контроль.
В некоторых случаях медикаментозная коррекция помогает остановить прогрессирование болезни, но впоследствии все равно потребуется хирургическое вмешательство. В сложных случаях операции выполняют, когда ребенок достиг 3-4 летнего возраста. При стандартном течении заболевания устранение дефектов хирургическим путем проводят в 16 лет.
Медикаментозная терапия
Первичный дефект межпредсердной перегородки у детей не поддается лечению медикаментами. Курс терапии в основном направлен на устранение основных симптомов патологии, а также профилактику возможных осложнений. Для облегчения состояния ребенка могут быть назначены:
Как говорилось выше, данный терапевтический курс является поддерживающим. При крупных истинных и особенно множественных дефектах без оперативного вмешательства обойтись невозможно.
Если выявлен вторичный дефект межпредсердной перегородки у новорожденного, а тяжелые симптомы отсутствуют, то в большинстве случаев необходимости в операции нет. Маленькому пациенту требуется ежегодное УЗИ и каждые 6 месяцев электрокардиограмма. Однако, при появлении признаков патологии, также потребуется лекарственная терапия.
При нарушениях ритма и учащении ЧСС назначают «Индерал». Он способствует уменьшению действия адреналина, норадреналина, что приводит к восстановлению нормальной деятельности сердца. Курс лечения начинают с 20 мг трижды в день, затем постепенно дозу увеличивают до 40 мг дважды в сутки. Помимо этого, также может быть назначен «Аспирин» и «Дигоксин».
Лечение у взрослых
«Дигоксин» является универсальным средством, которое назначают и взрослым и детям. Он способствует улучшению сократимости сердца. Желудочки сжимаются более быстро, сильно, и сердцу остается больше времени для отдыха. Эффективен «Дигоксин» и при аритмии. Взрослым назначают по 0,25 мг 4-5 раз за сутки, затем кратность приема уменьшают до 1-3 раз.

Также необходимы лекарственные препараты-антикоагулянты: «Аспирин», «Варфарин». Они снижают способность крови свертываться, благодаря чему вероятность образования тромбов уменьшается. «Варфарин» достаточно принимать ежедневно утром. Необходимую дозировку при этом должен подбирать врач. «Аспирин» пьют по 325 мг трижды в день. Длительность такой терапии может длиться до 6 недель.
При отеках из мочегонных препаратов взрослым назначают «Триамтерен», «Амилорид». Их принимают при сильных отеках, а также для снижения давления крови в сосудах. Данные препараты сохраняют калий и не дают ему выходить из организма. В зависимости от тяжести состояния назначают утром по 0,05-0,2 г. Разрешен длительный прием препаратов.
Хирургическое вмешательство
Единственным действительно эффективным способом лечения тяжелых пороков является операция. Ее следует провести до 16 лет. В этот период изменения в функционировании сердца, легких выражены не сильно. Если впервые порок был обнаружен позднее, то вмешательство проводят в любом возрасте. Операция необходима, если:
- заброс крови происходит слева направо;
- давление в правой половине сердца превышает 30 мм рт. ст.;
- имеется аневризма предсердной перегородки;
- проявление симптомов мешает нормальному образу жизни.
Оперативное вмешательство проводится двумя способами. При наличии больших отверстий более 3 см требуется операция на открытом сердце. Врач вскрывает грудину, отключает сердце от кровеносной системы, в это время все его функции заменяет специальный аппарат. Далее проводят пластику дефекта.
В более легких случаях отверстие в сердечной перегородке перекрывают, используя катетер. Его вводят в один из крупных сосудов в области бедра либо шеи. На его краю закрепляют специальное устройство (зонтик), которое перекроет патологическое отверстие. Этот способ вмешательства называют эндоваскулярным.
После операции пациенту необходима реабилитация во избежание тяжелых последствий. Врач дает следующие рекомендации: длительный прием антикоагулянтов, чтобы избежать тромбоза, ограждение от тяжелых физических нагрузок. После малоинвазивного вмешательства больного отправляют домой уже через 1-2 суток под амбулаторное наблюдение у кардиолога. Операция на открытом сердце требует длительной реабилитации. К нормальной жизни пациент сможет вернуться через 2 месяца.
Осложнения патологии
После оперативного вмешательства возможно возникновение осложнений. Реабилитационный период может сопровождаться:
- окклюзией – резким сужением сосудов;
- антриовентрикулярными блокадами;
- фибрилляцией предсердий;
- тромбоэмболией, инсультом;
- перикардитом;
- перфорацией сердечной стенки.
Вероятность возникновения таких состояний составляет всего 1%. Все они легко поддаются лечению.
Небольшие ДМПП могут никак не проявлять себя и иногда обнаруживаются даже в пожилом возрасте. Маленькие отверстия часто спонтанно закрываются в течение первых 5 лет жизни. Продолжительность жизни без оперативного вмешательства у пациентов с крупными дефектами составляет в среднем 35-40 лет.

Все больные с диагностированным дефектом перегородки между предсердиями должны обязательно состоять на учете у кардиолога и кардиохирурга. Постоянный контроль сердечной деятельности помогает избежать развития осложнений.
Профилактика ДМПП: информация для беременных
Для того чтобы течение беременности не осложнялось, а внутриутробное развитие проходило без отклонений, необходимо устранить все негативные факторы. Избежать появления врожденных дефектов сердца поможет соблюдение следующих правил:
- вести здоровый образ жизни;
- соблюдать клинические рекомендации;
- регулярно наблюдаться в женской консультации;
- нормализовать режим работы и отдыха;
- избегать контакта с заболевшими людьми;
- при планировании беременности вылечить все хронические заболевания, своевременно делать прививки.
Внимательное отношение к своему здоровью в этот важный для каждой женщины период, поможет избежать многих осложнений беременности. Материнская ответственность – гарантия рождения здорового малыша.
http://davlenienorm.com/bolezni-serdtsa/defekt-mezhpredserdnoy-peregorodki.html