Аортальная регургитация: симптомы, диагностика и лечение
Диагностика и лечение аортальной регургитации
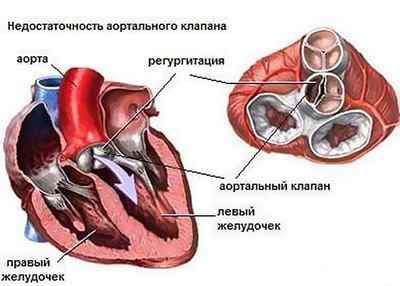
Аортальная регургитация являет собой гемодинамические нарушения, которые заключаются в неполном закрытии аортального клапана, результатом чего является противоестественный ток крови из аорты обратно в левый желудочек во время расслабления сердца (фаза диастолы). Регургитация на аортальном клапане – это не самостоятельное заболевание, а функциональное нарушение работы клапанного аппарата, которое возникает вследствие иных заболеваний и патологических состояний.
Причиной аортальной регургитации могут быть следующие факторы:
- Инфекционный эндокардит;
- Ревматические болезни;
- Атеросклеротические изменения;
- Кардиосклероз на фоне перенесенного инфаркта миокарда;
- Аутоиммунные заболевания (острая ревматическая лихорадка, волчанка, артрит ревматоидный и др.);
- Врожденные аномалии (клапан аорты из двух, а не трех створок или сильный дефект в области межжелудочковой перегородки);
- Сифилитические поражение клапанов;
- Травма в область грудной клетки (за счет разрыва мышечных волокон);
- Поражение аортального клапана миксомой сердца.
Гемодинамика
Что же происходит внутри организма при неправильном токе крови и что это влечет за собой?
Классификация по степеням
В зависимости от длины регургитирующей струи принято выделять три степени аортальной регургитации:
- аортальная регургитация 1 степени (незначительная или еще ее называют приклапанной) – характеризуется длиной струи до 5 мм от створок клапана аорты;
- аортальная регургитация 2 степени (средняя) – струя достигает 5-10 мм, достигает створок клапана митрального;
- аортальная регургитация 3 степени (выраженная) – струя длиной более 10 мм.
Кроме этого, принято выделять 4 степени аортальной регургитации по количеству забрасываемой обратно в ЛЖ крови:
Клинические проявления будут варьировать в зависимости от того, остро развилась регургитация на аорте или это хронический процесс.
Острая регургитация
Вызвать острый обратный заброс крови может травмирование грудной клетки, расслоение восходящей части аорты или эндокардит инфекционный. Такая ситуация влечет за собой резкое увеличение КДО (конечно-диастолического объема) в полости ЛЖ и ПЖ. Сократительная функция сердца, т.е. сердечный выброс, резко падает, т.к. компенсаторные реакции не могут возникнуть и сформироваться в такой короткий промежуток времени.
Симптомы будут следующими:
- Резкая бледность кожных покровов;
- Выраженная слабость;
- Падение давления;
- Одышка.
Кроме признаков сердечной недостаточности, развивается застой в легких и развивается отек, который характеризуется такими проявлениями:
- Затрудненное и шумное дыхание;
- Кашель с пенистой мокротой, возможны прожилки крови;
- Цианоз губ;
- Глухие тоны сердца;
- В легких – во всем полям выслушиваются влажные хрипы.
Хроническая аортальная регургитация
В данном случае длительное время (более 10 лет) эта патология не дает о себе знать, так как все механизмы происходят постепенно. Организм долгий период способен компенсировать существующие сдвиги в гемодинамике крови.
Когда механизмы адаптации не могут справиться, появляются следующими жалобы:
- Одышка при ходьбе;
- Боль в грудной клетке за грудиной (по типу стенокардии).
Кроме того, будут наблюдаться такие объективные симптомы:
- Бледность кожи;
- Покачивание головы, которое соответствует пульсации;
- Аускультативно: II тон над областью аорты будет усилен, может издавать хлопающий звук;
- Высокое систолическое и низкое диастолическое давление крови, т.е. высокое пульсовое давление;
- Усиление верхушечного толчка над ЛЖ;
- Выпячивание грудной клетки слева за счет гипертрофии ЛЖ и западание грудной клетки в области грудины;
- Видимая пульсация артерий:
- сонных артерий, или «пляска каротид»;
- пульсация капилляров на ногте (симптом Квинке);
- пульсация язычка, или симптом Мюллера;
- пульсация печени;
- пульсация селезенки (симптом Герхарда);
- Может наблюдаться еще один феномен: шум Флинта перед систолой, который выслушивается в области III межреберья слева от грудины.
Диагностика
Предварительно диагноз можно заподозрить на основании жалоб пациента и объективного осмотра.
Для подтверждения наличия регургитации на аортальном клапане выполняются такие методы исследования:
Так, по результатам эхокардиографии можно получить следующие данные:
- Ширину корня аорты;
- Гипертрофию ЛЖ;
- Конечно-диастолический объем ДЖ;
- Наличие перикардита;
- Наличие аневризмы аорты;
- Величину разбора крови в ЛЖ и др.
Частота выполнения ЭХО-КГ:
Если полученной информации при УЗИ сердца с допплерографией недостаточно, можно прибегнуть к:
- магниторезонансной томографии;
- радионуклидной ангиографии;
- катетеризации сердца.
Терапия аортальной регургитации преследует две основные цели:
Консервативное лечение
Лечение лекарственными препаратами направлено на снижение уровня САД (систолического давления крови) и уменьшения количества обратно поступающей крови.
Препараты, которые эффективны в данном случае, это вазодилятаторы разных групп:
— блокаторы кальциевый каналов (нифекард);
Лекарства показаны в следующих случаях:
Показания к операции:
Определяется прогноз в зависимости от степени развившейся регургитации и формы.
Так, при возникновении острой формы регургитации на аорте, есть высокая вероятность гибели пациента.
Для хронического течения прогноз боле благоприятный: 75% проживают более 5 лет, а более 10 лет живет больше половины всех пациентов. Однако если развилось такое осложнение, как стенокардия, смерть пациента наступает уже спустя 4 года, а при признаках сердечной недостаточности этот срок и вовсе сокращается до 2 лет.
http://ritmserdca.ru/bolezni/aortalnaya-regurgitaciya.html
Признаки, степени и лечение регургитации аортального клапана
Аортальная регургитация (АР) – заброс крови в ЛЖ сердца, что обусловлено недостаточностью клапана аорты. Нет точной информации в отношении того, насколько распространен этот дефект в тяжелом и хроническом проявлении. По итогам некоторых исследований есть данные, согласно которым среди мужчин это состояние встречается в 13% случаев, а среди женщин – почти в 9%. При этом чаще всего эпизоды проявлялись в легкой степени.

Есть несколько видов регургитации. В митральной, аортальной и другой регургитации всегда принимает участие соответствующий клапан. Для проблем с его закрытием есть разные причины. Регургитация аортального характера – результат действия двух главных механизмов, а именно расстройства листка и дилатации корня аорты. В последнем случае кольцо, к которому присоединяется клапан, расширяется, поэтому отверстие становится очень большим для неповрежденных клапанов.
Если учитывать сопоставимый объем крови, которая извергается сквозь некомпетентный левосторонний кардиальный клапан, регургитация аортального типа всегда связывается с большой нагрузкой, которая оказывается на ЛЖ. Такого не наблюдается в случае с митральной регургитацией.
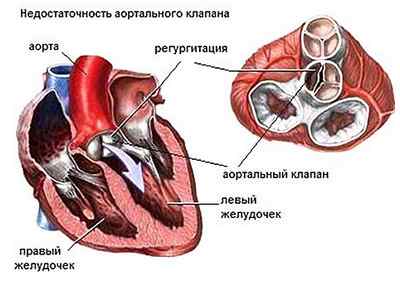
Кровь, которая просачивается через плохо функционирующий митральный клапан в полость, поднимает левожелудочковую рабочую нагрузку мягко. А вот кровь, которая возвращается к ЛЖ сквозь проблемный аортальный клапан, должна быть снова изгнана в аорту, что сильно увеличивает рабочую нагрузку.
Конечно, и при митральной и любой другой регургитации не происходит ничего хорошего, однако степени тяжести отличаются. Из-за такого отличия митральной регургитации от аортальной в последнем случае гипертрофия ЛЖ более явная. Кроме того, большой кровяной объем, который обрабатывается ЛЖ, способствует еще большему расширению.
Было время, когда регургитацию аортального клапана связывали с ревматизмом, который может протекать с митральным стенозом или без него. В западных странах случаев заболеваемости ревматизмом стало меньше, поэтому причина поменялась
Хроническая регургитация стала связываться с заболеванием аортального корня, которое влияет на область аорты, расположенной выше клапана. Аортит имеет значение и может быть связан с некоторыми вариантами ревматоидного артрита и может быть последствием атеросклероза у людей преклонного возраста.
АР может быть двух видов – острой и хронической. Есть две первые причины острой формы:
- инфекционный эндокардит;
- расслоение восходящей аортальной зоны.
Если говорить о взрослых, то умеренная хроническая АР в большинстве случаев вызывается двустворчатым клапаном аорты. Такое наблюдается особенно тогда, когда развилась тяжелая диастолическая артериальная гипертензия. В детском возрасте наиболее распространенная причина АР – дефект межжелудочковой перегородки, который сочетается с пролапсом митрального клапана. В некоторых случаях аортальная регургитация вызывается серонегативной спондилоартропатией, сифилитическим аортитом, а также:
- артериитом Такаясу;
- надклапанным аортальным стенозом;
- расслоением аорты;
- аневризмой грудной аортальной части;
- артритом, который связан с язвенным колитом, и некоторыми другими заболеваниями.
Если регургитация развивается остро, в левом желудочке резко увеличивается диастолический объем. Не происходит полноценного развития адаптивных механизмов. Конечный диастолический объем с большой скоростью нарастает даже в правом желудочке. В этих условиях сердечная работа осуществляется по-другому, так как сокращение волокон миокарда – это производная длины волокон. Выброс крови в аорты в скором времени снижается, потому что компенсаторные функции не способны образовываться с такой же скоростью, с какой нарастают негативные изменения. Все это может стать причиной развития легочного отека и кардиогенного шока.
При хронической регургитации компенсаторные функции сердечной деятельности в экстремальных условиях включаются быстро, поэтому в скором времени начинается адаптационный процесс. Постепенно происходит увеличение диастолического объема. Не сразу, а постепенно левый желудочек выгоняет кровь, поэтому сердечный выбор нормальный.
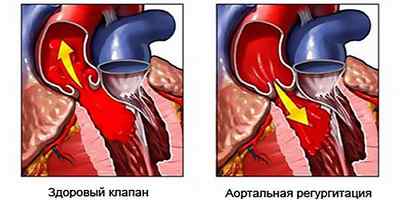
Но при хронической регургитации увеличиваются размеры сердечный полостей, хотя по времени объемы этого процесса не такие большие. Становится сильнее систолическое напряжение сердечный стенок, а в итоге развивается гипертрофия левого желудочка. Ясно, что компенсаторные функции работают не безгранично, поэтому механизмы выброса все равно ухудшатся, что будет говорить о стадии декомпенсации.
При аортальной, митральной и другой регургитации установление причины играет важную роль в постановке диагноза и выборе метода лечения. Несмотря на то, что АР – это не заболевание, которое всегда угрожает жизни, нужно уменьшить все возможные риски и последствия. Для этого желательно вовремя выявить признаки. Но так ли это просто, как может показаться?
При митральной, аортальной и другой регургитации есть признаки, которые помогают выявить заболевание, хотя они проявляются не всегда. При острой регургитации первый симптом – кардиогенный шок. Это связано с тем, что миокард не может справляться с резко возросшим кровяным объемом. В такой ситуации пациенты жалуются на следующие признаки:
- слабость;
- низкое артериальное давление;
- одышку и последующий отек легких.
А вот при хронической форме регургитации признаков может долго не быть. В период, когда симптомов нет, компенсаторные функции возлагаются на механизмы адаптации. Это значит, что сердечные полости постепенно увеличивается, появляется гипертрофия левого желудочка. Интересно, что признаки начинают проявлять себя на четвертом или пятом десятке жизни человека. Первый симптом – это в большинстве случаев одышка. При этом человек не такой выносливый, как раньше, начинает проявляться сердечная астма.

Если аортальная регургитация 1 степени может не проявляться явно и обнаруживается случайно при обследовании, то на поздних стадиях заболевания происходит развитие стенокардии напряжения. Она может проявляться даже в ночной период. При этом присутствуют следующие признаки:
- холодный, липкий пот;
- нехватка воздуха;
- страх смерти.
К сожалению, многие пациенты пытаются лечиться самостоятельно или вовсе не обращают внимания на опасные признаки. В итоге болезнь нарастает. Важно помнить, что самостоятельное лечение, равно как и невнимательное отношение к своему здоровью, могут привести к опасным последствиям.
Конечно, лучше всего регулярно обследоваться. В этом случае, даже если признаки при митральной, аортальной и другой регургитации не проявляют себя, в процессе обследования все будет выяснено. Это даст возможность раньше начать лечение и свести к минимуму все плохие последствия.
Диагностика
Есть несколько диагностических методов, которые позволяют выявить проблемы с аортальным клапаном:
- электрокардиография;
- рентгенография органов, расположенных в грудной клетке;
- УЗИ сердца.
О таком методе, как электрокардиография, знают многие. Его проведение не занимает много времени, но информации он дает много. Все же его может быть недостаточно для того, чтобы поставить точный диагноз, выявить причину заболевания и назначить результативное лечение.
Рентгенограмма позволяет очень хорошо рассмотреть увеличение сердечных размеров. Если регургитация сочетается с аортальным стенозом, с помощью рентгенограммы может быть выявлена кальцификация клапанных створок. Кроме этого, определяются аневризматическое аортальное расширение, увеличенные размеры предсердия слева и некоторые другие признаки.
Если рентген проводится не всем пациентам, то УЗИ советуется выполнять всем, у кого есть АР или подозрения на это. Дело в том, что эхокардиография помогает определить, насколько выражена гипертрофия сердечных отделов. Она позволяет оценить и подтвердить тяжесть острой и хронической регургитации, определить, в каком состоянии находится центральная гемодинамика.
В процессе диагностики обычно не используется коронарография. Но она часто нужна перед тем, как проводить операцию, даже если нет стенокардии. Это связано с тем, что у 20% пациентов с тяжелой регургитацией выявляется тяжелая ишемическая болезнь сердца, которая может являться показанием к сопутствующему хирургическому лечению.
Часто пациенты сами решают, какие методы диагностики им нужны, а какие нет. Правильно ли это? Если есть соответствующее медицинское образование и опыт в этой сфере, то сам себе врач может назначить обследование и даже лечение, но все равно советуется. Но если ситуация не такая, то необходимо прислушиваться только к квалифицированному мнению врача.
Он назначает обследование, исходя из анамнеза, текущего состояния, жалоб. А вот выбрать место проведения обследования часто можно самостоятельно. Возможно, лучше всего выбрать платную медицинскую клинику, в которой используется современное оборудование. Это позволит сделать диагноз более точным, что, несомненно, повлияет на назначение конкретного лечения.
Сегодня разработаны результативные методы лечения митральной, аортальной регургитации и других ее проявлений. Опять же, не нужно делать собственные выводы в отношении лечения, так как только у врача есть полная картина состояния человека, и он знает, как и когда нужно использовать конкретный метод лечения.
Если выявлена острая форма АР, нужно безотлагательно провести замену клапана. Для этого проводится операция, в процессе которой удаляется нерабочий клапан и устанавливается искусственный, хорошо функционирующий аналог. После проведения такой операции врачи назначают прием некоторых лекарственных препаратов, среди которых находятся вазодилататоры, инотропные средства. Но подобные операции всегда связываются с высоким риском осложнений. Ее нельзя проводить пациентам, которые перенесли инфаркт миокарда и тяжелую недостаточность ЛЖ.
Хроническая аортальная регургитация лечится в зависимости от симптомов, которые проявляются у пациента. Если они мешают ему вести полноценный образ жизни, также проводится замена клапана оперативным путем.
Если признаки незначительные, человек должен снизить тяжесть физических нагрузок и регулярно обследоваться у врача. Он может назначить ему прием вазодилататоров, которые помогают оптимизировать функции ЛЖ. Если имеется желудочковая недостаточность, могут быть назначены диуретики и другие препараты.
Тем, кому был установлен другой клапан и даже пациентам, имеющим АР, важно предотвратить инфекционный эндокардит. Профилактические меры включают употребление антибиотиков, что особенно важно делать при таких процедурах, как:
- удаление зубов или их лечение;
- удаление гланд;
- оперативное вмешательство мочевыводящих путей;
- операции на органах ЖКТ и так далее.
В качестве профилактики можно принимать такие антибиотики, как ампициллин, амоксициллин, но назначать их тоже должен врач.
Прогноз заболевания зависит от конкретного диагноза. Если регургитация протекает во второй или третьей степени и нет явных симптомов и дисфункции ЛЖ, прогноз благоприятный. При первой степени недостаточности клапана аорты вероятность того, что человек проживет еще 10 лет, составляет 95%. Самый неблагоприятный прогноз дается при тяжелой регургитации. Есть риск внезапного летального исхода из-за недостаточности ЛЖ, которая отягощена ишемией миокарда.
Очень важны своевременная диагностика и четкое соблюдение рекомендаций врача. Даже если выявлена тяжелая степень регургитации, не нужно отчаиваться! Внимательное отношение к себе позволит продлить жизнь и сделать ее успешной!
http://cardio-life.ru/zabolevaniya-serdca/aortalnaya-regurgitaciya.html
Симптомы и лечение аортальной регургитации в первой степени
Аортальная регургитация, это дисфункция клапана аорты, при которой створки не закрываются плотно, что ведет к обратному кровотоку в желудочек левой камеры из аорты во время расслабления сердца. К основным причинам возникновения этого недуга относят – эндокардит, врожденный порок в виде двустворчатого строения клапана, болезни соединительной ткани и другое. Диагностировать болезнь можно с помощью инструментальных методов, в частности ЭхоКГ.
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
В статье будет подробно описана симптоматика заболевания, категории развития болезни клапана, а также лечение и врачебные предписания для пациентов с диагнозом аортальная регургитация. По мере ознакомления со статьей, у читателя могут возникнуть вопросы.
Специалисты портала проводят бесплатные консультации 24 часа в сутки.
Комментируйте медицинские обзоры и задавайте дополнительные вопросы.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
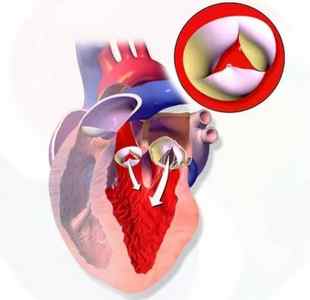
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностические методы
Первичный диагноз устанавливается на приеме у кардиолога. Проводится анамнез, осмотр пациента и инструментальные виды диагностики. К ним относят:
На рисунке ниже приведены изображения, по которым определяют признаки заболевания во время ЭхоКГ.
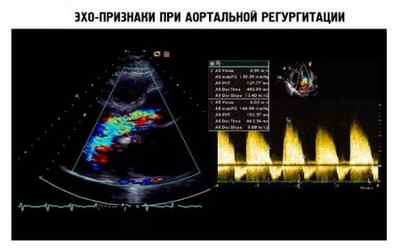
Если болезнь имеет высокую тяжесть течения, то проявляются такие признаки, как отечность легких дыхательных путей и недостаточность сердечного органа. В этом случае могут проводить исследования с физ.нагрузкой для того чтобы проанализировать клинику патологии. Также этот метод могут использовать, если есть сомнительная симптоматика.
Изучив внимательно методы Елены Малышевой в лечении тахикардии, аритмии, сердечной недостаточности, стенакордии и общего оздоровления организма — мы решили предложить его и вашему вниманию.
Как лечить заболевание?
Первоначальное лечение проводят следующим образом:
- Изменение образа жизнедеятельности. Так как регургитация в первой степени не опасна, то врачи рекомендуют: аэробные нагрузки и спорт в умеренном режиме, снижение псиоэмоциоанальных нагрузок, регулярное обследование у лечащего врача. При таком заболевании клапанов беременность и роды протекают в штатном режиме, но под наблюдением кардиолога.
- Лечение сопутствующих заболеваний. Риск развития недуга с возрастом повышается, поэтому чтобы предупредить дальнейшее развитие болезни клапана, следует строго следить за здоровьем. Приобретенные заболевания могут привести к ухудшению состояния и переход на 2 и 3 стадию. Если диагностирована острая фаза, то требуется протезирование. При риске инфицирования проводится профилактика антибиотиками.
В зависимости от степени тяжести применяют лечение медикаментами. Основная цель такой терапии – снизить артериальное давление во время систолы и уменьшить регургитацию. В качестве препаратов назначают нифедипин, гидралазин, ингибиторы и другие вазодилататоры.
Терапия проводится в следующих случаях:
- Лечение клапана занимает длительный период и есть признаки дисфункции желудочка левой камеры.
- Хирургия противопоказана и есть кардиальные причины.
- С целью проведения минимальной терапии для улучшения гемодинамики с ярковыраженными признаками недостаточности сердца.
- Уменьшения тяжести симптомов при высокой регургитации, расширении полости желудочка, но при этом у пациента выброс фракции в норме.
На основании того, что есть благоприятный прогноз у пациентов с заболеванием первой степени, вазодилататоры не назначают. Также нельзя их принимать больным с незначительной или средней тяжестью АР и при адекватной систоле желудочка левой камеры.
Для того чтобы назначить хирургическое вмешательство, необходимы объективные показания.
К ним относят больных с тяжестью аортальной регургитации клапана. При этом учитывают клинические проявления, дисфункцию систолического состояния желудочка левой камеры и другие операции в сфере кардиологии.
Программный комплекс с использованием оборудования проводят у людей при отсутствии симптоматической картины, но с тяжелым видом такого заболевания. А также если фракция выброса составляет больше 50%, и при этом имеется дилатация желудочка.
Ведение пациентов с диагнозом аортальная регургитация
Регулярность посещения доктора и проведение диагностики клапана зависит от формы заболевания и степени ее развития.
Пациенты, у которых отсутствуют симптомы, а функция систолы желудочка в норме посещают кабинет кардиолога не реже одного раза за год. Обследование в форме эхокардиографию делают один раз в два года.
Аортальная ругургитация, протекающая без признаков заболевания, но в тяжелой форме и нормальной систолой обследуются каждые полгода.
Инструментальная диагностика осуществляется каждый год. При проявлении симптоматической картины и изменениях при физических упражнениях, Эхо КГ делают сразу, не дожидаясь обозначенного срока.
Все пациенты обязаны проходить профилактику для предупреждения инфекционного эндокардита. Пациенты с диагнозом «Ревматический порок» в качестве проходят комплекс мероприятий, направленных на снижение риска рецидива.
При этом заболевании к лечению могут подключить гипотензивные лекарства. Это обусловлено высоким давлением в аорте. Также противопоказано занятие профессиональным спортом и тяжелыми нагрузками.
Дополнительная информация
При регургитации клапана аорты следует всем пациентам придерживаться следующих рекомендаций:
- Действовать на основании инструкций, выданных лечащим доктором.
- Принимать лекарства по расписанию, т.к. адекватная лекарственная терапия залог улучшения состояния здоровья и отсрочка операции.
- Посещение кабинета кардиолога один раз в 6 месяцев или по расписанию. Все зависит от степени недуга и необходимости проведения инструментальной диагностики.
- Снизить прием жидкостей в любом виде и соленых продуктов (в т.ч. соль).
- По любым вопросам и новым методикам советоваться с доктором.
- При планировании любых хирургических вмешательств (в т.ч. стоматология) консультироваться с врачом.
- В случае плохого самочувствия немедленно связываться с лечащим специалистом (усиление одышки, приступы астматического удушья и т.п.)
Прогноз будет благоприятным, если выполнять все предписания доктором. Что касается статистики, то у больных без симптоматики и нормальной деятельностью левого желудочка, смертность не достигает 5% ежегодно. В случаи отягощения болезни стенокардией и недостаточностью сердца, риск летального исхода увеличивается на 20% за год.
Наихудшее развитие выявлено у пациентов в преклонном возрасте, когда регургитация протекает наряду с ишемией и при тяжелых признаках.
Большое значение на течение заболевания и прогнозирование накладывает норма фракции выброса, размер желудочка левой камеры сердца как во время систолы, так и диастолы.
Резюмируя обзор, следует подчеркнуть, что ежегодное обследование имеет большое значение не только для пациентов с пороками сердца, но и здоровых людей. Ведь многие заболевания долгое время протекают бессимптомно, не нарушая обычный образ жизни. А вовремя проведенная диагностика организма позволяет предупреждать заболевания, а, следовательно, вовремя начинать лечение.
- У Вас часто возникают неприятные ощущения в области сердца (колящая или сжимающая боль, чуство жжения)?
- Внезапно можете почувствовать слабость и усталость.
- Постоянно скачет давление.
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом.
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой Ольги Маркович , которая нашла эффективное средство для лечения заболеваний СЕРДЦА, атеросклероза, гипертонии и чистки сосудов. Читать далее >>
http://cardiologiya.com/bolezni/arterija/aortalnaya-regurgitaciya.html
1 степень регургитации аортального клапана
Регургитация аортального клапана 1 степени не является опасной патологией, но требует внимания врачей и периодического наблюдения. Такому заболеванию подвержены люди различных возрастов и пола. Нельзя забывать, что болезни сердца связаны с определенными рисками, поэтому пускать их на самотек не следует. Разобраться в ситуации может только врач, и принять решение о назначении медикаментозного лечения.
Особенности
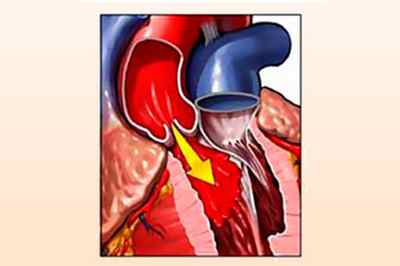
Регургитации в аортальном клапане подвержен как взрослый человек, так и ребенок. Это представляет собой физиологическое состояние, которое обусловлено обратным забросом крови в желудочек сердца c левой стороны. Это происходит по причине недостаточного закрытия клапана.
Из зоны предсердия кровь перетекает в левую часть органа, желудочек, а затем толчком попадает в аортальный участок. Из этой области начинается перераспределение питательных элементов и кислорода по другим органам тела. Движение кровяного потока в норме происходит только в одном направлении, его регулирует клапанный аппарат. Аортальный клапан создан для пропуска крови при сжатии желудочка, и он же не допускает обратного тока. Регургитация аортального клапана 1 степени и других разновидностей патологии говорит о нарушении, при котором кровь начинает течь в обратном направлении во время расслабления желудочка.
Медики разделяют заболевание, основываясь на размер площади недостаточного закрытия створок. То, насколько увеличивается при этом желудочек органа, тоже оказывает влияние на классификацию. Различение патологии происходит по степеням.
В зависимости от серьезности подобных расстройств, врач принимает решение о назначении комплекса диагностических мероприятий и методик терапии. Иногда только операция поможет восстановить нормальный процесс кровообращения в сердце.
Первая степень регургитации аортального клапана является легкой формой этого недуга, которая обычно не сопровождается симптоматикой. Человек не знает о подобном нарушении в своем организме и зачастую патология выявляется лишь на плановом медицинском обследовании. Из этого становится ясно, что при начальной стадии данной болезни речи о серьезных расстройствах еще не идет.
Такое отклонение скорее представляет собой дисфункцию клапанного аппарата сердца, которая не оказывает негативного воздействия на функционирование органа.
Статистика показывает, что подобные проявления разных степеней тяжести фиксируются почти у каждого 10-ого человека, они протекают хронически. Регургитация аортального клапана 2 степени является уже более серьезным нарушением, которое оказывает влияние на сердечную деятельность.
Этот патологический процесс говорит о возврате крови в область левого желудочка, который становится переполненным, а объем крови, поступающей в аорту, снижается.
Сердце реагирует на подобное расстройство, пытаясь компенсировать недостаток количества крови, выталкивая ее излишки в зону аорты, что приводит к увеличению размеров самого органа.
Регургитация 1 степени отличается тем, что сердце приспосабливается к таким нагрузкам, симптоматика возникает редко и длиться это может годы. Когда происходит увеличение левого желудочка, возрастает и его потребность в питательных элементах, а также кислороде. Коронарные артерии не могут обеспечить достаточный объем этих веществ, а, помимо прочего, количество артериальной крови, выбрасываемой в область аорты, тоже уменьшается. Подобные изменения приводят к тому, что сердечные сосуды испытывают острую нехватку крови, это создает все условия для развития ишемических поражений, гипоксии и кардиосклероза.
Если недуг прогрессирует, степень нагрузки на левый отдел органа максимально повышается, а стенка миокарда не способна гипертрофироваться бесконечно, поэтому наблюдается растяжение этой части сердца. Дальнейшее развитие данного патологического процесса провоцирует возникновение серьезных осложнений, в числе которых – летальный исход.
Регургитация аортального клапана пациентов детского возраста встречается нередко, ребенок чаще подвержен недугу по причине врожденных аномалий. Это заболевание может сильно навредить здоровью маленьких больных, поэтому требует тщательной диагностики и терапии.
Физиологические факторы могут привести к подобному расстройству, что считается неопасным и нормализуется самостоятельно, без применения медикаментов. Однако чаще встречаются патологические причины такой болезни, которых много.
Что приводит к аортальной регургитации:
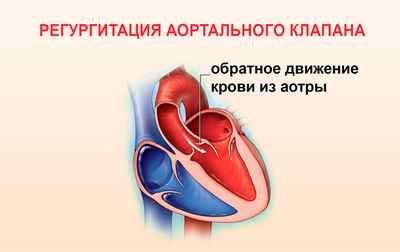
Иногда запустить развитие заболевания может терапия методом катетерной радиочастотной абляции. В этом случае регургитация является осложнением лечения. Зачастую патологический процесс вызван поражением самой аорты. Есть факторы, которые способствуют такому нарушению. Причины, связанные с аортальным поражением:
Кроме того, врачи выявили связь между некоторыми медикаментозными средствами, вызывающими уменьшения аппетита и назначающимися для снижения массы тела.
Регургитация аортального клапана 1 степени может протекать в острой форме, а иногда – в хронической. Признаки патологии возникают чаще в первом случае. Если болезнь хронического типа, то симптоматика появляется в периоды обострений. Следует отметить, что при каждом эпизоде возобновления активности, тяжесть недуга усиливается. Зачастую заболевание не сопровождается проявлениями долгие годы.
Признаки:
При хроническом течение болезни фиксируется отсутствие симптоматики, но как только наступает обострение патологии, признаки возникают один за другим, ухудшая самочувствие человека.
Диагностические мероприятия
Как только появились настораживающие признаки недуга, необходимо обратиться к врачу. Специалист назначит проведение определенных методов обследования, позволяющих выявить заболевание и все нарушения, вызванные им.
- ЭКГ (электрокардиограмма), помогает выяснить степень перегрузки отделов сердца слева.
- ЭхоКГ назначается для выявления стадии болезни, что позволяет правильно составить клиническую картину.
- Исследование доплеровское необходимо чтобы оценить сердечную деятельность на протяжении суток.
- Рентгенография грудной клетки. Больные проходят для изучения размеров органа.
- Коронография. Метод, назначаемый перед оперативным вмешательством, который проводится в исключительных случаях.
- ЭхоКГ двухмерное выявляет состояния корня аорты, особенности строения клапана и возможность полноценной деятельности левого желудочка.
Когда заболевание уже второй и третьей степени тяжести, то могут возникать отеки дыхательных путей, сердечная недостаточность и другие серьезные проявления, поэтому диагностика может включать в себя дополнительные мероприятия. Исследование с применением физических нагрузок поможет сделать анализ признаков болезни.

Регургитация аортального клапана при 1 степени не нуждается в проведении медикаментозного и других методов терапии. Регулярные посещения лечащего врача нужны для контроля над здоровьем пациента и его обследования. Такие мероприятия необходимы для оценки состояния сердца и своевременного выявления осложнений.
Острая форма болезни создает надобность замены клапана. Кроме того, медики применяют антибактериальные средства, чтобы не допустить возникновения бактериемии. Если течение недуга хроническое, то надо соблюдать специальные рекомендации доктора, касаемо образа жизни пациента.
- Максимально исключить различные эмоциональные перегрузки.
- Наладить правильный и сбалансированный рацион, включив в него все необходимые питательные элементы и убрав вредную пищу.
- Ежедневно заниматься спортом, чтобы улучшить деятельность сердца. Все физические нагрузки нужно согласовывать с лечащим врачом.
- Пребывание на свежем воздухе обязательно каждый день, лучше просто гулять вечером в парке.
- Сон и отдых человека должны составлять достаточно времени, чтобы все внутренние органы функционировали хорошо, в том числе сердце.
Народный способ лечения практически не может исправить подобную ситуацию и излечить заболевание, но иногда целесообразно попить травяные чаи, улучшающие работу главного органа. Все дополнительны методы терапии, применение препаратов домашнего приготовления должны обязательно быть согласованы с лечащим доктором.
Прогноз для таких больных полностью зависит от особенностей основной болезни, вызвавшей патологию, а также от степени тяжести регургитации аортального клапана. При 1 стадии недуга люди чувствуют себя обычно хорошо и живут долго. Важно не допустить ухудшения состояния и перехода болезни из первой степени во вторую и третью.
Заболевания сердца опасны и требуют внимания медиков всегда, независимо от разновидности подобной патологии и ее симптоматики. Такие пациенты нуждаются в обследовании, чтобы адекватно оценить их состояние. Регургитация аортального клапана 1 степени не является смертельной болезнью, но она может развиться и привести к тяжелым последствиям.
http://mirkardio.ru/bolezni/anomaliya/regurgitaciya-aortalnogo-klapana-1-stepeni.html
Аортальная регургитация 1 и 2 степеней у ребенка — симптомы и лечение
Аорта – это самый крупный сосуд организма. Она сообщается с левым желудочком и доставляет поток крови в большой круг кровообращения, который включает голову, туловище, верхние и нижние конечности. В начальном отделе аорты расположены три полулунных створки. Они обеспечивают разграничение левого желудочка и центрального сосуда тела человека во время расслабления нижней половины сердца.
Створкам аортального клапана может помешать закрыться:
- ревматизм;
- эндокардит бактериальной этиологии;
- воспаление клапана (системные заболевания соединительной ткани);
- миксоматозная дегенерации;
- травматическое повреждения;
- врожденный порок, когда в наличии две створки вместо трёх.
Что такое регургитация и чем она опасна?
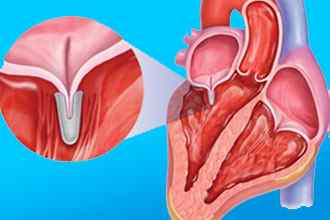
Если три створки, составляющие клапан аорты, не перекрывают выход из левого желудочка, кровь течёт обратно. Механизм процесса регургитации таков:
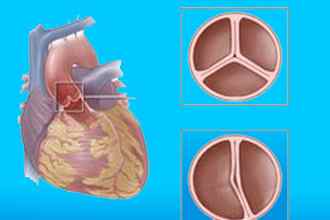
Между створками остался просвет после их смыкания.
Компенсаторные возможности миокарда велики. Однако после клинической манифестации заболевания средняя продолжительность жизни составляет 3-7 лет без лечения.
Как определить обратный заброс крови в клапане?
Регургитация аортального клапана 1 степени не сопровождается клиническими проявлениями, поэтому выявить заболевание на ранней стадии возможно только случайно. На развитие патологии укажут характерные симптомы.
Человек будет жаловаться на:
- ощущение сердцебиения, которое усиливается в положении лежа и сопровождается неприятными эмоциями;
- чувство пульсации периферических артерий;
-
боль за грудиной жгучего, сжимающего характера;
- ощущение потери координации в пространстве;
- пульсирующую головную боль;
- склонность к потере сознания при действии сильного стрессового агента.
При явной декомпенсации добавляются:
- одышка;
- сердечная астма;
- отёки под вечер и во второй половине дня.
При осмотре стоит обратить внимание на:
- бледность кожи;
- в верхней половине шеи – видимая в положении лежа пульсация сонных артерий;
- ритмичное движение стенок поверхностных артерий;
- покачивание головы в такт пульсу;
- сужение и расширение зрачков соответственно пульсовому ритму.
Характерны изменения артериального давления. Систолическое будет повышено до 160-180 мм.рт.ст., а диастолическое снижено до 50-30 мм.рт.ст.

Если систематически определяются подобные симптомы, необходима консультация кардиолога. Он осмотрит пациента и назначит дополнительные исследования для подтверждения наличия обратного тока крови. Инструментальные методы верификации диагноза аортальной регургитации:
- электрокардиография (R(I) > 10 мм, отклонение электрической оси сердца влево, индекс Соколова-Лайона больше 35 мм);
- фонокардиография (затихающий диастолический шум высокой частоты, приглушенные первый и второй тоны);
- рентгенография (тень сердца расширена влево за счёт левого желудочка и дуги аорты);
- эхокардиография (утолщение задней стенки левого желудочка, её усиленные колебания, повышение амплитуды движений межжелудочковой перегородки);
- доплер-эхокардиография (регистируется непосредственно степень возврата крови через аортальный клапан);
- аортография (определение клапанной дисфункции по степени заполнения контрастным веществом полости левого желудочка).
http://cardiograf.com/bolezni/patologii/regurgitaciya-aortalnogo-klapana-1-stepeni.html