Нарушение внутрижелудочковой проводимости — что это? Локальное нарушение внутрижелудочковой проводимости
Нарушение внутрижелудочковой проводимости — что это? Локальное нарушение внутрижелудочковой проводимости
Одной из наиболее распространенных патологий на сегодняшний день является нарушение внутрижелудочковой проводимости. Что это значит? Ритм сбивается, проводимость сосудов уменьшается. Причиной возникновения столь неприятного нарушения является расстройство некоторых функций сокращения сердечной мышцы, таких как автоматизм, сократимость, проводимость, возбудимость.

Что это за патология?
Термин \»нарушение внутрижелудочковой проводимости сердца\» обозначает, что неправильно функционируют от одного до трех пучков системы. Появляются сердечные блокады — барьеры, мешающие нормальному прохождению нервных импульсов главной мышцы организма. К примеру, процессы работы сердца замедляются, ритм делается реже, в частных случаях может произойти полная остановка.
Основная характеристика, говорящая нам о наличии нарушения, — появление сердечной блокады (полной или частичной). В первом случае нервный импульс полностью отсутствует и происходит прекращение сократительной работы. При частичной блокаде наблюдается замедленная деятельность, частота импульса снижается.
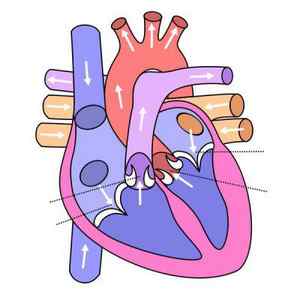
Помимо всего прочего, такое заболевание в зависимости от участка поражения подразделяется на:
- блокаду ножек пучка Гисса;
- внутрипредсердную блокаду;
- АВ-блокаду;
- проксимальную;
- дистальную.
Почему происходит нарушение сердечной внутрижелудочковой проводимости
Безусловно, человек задается вопросом о причине, вызывающей нарушение внутрижелудочковой проводимости. Что это может быть? Существует целый ряд предпосылок, способствующих развитию патологии:
Признаки заболевания
Заподозрить нарушение внутрижелудочковой проводимости у ребенка и взрослого можно при выявлении в самочувствии следующих проблем:
- сердцебиение учащается — обнаружена тахикардия;
- сердечный ритм пропускает удары;
- сокращение сердечной мышцы хаотичное;
- боли в сердце как при стенокардии;
- одышка, обморок, головокружение — скудное кровоснабжение головного мозга.
Если такие симптомы беспокоят, необходимо срочно обратиться к специалисту и записаться на проверку, где диагноз может быть опровергнут или подтвержден, в зависимости от того, что показывает ЭКГ сердца и другие анализы.
Как происходит диагностика
Для того чтобы точно определить нарушение проходимости на первом этапе, доктора применяют электрокардиограф. Если обнаружены ритмические несоответствия, проводят холтеровское мониторирование — специализированный вид ЭКГ. Третьим этапом станет изучение локальности патологии при помощи электрограммы пучка Гисса.
Некоторые медицинские тесты, определяющие локальное нарушение внутрижелудочковой проводимости, предполагают пробы с физическими нагрузками. Благодаря им удается установить точную картину течения болезни и выяснить, какой вид блокады сердца сопровождает патологию. От того, насколько грамотно проведена диагностика, будет зависеть лечение.
Лечение сердечной внутрижелудочковой непроходимости
Чтобы излечить внутрижелудочковую блокаду, большей части пациентов прописывают сердечный гликозид. Исключение могут составить больные, страдающие от атриовентикулярной блокады первой или второй степени, им препарат назначают с особой осторожностью. Для снижения риска остановки сердца у пациентов, которым опасаются вводить гликозид, в полость правого желудочка доктора вводят зонд-электрод. Это мера скорее профилактическая.
При обострении ситуации, к примеру, возникновении инфаркта миокарда, безотлагательно вводят зонд. На первых порах лечение сведено к устранению причины возникновения болезни, а уже только потом начинается работа по облегчению симптомов.
Профилактика заболевания
Очень важно производить своевременные профилактические меры по укреплению сосудистой системы, даже если у вас не обнаружено нарушение внутрижелудочковой проводимости. Что это дает? В первую очередь снижает риск заболевания. Любое нарушение в организме лучше предотвратить, чем потом с ним бороться. Основные меры, которые нужно соблюдать людям в любом возрасте:

Не зря сердечную мышцу называют мотором. Именно она регулирует большую часть процессов и снабжает жизненно важные органы кровью. К сердцу стоит относиться с особенным трепетом. Пока оно бьется и не беспокоит, мы порой не придаем должного значения своему моторчику. Но все знают, если случаются проблемы со здоровьем, в том числе и нарушение внутрижелудочковой проводимости, что это просто выводит из равновесия. Поэтому куда лучше было бы не запускать свое здоровье.
Нарушения сердечной проводимости
. или: Блокады сердца
Симптомы нарушения сердечной проводимости
Наиболее характерны следующие симптомы:
- головокружение, предобморочные состояния, иногда обмороки;
- ощущение « замирания» сердца;
- одышка, чувство нехватки воздуха;
- постоянная слабость, утомляемость, крайне низкая работоспособность;
- « провалы» в памяти, резко возникающее беспокойство, некоторая неадекватность поведения, внезапные падения (в особенности у пожилых людей), которые часто становятся причинами травм;
- редкий пульс.
По степени нарушения проведения по элементу проводящей системы сердца выделяют:
- неполную (частичную) блокаду – проведение импульса замедлено;
- полную блокаду – проведение импульса отсутствует.
По уровню локализации (расположению) блокады различают:
- синоатриальную (синусовую блокаду) – нарушение проведения импульса из синусового узла в предсердия;
- межпредсердную блокаду – нарушение проведения импульса по проводящей системе предсердий;
- атриовентрикулярную блокаду – нарушение проведения импульса на уровне атриовентрикулярного узла (второго элемента проводящей системы сердца, расположенного между предсердиями и желудочками) или ствола пучка Гиса (третий уровень проводящей системы, локализованный в желудочках);
- блокаду ножек пучка Гиса (элементы проводящей системы, образованные при разветвлении ствола пучка Гиса).
Выделяют 5 групп причин нарушения сердечной проводимости.
- Кардиальные (сердечные) причины:
- ишемическая болезнь сердца (недостаточное кровоснабжение и кислородное голодание) и инфаркт миокарда (гибель участка сердечной мышцы от кислородного голодания с дальнейшим замещением его рубцовой тканью);
- сердечная недостаточность (состояние, при котором сердце неполноценно выполняет свою функцию по перекачиванию крови);
- кардиомиопатии (заболевания сердца, проявляющиеся в повреждении сердечной мышцы);
- врожденные (возникшие внутриутробно) и приобретенные пороки сердца (серьезные нарушения в строении сердца);
- миокардиты (воспаление сердечной мышцы);
- хирургические вмешательства и травмы сердца;
- поражение сердца при аутоиммунных заболеваниях (повреждении иммунитетом собственных тканей организма);
- артериальная гипертензия (стойкое повышение артериального давления).
- Некардиальные причины:
- нейрогенная – нарушения функции нервной системы (вегетососудистая дистония);
- гипоксическая – недостаток поступления кислорода, вызванный заболеваниями дыхательной системы (бронхиты, бронхиальная астма), анемиями (малокровием).
- эндокринные заболевания (сахарный диабет, заболевания щитовидной железы и надпочечников).
- Лекарственные (медикаментозные) причины — длительный или бесконтрольный прием некоторых лекарств, таких как:
- сердечные гликозиды (препараты, улучшающие функцию сердца при снижении нагрузки на него);
- антиаритмические препараты (могут вызывать нарушения ритма);
- диуретики (лекарства, усиливающие выработку и выведение мочи).
- Электролитные нарушения (изменение пропорций соотношения электролитов (элементов солей) в организме – калия, натрия, магния).
- Токсические (отравляющие) воздействия:
- алкоголь.
- курение.
- Идиопатические блокады – возникающие без видимой (обнаруживаемой при обследовании) причины.
Врач кардиолог поможет при лечении заболевания
Диагностика
Диагноз нарушений сердечной проводимости может быть установлен на основании:
- анализа жалоб (на чувство « перебоев» в работе сердца, одышку, слабость, чувство нехватки воздуха, панику) и анамнеза заболевания (когда появились симптомы, с чем связывается их появление, какое лечение проводилось и его эффективность, как изменялись симптомы заболевания с течением времени);
- анализа анамнеза жизни (перенесенные заболевания и операции, вредные привычки, образ жизни, уровень труда и быта) и наследственности (наличие заболеваний сердца у близких родственников);
- общего осмотра, прощупывания пульса, аускультации (выслушивания) сердца (врач может обнаружить изменение ритма и частоты сокращений сердца, перкуссии (простукивания) сердца (врач может выявить изменение границ сердца, вызванное его заболеванием, которое является причиной блокады);
- показателей общего и биохимического анализа крови и мочи, анализа на гормональный статус (уровень гормонов) – может выявить экстракардиальные (не связанные с заболеваниями сердца) причины блокады;
- данных электрокардиографии (ЭКГ) – позволяет выявить изменения, характерные для каждого вида блокады;
- показателей суточного мониторирования ЭКГ (холтеровского мониторирования) – диагностической процедуры, которая заключается в ношении пациентом портативного аппарата ЭКГ в течение суток. При этом ведется дневник, в котором записываются все действия больного (подъем, приемы пищи, физическая нагрузка, эмоциональное беспокойство, ухудшения самочувствия, отход ко сну, пробуждение ночью). Данные ЭКГ и дневника сверяются, таким образом, выявляются непостоянные нарушения сердечной проводимости (связанные с физической нагрузкой, приемом пищи, стрессом, или ночные блокады);
- результатов массажа каротидного синуса (области сонной артерии, где располагаются группы нервных клеток, способных изменять частоту сердечных сокращений) – по изменениям на ЭКГ можно различить между собой некоторые виды блокад, определить истинную блокаду;
- данных электрофизиологического исследования (стимуляции сердца небольшими электрическими импульсами с одновременной записью ЭКГ) – чрезпищеводного (электрод подводится через пищевод, возможна стимуляция только предсердий) или инвазивного (электрод подводится в полость сердца путем введения специального катетера через крупный кровеносный сосуд) – применяется в случаях, если результаты ЭКГ не дают однозначной информации о виде аритмии, а также для оценки состояния проводящей системы сердца;
- данных эхокардиографии — ЭхоКГ (ультразвукового исследования сердца) – позволяет выявить кардиальные причины блокад (заболевания сердца, приводящие к нарушению сердечной проводимости);
- результатов нагрузочных тестов – запись ЭКГ во время и после физической нагрузки (приседаний, ходьбы на беговой дорожке или занятиях на велотренажере) – позволяют выявить блокаду, возникающую при физической нагрузке, определить реакцию сердца на нагрузку, исключить ишемию миокарда (недостаточное кровоснабжение и кислородное голодание сердечной мышцы);
- ортостатической пробы (тилт-тест). Этот метод позволяет исключить диагноз « вазовагальный обморок» (эпизод потери сознания, связанный с резким расширением сосудов и замедлением сердечных сокращений), который может явиться причиной паузы в работе сердца. Суть процедуры заключается в том, что на специальной кровати пациент переводится в положение под углом 60 градусов. Проба проводится в течение 30 минут. В это время фиксируются показатели электрокардиограммы, проводят измерение артериального давления вручную или автоматически;
- фармакологических проб (пробы с использованием медикаментов). Их используют для дифференциальной диагностики (отличие между собой похожих заболеваний) между истинным нарушением проводимости и нарушениями вегетативной нервной системы (автономная нервная система, регулирующая деятельность внутренних органов). При этом вводят определенные вещества, которые нейтрализуют влияние вегетативной нервной системы на проводящую систему сердца. Регистрируемая на этом фоне частота сердечных сокращений соответствует собственной частоте синусового узла. По формуле рассчитывают нормальное значение частоты собственного ритма сердца;
- данных магнитно-резонансной томографии (МРТ) – проводится при неинформативности эхокардиографии, а также для выявления заболеваний других органов, которые могут являться причиной блокады;
- показателей имплантируемого монитора ЭКГ (устанавливается при обмороках, предположительно аритмогенного генеза (вызванных аритмией)).
Возможна также консультация терапевта.
http://lookmedbook.ru/disease/narusheniya-serdechnoy-provodimosti
Опасны ли нарушения внутрижелудочковой проводимости?
Дата публикации статьи: 24.08.2018
Дата обновления статьи: 4.09.2018
Автор статьи: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Нарушение внутрижелудочковой проводимости — патология очагового (локального) характера, при которой нарушается проходимость электрического импульса в желудочках сердца (одной из частей проводящей системы).
Импульс зарождается в синусовом узле, который является источником синусового ритма (считаются нормой сокращения сердца в диапазоне от 60 до 90 ударов в минуту), проходит через предсердия и атриовентрикулярный узел и попадает на пучок Гиса, разделяющийся на левую и правую ножки.
Правая представляет собой разветвление в правом желудочке, а левая делится на переднюю и заднюю ветви, которые отвечают за сокращение передней и задней стенок левого желудочка.
При нарушениях проводимости такого типа, импульс блокируется на пучках Гиса нарушая правильные сокращения желудочков.
Возможные причины развития
В редких случаях заболевание бывает врожденным, и, обычно, не ухудшая качества жизни, случайно обнаруживается во время медицинского обследования.
Однако гораздо чаще его причиной становятся заболевания:
- атеросклероз;
- миокардит;
- ишемическая болезнь сердца;
- артериальная гипертензия;
- сердечная недостаточность;
- артериальная гипертензия;
- пороки сердца;
- кардиомиопатия;
- гипертрофия миокарда.
У новорожденных, грудничков, детей и подростков нарушение проводимости может спровоцировать:
- недоношенность;
- открытое овальное окно — отверстие между предсердиями, которое служит для кровоснабжения в период развития эмбриона. У родившегося ребенка оно закрывается в течение первого года жизни;
- врожденные патологии сердца;
- заболевания эндокринной системы (например, щитовидки, надпочечников, половой системы).
У детей и взрослых причинами также могут стать острые расстройства сердечной деятельности после интоксикации медикаментами или наркотиками, хирургические вмешательства.
Классификация
Классификация нарушений внутрижелудочковой проводимости опирается на внутреннее строение пучка Гиса.
Количество элементов пучка, выпадающих из проводящей системы и определяет виды внутрижелудочковых блокад:
- проводимость нарушена в правой ножке (ПНПГ);
- проводимость нарушена частично, только на уровне передней ветви левой ножки (при этом импульс проходит, но через нижнюю стенку желудочка);
- местное нарушение только на уровне задней ветви левой ножки (это означает, что для сокращения желудочка используются волокна Пуркинье, импульс доходит до задней стенки через них).
- выпадение левой ножки, то есть нарушена проводимость на обеих ветвях левого желудочка;
- нарушается проводимость в правой ножке и в передней, или задней ветви левой;
Симптоматика
Симптомы нарушения внутрижелудочковой проводимости менее выражены, чем у других видов блокад (например, у внутрипредсердной).
У однопучковой и двухпучковой проводимости неспецифическая симптоматика. Эти типы нарушений не проявляют себя ярко и их можно обнаружить случайно. Двухпучковая блокада нередко возникает в результате крупноочагового инфаркта миокарда.
Внутрижелудочковая блокада третьего типа — серьезное нарушение, которое характеризуется следующими признаками:
- синусовая аритмия (тахикардия увеличение частоты сердцебиения или брадикардия снижение);
- одышка;
- боли за грудиной;
- сильные головокружения и обмороки;
- ухудшение течения сердечных заболеваний (например, ишемии);
- непереносимость физических нагрузок;
- кардиогенный шок.
При первичных стадиях патологии стоит обратить внимание на легкие головокружения, снижение частоты пульса (не такое серьезное, как при трехпучковой), общую слабость.
Признаки на ЭКГ
Определение внутрижелудочковой проводимости проходит по расшифровке ЭКГ. Главным элементом, указывающим на нарушение, считается комплекс QRS, характеризующий работу желудочков.
При полной блокаде правой ножки пучка Гиса импульс доходит до правого желудочка с опозданием, задействуя межжелудочковую перегородку. При этом проявляется асинхронизмом реполяризации — подъем комплекса ST, отвечающего за показ частоты сердечного ритма (реполяризация не является патологией, это феномен кардиограммы, пропадающий, если пациент сделает несколько физических упражнений). Поэтому комплекс QRS на электрокардиограмме расширен, его длина превышает 0,12 сек., в грудных отведениях комплекс расщепляется и представляет из себя зубцы R1 (работа межжелудочковой перегородки) и R2 (возбуждение правого желудочка). Между двумя зубцами, сильно опущенным по отношению к ним, располагается зубец S, показывающий как работает левый желудочек. Ось сердца, обычно, расположена вертикально.
При полной блокаде левой ножки также есть реполяризация. На результатах кардиограммы состояние выражается деформацией комплекса QRS, он расщепляется на два зубца или имеет широкую вершину, продолжительность комплекса >0,12 сек. Показатель работы правого желудочка не сформирован — зубец S отсутствует на графике.
Показатели неполных блокад передних или задних ветвей левого желудочка, похожи на таковые при полной блокаде, но их выражение минимально и определяется по величинам зубцов S и R. Когда при видимой патологии левого сердечного отдела, показатель S возрастает, это указывает на нарушения проходимости передней ветви. Если при патологии правого отдела зубец R больше, то диагностируется блокада задней ветви.
Также обращают внимание на время, затрачиваемое импульсом при движении от синусового узла до стенок желудочков. В норме, сокращение должно проходить за 0,07-0,09 секунд (верхняя граница нормы 0,12 секунд). При полных блокадах, диагноз ставится при увеличении данного показателя. В случаях неполной блокады, QRS деформируется, его длина не превышает 0,12 секунд.
Как проходит лечение?
Лечение редко заключается в устранении только проявлений и последствий патологии.
Терапия направлена на устранение причин, спровоцировавших нарушение проводимости.
Нарушения физиологического типа, характеризующиеся только замедлением импульса и обусловленные врожденными особенностями или, например, спортом, не нуждаются в лечении (но люди с таким диагнозом должны проходить плановые осмотры и получать заключения ЭКГ).
Если же состояние вызвано приобретенными заболеваниями сердца или серьезными патологиями, то лечение обязательно. Многие сердечные болезни могут быть вылечены или хорошо компенсированы, в таких случаях нарушения проводимости могут исчезнуть.
Особую опасность представляет трехпучковая блокада. При ней проводится наружная стимуляция сердечных сокращений и хирургическое вмешательство с установкой постоянного кардиостимулятора.
Дети с неполными блокадами наблюдаются у врача, так как есть риск прогрессирования заболевания. Терапия у ребенка осуществляется также, как и у взрослых. При серьезных отклонениях может быть произведена операция по установке кардиостимулятора.
У женщин нарушения проводимости могут носить временный характер из-за протекания беременности. Лечение проводится при участии акушеров-гинекологов, чтобы снизить риски травмирования плода медикаментами. Если требуется хирургическое вмешательство, то операция по установке кардиостимулятора должна быть проведена до родов, в случае серьезных патологий естественные роды противопоказаны.
Медикаментозное лечение предполагает прием:
- препаратов, улучшающих метаболизм миокарда (милдронат, рибоксин);
- сердечных гликозидов;
- антиагрегантов (аспирин, клопидогрел);
- адреностимуляторов (изадрин, норадреналин);
- холинолитиков (атропин, платифиллин);
- противоишемических средств (нитроглицерин, изокет).
Прогнозы на жизнь
Нарушения внутрижелудочковой проводимости не рассматриваются как самостоятельные заболевания. Прогноз может быть определен только после уточнения основного диагноза, на фоне которого начал развиваться конкретный вид блокады.
Блокада правой ножки чаще всего не доставляет неприятностей и требует только наблюдения, тогда как блокада левой усугубляет протекание острых форм сердечных патологий, требует серьезного лечения и может закончиться смертью пациента.
К тому же стоит учитывать локализацию поражения. Однопучковые блокады не причиняют риска здоровью, при условии, что проявились не из-за патологических причин. Двух и трехпучковые поражения гораздо более опасны возможностью летальных осложнений.
http://infoserdce.com/serdce/narusheniya-vnutrizheludochkovoj-provodimosti/
Нарушение (и замедление) внутрижелудочковой проводимости

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете о нарушении внутрижелудочковой проводимости сердца: что это такое, какими симптомами проявляется такое состояние, какие методы лечения применяются.
Нарушения проведения импульсов в области желудочков могут существовать долгое время и оказаться случайной находкой на электрокардиограмме, или они возникают внезапно как следствие заболеваний сердца. При данном нарушении происходит блокада прохождения импульсов по какому-то из участков пучка Гиса – проводящей системы желудочков сердца.
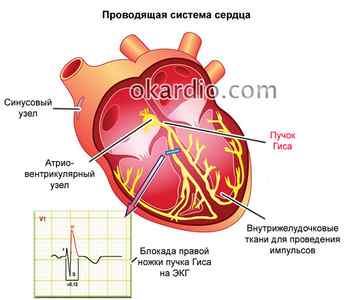
Пучок подразделяется на левую и правую ножки. Левая разветвляется на переднюю и заднюю ветви. Блокады бывают:
- однофасцикулярными (однопучковыми), если блокируется одно ответвление;
- бифасцикулярными – проведение прекращается по двум ветвям;
- трифасцикулярными – импульс не проходит по трем ответвлениям системы Гиса.
Патология проводимости бывает полной или неполной (когда проведение замедлено, но не исключено полностью).
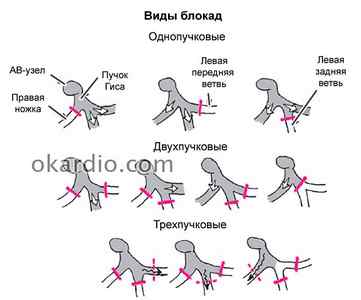
У детей выявленные проблемы с внутрижелудочковой проводимостью могут свидетельствовать о врожденном пороке или наследственной патологии. Частичная блокада правой ножки, обнаруженная у ребенка, нередко является вариантом нормы. Каких-то других специфических отличий этой патологии у детей нет.
Некоторые виды блокады (например, частичная блокада правой ножки Гиса) – неопасны и не требуют лечения. В других случаях, например, при трифасцикулярной блокаде на фоне болезней сердца – блокада может вызвать очень тяжелые состояния, вплоть до смерти.
Иногда патологию получается устранить полностью, иногда это невозможно.
Лечением патологии занимается кардиолог. Диагноз устанавливают на основании данных электрокардиографии и электрофизиологического исследования. В тех ситуациях, когда нарушение проводимости возникает вследствие инфаркта миокарда или других неотложных состояний, может понадобиться проведение интенсивной терапии в условиях реанимационного отделения.
Причины нарушенной внутрижелудочковой проводимости
Проводящая система начинается с синоатриального узла, являющегося источником синусового ритма. От него импульсы по специализированным клеткам попадают в атриовентрикулярный узел, находящийся в зоне соединения предсердий с желудочками. Далее прохождение импульсов осуществляется по системе волокон Гиса.
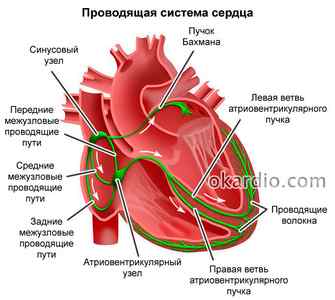
Признаки частичной блокады импульсов в области правой ножки иногда обнаруживается на фоне полного здоровья и считаются врожденными особенностями.
Но нередко внезапно возникшая проблема проведения импульсов является следствием заболевания сердца. Возможные причины патологии внутрижелудочковой проводимости:
- инфаркт миокарда,
- приступы ишемии,
- атеросклеротический кардиосклероз,
- сердечная недостаточность,
- миокардиодистрофия,
- миокардит,
- пороки сердца,
- кардиомиопатия,
- артериальная гипертензия,
- гипертрофия сердца.
К нарушениям проводимости иногда приводят электролитный дисбаланс, лекарственная интоксикация, тиреотоксикоз, хронические обструктивные патологии легких, тромбоэмболия легочной артерии.
Характерные симптомы
Патология проведения импульсов вдоль системы Гиса за исключением трехпучковой блокады не проявляется специфическими симптомами. Но это не означает, что пациенты с нарушенной внутрижелудочковой проводимостью чувствуют себя хорошо и не имеют проблем со здоровьем.
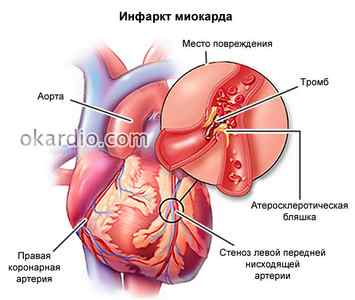
Заболевания, приводящие к нарушенной проводимости, могут проявляться множеством симптомов. Одной из основных причин, приводящих к внезапно развивающемуся прекращению проведения импульсов по одному или сразу нескольким ответвлениям пучка Гиса, является инфаркт миокарда. Такая блокада может свидетельствовать об ишемии миокарда – недостаточном кровоснабжении сердечной мышцы. Из-за выраженной деформации желудочковых комплексов диагностика инфаркта по электрокардиограмме сильно затруднена.
При полной трехпучковой блокаде наблюдается редкий желудочковый ритм: от 20 до 40 ударов в минуту, не способный обеспечить адекватный уровень кровоснабжения. Степени блокады устанавливают с учетом выраженности задержки проведения импульсов:
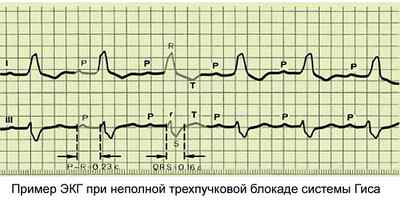
При трехпучковой блокаде системы Гиса естественное прохождение импульсов в направлении желудочков невозможно. Это ведет к следующим симптомам:
- урежению частоты сокращений сердца;
- непереносимости физических нагрузок, даже незначительных, при которых возникает одышка, слабость, боли в сердце;
- обморокам, периодически возникающей спутанности сознания.
На фоне тяжелых заболеваний сердца внезапное развитие трифасцикулярной блокады может вызвать серьезные осложнения, связанные с урежением ритма или длительной паузой, когда сокращения желудочков временно отсутствуют (преходящая асистолия). К таким осложнениям относятся:
- Приступы Морганьи-Адамса-Стокса, при которых из-за снижения сердечного выброса и, как следствие, ишемии мозга пациент бледнеет, теряет сознание. Через 1–2 минуты человек приходит в себя, после приступа нередко возникает покраснение кожи. Повторные приступы могут стать причиной ухудшения памяти и интеллекта.
- Кардиогенный шок.
- Внезапная сердечная смерть из-за асистолии (прекращения активности сердца).
- Ухудшение течения ишемической болезни сердца, усугубление застойной сердечной недостаточности, почечной патологии.
Лечение внутрижелудочковой блокады
Частичная блокада правой ножки, случайно выявленная при электрокардиографии, обычно не является патологией и не требует лечения. Но если нарушение внутрижелудочковой проводимости сердца возникло внезапно, необходимо выяснить причину состояния и назначить адекватную терапию. Лечение проводят, воздействуя на причины возникновения нарушения проводимости: если нарушение проводимости возникло вследствие миокардита, аортального порока, тромбоэмболии легочной артерии – организуется лечение этих патологий.
Нередко преходящие блокады развиваются вследствие ишемии миокарда. В таком случае проводят терапевтические мероприятия, направленные на улучшение кровоснабжения миокарда, лечение атеросклероза. Лечение основной патологии может привести к устранению проблемы проведения импульсов.
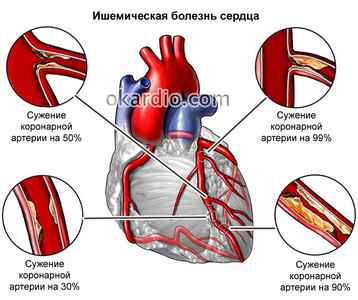
При инфаркте миокарда проводят интенсивную терапию для ограничения участка некроза, уменьшения зоны ишемии и борьбы с осложнениями патологии, в том числе угрожающими жизни. Опасность представляет полная трехпучковая блокада, в результате которой может развиться асистолия (прекращение сердечных сокращений и электрической активности). Лечение проводят с помощью наружной и внутрисердечной электрокардиостимуляции.
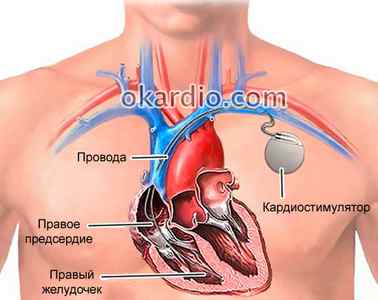
Временный кардиостимулятор устанавливают при остром развитии блокады проведения сразу в двух ножках системы Гиса. Для установки постоянного электрокардиостимулятора при нарушении внутрижелудочковой проводимости имеются определенные показания:
Прогноз при патологии внутрижелудочковой проводимости
Постоянные однопучковые блокады правой ножки и отдельных ветвей левой ножки у лиц без сердечной патологии не оказывают влияние на здоровье и продолжительность жизни.
Прогноз при впервые возникших нарушениях проводимости, являющихся следствием органического поражения сердца, зависит от тяжести основного заболевания.
Существуют различные мнения о степени влияния блокады левой ножки на показатели летальности. Некоторые исследователи не считают одно- и двухпучковые блокады факторами риска, снижающими выживаемость пациентов. По другим данным постоянная или повторяющаяся форма патологии может повысить вероятность летального исхода от кардиальных осложнений в 5 раз.
Развитие блокады левой ножки в остром периоде инфаркта миокарда существенно ухудшает прогноз: показатель смертности повышается и составляет 40–50%.
Самый неблагоприятный прогноз имеет трифасцикулярная блокада из-за высокого риска развития асистолии.
http://okardio.com/bolezni-serdca/narushenie-vnutrizheludochkovoj-provodimosti-438.html
Что такое нарушение проводимости сердца и его лечение
Сердечные заболевания могут существенно ухудшить общее состояние организма, снизить его функциональность и привести к серьезным осложнениям. Патология проводящей функции сердца особо опасна, так как может привести к летальному исходу.
Виды блокад, их опасность
Что это такое – нарушение проводимости сердца? Заболевание можно охарактеризовать как изменение нормальной очередности сердечных сокращений вследствие неспособности проводящей системы выполнять свои функции. Классифицировать блокады можно по разным характеристикам. В зависимости от места локализации выделяют следующие формы:
- Нарушение внутрижелудочковой проводимости сердца. Причиной служит образование преграды для передвижения импульса по левой или по правой ножке пучка Гиса. Изменяется путь и время возбуждения, проходящего по желудочкам. Это самый распространенный вид нарушения.
-

Синоартериальная (синусовая) блокада. Сбивается проведение электрического импульса из синусового узла к предсердию.
- Межпредстердная блокада. Развивается путем замедления прохождения импульса от синоатриального узла к левому предсердию.
- Атриовентрикулярная блокада. Нарушается прохождение электрического импульса, локализующееся на уровне ствола пучка Гиса и атриовентрикулярного узла.
Патология делится на 2 вида в зависимости от степени поражения системы проведения:
По течению можно выделить 3 вида блокады:

Степени развитости блокад
Заболевание может проходить как с проявлением симптомов, так и без него. У спортсменов могут проявляться физиологические нарушения. Эти случаи связаны с высокой нагрузкой на парасимпатическую нервную систему, и они составляют 5-10% от общего количества. Более 90% блокад связано с проблемами системы проведения (физиологический или органический вид).
Причины патологии
В некоторых случаях заболевание может развиться у полностью здоровых людей. Такая патология имеет врожденный характер и не зависит от внешних факторов или возникает при неизвестных обстоятельствах.
Специалисты выделяют следующие причины, провоцирующие нарушение и замедление внутрипредсердной проводимости:
-

Кардиальные. Входят инфаркт миокарда, сердечная недостаточность, кардиомиопатия, миокардит, врожденные и приобретенные сердечные пороки, резкое повышение АД, нарушения аутоиммунного характера. Заболевание также может появиться вследствие проведения хирургических операций и полученных травм.
- Некардиальные. Может иметь нейрогенное (вегетососудистая дистония), гипоксическое (бронхиальная астма, анемия) и эндокринное (сахарный диабет, заболевание щитовидной железы) происхождение.
- Лекарственные. Развивается вследствие длительного приема большого количества лекарственных средств. Основными препаратами, провоцирующими появление патологии, считаются диуретики, сердечные гликозиды и средства, купирующие аритмию.
- Электролитные. Возникают вследствие дисбаланса солей калия, магния и натрия в организме.
- Токсические. Причиной появления служит чрезмерное употребление алкоголя и токсических веществ.
Спровоцировать появление болезни может употребление избыточного количества кофеина и энергетических напитков, а также нарушение сна и режима питания. Стрессы, депрессии и повышенная нервозность увеличивают риск развития заболевания. У детей к локальному нарушению проводимости может привести открытое овальное окно на сердечной мышце в возрасте после года.
Симптоматика
Проблемы с системой проводимости могут быть незаметны и не проявляться в повседневной жизни.
Основным симптомом может стать случайное снижение частоты пульса. В этом случае терапия не требуется, необходимо обращать внимание на самочувствие и общее состояние здоровья, а также проводить профилактические мероприятия.
Хронический вид патологии характеризуется постепенным нарастанием симптоматики, что приводит к ухудшению самочувствия. Появление характерных симптомов связано с основными причинами заболевания:
- недостаточное поступление потока крови к миокарду и тканям головного мозга;
- колебание давления в артериальной системе;
- нарушение циркуляции крови по большому и малому кругам.
Основные проявления заболевания следующие:
-

нерегулярный пульс со сниженным темпом;
- паузы в сердцебиении;
- утомление и слабость на фоне физической активности;
- скачки давления;
- нехватка воздуха;
- шум в голове;
- отечность конечностей;
- нарушения сознания, темнота в глазах и обмороки;
- одышка, появляющаяся самостоятельно и после физических упражнений.
При атипичных формах заболевания пациенты могут жаловаться на необъяснимый холод в области миокарда. Спутниками патологии являются резкие перепады настроения, нарушения памяти и появление непонятного чувства страха. В тяжелых случаях появляется подергивание мышц конечностей и лицевой части, а также непроизвольное сокращение мышц на спине.
Диагностические процедуры
Пациент при посещении врача жалуется на стандартные недомогания и общее ухудшение самочувствия. После подробного опроса и изучения анамнеза необходимо направить больного на проведение клинического обследования. Диагностика включает в себя следующие этапы:
- Общий осмотр. Включает в себя прослушивание ритма сердца, определение частоты пульса и осмотр конечностей. Позволяет выявить изменения границ сердца, что является проявлением недуга.
-
Биохимический анализ мочи и крови. Демонстрирует происходящие в организме реакции и может показать некардиальные причины появления болезни.
- Электрокардиография. Позволяет обнаружить удлинение или укорачивание интервала прохождения импульса от предсердий к желудочку, частоту и равномерность их сокращения. На ЭКГ можно увидеть уменьшение частоты сердцебиения и фибрилляцию предсердий при брадиаритмии.
- Суточный мониторинг данных электрокардиограммы. Помогает выявить непостоянные признаки сердечной блокады. Записываются все совершенные пациентом действия и сверяются со стандартным режимом дня.
- ЭхоКГ. Позволяет обнаружить причины, вызвавшие появление блокады.
- Нагрузочные тесты на тренажерах. Демонстрирует реакцию сердца на физическую нагрузку, разницу в ритме в состоянии покоя и при активности.
- МРТ. Проведение необходимо в случае отсутствия информативности других исследований. Выявляет заболевания других органов.
- Фармакологические пробы. С помощью медикаментов диагностируются отличия между похожими видами болезней.
Для исключения вероятности вазовагального обморока (потеря сознания по причине резкого сосудистого расширения) проводится ортостатическая проба.
Лечебные мероприятия
Заболевание, не проявляющее себя выраженными симптомами, не нуждается в проведении терапии. Для поддержания нормального состояния организма необходимо проводить профилактические осмотры.
Консервативные методы
Если пациент жалуется на характерную симптоматику, подтвердившуюся при проведении диагностики, его помещают в кардиологическое отделение на стационарное лечение. Основной целью терапии является устранение причин, повлекших за собой развитие заболевания. Применяются такие группы препаратов:
-
противовоспалительные (Актасулид, Метиндол, Нурофен);
- бета-блокаторы (Соталол, Метопролол, Корданиум);
- тромболитики (Альтеплаза, Ланотеплаза);
- блокаторы кальциевых каналов (Риодипин, Амлодипин).
При повышенной активности парасимпатической нервной системы применяются лекарства для ее понижения. Необходимо проводить периодическое отслеживание активности, отражающейся на ЭКГ для корректировки выбранного способа терапии.
Радикальная терапия
Хирургическое лечение проводится при неэффективности медикаментозного и если есть опасность для жизни пациента. Установка кардиостимулятора производится в следующих случаях:
- невозможность передвижения импульса по области пучка Гиса с проявлениями приступов стенокардии и симптомами сердечной недостаточности;
- непроходимость импульса через заднюю ветвь и правую ножку пучка Гиса;
- обнаружение приступов Морганьи-Адамса-Стокса.
Кардиостимулятор помогает поддерживать нормальный ритм и правильную частоту сокращений.
Прогнозы и последствия
Бессимптомное течение недуга не требует лекарственного или хирургического вмешательства. Излечение в полной мере происходит после устранения вызвавших болезнь факторов. Если их ликвидировать не получается или имеется патология сердца, то необходимо принимать меры для обеспечения нормального функционирования организма, в частности, принимать необходимые медикаменты.
При отсутствии своевременного лечения возможно образование многочисленных тромбов, нарушение циркуляции крови в мозгу, развитие инсультных состояний и внезапная смерть. Нарушение проводимости повышает риск летального исхода в 2,5 раза.
Для того чтобы минимизировать последствия заболевания, необходимо придерживаться рекомендаций кардиолога и аритмолога. Появление симптомов нарушения нельзя игнорировать – это может стать причиной развития серьезной патологии.
http://simptomov.com/kardio/narushenie-provodimosti-serdca/
Нарушение проводимости импульса сердца
Свойство сердца, когда к кардиомиоцитам распространяется импульс, появившийся в синусовом узле, называется проводимостью сердечной мышцы. Проводимость миоцитов непосредственно связана с возбудимостью, то есть со способностью мышечной клетки реагировать на импульс. Сигнал изначально возникает в синоатриальном узле, идет по структурам поочередно, приводит к возбуждению предсердий, потом желудочков. Весь процесс нацелен на проталкивание крови из сердца в аорту. Задержка импульса может возникнуть на любом отрезке и вызвать нарушение проводимости сердца.
Причины нарушений проводимости импульса сердца либо совсем простые, либо свидетельствуют о серьезной болезни сердца. Необходимо четко определить, что означает процесс замедления, а что – замедление проводимости.
Если на ЭКГ сердца просматриваются периоды атриовентрикулярной блокады первой степени, то говорят о замедлении проводимости. В момент проведения кардиограммы состояние пациента не вызывает опасений, но в будущем существует большая вероятность прогрессирования болезни. Если же ЭКГ показывает блокаду второй или третьей степени, то определяют нарушение проводимости сердца, которое, в свою очередь, бывает частичным или полным. Второй вариант значительно опаснее и требует срочного медицинского вмешательства.

Проводящая система сердца
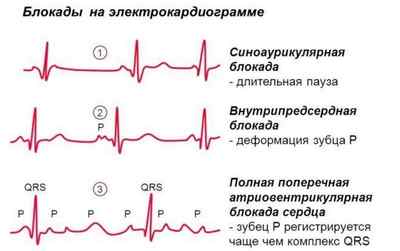
Синоатриальная блокада
Нарушение синоатриальной проводимости сердца – это состояние, когда импульсы, появившиеся в синусовом узле, не полностью достигают предсердий, что задерживает возбуждение. Такая ситуация иногда характерна для здорового человека и не требует срочного лечения. Но чаще всего блокада сердца возникает на фоне органических болезней сердца.
Причинами нарушения могут быть:
- НЦД с превалирующим влиянием на синусовый узел, что вызывает замедление ритма сердца;
- увеличение размеров сердца у людей, активно занимающихся спортом;
- неконтролируемый прием гликозидов, применяемых для лечения аритмии;
- врожденные и приобретенные пороки сердца;
Симптомы полной синоатриальной блокады:
- нарушение сердечного ритма;
- головокружение;
- боль в области грудины;
- частота пульса меньше пятидесяти ударов в минуту.
При частичном нарушении признаки практически отсутствуют.
Внутрипредсердная блокада
Замедление внутрипредсердной проводимости не опасно для жизни человека, но может послужить возникновением нерегулярной работы сердца, которая приводит к очень опасным последствиям.
Причинами внутрипредсердной проводимости сердца бывают:
- гликозидная интоксикация;
- ревматизм;
- нарушения развития сердца;
- стабильно высокое давление.
Признаки острого проявления замедления проводимости не проявляются до электрокардиограммы.
При хроническом течении заболевания пациенты жалуются на одышку и при движении и в покое, на отеки ног, акроцианоз кожи, боль в грудине и прочие.
Атриовентрикулярная блокада
Нарушение проводимости сердца по атриовентрикулярному узлу первой и второй степени появляется при задержке передачи импульсов от предсердий к желудочкам.
При блокаде третьей степени желудочки сокращаются независимо от предсердий, так как импульсы до них не доходят вообще. Таким образом, возникает опасное для организма состояние, и возможен внезапный летальный исход.
Причины атриовентрикулярной блокады:
- патологии сердца врожденные и приобретенные;
- имемия;
- воспаление миокарда;
- токсическое гормональное влияние.
Опасность состояния в том, что при отсутствии лечения отмечают активное развитие блокады.
Симптомы при блокаде первых двух степеней не ярко выражены, особенно, если пульс в пределах пятидесяти пяти ударов в минуту. Третья степень характеризуется брадикардией сердца (частота пульса в пределах сорока ударов), слабостью, кратковременным обмороком. В таком состоянии присоединяются судороги. Больному требуется срочная медицинская помощь, отсутствие которой влечет за собой смертельный исход.
Внутрижелудочковая блокада
Нарушение внутрижелудочковой проводимости сердца – это полная или частичная блокада ножек пучка Гиса. Различают нарушения сократительной способности правого или левого желудочков.
Причины внутрижелудочковатой проводимости сердца следующие:
- отверстие между предсердиями;
- разрастание миокарда;
- ишемия;
- инфаркт миокарда;
- легочные заболевания;
- кардиосклероз.
У обычного человека может наблюдаться частичная блокада правой ножки Гиса, протекающая бессимптомно.
Полная блокада проявляется брадикардией, болью в области грудины, кратковременной потерей сознания. При давящих болях в грудном отделе, тошноте, слабости, кардиограмма покажет полную блокаду слева, то диагностировать можно инфаркт. Только многократная кардиограмма это точно показывает. При таких показаниях требуется срочное стационарное лечение больного.
Иногда блокирование импульса проходит в отдаленных частях сердца – волокнах Пуркинье. Это явление называют неспецифическим нарушением внутрижелудочковой проводимости. Причины те же самые, а вот симптомы практически отсутствуют.
Синдром Вольфа – Паркинсона – Уайта
Это состояние, при котором импульс ускоряется. Такое нарушение случается из-за деятельности добавочных путей. В результате этого импульсы к желудочку доходит в большем количестве, чем должно, желудочки сокращаются чаще, а импульсы проходят в противоположном направлении. Итогом этого процесса становится наджелудочковая тахикардия сердца.
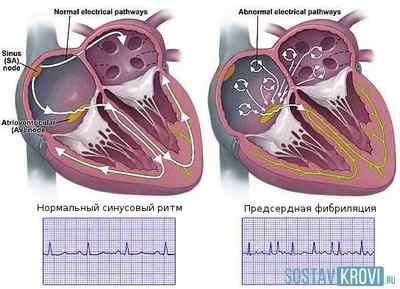
Нормальный сердечный ритм на экг и предсердная фибриляция
Синдром Вольфа – Паркинсона – Уайта является врожденным. При нормальном течении беременности дополнительные пути у плода закрываются примерно в двадцать недель.
Стать причинами данной патологии могут различные внешние факторы, воздействующие на будущего ребенка. Это и повышенный радиоактивный фон, употребление будущей мамой наркотических веществ, алкоголя во время беременности. Также причиной может стать генетический фактор.
Признаки замечаются в раннем детстве, хотя иногда болезнь протекает бессимптомно до взрослого состояния. Редко заболевание выявляют при прохождении профосмотра, анализируя электрокардиограмму. Симптомом аритмии называют учащение пульса до двухсот ударов. При этом пациент жалуется на болевые ощущения, нарушения дыхания, кислородную недостаточность. В некоторых случаях может развиться фибрилляция сердца, что является угрозой для жизни больного.
Одной из разновидностей ВПВ синдрома является синдром укороченного интервала PQ. В роли патологических путей при этом являются пучки Джеймса. При диагностике нарушения только по кардиограмме, внешне не имея никаких признаков, специалисты называют явление феноменом, а при учащенном сердцебиении – синдромом укороченного PQ. Разницу можно увидеть только на показаниях кардиограммы.
Диагностика
При обнаружении у себя даже незначительных проявлений болезни, пациент должен посетить аритмолога. При отсутствии такого специалиста в районе проживания обращаться нужно к кардиологу.
Диагностика нарушений проводимости сердца включает в себя:
- ЭКГ методом Холтера – это основной метод, который поможет выявить степень нарушения, отметить периоды снижения ритма сердца, выявить связь патологии с применением лекарственных препаратов, а также со временем суток.
- Электрокардиограмма с нагрузкой – это специальный тест на беговой дорожке или велотренажере, когда присоединяют пациенту электроды и выявляют связь нарушения с физической нагрузкой.
- Ультразвуковое исследование сердца показывает вид и структуру тканей сердца, помогает определить заболевание и функциональность миокарда.
- Лабораторные исследования крови, мочи.
- Биолого-химический анализ крови.
- Исследование уровня гормонов.
Дополнительные методы обследования назначаются лечащим врачом, исходя из индивидуального течения болезни.
Особенно внимательными следует быть родителям, которые замечают у своих детей одышку, снижение внимания, забывчивость, низкую успеваемость в школе, периодические сердечные боли. При малейшем подозрении нужно обязательно показать ребенка доктору, строго соблюдать его рекомендации и пройти все необходимое обследование.
Лечение нарушений проводимости сердца полностью зависит от причины, которая спровоцировала возникновение болезни. Инфаркт, например, требует терапию, направленной на устранение ишемии сердца, а вот специального воздействия на нарушения проводимости не предусматривает. Миокардит лечат антибиотиками и глюкокортикостероидами, что не позволяет активно развиваться нарушению атриовентрикулярной и внутрижелудочковой проводимости.
Лечение обязательно проводится под контролем врача. Все рекомендации необходимо соблюдать, чтобы не было внезапного развития полной атриовентрикулярной блокады, когда жизнь пациента бывает очень сложно спасти. При возникновении такого осложнения рекомендуют временную электростимуляцию для подачи импульсов, чтобы восстановить проводимость сердца. После такой ситуации медики советуют всем пациентам устанавливать ЭКС.
Если во время обследования не обнаружено никаких заболеваний сердца, но пациент обращался с жалобами именно на эту область, то доктор назначает витамины для питания сердца, а также ставит больного на учет для дальнейшего наблюдения.
Существуют ситуации, когда скорую помощь следует вызывать незамедлительно:
- пульс реже сорока пяти ударов в минуту или чаще ста двадцати ударов;
- кратковременная потеря сознания;
- боли в области сердца;
- общая слабость организма, повышенное потоотделение;
- внезапно возникшая одышка.
Вовремя оказанная помощь защитит пациента от серьезных осложнений.

При сильных болях в области сердца нужно незамедлительно вызывать скорую помощь
Частичное нарушение сердечной проводимости практически всегда проходит бесследно.
При развитии полной блокады наблюдают серьезные осложнения нарушений проводимости сердца:
- тромбоз легочной артерии;
- инсульт;
- внезапный летальный исход;
- прочие.
Прогноз нарушений проводимости сердца зависит от степени тяжести основного заболевания и его обратимости. Прогноз при первых проявлениях сердечных приступов значительно лучше, чем при последующих, один из которых может привести к смерти пациента.
Профилактика
Среди профилактических мер следует особо отметить:
- четкую организацию труда и отдыха;
- грамотное питание;
- повышение стрессоустойчивости;
- исключение алкоголя, никотина;
- получение медикаментов строго по рецепту врача.
Большинство нарушений на начальной стадии легко скорректировать медикаментами и изменением образа жизни. Более поздние признаки болезни значительно сложнее вылечить. Поэтому необходимо быть внимательнее к себе и своим близким, вовремя обращаться за помощью к специалистам. Это поможет сохранить качество жизни и продлить радость общения с родными.
http://sostavkrovi.ru/sosudy/serdca/narushenie-provodimosti-impulsa-serdca.html







