Миграция водителя ритма на ЭКГ у ребенка: причины, симптомы, лечение
Миграция водителя ритма на ЭКГ у ребенка
Выявление миграции водителя ритма на ЭКГ у ребенка часто обнаруживается случайным образом, во время проведения планового обследования. Чем опасно нарушение работы сердца и как избавиться от проблемы, необходимо знать каждому родителю.
Понятие проводящей системы сердца и миграции водителя ритма
Чтобы лучше понять, что такое развитие миграции водителя ритма сердца, необходимо обладать знаниями о принципах функционирования органа.
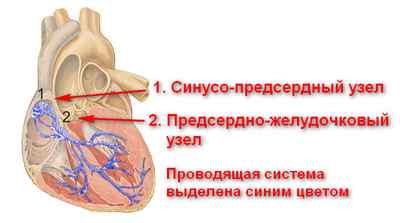
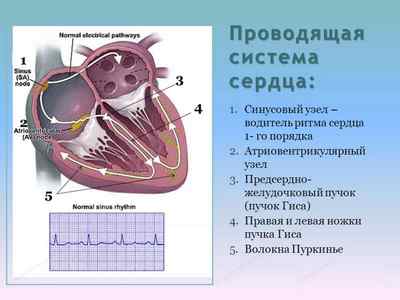
Сердце состоит из рабочей мускулатуры в виде поперечнополосатой мышцы, а также из атипической (специальной) ткани, представляющей своеобразные узлы и слагающейся из малодифференцированных мышечных волокон. Синусно-предсердный и антриовентрикулярный узлы, а также пучок Гиса составляют проводящую систему, обеспечивающую ритмичную работу органа.
В норме частота сердечного ритма у взрослого человека может колебаться от 60 до 90 ударов в минуту, а электрическое возбуждение, охватывающее мышцу сердца должно характеризоваться последовательностью и равномерностью проведения волн по миокарду.
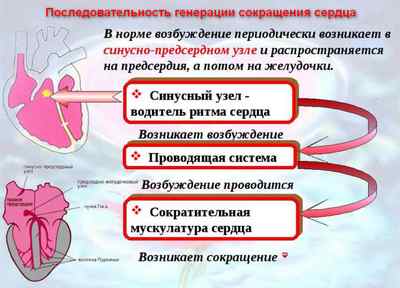
Самогенерация электричества, приводящая к регулярному сокращению сердца в течение всей жизни человека, осуществляется в синусовом узле (водителе ритма, пейсмекере 1-го порядка) – анатомическом образовании, по размеру, не превышающему 1,5 см.
Антриовентрикулярный узел и пучок Гиса выступают лишь в роли передатчиков импульсов от водителя ритма к миокарду.
Периодическая смена источника импульсов (миграция водителя ритма) приводит к нарушению частоты и последовательности сокращений сердца. Точка возникновения импульсов в данном случае перемещается по предсердиям или в антриовентрикулярный узел.
При нарушении работы основного водителя ритма, его функции начинает выполнять антриовентрикулярный узел, с уменьшением количества импульсов до 40–50 в 1 мин., что поддерживает сердечно-сосудистую систему в нормальном состоянии.
При блокировке и этого узла функционировать начинает пучок Гиса, частота импульсов при этом составляет 30–40 в 1 мин. В случае сбоев в работе и этого регенерирующего участка функция водителя ритма переходит к волокнам Пуркинье, задающим ритмические сокращения примерно 20 раз в 1 мин.
Не исключено возникновение миграции водителя ритма без определенных причин. Данный сбой, как правило, не мешает деятельности сердца, не лечится и относится к индивидуальной особенности организма.
Беспричинная миграция чаще наблюдается в подростковый период, а также у молодых людей и по истечении некоторого времени проходит самостоятельно.
Миграция водителя ритма сердца может возникать вследствие:
- инфекционных заболеваний (вирусных и бактериальных);
- недостатка в организме микроэлементов;
- терапии определенными лекарственными средствами (препаратами, стимулирующими сердечную деятельность);
- высокой активности блуждающего нерва у здоровых людей;
- нейроциркуляторной дисфункции;
- после хирургических вмешательств на сердце в послеоперационный период.
- миокардита (поражение миокарда, как правило, воспалительного характера);
- синдрома дисфункции синусового узла, способствующего ослаблению импульсов и изменению локализации их генератора;
- коронарной болезни, приводящей к кислородному голоданию и сбоям в сердечной деятельности различного характера;
- ревматической сердечной патологии (часто является осложнением ангины).
У новорожденных детей дисфункция проводящей системы возникает в результате перинатальной патологии при недоношенности, внутриутробной гипотрофии и инфицированности.
Ребенок рождается с конусообразной, овальной или шарообразной формой сердца с недостаточно развитыми сердечной мышцей, желудочками и большими предсердиями. Несовершенство проводящей системы заключается в ее массивности и нечеткости контурирования волокон. По мере роста малыша сердечно-сосудистая система непрерывно развивается и совершенствуется. Особенно ярко это проявляется в возрасте 2–6 лет и в пубертатный период. В 14 лет орган становится такой же формы, как и у взрослых людей.
Активный рост сердца и процесс усовершенствования проводящей системы приводит к нарушению ритма в детском возрасте. Негативные симптомы, как правило, проходят без применения лечебной терапии, как только перестройка органа закончится.
Изменение локализации генератора сердечных импульсов часто возникает у деток, которые легко возбуждаются, но при этом совершенно здоровы. Так, электрокардиография, вызывающая страх и отрицательные эмоции, фиксирует миграцию источника ритма. Как только ребенок осознает безопасность и безболезненность процедуры, происходит восстановление нормального стойкого синусового ритма.
Сердце у детей отличается:
- большой выносливостью миокарда и его хорошим кровоснабжением;
- неравномерным ростом органа, приводящим к функциональным расстройствам;
- физиологической тахикардией, вызванной перестройкой сердечно-сосудистой системы.
Симптоматика
Здоровый человек не испытывает никаких нежелательных проявлений при миграции водителя ритма сердца.
Если сбои в работе проводящей системы вызваны патологическими изменениями в организме, симптомы будут зависеть от сопутствующего заболевания.
Общая симптоматика характеризуется:
- недомоганием;
- расстройствами сознания;
- слабостью, быстрой утомляемостью;
- пониженной работоспособностью;
- чувством нарушенной ритмичности сердца;
- болевым синдромом в сердце;
- головокружением;
- обморочными состояниями;
- повышением артериального давления.
Симптоматика может не проявляться в течение длительного времени или возникать периодически.
При сбоях в работе проводящей системы у детей:
- нарушается дыхание в виде одышки;
- некоторые участки на теле, губы и кончики пальчиков синеют;
- снижается или полностью отсутствует аппетит;
- нарушается сон;
- наблюдается пульсация сосудов на шее;
- появляется ощущение дискомфорта в области сердца;
- понижается кровяное давление;
- возникает быстрое чувство тяжести и усталости при занятиях спортом или любой физической активностью.
В тяжелых случаях ребенок начинает систематически терять сознание. Возникновение осложнений повышает вероятность внезапной смерти.
В пубертатном возрасте заболевание приобретает ярко выраженную симптоматику, характеризующуюся кардиалгией, гипервозбудимостью, бессонницей, метеочувствительностью.
Выявление заболевания
Зачастую сбои в работе проводящей системы выявляются случайным образом при профилактическом прохождении электрокардиографии. Это связано с отсутствием яркой симптоматики патологии или халатным отношением к своему здоровью.
Очень важно следить за состоянием своего ребенка и при первых клинических проявлениях обращаться к врачу для проведения дальнейших диагностических мероприятий и, в случае необходимости, – своевременного лечения.
Выявление патологии происходит с помощью:
- изучения специалистом жалоб пациента на состояние здоровья;
- выявление у человека родственников с сердечными болезнями;
- анализа имеющихся у пациента болезней хронического характера, травматических повреждений и оперативных вмешательств;
- физикального осмотра;
- анализов крови и мочи;
- рентгена грудной клетки, который позволяет диагностировать некоторые сердечные заболевания;
- эхокардиографии (УЗИ), направленной на выявление морфологических и функциональных изменений в сердце и его клапанном аппарате;
- фонографии для регистрации тонов и шумов в сердце.
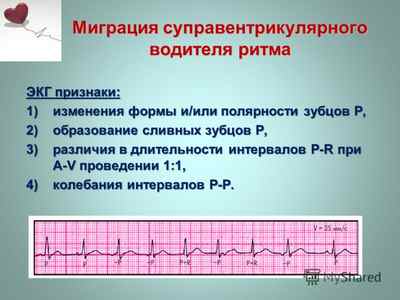
К основному методу диагностики миграции ритма сердца относится электрокардиография, на которой проявляется специфика патологии:
- различная форма и полярность зубца Р при каждом сокращении сердца;
- периодическое изменение продолжительности интервала Р–Q и RR.
Также целесообразно назначение Холтеровского мониторинга ЭКГ – непрерывной записи электрокардиограммы в течение суток или более длительного времени с использованием кардиорегистратора. По окончании обследования специалистом анализируются записи, выявляются нарушения в проводящей системе сердца и причины, ее спровоцировавшие.
Методы лечения
Схема лечения назначается индивидуально и напрямую зависит от заболевания, спровоцировавшего сбои в проводящей системе.
Однако в каждом случае требуется:
- Неукоснительно придерживаться предписаний врача.
- Полноценно отдыхать. Нормализовать ночной сон и отдыхать в дневное время. Особенно это касается детей, которые перегружены не только учебной программой, но и дополнительными занятиями.
- Исключить интенсивные психоэмоциональные нагрузки, уклоняться от стрессовых и конфликтных ситуаций.
- Заниматься умеренной физической активностью, разрешенной лечащим врачом. С ребенком больше времени проводить на свежем воздухе.
- Отказаться от губительных для сердца привычек (алкоголя, курения).
- Нормализовать рацион, из которого следует убрать жирную, острую и соленую пищу.
В некоторых случаях целесообразно назначение медикаментозных препаратов, оказывающих положительное воздействие на сердечную деятельность: Гипоксена, Рибоксина, Милдроната и других.
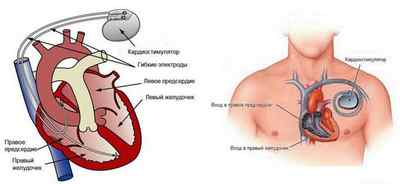
При синдроме слабости синусового узла требуется установка кардиостимулятора.
Профилактические мероприятия
Как таковых профилактических мер для предупреждения миграции водителя ритма сердца не существует. Необходимо вести здоровый образ жизни и приучать к нему своих детей:
- включить в рацион полезные для сердечной деятельности продукты (овощи, фрукты, зелень, рыбу), не переедать;
- не употреблять спиртные напитки, не курить, проводить воспитательные беседы с детьми о вреде данных привычек;
- контролировать вес;
- заниматься как минимум полчаса физкультурой;
- как можно чаще гулять с ребенком;
- полностью излечиваться от вирусных и бактериальных заболеваний.
Как взрослые, так и дети должны проходить систематические плановые обследования. При своевременной диагностике с помощью современных методов терапии можно избавиться от многих заболеваний и не допустить тяжелых осложнений.
http://serdec.ru/bolezni/migraciya-voditelya-ritma-ekg-rebenka
Что такое миграция водителя ритма: причины, характерные симптомы и лечение

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Из этой статьи вы узнаете: как врачи выявляют миграцию водителя ритма, почему она возникает, опасна ли она. Как она может беспокоить человека, можно ли от нее избавиться.
Миграция водителя ритма – это перемещение источника импульса, который заставляет сердце биться, из одного места в другое. В норме импульс всегда должен формироваться в синусовом узле. Он находится в верхней части правого предсердия. Когда же импульс начинает генерироваться разными участками предсердий, речь идет о миграции водителя ритма.
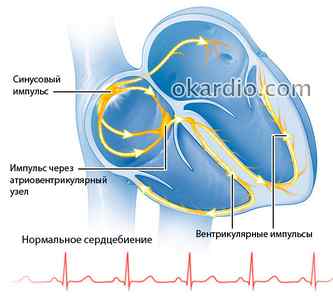
Нормальное формирование импульса в синусовом узле
Миграция водителя ритма опасна тем, что может быть признаком сердечно-сосудистых заболеваний. Также при ней повышается склонность к предсердным аритмиям, например, трепетанию предсердий.
Если у вас на ЭКГ выявили эту особенность, проконсультируйтесь с кардиологом или аритмологом.
Если миграция водителя ритма была вызвана болезнью, то устранить ее можно только после полного излечения основного заболевания. Если же она не сопровождается никакими патологиями, она может исчезнуть самостоятельно с возрастом.
Причины патологии
Миграция водителя ритма иногда встречается у абсолютно здоровых людей. Если это никак не влияет на функционирование сердца, то ее признают индивидуальной особенностью организма и не лечат.
Иногда же мигрирующий водитель ритма может быть признаком заболеваний.
Данный симптом часто наблюдается у пациентов с такими патологиями сердечно-сосудистой системы:
- Синдром слабости синусового узла – синусовый узел формирует слабые и более редкие импульсы. Из-за этого импульс начинает генерироваться и в других участках предсердий.
- Ишемическая болезнь сердца. Возникает из-за атеросклероза коронарных артерий. Сердце в условиях постоянного кислородного голодания испытывает стресс, что вызывает различные расстройства ритма, в том числе и миграцию генератора импульса.
- Пороки трикуспидального или митрального клапана. Оба эти клапана расположены между одним из предсердий и одним из желудочков. Если их структура и функционирование нарушены, предсердия должны работать в усиленном режиме, чтобы нормально перекачивать кровь. Это создает дополнительную нагрузку на них и может провоцировать сбои.
- Миокардит – воспаление миокарда. Также может приводить к миграции водителя ритма.
- Вегето-сосудистая дистония по гипотоническому или по смешанному типу. При этом расстройстве повышен тонус блуждающего нерва, что и вызывает различные расстройства ритма.
ЭКГ-признаки
Эту особенность можно легко заметить на кардиограмме.
Проявляется она таким образом:
Сопровождающие симптомы
Они зависят от того, на фоне какого заболевания возникла миграция водителя ритма по предсердиям.
У здоровых людей эта особенность никак не проявляется.
Причины и сопровождающие симптомы в каждом случае:
http://okardio.com/bolezni-serdca/migraciya-voditelya-ritma-499.html
Что такое миграция водителя ритма сердца и его лечение
Сердце – это единственная мышца в нашем организме, способная генерировать нервный импульс, а не просто получать его извне (как в случае с поперечно-полосатой мускулатурой). Но при повреждении кардиомиоцитов (клеток сердца) эта важная функция нарушается, вызывая различные заболевания, в том числе и миграцию сердечного ритма.
Специфика нарушения
Что такое миграция водителя сердечного ритма по предсердиям? Это заболевание, возникающее при неправильном прохождении импульса по сердечной мышце, когда вместо СА-узла (водителя ритма 1-го порядка) импульс генерирует другая структура электрофизиологической системы сердца.
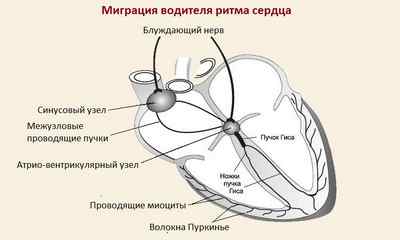
Может проявляться выраженной синусовой брадикардией, до 65 ударов в минуту, синоатриальными периодически повторяющимися блокадами, сочетаниями брадикардии с пароксизмами фибрилляций или частым эктопическим ритмом.
Как развивается заболевание?
Для того, чтобы разобраться с патогенезом заболевания, необходимо знать очередность проведения возбуждения в сердечной мышце. Импульс генерируется в СА-узле (водителе ритма), затем через межузловые пучки попадает в атриовентрикулярный узел, и после этого достигает пучка Гиса и волокон Пуркинье, в реальности в этот момент мы наблюдаем поочередное сокращение предсердий и желудочков.
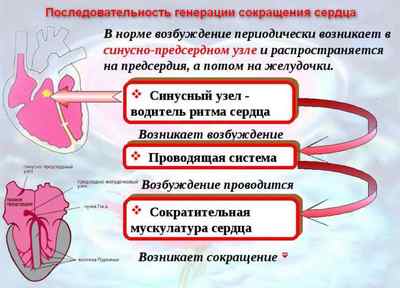
Это нормальное распространение импульса, но как только повреждаются кардиомиоциты, импульс перестает правильно проходить, а также теряет свою интенсивность, что вызывает аритмии.
Заболевание может быть врожденным или же приобретенным. Чаще всего наблюдается при врожденных пороках сердца или после хирургической их коррекции, реже – при кардиомиопатиях или миокардитах.
Из-за повреждений различного генеза в СА-узле уменьшается количество пейсмейкеров (клетки, способные генерировать и передавать другим электрические импульсы). Морфологические изменения и функциональные нарушения СА-узла ведут к развитию его слабости, что приводит к индукции автоматизма латентных водителей ритма.
Развивается фиброз, пролиферация коллагеновых волокон. Этиологическим фактором могут выступать миокардит, миокардиодистрофии, кардиомиопатии, доказано негативное чрезмерное воздействие блуждающего нерва. Возникающая пейсмекерная слабость характеризуется снижением интенсивности образования импульса, т. е. снижением ритмогенной активности. Водитель ритма начинает мигрировать, возникает диссоциация, подавляется автоматизм СА-узла, появляются вторичные аритмии.
Заболевание может развиваться из-за непосредственного очага поражения в сердце или же при поражении других систем органов, рикошетом от которых страдает сердце. В результате все причины возникновения патологии делятся на внесердечные и сердечные. Рассмотрим каждую из категорий.
Внесердечные
К причинам заболевания, которое спровоцировали сбои в работе различных органов человека, относят следующие:
- сбой работы периферической нервной системы, а именно одного из 12 черепно-мозговых нервов – блуждающего нерва. Повышенный тонус нерва вызывает кратковременное или же длительное нарушение электропроводимости сердца;
-

сбой вегетативной нервной системы, которая автономно регулирует работу наших органов, ее нарушения носят название нейроциркуляторной дистонии;
- бактерии или вирусы, атаковавшие организм;
- переохлаждение организма;
- психоэмоциональные стрессовые ситуации как острые, так и хронические;
- избыток ионов К+;
- мышечная дистрофия Фридрейха;
- чрезмерные физические нагрузки;
- некоторые лекарственные средства, обладающие влиянием на сердце (сердечные гликозиды – Дигоксин, Дигитоксин, Строфантин К);
- болезни ЖКТ и мочеполовой системы;
- болезни эндокринной системы (щитовидной железы);
- различные новообразования;
- сбои в период сна, глотания, кашля или же на фоне рвоты (более характерно для детей);
- последствия дифтерии, системной красной волчанки, гипертензии.
Из сердечных причин можно выделить такие:
- ишемия сердечной мышцы, вызвавшая повреждение миокарда;
- ревматизм с поражением сердца (миокарда);
- синдром слабости синусового узла (Sick sinus syndrome – дегенеративное заболевание, вызванное ослаблением СА-узла);
- системная красная волчанка, васкулит;
- кардиомиопатии, кардиосклероз;
- осложнения после сепсиса.
Клинические проявления могут вовсе отсутствовать. Наиболее часто человек ощущает усталость, беспричинную слабость, снижение аппетита и работоспособности, перебои в работе сердца (связанные с изменениями кардиоцикла), сердцебиение, плохо переносит физическую нагрузку, в редких случаях – боль в области сердца.

Из-за слишком медленных сокращений предсердий возможны головокружение, потемнение в глазах, холодный пот, приступообразная давящая боль в груди, обмороки (приступы Морганьи-Адамса-Стокса), которые могут быть причиной внезапной смерти.
У детей замедляется психосоциальное, двигательное, половое развитие, снижается успеваемость в школе, появляется гипервозбудимость, неусидчивость, бессонница, иногда может отмечаться пошатывание при ходьбе.
По мере прогрессирования появляются пробелы в памяти, парезы, снижение концентрации, мышечная слабость. Чаще симптомы появляются в подростковом возрасте, в период полового созревания, т. е. дети младшего возраста мало обращают внимание на перебои и сердцебиение. Нередко такие дети безрезультатно посещают неврологов и психиатров.
Синдром Морганьи-Адамса-Стокса – очень серьезное осложнение, вызываемое остановкой мозгового кровообращения при нарушении ритма. Наблюдается при остановке синусового узла или же его блокаде.
Диагностика
Диагноз устанавливают на основании результатов анализа микроэлементов в крови, ЭКГ и суточного холтеровского мониторирования.
На ЭКГ у ребенка и у взрослого можно выявить различные виды миграции: предсердный скользящий, блуждающий и мигрирующий ритм между атриовентрикулярным и синоатриальным узлами. Особенности ЭКГ таковы:
-
После спонтанного окончания наджелудочковой тахикардии отмечается медленное восстановление функции СА-узла.
- Остановка синусового узла, когда паузы более 3 сек.
- Постоянная брадикардия.
- Предсердный скользящий ритм.
- Блуждающий СА-ритм.
- Тяжесть приступа пропорциональна продолжительности паузы между желудочковыми сокращениями.
Особенности суточного холтеровского мониторирования:
Также очень важную роль играет правильный сбор анамнеза, физикальный осмотр, общие и биохимические анализы крови и мочи, консультации терапевта, невролога, психотерапевта.
Лечение патологии и профилактика
Если первопричиной данного заболевания стало другое (первичное) нарушение, для начала необходимо лечить именно его.
Если нарушение перемещения импульса проходящее, не ведет к необратимым нарушениям, то можно ограничиться лишь профилактическими мероприятиями:
- исключить всевозможные стрессы, конфликты;
-

придерживаться распорядка дня, высыпаться;
- придерживаться правильного питания, исключить продукты сомнительного происхождения, полуфабрикаты;
- ограничиться не более 1-2 приемами кофе за день;
- совершать ежедневные прогулки на свежем воздухе;
- совершать постоянные умеренные физические нагрузки, зарядку по утрам;
- перестать курить, употреблять спиртные напитки;
- принимать препараты, действие которых направлено на улучшение метаболизма в сердце.
Если же есть изменения в кардиальном цикле, возникает необходимость в лекарственной терапии:
Препараты используют в различных комбинациях, подробнее о них расскажет лечащий врач.
При необратимых постоянных нарушениях медикаментозная терапия дает только временный эффект. В таких ситуациях показано оперативное вмешательство – установка кардиостимулятора. Если же после его установки наблюдаются нарушения ритма, рекомендуется использовать сердечные гликозиды, антиаритмические средства.
Прогноз при данном нарушении работы сердца часто весьма неблагоприятный, вследствие возможности развития угрожающих жизни ситуаций.
Перемещение водителя ритма из синусового узла может быть как стойким патологическим состоянием, так и просто вызывать кратковременные несущественные последствия. Прогноз при таком сложном заболевании невозможно дать без тщательного обследования (ЭКГ, холтеровское мониторирование) и наблюдения пациента.
Очень важна своевременная диагностика и правильное лечение у высококвалифицированного специалиста. Основой терапии является выявление этиологических факторов заболевания.
http://simptomov.com/kardio/ritm/migraciya-voditelya/
Что такое миграция водителя ритма, симптомы и лечение

Миграция водителя ритма сердца связана с особенностями работы комплекса анатомических образований, обеспечивающих ритмичные сокращения сердечной мышцы. Основным задатчиком ритма является синусовый узел, который располагается в правом предсердии.
Именно этот узел и есть водитель ритма. Термин водитель в данном случае раскрывает обязанность синусового узла — задавать (управлять) ритм работы сердца. Алгоритм управления сложный, поскольку ритм может меняться в зависимости от ситуации, в которой очутился человек.
Возникает логичный вопрос — может ли организм человека обойтись только одним узлом управления ритмом. А если произойдет какое-то нарушение (сбой), которое сделает невозможным для синусового узла управлять ритмом?
Говорить о немедленной смерти не стоит. Природа придумала такой спасительный ход как миграция водителя ритма, который позволяет в какой-то мере сохранить сердце в рабочем состоянии.
Что такое водитель ритма
Импульсы исходят от особенной структуры — водителя ритма. Его роль играет синусовый узел, локализующийся в правом предсердии. Он имеет в своём составе пучки мышечных и нервных волокон, в них образуются импульсы, идущие по проводящей системе сердца ко всем его отделам и вызывающие их сокращение.
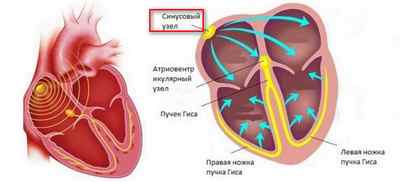
Этот участок мышцы состоит из небольшого числа волокон, пронизанных нервными окончаниями, относящимися к вегетативной нервной системе, которая, собственно, и контролирует процесс генерации управляющих импульсов. Именно в этом узле происходит зарождение волны возбуждения для клеток сердечной мышцы, которые сокращаются в заданном ритме.
Ритмичная работа сердца обеспечивается возбуждающе-проводящей системой, которая синхронизирует сокращения предсердий и желудочков.
Миграция водителя ритма — что это такое
Миграция водителя ритма — тип аритмии, характеризующийся постоянным изменением водителем ритма своей локализации. Импульсы начинают возникать не в синусовом узле, а в других частях предсердий или в атриовентрикулярном узле. Это заболевание сердца нередко обнаруживается случайно, на ЭКГ, поскольку довольно часто люди не догадываются о его наличии из-за отсутствия симптомов.
Миграция водителя ритма по предсердиям развивается обычно в том случае, если у человека имеется какое-либо заболевание сердечно-сосудистой системы. Однако синдром водителя ритма также может сформироваться у совершенно здорового человека.
Для обеспечения “безаварийной” работы сердца, природой реализована схема дополнительных центров генерации импульсов. То есть в сердечной мышце есть еще участки, иннервированные нервными окончаниями как в синусовом узле и располагаются они ниже. В обычных условиях главным узлом является синусовый узел, который выдает импульсы с частотой 60 – 90 в минуту.
При блокировании синусового узла в работу вступает нижерасположенный узел (предсердно-желудочковый), однако частота выдаваемых им импульсов от 40 до 50 в минуту. Эта частота позволяет поддержать работу сердечно-сосудистой системы.
Если окажется заблокированным и этот узел, то вступает в работу пучок Гиса с частотой генерации 30 – 40 импульсов в минуту. Если и этот водитель ритма не сможет выполнить свою задачу, то в работу вступает следующий центр генерации — волокна Пуркинье, которые задают ритм около 20 сокращений сердца в минуту.
Принято водителя ритма называть пейсмейкер. По логике синусовый узел будет считаться пейсмейкером первого порядка. Остальные — второго и третьего порядка.
Чем опасна миграция
Опасность данного вида аритмии состоит в том, что она является первым симптомом заболевания кардиоваскулярной системы. Помимо этого, люди, у которых диагностировали миграцию водителя ритма, имеют высокую склонность к патологиям сокращения предсердий, например, к трепетанию предсердий.
Причины миграции водителя ритма
Внесердечными причинами являются:
- инфекционные заболевания;
- дефицит микроэлементов;
- употребление определённых медикаментов (например, лекарств, которые стимулируют работу сердца);
- высокая активность блуждающего нерва у здорового человека;
- нейроциркуляторная дисфункция (совокупность трансформаций, возникших в связи со сбоями работы автономной нервной системы).
- миокардит (воспаление сердечной мышцы);
- синдром слабости синусового узла;
- коронарная болезнь;
- ревматическая сердечная патология (заболевание эндокарда; развивается обычно как осложнение ангины).
У здоровых людей этот тип аритмии протекает бессимптомно. В остальных случаях симптоматика обусловлена заболеванием, на фоне которого развилась миграция водителя ритма.
Вот симптомы, характерные для различных ситуаций:
- При наличии нейроциркуляторной дистонии лидирующими симптомами будут сниженное сосудистое давление, уреженная пульсация, гипергидроз, холодные руки и усиленное слюноотделение.
- Человек с синдромом слабости водителя ритма ощущает головокружение, боли в голове и груди, нарушения в сердечной деятельности. Также такие пациенты быстро утомляются, раздражительны, у них часто меняется настроение. Кроме того, у них наблюдается одышка, снижение памяти.
- Миграция водителя ритма, спровоцированная коронарной болезнью, сопровождается болевыми приступами, отдающими в левую руку, плечо и челюсть.
- Пациенты с воспалением миокарда чаще всего жалуются на приступообразную боль в области сердца, сбои в сердечном ритме, одышку, головокружение и ощущение «неправильной» пульсации.
- Стеноз митрального клапана является причиной таких симптомов, как отёчность конечностей, живота, диспноэ, увеличение размеров печени, хрипоту голоса и ощущение боли в районе сердца.
- У пациентов с недостаточностью митрального клапана наблюдаются склонность к отёчности, неприятные или болевые ощущения в области под правыми рёбрами, кашель, диспноэ, боли в области сердца, имеющие ноющий характер.
- Наличие у человека стеноза трёхстворчатого клапана имеет такие проявления, как болевые ощущения в области желудка, правого подреберья, тахикардия, желтоватый оттенок кожи, слабое состояние, тошнота, сниженное артериальное давление, отрыжка после приёма пищи, посинение слизистых оболочек, отёчность.
- При недостаточности трёхстворчатого клапана у больных отмечается кашель, в отдельных случаях с выделением крови, рвота, тошнота, слабое состояние, отёчность лица, увеличение размеров печени, чувство тяжести под правыми рёбрами, приступообразная наджелудочковая тахикардия — ощущение усиленной пульсации, «выпрыгивания» сердца и головокружения, иногда перетекающие в обморочное состояние.
Диагностика

Диагностирование миграции водителя ритма сердца начинают со сбора и изучения анамнеза. Таким образом выясняют, ощущает ли человек нарушения работы сердца, слабое состояние, сниженную трудоспособность, чувствует ли боли в зоне сердца и правого подреберья.
Также необходимо выяснить, какие хронические заболевания беспокоят пациента, какие операции и травмы имели место в его жизни. Помимо этого, врач тщательно изучает семейный анамнез.
Для диагностирования миграции водителя ритма требуется провести внешнее обследование человека, определить частоту дыхательных движений, наличие шумов в сердце.
Пациенту необходимо сдать общие анализы крови и мочи, а также биохимический анализ крови для вычисления концентрации холестерина, количества глюкозы и калия в крови.
Аппаратные методы диагностирования миграции:
- Электрокардиографическое исследование (ЭКГ);
- ХМЭКГ: записывается электрокардиограмма за два-три дня. Данный способ позволяет не только установить наличие миграции водителя ритма, но и вычислить длительность такой миграции, время появления, а также причины заболевания.
- Эхокардиография. Позволяет обнаружить патологии в структурах сердца.
- исключить сильные психологические нагрузки (стрессовые состояния и т.п.);
- хорошо высыпаться;
- отказаться от курения и употребления спиртных напитков;
- умеренно и регулярно выполнять физические упражнения (по рекомендациям лечащего доктора);
- употреблять медикаменты, улучшающие метаболизм в сердце (только после консультации врача). Наиболее известные — «Гипоксен», «Убихинон», «Триметазидин», «Милдронат»;
- скорректировать лечение лекарственными средствами, посоветовавшись с врачом.
При длительном игнорировании патологии и отсутствии лечения пациенту может потребоваться хирургическое вмешательство с установкой кардиостимулятора.
В случае, если миграция водителя ритма возникла у здорового человека и является его индивидуальной особенностью, прогноз благоприятный. Как правило, это явление часто встречается у маленьких пациентов или подростков и не имеет видимых причин. С возрастом этот вид аритмии исчезает сам.
http://serdcet.ru/migraciya-voditelya-ritma.html
Характеристика синдрома водителя ритма сердца и методы лечения патологии
Бесперебойная работа главного органа человека осуществляется с помощью электрических импульсов, берущих начало в правом предсердии. Здесь находится водитель ритма сердца – синусовый узел, состоящий из переплетенных мышечных волокон и нервных окончаний.
Синдром водителя ритма сердца – это перемещение или миграция сердечных сокращений по предсердиям к атриовентрикулярному соединению и опять к синусовому узлу. Атриовентрикулярное соединение расположено между предсердием и желудочком, которое также является водителем ритма. Оно берет на себя функции синусового узла, если в нем происходит сбой.
Причины возникновения патологии
У взрослого человека сердце производит 60 – 100 ударов в минуту, ребенка – 100. У новорожденного число сокращений и того больше – 140–160. Сердце бьется без перерыва и с определенным интервалом. Но иногда возникают ситуации, когда оно начинает ускоряться или замедляет работу.
Неполадки в проводящей системе не могут обеспечить согласованность сокращений, а также нарушают их регулярность. В результате удары происходят через разные промежутки времени. Появляются лишние сокращения, или, наоборот, наступает пауза. Изменение работы синусового узла приводит к аритмии.
Если число сокращений увеличивается, развивается тахикардия. При уменьшении сердечных ударов наблюдается брадикардия. Такие расстройства характерны для взрослого человека, хотя у детей также выявляют патологию.
Перебои в сердечном ритме встречаются и у здоровых людей. Человек узнает об этом случайно при проведении плановой ЭКГ. В таком случае нарушение не доставляет пациенту каких-либо беспокойств, неполадок в работе сердца не обнаруживают. Данное состояние признается особенностью организма и не требует лечения.
Причины патологии бывают связаны с неправильным внутриутробным развитием или получены в результате сердечных аномалий. Лечение синдрома водителя сердца начинают с основного заболевания. Врожденные факторы возникают еще в перинатальный период. На перемещение электрического импульса влияют:
Аритмии в связи с болезнями сердца являются неблагоприятным признаком, так как свидетельствуют об изменении структуры сердечной мышцы. Это приводит к нарушению кровоснабжения внутренних органов, сердечной недостаточности, а в худшем случае – к остановке сердечных сокращений.
Среди причин, не связанных с патологиями сердца, отмечают:
Основные признаки
В медицине патологию, связанную с миграцией водителя ритма, разделяют на два типа: суправентрикулярный и желудочковый. Каждый из них имеет свои симптомы.
Клинические признаки суправентрикулярного перемещения водителя ритма проявляются следующим образом:
- болезненное состояние;
- упадок сил;
- исчезновение желания что-либо делать;
- ощущение неправильного сердечного ритма;
- болезненное состояние в области сердца.
В случае желудочковой миграции водителя ритма человек ощущает:
- головокружение;
- повышение давления;
- частую потерю сознания.
Эти симптомы характерны и при других сердечных патологиях, поэтому необходимо обращение за помощью к кардиологу.
У детей синдром водителя изменяет сердцебиение, приводит к расстройствам в поведении и развитии. В переходный период симптомы только усиливаются и дают о себе знать следующими нарушениями:
- усиленной возбудимостью;
- проблемами со сном;
- зависимостью самочувствия от перемены погоды.
Но если они не связаны с болезнями сердца, то со временем бесследно проходят.
Особого внимания требуют малыши, которые не могут пожаловаться на дискомфорт в области грудины. Плановые осмотры у кардиолога помогут вовремя выявить серьезные проблемы.
Диагностика
Выявление патологии происходит одинаково у взрослых и детей. Начинается со сбора анамнеза: все о симптомах, продолжительности проявления заболевания. Больного осматривают, прослушивают сердце и легкие. Назначаются лабораторные исследования:
Терапия миграции водителя ритма
Для каждого пациента подбирают индивидуальное лечение, которое зависит от характера выявленного сердечного недуга:
Лечение лекарственными средствами имеет больший эффект, если пациент придерживается рекомендаций врача:
- использовать продолжительный сон в ночное время и дневной отдых;
- побольше гулять на свежем воздухе;
- бросить курить и не употреблять напитки с алкоголем;
- питаться часто и маленькими порциями;
- не есть жирные, копченые, острые, консервированные продукты;
- использовать умеренные физические упражнения;
- избегать нервных ситуаций;
- не пренебрегать лекарствами, назначенные врачом.
Если во время обследования не было выявлено никаких нарушений в работе сердца, кроме миграции водителя ритма, то лечение не назначают. Молодые люди призывного возраста в подобной ситуации считаются годными для прохождения службы в армии. Только в случае стойкой аритмии они получают освобождение.
Прогноз и профилактика
Если синдром водителя ритма сердца выявлен случайно и не доставляет беспокойства, то прогноз для человека благоприятный, не требующий медикаментозного вмешательства.
Для предотвращения развития синдрома водителя ритма сердца, следует выполнять рекомендации врача, а также стараться:
- снизить вес до нормальных показателей;
- включать в питание белковые продукты и витамины;
- вовремя лечить инфекционные заболевания;
- полностью избавиться от вредных привычек;
- использовать физические нагрузки.
Синдром водителя ритма диагностируется довольно часто, но не стоит впадать в панику. Современная медицина применяет эффективные методы лечения патологии.
http://prosindrom.ru/cardiovascular/sindrom-voditelya-ritma-serdtsa.html
Что такое миграция водителя ритма и когда это опасно?
Дата публикации статьи: 16.09.2018
Дата обновления статьи: 18.12.2018
Автор статьи: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Миграция водителя ритма – это изменение места расположения источника импульса, который вызывает сокращение миокарда (сердцебиение). В результате смены его местоположения развиваются: синусовая аритмия, тахикардия и другие виды расстройств ритма.
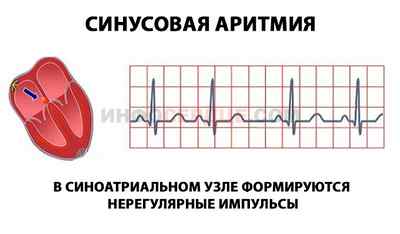
Способность к ритмическим сокращениям миокарда обеспечивается проводящей системой сердца.
В норме сердечный ритм и необходимую частоту сокращений задает синусовый узел, который расположен под внутренней оболочкой правого предсердия. От него зависит процесс генерации сократительных импульсов, передаваемых по проводящей системе ко всем структурам сердца. При поражении синусового узла роль водителя ритма берут на себя остальные элементы проводящей системы: атриовентрикулярный узел, пучок Гиса и волокна Пуркинье.
Причины появления
Все причинные факторы, провоцирующие миграцию, делят на две группы.
- Повышение тонуса парасимпатической нервной системы;
- Дисгормональные расстройства (у подростков, у беременных, в периоде менопаузы);
- Вегетососудистая дистония;
- Нарушение электролитного обмена при гипоксии, ацидозе, алкалозе;
- Дефицит микроэлементов: калия, натрия, кальция, магния;
- Перенесенные инфекционные заболевания;
- Прием лекарств: сердечные гликозиды, ингибиторы b-адреноблокаторов;
- Частые стрессы, высокий уровень в крови адреналина и норадреналина.
- Болезни сердца и сосудов: миокардиты, эндокардиты, кардиомиопатии, ИБС, кардиосклероз;
- Пороки предсердно-желудочковых клапанов – трикуспидального и митрального;
- Синдром слабости синусового узла (СССУ). Кроме истинной дисфункции, вызванной патологией сердца, поводом развития этого состояния становится медикаментозное (хинидин, препараты наперстянки) или вегетативное влияние.
Во время беременности
Миграция водителя ритма при беременности может быть обусловлена повышенной нагрузкой на сердце и сосуды:
- за счет увеличения объема циркулирующей крови;
- в результате эмоционального и физического перенапряжения во время родов.
Аритмии – опасные состояния и для женщины, и для плода. В условиях недостаточного кровоснабжения плод плохо обеспечивается питательными веществами и кислородом, что приводит к гипоксии и задержке развития.
Если нет органической патологии, после рождения ребенка, симптомы аритмии проходят без лечения.
Признаки на ЭКГ
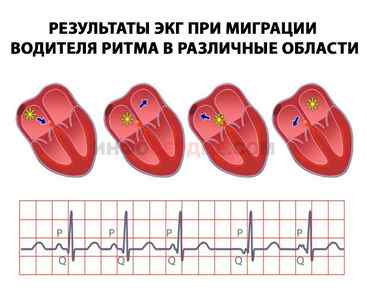
Что означают зубцы на ЭКГ:
- зубец P характеризует состояние предсердий;
- PQ – время предсердно-желудочковой проводимости;
- QRS – отражает электрическую активность желудочкового комплекса;
Сводная таблица ЭКГ признаков аритмий при миграции водителя ритма:
- Расширение и искажение желудочкового комплекса QRS.
- Перед экстрасистолой нет зубца Р.
- Разнонаправленность одноименных зубцов по отношению к изоэлектрической линии.
- Наступление после систолы полной компенсаторной паузы.
- На ЭКГ фиксируется череда следующих друг за другом экстрасистол.
- Зубец Р отсутствует или в результате слияния с комплексом QRS, или, когда
- Импульс не проходит при генерации его в средних отделах узла.
- Циклически исчезает синусовый ритм – устанавливается миграция водителя ритма по предсердиям.
- Брадиаритмия.
- Отсутствие зубца Р во всех стандартных и большинстве дополнительных отведениях.
- Нестабильные (увеличиваются или уменьшаются) показатели интервалов RR.
- Несколько идущих подряд эктопических зубцов Р.
- Урезанные желудочковые комплексы QRS.
- Увеличенная частота ритма.
Характерные симптомы
Более половины случаев расстройств сердечного ритма, обусловленные миграцией водителя, появляются у здоровых людей на фоне психоэмоционального возбуждения, при медикаментозной интоксикации, курении, приеме алкоголя, у спортсменов при несоблюдении режима тренировок. Некоторые виды аритмии протекают бессимптомно и обнаруживаются только при ЭКГ сердца.
В случае же, если миграция была вызвана патологией, то могут наблюдаться следующие симптомы:
- ИБС. Общая слабость, боль локализована за грудиной, иррадиация под лопатку, шею, плечо. Периодически наблюдаются изменения сердечного ритма, что сопровождается тошнотой, профузным потом.
- Синдром слабости синусового узла. Синусовая аритмия склонна к брадикардии, при которой головной мозг страдает от недостатка кислорода. У больного отмечаются головокружения, головные боли, обмороки, повышенная возбудимость, нервозность, ощущение замирания сердца, боли в области сердца – жгучие, тянущие.
- Миокардиты. Появляется тупая боль в области сердца, изменяется сердечный ритм, возникает сердцебиение, холодный пот. Артериальное давление снижается, возможны обмороки.
- Недостаточность митрального клапана. Присутствует одышка при незначительном физическом напряжении, боли в сердце, чувство беспокойства, тревоги.
- Стеноз митрального клапана. Расстройство сердечного ритма проявляется в виде мерцательной аритмии, во время приступа отмечается общая слабость, одышка, сердцебиение. Возможно развитие тромбоэмболии.
- Стеноз трикуспидального клапана. Характерны эпизоды мерцательной аритмии с тахикардией. Больной ощущает хаотическое сердцебиение, потливость, слабость, дрожь. В конце приступа у больного отмечается усиленное мочевыделение.
- Недостаточность трикуспидального клапана. Больного беспокоит одышка, слабость, частые приступы наджелудочковой тахикардии, сердцебиение, чувство «трепыхания», замирания сердца, обморочные состояния.
Дополнительные методы диагностики
При обнаружении признаков нарушения ритма на электрокардиографии для уточнения диагноза назначают следующие методы обследования:
- Общий анализ крови – по показателям можно судить о наличии воспаления.
- Биохимический анализ крови выявляет нарушения в минеральном, белковом, липидном и углеводном видах обмена.
- Рентген грудной клетки обнаруживает изменение размеров и формы сердца.
- Эхокардиография – метод ультразвуковой диагностики, применяемый для изучения структурных и функциональных поражений клапанного аппарата сердца и миокарда.
- Фонокардиография дополняет аускультацию. На вдохе и выдохе прибором записываются сердечные шумы в момент сокращения миокарда.
- Холтеровское мониторирование ЭКГ оценивает деятельность миокарда, фиксирует нарушения в работе сердца, которые не выявляются во время обычной электрокардиографии.
Как проводится лечение?
Если методы исследования не выявили органического поражения сердца, то рекомендуется только наблюдение.
При кардиоваскулярных причинах возникновения аритмий главное правило – это лечение основного заболевания.
- Профилактика тромбообразования: Аспирин, Кардиомагнил.
- Средства, уменьшающие потребность миокарда в кислороде: Метопролол, Атенолол, Бисопролол.
- Статины – препараты, снижающие уровень холестерина в крови: Симвастатин, Аторвастатин.
- Профилактика спазма сосудов – ингибиторы АПФ: Эналаприл, Лизиноприл.
- Противоишемические средства: антагонисты кальциевых каналов (Верапамил), нитраты (Нитроглицерин).
- Хирургическое лечение
- Коронарная ангиопластика.
- Аортокоронарное шунтирование.
- Этиологическое лечение: антибиотики, противовирусные препараты.
- Патогенетическая терапия.
- Антиаритмические средства, предотвращают развитие предсердной и мерцательной аритмии: Коронал, Пропафенон.
- Антикоагулянты: Варфарин.
- Профилактика тромбов: Аспирин, Тромбонил.
- Антиишемические препараты: Мексикор.
- На начальных стадиях – консервативная терапия.
- Диуретики: Гипотиазид, Фуросемид.
- Ингибиторы АПФ: Каптоприл, Эналаприл.
- B-блокаторы: Лозартан, Ловитен.
- Сердечные гликозиды: Дигитоксин, Целанид.
- При развитии сердечной недостаточности – операция по замене клапана.
- Седативные лекарства: Ново-пассит, Персен.
- Транквилизаторы: Седуксен.
- Препараты, улучшающие мозговое кровообращение: Винпоцетин, Нимодипин.
- Сбалансированное питание.
- Режим труда и отдыха.
- Дозированная физическая активность.
Если миграция проявляется как индивидуальная особенность человека, обнаруживается случайно при проведении ЭКГ и в лечении не нуждается, то прогноз благоприятный.
Если расстройство сердечного ритма вызвано органической патологией, то прогноз зависит от течения заболевания, которое явилось провокатором развития этой патологии.







