Вегето-сосудистая дистония (нейроциркуляторная дистония) у детей, Компетентно о здоровье на iLive
Вегето-сосудистая дистония (нейроциркуляторная дистония) у детей
До настоящего времени в нашей стране нет единого мнения среди врачей различных специальностей (педиатров, кардиологов, неврологов) о трактовке понятия вегето-сосудистая дистония у детей и подростков. Во всем мире принят термин «нейроциркуляторная астения», внедрённый впервые в клиническую практику американским врачом Б. Оппенгеймером в 1918 г., используется до настоящего времени и включен в МКБ-10 пересмотра в рубрике «Соматические заболевания предположительно психогенной этиологии».
В развернутой формулировке нейроциркуляторная астения представляет собой «болезненное состояние, отличающееся большим количеством признаков, которые соответственно статистической значимости можно выстроить в следующем порядке: сердцебиение, беспокойство, усталость, боль в области сердца, затрудненное дыхание, симптомы навязчивого характера. Они наблюдаются в отсутствие каких-либо сердечных заболеваний органического типа, которые могли бы оправдать их появление». В нашей стране наиболее часто используют термин нейроциркуляторная дистония, хотя и он продолжает оставаться предметом дискуссий. Впервые этот термин предложил Г.Ф. Ланг (1953), рассматривая его как синдром, предрасполагающий к развитию гипертонической болезни. В конце 50-х годов Н.Н. Савицкий объединил в вегето-сосудистую дистонию патологические состояния, обозначаемые в медицинской литературе как «невроз сердца», «синдром Da Costa», «нейроциркуляторная астения», «синдром усилия», «возбудимое сердце» и т.д., которые отличаются от других клинических форм вегетативной дисфункции рядом особенностей. Среди них — преобладание в клинических проявлениях нарушений деятельности сердечно-сосудистой системы, первично-функциональный характер расстройств регуляции вегетативных функций и отсутствие их связи с какой-либо очерченной формой патологии, включая невроз. С этой точки зрения, вегето-сосудистая дистония — вариант первично-функциональной вегетативной дисфункции, не связанной с неврозом, которая является самостоятельным заболеванием (нозологической формой).
Существует и диаметрально противоположная точка зрения — вегето-сосудистая дистония не может быть самостоятельным заболеванием, и её развитию должны предшествовать органические поражения ЛОР-органов, желудочно-кишечного тракта, нервной или других систем. Согласно этому вегето-сосудистая дистония — следствие вторичных нарушений нейрогуморальной и вегетативной регуляции сосудистого тонуса при патологии различных органов и систем. Другие авторы считают, что вегето-сосудистую дистонию следует рассматривать, прежде всего, как невроз, принимая во внимание, что согласно МКБ-10 вегето-сосудистая дистония относится к психическим расстройствам. СБ. Шварков, рассматривая вегето-сосудистую дистонию как один из вариантов вегетативной дисфункции, считает, что пришло время, когда педиатрам необходимо вообще отказаться от термина вегето-сосудистой дистонии.
Чаще других в медицинской литературе и клинической практике используют определение вегето-сосудистой дистонии, данное В.И. Маколкиным и С.А. Абакумовым: «вегето-сосудистая дистония — самостоятельное, полиэтиологическое заболевание, являющееся частным проявлением вегетативной дистонии, при которой имеются дисрегуляторные изменения преимущественно в сердечно-сосудистой системе, и возникающее вследствие первичных или вторичных отклонений в надсегментарных и сегментарных центрах вегетативной нервной системы».
Нейроциркуляторная дистония — самая распространенная форма вегетоневрозов, наблюдаемая преимущественно у детей старшего возраста, подростков и молодых людей (50-75%). Точная статистика вегето-сосудистой дистонии затруднена, прежде всего, из-за недостаточно однородных подходов практических врачей к критериям диагноза и его терминологическому оформлению (очень часто понятия «нейроциркуляторная дистония» и «вегетативно-сосудистая дистония» на практике используют как синонимы). В то же время большинство педиатров считают, что для детей и подростков характерны генерализованность и системность вегетативных нарушений, что приводит к множественным и разнообразным клиническим проявлениям, свидетельствующим о вовлечении в патологический процесс практически всех органов и систем — сердечно-сосудистой, дыхательной, пищеварительной, эндокринной и иммунной. В таких случаях правомочен диагноз — синдром вегетативной дисфункции.
Причины вегето-сосудистой дистонии
Наиболее значимые причины вегето-сосудистой дистонии — нарушения здорового образа жизни и, прежде всего, низкая физическая активность, длительные (более 3-6 ч) работа на компьютере и просмотр телепередач, злоупотребление алкоголем, токсико- и наркомания, приводящие к дестабилизации вегетативной нервной системы с формированием вегето-сосудистой дистонии. Развитию вегето-сосудистой дистонии способствуют хронические очаги инфекции, гипертензионно-гидроцефальный синдром, остеохондроз, синкопальные состояния. Большая роль в возникновении вегето-сосудистой дистонии принадлежит отягощенной наследственности по артериальной гипертензии, другим сердечно-сосудистым заболеваниям, сахарному диабету, особенно наличие этих заболеваний у родителей в возрасте до 55 лет. Негативное влияние оказывают как избыточная, так и недостаточная масса тела, а также излишнее потребление соли.
Симптомы вегето-сосудистой дистонии
Выраженность субъективных и объективных проявлений вегето-сосудистой дистонии колеблется в широких пределах: от моносимптомного, нередко наблюдаемого при гипертензивном типе вегето-сосудистой дистонии (повышение артериальногодавления при отсутствии жалоб), до развёрнутой картины с обилием жалоб, свидетельствующих о дисфункции сердечно-сосудистой системы.
В клинической картине вегето-сосудистой дистонии выделяют гипотензивный и гипертензивный варианты, ведущим проявлением которых являются изменения артериального давления, а также кардиологический вариант с преобладанием болей в области сердца.
Тяжесть течения вегето-сосудистой дистонии определяют комплексом различных параметров: выраженностью тахикардии, частотой вегетативно-сосудистых кризов, болевым синдромом, толерантностью к физической нагрузке.
Диагностика вегето-сосудистой дистонии
Несмотря на высокую распространенность заболевания, диагностировать вегето-сосудистую дистонию из-за отсутствия специфических симптомов достаточно сложно и в каждом конкретном случае необходимо доказательно исключать болезни со сходными симптомами, т.е. всегда необходима дифференциальная диагностика. Круг болезней, которые приходится исключать, весьма широк: органическая патология ЦНС (нейроинфекции, опухоли, последствия черепно-мозговой травмы): различные эндокринопатии (тиреотоксикоз, гипотиреоз), симптоматические формы артериальной гипертензии и артериальной гипотензии, ишемическая болезнь сердца, а также миокардиты и миокардиодистрофии, пороки и другие болезни сердца. Возникновение симптомов вегето-сосудистой дистонии в переходные (критические) возрастные периоды (пубертатный) не может быть весомым аргументом для обоснования диагноза вегето-сосудистой дистонии без дифференциальной диагностики, так как в эти периоды чаще возникают или обостряются и многие другие болезни.
Лечение вегето-сосудистой дистонии
Важное место в лечении детей с вегето-сосудистой дистонией должно отводиться индивидуальной рациональной психотерапии. Результаты лечения детей с вегето-сосудистой дистонией во многом определяются глубиной контакта с врачом.
Лечение следует начинать с нормализации режима дня, упорядочив при этом физические и умственные нагрузки ребёнка. Умственное и эмоциональное напряжение хорошо устраняют физическими упражнениями (плавание, лыжи, коньки, катание на велосипеде, дозированная ходьба, настольный теннис, бадминтон). Не только дети, но и их родители должны понять, что основное в лечении вегето-сосудистой дистонии принадлежит нормализации распорядка дня и оптимизации физической активности, главных составляющих здорового образа жизни. Необходимо, чтобы ребёнок находился на свежем воздухе ежедневно не менее 2-3 ч. Очень важно, чтобы ночной сон продолжался 8-10 ч. При этом следует ограничить просмотр телевизионных передач до 1 ч в день. Занятия с компьютером должны быть дозированы с учётом состояния и возраста ребёнка.
Профилактика вегето-сосудистой дистонии
Профилактику следует начинать с немедикаментозных мероприятий — нормализация режима дня, питания, прогулки на свежем воздухе, водные процедуры. Профилактика вегето-сосудистой дистонии возможна лишь при ранней её диагностике, определяемой задолго до появления жалоб ребёнка. В основе профилактики лежит здоровый образ жизни. Оптимизация физической активности и сбалансированное рациональное питание с низкой калорийностью и антисклеротической направленностью — главные составляющие профилактики вегето-сосудистой дистонии и других заболеваний, прежде всего, сердечно-сосудистых.
Нейроциркуляторная дистония

Нейроциркуляторная дистония — группа патологических состояний, характеризующихся первично-функциональными расстройствами деятельности сердечно-сосудистой системы, в основе которых лежит не связанное с неврозом или органической патологией нервной и эндокринной систем несовершенство или расстройство регуляции вегетативных функций.
Нейроциркуляторная дистония представляет собой синдром функциональных нарушений деятельности сердечно-сосудистой системы, который возникает в результате неадекватности нервной регуляции.
Нарушение нервной регуляции может возникать на любом уровне:
- на уровне коры головного мозга,
- подкорковых глубинных структур,
- ствола мозга и периферических ганглиев.
Эти нарушения приводят к развитию вегетативной дисфункции, которая в свою очередь вызывает появление сердечно- сосудистых расстройств.
В общем случае, под нейроциркуляторной дистонией понимается вариант развития вегетативно-сосудистой дисфункции. Нейроциркуляторная дистония — распространенная форма патологии, наблюдаемая преимущественно у детей старшего возраста, подростков и молодых лиц, значительно реже у лиц старше 40 лет.
Причины нейроциркуляторной дистонии
К развитию нейроциркуляторных расстройств могут приводить различные факторы, однако в их число не входят органические поражения эндокринной и нервной систем. Причины состояний, объединяемых в группу нейроциркуляторных дистоний, многообразны, но среди них отсутствуют органические поражения нервной и эндокринной систем.
У лиц любого возраста нейроциркуляторная дистония может развиваться на фоне:
- острых и хронических инфекций;
- недосыпания;
- переутомления;
- психической травмы;
- воздействия физических и химических факторов (инсоляции, жаркого климата, вибрации);
- неправильного режима питания;
- физической активности (перегрузок или гиподинамии);
- интоксикаций, в т. ч. алкогольной и табачной.
В развитии нейроциркуляторной дистонии играют роль периоды гормональных перестроек организма (половое созревание, аборты, беременности, климактерический период, дисфункция яичников).
Нейроциркуляторная дистония у детей и подростков
У детей и подростков несовершенство регуляции вегетативных функций и неадекватность реакций сердечно-сосудистой системы на психическую и физическую нагрузку чаще всего обусловлены диспропорцией развития исполнительных органов, с одной стороны, и аппарата регуляции их деятельности — с другой. Этим объясняется наиболее частое возникновение Н.д. у детей в периоды ускоренного роста, в препубертатном и пубертатном периодах. Дополнительное патогенное значение при этом могут иметь особенности воспитания ребенка (подростка), приводящие к несоответствию психического и соматического развития (которое недостаточно учитывается при выборе и выполнении различных нагрузок), к частым вегетативно окрашенным переживаниям (например, у стеснительных подростков), особенно при формировании не совсем правильных, например идеализированных, представлений подростка о себе или окружающей его социальной среде.
Симптомы нейроциркуляторной дистонии
Наиболее частой жалобой являются боли в области сердца, которые носят характер кардиалгии. Они чаще колющие, кратковременные с локализацией в области верхушки сердца или ноющие, длительные с локализацией в прекардиальной области. Иррадиация болей, как правило, отсутствует, редко боли, отдают под левую лопатку. Иногда отмечается сочетание колющих болей в области верхушки сердца и ноющих в прекардиальной области. Боли проходят самостоятельно и купируются приемом седативных средств. Интенсивные боли в области сердца могут сопровождаться чувством страха, нехватки воздуха, потливостью.
Дыхательные расстройства в виде частого поверхностного дыхания, чувства затрудненного вдоха, периодически возникающих глубоких вдохов у подростков встречаются нередко.
У некоторых детей периодически наблюдается повышение артериального давления, которое, как правило, не превышает 150/90мм рт. ст. или, наоборот, его снижение 100/60мм рт. ст. При этом, как в том, так и в другом случае, появляются головные боли, головокружение, мелькание \»мушек\» перед глазами, слабость. Как повышение, так и понижение артериального давления часто связано с нервным или физическим перенапряжением.
Чаще всего всего проявляются следующие симптомы:
- невроз и раздражительность;
- слабость, быстрая утомляемость;
- бессонница;
- одышка при бытовых нагрузках;
- боли в области сердца.
Нейроциркуляторная дистония существует трех видов:
- кардиальный;
- гипертонический;
- гипотензивный.
Нейроциркуляторная дистония по кардиальному типу:
- нормальное артериального давления;
- учащенное сердцебиение, неадекватные изменения сердечного ритма;
- одышка;
- перебои сердечной деятельности, склонность к тахикардии, наджелудочковая экстрасистолия и другие отклонения в деятельности сердца.
Нейроциркуляторная дистония по гипотензивному типу:
- пониженное систолическое артериальное давление;
- быстрая утомляемость, мышечная слабость, зябкость стоп и кистей, бледность кожи;
- головная боль.
Нейроциркуляторная дистония по гипертоническому типу:
- транзиторное повышение артериального давления;
- практически нет изменений в самочувствия;
- учащенное сердцебиение;
- утомляемость;
- головная боль;
- симптомы похожи на признаки артериальной гипертензии.
Лечение нейроциркуляторной дистонии
Лечение больных проводится в основном врачами поликлиник — участковым педиатром, врачом подросткового кабинета, участковым врачом при консультативной помощи, при необходимости отдельных специалистов (кардиолога, невропатолога, эндокринолога и др.). Госпитализируют только больных с впервые выявленными пароксизмальной тахикардией, частой экстрасистолией, иногда при состояниях, требующих неотложной дифференциальной диагностики (например, при болях в области сердца, имитирующих стенокардию, ортостатическом обмороке, оцениваемом как симптом внутреннего кровотечения и т.и.), причем показания к госпитализации в большей степени связаны с уточнением диагноза, чем с необходимостью стационарного лечения. По возможности лучше избегать применения лекарственных средств.
Ключевым для тактики лечения больных является понимание того, что нейроциркуляторная дистония относится к тем немногим заболеваниям, при которых не вспомогательным условием, а главным (стратегическим) направлением терапии и профилактики является здоровый образ жизни. Он составляет основу лечебных рекомендаций, вырабатываемых с учетом выявленных у конкретного больного дефектов физической и социальной адаптации к окружающей среде.
Следует прежде всего пытаться устранить из жизни больного стрессовые воздействия и факторы, снижающие устойчивость к стрессу: избыточные психические и физические нагрузки, недостаточный отдых, несбалансированное и обедненное витаминами питание, гиподинамию. До минимума должно быть сокращено влияние на больного неблагоприятных экологических отклонений (выбор источника питьевой воды, отказ от употребления продуктов с высоким содержанием нитратов и т.д.), производственных вредностей, включая воздействие вибрации, высокочастотных полей, длительных и сильных шумов. Больным детям и подросткам, живущим в городах, показаны выезды во время каникул в деревню (далеко не во всех случаях преимущество имеют пионерские и оздоровительные детские лагеря). Показаны дозированный физический труд на воздухе, пеший туризм (или длительные прогулки), закаливающие процедуры, морские купания, обязательны рациональное питание и коррекция расстройств аппетита.
В зависимости от возраста больного и особенностей проявлений болезни применяют дождевой и циркулярный лечебный души, обливания пресной и минеральной водой, хвойные, углекислые и минеральные ванны, подводный душ-массаж, купание в бассейнах, которое желательно сочетать с выполнением в воде индивидуально подобранной врачом программы лечебных физических упражнений.
Физиотерапия, как и назначение медикаментов, имеет преимущественно симптоматическое значение, и выбор отдельных ее методов определяется в основном характером каких-либо устойчивых проявлений заболевания.
Медикаментозное лечение
Медикаментозное лечение показано (если они не устраняются немедикаментозными методами лечения) при:
- пароксизмальной тахикардии (для купирования приступов);
- частой экстрасистолии (как временная мера);
- тягостных для больного проявлениях заболевания (нарушениях сна, выраженной головной боли).
Нередко такие симптомы, как расстройства сна, раздражительность, снимаются применением таких совершенно безопасных, но часто эффективных седативных средств, как препараты валерианы, пустырника. Еще более эффективны валокордин или корвалол, нозепам или другие транквилизаторы группы бенздиазепина.
Для устранения гиперкинетического типа гемодинамики наиболее эффективно применение b-адреноблокаторов (например, анаприлина), которые в большинстве случаев снимают у больных и суправентрикулярные аритмии сердца.
При повышении артериального давления у больных с нормальным и сниженным сердечным выбросом возможно применение b-адреноблокаторов с так называемым внутренним адреномиметическим действием, например пиндолола (вискена) либо (при выраженной тахикардии) надолола (коргарда), в ряде случаев предпочтительны препараты раувольфии.
Больным с артериальной гипотензией и признаками астении (повышенная утомляемость, сонливость и др.) назначают настойку лимонника (женьшеня, аралии, секурии) либо пантокрин.
При метеозависимых ортостатических расстройствах рекомендуют (при отсутствии экстрасистолии) применять в неблагоприятные дни крепкий чай, кофе, а перед предполагаемой длительной ортостатической нагрузкой — кофеин.
При устойчивых проявлениях системной гипотонии вен, а также при ангиогенной гемикрании показаны препараты, содержащие алкалоиды спорыньи (беллоид, белласпон).
http://site-zdorovie.ru/bolezni/neyrocirkulyatornaya-distoniya.htm
Нейроциркуляторная дистония у ребенка, симптомы, причины, лечение. Что такое НЦД?

Рецидивирующие головные боли у детей школьного возраста наиболее часто встречаются при нейроциркуляторной дисфункции (НЦД вегетодистония).
Картина головной боли при этом может быть полиморфна. Характерно появление болей при утомлении, при стрессе, нередко отмечают связь болей с изменением метеоситуации, с колебаниями солнечной активности. Боли могут носить разлитой характер, но иногда локализуются в области лба либо затылка. Обычно головная боль проходит самостоятельно после сна, но в некоторых случаях необходимы обезболивающие средства.
Как правило, при нейроциркуляторной дисфункции головная боль — лишь одна из многочисленных жалоб ребенка. Обычно у таких детей можно отметить слабость, утомляемость, нередко повышенную потливость, иногда сердцебиения и неприятные ощущения в области сердца, колебания артериального давления. Характерны эмоциональная неустойчивость, раздражительность. Нередко ребенка беспокоят эпизодические кратковременные боли в животе. Иногда дети жалуются на нехватку воздуха. Бывают нарушения мочеиспускания, ночное недержание мочи. Возможны небольшие, но длительные повышения температуры тела. Часто головная боль у детей связана с изменениями артериального давления. Поэтому целесообразно измерять у ребенка артериальное давление как в период болей, так и при их отсутствии.
Многочисленность жалоб и разнообразие проявлений при нейроциркуляторной дисфункции обусловлено общим звеном — нарушением деятельности вегетативной нервной системы, обеспечивающей регуляцию, работы многочисленных систем организма. Причиной такого нарушения могут быть семейно-наследуемые особенности организма. Нередко похожие жалобы имеются и у родственников ребенка.
Частой причиной НЦД является хронический стресс, приводящий к истощению адаптационных механизмов ребенка. Это может быть чрезмерная загруженность ребенка. Например, кроме занятий в школе дополнительно-ребенок занимается иностранным языком, в художественной школе и еще теннисом — так называемый малый джентльменский набор. Лишь небольшая часть детей способна справиться с этими нагрузками, у значительной же части появляются головные боли, боли в животе, раздражительность и прочие симптомы. Наличие у вашего ребенка хороших способностей требует очень взвешенного их развития. Превышение предела возможностей ребенка приведет к развитию НЦД или невроза. Ну, уж если так случилось, то необходимо срочно на 1-2 месяца разгрузить, а затем привести загруженность ребенка в соответствие с его возможностями, определить грань которых бывает очень не просто.
Другой крайностью в воспитании детей бывает полное отсутствие контроля за ребенком, без которого нередко подросток находит понимание в среде неблагополучных сверстников с еще большим количеством стрессорных факторов: курения, травм, токсикомании, наркотиков.
Частой причиной нейроциркуляторной дисфункции бывает хроническая интоксикация (отравление) ребенка. Источником интоксикации могут быть очаги инфекции (хронический тонзиллит, гайморит, хроническая пневмония, хронические заболевания органов пищеварения, множественный осложненный кариес и пр.), длительные глистные инвазии, хроническое отравление свинцом, длительный прием некоторых лекарств. Путь к устранению головных болей в .этих случаях лежит через выяснение и устранение причин интоксикации.
Распространенной причиной нейроциркуляторной дисфункции является резидуально-органическое (остаточное) поражение головного мозга. Если у ребенка на первом году жизни имела место перинатальная энцефалопатия, (поражение головного мозга в результате осложненного течения беременности, тяжелых родов, гемолитической желтухи новорожденных), несмотря на то что спустя какое-то время ее проявления постепенно компенсировались, в будущем последствия повреждения головного мозга могут проявиться в виде распространенных функциональных расстройств — НЦД, Повреждения» головного мозга, проявляющиеся в виде НЦД, могут возникнуть у ребенка после травм (сотрясения, ушибы), после токсикозов в период тяжелых заболеваний (токсический грипп), после инфекций головного мозга (менингиты, энцефалиты). Для выявления повреждений мозга потребуется консультация невропатолога, осмотр глазного дна окулистом и ряд специальных исследований: нейросонография (УЗИ головного мозга), электроэнцефалография (запись биотоков головного мозга) и др. В этих случаях лечение головных болей должно включать средства, стимулирующие питание клеток головного мозга (ноотропил, пирацетам, фенибут, инстенон) и улучшающие кровообращение в головном мозге (винпоцетин, кавинтон, циннаризин, пикамилон).
Частой причиной нейроциркуляторной дисфункции является нарушение шейного отдела позвоночника как результат тяжелых родов либо особенностей формирования позвоночника ребенка. Основную роль в диагностике играет рентгенологическое исследование, а также изучение кровотока в позвоночных сосудах — ультразвуковое допплеровское исследование. В план лечения таких больных включают массаж, электрофизиопроцедуры на область шейного отдела позвоночника.
Фоном для формирования НЦД может стать невротизация личности ребенка. В этом случае потребуется консультация детского психоневролога.
Наиболее часто нейроциркуляторная дисфункция проявляется у подростков в периоде полового созревания, который характеризуют лабильность и перестройка регуляторных (нервной и эндокринной) систем организма ребенка.
При лечении детей с НПД наряду с воздействием на причинный фактор корригируют и непосредственно дисфункцию вегетативной нервной системы. Стараются подобрать для ребенка индивидуальный режим учебы и отдыха с оптимальным уровнем физических нагрузок, уменьшением психоэмоциональных стрессов. Важно создать для ребенка в семье благоприятный психологический климат. Коррективы, которые полезно внести в семейные отношения, вам поможет определить детский психоневролог. Ребенка необходимо отвлечь от мыслей о его заболевании, внушая ему представления об обратимости и кратковременности всех болезненных его проявлений. Широко используют фитотерапию, применяя растительные средства, улучшающие приспособительные свойства организма ребенка: женьшень, аралия, элеутерококк, заманиха, золотой корень, лимонник, аир, солодка. В зависимости от Типа дисфункции вегетативной нервной системы в одних случаях врач назначит препараты красавки (беллоид, беллатаминал, белласпон, желудочные капли), а в других — препараты, содержащие эрготамин, пирроксан, анаприлин. Медикаментозная терапия при НЦД проводится эпизодически, но стиль жизни ребенка должен выдерживаться годами. Помочь ребенку в этом — важная задача родителей.
Нейроциркуляторная дистония у ребенка
Нейроциркуляторная дистония (НЦД) – это патологическое состояние, которое вызвано нарушением тонуса сердечно-сосудистой системы. НЦД сопровождается дыхательными и вегетативными изменениями, низкой устойчивостью к стрессовым и физическим нагрузкам, множеством жалоб на самочувствие при минимальных органических проявлениях.
Нейроциркуляторная дистония может развиваться в различном возрасте: у детей, подростков, у взрослых. Существует целый ряд причин и факторов, которые могут вызвать развитие нейроциркуляторной дистонии, в зависимости от возраста удельный вес этих факторов изменяется. Так у детей наиболее частые причины появления НЦД это:
• неблагоприятная психологическая обстановка в семье, психологические травмы;
• недосыпания, переутомления;
• нарушение режима питания, из-за которого образуется недостаток витаминов;
• острые инфекции, частые простуды, наличие хронических заболеваний;
• резкая смена климата;
• избыточные физические нагрузки, недостаток двигательной активности.
В подростковом возрасте ведущим фактором становится гормональная перестройка организма.
Заболевание считается симптоматическим комплексом, который выражается в легких расстройствах основных систем организма, включая сердечно-сосудистую, нервную и дыхательную. Причина симптомов заключается в нарушении нейроэндокринной регуляции тонуса сосудов и выбросе гормонов, что приводит к неадекватным реакциям со стороны сердечно-сосудистой системы на физическую активность, нервное перенапряжение или легкий сбой в гормональном фоне.
Симптомы нейроциркуляторной дистонии у детей

У детей с НЦД могут появляться жалобы на головную боль, которая может возникать при переутомлении, стрессовых ситуациях, изменении погодных условий. Нередко головные боли связаны с изменениями артериального давления. Локализуется боль в различных областях, достаточно часто в области лба и затылка.
Среду других симптомов нейроциркуляторной дистонии следует отметить слабость, утомляемость, повышенную потливость, неприятные или болезненные ощущения в области сердца. Бывают случаи, когда ребенка беспокоят кратковременные боли в области живота.
Для НЦД характерны эмоциональная неустойчивость и раздражительность. Иногда дети жалуются на нехватку воздуха. Бывают нарушения мочеиспускания, ночной энурез, небольшие, но длительные повышения температуры тела.
В течение НДЦ происходит чередование периодов обострения и ремиссии, однако заболевание не вызывает опасных для жизни пациентов патологических изменений сердца и сосудов. Даже при наличии очень явных проявлений при правильной диагностике и терапии они вылечиваются полностью.
Для постановки диагноза и назначения лечения обратитесь к специалистам детского реабилитационного центра «Стимул». Современное медицинское оборудование, квалифицированные специалисты с большим опытом работы – мы постарались создать условия для максимально эффективного лечения и диагностики детских заболеваний.
http://alfa-med-deti.ru/nejrocirkulyatornaya-distoniya-u-rebenka/
Нейроциркуляторная дистония у детей и подростков — болезнь или пограничное состояние? Текст научной статьи по специальности «Медицина и здравоохранение»
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Курочкин А.А., Виноградов А.Ф., Аникин В.В., Иванова Е.В.,
Текст научной работы на тему «Нейроциркуляторная дистония у детей и подростков — болезнь или пограничное состояние?»
От редакции. В этом номере журнала открывается дискуссия по проблеме вегетативных расстройств у детей и подростков. Публикации этой рубрики являются откликом на статью А. А Курочкина с соавт. «Нейроциркуляторная дистония у детей и подростков — болезнь или
© Коллектив авторов, 2003
А. А. Курочкин, А. Ф. Виноградов, В. В. Аникин, Е. В. Иванова
НЕЙРОЦИРКУЛЯТОРНАЯ ДИСТОНИЯ У ДЕТЕЙ И ПОДРОСТКОВ — БОЛЕЗНЬ ИЛИ ПОГРАНИЧНОЕ СОСТОЯНИЕ?
Отделение лучевой и функциональной диагностики Детской городской клинической больницы № 1, г. Тверь; кафедры педиатрии № 1 и пропедевтики внутренних болезней ТГМА, РФ
До настоящего времени нет единого мнения среди врачей различных специальностей (педиатров, кардиологов, неврологов) и исследователей по трактовке нейроцир-куляторной дистонии (НЦД) у детей и подростков. Что это — самостоятельная болезнь или пограничное состояние между нормой и патологией, или один из вариантов вегетососудистой дистонии (ВСД), хотя и часто встречающийся, или фактор риска — предиктор атеросклероза и ищемической болезни сердца в молодом возрасте [1, 4, 5, 13, 14]?
Определение НЦД, данное В. И. Маколкиным и С. А. Абакумовым [10]: «НЦД — самостоятельное, полиэтиологическое заболевание, являющееся частным проявлением вегетативной дистонии, при которой имеются диз-регуляторные изменения преимущественно в сердечно-сосудистой системе и возникающее вследствие первичных или вторичных отклонений в надсегментарных и сегментарных центрах вегетативной нервной системы» — продолжает оставаться предметом споров многих исследователей. По мнению их оппонентов, НЦД не может рассматриваться как самостоятельное заболевание и ему обязательно должны предшествовать органические или функциональные поражения различных органов и систем [7].
В связи с этим нет ясности в определении, классификации и целесообразности выделения различных вариантов НЦД, необходимости диспансерного наблюдения и медико-психологической реабилитации. Это создает определенные трудности для практических врачей при определении групп здоровья и занятий физкультурой в школе, при проведении профессиональной ориентации подростков и их социальной адаптации. Особенно большие проблемы встают перед педиатрами и подростковыми врачами в осенне-весенний период, когда поликлиники «атакуют» родители этих детей с целью освобождения их от уроков физкультуры, дежурств в школе, переводных или выпускных экзаменов. Испытывают трудности и призывные комиссии, в большей степени при
наличии у подростков кардиальной формы НЦД (аритмический и кардиалгический варианты).
В связи с вышеизложенным и с учетом данных литературы мы попытались представить свое видение данной проблемы на основании опыта 25-летней работы и наблюдений за более чем 2,5 тыс. детей и подростков в возрасте от 11 до 20 лет.
Понятие норма и здоровье подростков неотделимы от многообразных процессов формирования и динамичного изменения органов и структур организма. Вот почему уровень здоровья в значительной мере зависит от степени выраженности ответной реакции адаптационно-компенсаторных систем на стрессорные воздействия. В этот возрастной период в наибольшей мере, чем в другие, здоровье — это не столько состояние, при котором основные показатели находятся в диапазоне среднестатистических норм, сколько сохранение функционального уровня саморегулирующихся систем, способность регулировать жизненно важные параметры так, чтобы обеспечить оптимальное равновесие внутренней среды организма с внешними условиями в любых ситуациях в соответствии с эволюционно сложившимися адаптационными резервами организма [2, 3]. Чаще всего в подростковый период в организме создаются условия повышенной чувствительности к средовым воздействиям и развитию пограничных или патологических состояний [8].
В связи с этим при оценке здоровья необходимо ориентироваться не только на количественные среднестатистические параметры, но и учитывать их качественные характеристики. Именно особенности морфофункциональ-ного строения органов и систем адаптации создают определенные условия для развития преимущественно тех или иных заболеваний в разные периоды растущего организма.
По мнению В.В. Скупченко [12], переход от здоровья к болезни можно объяснить с точки зрения «существования фазотонного нейродинамического гомеостаза». Уро-
А. А. Курочкин, А. Ф. Виноградов, В. В. Аникин, Е. В. Иванова
вень здоровья на организменном уровне обеспечивается единством функционирования тонического (парасимпатического) и фазического (симпатикотонического) вегетативного отдела нервной системы, являющихся составной частью фазотонного нейродинамического механизма сомато-вегетативного регулирования. Изменение сбалансированности между фазическим и тоническим моторно-вегетативным системокомплексом может быть причиной возникновения не только двигательных, но и вегетативных нарушений, проявляющихся в виде болезни дезадаптации.
То есть в состоянии покоя сегментарный отдел вегетативной нервной системы (ВНС) способен обеспечить существование организма за счет автоматизма. Однако в реальных условиях его адаптивное приспособление к внешним воздействиям происходит при участии надсегментарных центров ВНС, использующих сегментарные структуры для выполнения рационального приспособления.
В связи с вышеизложенным у подростков нарушения вегетативной регуляции сердечно-сосудистой системы на сегментарном уровне с минимальными клиническими проявлениями, легко поддающиеся коррекции, вероятно, более целесообразно рассматривать как синдром НЦД, являющийся не самостоятельным заболеванием, а лишь «переходным состоянием» между нормой и патологией. Согласно мнению Ю. Е. Вельтищева [6], эти дети могут быть отнесены к группе здоровья II Б.
Наличие множественных провоцирующих факторов (психоэмоциональное и физическое перенапряжение, хронические инфекции и др.), с длительным периодом часто повторяющихся воздействий может привести к более стойкой вегетативной дизрегуляции как на сегментарном, так и надсегментарном уровне с вовлечением в процесс гипоталамических и корковых структур с последующим срывом системы адаптации. В этом случае создается большая вероятность развития НЦД как самостоятельного заболевания с характерным этиопатогенети-ческим и клиническим поражением сердечно-сосудистой системы. В зависимости от точек приложения реализация патологического процесса может происходить или через преимущественное нарушение вегетативной регуляции сосудов, или автоматизма сердца, или через об-менно-нейрорегуляторные изменения в миокарде. По мнению Ю. Е. Вельтищева [6], это соответствует группе здоровья II В, а при наличии вегетативных кризов и пароксизмов (выраженная астения и головные боли, трудно поддающиеся лечению, головокружение, потеря сознания и др.) на фоне хронической соматической патологии — даже к III группе с соответствующими рекомендациями по лечению и профилактике.
По нашему мнению, уже клинический диагноз ВСД или НЦД должен ориентировать врача в отношении выбора проводимых лечебных и профилактических мероприятий [9]. Известно, что стадия функциональных изменений (выход за границу адаптивной нормы) характеризуется неспецифическими проявлениями в виде симптомов «общей дезадаптации»: вялость, слабость, повышенная утомляемость, беспокойный сон, плохой аппетит, сниженная работоспособность и толерантность к физической нагрузке. Эти проявления можно обозначить как «переходные» или пограничные состояния, что соответствует фазе тревоги по Г. Селье [11], при которой «имеются структурные и функциональные отклонения, не равноценные болезни, но которые могут ей предшествовать». При стрессорных воздействиях, превышающих порог адаптации (по Г. Се-
лье это соответствует переходу стадии сопротивления в фазу истощения), появляются специфические симптомы, характерные для болезни как нозологической единицы.
При этом, вероятно, дети с НЦД должны непосредственно находиться на диспансерном учете у кардиолога, консультироваться у невропатолога и психоневролога, а при наличии выраженных соматических проявлений — у соответствующего узкого специалиста. В то же время выявление регуляторных нарушений со стороны ВНС с появлением многообразной соматической симптоматики, вероятно, должно трактоваться как «синдром ВСД». В таких случаях эти дети и подростки должны находиться на диспансерном наблюдении у врачей общей практики (участковый педиатр, подростковый врач) при оказании лечебно-консультативной помощи со стороны кардиолога и других узких специалистов.
Фактически вегетативная дистония, возникшая в детском и подростковом возрасте, должна рассматриваться у значительной части больных как серьезный фактор риска и предиктор многих органических заболеваний сердечно-сосудистой системы, приводящих к ранней ин-валидизации, а иногда и к преждевременной летальности у молодых и людей более старшего возраста.
Таким образом, несмотря на то что в принципе вегетативная дистония у подростков, как и НЦД , — это не заболевание в истинном понимании, а всего лишь стадия «предболезни», но она с большой вероятностью может приводить к формированию хронических соматических заболеваний, в частности, со стороны сердечно-сосудис-той системы, путем нарушения процессов нейродинамического фазотонного гомеостаза. Вот почему это состояние требует не только обязательного диспансерного наблюдения, проведения профессиональной ориентации подростков, но и коррекции, в большей степени немедикаментозной, что позволит предотвратить формирование соматических заболеваний или существенно отодвинуть их по времени.
1. Аникин В. В., Курочкин А А, Кушнир С. М. Нейроцир-куляторная дистония у подростков. — Тверь, 2000. —184 с.
2. Анохин 17. К. Очерки по физиологии функциональных систем. — М., 1972. — 372 с.
3. Баевский Р. М., Берсенева А. П. Оценка адаптационных возможностей организма и риск развития заболеваний. — М., 1997. — 232 с.
4. Белоконъ Н. А, Кубергер М. Б. Болезни сердца и сосудов у детей. — М., 1987. — Т. 2. — С. 136—197.
5. Вейн А. М., Яковлев Н. А., Каримов Т. К., Слю-саръ Т. А. Лечение вегетативной дистонии. Традиционные и нетрадиционные подходы (Краткое руководство для врачей). — М., 1993. — 237 с.
6. Велътищев Ю. Е. Концепция риска болезни и безопасности здоровья ребенка (лекция № 2). // Росс, вестник перинат. и педиатрии. — М., 1994. — Приложение. — 84 с.
7. Киреева И. П., Осокина Г. Г., Северный А. А Вегетососудистая дистония у студентов: клиника, лечение, реабилитация (методические рекомендации). — М., 1994. — 30 с.
8. Кобринский Б. А. Концепция непрерывности переходных состояний от здоровья к болезни, как основа проспективного мониторинга детей группы риска по формированию хронических форм патологии (лекция № 5).// Росс.
ПЕДИАТРИЯ № 2, 2003 г.
вестник перинат. и педиатрии. — М., 1994. — Приложение. — 31 с.
9. Курочкин А. А, Виноградов А. Ф., Аникин В. В. и др. // Росс, вестник перинат. и педиатрии. — 1999. — № 6. — С. 21—25.
10. Маколкин В. И., Аббакумов С. А. Нейроциркуля-торная дистония в терапевтической практике. — М., 1985. — 192 с.
© Панков Д. Д., Румянцев А. Г., 2003
11. Селъе Г. Стресс без дистресса. — М., 1979.— 122 с.
12. Скупченко В. В., Милюдин Е. С. Фазотонный гомеостаз и врачевание. — Самара, 1994. — 256 с.
13. Покалев Г. М. Нейроциркуляторная дистония. — Н. Новгород, 1994. — 300 с.
14. Яковлев Н. А., Слюсарь Т. А., Кушнир С. М. Диагностика головных болей у подростков. — Тверь, 1999.
Все о нейроциркуляторной дистонии: симптомы, диагностика и лечение

Нейроциркуляторная дистония (НЦД) – собирательное понятие, которое характеризует патологическую регуляцию функционирования сердца и сосудов нервно-эндокринной системой. Клинические признаки дистонии в первую очередь проявляются диссоциацией (расстройством) работы сосудов и сердца, но происходит это на фоне нарушений нервной, лимбической и эндокринной систем. Широкий спектр возможных проявлений составляет сложность в диагностике, а участие нескольких систем организма человека приводит к трудности в подборе адекватной действенной терапии для лечения данной патологии.
Нейроциркуляторная дистония делится на две категории: первичная и вторичная. Причинами первичной нейроциркуляторной дистонии становятся:
- астенический синдром на фоне естественного роста организма и гормональной перестройки у подростков;
стрессовые состояния, психические потрясения; - резкая перемена климата (переохлаждения и перегревания, длительная непривычная инсоляция, повышенное и пониженное атмосферное давление);
- нарушение правильного образа жизни (курение, вредная калорийная еда либо голодание, гиподинамия либо чрезмерные истощающие физические нагрузки, употребление наркотических средств);
- нарушение режима сон-бодрствование;
- наследственные предрасполагающие факторы (часто у людей с дисплазией соединительной ткани);
- бесконтрольное употребление спиртосодержащих, в том числе и слабоалкогольных, а также тонизирующих напитков.
Вторичная нейроциркуляторная дистония возникает на фоне тяжелого астенического синдрома при инфекционной инвазии, на фоне гельминтоза, онкологической патологии, гормональных дисбалансов при заболеваниях желез внутренних секреций и т. д.
Патогенез и механизмы развитие дистонии не изучены в полной мере. Основной теорией является нарушение гомеостаза крови при изменении нейрогуморального фона, так как происходят перебои в работе гипоталамо-гипофизарной системы. Из-за этого нарушается взаимодействие между парасимпатической и симпатической системами, первыми на изменения реагируют сосуды и миокард. Постепенно формируется стабильная ответная реакция сердечно-сосудистой системы, и заболевание становится типоспецифичным.
Типы НЦД
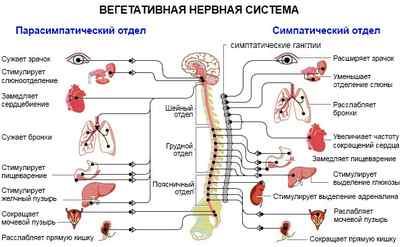

Кардиальная НЦД

Основным симптомом нейроциркуляторной дистонии по кардиальному типу является болевой синдром. Локализация боли в области проекции сердца. Она может быть тянущего, колющего характера, может сопровождаться чувством «замирания» сердца, человек жалуется на ощущение сердцебиения, перебоев сердечного ритма. Боль может распространяться на левую руку, имитируя приступ ишемии. С такими жалобами пациент с нейроциркуляторной дистонией поступает в кардиологическое отделение.
Основной синдром сопровождается головными болями, возможными головокружениями, мельканием «мушек» перед глазами, потемнением в глазах. При этом пациент раздражен, сон нарушен, со склонностью к бессоннице на фоне постоянной усталости.
НЦД по гипотоническому типу

Основное проявление нейроциркуляторной дистонии по гипотоническому типу – сниженное верхнее (систолическое) артериальное давление (АД). При данной патологии происходит усиление влияния блуждающего нерва, то есть парасимпатической НС. Она воздействует на сосудистый тонус, в результате чего снижается сопротивление сосудистой стенки, происходит снижение артериального давления в систолу.
Сопутствующими синдромами при данной дистонии могут стать транзиторные гипоксические поражения вследствие гипоперфузии органов во время преобладания вагусного компонента. При этом происходят синкопальные пароксизмы – кратковременная потеря сознания в результате кислородного голодания головного мозга. Как компенсаторная реакция развивается одышка в покое, организм пытается восполнить недостаток кислорода гипервентиляцией.
Так же как и при других видах НЦД, присутствуют астенические признаки, нарушение когнитивного восприятия (значительное ухудшение памяти, внимания), сонливость, апатия, повышенная плаксивость. За счет гипоперфузии головного мозга происходит централизация кровообращения – спазм периферических сосудов; из-за этого у больного возникает бледность кожных покровов, похолодание конечностей, озноб. Во время неадекватных физических нагрузок может возникнуть так называемый «феномен бесконечного тона», который характеризуется снижением диастолического давления до нулевой отметки.
НЦД по гипертоническому типу

При дистонии по гипертоническому типу основным патогенетическим изменением является повышение верхнего АД. Это происходит вследствие преобладания симпато-адреналовой регуляции (симпатической нервной системы). Происходит массивный выброс адреналина и норадреналина вследствие эмоциональной перегрузки или неадекватной физической нагрузки. Сосуды спазмируются и усиливается сопротивление току крови из левого желудочка, за счет чего нагрузка на него усиливается.
Повышение давления сопровождается выраженными головными болями, преимущественно в лобной и височных областях. Наблюдается пульсация сонных артерий на шее. Субъективно человек ощущает сердцебиение, его бросает в жар, повышается потливость. При симпато-адреналовом кризе может наблюдаться рвота центрального генеза на высоте показателей артериального давления (защитная реакция организма, так как рвотный рефлекс провоцирует блуждающий нерв, чем активизирует парасимпатическую нервную систему).
НЦД по смешанному типу

НЦД смешанного типа проявляется непредсказуемостью симптомов. При данном типе наблюдается как понижение, так и повышение давления, при этой лабильности давления пациент регистрирует кардиалгии.
При стрессовой ситуации или физическом перенапряжении систолическое АД может как повыситься, так и резко снизиться, вплоть до развития синкопе. Головные боли напряжения или мигренеподобные головные боли также не редкость при данном заболевании, что расширяет направление диагностического поиска и затрудняет постановку диагноза дистонии.
Из-за резких перепадов возможно развитие гемодинамических нарушений, что проявляется как ишемические транзиторные состояния в сердце (кардиогенный компонент: сопровождается колющими болями в проекции сердца) и головном мозге (потеря сознания).
Возникают также соматические проявления: диспепсия (расстройство стула со склонностью к разжижению, учащению), дизурические явления, проявляющиеся поллакиурией (частыми мочеиспусканиями). Человек с такого вида НЦД эмоционально лабилен (приступы агрессии сменяются неконтролируемым беспричинным слезотечением), страдает бессонницей по ночам и выраженной сонливостью в дневное время.
НЦД у детей

В связи с гормональными перестройками на фоне усиленного роста явления вегетососудистой и нейроциркуляторной дистонии у детей не редкие, некоторые расценивают их как транзиторные (преходящие) нормальные реакции, за счет истощения механизмов адаптации к скачкам роста и массивному выбросу гормонов в период пубертата.
Нейроциркуляторная дистония у детей чаще проявляется по гипотоническому типу, но не исключены и другие варианты течения болезни. Детки жалуются на головные боли давящего и сжимающего характера преимущественно в затылочной или лобной области, зачастую связанные с метеорологическими факторами; на головокружения, возможны синкопальные пароксизмы. Жалобы на боли в сердце довольно редки. При этом очень часто у детей нейроциркуляторная дистония может вызвать приступы удушья, сопровождающиеся повышенным потоотделением, чувством страха, побледнением кожных покровов, иногда с явлениями мраморности.
Родители детей школьного возраста предъявляют жалобы на ночное недержание мочи, таким образом, дети с нейроциркуляторной дистонией, чаще всего наблюдаются неврологом с диагнозом энурез. В детском возрасте так же часто проявляются расстройства в желудочно-кишечном тракте (неустойчивость стула, изжоги, возможны колющие боли в области живота), явления длительного лабильного субфебрилитета (термоневроз). Значимыми в период становления ребенка личностью являются нарушения в когнитивной сфере.
В основе нейроциркуляторной дистонии симптомы общего неврозоподобного состояния:
- лабильность эмоционального фона (частые беспричинные смены настроения);
- синдром хронической усталости;
- сонливость;
- апатия;
- астения;
- вялость;
- общая слабость;
- повышение потоотделения;
- комок в горле, тянущие неврогенные боли под ложечкой (в эпигастрии), приступы невротического удушья – «дыхательный корсет»;
- когнитивные проявления (снижение запоминания, выпадение фрагментов памяти, рассеянность внимания) и другие признаки.
У каждого типа также проявляется своя собственная симптоматика дистонии, благодаря которой можно дифференцировать нейроциркуляторную дистонию и подобрать корректную терапию.
Диагностика
Чаще всего больной с симптомами нейроциркуляторной дистонии наблюдается врачом-кардиологом или врачом-невропатологом. Прежде чем поставить пациенту диагноз нейроциркуляторной дистонии, врачи обязаны исключить органическую патологию со схожей симптоматикой. Для этого пациенту проводится комплексное обследование, предпочтительнее в условиях стационарного лечения.
В зависимости от симптоматики возможно проведение и других диагностических мероприятий для уточнения характера патологии и предупреждения возможных осложнений.
Лечение нейроциркуляторной дистонии комплексное:
- нормализация образа жизни, питания;
- создание психологического комфорта;
- фитотерапия;
- медикаментозная терапия.
Нормализация образа жизни
Лечение НЦД невозможно без комплаенса с пациентом, то есть больной сам должен быть заинтересован в лечении и приложить к этому максимум усилий. При изменении образа жизни, особенно у взрослых пациентов, возможно полное излечение от дистонии даже без медикаментозной терапии:
Психологический комфорт
Не менее важным при диагнозе нейроциркуляторной дистонии этапом лечения является формирование психологического оптимума. Острота невроза снимается такими методами:
- психотерапия – опытный психотерапевт даже без медикаментозной поддержки способен вывести человека из состояния стресса, депрессии, неврозов;
- массаж – в зависимости от типа патологии может быть расслабляющим (гипертонический) или тонизирующим (гипотонический тип дистонии), снимает остроту проявления неврозов;
- иглорефлексотерапия – традиционный метод восточной медицины призван нормализовать нервную регуляцию при воздействии на определенные точки, метод эффективен даже при простом надавливании на эти точки без использования специальных игл, рекомендован курсами при лечении дистоний;
- музыкотерапия – звуковые колебания различных частот при правильном подборе способны привести в равновесие симпатику-парасимпатику, снизить или повысить АД, значительно уменьшить болевой синдром; является альтернативным методом лечения дистонии.
Фитотерапия

Относится к методам народной медицины, которые разрешены к применению во всех возрастных категориях пациентов, имеет минимум побочных реакций, является общедоступной и доказана ее эффективность в лечении дистонии.
Предпочтение отдается травам и сборам, которые обладают седативным действием на нервную систему. К ним относятся:
- пустырник;
- валериана;
- мята;
- пион;
- калина красная и другие лекарственные растения.
При гипотонических проявлениях дистонии необходимо тонизировать сосудистую систему. Такой эффект достигается такими народными средствами:
- женьшень;
- элеутерококк;
- айва;
- змееголовник и другие.
Медикаментозная терапия
Для лечения дистонии используются следующие группы препаратов.
- Препараты с седативными свойствами, например:
- Лекарства кардиотрофического действия и нормализующие сосудистый тонус:
- Антидепрессанты, к примеру:
Рекомендации врачей по лечению дистонии основаны на комбинации различных методов лечения и минимизации медикаментозного вмешательства.