Недостаточность митрального клапана
Недостаточность митрального клапана. Сущность, клинические проявления. Нарисуйте в альбоме аускультативную картину при недостаточности митрального клапана. ЭКГ-признаки;
Причины поражения эндокарда и приобретенных пороков сердца.
Назовите основные и дополнительные признаки синдрома поражения эндокарда.
Курса лечебного факультета
Практического занятия №15
Тема 13: Синдром поражения эндокарда. Понятие о ревматизме. Стеноз и недостаточность митрального клапана. Недостаточность трехстворчатого клапана. Значение ЭхоКС диагностики пороков сердца.
СИНДРОМ ПОРАЖЕНИЯ ЭНДОКАРДА (sd клапанных поражений)
Сущность синдрома: Поражение внутренней оболочки сердца токсико-воспалительного (специфического или неспецифического) и (или) склеротического характера, ведущее к возникновению клапанного порока вследствие сморщивания, изъязвления или склерозирования клапанов.
1. Ревматическая болезнь сердца.
2. Бактериальный эндокардит.
Клинические проявления включают две группы симптомов:
Первая группа[/i] – клапанные или \»прямые\» симптомы, обусловленные нарушением анатомической структуры створок клапанов сердца и изменением кровотока.
К числу прямых симптомов относятся:
— аускультативные симптомы: патогномоничные для данного порока сердца изменения тонов, появление добавочных тонов и шумов;
— пальпаторные данные, являющиеся эквивалентами аускультативных (например, систолическое и диастолическое дрожание).
— данные об анатомической структуре клапанов сердца, полученные методами аппаратной визуализации (Эхо-кардиоскопия, рентгенологические методы);
Наличие этих признаков делает диагноз порока сердца достоверным.
Основной метод выявления \»прямых\» симптомов — аускультация, которая может быть дополнена эхокардиоскопией (ЭХО-КС).
Вторая группа[/i] — \»непрямые\», \»косвенные\» симптомы, обусловленные:
— синдромом кардиомегалии вследствие развивающейся компенсаторной гипертрофии и дилатации различных отделов сердца; (см. выше)
— синдромом сердечной недостаточности.
Основной метод выявления \»косвенных\» симптомов: перкуссия, рентгенография, ЭКГ и ЭХО-КС.
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
Сущность: во время систолы происходит неполное смыкание измененных створок митрального клапана и обратный заброс крови из левого желудочка в левое предсердие (регургитация крови). Кроме того, выделяют относительную недостаточность митрального клапана, вызванную растяжением атриовентрикулярного кольца при выраженной дилятации полости левого желудочка.
Причины: ревматическая болезнь сердца в 75%; атеросклероз; инфекционный эндокардит; травма.
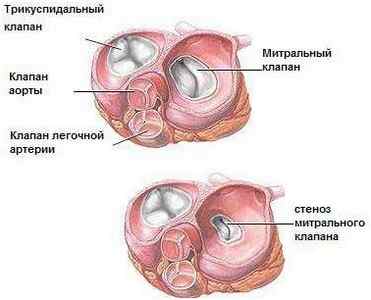
Кластер симптомов изолированного митрального стеноза[/i] (рис.21)
Прямые (клапанные) симптомы
1. Аускультативные данные на верхушке сердца:
а) ослабление первого тона
б) систолический шум разной интенсивности в зависимости от выраженности анатомических нарушений, распространяющийся в подмышечную впадину.
2 Пальпаторно выявляется систолическое дрожание на верхушке сердца;
3. Данные ЭХО-КС: регургитация на митральном клапане;
Недостаточность митрального клапана
Недостаточность митрального клапана — это такое его состояние, при котором в систолу левого желудочка створки клапана не закрывают герметично левое атриовентрикулярное отверстие, вследствие чего происходит регургитация крови из левого желудочка в левое предсердие.
Выделяют два вида недостаточности митрального клапана.
1. Органическая недостаточность, которая возникает вследствие грубых органических изменений — сморщивания, укорочения створок клапана, а часто и сухожильных нитей. Эти изменения приводят к деформации створок митрального клапана и являются собственно пороком. Они развиваются при ревматическом эндокардите (до 75% всех случаев этого порока) и атеросклеротическом поражении эндокарда. Редко причиной недостаточности митрального клапана оказываются такие диффузные заболевания соединительной ткани, как системная красная волчанка, склеродермия, висцеральные формы ревматоидного артрита. Когда говорят о пороке, имеют в виду именно клапанную недостаточность.
2. Функциональная (относительная) недостаточность, при которой створки клапана имеют нормальное строение, наблюдаются расширение клапанного кольца, удлинение сухожильных хорд или их разрыв, дисфункция папиллярных мышц, что приводит к нарушению герметичности закрытия левого атриовентрикулярного отверстия. Функциональная недостаточность митрального клапана наблюдается при кардиосклерозе, миокардитах, кардиомиопатии, миокардиодистрофии, инфаркте миокарда и др.
Изменения гемодинамики при недостаточности митрального клапана.
1. Обратный ток крови (регургитация) из левого желудочка в полость левого предсердия во время систолы левого желудочка. О тяжелой степени митральной недостаточности говорят при переходе в предсердие во время систолы 10-30 мл крови и более. Регургитация в предсердие менее 5 мл крови не имеет значения.
2. Увеличение диастолического наполнения левого предсердия, приводящее к его дилатации, а затем и гипертрофии.
3. Увеличение диастолического наполнения левого желудочка, ведущее к его дилатации и гипертрофии. Дилатация левого желудочка несколько преобладает над гипертрофией его стенки. Усиленная работа левого желудочка длительно компенсирует недостаточность митрального клапана.
4. Повышение диастолического давления в левом желудочке (при снижении его сократительной способности) и в левом предсердии.
5. Повышение давления в легочных венах, замедление тока крови и возникновение пассивной (венозной) легочной гипертензии.
6. На поздних стадиях происходит рефлекторное сужение легочных артериол (рефлекс Китаева) и повышение давления в легочной артерии (активная артериальная легочная гипертензия). Однако при митральной недостаточности не наблюдается значительного повышения давления в легочной артерии, гиперфункция и гипертрофия правого желудочка не достигают высоких степеней развития.
7. Уменьшение ударного объема левого желудочка.
Опросите больного, выясните жалобы и соберите анамнез.
В стадию компенсации больные обычно жалобы не предъявляют и могут даже выполнять работу, связанную со значительным физическим напряжением. Порок в таких случаях выявляется случайно во время профилактического осмотра. На более поздних стадиях с развитием легочной гипертензии возникают одышка при физической нагрузке, сердцебиения, позднее — одышка в покое, приступы сердечной астмы по ночам. У части больных при развитии хронических застойных явлений в легких появляется кашель (сухой или с отделением небольшого количества слизистой мокроты), редко кровохарканье. Могут наблюдаться колющие, ноющие, давящие боли в области сердца без четкой связи с физической нагрузкой. Характерно появление быстрой утомляемости, слабости, что обусловлено снижением ударного выброса левого желудочка. С развитием правожелудочковой сердечной недостаточности присоединяются отеки ног, боли в правом подреберье.
При сборе анамнеза выясняются те же сведения, что и при опросе больного с подозрением на митральный стеноз (см. выше).
Проведите общий осмотр.
Чаще всего внешний вид больных не имеет каких-либо особенностей. При присоединении явлений недостаточности кровообращения и нарастании застойных явлений в малом круге может отмечаться периферический цианоз.
Проведите осмотр области сердца.
При осмотре области сердца выявляется пульсация передней грудной стенки в зоне проекции верхушки, имеющая разлитой характер (верхушечный толчок).
Проведите пальпацию области сердца.
У больных с недостаточностью митрального клапана определяется патологический верхушечный толчок в V межреберье слева, смещенный кнаружи. При резкой дилатации левого желудочка верхушечный толчок может смещаться в VI межреберье. Пальпируемый верхушечный толчок разлитой из-за дилатации левого желудочка, высокий, сильный, резистентный из-за его гипертрофии.
Проведите перкуссию сердца.
Определите границы относительной и абсолютной тупости сердца. У больных с недостаточностью митрального клапана наблюдается смещение границ относительной тупости сердца влево (вследствие дилатации левого желудочка) и вверх (вследствие дилатации левого предсердия). Наблюдается увеличение размера поперечника сердца за счет его левого компонента. Сердце приобретает митральную конфигурацию.
Проведите аускультацию сердца.
При аускультации сердца у больных с митральной недостаточностью можно выявить изменения в 1 и 3 точках.
Над верхушкой сердца (1 точка аускультации):
— ослабление I тона (I тон тише II тона либо их слышимость примерно одинакова);
— патологические III и IV тоны (являются признаком выраженной митральной недостаточности); III тон возникает через 0,12-0,18 сек. после начала II тона, он обусловлен колебаниями стенок левого желудочка при поступлении в него в фазу быстрого наполнения увеличенного количества крови из левого предсердия;
— систолический шум между I и II тонами, вызываемый обратным током крови из левого желудочка в левое предсердие, являющийся наиболее характерным аускультативным признаком митральной недостаточности; продолжительный, сливается с I тоном, имеет убывающий или монотонный характер; тембр мягкий, дующий (при небольшой степени недостаточности) либо грубый (при значительной степени недостаточности); проводится в левую подмышечную область (по увеличенному, гипертрофированному левому желудочку) и вверх по левому краю грудины (по току крови); усиливается в положении лежа на левом боку, в фазу выдоха, после физической нагрузки;
— диастолический шум (шум Кумбса) — возникает только при выраженной недостаточности митрального клапана, является функциональным, коротким, мезодиастолическим, обусловлен относительным стенозом левого атриовентрикулярного отверстия, возникающим у больных с органической митральной недостаточностью при значительной дилатации левого желудочка и левого предсердия и отсутствии растяжения фиброзного кольца.
Над легочной артерией (3 точка аускультации):
— акцент II тона, обусловленный повышением давления в легочной артерии.
Выявите ЭКГ-признаки недостаточности митрального клапана.
У больных с недостаточностью митрального клапана определяются признаки гипертрофии левого предсердия и левого желудочка.
Признаки гипертрофии левого предсердия:
— уширенный зубец Р (> 0,1 сек.), двугорбый зубец Р с более высоким вторым горбом в отведениях I, II, V5-6, aVL;
— увеличение амплитуды и продолжительности второй (отрицательной) фазы зубца Р в отведении V1.
Признаки гипертрофии левого желудочка:
— отклонение электрической оси сердца влево или горизонтальное ее положение;
— увеличение высоты зубца R в V5-6 (R V5-6 [/i] R V4);
— увеличение глубины зубцов S в отведениях V1-2;
— расширение комплекса QRS более 0,1 сек. в V5-6;
— снижение или инверсия зубцов Т в отведениях V5-6;
— смещение сегмента ST ниже изолинии в отведениях V5-6.
Выявите ФКГ-признаки недостаточности митрального клапана.
[i]Над верхушкой сердца (1 точка аускультации):
— амплитуда I тона значительно уменьшена;
— систолический шум, который сливается с I тоном, имеет убывающий или лентовидный характер, занимает всю систолу или большую ее часть, регистрируется на всех частотных каналах;
— патологические III и IV тоны, регистрирующиеся на низко и среднечастотных каналах (при выраженной митральной недостаточности);
— диастолический функциональный шум Кумбса (короткий, мезодиастолический) (при выраженной митральной недостаточности).
Над легочной артерией (3 точка аускультации):
— увеличение амплитуды осцилляции II тона;
— акцент II тона над легочной артерией.
Выявите рентгенологические признаки недостаточности митрального клапана.
Рентгенологическое исследование сердца:
1) в прямой проекции:
— удлинение и закругление 4-й дуги левого контура сердца за счет увеличения левого желудочка;
— удлинение и выбухание 3-й дуги левого контура сердца за счет увеличения левого предсердия;
— удлинение и выбухание 2-й дуги левого контура сердца за счет расширения ствола легочной артерии (более поздний признак);
— митральная конфигурация сердца;
— симптом «коромысла» — систолическое смещение четвертой дуги кнутри и одновременное (систолическое) выбухание третьей дуги левого контура сердца вследствие коромыслоподобных движений в месте соприкосновения контура левого предсердия с контуром левого желудочка (такая картина обусловлена систолическим расширением левого предсердия вследствие обратного тока крови в систолу из левого желудочка);
2) в косых проекциях:
— отклонение контрастированного пищевода кзади по дуге большого радиуса (более 6 см) из-за увеличения левого желудочка.
Рентгенологическое исследование легких позволяет выявить изменения, которые возникают при развитии застойных явлений в малом круге кровообращения, а именно:
— расширение корней легких, дающих гомогенную тень с нерезкими границами;
— усиление сосудистого рисунка в легких, прослеживаемого до периферии легочных полей.
Выявите признаки митральной недостаточности по данным ЭхоКГ.
При ЭхоКГ выявляются:
— дискордантность хода передней и задней створок;
— увеличение скорости движения передней створки;
— признаки фиброза, а иногда и кальциноза;
— отсутствие систолического смыкания створок;
http://studfiles.net/preview/6360408/page:31/
Митральная (клапанная) недостаточность (I34.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Хроническая митральная регургитация (недостаточность) — поражение аппарата митрального клапана (створок, сухожильных хорд, папиллярных мышц), при котором возникает обратный ток крови из левого желудочка в левое предсердие во время систолы.
Среди наиболее часто встречаемых поражений клапанов сердца митральная регургитация занимает второе место после аортального стеноза.
Классификация
Классификация митральной регургитации — критерии АСС/АНА (Американский кардиологический колледж/ Американская ассоциация сердца)
Этиология и патогенез
Органическая митральная регургитация включает все причины, при которых аномалия клапана является первичной причиной болезни, в отличие от ишемической и функциональной митральной регургитации, которая является следствием заболеваний левого желудочка.
Эпидемиология
Клиническая картина
Cимптомы, течение
В стадии компенсации у больных не отмечается субъективных ощущений и они могут выполнять значительную физическую нагрузку. Порок может быть выявлен случайно при медицинском осмотре.
В дальнейшем по мере прогрессирования заболевания могут отмечаться следующие проявления:
1. Одышка при физической нагрузке и сердцебиение — при снижении сократительной функции левого желудочка и повышении давления в малом круге кровообращения.
3. При развитии хронических застойных явлений в легких появляется кашель, сухой или с отделением небольшого количества мокроты, часто с примесью крови (кровохарканье).
4. При нарастании симптомов правожелудочковой недостаточности наблюдаются отеки на ногах и боль в правом подреберье, возникающая из-за увеличения печени и растяжения ее капсулы.
7. При значительной регургитации слева от грудины наблюдается сердечный горб, являющийся следствием выраженной гипертрофии левого желудочка (в особенности при развитии порока в детском возрасте). Определяется усиленный и разлитой верхушечный толчок, который локализуется в пятом межреберье кнаружи от среднеключичной линии и свидетельствует о гипертрофии и усиленной работе левого желудочка.
При аускультации сердца определяется ослабление или полное отсутствие I тона сердца в результате нарушения механизма захлопывания митрального клапана (отсутствия \»периода замкнутых клапанов\»), а также волны регургитации.
Акцент II тона над легочной артерией, как правило, выражен умеренно и возникает при развитии застойных явлений в малом круге кровообращения. Также над легочной артерией часто выслушивается расщепление II тона, которое связано с запаздыванием аортального компонента тона (увеличивается продолжительность периода изгнания крови из левого желудочка).
Вследствие того, что увеличенное количество крови из левого предсердия усиливает колебания стенок желудочка, на верхушке сердца часто определяется глухой III тон.
Диагностика
— дилатация левых отделов сердца;
— избыточная экскурсия межжелудочковой перегородки;
— разнонаправленное движение митральных створок во время диастолы;
— отсутствие диастолического смыкания створок митрального клапана;
— признаки фиброза (кальциноза) передней створки;
— увеличение полости правого желудочка.
5. Допплер-ЭхоКГ дает возможность оценить степень выраженности митральной регургитации. Турбулентный систолический поток крови в полости левого предсердия, коррелирующий с выраженностью регургитации, является прямым признаком порока .
Дифференциальный диагноз
Митральную регургитацию дифференцируют со следующими состояниями:
— гипертрофическая кардиомиопатия;
— легочная или трикуспидальная регургитация;
— дефект межжелудочковой перегородки;
— у пожилых больных необходимо дифференцировать митральную регургитацию с кальцинированным аортальным стенозом.
1. Гипертрофическая кардиомиопатия. При данном заболевании на верхушке сердца выслушивается систолический шум. Это может стать поводом для диагностики недостаточности митрального клапана при поверхностном обследовании больного. Вероятность диагностической ошибки возрастает в тех случаях, когда у больных гипертрофической кардиомиопатией систолический шум сочетается с ослаблением 1-го тона и экстратонами. Эпицентр шума, как и при недостаточности митрального клапана, может располагаться на верхушке сердца и в точке Боткина.
Различие заключается в том, что при кардиомиопатии шум усиливается при вставании и при проведении пробы Вальсальвы, а при митральной недостаточности он проводится в подмышечную впадину.
При гипертрофической кардиомиопатии ЭхоКГ выявляет асимметричную гипертрофию межжелудочковой перегородки (важный признак заболевания).
3. Другие приобретенные пороки сердца.
При дефекте межжелудочковой перегородки отмечаются следующие проявления:
— шум обычно грубый, занимает всю систолу; punctum maximum — в 3-м межреберье слева, хорошо проводится не только влево, но и вправо, за грудину;
— определяется увеличение границ сердца влево, вверх и вправо;
— у 70% детей с дефектом межжелудочковой перегородки отмечается систолическое дрожание в третьем — четвертом межреберье слева от грудины (в анамнезе зачастую присутствуют указания на наличие симптомов недостаточности кровообращения на первом году жизни).
Электрокардиограмма:
— возможно отклонение электрической оси сердца влево, вправо или нормальное ее расположение;
— признаки гипертрофии правого и левого желудочков, правого предсердия.
Фонокардиограмма: пансистолический, высокочастотный, лентовидный шум с punctum maximum в точке Боткина.
Рентгенологически наблюдаются признаки увеличения обоих желудочков, симптомы гипертензии малого круга кровообращения.
При дефекте межпредсердной перегородки характерно наличие в анамнезе указаний на повторные пневмонии. Систолический шум выслушивается слева от грудины во втором — третьем межреберье, лучше проводится к основанию сердца и на сосуды.
Электрокардиография: отмечается отклонение электрической оси сердца вправо, выявляются гипертрофия правого предсердия и правого желудочка. Часто определяется неполная блокада правой ножки предсердно-желудочкового пучка.
При рентгенологическом исследовании также выявляется гипертрофия правого предсердия и правого желудочка.
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
МИТРАЛЬНЫЙ СТЕНОЗ
митральный стеноз (мс) – сужение левого атрио-вентрику-лярного (венозного) отверстия.
Этиология. Подавляющее большинство случаев этого порока имеет ревматическую природу. Это самый частый и самый характерный ревматический порок сердца. Обычно он сочетается с недостаточностью митрального клапана и лишь в 1/3 случаев бывает изолированным. Из других возможных причин этого поражения сердца следует указать на атеросклероз и кальциноз кольца митрального клапана, тромбоз и миксому левого предсердия. В редких случаях МС может быть врожденным, но всегда в сочетании с дефектом межпредсердной перегородки (синдром Лютембаше).
Нарушение гемодинамики. В норме площадь левого венозного отверстия составляет 4-6 см 2 . классическая клиническая картина порока возникает при уменьшении ее до 1,5-1,0 см 2 , а при резко выраженном МС она может сократиться до 0,5 см 2 и меньше.
Сужение митрального отверстия препятствует поступлению крови из левого предсердия в левый желудочек во время диастолы, в результате чего повышается давление в левом предсердии до 20-25 мм рт.ст. (при норме ниже 10 мм рт.ст.). Систола левого предсердия удлиняется, развивается гипертрофия и тоногенная дилатация его. Объем левого предсердия увеличивается до 100-200 мл (при норме 50-60 мл), в редких случаях даже до 500-1000 мл. затруднение опорожнения левого предсердия ведет к ретроградному застою крови в легочных венах и капиллярах с возникновением венозной (пассивной) легочной гипертензии. Прогрессирующее сужение митрального отверстия сопровождается дальнейшим ростом давления в левом предсердии и легочных венах и создает опасность превышения критического уровня давления в легочных капиллярах с транссудацией жидкости через капиллярную стенку в полость альвеол. Для предупреждения этой ситуации срабатывет рефлекс Китаева, заключающийся в сужении артериол малого круга в ответ на раздражение барорецепторов левого предсердия и легочных вен. Развивается артериальная (активная) легочная гипертензия, при которой давление в малом круге повышается до 150-180 мм рт.ст. (против 50-60 мм рт.ст. при пассивной гипертензии). Длительный спазм артериол малого круга приводит к их морфологическим изменениям, заканчивающимся их склерозированием. Длительное повышение давление в малом круге приводит к гипертрофии, а затем и дилатации правого желудочка сердца с постепенным развитием правожелудочковой сердечной недостаточности. При существенном расширении легочной артерии формируется относительная недостаточность ее клапана, а выраженная дилатация правого желудочка приводит к возникновению относительной недостаточности трехстворчатого клапана.
наиболее существенным нарушением центральной гемодинамики при данном пороке является резкое снижение сердечного индекса, достигающего у нуждающихся в оперативном лечении больных 2,5 и даже 1,5 л/мин/м 2 (при норме 3,2 л/мин/м 2 ).
Клинические проявления. Клиника МС зависит от степени его выраженности и связана как с уменьшением сердечного выброса, ввиду чего возникают ишемические нарушения головного мозга и сердца, так и с застойными явлениями в малом, а затем и в большом кругах кровообращения.
К симптомам, связанным с недостаточным кровоснабжением головного мозга и сердца, относятся повышенная утомляемость, головные боли, боли в области сердца сжимающего характера.
Застойные явления в малом круге проявляются инспираторной одышкой, периодическим кашлем, эпизодами кровохарканья, а у тяжелобольных – приступами кардиальной астмы по ночам и после физической нагрузки. Аускультативно в легких определяются жесткое дыхание и незвучные мелкопузырчатые хрипы.
Застой в большом круге кровообращения характеризуется возникновением периферических отеков, набуханием и пульсацией шейных вен, гепатомегалией, асцитом.
Если порок сформировался в детском или юношеском возрасте, отмечается физическое недоразвитие («митральный нанизм»), наличие «сердечного горба». Характерны цианоз лица facies mitralis и акроцианоз. Визуально и пальпаторно выявляются эпигастральная пульсация и сердечный толчок. В области верхушки сердца определяется диастолическое дрожание («кошачье мурлыканье»). Пульс при выраженном митральном стенозе малого наполнения (pulsus parvus), иногда асимметричный (pulsus differens) с уменьшенным наполнением на левой руке в результате сдавления левой подключичной артерии увеличенным левым предсердием. Часто обнаруживается мерцательная аритмия. Артериальное давление либо нормальное, либо несколько понижено. Границы относительной тупости сердца расширены вверх и вправо. При аускультации сердца в области верхушки определяется усиленный, хлопающий I тон и тон открытия митрального клапана. II тон над легочной артерией акцентирован и расщеплен. венцом аускультативной картины МС является диастолический шум, который может быть разных вариантов в зависимости от степени выраженности порока. При нерезкой выраженности МС он возникает вслед за тоном открытия митрального клапана и к середине диастолы исчезает (интервальный протодиастолический шум). Он вновь возникает во время систолы левого предсердия – пресистолический шум. При резко выраженном МС, когда градиент давления между левым предсердием и левым желудочком сохраняется и в середине диастолы, шум отмечается и в мезодиастоле. Диастолический шум при МС низкочастотный, грубый, рокочущий, выслушивается на верхушке после тона открытия. Развитие относительной недостаточности клапана легочной артерии сопровождается возникновением протодиастолического убывающего шума во втором межреберье слева от грудины – шум Грэхема-Стилла. возникновение относительной недостаточности трикуспидального клапана при резкой дилатации правого желудочка сопровождается появлением систолического шума, лучше всего выслушиваемого над основанием мечевидного отростка грудины. Аускультативная картина всех описанных выше пороков подтверждается данными фонокардиографического обследования, весьма ценного метода диагностики пороков сердца, но в настоящее время почти повсеместно вытесненного более современным и информативным методом эхокардиографии.
Клиническая картина МС в ряде случаев дополняется симптоматикой системных тромбоэмболий большого и, реже, малого кругов кровообращения, а также иногда осиплостью голоса вследствие сдавления увеличенным левым предсердием нервов гортани.
Критерии диагностики. Диагноз МС устанавливается на основе жалоб, клинических проявлений и данных инструментального исследования, которые разделяются на группы прямых и косвенных признаков.
Прямые признаки (клапанные симптомы):
— хлопающий I тон;
— тон открытия митрального клапана;
— эхокардиографические признаки (утолщение и спаянность створок, уменьшение общей экскурсии МК и амплитуды открытия передней створки, снижение скорости диастолического прикрытия передней створки, однонаправленное движение передней и задней створок, сужение митрального отверстия).
— рентгенологические и эхокардиографические признаки увеличения левого предсердия (сглаживание талии сердца, выбухание третьей дуги левого контура сердца, отклонение контрастированного пищевода по дуге малого радиуса, не более 6 см: передне-задний размер левого предсердия больше 40 мм);
— ЭКГ-синдром гипертрофии левого предсердия (увеличение отрицательной фазы зубца Р в отведении V1, уширение зубца Р более 0,11 сек и его двугорбость в 1, II ст.отв. и V4- V6);
— рентгенологические и эхокардиографические признаки увеличения правого желудочка и правого предсердия (сужение ретростерального пространства, выбухание вправо нижней дуги правого контура сердца, правый атриовазальный угол приподнят: передне-задний размер правого желудочка больше 30 мм);
— ЭКГ-синдром гипертрофии правого желудочка и правого предсердия (отклонение электрическое оси сердца вправо: RIII>RI, S1>SШ, R>S в V1, S>R в V6, R в V1+S в V5(V6) >10,5 мм; увеличение амплитуды и заостренная форма зубца Р в II, III, avF и V1 отв., Р max (+) 2,5 мм и в II, III и avF, Р (положительная фаза) 1,5 мм и > в V1);
— нарушения кровообращение в большом круге (правожелудочковая недостаточность);
— одышка при нагрузке;
— приступы сердечной астмы;
— выбухание ствола легочной артерии.
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
Недостаточность митрального клапана, или митральная недостаточность (МН) возникает в случае, когда митральный клапан во время систолы не закрывает полностью левое венозное отверстие, вследствие чего происходит обратный ток (регургитация) крови из левого желудочка в левое предсердие.
Различают органическую и относительную МН. В первом случае створки клапана деформированы и уменьшены; во втором — МН обусловлена дисфункцией папиллярных мышц, хорд, фиброзного кольца при неизмененных створках. Чистая форма порока встречается в 1,5-2% случаев всех пороков сердца. Часто МН сочетается с МС и аортальными пороками.
Этиология.Органическая МН в 75% случаев имеет ревматическую природу. Среди других причин – инфекционный эндокардит и бородавчатый эндокардит Либмана-Сакса, встречающийся при диффузных заболеваниях соединительной ткани.
Относительная МН может возникнуть в результате разных причин: вследствие резкого расширения полости левого желудочка при аортальных пороках, аневризме левого желудочка, тяжелых поражениях миокарда, артериальной гипертензии; вследствие кальциноза клапанного кольца и створок митрального клапана в результате дегенеративных процессов у лиц пожилого возраста; при дисфункции папиллярных мышц, вызванной их ишемией или некрозом. МН может сформироваться в результате анатомической деструкции подклапанного аппарата — при разрыве хорд, отрыве папиллярной мышцы. Это возможно при инфаркте миокарда, инфекционном эндокардите, при травме грудной клетки. В таких случаях развиваются тяжелые нарушения кровообращения. Среди причин относительной МН — пролабирование створок митрального клапана в полость левого предсердия.
Нарушения гемодинамики.При несмыкании створок митрального клапана во время систолы левого желудочка часть крови возвращается в левое предсердие. Величина регургитации соответствует степени клапанной недостаточности. Левый желудочек в нормальных условиях за одно сокращение выбрасывает в аорту 70-80 мл крови. Регургитация в объеме до 5 мл не имеет практического значения, менее 10 мл считается незначительной. Однако при выраженной МН объем регургитации может достигать 50% от систолического объема желудочков. Во время диастолы из переполненного левого предсердия в левый желудочек поступает большее, чем в норме, количество крови, что приводит к его переполнению и растяжению. Таким образом, левые отделы сердца испытывают перегрузку объемом, происходит дилатация полостей левого предсердия и левого желудочка с гипертрофией их стенок. Усиленная работа левого желудочка длительно компенсирует имеющуюся МН. При снижении сократительной способности миокарда левого желудочка в нем повышается диастолическое давление, что в свою очередь приводит к повышению давления в левом предсердии с постепенным развитием пассивного ретроградного застоя крови в легочных венах. Именно это путем раздражения барорецепторов вызывает рефлекторное сужение артериол малого круга. В результате значительно повышается давление в легочной артерии. Это влечет за собой повышенную работу и гипертрофию правого желудочка, позднее — правожелудочковую недостаточность.
Клинические проявления. В период компенсации МН усиленной работой левого желудочка и левого предсердия субъективных ощущений у больных не возникает. По мере развития пассивной венозной легочной гипертензии появляются симптомы, обусловленные застоем крови в малом круге кровообращения: инспираторная одышка, сухой или малопродуктивный кашель. В этот период можно выявить в легких жесткое дыхание, незвучные мелкопузырчатые хрипы. Кровохарканье и сердечная астма наблюдаются при МН относительно редко, так же, как и тромбоэмболические осложнения. Декомпенсация правого отдела сердца на этапе высокой легочной гипертензии проявляется застоем в большом круге — появляются тяжесть и боли в правом подреберье вследствие увеличения печени, отеки.
Внешний вид больных обычно не представляет особенностей. При прогрессировании сердечной недостаточности появляется акроцианоз, цианоз лица вплоть до facies mitralis. У больных с небольшой степенью МН при осмотре и пальпации области сердца патологии может не выявляться. При значительной регургитации отмечается сердечный горб, верхушечный толчок становится усиленным, разлитым, смещается влево, а иногда и вниз. В III-IV межреберьях слева и в эпигастрии можно пальпаторно обнаружить пульсацию. При выраженной МН пальпаторно определяется систолическое дрожание на верхушке. Пульс и артериальное давление обычно не изменены, однако при значительной выраженности порока возможны мерцание и трепетание предсердий. Характерно расширение границ относительной тупости сердца вверх и влево за счет увеличения левого предсердия и левого желудочка. Сердце приобретает митральную конфигурацию со сглаженной сердечной талией. При гипертрофии правого желудочка границы сердца смещаются вправо. Аускультация сердца выявляет ослабление I тона на верхушке или его отсутствие (в редких случаях I тон не изменен). Там же выслушивается систолический шум, который начинается одновременно с I тоном или сразу после него, занимает часть систолы или всю систолу, проводится в подмышечную область. Тембр шума различный — мягкий, дующий или грубый. Акцент II тона над легочной артерией обычно умеренно выражен, там же часто выслушивается расщепление II тона. Часто у верхушки сердца выслушивается III тон, представляющий собой усиление физиологического III тона сердца; по тембру он отличается от тона открытия митрального клапана как более глухой.
Критерии диагностики. Диагноз МН ставится на основании жалоб, данных объективного обследования, а также инструментальных методов, которые позволяют выявить прямые и косвенные признаки МН.
1. Прямые симптомы:
— систолический шум на верхушке;
— ослабление I тона и, часто, наличие Ш тона сердца;
— выявление митральной регургитации в полости левого предсердия (допплерэхокардиография).
2. Косвенные симптомы:
— увеличение левого желудочка
физикальные признаки: усиление верхушечного толчка, расширение сердца влево; ЭКГ-признаки гипертрофии и дилатации левого желудочка: отклонение электрической оси влево (RI > RII > RIII и SIII > RIII); увеличение амплитуды зубца R в отведениях от конечностей и V5-6, особенно в сочетании с изменениями сегмента ST и Т; (RI-RIII)+(SIII-SI) > 17 мм; (RI+SIII) > 25 мм; RV6 > RV5;
рентгенологические признаки: закругление четвертой дуги на левом контуре сердца;
ЭХО-КС признаки: нарушение смыкания створок митрального клапана в систолу, дилатация, утолщение стенок и увеличение массы левого желудочка, увеличение экскурсии межжелудочковой перегородки, возрастание общего ударного объема левого желудочка.
— увеличение левого предсердия и систолическое его расширение:
рентгенологические признаки: сглаженность левого контура сердца, выбухание третьей дуги левого контура — левого предсердия и его систолическое выбухание, добавочная тень по правому контуру при атриомегалии, смещение контрастированного пищевода по дуге большого радиуса, т.е. более 6 см;
ЭКГ- признаки гипертрофии левого предсердия: увеличение отрицательной фазы зубца Р в отведении VI, уширение зубца Р более 0,11 сек. и его двугорбость в I, II ст. отв. и в V4-6;
ЭХО-КС признаки: увеличение размера и экскурсии левого предсердия.
минуту. Зубец Р в 1 и П стандартных отведениях — 0,12, двугорбый, увеличение отрицательной фазы зубца Р в отведении VI.
ЭХО-КС: утолщение и нарушение смыкания створок митрального клапана в систолу, утолщение стенок и увеличение массы левого желудочка, признаки гипертрофии левого предсердия. ФВ — 66%.Допплеровское исследование: заброс струи крови из левого желудочка в левое предсердие.
Рентгенограмма органов грудной клетки: дилатация левого предсердия и его ушка (третья дуга) и увеличение левого желудочка (четвертая дуга).
http://lektsii.org/8-14039.html
Какие симптомы характерны для аускультативной картины недостаточности митрального клапана?
1) систолический шум у основания сердца
2) хлопающий I тон
3) мезодиастолический шум
4) систолический шум на верхушке
Какой симптом характерен для больных со стенозом устья аорты?
1) диффузный цианоз кожных покровов
3) бледность кожных покровов
4) симптом Мюссе
5) «пляска каротид»
Какие заболевания могут привести к недостаточности аортального клапана?
2) инфекционный эндокардит
4) атеросклероз аорты
5) все перечисленные
35. Назовите основную причину миокардитов:
2) паразитарные инвазии
3) неинфекционные агенты (лекарственные вещества, вакцины, сыворотки, термические и радиохимические воздействия)
5) идиопатические факторы
Какой из перечисленных рентгенологических признаков является общим для миокардита и экссудативного перикардита?
2) отсутствие дуг по контурам сердечной тени
3) отсутствие застоя в легких
4) преобладание поперечника сердца над длинником
5) укорочение тени сосудистого пучка
37. Назовите наиболее частую причину хронической сердечной недостаточности в настоящее время:
1) ревматические пороки сердца
5) миокардиты и кардиомиодистрофии
При каких заболеваниях сердца развитие сердечной недостаточности является следствием нарушения диастолической функции миокарда?
1) инфаркт миокарда
2) гипертрофическая кардиомиопатия
3) дилатационная кардиомиопатия
4) митральный стеноз
5) трикуспидальная недостаточность
У больного с диагнозом «острый трансмуральный инфаркт миокарда» на 2-е сутки пребывания в стационаре появился систолический шум в области абсолютной сердечной тупости без проведения в другие области, шум усиливается от нажатия стетоскопа и имеет скребущий характер. Состояние больного существенно не изменилось. О каком осложнении инфаркта следует думать?
1) разрыв миокарда
2) перфорация межжелудочковой перегородки
3) отрыв сосочковых мышц митрального клапана
4) эпистенокардитический перикардит
5) синдром Дресслера
40. Больной 68 лет госпитализирован с диагнозом «острый задний инфаркт миокарда». Во время осмотра потерял сознание, покрылся холодным потом. Состояние тяжелое, кожа бледная, холодная. Тоны сердца – глухие, ритмичные. ЧСС=180 в мин. АД=80/40 мм рт.ст. Пульс слабого наполнения. На ЭКГ – широкие желудочковые комплексы по 0,18 с. Какое осложнение инфаркта миокарда имеет место?
1) фибрилляция желудочков;
2) желудочковая экстрасистолия
3) узловая тахикардия
4) частичная атриовентрикулярная блокада
5) желудочковая тахикардия
41. Больная 55 лет поступила в клинику по СМП с жалобами на боли за грудиной, не купирующиеся приемом нитроглицери-на. Состояние средней тяжести. Кожные покровы бледные. Тоны сердца приглушены, аритмичные. Пульс – 96 ударов в мин. АД=110/70 мм рт.ст. Во время осмотра внезапно потеряла сознание, захрипела, отмечались тонические судороги, дыхание отсутствует, пульс не определяется. На ЭКГ – волнообразная кривая. Рекомендуемая терапия:
1) введение норадреналина
2) введение адреналина и хлористого кальция внутрисердечно
3) электроимпульсная терапия
4) эндокардиальная электростимуляция
5) непрямой массаж сердца
42. Больной 47 лет поступил в клинику с диагнозом «острый заднее-диафрагмальный инфаркт миокарда». В первые сутки наблюдения внезапно потерял сознание. Пульс и давление не определяются. На ЭКГ – синусовый ритм с переходом в асистолию желудочков. Лечение:
2) наружный массаж сердца
3) внутрисердечное введение симпатомиметиков
4) бета-блокаторы в/венно
По поводу изолированной систолической гипертензии с максимумом АД 200/90 мм рт.ст. пациент 22 лет был обследован в поликлинике. Пульсация артерий стоп снижена, АД на ногах не измерялось. При флюорографии грудной клетки выявлены изменения, напоминающие узурацию нижней поверхности ребер. Какова причина гипертензии?
1) гипертоническая болезнь
2) стеноз сонной артерии
4) эссенциальная гипертензия
5) коарктация аорты
Какое из положений верно для больного хронической сердечной недостаточностью, относящейся к I функциональному классу?
1) симптомы заболевания сердца выявляются только инструментальными методами в условиях максимальной физической нагрузки
2) тест 6-ти минутной ходьбы – 500 м
3) обычная физическая активность приводит к утомлению, сердцебиению, одышке, ангинозным болям
4) утомление, сердцебиение, одышка, ангинозные боли возникают при ходьбе на 200 м
5) пациент не способен к выполнению какой бы то ни было физической нагрузки без возникновения дискомфорта
45. Факторами риска ИБС являются:
1) артериальная гипертензия
3) сахарный диабет
5) все перечисленное
46. Эквивалентом стенокардии может служить следующий симптом:
1) изжога при быстрой ходьбе
2) головокружение при переходе в ортостаз
3) повышение АД при физической нагрузке
4) колющие боли в сердце при наклонах туловища
47. У больных со стабильной стенокардией на прогноз влияет:
Аускультативная картина недостаточности митрального клапана при выслушивании на верхушке сердца (в сравнении с нормой)
Систола. Диастола.
1) Усиление 1 тона – «хлопающий» 1 тон на верхушке за счет мышечного компонента (левый желудочек в диастолу заполняется не полностью, поэтому в систолу опорожняется быстро и энергично) и клапанного компонента (увеличение амплитуды колебания створок).
2) Акцент 2 тона, его раздвоение над легочной артерией. Хлопающий первый тон на верхушке сердца и акцентированный 2 тон над легочной артерией описаны Нестеровым А.Н. как «симптом двух молоточков».
3) Появление тона открытия митрального отверстия после 2 тона (в норме митральный клапан открывается беззвучно, а при склерозировании створок митрального клапана вибрация створок вызывает появление 3 тона). Тройной ритм или «ритм перепела» (спать пора) называется симптомом Боткина.
4) Часто выслушивается мерцательная аритмия.
5) Диастолический шум на верхушке, имеющий 2 максимума – протодиастолический и пресистолический (симптом Францеля). Шум сердца часто сопровождается диастолическим дрожанием («кошачье мурлыканье»).
6) Над легочной артерией может выслушиваться шум Грэхема-Стилла.
Недостаточность аортального клапана:
1) Ослабление 1 тона на верхушке за счет клапанного ( при формировании относительной недостаточности митрального клапана) и мышечного компонента (увеличение наполнения левого желудочка с его последующей дилатацией).
2) Ослабление 2 тона во втором межреберье справа и в точке Боткина-Эрба за счет клапанного компонента.
3) Раздвоение 1 тона, возникающее за счет сокращения левого желудочка в 2 этапа (басистолия или симптом Образцова).
4) Диастолический (голодиастолический) шум убывающего характера (decrescendo) во втором межреберье справа и в точке Боткина-Эрба, связанный с регургитацией крови из аорты в левый желудочек через отверстие между не замкнутыми створками аортального клапана. Шум проводится к верхушке сердца (т.е. выслушивается практически над всеми точками аускультации сердца).
5) В рамках диастолического шума при недостаточности митрального клапана выделяют функциональный мезодиастолический или пресистолический шум Флинта (Фронт крови из аорты ударяется о створку митрального клапана с развитием относительного митрального стеноза), который выслушивается на верхушке сердца.
6) Двойной тон Траубе и двойной шум Виноградова-Дюрозье над крупными артериями.
Аускультативная картина во втором межреберье справа от грудины при аортальных пороках:
Недостаточность АК.
http://megaobuchalka.ru/6/2892.html
При нерезко выраженной митральной недостаточности жалобы у больного отсутствуют. Единственным симптомом заболевания будет систолический шум при нормальных размерах сердца.
При более выраженной недостаточности МК нарастает одышка, возможно формирование левостороннего \»сердечного горба\». Верхушечный толчок смещен влево и вниз в V-VI межреберье, разлитой, усиленный. Границы сердца расширены влево и вверх, а в дальнейшем и вправо, определяется систолическое дрожание на верхушке. При аускультации I тон на верхушке сердца, как правило, ослаблен. Это связано с тем, что мускулатура ЛЖ и створки митрального клапана в момент начала систолы не напрягаются в достаточной степени. I тон тем слабее, чем больше степень недостаточности митрального клапана. Выслушивается III тон. Определяется акцент II тона на легочной артерии, возникающий в результате повышения давления в малом круге кровообращения.
Одним из основных признаков митральной недостаточности является дующий систолический шум, возникающий вследствие регургитации (обратного тока крови через поврежденный митральный клапан. Шум лучше всего выслушивается на верхушке сердца, связан с 1 тоном, занимает большую часть или всю систолу, проводится к основанию сердца, в левую подмышечную область, на спину. При положении больного на левом боку систолический шум усиливается.
Пульс и АД при митральной недостаточности не изменяются и только при значительной её степени отмечается пульс малого наполнения.
Кроме систолического шума, определяется мезодиастолический (относительный стеноз МК).
При недостаточности II-III ст. появляется увеличение печени, возможны нарушения ритма в виде экстрасистолии и мерцательной аритмии.
На ЭКГ при незначительной регургитации изменений нет. В дальнейшем нарастают признаки гипертрофии левых отделов сердца, а при развитии легочной гипертензии — и правых. Возможно замедление атриовентрикулярной проводимости, экстрасистолия, мерцание предсердий.
На ФКГ наблюдается снижение амплитуды I тона на верхушке, увеличение амплитуды II тона на легочной артерии, выражен III тон. Характерным для митральной недостаточности является наличие постоянно убывающего высокочастотного систолического шума, связанного с I тоном. Шум занимает большую часть систолы 23), имеет формы затухающих от I тона неравномерных колебаний. Он регистрируется обычно на всех точках, но p.max. — это верхушка сердца. Нередко регистрируется мезодиастолический шум.
Интенсивность всех изменений пропорциональна недостаточности МК и активности процесса.
На R-грамме грудной клетки определяются признаки умеренного венозного застоя, увеличение левого желудочка, а в дальнейшем и левого предсердия. При выраженной митральной недостаточности появляется увеличение правых отделов сердца.
При ЭХО-кардиографическом исследовании подтверждается вальвулит и деформация створок МК. Недостаточность МК при ревматизме следует дифференцировать с таковой при инфекционном эндокардите, СКВ, врожденными пороками сердца, пролапсом МК, недостаточностью 3-х -створчатого клапана.
http://medport.info/pediatriya/klinicheskaya-kartina-nedostatochnosti-mitralnogo-klapana.html
Недостаточность митрального клапана аускультативная картина
Цена вывеска для магазина redmedia-moscow.ru.
Митральная недостаточность
Митральная недостаточность (МН) — это неспособность митрального клапана запирать митральное отверстие в момент систолы левого желудочка.
Выделяют первичную (органическую) МН, при которой порок возникает вследствие начального поражения любой структуры клапана (створок, кольца, хорд или папиллярных мышц) и вторичную (относительную), при которой МН развивается из-за дилатации полости левого желудочка и расширения в связи с этим площади митрального отверстия.
Митральная недостаточность
Эпидемиология. МН — один из самых распространенных приобретенных пороков сердца. Так, только одна из причин МН — пролапс митрального клапана — выявляется у 5-10% общей популяции (к счастью, в большинстве случаев он протекает бессимптомно, доброкачественно, без нарушений гемодинамики).
Этиология. Причин МН (в отличие от МС) чрезвычайно много. Первичную (органическую) МН могут вызывать:
— воспалительные заболевания: ревматизм, системная патология соединительной ткани, аортоартериит, инфекционный эндокардит;
— дегенеративные процессы: фиброкальциноз, миксома-тозная дегенерация;
— пролапс митрального клапана;
— дисфункции протезов клапана;
Вторичная (относительная) МН является следствием многих заболеваний сердца, сопровождающихся дилатацией полости левого желудочка, — ИБС, дилатационной кардиомиопатии, миокардитов, дистрофий миокарда, аортальных и некоторых врожденных пороков.
Патофизиология. При МН во время систолы левого желудочка часть крови вместо движения в аорту направляется в левое предсердие, а во время диастолы вместе с порцией крови, поступившей из легочных вен, возвращается обратно. Таким образом, в левых отделах сердца циркулирует превышающий норму объем крови, т. е. увеличена преднагрузка. При хроническом течении процесса это вызывает не только дилатацию левого предсердия и левого желудочка, но и их постепенную гипертрофию, и порок длительное время остается компенсированным. При острой МН желудочек не успевает адаптироваться к резкому повышению преднагрузки, что может вызвать его острую дисфункцию. Ухудшение систолической функции левого желудочка приводит к застойным явлениям в малом круге кровообращения, перегрузке правых отделов сердца и правожелу-дочковой недостаточности. Дилатация левого предсердия часто провоцирует фибрилляцию предсердий, тромбообразование и тромбоэмболии.
Патологическая анатомия. В зависимости от этиологии порока при МН могут быть изменены:
— створки (фиброз, кальциноз, миксоматозная дегенерация, врожденная аномалия, разрушение);
— хорды (фиброз, кальциноз, миксоматозная дегенерация, растяжение, разрыв);
— папиллярные мышцы (ишемическая или воспалительная дисфункция, разрыв);
— клапанное кольцо (фиброкальциноз, расширение).
Независимо от причины МН, левые отделы (особенно левое предсердие) бывают дилатированы, их стенки (особенно левого желудочка) гипертрофированы, в полости левого предсердия часто находят тромбы.
Классификация. Помимо первичной и вторичной выделяют хроническую и острую МН. Хроническая МН может быть легкой, умеренной и тяжелой. Тяжелая — компенсированной и декомпенсированной.
Клиника. При хронической МН порок длительное время остается компенсированным и часто выявляется случайно по характерной аускультативной картине на верхушке сердца, включающей в себя:
— ослабление первого тона (из-за структурных изменений створок клапана);
— систолический шум (вследствие заброса крови в левое предсердие), занимающий всю систолу (при пролапсе митрального клапана шум начинается после щелчка);
— третий тон (отражающий объемную перегрузку левого желудочка).
Дилатация и гипертрофия левого желудочка смещают верхушечный толчок сердца влево и вниз. Появление левожелудочковой недостаточности вызывает симптомы застоя в малом круге кровообращения, а в дальнейшем при возникновении правожелудочковой недостаточности — в большом.
Нередко при МН возникают фибрилляция предсердий и рецидивирующие тромбоэмболии.
Клиническим проявлением острой МН (следствие инфаркта миокарда, инфекционного миокардита, травмы сердца,
спонтанного разрыва хорды или папиллярной мышцы), как правило, является тяжелый отек легких.
Дополнительные методы исследования.
Лабораторные данные неспецифичны, но иногда помогают в выявлении причин МН (инфекционного эндокардита, ревматизма, инфаркта миокарда).
Электрокардиография. На ЭКГ находят гипертрофию левого предсердия и желудочка, часто выявляется фибрилляция предсердий.
Рентгенография. При рентгенографическом исследовании отмечается увеличение левых отделов сердца, особенно левого предсердия. Появление левожелудочковой недостаточности сопровождается симптомами застоя в легких.
Эхокардиография. Современная эхокардиографическая техника способна определить наличие и тяжесть МН (допплер-графически по струе регургитации), ее этиологию и оценить функциональное состояние левого желудочка. Характерный признак — дилатация левых отделов сердца, причем при вторичной (относительной) МН дилатация левого желудочка всегда более выражена и сочетается со значительным снижением его систолической функции.
Другие методы. Катетеризация легочной артерии, полостей сердца, коронарография, вентрикулография и метод термодилюции используются в специализированных кардиохирургических клиниках для уточнения тяжести МН, ее этиологии и лечебной тактики. Для выявления скрытых нарушений гемодинамики нередко используются нагрузочные пробы (тредмил-тест, велоэргометрия, стрессовая эхокардиография).
Диагноз. Сочетания данных клиники, в частности типичной аускультативной мелодии с характерной эхокардиографической картиной, вполне достаточно для обоснования диагноза МН.
При легкой МН выявляется только систолический шум и узкая струя регургитации до середины левого предсердия. При умеренной МН появляются начальные признаки гипертрофии и дилатации левых отделов сердца, струя регургитации достигает средней величины. Тяжелая МН характеризуется одышкой при нагрузке, ослаблением первого тона, четкими признаками гипертрофии и дилатации левых отделов сердца, легочной гипер-тензией и широкой струей регургитации, глубоко проникающей в левое предсердие. При декомпенсированной МН появляется третий тон, четкие признаки левожелудочковой недостаточности, снижается ( 50 мл/м2) индекс конечно-систолического объема левого желудочка, нередко выявляются симптомы застоя в большом круге кровообращения.
Дифференциальный диагноз. Шум митральной недостаточности дифференцируют с шумами:
— аортального стеноза (максимум во 2-м межреберье справа, сопровождается систолическим дрожанием грудной стенки, иррадиирует вверх);
— обструктивной ГКМП (эпицентр в 3-4-м межреберье слева у грудины, усиливается в положении стоя);
— трикуспидальной недостаточности (максимален у мечевидного отростка на вдохе);
— дефекта межжелудочковой перегородки (клинически отличить трудно).
Лечение. Если имеется возможность, воздействуют на причину порока. Легкая МН лечения обычно не требует. При умеренной и тяжелой компенсированной МН используется медикаментозная терапия. Препаратами выбора в таких случаях являются периферические вазодилататоры, причем наилучшими из них считаются ингибиторы АПФ: каптоприл, эналаприл, лизиноприл, рамиприл и др. Снижая сосудистое сопротивление, ингибиторы АПФ при МН облегчают и увеличивают выброс крови в аорту, уменьшают митральную регургитацию, что замедляет развитие дилатации и дисфункции левого желудочка.
Появление признаков декомпенсации при тяжелой МН служит показанием к хирургическому лечению (протезирование или пластика клапана). Если по каким-либо причинам операция не выполняется, к ингибиторам АПФ добавляют диуретики и (особенно в случае появления фибрилляции предсердий) — сердечные гликозиды и Р-адреноблокаторы. При фибрилляции предсердий и выраженной дилатации левого предсердия для профилактики тромбоэмболий показана постоянная терапия антикоагулянтами (варфарин) или антиагрегантами (аспирин, клопидогрель).
Для стабилизации состояния у больных с острой МН используют ингибиторы АПФ, внутривенное введение нитропрус-сида натрия и фуросемида. Эффективна внутриаортальная баллонная контрпульсация. Рефрактерная сердечная недостаточность в таких ситуациях служит показанием к немедленной операции.
Течение и прогноз. При хроническом течении заболевания у большинства больных МН длительно (до 20 лет и более) сохраняется период компенсации. Летальность при плановых операциях по протезированию или пластике митрального клапана составляет 2-7%. Хирургическое лечение улучшает выживаемость больных, если до операции фракция изгнания левого желудочка превышала 35%. При вторичной (относительной) МН хирургическое лечение менее эффективно.

Экспертиза трудоспособности. Легкая и умеренная МН трудоспособность не снижает. При тяжелой компенсированной МН лица физического труда нуждаются в трудоустройстве. Больные с тяжелой декомпенсированной МН трудоспособность теряют.
Профилактика МН предусматривает использование мер по:
— раннему выявлению и устранению причин, вызывающих порок;
— предупреждению дилатации и дисфункции левого желудочка (устранение неадекватных физических нагрузок, назначение ингибиторов АПФ);
— предупреждению вторичного инфекционного эндокардита.
При диспансерном наблюдении больных с легкой МН обследуют один раз в год, с умеренной — каждые 6 мес.







