Обширный инфаркт, сколько живут после обширного инфаркта сердца
Последствия обширного инфаркта и шансы выжить
Обширный инфаркт является наиболее опасной формой сердечного приступа. Он представляет серьезную угрозу для здоровья и жизни человека.
Многие люди не подозревают о том, что в их организме развиваются патологические процессы. Заболевания сердечно-сосудистой системы длительное время могут протекать скрыто. Критическое состояние возникает неожиданно и без видимых причин. Если в этот момент не оказать пострадавшему немедленную медицинскую помощь, он может погибнуть.
Что представляет собой обширный инфаркт миокарда
Инфарктом миокарда называют патологическое состояние сердечной мышцы, при котором часть ее тканей отмирает. Обширный инфаркт сопровождается масштабными поражениями сердца.

Некроз (омертвение) чаще возникает в левом желудочке, в его передней стенке. Эта часть органа несет большую функциональную нагрузку. Именно отсюда выталкивается кровь под большим давлением в аорту. У некоторых больных патологический процесс распространяется на правый желудочек, а у 30% пациентов поражены предсердия.
При обширном инфаркте наблюдается поражение всех слоев сердечной мышцы (эпикард, миокард и эндокард). Участок омертвевшей ткани может достигать 8 см в ширину.
Некроз клеток миокарда является следствием критического недостатка питательных веществ и кислорода. Частичное или полное отсутствие питания возникает в результате серьезного нарушения коронарного кровотока.
Чаще всего кровоснабжение тканей сердца ухудшается постепенно. На стенках коронарных сосудов появляются отложения жиробелковых масс. Их появлению способствует высокое содержание в крови холестерина низкой плотности. Со временем в отложения прорастает соединительная ткань, формируя атеросклеротические бляшки.
По мере увеличения размеров бляшек просвет сосудов становится все более узким. При таком состоянии сердечно-сосудистой системы любое внешнее воздействие (физическая нагрузка, стресс, курение или резкий скачок артериального давления) может вызвать отрыв части бляшки и повреждение стенок сосуда. Травмированная сосудистая ткань восстанавливается с образованием тромба. Позднее тромбы увеличиваются в размерах и заполняют просвет сосуда. Иногда они могут достигать 1 см в длину, полностью перекрывая пораженную артерию и останавливая кровоснабжение.
Формирование тромба сопровождается выделением особых веществ, провоцирующих спазм сосудов. Спазмы могут возникать на небольшом участке артерии или охватывать ее полностью. Во время спазма может произойти полное перекрытие кровотока, влекущее неминуемое омертвение тканей сердца. Через 15 минут после остановки кровообращения клетки сердечной мышцы начинают погибать. А через 6-8 часов развивается обширный инфаркт сердца.
Некротизированные ткани сердца замещаются соединительной тканью. На месте очага поражения образуется постинфарктный рубец.
Факторы, провоцирующие инфаркт миокарда
Существуют различные причины развития патологического состояния:
Симптомы обширного инфаркта миокарда
Люди, которым довелось узнать, что такое обширный инфаркт миокарда, испытывали сильные давящие и обжигающие боли в груди. Болезненные ощущения могут также возникать в левой руке, в области шеи и лопаток с левой стороны. Некоторые отмечают нетипичные боли в груди или правой руке.

Во время сердечного приступа наблюдается резкое снижение артериального давления и нарушение ритма сердцебиения. Пульс становится неравномерным или учащенным. Больного «бросает» в холодный пот. Он дышит прерывисто, ощущает слабость и головокружение. Кожные покровы пострадавшего становятся бледными или синюшными. У него может возникнуть тошнота, рвота или резкая боль в желудке. Больной может потерять сознание.
На протяжении острого периода после инфаркта (4-8 дней) формируется участок некроза. В этот период боли становятся менее выраженными, артериальное давление повышается. Больного мучают признаки сердечной недостаточности — одышка и нарушение ритма сердцебиения.
Со второй недели после приступа начинается процесс формирования рубца. К концу месяца артериальное давление и сердечный ритм нормализуются, боль исчезает.
В постинфарктном периоде сформированный рубец уплотняется, сердечная мышца адаптируется к новым условиям и развивает компенсаторные механизмы. Это помогает пострадавшим выживать после обширного инфаркта.
У больного иногда может возникать одышка и нарушения сердечного ритма. Постинфарктный период длится до полугода.
В постинфарктном периоде могут проявиться осложнения заболевания.
Последствия обширного инфаркта миокарда

Когда возник обширный инфаркт, последствия, шансы выжить — все зависит от больного и его близких. Чем раньше будет оказана медицинская помощь пострадавшему, тем менее вероятно развитие осложнений.
Сердечный приступ может стать причиной остановки сердца и летального исхода. Нередко он вызывает шоковое состояние и отек легких.
Омертвение тканей желудочка может спровоцировать разрыв его стенок. Во время приступа в некоторых случаях нарушается функционирование митрального клапана (регургитация). Изменение проводимости сердечных импульсов становится причиной появления различных видов аритмий. Осложнением обширного инфаркта миокарда может стать паралич конечностей.
Нарушения работы органов возникают в результате медикаментозной терапии, которую оказывают пострадавшему во время реанимационных мероприятий. Из-за применения наркотических анальгетиков может возникнуть нарушение функции дыхания. После введения стрептокиназы нередко развивается артериальная гипотензия. У больного могут возникнуть аутоиммунные осложнения.
Реабилитация после обширного инфаркта
После обширного инфаркта необходимо коренным образом изменить свою жизнь и исключить или минимизировать провоцирующие факторы. Если сердечный приступ возникнет повторно, вероятность выжить будет незначительной.

Отказ от вредных привычек
Больному необходимо отказаться от курения и алкоголя. Следует полностью пересмотреть свой ежедневный рацион и исключить из него потенциально опасные продукты. К ним относятся жирные сорта мяса, сосиски, колбасы, соленья, копчености, приправы, крепкий чай и кофе.
Людям, страдающим от излишнего веса, рекомендуется снизить калорийность употребляемых блюд. Им нужно отказаться от сладостей и мучных изделий, отдавая предпочтение овощам и фруктам. От нормализации веса зависит их жизнь.
Нужно избегать чрезмерных физических нагрузок и стрессовых ситуаций. Если они связаны с работой, стоит задуматься о смене рода деятельности и выборе более спокойной профессии.
Важно регулярно бывать на свежем воздухе и проветривать помещение. Больному назначат курс лечебной физкультуры для восстановления после длительного постельного режима. Необходимо строго придерживаться рекомендаций лечащего врача.
Медикаментозная терапия во время постинфарктного периода направлена на нормализацию артериального давления, восстановление ритма сердцебиения, устранение сердечно-сосудистой недостаточности и лечение сопутствующих заболеваний.
Желательно, чтобы реабилитация после инфаркта осуществлялась в санаторно-курортных условиях под наблюдением врачей.
Какой прогноз после обширного инфаркта
Сколько живут после обширного инфаркта и возникнет ли повторный приступ, не может сказать ни один врач. Состояние здоровья человека зависит от его желания изменить свои привычки навсегда. После обширного инфаркта сердце не может уже выполнять свои функции, как раньше. В результате приступа произошли необратимые изменения в тканях сердечной мышцы. Поэтому вести такой же образ жизни, как до приступа, не получится. Те больные, которые пренебрегают рекомендациями лечащего врача и не отказываются от вредных привычек, редко выживают при повторном инфаркте миокарда.
Отказ от вредных привычек, изменение рациона, реабилитация в комфортных условиях и хороший уход позволят минимизировать риски возникновения повторного приступа. Регулярное наблюдение у лечащего врача даст возможность вовремя обнаружить опасные симптомы предотвратить развитие патологических процессов. При бережном отношении к своему здоровью вполне возможно дожить до глубокой старости, не теряя качества жизни.
http://sosudoved.ru/serdtse/posledstviya-obshirnogo-infarkta-i-shansy-vyzhit.html
Операции при инфаркте миокарда на сердце — когда и как делать?
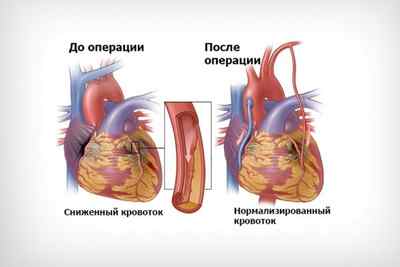
Острый инфаркт миокарда, в большинстве своем, требует проведения операции, особенно при обширных или трансмуральных некрозах. Хирургическое лечение позволяет практически полностью восстановить кровоснабжение сердца и его нормальную работу. Подобная тактика отличается высокой эффективностью и безопасностью, особенно при использовании малоинвазивных вмешательств в кратчайшие сроки. Чем быстрее пациенту сделана операция, тем больше шансов на скорое восстановление и отсутствие осложнений.
Виды операций при инфаркте и их эффективность

Операции при инфаркте делятся на две группы – открытые (доступ к сердцу происходит путем разреза грудной клетки) и чрескожные (в коронарные сосуды заводят зонд через бедренную артерию с помощью маленького отверстия). Из-за низкой травматичности и минимального количества осложнений второй метод теперь используют гораздо чаще.
Виды чрескожных вмешательств:
Открытые операции делают при полной закупорке артерии, когда поставить стент не получается: при обширных поражениях или сопутствующих патологиях сердца (пороки клапанов). В подобных случаях применяют шунтирование, при котором создают обходные пути тока крови с помощью синтетических элементов или аутоимплантов. Вмешательство проводят на остановленном сердце с использованием аппарата искусственного кровообращения, но лучше делать это на работающем органе.
Выделяют два вида шунтирования:
- Аортокоронарное – при этом с определенной области тела забирают кусочек вены, а затем один его конец подшивают к аорте, а другой – к венечной артерии, ниже участка закупорки.
- Маммарокоронарное – в подобном случае как шунт используют внутреннюю грудную артерию. Преимущество такого способа в том, что этот сосуд менее подвержен атеросклерозу, более долговечен и, в отличие от вены, не имеет клапанов.
Надо ли делать операцию и почему?
Операция на сердце при инфаркте миокарда – не вопрос предпочтений, а насущная необходимость, особенно в случае обширного поражения. Если не восстановить кровообращение в тканях, они очень быстро отмирают, в результате чего область некроза увеличивается. Это еще больше нарушает нормальную работоспособность органа, у пациента развивается кардиогенный шок.
Кроме того, продукты распада некротизированных тканей очень токсичны и, попадая в кровь, вызывают острое отравление и полиорганную недостаточность.
Операции, которые делают при инфаркте, при своей простоте эффективно восстанавливают нормальную гемодинамику и устраняют ишемию кардиомиоцитов, в результате чего работа сердца возобновляется.
Тем не менее следует помнить, что хирургическое лечение – временный метод, который не дает полного выздоровления. Он устраняет последствия, вызванные атеросклерозом сосудов. Только профилактика нарушения жирового обмена позволит избавиться от возможных рецидивов.
Последствия, прогноз и осложнения
Результат операции после сердечной атаки предопределен временем, которое прошло от момента приступа до доставки пациента в инфарктное отделение и разрушения тромба. Если вмешательство произошло не позже шести часов, то возможен благоприятный прогноз.
Когда же срочную операцию не выполнили, последствия бывают крайне серьезными:
- повторный приступ;
- аневризма аорты;
- риск возникновения инсульта;
- развитие острой почечной или печеночной недостаточности;
- нарушения дыхания.
После операции пациента переводят в реанимационное отделение, где за ним должным образом ухаживают и проводят профилактику осложнений.
При установке в сердце каких-либо искусственных предметов (стентов) повышается риск образования тромбов. Для предотвращения такой ситуации каждый больной должен принимать антиагрегантные препараты в строго указанной дозе и кратности.
Окончательный прогноз зависит от дальнейшего консервативного лечения, реабилитации и выполнения профилактических мер: если пациент будет строго следовать рекомендациям врача, то его состояние значительно улучшится, а риск повторного приступа уменьшится.
Операция при инфаркте миокарда – распространенный и самый эффективный способ лечения этого заболевания. Кардиохирургия имеет широкий арсенал различных методик, что разрешает применять индивидуальный подход к каждому пациенту.
Успех и вероятность осложнений в первую очередь зависят от времени, которое прошло с момента диагностирования до начала лечения. В основном прогноз для пациентов после оперативного вмешательства благоприятный. Снизить возможность повторного приступа может длительное консервативное лечение и соблюдение мер профилактики.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/terapiya/operatsii/infarkt-operaciya.html
Шансы выжить после обширного инфаркта миокарда (сердца), последствия, как улучшить прогноз
Обширный инфаркт миокарда (ОИМ) – один из видов острой сердечной недостаточности, которая сопровождается полной закупоркой одного из сердечных сосудов, обширной площадью некроза миокарда.

Научное название заболевания – инфаркт миокарда (ИМ) без зубца Q или инфаркт миокарда без подъема сегмента ST. Рассмотрим основные причины развития ОИМ, особенности его проявления, диагностики, лечения, прогноз, шансы выжить, способы снижения смертности.
Существует несколько разновидностей инфаркта, различающиеся по локализации участка омертвения:
- ИМ боковой стенки миокарда левого желудочка;
- ИМ задней/передней стенки миокарда левого желудочка;
- ИМ нижней стенки миокарда левого желудочка (диафрагмальный);
- ИМ правого желудочка.
Причины заболевания
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород. Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет. Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.

Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Особенности лечения
Обширный инфаркт миокарда требует неотложной терапии. Чем раньше больному окажут помощь, тем больше вероятность благоприятного исхода. Существует два метода лечения ОИМ: медикаментозный, хирургический. Их можно комбинировать между собой.
Цель медикаментозной терапии – предупредить повторное образование тромба, растворить имеющийся тромб, уменьшить сердечную нагрузку, улучшить кровоснабжение миокарда, устранить симптомы сердечного приступа. Для этого больному назначают следующие препараты, процедуры:
- Обезболивающие, седативные. Снимают болевой синдром, способствуют расширению сосудов. Препараты выбора – нитроглицерин, морфин, фентанил+дроперидол.
- Кислородотерапия. Процедура необходима пациентам с недостаточным насыщением артериальной крови кислородом, острой сердечной недостаточностью.
- Антиагреганты, антикоагулянты. Препятствуют рецидиву тромбообразования. Препарат первого выбора – аспирин. Кроме него при ОИМ назначают клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Разрушают уже имеющийся тромб, улучшают прогноз. Для лечения инфаркта применяют один из четырех препаратов: стрептокиназу, тенектеплазу, алтеплазу, пуролазу.
- Бета-блокаторы. Снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы, ограничивают площадь поражения, препятствуют развитию аритмии. Препараты выбора – эсмолол, метопролол, пропранолол.
- Ингибиторы ренин-ангиотензиновой системы. Улучшают прогноз за счет позитивного влияния на работу сердца. Представители группы – валсартан, каптоприл, рамиприл, спиронолактон.
Хирургическое лечение при обширном инфаркте миокарда позволяет быстро восстановить нормальный кровоток. К экстренным методикам относится чрескожное коронарное вмешательство. Это малотравматичная хирургическая процедура, во время которой врач расширяет суженный участок посредством миниатюрного катетера, введенного через крупный сосуд. Конец катетера оборудован баллоном. Его надувание, сдувание позволяет расширить просвет артерии.
Такая процедура называется баллонированием. Если после расширения врач устанавливает внутри сосуда миниатюрный каркас (стент), операцию называют стентированием. Чрескожное коронарное вмешательство эффективно, если после начала приступа прошло менее 12 часов.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
Прогноз, шансы выжить
При обширном инфаркте миокарда прогноз всегда неблагоприятен. Качество, продолжительность жизни человека будет зависит от общего состояния здоровья, своевременности и полноты оказания медицинской помощи.
Около 5% пациентов умирает во время госпитализации. На протяжении года 36,7% людей снова попадут в больницу с сердечным приступом, 9% погибнут (5). По другим данным общая смертность от инфаркта составляет около 30%.
http://sosudy.info/obshirnyj-infarkt
Виды оперативного вмешательства при инфаркте и показания к ним
В некоторых случаях единственным вариантом лечения инфаркта становится хирургическое вмешательство. Операции на сердце сегодня выполняют разными методиками, в каждом случае есть свои особенности.
Необходимость операции при инфаркте
Операцию при инфаркте выполняют в тех случаях, когда медикаментозная терапия неэффективна либо имеются экстренные показания.
Перед оперативным вмешательством в обязательном порядке требуется диагностика. Обычно пациенту выполняют ультразвуковое исследование сердца, эхокардиографию, делают электрокардиограмму, проводят сцинтиграфию и коронарографию. Важно также получить результаты клинических анализов. На основании этих исследований специалисты решают, какая требуется операция – экстренная или плановая – и определяются с методикой ее проведения.
Виды операций и их особенности
Оперативное вмешательство при инфаркте может быть открытым или чрескожным. При выборе метода учитывают общее состояние пациента, стабильность работы сердца, степень распространения некроза миокарда, состояние коронарного русла.
К операциям открытого типа относят шунтирование сосудов, иссечение аневризмы, установку водителя ритма. В число чрескожных вмешательств относят установку стента (стентирование), баллонную дилатацию, эксимерную лазерную ангиопластику. У каждой методики есть свои особенности.

Шунтирование коронарных сосудов
Такое вмешательство считается стандартным при обширном инфаркте миокарда. Оно требуется, если коронарный сосуд полностью закупорен, поражены сердечные клапаны либо в тех случаях, когда невозможно выполнить стентирование. Установка шунтов позволяет создать новые пути, чтобы кровообращение осуществлялось без участия пораженных участков.
Перед операцией необходимо сдать лабораторные анализы, пройти электрокардиограмму, УЗИ и коронарографию с контрастом. За неделю пациент ложится в стационар и осваивает специальную методику дыхания. Необходима медикаментозная подготовка, отказ от курения.
Операцию выполняют под общим наркозом. Она может длиться до 6 часов. Возможно несколько вариантов ее проведения:
- С остановкой сердца. Пациента в этом случае подключают к аппарату искусственного кровообращения.
- На работающем сердце. В этом случае риск осложнений ниже, операция занимает меньше времени, а пациент быстрее восстанавливается. Провести такую операцию может только опытный хирург.
- Миниинвазивная операция. Эта техника появилась сравнительно недавно. При таком вмешательстве снижается риск инфекционных осложнений, уменьшаются кровопотери. Восстановление проходит намного быстрее.
У шунтирования коронарных сосудов есть определенные недостатки. К ним относится:
- необходимость предварительных исследований, специальной подготовки;
- выполнение общего наркоза;
- длительность операции;
- высокая травматичность;
- длительное восстановление;
- риск осложнений.
Важное преимущество операции – возможность проведения при поражении любой артерии.
Шунтирование не проводят при диффузном поражении коронарных артерий, сниженной фракции выброса левого желудочка, застойной сердечной недостаточности. Такая операция противопоказана при сахарном диабете, гемофилии, заболеваниях легких, гепатите.
Стоимость аортокоронарного шунтирования зависит от проводящей ее клиники. Средняя цена на такое вмешательство составляет 120 тысяч рублей.
Иссечение аневризмы
Такое оперативное вмешательство очень сложное. В некоторых случаях его необходимо совместить с шунтированием.
Операцию проводят по следующему алгоритму:
Недостаток иссечения аневризмы заключается в высоком риске развития осложнений и летальном исходе.
Стоимость операции составляет в среднем 50-70 тысяч рублей. Возможно совмещение с аортокоронарным шунтированием. В таком случае вмешательство обходится в среднем в 100 тысяч рублей.
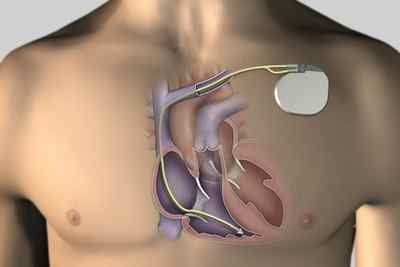
Установка водителя ритма
Такая операция требуется, когда нарушения сердечного ритма создают угрозу жизни. Для его контроля устанавливают специальный электронный прибор.
Операция выполняется в следующей последовательности:
Противопоказаний у такого вмешательства практически нет. Они ограничиваются атриовентрикулярной блокадой и синкопальными состояниями (обмороками).
Недостаток методики состоит в том, что водителя ритма периодически надо менять. Обычно повторная операция требуется через 5-6 лет. Обойдется такое вмешательство примерно от 100 тысяч рублей.
Стентирование
Такая методика необходима для расширения сосудов и предотвращения их деформации и сужения. Для этого устанавливают стенты – конструкции цилиндрической формы из металла или пластика.
Перед операцией необходимо отказаться от кроворазжижающих препаратов. Диабетикам может потребоваться коррекция времени приема инсулина или сахароснижающего препарата. Иногда в течение двух суток от таких средств необходимо отказаться.
Перед стентированием обязательно проводят ряд исследований, включая коронарографию. Последняя позволяет определить участок, куда требуется установить стент.
Во время восстановления после операции необходимо долго принимать препараты, препятствующие тромбообразованию. Возможен и более современный вариант, когда устанавливают стент, пропитанный особым раствором.
Основной недостаток стентирования – риск образования тромба около стента. К преимуществам метода относят быстрое восстановление, минимум возможных осложнений.
Абсолютных противопоказаний к операции нет. Стоимость ее в России составляет от 100 тысяч рублей, за рубежом цены в разы выше.
О преимуществах стентирования и особенностях его проведения при инфаркте смотрите это видео:
Баллонная дилатация
Такое вмешательство часто совмещают со стентированием, чтобы избежать повторного сужения сосуда. Пациенту через небольшой разрез вводят катетер с баллоном на конце. Артерию в суженном месте надувают. Просвет в коронарном сосуде увеличивается, а кровоток восстанавливается. Все манипуляции проводят под контролем рентгеновского аппарата.
Стоимость операции составляет примерно 50000 рублей. Вмешательство противопоказано при тяжелом состоянии пациента, близком расположении аневризмы сосуда и незначительном сужении (важны показатели гемодинамики).
Эксимерная ангиопластика
Среди чрескожных операций при инфаркте такое вмешательство является наиболее эффективным. Для устранения атеросклеротических тканей используют УФ-импульсы, выпускаемые эксимерным генератором. Эти импульсы испаряют жидкость, образуя акустические волны. Они разрушают тромбы.
В ходе процедуры пациенту постоянно вводят физиологический раствор. С его помощью происходит вымывание крови и контрастного вещества.
Такая операция не может быть применена, если лазерный катетер больше диаметра пораженного сосуда. К противопоказаниям относят также перфорацию сосудистой стенки, отсутствие защиты ствола левой коронарной артерии.
Реабилитационный период
После оперативного вмешательства пациент должен находиться в реанимационном отделении. Длительность его пребывания там зависит от типа проведенного вмешательства и скорости восстановления. В среднем это занимает 10 дней.
Во время реабилитации важно соблюдать диету. Она необходима для снижения риска развития атеросклероза, тромбообразования и варикоза. Обязательно контролируют работу сердца и легких, при необходимости проводят коррекцию.
При проведении операции открытого типа заживление грудной клетки занимает около полугода.
Если операция заключалась в установке водителя ритма, то пациента могут выписать уже на следующий день. Реабилитация заключается в ограничении физических нагрузок.

Возможные осложнения после операции
Осложнения чаще возникают после проведения операции открытого типа. Такое вмешательство может вызвать следующие последствия:
- тромбоз сосудов;
- анемию;
- сердечную недостаточность;
- инсульт;
- нарушение функционирования почек.
Операция при инфаркте может быть выполнена различными способами. Подходящий вариант подбирают индивидуально по показаниям. После операции важен реабилитационный период. При соблюдении рекомендации специалиста риск возможных осложнений значительно снижается.
http://serdce.biz/zabolevaniya/ibs/miokarda/operaciya-pri-infarkte.html
Инфаркт миокарда: особенности оперативного лечения
Операция при инфаркте миокарда необходима в большинстве случаев. Она помогает восстановить работоспособность сердца и наладить кровоток. Без хирургии высок риск летального исхода, поэтому при подозрениях на острый инфаркт пациента нужно срочно доставить в больницу и сделать необходимые обследования. В первую очередь осматривается стенка поврежденного сосуда.
Важность своевременной операции
На данный момент самая популярная процедура, которая проводится при инфаркте, – это АКШ (аортокоронарное шунтирование). В 13 больницах столицы делается другая операция – баллонная ангиопластика. Скоро к их числу прибавится еще 7 лечебных учреждений. Такой способ хирургии подразумевает не только устранение коронекротических тканей, но и предотвращение дальнейших проблем. Например, глиобластома головной вены в результате долгого кислородного голодания. Практика подобной инновации еще недостаточно обширная.
При инфаркте миокарда операция на сердце не может делаться по желанию: она обязательна. Из-за приступа отмирает часть мышечной ткани. Вместе с ней выходит из строя одна из нескольких вен или артерий. Ее закупоривает тромбный элемент, в результате чего происходит либо прекращение циркуляции крови, либо разрыв сосудистого сообщения. При отсутствии хирургического вмешательства за таким явлением следует смерть.
Операции снижают риск летального исхода, но не устраняют недуг полностью. Важно помнить, что по вине врачей или пациента могут появиться осложнения, несовместимые с жизнью.
Правильно осуществленные действия устраняют последствия инфаркта, а нахождение в реанимации и стационаре снижает риск повторного возникновения проблемы. Но в дальнейшем сам пациент должен поддерживать свое здоровье путем приема медикаментов и соответствующего образа жизни.
Прогноз после операции
Эффективность хирургического вмешательства зависит от времени его проведения. При инфаркте миокарда существует необходимость сделать операцию не позднее 6 часов с момента появления проблемы. Если устранить тромб и пересадить вену в течение первого часа, то никаких отрицательных последствий для организма не возникнет.
Если хирурги вмешались уже после первого часа с момента инфаркта, возможны побочные проблемы:
- Повышается риск повторного приступа.
- Развивается аневризма.
- Увеличивается шанс развития инсульта.
- Соседствующие с сердцем органы могут оказаться поврежденными, этот процесс способен затронуть почки и желчный проход.
Учитывая эти данные, при первых признаках острого некротического процесса пациента нужно доставить в больницу как можно скорее. Там определяется причина отклонения и варианты лечения.
Делают ли операцию при остром инфаркте тем, кто попадает в категорию безнадежных больных? Даже при отрицательных предположениях хирургические манипуляции начинают, но редко завершают успехом. Неутешительные прогнозы делаются в том случае, если операция после инфаркта началась уже спустя 6 часов с момента некроза. За это время клетки сердца могут полностью омертветь. Итогом станет прекращение биения главной мышцы тела и летальный исход. После поражения миокарда активируются дополнительные ресурсы организма, обеспечивающие кровообращение. Но их в очень редких случаях хватает больше, чем на 6 часов.
Предоперационные процедуры
При доставке пациента в больницу в обязательном порядке проводится коронарография. Она позволяет сделать предположения о размере пораженной области сердца. На основе этих данных выбираются инструменты для операции, определяется точный способ хирургического вмешательства.
В случае если пациент поступил с подозрением на тромб, но инфаркт еще не развился, и сердцебиение нормальное, его направляют на дополнительное обследование. Оно включает в себя коронарографию, эхо сердца. Собирается вторичная информация.
Поводом к отказу от операции могут послужить:
- сахарный диабет;
- сопутствующие сосудистые болезни или сердечная недостаточность;
- обширный некроз артерий или ряд заболеваний кровеносной системы.
Дополнительные хирургические манипуляции позволяют корректировать уровень наркоза, выбрать оптимальный вид вмешательства. В случае слабого организма проводятся только поддерживающие процедуры, а устранение тромба назначается уже тогда, когда произошел инфаркт.
До операции необходимо:
- Очистить грудь от волос, чтобы ничто не мешало сделать надрез.
- Рассчитать необходимую дозу наркоза;
-

Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
Если человек поступил в больницу с уже прогрессирующим инфарктом, то операция на сердце делается в срочном порядке. Ее проводят без предварительной подготовки. Единственной необходимой мерой считается коронарография, которая не отнимает много времени.
Этапы проведения операции
Перед началом операции задача хирургов – обеспечить пациенту максимально комфортные условия пребывания, качественный наркоз и систему поддержания жизни. На время вмешательства подключается аппарат искусственного кровообращения, который выполняет за сердце его работу. Также необходим прибор для обеспечения дыхания и тщательно подготовленная операционная со всеми инструментами и стопроцентной гигиеной.
Первый шаг непосредственно во время операции – это разрез, который делается на грудной клетке. Он нужен, чтобы хирурги могли добраться до сердца и провести с ним необходимые манипуляции. Нарушается целостность надкостницы. Все надрезы нужно делать очень осторожно, дабы не задеть крупные сосуды и не вызвать анемию или смерть от потери крови. Иногда найти вены вокруг сердца бывает слишком сложно, потому что их закрывают жировые отложения. Чтобы капилляры проступили, и было легче понять, сколько из них лежит в оперируемой области, при остром инфаркте предварительно делается массаж сердца.
Хирургия проводится в 2 этапа:
- Пересадка вены (так называемый сестринский сосуд) из бедренной части ноги пациента (может быть охвачена область, рядом с которой лежит тазобедренный сустав).
- Удаление некротических тканей.
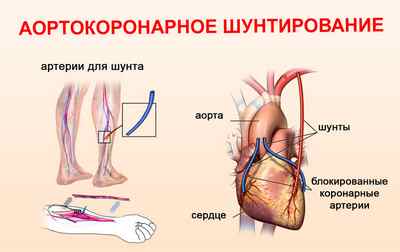
Пересадка сосуда необходима, чтобы заменить поврежденный участок аорты сердца. Это срочный и главный элемент операции. Его особенность заключается в том, что для этой цели может понадобиться сосуд из любого места. Редко основой для извлечения материала становится рука.
Извлечь тромб применяющимися повсеместно методами очень сложно, поэтому предпочтение отдается именно такой процедуре. Она может быть бессмысленна, если кровоток нарушен слишком серьезно. Замена нескольких циркуляционных путей обычно не ведет к успеху.
Некротические ткани – это те части мышц, которые отмерли из-за кислородного голодания после блокировки кровообращения. Они не восстановятся, поскольку уже не обладают живыми клетками. Зато соседние участки ткани легко могут способствовать рубцеванию образовавшейся бреши. После удаления некротических элементов на это уходит около одного месяца. Нужный период проводится в стационаре.
Следующие действия направлены на устранение хирургических надрезов. Грудная клетка сшивается при помощи специальной проволоки. После нее соединяется надкостница, а третьими крепятся эпителиальные ткани. Далее происходит реабилитация.
Реабилитационный период
После хирургии пациент направляется в отделение интенсивной терапии (реанимацию), где его должны «поставить на ноги». Около недели он находится на искусственном жизнеобеспечении. Задача специалистов в этот период – постоянно отслеживать показатели датчиков, чтобы спрогнозировать вероятный повторный инфаркт. Медсестры обязаны ежедневно промывать рубцующийся участок на груди, иначе в ране образуется гной.
Риски при неправильном проведении операции и несоблюдении рекомендаций
Главным условием выздоровления человека после перенесенной операции является полноценный уход и выполнение всех назначений. Терапевты требуют от подопечных постельного режима, ограничения в резких движениях, соблюдение правильного питания. Если они не придерживаются этих рекомендаций (или же при халатном отношении персонала) могут развиться:
- воспалительные процессы грудины;
- проблемы почек;
- повторные проявления инфаркта;
- разрыв швов.
Если человек подключен к аппаратам, имеющим большую погрешность, вышедшим из строя устройствам, специалисты могут не заметить очередного приступа, что приведет к летальному исходу.
Баллонная ангиопластика
Какую еще операцию делают при инфаркте? В 13 клиниках Москвы на данный момент проводится инновационная процедура – ангиопластика. Такая манипуляция позволяет справиться с тромбом и восстановить кровоток без вскрытия грудины и тяжелых и длительных вмешательств.
Еще на этапе доставки пациента в клинику необходимо дать ему специальный препарат – тромболитик. Такой медикамент позволяет остановить рост тромба в сердце, который привел к инфаркту.
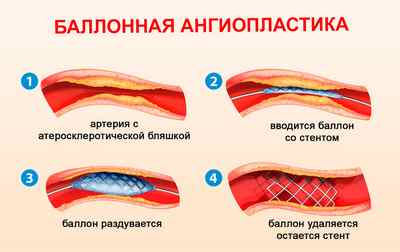
В медицинском учреждении человек обследуется при помощи эндоскопии. В пораженный сосуд вставляется катетер. Через него в кровоток выводится химический элемент, который выделяется отдельным цветом на снимках рентгена. При помощи излучения область сердца изучается, и в ней находят места с блокированным кровотоком. Точка, где нормальное течение крови (подсвечено химическим элементом) резко сменяется его отсутствием (нет свечения введенного маркера), считается тромбом.
Тромб удаляется посредством специальных инструментов. Обычно это остроконечный эндоскопический прибор. Далее сосуд, который подвергся закупорке, слегка надувается, благодаря чему даже при сохранении части тромба образуется достаточный для кровотока просвет. Затем в проблемный участок имплантируется небольшой стент, всегда удерживающий вену в «открытом» состоянии. Стентирование значительно сокращает риск повторных приступов.
Подобная практика осуществляется еще более чем в 10 крупных городах России, но задача специалистов – распространить ее так, чтобы она дошла до всех медцентров страны. Главная сложность заключается в стоимости оборудования и хирургии. Одни только тромболитики стоят более тысячи долларов. Внедрение таких операций – основная тема современных медицинских форумов.
Помощь при инфаркте миокарда должна осуществляться в кратчайшие сроки. Последствия промедления – в лучшем случае инвалидность, а в худшем – летальный исход. Чтобы предотвратить эти проблемы, человеку со склонностью к инфаркту или его близким нужно постоянно иметь под рукой телефон и знать номер скорой. Желательным условием является и наличие тромболитиков, но этот дорогостоящий препарат еще не скоро можно будет купить для оказания первой помощи. На российском фармакологическом рынке он слишком редкий и дорогой.
Главное, что требуется от окружающих при приступе инфаркта, – максимально быстро доставить человека в больницу или вызвать скорую помощь. Остальное лежит на плечах специалистов. Ни в коем случае нельзя заниматься самолечением, пытаться самостоятельно провести массаж сердца (вместо вызова «скорой»).
http://mirkardio.ru/bolezni/razryv/infarkt-operaciya.html
Какие операции делают на сердце при инфаркте миокарда
Инфаркт миокарда — закупорка сосуда сердечной мышцы, которая приводит к некрозу клеток сердца. Операция при инфаркте проводится в экстренном порядке или при неэффективности медикаментозной терапии. При несвоевременном обращении к врачу патология может стать причиной летального исхода. Хирургическое лечение — это зачастую единственный шанс спасти пациенту жизнь.
Как развивается патология
Чаще всего инфаркт возникает на фоне атеросклероза коронарной артерии. С ростом атеросклерозной бляшки просвет артерии сужается. Когда бляшка достигает критических размеров, она разрывается, а организм, считая это кровотечением, образует тромб, который закупоривает артерию. В результате отдельная часть миокарда лишается кровообращения, происходит отмирание клеток. Если не восстановить проходимость артерии вовремя, может случиться остановка сердца.
Определить развитие патологии можно по ее предвестникам. К врачу нужно обратиться, если:
- Есть боли в области сердца.
- Есть симптомы стенокардии.
- Случаются резкие скачки артериального давления.
Непосредственно перед приступом у пациента развиваются следующие состояния:
- Длительная боль в сердце и интеграцией в левую руку, живот, под лопатку, в нижнюю челюсть.
- Боль не купируется нитроглицерином.
- Болевые ощущения возрастают при физической нагрузке.
- Возникает отдышка.
- Наблюдается холодный пот.
- Тошнота, рвота.
- Пациент испытывает сильное чувство страха.
При этих симптомах нужно срочно вызвать неотложную помощь. Пациента доставят в отделение реанимации, где проведут диагностику и попытаются снять приступ медикаментозно. Если реанимационные меры не приносят результата, показано срочное хирургическое вмешательство.
Виды хирургического лечения
Все операции при инфаркте миокарда можно разделить на два вида:
- Открытые вмешательства.
- Неинвазивные вмешательства.
Сегодня врачи чаще используют чрезкожные операции, которые позволяют проводить процедуру без открытого вмешательства, а значит, значительно сокращают риски осложнений и уменьшают восстановительный период после лечения. К неинвазивным хирургическим вмешательствам на сердце относятся:
- Баллонная дилатация и стентирование. Данная операция при инфаркте миокарда позволяет восстановить пропускную способность сосуда путем ввода в него специального баллона. Баллон при введении находится внутри специальной сетки (стента) в сдутом состоянии. Когда конструкция оказывается в месте сужения сосуда, баллон надувается, сетка расправляется и фиксирует стенки сосуда. После этого баллон сдувается и выводится. Сегодня врачи отдают предпочтение именно стентированию перед обычной баллонной дилатацией, которая не фиксирует сосуд, а значит со временем, его пропускная способность опять может снизиться.
- Лазерная ангиопластика. При инфаркте операция методом лазерной ангиопластики считается самой щадящей. В ходе операции в вену пациента вводится катетер оснащенный лазером. Когда прибор достигает холестериновой бляшки, хирург включает лазер и растворяет отложение. В результате восстанавливается кровоснабжение, и пациент чувствует себя лучше.
- При нарушениях сердцебиения пациенту может быть назначена операция по внедрению водителя ритма. Операция причисляется к малоинвазивным. Суть лечения заключается в подключении электродов к участкам миокарда с наименьшим сопротивлением. Сам водитель ритма устанавливают под кожу на груди. Через определенный промежуток времени требуется настройка аппарата в соответствии с индивидуальными особенностями организма.
Несмотря на то, что данные методы помогают предотвратить обширный некроз клеток и спасают жизнь пациенту, они не устраняют первопричины инфаркта — атеросклероз. Прооперированный пациент может вернуться в реанимацию с повторным приступом через несколько лет. Атеросклероз может поражать как прооперированные, так и соседние участки артерий.
Среди наиболее частых осложнений при стентировании можно выделить тромбоз импланта, который развивается спустя несколько месяцев после вмешательства. Для того чтобы избежать подобного явления нужно уделить особое внимание вторичным методам профилактики ишемических заболеваний сердца.
Открытое хирургическое вмешательство
К операциям открытого типа относится коронарное шунтирование. Этот вид хирургического вмешательства исключает пораженный участок артерии из кровотока, путем создания альтернативного пути движения крови. Операция делается на открытом сердце, под общим наркозом. Для создания обходного пути может быть использована грудная, лучевая или большая подкожная артерия самого пациента. Чаще всего врачи отдают предпочтение именно грудной артерии, ведь она имеет наибольшее сопротивление к атеросклерозу, что уменьшает риск повторного приступа в отдаленном послеоперационном периоде.
Несмотря на высокие риски возникновения осложнений в ходе самой операции и в раннем послеоперационном периоде, долгосрочный прогноз для пациентов которым делают открытое вмешательство гораздо благоприятнее. Их продолжительность жизни дольше, а риск повторного инфаркта меньше.
Открытая операция на сердце делается при особых показаниях, если другие вмешательства невозможны, к ним относятся:
- Кровоток нужно восстановить в нескольких сосудах.
- Тромб полностью перекрыл артерию.
- Поражены клапаны сердца.
Период восстановления после открытого вмешательства достаточно длительный. В это время пациент должен находиться в стационаре под контролем врачей.
При правильных реабилитационных мерах в раннем и позднем постоперационном периоде, шансы на продолжительную жизнь пациента велики.
Вторым методом открытого хирургического лечения относится удаление аневризмы. Эта операция проводится достаточно редко из-за ее сложности и высокого риска смертности. Суть процедуры заключается в удалении поврежденных участков сосудов. Чаще всего операция сочетается с шунтированием. Даже при успешно проведенном лечении риск смертности достигает 10%.
Послеоперационный период
После инфаркта и проведенного лечения важно соблюдать все рекомендации врача для полного восстановления кровообращения в сердце. Первые 10 дней после открытого вмешательства пациент находится в отделении реанимации. Там врачи тщательно следят, как сердце учится работать в новых условиях. Далее пациента переводят в палату терапии, где он пробудет еще несколько дней до снятия швов.
Независимо от метода вмешательства после инфаркта миокарда и операции главным принципом реабилитации является сбалансированная физическая активность. В первое время пациентам рекомендуются пешие прогулки, протяженностью не более 1 км. Далее по графику, составленному лечащим врачом нужно увеличивать нагрузки, чтобы приучить сердце работать в оптимальном режиме.
После выписки из больницы рекомендуется продолжить восстановление в специализированном санатории, где под наблюдением специалистов пациенты проходят специальный курс реабилитации. Возвращение на работу возможно спустя несколько месяцев после операции. Через 3 месяца каждый пациент должен пройти специальный нагрузочный тест, по которому врач сможет оценить насыщенность миокарда кислородом и эффективность восстановительных процедур.
Стоит отметить, что нельзя с точностью сказать, какая операция при инфаркте лучше. Выбор вмешательства всегда остается за врачом, который на основании диагностики определяет наиболее подходящее в конкретном случае лечение. Также для успешного выздоровления важно соблюдать все рекомендации врача, и самое главное, после инфаркта нужно лечить первопричину приступа — атеросклероз, иначе возможен повторный приступ.







