Эндоваскулярные методы лечения, стентирование бедренно-подколенной окклюзии
Окклюзия бедренно подколенного сегмента
Прежний опыт показал небольшое различие между результатами эндоваскулярной терапии при поражении поверхностной бедренной артерии и подколенной артерии. Эти два сосуда традиционно рассматривают вместе при оценке показаний и результатов. Поверхностная бедренная артерия, особенно внутри бедренно-подколенного канала бедра, имеет склонность к развитию атеросклеротической бляшки (АБ).
Обусловлено ли это физическими нагрузками, функциональными особенностями, специфическими для этого сосуда (низкий кровоток, высокое сопротивление стенок), наличием коллатералей (глубокое расположение артерий бедра) или другими факторами, еще неизвестно. В настоящее время эффективность бедренно-подколенной реканализации составляет > 90%. Появление гидрофильных проводников и катетеров значительно расширило (до 80-90%) возможность успешного устранения окклюзии бедренноподколенного сегмента.
Хотя гидрофильные проводники и другие технологические достижения улучшили ближайший прогноз, скорость развития рестеноза при поражении подвздошного сегмента по-прежнему более чем в 2 раза выше ожидаемой с учетом размера поверхностной бедренной артерии (средний диаметр просвета 5-6 мм). В попытке улучшить долгосрочную проходимость были использованы различные технологии. Криотерапия, режущие баллоны, прицельная, эксимер-лазерная и ротационная атерэктомии иногда улучшали немедленный ангиографический результат, тем не менее не продемонстрировали снижения уровня рестеноза в контролируемых сравнительных исследованиях.
Лечение стеноза бедренно-подколенного сегмента артерии. В нескольких небольших исследованиях не удалось продемонстрировать преимущества стентирования во время чрескожной транслюминальной ангиопластики (ЧТА) в бедренно-подколенном сегменте, и только метаанализ показал, что стентирование превосходит ЧТА по показателям проходимости через 3 года у пациентов с наиболее тяжелыми поражениями, т.е. с критической ишемией конечностей и окклюзией.
Результаты рандомизированных клинических исследований доказывают, что стратегия первичной установки стента в бедренно-подколенном сегменте дает лучшую проходимость и функциональные результаты по сравнению с предварительной установкой стента (установка стентов при неуспешных ЧТА). Рестеноз в течение первого года был снижен с 63% в группе ЧТА до 37% в группе стентирования. Функциональные показатели (ходьба на расстоянии и ЛПИ) были значительно выше в группе стентирования по сравнению с группой ЧТА. Это считается хорошим результатом, но следует сказать, что 32% пациентов из группы ЧТА подверглись стентированию после достижения субоптимальных результатов БАП.
Использование эндоваскулярных подходов к реканализации бедренно-подколенного сегмента вновь становится актуальным. Использование коронарных стентов с лекарственным покрытием, например сиролимусом, привело к снижению числа рестенозов, что вызывает большой интерес к развитию технологии стентов с покрытием для нижних конечностей. В серии РКИ с участием пациентов с протяженным поражением поверхностной бедренной артерии не было выявлено преимуществ использования нитиноловых самораскрывающихся стентов с покрытием сиролимусом по сравнению с металлическими стентами без покрытия в группе контроля.
Одной из проблем, изучавшихся в данном исследовании, была высокая частота поломки стентов, что, как оказалось, было связано с рестенозом. Пока результаты не обнадеживают, но изучение проблем продолжается.
При анализе риска и пользы инвазивной терапии следует подходить к каждому пациенту индивидуально с учетом особенностей патологии. При сравнении лекарственной терапии и реваскуляризации оценка качества жизни при лечении ПХ показала, что проведение ЧТА более эффективно, чем только физические тренировки, и имеет коэффициент эффективности в допустимых пределах.
При сравнении эффективности оперативного вмешательства и ЧТА при перемежающей хромоте (ПХ) с учетом, что восстановление проходимости является ключом к долгосрочному облегчению симптомов, было установлено, что 5-летняя проходимость сосудов после ЧТА регистрируется в > 30% случаев, поэтому такое вмешательство остается предпочтительной стратегией.
Также было продемонстрировано преимущество первичного эндоваскулярного подхода у пациентов с критической ишемией конечностей и поражениями бедренно-подколенного сегмента. В крупномасштабном (n = 452) рандомизированном исследовании сравнивали результаты первичного хирургического вмешательства и первичной ЧТА с последующим наблюдением в течение 5 лет. Исходы у пациентов без ампутации в результате как ЧТА, так и оперативного вмешательства были практически одинаковыми, но ЧТА менее затратна, что позволяет рекомендовать ее в качестве первичного метода терапии.
В итоге во многих случаях операция или интервенционные методы лечения нивелируют симптомы. Выбор наиболее подходящей терапии следует делать врачу и пациенту совместно с учетом рисков и неудобств предполагаемого метода, его результативности и воспроизводимости, ограничений качества жизни после вмешательства и индивидуальной толеран тности пациента к риску.
При симптоматической терапии патологии бедренно-подколенного сегмента следует делать выбор в пользу чрескожного доступа, а не открытого хирургического вмешательства; первичная установка стента должна быть предпочтительной стратегией, особенно если поломки стента можно избежать. Появление устойчивых к разрушению конструкций стентов и прогрессивные методы реканализации окклюзии могут улучшить результаты. Эффективность терапии с использованием стентов с лекарственным покрытием обеспечит хорошие результаты в будущем, хотя проблема отсроченных тромботических рисков и соответствующей длительности антигромбоцитарной терапии остается нерешенной.
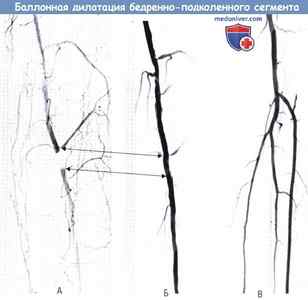
Результат реканализации и баллонной дилатации небольшой окклюзии бедренно-подколенного сегмента.
(А) Цифровая субтракционная ангиограмма демонстрирует область полной окклюзии.
Сравните с (Б), показывающим результат баллонной дилатации. Обе области обозначены двойными стрелками.
(В) Интактный кровоток по трем сосудам без признаков дистальной эмболии.

Хроническая полная окклюзия протяженного сегмента артерии.
В отличие от короткого поражения на рисунке выше при этой окклюзии (А) необходима реканализация от начала поверхностной бедренной артерии (сплошная стрелка)
по ее ходу (пунктирная стрелка) вплоть до уровня впадения наиболее крупных коллатеральных ветвей и восстановления сосуда (Б) (стрелки).
(В) Сосуды голени. Показана окклюзия (стрелка) передней большеберцовой (ПББ) артерии с наличием кровотока по малоберцовой (МБ) артерии и задней большеберцовой (ЗББ) артерии.

(А) Выполнена реканализация в области поражения, показанного на рисунке выше,
из контралатерального доступа с использованием гидрофильного проводника, продвинутого в окклюзированный сегмент (стрелки).
(Б) После проникновения проводника в дистальный сосуд по нему был проведен катетер небольшого диаметра и введено контрастное вещество для подтверждения внутрисосудистого расположения проводника (стрелка).
Затем была выполнена предилатация (В), размещен самораскрывающийся стент от дистального к проксимальному концу (Г) и, наконец, выполнена постдилатация до соответствующего диаметра (Д).

Реканализация и стентирование в месте окклюзии длинного сегмента от начала поверхностной бедренной артерии (ПБА) (стрелка)
(А) до уровня коллатерального заполнения сосудов (стрелка) (Б) привели к восстановлению нормальной анатомии дистального русла (В),
появлению пульса на стопе и заживлению язв на пальцах. Были сохранены крупные коллатеральные сосуды на случай рестеноза.
Такую анатомию сосудов следует сравнить с полной окклюзией ПБА на рисунке ниже.
Эти наблюдения иллюстрируют анатомические варианты, которые часто затрудняют определение истинных масштабов поражения у пациентов с полной окклюзией данного сосуда.

http://dommedika.com/cardiology/stentirovanie_bedrennoi_i_podkolennoi_arterii.html
Способ лечения окклюзий бедренно-подколенного артериального сегмента
Владельцы патента RU 2345718:
Изобретение относится к медицине, а именно к сосудистой хирургии. Осуществляют подбор протеза и стента на баллонном катетере, выворачивают конец протеза в виде манжеты, проводят через протез баллонный катетер со стентом на 2/3 длины стента, сопоставляют соединяемые концы сосуда и протеза раздуванием баллона. При этом анастомоз формируют на границе начального и среднего отделов подколенной артерии. Для наложения анастомза конец-в-конец рассекают задне-латеральную стенку артерии и передне-медиальную полуокружность соустья формируют за счет артериальной стенки. При выполнении анастомоза конец-в-бок артериотомию производят в нижнем углу раны, анастомоз формируют с окклюзией отводящего участка подколенной артерии раздутым баллоном. Способ расширяет арсенал средств лечения окклюзии бедренной артерии при аллопластике бедренно-подколенного артериального сегмента. 4 ил.
Изобретение относится к медицине, а именно к сосудистой хирургии, и может быть использовано при формировании и реконструкции дистального анастомоза при аллопластике бедренно-подколенного артериального сегмента.
Хирургическое лечение больных с облитерирующим атеросклерозом сосудов нижних конечностей имеет многолетнюю историю и широко применяется в клинической практике. Однако ранние ретротромбозы отмечаются у 4-25% больных, причем бедренно-подколенные реконструкции осложняются в 10 раз чаще аорто-подвздошных. Поздние тромботические реокклюзии бедренно-подколенного сегмента встречаются в 22-60% случаев. В настоящее время многие авторы вариантом выбора шунта в бедренно-подколенной позиции выше щели коленного сустава считают синтетические протезы из политетрафторэтилена с преимущественным подкожным способом проведения трансплантата. В то же время максимальная проходимость протезов типа «GORE-TEX» в сроки до 5 лет не превышает 60%. Чаще всего причинами ранних тромбозов являются технические (стеноз анастомоза, углообразование протеза) и тактические погрешности, в этиологии поздних реокклюзий преобладают прогрессирование атеросклероза, неоинтимальная гиперплазия со стенозированием анастомозов, замедление и извращение процесса эндотелизации шунтов, перегибы протеза рубцами.
Из клинической практики авторам настоящего изобретения известно, протез из политетрафторэтилена не имеет гофр и плохо растягивается, при формировании анастомоза конец-в-бок необходимо добиваться острого угла между протезом и сосудом. В противном случае возможно складывание протеза у пятки анастомоза вплоть до стеноза или окклюзии на этом участке. Для обеспечения острого угла необходимо делать широкую артериотомию с длинным анастомозом. При формировании анастомоза с подколенной артерией: протез при выходе из тоннеля в подкожной жировой клетчатке идет к артерии под углом 60°, при этом нет необходимости делать продолженную артериотомию, можно ограничиться разрезом 10-12 мм. На внутренней поверхности ригидных, не способных к тангенциальному растяжению пористых синтетических протезов из политетрафторэтилена возникает утолщение интимы, что в большей степени определяется продольным растяжением. В связи с двунаправленным кровотоком в анастомозе конец-в-бок гиперплазия интимы, по теории Робичека, более выражена из-за локального гидрадинамического удара тока крови в стенку сосуда, именно поэтому приемущества имеют широкие анастомозы длиной до двух диаметров протеза. При подкожном проведении трансплантата и формировании широкого анастомоза конец-в-конец в жоберовой ямке складывание протеза происходит не у пятки, а на противоположной стороне, причем складка в дальнейшем фиксируется рубцами, что часто выявляется при тромбэктомии из протеза.
Проведенное изучение патентной и научно-медицинской литературы позволило выявить следующие способы формирования и реконструкции анастомозов при аллопластике бедренно-подколенного артериального сегмента.
Известен способ лечения окклюзии бедренной артерии [А 93031511], включающий забор вены, формирование нового русла комбинированным шунтом из синтетического протеза в дистальной части и аутовены по краям, протягивание шунта в подкожном слое и вшивание в артерию выше и ниже места окклюзии.
Недостатком способа является невозможность его использования для реконструкции анастомозов бедренно-подколенного политетрафторэтиленового протеза. При использовании способа возможно складывание протеза у пятки анастомоза вплоть до стеноза или окклюзии на этом участке, способ не позволяет обеспечить острый угол при формировании анастомоза с подколенной артерией.
Известен способ хирургического лечения ишемии нижних конечностей при окклюзирующих поражениях бедренно-подколенного сегмента [А 2000132996], включающий выделение участка ствола большой подкожной вены в области коленного сустава, максимально соответствующего по длине и диаметру подколенной артерии, помещение в просвет ствола большой подкожной вены, остающейся при этом в своем ложе тонкостенного политетрафторэтиленового протеза, выполненненого конусным с уменьшением диаметра в проксимальном направлении, формирование дистального анастомоза ствола большой подкожной вены и нижнего края протеза с подколенной артерией, выполнение проксимального анастомоза устья большой подкожной вены и верхнего края протеза с общей бедренной артерией.
Способ не может использоваться для реконструкции анастомозов бедренно-подколенного политетрафторэтиленового протеза, способ не предотвращает складывание протеза у пятки анастомоза, развитие стеноза или окклюзии в зоне дистального анастомоза.
Известен способ хирургической коррекции нарушений регионарной гемодинамики при облитерирующих заболеваниях артерий конечностей [А 2001113636], при котором после операции прямой реваскуляризации конечности формируют дистальную артериовенозную фистулу. Легируют проксимальный участок гемодинамически менее значимой артерии и дистальной сопровождающей ее вены. Создают анастомоз между дистальным концом артерии и проксимальным участком вены.
Способ невозможно использовать для формирования и реконструкции анастомозов при бедренно-подколенном шунтировании политетрафторэтиленовым протезом.
Известен способ лечения больных с окклюзионными заболеваниями артерий нижних конечностей [А 2004120892] путем шунтирования артерий и оперативного вмешательства, направленного на улучшение микроциркуляции, отличающийся тем, что при окклюзии подколенной и берцовых артерий проводят поясничную симпатэктомию и (или) реваскуляризирующую остеотрепанацию, а при окклюзии поверхностной бедренной артерии проводят бедренно-подколенное шунтирование.
Недостатком способа является отсутствие технических приемов, направленных на предупреждение реокклюзий при формировании и реконструкции дистальных анастомозов при аллопластике бедренно-подколенного артериального сегмента.
Известен способ лечения хронической ишемии нижних конечностей вследствие окклюзирующего поражения артерий голени [С 2257162]. Производят бедренно-берцовое шунтирование аутовеной, которую отставляют в своем ложе без выделения. Формируют проксимальный и дистальный анастомозы большой подкожной вены с общей бедренной и задней большеберцовой артериями. Дистальный анастомоз накладывают в нижней трети голени между задней большеберцовой артерией и большой подкожной веной бок-в-бок. При этом отрезок большой подкожной вены дистальнее анастомоза оставляют неперевязанным, разрушают в нем и в медиальной краевой вене клапаны до венозной дуги стопы. Оставляют истоки большой подкожной вены проходимыми. Не перевязывают вены-перфоранты на стопе.
Недостатками способа является то, что он не предназначен для лечения окклюзии бедренной артерии и дистального анастомоза при аллопластике бедренно-подколенного артериального сегмента, кроме того, выполнение способа сопряжено с высокой вероятностью развития тромбоэмболических осложнений в послеоперационном периоде.
Также известен способ хирургического лечения ишемии нижних конечностей при окклюзирующих поражениях артерий дистального русла [А 97118252], включающий аутовенозное шунтирование путем формирования дистального и проксимального анастомозов большой подкожной вены с большеберцовой и общей бедренной артериями, отличающийся тем, что большую подкожную вену оставляют в своем ложе, выделяя ее устье для формирования проксимального анастомоза и дистальный отдел ее ствола с притоком, имеющим достаточную длину и диаметр, максимально соответствующий большеберцовой артерии, которые после разрушения в них клапанов используют для формирования дистальных анастомозов соответственно с задней и передней большеберцовыми артериями.
Недостатками способа является то, что он не предназначен для лечения окклюзии бедренной артерии и дистального анастомоза при аллопластике бедренно-подколенного артериального сегмента, выполнение способа не всегда возможно в связи с анатомическими особенностями пациента (отсутствие соответствующего притока большой подкожной вены) и сопряжено с высокой вероятностью развития тромботических осложнений в послеоперационном периоде.
Известен способ восстановления магистрального артериального кровотока нижних конечностей [А 2004115305], отличающийся тем, что пациенту в положении лежа на животе доступом в подколенной ямке выделяют подколенную артерию, производят из нее полуоткрытую эндартерэктомию, а затем после переворота пациента на спину выполняют бедренно-подколенное шунтирование выше щели коленного сустава.
Недостатком способа является то, что он не предназначен для лечения окклюзии дистального анастомоза при аллопластике бедренно-подколенного артериального сегмента, кроме того, выполнение способа не предусматривает технических приемов, улучшающих гемодинамические условия в области бедренно-подколенного шунта, в частности «дастализации» отводящего анастомоза.
Прототипом настоящего изобретения как наиболее близкий по совокупности признаков к заявляемому способу выбран способ соединения кровеносного сосуда с протезом по Ратнеру Г.Л. [А 97121426], при котором подбирают протез и стент на баллонном катетере. Конец протеза выворачивают в виде манжеты. Проводят через протез баллонный катетер со стентом на 2/3 длины стента. Конец протеза вплотную придвигают к концу сосуда. Баллон умеренно раздувают, сопоставляя соединяемые концы сосуда и протеза. Предельным раздуванием баллона стент полностью раздувается, плотно прижимая стенку сосуда к протезу.
В заявленной авторами модификации способ имеет следующие недостатки. Способ непосредственно не предназначен для лечения окклюзии бедренной артерии и дистального анастомоза при аллопластике бедренно-подколенного артериального сегмента, технические приемы способа не способствуют предупреждению окклюзии и реокклюзий при формировании и реконструкции дистальных анастомозов при аллопластике бедренно-подколенного артериального сегмента.
Задачей заявляемого изобретения является предупреждение окклюзии и реокклюзий при формировании и реконструкции дистальных анастомозов при аллопластике бедренно-подколенного артериального сегмента.
Поставленная задача достигается тем, что анастомоз формируют на границе начального и среднего отделов подколенной артерии для наложения анастомоза конец-в-конец, рассекается задне-латеральная стенка артерии и передне-медиальная полуокружность соустья формируется за счет артериальной стенки, при выполнении анастомоза конец-в-бок артериотомия производится в нижнем углу раны, анастомоз формируется с окклюзией отводящего участка подколенной артерии раздутым баллоном, анастомоз «дистализируется» и формируется острый угол между трансплантатом и артерией, в ходе повторной операции стенозирующей складки передне-медиальной или задне-латеральной стенки протеза вблизи существующего «стандартного» анастомоза конец-в-бок суженный участок протеза иссекается, разрез продлевается на артерию, после наложения «страховочных» Z-образных швов в местах пересечения с линией анастомоза выполняется тромбинтимэктомия, в образованный дефект вшивается аутовенозная заплата.
Способ осуществляют следующим образом. Осуществляют доступ к бедренно-подколенному сегменту. Анастомоз формируют на границе начального и среднего отделов подколенной артерии. Для облегчения блокирования дистального отдела при формировании дистального анастомоза через просвет протеза в дистальный отдел артерии через протез вводят зонд Фогарти (фиг.1, 2, поз.1), баллон раздувают, за счет чего поддерживается кровоток и не требуется наложение дистального зажима, что позволяет выполнить анастомоз более дистально. Накладывают анастомоз конец-в-конец (фиг.1), при этом рассекают задне-латеральную стенку артерии и передне-медиальную полуокружность соустья формируют за счет более эластичной артериальной стенки. При выполнении анастомоза конец-в-бок (фиг.2) артериотомию производят в нижнем углу раны, анастомоз формируют с окклюзией отводящего участка подколенной артерии раздутым баллоном зонда Фогарти (фиг.2, поз.1) без использования сосудистого зажима, за счет чего происходит «дистализация» анастомоза с формированием острого угла между трансплантатом и артерией. При выявлении в ходе повторной операции стенозирующей складки передне-медиальной стенки (фиг.3, поз.1) протеза вблизи существующего «стандартного» анастомоза конец-в-бок суженный участок протеза иссекают, разрез продлевают на артерию, после наложения «страховочных» Z-образных швов в местах пересечения с линией анастомоза выполняют тромбинтимэктомию, в образованный дефект вшивают аутовенозную заплату (фиг.3, поз.2). При выявлении в ходе повторной операции стенозирующей складки задне-латеральной стенки (фиг.4, поз.1) протеза вблизи существующего «стандартного» анастомоза конец-в-бок суженный участок протеза иссекают, разрез продлевают на артерию, после наложения «страховочных» Z-образных швов в местах пересечения с линией анастомоза выполняют тромбинтимэктомию, в образованный дефект вшивают аутовенозную заплату (фиг.4, поз.2).
Способ опробован у 16 больных в отделении экстренной торакально-сосудистой хирургии МЛПУ ГорБСМП №2 г.Ростов-на-Дону.
Больной К, 56 лет, история болезни №20358, поступил 12.03.05. На фоне облитерирующего атеросклероза сосудов нижних конечностей установили окклюзию левой бедренной артерии. Осуществили доступ к бедренно-подколенному сегменту. Анастомоз сформировали на границе начального и среднего отделов подколенной артерии. Для облегчения блокирования дистального отдела при формировании дистального анастомоза через просвет протеза в дистальный отдел артерии через протез ввели зонд Фогарти, баллон раздули, за счет чего поддержали кровоток и не накладывали дистальный зажим. Выполнили анастомоз конец-в-конец, при этом рассекли задне-латеральная стенку артерии и передне-медиальную полуокружность соустья сформировали за счет более эластичной артериальной стенки. Течение послеоперационного периода гладкое, тромбоза анастомоза на протяжении 1 года не отмечено.
Больной Д, 67 лет, история болезни №190014, поступил 01.09.04. На фоне облитерирующего атеросклероза сосудов нижних конечностей установили окклюзию правой бедренной артерии. Осуществили доступ к бедренно-подколенному сегменту. При выполнении анастомоза конец-в-бок артериотомию произвели в нижнем углу раны, анастомоз сформировали с окклюзией отводящего участка подколенной артерии раздутым баллоном зонда Фогарти без использования сосудистого зажима, за счет чего произошла «дистализация» анастомоза с формированием острого угла между трансплантатом и артерией. Течение послеоперационного периода гладкое, тромбоза анастомоза на протяжении 1 года не отмечено.
Больная Ф, 62 лет, история болезни №232452, поступила 13.08.05. На фоне облитерирующего атеросклероза сосудов нижних конечностей, состояния после бедренно-подколенного шунтирования справа, установили реокклюзию дистального анастомоза шунта. Осуществили доступ к бедренно-подколенному сегменту. Выявили стенозирующую складку передне-медиальной стенки протеза вблизи существующего «стандартного» анастомоза конец-в-бок, суженный участок протеза иссекли, разрез продлили на артерию, после наложения «страховочных» Z-образных швов в местах пересечения с линией анастомоза выполнили тромбинтимэктомию, в образованный дефект вшили аутовенозную заплату. Течение послеоперационного периода гладкое, ретромбоза анастомоза на протяжении 1 года не отмечено.
Больной П, 63 лет, история болезни №218743, поступил 18.04.05. На фоне облитерирующего атеросклероза сосудов нижних конечностей, состояния после бедренно-подколенного шунтирования слева, установили реокклюзию дистального анастомоза шунта. Осуществили доступ к бедренно-подколенному сегменту. Выявили стенозирующую складку задне-латеральной стенки протеза вблизи существующего «стандартного» анастомоза конец-в-бок, суженный участок протеза иссекли, разрез продлили на артерию, после наложения «страховочных» Z-образных швов в местах пересечения с линией анастомоза выполнили тромбинтимэктомию, в образованный дефект вшили аутовенозную заплату. Течение послеоперационного периода гладкое, ретромбоза анастомоза на протяжении 1 года не отмечено.
По сравнению с прототипом предлагаемый способ позволяет исключить дополнительный изгиб проведенного в подкожном тоннеле тонкостенного протеза из политетрафторэтилена по дуге малого радиуса при формировании дистального анастомоза в жоберовой ямке и устранить его в ранее сформированных анастомозах. Способ позволяет во время операции бедренно-проксимально-подколенного протезирования (шунтирования) с подкожным проведением трансплантата из тонкостенного политетрафторэтилена при выполнении дистального анастомоза конец-в-конец рассекать задне-латеральную стенку артерии, а передне-медиальную полуокружность соустья формировать за счет более эластичной артериальной стенки, что позволят сформировать анастомоз в более выгодных гемодинамических условиях. Предложенный способ позволяет избежать образования стенозирующей складки по передне-медиальной стенке подкожно проведенного трансплантата вблизи анастомоза с последующей гиперпластической реакцией интимы и углубляющимся стенозом зоны анастомоза, то есть устранить непосредственную причину тромбоза и реокклюзии при реконструкции бедренно-подколенного сегмента.
Способ лечения окклюзии бедренной артерии при аллопластике бедренно-подколенного артериального сегмента, включающий подбор протеза и стента на баллонном катетере, выворачивание конца протеза в виде манжеты, проведение через протез баллонного катетера со стентом на 2/3 длины стента, сопоставление соединяемых концов сосуда и протеза раздуванием баллона, отличающийся тем, что анастомоз формируется на границе начального и среднего отделов подколенной артерии, для наложения анастомоза конец-в-конец рассекается заднелатеральная стенка артерии и переднемедиальная полуокружность соустья формируется за счет артериальной стенки, при выполнении анастомоза конец-в-бок артериотомия производится в нижнем углу раны, анастомоз формируется с окклюзией отводящего участка подколенной артерии раздутым баллоном, анастомоз «дистализируется» и формируется острый угол между трансплантатом и артерией.
http://www.findpatent.ru/patent/234/2345718.html
Окклюзия бедренно подколенного сегмента
Сегментарным окклюзиям общей бедренной и подколенной артерий и особенно сочетанным закупоркам этих сосудов обычно сопутствует резкая гиперемия конечностей. В подобных случаях перемежающаяся хромота настолько выражена, что больные могут пройти не более 10—15 м. Боли и мышечная слабость при бедренных и подколенных артериальных окклюзнях концентрируются в основном в столах и голенях, реже в бедрах. Волосы на всей поверхности голени обычно отсутствуют. Симптом „плантарной ишемии\» (длительное побледнепие кожи стопы после надавливания пальцами) и симптом „канавки\» (западание подкожных вен при возвышенном положении конечности) свидетельствуют о плохом кровоснабжении. В далеко зашедших случаях наблюдаются боли в покое, багрово-синюшная окраска и ишемический отек стопы, трофические язвы, являющиеся близкими прелвестиикамн развития гангрены.
Кроме инструментально-функциональных методов исследования (осциллография, реография, термометрия, капилляроскопия), при диагностике окклюзионных поражений бедренно-подколенного сегмента используют артериографию. Последнюю проводят у таких больных путем чрескожной пункции бедренной артерии под пупартовой связкой. Ангиография позволяет определить уровень окклюзии, состояние и калибр коллатералей. проходимость сосудов дистальнее расположения закупорки, а также дифференцировать атеросклеротические и эндартериитические поражения. Разграничить атсросклеротическис изменения и эндартериит по клинической картине, даже при условии использования инструментально-функциональных методов исследования, без ангиографии часто бывает невозможно. На ангиограмме при облитерирующем эндартериите вне зоны закупорки артерии сосуд имеет ровные контуры, коллатерали обычно небольшого диаметра, нередко имеют мелкопетлистый вид. При атеросклерозе стенки артерии неровные, с дефектами наполнения. В отдельных случаях уже на обзорной рентгенограмме можно увидеть кальцинированные бляшки по контуру артерии.
Лечение. Консервативная терапия окклюзионных поражений бедренных и подколенных артерии является основным методом лечения при относительной компенсации и субкомпенсации кровообращения конечности. При декомпенсации регионарного кровообращения (перемежающийся хромота менее чем через 100 м ходьбы, боли в покое, ишемический отек стопы и т. д.) абсолютно показано выполнение реконструктивной сосудистой операции. Условием производства последней является наличие сегментарной закупорки сосуда при сохранении хорошей проходимости артерий дистальнее места окклюзии. При атеросклеротических закупорках бедренной и подколенной артерий может быть выполнена либо эндартерэктомия (открытая, полузакрытая), либо операция аутовенозного шунтирования (бедренно-бедренного, бедренно-подколенного, бедренно-берцового). Синтетические трансплантаты для шунтирования этого сосудистого сегмента из-за их частых послеоперационных тромбозов в настоящее время почти не применяются.

Тромбоз и эмболия
Тромбоз и эмболия, обусловливающие симптомокомплекс острой артериальной непроходимости, издавна привлекали внимание врачей разных специальностей и прежде всего хирургов. Статистические данные последних десятилетий свидетельствуют о неумолимом увеличении частоты этих осложнений. Эффективному лечению данного заболевания способствуют достижения ангиологии, совершенствование диагностических и оперативных методов, применение антикоагулянтов и фибринолитических препаратов. Еще несколько лет назад хирургическое вмешательство при острой артериальной непроходимости у больных с тяжелой декомпенсацией кровообращения на почве порока сердца или инфаркта миокарда считалось бесперспективным. Такие больные по сути дела были обречены на гибель или тяжелую инвалидность. С внедрением в клинику баллонного катетера выполнение эмболэктомии значительно упростилось и стало менее травматичным.
Тромбоз — это сложный и многогранный процесс формирования сгустка крови в каком-либо участке сосудистого русла или полости сердца. С современной точки зрения тромбообразование представляет собой взаимодействие комплекса факторов. Среди них основное место принадлежит изменению физико-химических свойств, скорости движения и функционального состояния форменных элементов крови (прежде всего тромбоцитов), а также нарушению целостности и электростатической разности потенциалов сосудистой стенки и составных элементов крови.
Артериальная эмболия — патологическое состояние, при котором просвет сосуда закупорен каким-либо телом (эмболом), что приводит к нарушению (прекращению) кровотока. Причиной эмболии наиболее часто является сгусток крови, оторвавшийся от первоначального тромба н мигрирующий по сосудистому руслу. Термин „эмболия\» был введен Биржевом (1854), провозгласившим так называемую триаду спонтанного тромбообразования: нарушение свертываемости крови, замедление кровотока, повреждение стенки сосуда.
Таким образом, причиной острой артериальной непроходимости артерий могут явиться тромбоз или эмболия. Закупорка артерии приводит к внезапному прекращению кровотока в определенном сосудистом бассейне, развитию острого ишемического синдрома с различной клинической картиной в зависимости от локализации окклюзии, степени закупорки (полная, неполная), ее протяженности, а также состояния коллатерального кровообращения. Основное отличие эмболии и острого тромбоза артериального русла заключается в том. что последний формируется, как правило, в зоне с патологически измененной вследствие каких-либо причин сосудистой стенкой. В связи с этим клиническая картина тромбоза артерии, пораженной, например, атеросклерозом, не всегда характеризуется острой артериальной недостаточностью и декомпенсацией кровообращения, так как к моменту полной окклюзии сосуда у больного успевает развиться коллатеральное кровообращение. Эмболия же, напротив, возникает внезапно, поражая нормальный, неизмененный сосуд. Вследствие этого клиническая картина при эмболии ярко выражена и обусловлена более тяжелыми расстройствами кровообращения.
http://meduniver.com/Medical/Xirurgia/990.html
Окклюзия артерий ног и ее лечение

Нарушения проходимости сосудов и заболевания, связанные с ними, могут привести к тяжелым последствиям и даже инвалидности. Заболевания органов и систем кроветворения принимают все более тяжелые формы и встречаются очень часто. Окклюзия артерий проявляется резким, острым нарушением кровоснабжения. Это происходит в результате закупорки сосуда и распространения патологического процесса, вызванного тромбообразованием или травматическим воздействием.
Окклюзия и ее причины
Мы выяснили, что окклюзия происходит вследствие закупорки сосуда. Какие же факторы могут вызвать эту самую закупорку?
Причины возникновения патологического процесса обусловлены видами поражения:
Закупорка сосудов может возникать на фоне следующих заболеваний:
- тромбоэмболия (более 90% случаев окклюзии возникают на ее фоне);
- инфаркт миокарда;
- порок сердца;
- ишемическая болезнь;
- гипертония и аритмия;
- атеросклероз;
- аневризмы сердца;
- послеоперационный период на артериях;
- спазм сосудов;
- травмы, связанные с электричеством;
- лейкоз;
- обморожение конечностей.
Процесс возникновения окклюзии
Вследствие спазма или механического воздействия образуется тромб, происходит закупорка сосуда. Этому способствует снижение скорости кровотока, нарушение свертываемости и патологическое изменение стенки сосуда.
Расстройства ишемического характера связаны с тем, что происходит нарушение обмена веществ, отмечается кислородное голодание и ацидоз. В результате этих реакций отмирают клеточные элементы, что вызывает отек и стойкое нарушение кровообмена.
Виды окклюзии
В зависимости от локализации патологического процесса выделяют следующие виды закупорки нижних конечностей:
Симптомы развиваются постепенно и обуславливают следующие стадии заболевания.
Характеризуется бледностью кожных покровов и похолоданием конечностей. При длительной ходьбе возникает усталость ног в области икроножных мышц.
А-отмечается боль сжимающего и нарастающего характера при ходьбе на короткие дистанции. Характерными признаками является скованность и незначительная хромота.
Б-боли носят острый характер, не позволяют ходить на большие расстояния. Хромота нарастает.
III стадия
Боли носят ярко выраженных характер. Острая боль не утихает в состоянии покоя нижних конечностей.
Нарушения целостности кожных покровов, выражающиеся в трофических изменениях. На пораженных конечностях образуются гангрены и язвы.
Диагностика
Диагностика окклюзии артерий нижних конечностей основана на ряде следующих процедур:
Лечение осуществляется сосудистым хирургом и проводится в зависимости от стадии заболевания.
I стадия заболевания лечится консервативно. Для этого применяют следующий ряд препаратов:
- тромболитики;
- спазмолитики;
- фибринолитические препараты.
Часто назначаются физиотерапевтические процедуры, которые имеют положительный эффект. Это магнитотерапия, баротерапия и другие. Плазмоферез также доказал свою эффективность.
II стадия требует оперативного вмешательства, что включает:
- тромбэктомию (иссечение тромба);
- шунтирование;
- протезирование сосуда.
Эти манипуляции позволяют восстановить нормальный кровоток в нижних конечностях.
III стадия включает экстренное хирургическое вмешательство, составляющее:
- тромбоэктомию;
- шунтирование;
- фасциотомию;
- некрэктомию;
- щадящую ампутацию.
IV стадия предполагает исключительно ампутацию конечности, так как вмешательство на сосудистом уровне может привести к осложнениям и летальному исходу.
Профилактика
Профилактика включает следующий комплекс мероприятий:
При малейших признаках окклюзии нижних конечностей необходимо обследоваться у сосудистого хирурга. Тяжелых последствий можно избежать, если обратиться к специалисту вовремя.
http://serdec.ru/bolezni/okklyuziya-arteriy-nog-posledstviya
Окклюзия бедренно-подколенного и подколенно-берцового сегмента
Окклюзия подколенной артерии, так же, как и окклюзия бедренно-подколенного сегмента — прекращение кровоснабжения определенного участка конечности, произошедшее в результате закупорки или травматического повреждения крупного кровеносного сосуда. Это распространенная патология, которая может привести к ограничению подвижности и инвалидизации, а также вызвать необратимые изменения в органах и тканях, жизнедеятельность которых зависит от кровоснабжения этой артерией.
Возможные причины окклюзии

Особенности поражения сосудов ног состоят в том, что в острой форме развития патологии прекращается кровоснабжение нижних конечностей. Закупорка сосуда при этом обусловлена характером фонового заболевания.
Причиной могут быть аневризмы — патологическое растяжение или выпячивание сосуда, развивающееся на фоне наследственной аномалии строения или вследствие присутствующих в организме заболеваний. В самом сосуде нередко возникает тромбирование или эмболия.
Артерия, подвергшаяся закупорке, представляет собой непосредственную угрозу жизни и здоровью пациента. Несвоевременно оказанная помощь или неправильное лечение могут привести к ампутации конечности или летальному исходу. Это частое явление у мужчин пожилого возраста. Нарушение кровоснабжения становится причиной гангрены, некроза или других необратимых изменений.
Поражения нижних конечностей

Нижние конечности – распространенный участок локализации сосудистых патологий. Это связано с функциональной нагрузкой, которую они постоянно испытывают. На ногах наблюдается окклюзия крупных, средних и и мелких сосудов, отвечающих за кровоснабжение голеностопа.
Встречаются смешанные поражения: непроходимость наступает одновременно в двух сосудистых сегментах. Этиологические факторы в ножных сосудах ничем не отличаются от общих: эмболии, тромбоза, травмирования и аневризмов.
Подколенная окклюзия протекает в хронической или острой форме. Острая возникает внезапно и может быть спровоцирована дополнительным препятствием в русле кровотока, полузакупоренного атеросклеротическими бляшками, когда частичное сужение просвета считается хроническим процессом.
Частота распространения окклюзии подколенно-берцового сегмента несколько ниже, чем поражений бедренной артерии. Для бедренной артерии характерно наличие патологии на участке от глубокой артерии и до ее перехода в подколенную. К типичным местам возникновения относят участок ниже глубокой бедренной артерии и место, где она вступает в гунтеров канал. Однако могут наблюдаться и окклюзии отдельных участков, например, на выходе из канала, и комбинированные поражения, когда охватывается весь ствол артерии бедра и часть подколенной.
Бедренная артерия считается основным анастомозом для возникновения тяжелых ишемических поражений. Это особенно опасно при поражении глубокой бедренной артерии, в то время, как берцовый сегмент вызывает тяжелые последствия только если поражены все три крупных сосуда голени.
Артерии нижних конечностей представляют собой неразрывную систему взаимодействия трех сегментов – аортально-подвздошного, бедренно-подколенного (от паха и до подколенной впадины) и берцового, в который входят артерии голеностопа. Они часто поражаются именно на среднем уровне.
Поражение даже отдельного, изолированного сегмента может привести к опасным последствиям. Острая окклюзия редко появляется на ровном месте. Зачастую она спровоцирована болезнями сердечно-сосудистой системы, атеросклерозом сосудов или недугами системы свертывания крови.
Симптомы и диагностика

Окклюзия артерии сопровождается характерными симптомами, которые несколько различаются в зависимости от характера поражения и степени его развития. Патологию можно определить по перемежающейся хромоте и боли в ногах, которая распространяется по всей конечности и не ослабевает даже при приеме анальгетика.
- побледнение кожных покровов в месте развития сосудистой закупорки;
- парестезия (онемение) и отсутствие пульса на поврежденном участке;
- цианоз и снижение температуры кожи на более поздней стадии;
- полный паралич и обширная ишемия при прогрессировании процесса и неоказании своевременной помощи.
Диагностика начинается с внешнего осмотра, пальпации и сбора анамнеза. После постановки предварительного диагноза назначается ангиография сосудов, которая проводится с помощью рентгена и контрастного вещества. Применяется МСКТ диагностика для получения дополнительной информации, сканирование сосудов и определение ложечно-плечевого индекса, который дает возможность оценить кровоток в верхних и нижних конечностях.
Лечение патологии зависит от своевременности обращения за помощью и стадии развития заболевания. На начальном этапе достаточно консервативной терапии и изменения образа жизни. На 2 и 3 стадии показано хирургическое вмешательство, от тромбэктомии до протезирования сосудов.
На 4 стадии окклюзии единственным спасением для больного может стать ампутация конечности, потому что вмешательство на сосудистом уровне в таком состоянии может означать летальный исход.
Устранение препятствия, образовавшего сосудистую непроходимость, диктуется не только локализацией. Оно обусловлено его характером, видом, стадией, степенью развития и фоновым заболеванием, спровоцировавшим негативное явление. Для этого необходима достоверная диагностика и комплексное лечение различными методами.
http://nogostop.ru/koleno/okklyuziya-podkolennoj-arterii.html
Виды и методы лечения окклюзии артерий
Окклюзия – это широкое понятие, характеризующее нарушение непроходимости некоторых сосудов вследствие стойкого закрытия их просвета на определенном участке. Выделяются разные виды закупорки, которые можно объединить в один термин — окклюзия артерий.

Как известно, эти сосуды проходят по всему нашему организму. Поэтому при постановке диагноза всегда уточняется локализация просвета – сонная, поверхностная бедренная или другая артерия, слева или справа.

Стеноз и окклюзия – рядом идущие понятия. Нельзя не отметить, что окклюзия может выступать в роли оперативного вмешательства, что отражается в названиях некоторых операций. Примером является рентгенэндоваскулярная окклюзия дефекта межпредсердной перегородки (ДМПП), эндоваскулярный тип окклюзии и другие. Все это требует внимательного рассмотрения, начиная от причин и видов непроходимости сосудов.
Болезнь развивается по определенным причинам, главная из которых – эмболия. Так называется закупорка просвета плотным образованием в русле тока крови, возникающая вследствие факторов, в основном, инфекционного характера. Различают несколько видов:
Благоприятным условием для развития эмболии, становится тромбоз. Это постепенное сужение артериального просвета из-за постоянного увеличения числа и размеров тромбов на внутренних стенках.
В разной степени предпосылкой непроходимости артерий также служит атеросклероз сосудов, способный развиваться, то есть переходить из одной степени в другую.

Травмы, когда повреждается мышечная или костная ткань, могут привести к сдавливанию крупных кровеносных сосудов, что вызывает замедление кровотока. Там, где пережата артерия, могут начаться тромбозные процессы.
Выделяется несколько видов окклюзий:

Есть и другие типы окклюзии левой и правой артерии в зависимости от локализации. В любом случае они угрожают здоровью человека и могут привести к необратимым изменениям в организме. При наличии симптомов и проведении специальных обследований, нетрудно поставить диагноз и выявить разные степени заболевания.
Ранние стадии непроходимости подключичной артерии лечатся консервативным путем, осложнения требуют часто хирургического вмешательства. Важно учитывать, что лечение начинается только после обнаружения причины заболевания. Убрать симптомы – недостаточно.
Конечно, нельзя забывать о том, что непроходимость артерий может быть вызвана специально, когда это является частью оперативного вмешательства. Это окклюзия ДМПП, эндоваскулярная и частичная при выключении нижней половины стекла ведущего глаза.
Симптомы БПС, то есть бедренной артерии:
- холодные ноги;
- бледность кожного покрова нижних конечностей;
- перемежающаяся хромота – онемение и боль в икроножных мышцах.
При тромботической окклюзии клиническая картина основана на выявлении одного или нескольких следующих признаков:
- парестезия;
- боль;
- паралич;
- побледнение;
- отсутствие пульса.

Непроходимость позвоночной артерии характеризуется аналогично. В медицинской литературе описаны несколько главных симптомов при закупорке любого сосуда. В области шеи и головы они проявляются особенно быстро:
Окклюзия внутренней сонной артерии (ВСА) чаще всего выражается транзиторной ишемической атакой. Наиболее типичные симптомы: моно- или гемипарезы, нарушения чувствительности на противоположной, левой или правой стороне. Наблюдаются монокулярные расстройства зрения на пораженной стороне.
Диагностика
Любая форма непроходимости вен, артерий требует тщательной диагностики: оперативного обнаружения симптомов и назначения конкретных исследований.

Данные мероприятия проводятся только в условиях стационара. Окклюзия ВСА, подключичной артерии, посттромботическая непроходимость левой или правой вены и любая другая подобная патология обнаруживается с помощью различных методов исследования:
- общего анализа крови;
- анализа на холестерин;
- коагулограммы;
- ЭКГ, ЭЭГ, РЭГ сосудов головы и шеи;
- МРТ, КТ, допплерография шеи.
Лечение зависит от точного диагноза. При остром случае выполняется тромбэктомия. Если выражен перипроцесс, делается флеболиз. Очень важна антикоагулянтная терапия. Вторичные формы синдрома – это результат сдавления вены лимфоузлами, опухолями.
Терапию проводят в зависимости от причины, которая вызвала нарушение оттока венозной крови. Необходима тщательная диагностика при нарушении непроходимости подключичной артерии, и это возможно только в соответствующей клинике.
При окклюзии бедренной артерии организм способен компенсировать кровообращение конечности при помощи кровотока по боковым ветвям артериальной системы. Тогда может быть успешным и консервативное лечение. Если ишемические симптомы становятся все более явными, а перемежающаяся хромота проявляется через сто метров ходьбы и меньше — потребуется хирургическое вмешательство. Это может быть выполнение эндартерэктомии, бедренно-подколенное или бедренно-берцовое шунтирование.
Было упомянуто, что окклюзия выступает в роли операции. Например, существует временная трансвагинальная непроходимость маточных артерий, в них происходит перекрытие тока крови на конкретное время, за которое здоровая маточная ткань находит питание, а миоматозные узлы гибнут из-за отсутствия разветвленной сосудистой питательной сети. В процессе этой процедуры не делается никаких разрезов. Сквозь влагалище под анестезией на маточные артерии накладываются клипсы на шесть часов. После их снятия ток крови восстанавливается только в матке, но не в миоматозных узлах.

Окклюзия ДМПП, метод чрескатетерного закрытия аномального устья с использованием специальной системы – окклюдер, помогает закрывать отверстия не более двух сантиметров. Это один из способов терапии ДМПП, заболевание нельзя лечить самостоятельно.
Прямая окклюзия – это выключение из акта зрения глаза, который видит лучше. Это очень распространенный способ лечения амблиопии. Чтобы выработалось бинокулярное зрение, необходима определенная острота зрения худшего глаза, а именно не менее 0,2. Для проведения процедуры требуется от двух до шести месяцев. Раз в неделю контролируется зрение двух глаз, так как у выключенного ока оно на время может снизиться. Этот способ не всегда дает положительный результат.
В отношении зрения можно сказать, что есть такие понятия, как постоянная и прерывистая окклюзия. Когда используется не полное выключение нижней половины стекла ведущего глаза – это вид частичной окклюзии.
Профилактика сосудистой непроходимости – это ведение здорового образа жизни и пренебрегать этим не стоит, чтобы не возникла прямая угроза. Необходимо следовать всем рекомендациям врача и не стоит бояться оперативного вмешательства, если это потребуется.







