Неотложная помощь при кардиогенном шоке: алгоритм действий
Неотложная помощь при кардиогенном шоке: алгоритм действий. Реанимационная бригада скорой помощи
Острая сердечно-сосудистая недостаточность относится к опасным для жизни состояниям. По механизму развития она подразделяется на право- и левожелудочковую ОСН. Оба эти состояния часто заканчиваются смертельным исходом. Чтобы спасти человека, врач скорой помощи должен немедленно приступить к реанимационным мероприятиям.
Чаще всего встречается левожелудочковая сердечная недостаточность. Она обычно следует за инфарктом миокарда, тяжёлыми нарушениями ритма и другими опасными состояниями. К разновидностям ОСН относят острый кардиогенный шок. Он обусловлен тяжёлыми для организма поражениями, при которых сердце не может перекачивать кровь в нормальном режиме.
Понятие о кардиогенном шоке
Неотложная помощь при кардиогенном шоке необходима в первые минуты его развития. Следует помнить, что это осложнение не пройдёт самостоятельно. И при отсутствии срочного лечения приведёт к гибели. Кардиогенный шок – это синдром, при котором происходит снижение сердечного выброса. Несмотря на компенсаторное повышение сопротивления сосудов, организм не справляется с этим осложнением без помощи врачей.
К основным его проявлениям относится снижение артериального и пульсового давления, диуреза, потеря сознания. Если помощь вовремя не оказана, смерть от кардиогенного шока наступает в течение нескольких часов после развития заболевания. Данное состояние не возникает самостоятельно. Ему всегда предшествуют острые патологии сердечно-сосудистой системы.
Какие причины приводят к кардиогенному шоку?
К причинам сердечного шока относятся различные кардиологические и сосудистые заболевания. Наиболее распространённым этиологическим фактором является инфаркт миокарда. При этом кардиогенный шок развивается только при массивном некрозе тканей и отсутствии скорой помощи. Также к частым причинам его возникновения относят жизнеугрожающие аритмии. Они могут беспокоить человека в течение многих лет. Но при их обострении и декомпенсации это состояния осложняются шоком.
В некоторых случаях фактором развития острой недостаточности сердца считается нарушение сосудистого тонуса. Это случается при массивных кровотечениях, болевом синдроме, ОПН. Необходимо помнить, что кардиогенный шок – это не самостоятельное заболевание, а осложнение основной патологии. Поэтому докторам необходимо сделать всё, чтобы предотвратить его развитие.
Кардиогенный шок: классификация заболевания
В зависимости от причины и патогенеза выделяют несколько форм кардиогенного шока. Каждая из них имеет собственный механизм развития. Тем не менее все варианты приводят к одним и тем же симптомам. Независимо от причины его появления, неотложная помощь при кардиогенном шоке необходима в любом случае. Так как данное состояние всегда одинаково опасно. Выделяют следующие виды этого осложнения:
Истинный кардиогенный шок: механизм развития
Истинный сердечный шок встречается чаще всего. Он возникает, если поражена большая часть миокарда (от 50% и более). В этом случае некроз распространяется не только по всей толще мышцы, но и занимает большую площадь. Помимо инфаркта, к истинному шоку могут привести и другие болезни. Среди них: септический эндокардит, выраженные пороки сердца, декомпенсированные миодистрофии и т. д. Также к тяжёлым кардиологическим нарушениям приводит острый гипертиреоз, некоторые генетические патологии.
В результате некроза тканей сердца сократительная способность значительно снижается. Поэтому орган не может работать в полную силу и обеспечивать кровью сосуды. Минутный объём тоже снижается. При этом происходит повышение сопротивляемости сосудов. Несмотря на это, сердце всё равно не справляется со своей работой. Результатом является нарушенное кровоснабжение всех органов и тканей.

Патогенез аритмического кардиогенного шока
В основе этой формы заболевания лежат нарушения проводимости и ритма сердца. Они могут возникнуть как спонтанно (в результате инфаркта миокарда), так и развиваться постепенно. Чаще всего аритмии беспокоят пациента в течение многих лет. Это же касается и нарушений проводимости. Тем не менее жизнеугрожающие состояния развиваются в течение короткого периода. Речь идет о часах и даже минутах. Чаще всего к кардиогенному шоку приводят нарушения ритма желудочкового характера. Среди них: тахикардия, переходящая в фибрилляцию, и трепетание. Помимо этого, к этим процессам могут привести частые групповые экстрасистолы.
Ещё одним состоянием, способным привести к шоку, является синусовая брадикардия. Снижение ЧСС обычно характерно нарушениями проводимости. Реже к кардиогенному шоку приводит мерцание и трепетание предсердий. В результате патологических сокращений и эктопических очагов в миокарде (экстрасистолы) сердце не может осуществлять свою функцию. Поэтому происходит снижение ударного и минутного объёма, падение пульсового давления, АД. При данном варианте врач скорой помощи первым делом должен купировать аритмию, проведя дефибрилляцию или искусственный массаж сердца.
Что представляет собой рефлекторный шок?
Данная форма шока развивает вследствие причин, изначально не связанных с поражением сердечной мышцы. Пусковым механизмом подобного осложнения может стать выраженный болевой синдром или кровотечение. При этом эти симптомы редко связаны с сердцем. Обычно такой шок диагностируют после аварии, острой почечной недостаточности.
Данный вариант имеет наиболее благоприятный прогноз. Неотложная помощь при кардиогенном шоке рефлекторного характера должна быть направлена на устранение его причины – болевого синдрома, а также на остановку кровотечения. Вследствие этих факторов регуляция сосудистого тонуса нарушается. Из-за этого кровь застаивается в венах и артериях, а в интерстициальное пространство пропотевает жидкость, образуя отёк. Всё это приводит к снижению венозного притока к сердцу. Далее, механизм тот же, что и при других формах.
Причины и патогенез ареактивного шока
Ареактивный кардиогенный шок возникает, если поражён весь миокард. Это происходит при повторных инфарктах. Также причиной может стать тампонада сердца. При этом в перикарде появляется жидкость, которая сдавливает орган, не давая ему сокращаться. В некоторых случаях тампонада способна привести к разрыву сердца. Данное состояние приводит к смерти. К сожалению, помочь больному в этом случае не удаётся. Механизм развития шока связан с полным прекращением работы сердца, в отличие от других форм, при которых минутный объём снижается. Смертность от данного осложнения приближена к 100%.
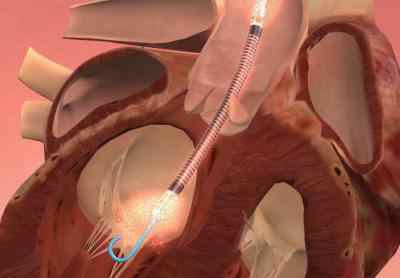
Симптомы кардиогенного шока
Клиническая картина одинакова, независимо от того, какая причина вызвала кардиогенный шок. Симптомы осложнения следующие: падение артериального и пульсового давления, тахикардия, олигурия (снижение диуреза). В зависимости от величины АД и клинических данных, выделяют 3 степени тяжести. При осмотре пациента можно выявить и другие признаки кардиогенного шока. К ним относится:
Как диагностировать шок?
Диагностика кардиогенного шока обычно основывается на клинических данных и расспросе родственников больного. Так как действовать необходимо немедленно, врачи оценивают АД, состояние кожных покровов, реакцию зрачков, ЧСС и частоту дыхания. Если у пациента имеются признаки шока, сразу оказывается неотложная помощь.
При наличии свободного медицинского персонала выясняется анамнез заболевания. Врач спрашивает: страдал ли больной аритмией, стенокардией, возможно, перенёс инфаркт миокарда ранее? Если осложнение развилось дома или на улице, то диагностика шока врачами скорой помощи заканчивается на этом. При содержании больного в условиях реанимационного отделения, помимо этого, проводят измерение пульсового давления, сопротивления сосудов, диуреза. Также исследуется газовый состав крови.
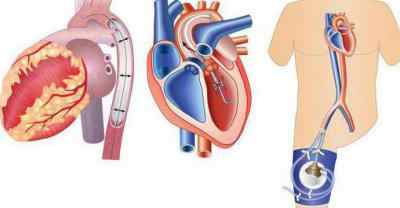
Кардиогенный шок: неотложная помощь, алгоритм действий
Стоит помнить, что от того, как быстро и качественно оказана помощь, зависит жизнь больного. При признаках подобного осложнения врачи начинают принимать меры немедленно. Если вовремя сделать всё необходимое, можно победить кардиогенный шок. Неотложная помощь — алгоритм действий выглядит следующим образом:
Помимо этого, необходимо устранить причину шока. При инфаркте миокарда проводят тромболитическую и антиагрегантную терапию (препараты «Альтеплаза», «Клопидогрель», «Аспирин»). Также для разжижения крови используют раствор «Гепарина». При желудочковых нарушениях ритма вводят медикамент «Лидокаин». В некоторых случаях необходима дефибрилляция.
Неотложная помощь в условиях стационара
Неотложная помощь при кардиогенном шоке продолжается в отделении реанимации. Там проводится интенсивная терапия, постоянный контроль показателей, выясняются причины осложнения. При инфаркте миокарда проводят оперативное лечение – шунтирование артерий, установление стента. Также хирургическая помощь необходима при некоторых вариантах аритмии и нарушений проводимости. При этом устанавливают искусственный кардиостимулятор, осуществляющий сократительную функцию сердца.
аритмический шок
ГБОУ ВПО Читинская Государственная Медицинская Академия
Реферат на тему:
«Кардиогенный (аритмический) шок»
Выполнила: Новокшанова Светлана
Витальевна 313 группа
Шок-это типовой патологический процесс, возникающий под действием сверхсильного раздражающего фактора, характеризующийся стадийными изменениями гемодинамики, с критическим нарушением перфузии органов. Развитие аритмического шока патогенетически связано со снижением минутного объема из-за выраженного нарушения темпа сердечных сокращений по типу тахи- или брадиаритмии. В \»чистом\» виде такой шок наблюдается не часто — всего у 4 — 5% больных с крупноочаговым проникающим инфарктом миокарда.
—тахисистолический шок, в основе которого лежит приступ желудочковой тахикардии либо тахикардической формы фибрилляции (трепетания) предсердий.
—Брадисистолический шок развивается обычно при полной атриовентрикулярной блокаде дистального типа с проведением 2:1, 3:1, медленном идиовентрикулярном и узловом ритмах, синдроме Фредерика (сочетании полной атриовентрикулярной блокады с мерцательной аритмией). Брадисистолический кардиогенный шок наблюдается в первые часы развития обширного и трансмурального инфаркта миокарда. Течение шока обычно тяжелое, летальность достигает 60% и более. Причинами смерти являются тяжелая левожелудочковая недостаточность, внезапная асистолия сердца, фибрилляция желудочков.
При тахисистолическом шоке из-за укорочения диастолы уменьшается наполнение камер сердца и как следствие уменьшается ударный и минутный объем сердца. У трех больных с тахисистолическим шоком, обследованных в клинике, ударный объем колебался от 18,5 до 28 мл, а минутный — от 3 до 3,44 л/мин. Этот тип шока встречается в 4—6% случаев инфаркта миокарда, почти исключительно при обширных проникающих поражениях, когда сердечная мышца не в состоянии увеличить силу сокращения при недостаточном диастолическом наполнении.
Преимущественное значение для развития шока имеет желудочковая тахисистолия. Анализ 919 случаев крупноочагового инфаркта миокарда, произведенный В. Н. Бриккером (1970), показал, что при пароксизмальной желудочковой тахисистолии шок возникает в 23%, при суправентрикулярной — в 9%, а при пароксизмальной мерцательной аритмии — в 7,7% случаев. Шок тахисистолического типа чаще развивается в первые часы либо в течение первых суток заболевания. Однако он может развиться при возникновении тахисистолии и в последующие дни.
Состояние больных при тахисистолическом шоке тяжелое, имеются выраженная гипотензия и все периферические симптомы шока, резко снижается диурез. Если тахисистолию долго не удается купировать или возникают ее рецидивы (при которых вновь появляются симптомы шока), развивается застой в легких, а иногда и правожелудочковая недостаточность. В единичных случаях летальный исход связан с переходом желудочковой тахисистолии, вызвавшей шок, в фибрилляцию желудочков. Все же прогноз у тех больных, у которых заболевание осложнилось тахисистолическим шоком, неблагоприятен. Развитие при тахиаритмии шока свидетельствует о сократительной недостаточности миокарда. Летальность у этих больных в 2—3 раза выше, чем у тех, у которых заболевание не осложнилось шоком, и составляет примерно 40%. Основной причиной смерти больных, перенесших тахисистолический шок, является нарастающая сердечная недостаточность.
Выраженные явления левожелудочковой недостаточности (отек легких, сердечная астма) наблюдались у 1/3 больных тахисистолическим шоком. Часто эти явления развиваются после ликвидации симптомов шока. Одним из осложнений, особенно при мерцательной аритмии, может быть тромбоэмболия. Особенно при повторных эпизодах тахисистолии шок, ухудшая коронарную перфузию и способствуя возникновению метаболических изменений в организме, ухудшает состояние сердечной мышцы.
Больной жалуется на резкую слабость, нарастает адинамия, черты лица заостряются, кожа бледнеет, появляется цианоз, холодный липкий пот, дыхание поверхностное, пульс частый, вены шеи застоины, олигоурия
Артериальная гипотензия менее 80 мм.рт. ст.
http://studfiles.net/preview/3832989/
Б. Аритмический шок
1. Тахисистолический (тахиаритмический вариант) кардиогенного шока
Чаще развивается в первые часы (реже – дни заболевания )при пароксизмальной желудочковой тахикардии, также при суправентрикулярной тахикардии, пароксизмальной мерцательной аритмии и трепетании предсердий. Общее состояние больного тяжелое. Выражены все клинические признаки шока:
• значительная артериальная гипотензия
• симптомы недостаточности периферического кровообращения
• у 30% больных развивается тяжелая острая левожелудочковая недостаточность
• осложнения — фибрилляция желудочков, тромбоэмболии в жизненно важные органы
• рецидивы пароксизмальных тахикардий, расширение зоны некроза, развитие кардиогенного шока
2. Брадисистолический (брадиаритмический вариант) кардиогенного шока
Развивается при полной атриовентрикулярной блокаде с проведением 2:1, 3:1,
медленном идиовентрикулярном и узловом ритмах, синдроме Фредерика (сочетание полной атриовентрикулярной блокады с мерцательной аритмией). Брадисистолический кардиогенный шок наблюдается в первые часы развития обширного и трансмурального инфаркта миокарда
• течение шока тяжелое
• летальность достигает 60% и более
• причины смерти – тяжелая левожелудочковая недостаточность, внезапная асистолия сердца, фибрилляция желудочков
Выделяют 3 степени тяжести кардиогенного шока в зависимости от выраженности клинических проявлений, показателей гемодинамики, ответной реакции на проводимые
1. Первая степень:
•длительность не более 3-5 час
•АД систолическое 90 -81 мм Hg
•пульсовое АД 30 — 25 мм Hg
•симптомы шока выражены слабо
•сердечная недостаточность отсутствует или слабо выражена
•быстрая устойчивая прессорная реакция на лечебные мероприятия
2. Вторая степень:
длительность 5 – 10 час
•АД систолическое 80 – 61 мм Hg,
•пульсовое АД 20 – 15 мм Hg
•симптомы шока выражены значительно
•выраженные симптомы острой левожелудочковой недостаточности
•замедленная неустойчивая прессорная реакция на лечебные мероприятия
3. Третья степень:
•больше 10 часов
•систолическое АД менее 60 мм Hg, может упасть до 0
•пульсовое АД менее 15 мм Hg
•течение шока крайне тяжелое
•тяжелое течение сердечной недостаточности, бурный отек легких,
•прессорная реакция на лечение отсутствует, развивается ареактивное состояние
Перечень основных диагностических мероприятий:
Перечень дополнительных диагностических мероприятий:
Измерение уровня ЦВД (для реанимационных бригад)
Тактика оказания медицинской помощи:
При рефлекторном шоке основное лечебное мероприятие – быстрое и полноценное
При аритмическом шоке по жизненным показаниям проводится кардиоверсия или
При шоке, связанном с разрывом миокарда, эффективно только экстренное
Дата добавления: 2015-09-27 | Просмотры: 165 | Нарушение авторских прав
http://medlec.org/lek3-9026.html
Аритмический шок.
Развитие аритмического шока патогенетически связано со снижением минутного объема из-за выраженного нарушения темпа сердечных сокращений по типу тахи- или брадиаритмии.
При тахисистолическом шоке из-за укорочения диастолы уменьшается наполнение камер сердца и как следствие уменьшается ударный и минутный объем сердца.
Этот тип шока встречается у 4-6 % больных с инфарктом миокарда, почти исключительно при обширных проникающих поражениях, когда сердечная мышца не в состоянии увеличить силу сокращения при недостаточном систолическом наполнении.
Преимущественное значение для развития шока имеет желудочковая тахисистолия.
Анализ 919 случаев крупноочагового инфаркта миокарда, проведенный В.Н. Бриккером (1970), показал, что при пароксизмальной желудочковой тахисистолии шок возникает у 23% больных, при суправентрикулярной – у 9%, а при пароксизмальной мерцательной аритмии — у 7,7%.
Шок тахисистолического типа чаще развивается в первые часы либо в течение первых суток заболевания.
Однако он может развиться при возникновении тахисистолии и в последующие дни.
Состояние больных при тахисистолическом шоке тяжелое, имеются выраженная гипотензия и все периферические симптомы шока, резко снижается диурез.
Если тахисистолию долго не удается купировать или возникают ее рецидивы (при которых снова появляются симптомы шока), то развивается застой в легких, а иногда и правожелудочковая недостаточность.
Однако летальность в период шока, связанного с тахисистолией, очень невелика.
В единичных случаях летальный исход связан с переходом желудочковой тахисистолии, вызвавшей шок, в фибрилляцию желудочков.
Все же прогноз у тех больных, у которых заболевание осложнилось тахисистолическим шоком, неблагоприятен.
Развитие шока при тахиаритмии свидетельствует о сократительной недостаточности миокарда.
Летальность у этих больных в 2-3 раза выше, чем у тех, у которых заболевание не осложнилось шоком.
Основной причиной смерти больных, перенесших тахисистолический шок, является нарастающая сердечная недостаточность.
Одним из осложнений, особенно при мерцательной аритмии, может быть тромбоэмболия.
При повторных эпизодах тахисистолии шок, ухудшая коронарную перфузию и способствуя возникновению метаболических изменений в организме, ухудшает состояние сердечной мышцы.
Брадисистолический шок наблюдается у 2,5 % больных с острым инфарктом миокарда.
Патогенез этого типа шока связан с уменьшением МОС из-за урежения ЧСС, которое сердечная мышца не в состоянии компенсировать повышением сердечного выброса.
Брадисистолический шок наблюдается в 2 раза чаще при повторных, чем при первичных инфарктах миокарда.
Во всех случаях речь идет о проникающих, в подавляющем числе наблюдений — обширных инфарктах.
К развитию этого варианта шока наиболее часто приводят полная атриовентрикулярная блокада, иногда неполная с проведением 2:1, 3:1 и т. д., медленный узловой ритм, в некоторых случаях синдром Фредерика.
Шок возникает примерно у 40-60% больных с инфарктом миокарда с полной поперечной блокадой сердца, а при частоте желудочковых сокращений меньше 40 в 1 мин — почти у 100% больных.
В большинстве случаев аритмический шок возникает в первые минуты или часы после начала болевого приступа.
Непосредственный прогноз при шоке брадисистолического типа неблагоприятен.
Методом выбора является кардиостимуляция.
Но в то время, когда при остром инфаркте миокарда, осложненном полной поперечной блокадой, не сопровождающейся шоком, ритм навязывается обычно легко, на фоне шока сделать это удается далеко не всегда.
Следует отметить, что даже, если удается медикаментозной терапией увеличить число сердечных сокращений до 60-70 в 1 мин, явления шока часто не исчезают.
Это подтверждает точку зрения, что брадисистолический шок развивается на фоне сократительной недостаточности миокарда.
Непосредственная летальность от брадисистолического шока, по данным различных авторов, колеблется от 50 до 60%.
Часть больных погибает в клинике уже после выведения из шока от нарастающей сердечной недостаточности, внезапной остановки сердца или от фибрилляции желудочков.
Шок на фоне медленно текущего разрыва миокардаосложняет течение острого инфаркта в,0,8% случаев.
Смерть от внешнего разрыва миокарда относят в основном к внезапной, медленный же вариант течения наблюдается в 13-23% всех случаев разрывов.
По патогенезу данный вариант шока отличается от истинного кардиогенного.
Шок при разрыве возникает из-за медленного просачивания крови в перикард.
Процесс этот может длиться от десятков минут до нескольких суток (обычно не превышает 24 ч).
Все симптомы шока (выраженная гипотензия, потливость, заторможенность, олигурия и т.д.) наблюдаются и при медленно текущем разрыве, однако в этом случае они имеют определенные особенности.
Наблюдается двух- или трехэтапное течение шока.
На догоспитальном этапе регистрируют быстро преходящую гипотензию.
После обезболивания и введения кардиотонических средств АД нормализуется, а затем вновь через разные промежутки времени оно снова снижается.
Отчетливая реакция на вазопрессоры наблюдается почти у всех больных, и некоторое время давление сохраняется на адекватном уровне для осуществления нормальной периферической перфузии.
Однако иногда именно после незначительного повышения давления наступает смерть.
Пульсовое давление обычно более высокое, чем при истинном кардиогенном шоке, иногда развиваются явления застоя в легких и увеличивается печень.
Механизмы шока при медленно текущем разрыве миокарда сложны.
Они связаны как с депрессорными рефлексами, возникающими при раздражении перикарда (В.Н. Черниговский, 1943), так и с сократительной недостаточностью миокарда из-за наличия механического препятствия сокращению.
Снижение АД сопротивления на периферии способствует уменьшению силы сокращения левого желудочка и внутрижелудочкового давления и на определенный срок задерживают развитие гемоперикарда. В этом случае возможно закрытие разрыва тромбом. Диагностика разрывов на фоне шока очень трудна.
Между тем, именно в этих случаях, когда оперативное вмешательство при разрыве миокарда производят еще до наступления клинической смерти, оно должно иметь большие шансы на успех.
Относительная \» мягкость\» течения и двухэтапность шока, меньшая выраженность периферических симптомов, иногда клинические, рентгенологические и ультразвуковые симптомы нарастающего гемоперикарда, а в единичных случаях уменьшение содержания гемоглобина и эритроцитов могут навести на мысль о разрыве миокарда.
Необходимо подчеркнуть, что в большинстве случаев при шоке на фоне разрыва миокарда речь идет об очень обширных, часто тотальных инфарктах.
Смерть при медленно текущем разрыве обычно наступает на фоне замедления синусового ритма, атриовентрикулярной блокады или замедления идиовентрикулярного ритма.
Дата добавления: 2015-03-11 ; просмотров: 1704 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
http://helpiks.org/2-101876.html
Аритмический шок
Связан с возникновением нарушений ритма сердечных сокращений. У больных с этой формой кардиогенного шока отмечается четкая зависимость падения артериального давления и появления периферических симптомов шока от возникновения нарушений ритма, причем при восстановлении ритма исчезают и признаки шока.
Аритмический шок
Вводят антиаритмические препараты:
Проводят при безуспешности медикаментозного лечения:
Схема лечения кардиогенного шока: лечение кардиогенного шока должно быть дифференцированным в зависимости от его формы.
То же лечение, что и при истинном кардиогенном шоке. Кроме того, проводят вспомогательное кровообращение — контрапульсацию (внутреннюю или наружную).
«Справочник по оказанию скорой и неотложной помощи», Е.И. Чазова
Постоянное внутривенное вливание полиглюкина или поливинола. При множественных травмах и шоке III — IV степени применяют наркоз закисью азота (соотношение закиси азота и кислорода 1 : 1). При выраженных расстройствах дыхания (нарушения его ритма, резкая одышка), особенно при атональном типе дыхания, производят интубацию или при ее невозможности — трахеостомию (в зависимости от условий) и искусственную…
Окончательно останавливают кровотечение. Если диагностировано внутреннее кровотечение, проводят немедленное оперативное вмешательство под эндотрахеальным наркозом и прикрытием внутривенной и внутриартериальной гемотрансфузией. Восполняют объем циркулирующей крови путем гемотрансфузии при шоке II — III степени — не менее 75% кровопотери, а при шоке IV степени — до 100% и более. Желательно переливать кровь, заготовленную по рецептам 7б и…
Кардиогенный шок Одно из самых тяжелых осложнений инфаркта миокарда, в значительной степени обусловливающее смертность при этом заболевании. Чаще шок развивается в остром периоде инфаркта миокарда, в первые часы его возникновения. Типичная картина шока при инфаркте миокарда не вызывает обычно диагностических затруднений. Кардиогенный шок может развиться и при эмболии легочной артерии, реже — при остром миокардите….
В развитии этой формы шока решающую роль играют рефлекторные нарушения, которые обусловливают изменения сосудистого тонуса, ведущие к нарушению адекватной регуляции общего и регионарного кровообращения. Достаточное и быстрое обезболивание, введение кордиамина или мезатона, нейролептанальгезия дают обычно хорошие результаты. Обезболивание необходимо не только как профилактика шока, но и как лечебное мероприятие, учитывая, что боль является источником возникновения…
Промедол — 1 мл 2% раствора, пантопон — 1 мл 2% раствора подкожно или внутривенно с потенцирующими препаратами: 1 мл 2,5% раствора пипольфена, 1 мл 1% раствора димедрола внутримышечно или внутривенно; наркоз закисью азота с кислородом; анальгин — 1 мл 50% раствора внутривенно. Нейролептанальгезия — 2 — 4 мл таламонала внутривенно (медленно!). Вазоактивные препараты: кордиамин…
http://www.medkursor.ru/biblioteka/help/sh/6188.html
Аритмогенный шок — механизм, симптомы и лечение

Этим состоянием называются текущие патологические процессы, напрямую влияющие на резкое снижение сердечных сокращений.
Аритмогенный шок бывает первичным и вторичным и может возникнуть на фоне тахикардии и блокады 2 и 3 степеней.
Такое состояние требует безотлагательного обращения за врачебной помощью, а эффективной, терапии будет только после восстановления сердечного ритма.
Что такое аритмогенный шок?
Аритмогенный шок – разновидность нарушения кровообращения, со сниженным сердечным выбросом, протекающим на фоне дисбаланса ритмов сердечных сокращений:
- желудочковой параксизмальной тахикардии;
- пароксизмов трепетания;
- фибрилляции предсердий.
Стремительное увеличение частоты сердечных сокращений на этом фоне, влечет за собой укорочение диастолы, снижение наполнения желудочков и уменьшение сердечного выброса.
Клиника шока проявляется тахикардией, снижением систолического артериального и пульсового давления, а так же признаками гипоперфузии.
Подобный шок встречается редко, в основном у больных с большим очагом инфаркта миокарда. Чаще наблюдается тахикардическая форма предсердечного трепетания. Также встречаются случаи, когда аритмогенный шок протекает совместно с отеком легких.

Среди отличительных признаков и симптомов шока отмечается:
- частый пульс (который трудно прощупать);
- нарушенное сознание;
- спад диуреза на 20 мл;
- окисление крови на фоне низкой концентрации бикарбоната.
Также изменяется общее состояние:
- Кожа становится бледной, с синим оттенком.
- На кожных покровах выступает липкий пот.
- Спавшиеся жилы.
- Заторможенность.
- Упадок сил.
Обычно и чаще всего на практике, шок возникает на фоне длительной боли (несколько часов). Причину знать важней, чем сам тип патологического процесса. Часто она очевидна после ознакомления с анамнезом пациента.
Некоторые состояния больного при шоке могут говорить о разных серьезных осложнениях.
Частыми причинами бывают:
- Инфаркт миокарда.
- Тампонада сердца.
- Легочная эмболия.
- Длительный постельный режим.
- Панкреатит.
Аритмогенный шок нередко может возникнуть без видимых причин. Для установления точного «виновника», спровоцировавшего патологию, врачи начинают немедленное обследование пациента. Ему делают рентген грудины, ЭКГ, исследуют газы крови. При хороших показателях результатов, вероятной причиной может стать передозировка лекарствами, редкие инфекции, обструктивный шок.
Важное значение имеет регистрация ЭКГ. Тактика не зависима от вида тахикардии, но во всех случаях показана электрическая кардиоверсия.
Острый панкреатит может дать серьезные осложнения. Панкреатогенный шок — самое опасное последствие этого заболевания.
Причины и симптомы токсического шока подробно описаны тут.
Несмотря на то что перед переливанием крови донорский материал проверяют на совместимость, иногда бывает так, что организм реципиента отвергает кровь донора. В таком случае происходит гемотрансфузионный шок. В этой теме http://neuro-logia.ru/zabolevaniya/simptomy-i-sindromy/rasstrojstva-soznaniya/gemotransfuzionnyj-shok.html подробно о симптомах данного состояния и методах лечения.
Для начала делают обезболивание, в некоторых случаях это стабилизирует динамику. Далее необходима кислородная и оксигеновая терапии. Если понадобится, вводят катетер для мониторинга гемодинамики. На этапах лечения присутствуют такие пункты, как:
- фармакологическое лечение аритмии;
- введение лекарств через вену;
- выполнение действий, снижающих периферическое сопротивление;
- баллонная контрпульсация.
В ряде случаев прибегают к оперативному вмешательству – делают коронарное шунтирование.
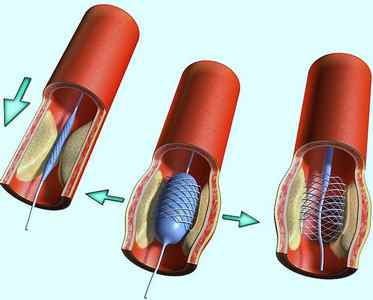
Лечение шока подразумевает медикаментозные процедуры и другие, более серьезные меры. Речь идет о дефибрилляции и электрической стимуляции. При актуальности антиаритмических препаратов добавляют определенную дозировку 1% Мезатона.
При аритмогенном шоке, развитом на фоне брадисистолии, проводится незамедлительное введение разведенного Изопротеренола. Применяется он внутривенно и длительно. Успешное лечение вполне возможно, если были приняты все меры на облегчение состояния пациента и на купирование всех патологических процессов в организме.
Тактика лечения пациентов с подобной патологией имеет свои особенности. Помощь нужно оказывать быстро, поскольку заболевание считается тяжелым. Больные с приступом аритмогенного шока нетранспортабельны. Как только бригада снимает выраженность этого серьезного состояния, человека желательно поместить в отделение интенсивной терапии. Все лечение происходит по стандартной схеме, если нет сопутствующих, серьезных заболеваний внутренних органов:
- Осмотр пациента.
- Измерение пульса и артериального давления.
- Пальпация брюшины.
- Электрокардиография (по возможности).
- Установка капельницы (глюкоза, Полиглюкин, хлорид натрия).
- Постоянный контроль АД, сокращений сердечных мышц, внешнего вида кожи.
Если имеют место быть определенные показатели, лекарства вводят исключительно внутривенно. В этом случае стоит учитывать те медикаменты, которые принимал пациент за последние 48 часов.
В случае если ускоренный идиовентрикулярный ритм имеет картину шока, — он не является аритмогенным.
Успех будет только при ранней диагностике и своевременном начале лечения аритмогенного шока. Интенсивная терапия дает положительные результаты у больных. Благодаря «быстрому схватыванию» состояния и текущего заболевания, риск возникновения осложнений на фоне шока существенно снижается. В особенности это касается его ареактивного проявления.

Острый инфаркт миокарда — основная причина развития кардиогенного шока. Лечение кардиогенного шока проводится исключительно в условиях медицинского учреждения.
Почему возникают судороги икроножных мышц ночью, разберем в этой теме.
Видео на тему
http://neuro-logia.ru/zabolevaniya/simptomy-i-sindromy/rasstrojstva-soznaniya/aritmogennyj-shok.html
Кардиогенный шок (R57.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Классификация
Чтобы определить выраженность острой сердечной недостаточности у больных инфарктом миокарда прибегают к классификации Киллипа (1967). По этой классификации состоянию кардиогенного шока соответствует снижение артериального давления 120 мин.
Этиология и патогенез
Основные причины кардиогенного шока:
— кардиомиопатии;
— инфаркт миокарда (ИМ);
— миокардиты;
— тяжелые пороки сердца;
— опухоли сердца;
— токсические поражения миокарда;
— тампонада перикарда;
— тяжелое нарушение сердечного ритма;
— тромбоэмболия легочной артерии;
— травма.
Чаще всего практикующий врач сталкивается с кардиогенным шоком у пациентов с острым коронарным синдромом (ОКС), прежде всего при ИМ с подъемом сегмента ST. Кардиогенный шок — основная причина смерти больных ИМ.
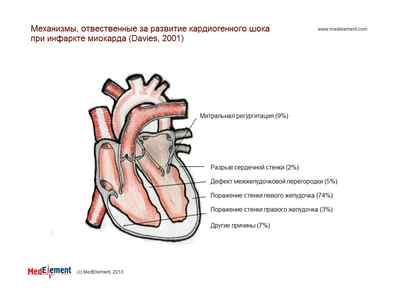
Формы кардиогенного шока:
— рефлекторный;
— истинный кардиогенный;
— ареактивный;
— аритмический;
— вследствие разрыва миокарда.
Патогенез
Рефлекторная форма
Рефлекторная форма кардиогенного шока характеризуется расширением периферических сосудов и падением артериального давления, тяжелое поражение миокарда отсутствует.
Возникновение рефлекторной формы обусловлено развитием рефлекса Бецольда-Яриша с рецепторов левого желудочка при ишемии миокарда. Задняя стенка левого желудочка более чувствительна к раздражению данных рецепторов, вследствие чего рефлекторная форма шока чаще отмечается в период интенсивных болей при инфаркте миокарда задней стенки левого желудочка.
С учетом патогенетических особенностей, рефлекторную форму кардиогенного шока принято считать не шоком, а болевым коллапсом или резко выраженной артериальной гипотензией у больного с ИМ.
Истинный кардиогенный шок
Основные патогенетические факторы:
1. Выключение некротизированного миокарда из процесса сокращения выступает основной причиной снижения насосной (сократительной) функции миокарда. Развитие кардиогенного шока отмечается при величине зоны некроза равной или превышающей 40% массы миокарда левого желудочка.
2. Развитие патофизиологического порочного круга. Сначала происходит резкое снижение систолической и диастолической функции миокарда левого желудочка вследствие развития некроза (особенно обширного и трансмурального). Выраженное падение ударного объема приводит к понижению давления в аорте и уменьшению коронарного перфузионного давления, а затем — к сокращению коронарного кровотока. В свою очередь, снижение коронарного кровотока усиливает ишемию миокарда, что еще больше нарушает систолическую и диастолическую функции миокарда.
Также к увеличению преднагрузки приводит неспособность левого желудочка к опорожнению. Повышение преднагрузки сопровождается расширением неповрежденного хорошо перфузируемого миокарда, что в соответствии с механизмом Франка-Старлинга обуславливает рост силы сердечных сокращений. Данный компенсаторный механизм восстанавливает ударный объем, однако фракция выброса, являющаяся индикатором глобальной сократимости миокарда, понижается из-за роста конечного диастолического объема. Одновременно с этим дилатация левого желудочка приводит к повышению постнагрузки (степени напряжения миокарда во время систолы в соответствии с законом Лапласа).
В результате снижения сердечного выброса при кардиогенном шоке, возникает компенсаторной периферический вазоспазм. Увеличение системного периферического сопротивления направлено на повышение артериального давления и улучшение кровоснабжения жизненно важных органов. Однако из-за этого значительно увеличивается постнагрузка, вследствие чего повышается потребность миокарда в кислороде, наблюдаются усиление ишемии, дальнейшее падение сократительной способности миокарда и увеличение конечного диастолического объема левого желудочка. Последний фактор обуславливает увеличение легочного застоя и, соответственно, гипоксии, усугубляющей ишемию миокарда и снижение его сократительной способности. Далее описанный процесс снова повторяется.
3. Нарушения в системе микроциркуляции и уменьшение объема циркулирующей крови.
Ареактивная форма
Патогенез сходен с таковым при истинном кардиогенном шоке, однако значительно более выражены патогенетические факторы, действующие более продолжительно. Наблюдается отсутствие ответа на терапию.
Аритмическая форма
Данная форма кардиогенного шока наиболее часто развивается вследствие пароксизмальной желудочковой тахикардии, пароксизма трепетания предсердия или дистального типа полной атриовентрикулярной блокады. Различают брадисистолический и тахисистолический варианты аритмической формы кардиогенного шока.
Аритмический кардиогенный шок возникает в результате уменьшения ударного объема и сердечного выброса (минутного объема крови) при перечисленных аритмиях и атриовентрикулярной блокаде. В дальнейшем наблюдается включение патофизиологических порочных кругов, описанных в патогенезе истинного кардиогенного шока.
Кардиогенный шок вследствие разрывов миокарда
Лечение аритмического шока
Лечение аритмического шока проводится различными медикаментозными или другими методами (дефибрилляция, электрическая стимуляция), согласно рекомендациям в разделе о лечении аритмий. К антиаритмическим препаратам добавлять 0,3-0,5 мл 1% раствора мезатона.
В лечении тахиаритмий очень часто методом выбора является проведение электроимпульсной терапии с последующим назначением лекарственных препаратов.
Кардиогенный шок, развившийся на фоне брадисистолии, связанной с полной поперечной блокадой сердца, требует неотложного применения электрокардиостимуляции или введения изопротеренола в дозе 2,4 мг в 300-500 мл растворителя для длительного внутривенного капельного введения.
Аритмический шок чаще всего обусловлен желудочковыми тахикардиями или полной АВ-блокадой. Купирование этих видов аритмий может сопровождаться улучшением насосной функции сердца, повышением АД и исчезновением шока. В этом состоит главное отличие аритмического шока от истинного кардиогенного, который может протекать с тяжелыми аритмиями, но их устранение (если это удается) заметно не влияет на гемодинамику.
При истинном кардиогенном шоке после обезболивания дополнительно вводят 2 мл дроперидола внутривенно.
Для нормализации ОЦК вводится реополиглюкин-плазмонаполнитель, благодаря которому ОЦК возрастает и артериолоспазм исчезает. Реополиглюкин ? низкомолекулярный декстран — противодействует агрегации клеток, предупреждая и частично устраняя секвестрацию крови. Кроме того, он привлекает в сосудистое русло воду, разжижая кровь и снижая сопротивление ее току: 1 г реополиглюкина связывает 30-40 мл воды.
Сколько вводить реополиглюкина? В качестве ориентира может быть использована величина венозного давления. Если ЦВД ниже 100 мм водного столба, то такую терапию плазмозаменителями начинать можно. В качестве простых и доступных ориентиров могут быть использованы следующие: частота дыханий в минуту, степень набухания шейных вен и аускультация легких. Если число дыханий в минуту не увеличено, набухания шейных вен нет и в легких влажные хрипы не выслушиваются, можно внутривенно струйно ввести реополиглюкин.
Введение осуществляется шприцами со скоростью 20 мл/мин, за 10 мин вводится 200 мл реополиглюкина. После этого вновь производится оценка этих трех симптомов, и если они не стали положительными, процедура введения плазмозаменителя повторяется. При контроле по ЦВД или по физическим симптомам такое введение по 200 мл реополиглюкина может быть произведено трижды за 30-40 минут. Более 600 мл вводить таким способом нельзя, а суточная доза не должна превышать 20 мл/кг, так как это может способствовать коагулопатии и опасности развития отека легкого. Капельное введение реополиглюкина является менее опасным, но и почти неэффективным при таких формах шока. Только достаточно быстрое вливание (150-200 мл за 10-15 мин) может оказаться эффективным, так как в противном случае скорость выхода жидкости из кровяного русла может нивелировать воспаление объема крови. Еще раз следует подчеркнуть, что показатели ЦВД — важнейший критерий количественной достаточности введения реополиглюкина. Динамика ЦВД от 0 к 70-100 мм водного столба с постепенным повышением АД и уменьшением тахикардии — признак благоприятного эффекта инфузии реополиглюкина. Быстрый рост ЦВД свыше 100 мм водного столба при неизменном или снижающемся АД — сигнал о необходимости прекращения инфузии. При измерении ЦВД оно не должно быть выше 130-140 мм водного столба.
Трансфузия может применяться только при субнормальном или сниженном уровне ЦВД. Появление или нарастание симптомов недостаточности кровообращения в малом круге даже при низком ЦВД является прямым указанием на немедленное прекращение вливания. ЦВД не отражает состояния легочного кровотока (Н.А.Гватуа). При низком ЦВД введение декстранов должно предшествовать введению вазопрессоров. До введения декстранов применение вазопрессоров опасно — будет повышаться давление в системе легочной артерии, что приводит к нарастанию отека легких.
Реополиглюкин может быть заменен другими низкомолекулярными декстранами ? реомакродексом, реотраном, флюидексом. А вот полиглюкин может забивать нефроны при низком ЦВД, поэтому показаны только низкомолекулярные декстраны и плазмозамещающие растворы.
При отсутствии низкомолекулярного декстрана можно использовать кристаллоидные растворы: 5% раствор глюкозы, изотонический раствор хлорида натрия и поляризующую смесь.
\»Лечение аритмического шока\» и другие статьи из раздела Неотложные состояния в кардиологии
http://www.medeffect.ru/first/first-0047.shtml
Аритмический шок
В основе патогенеза аритмического шока при тахисистолии, так же и при брадисистолии лежит снижение всего минутного объема сердца. В таком случае это может происходить из-за резкого учащения численности сердечных сокращений (укорочение диастолы и уменьшение ударного объема), во втором — вследствии значительного их урежения. Устранение аритмий обычно может привести к норме минутного объема и артериального давления.
Аритмический шок развивается в основном при повторном обширном трансмуральном ИМ, когда увеличение сердечного выброса невозможно. Прогноз будет особенно неблагоприятен при ИМ, осложненные полной картины атрио-вентрикулярных блокад и аритмическим шоком, поскольку такие больные резистентны к медикаментозной терапии и нуждаются в срочной электрической стимуляции сердца.
Больной с кардиогенным шоком
Больная Г., 75 лет, поступила в городскую клиническую больницу № 63 с жалобами на резкую слабость и одышку. В течение многих лет пациентка страдает хронически ишемической болезнью сердца. Ночью за несколько часов до госпитализации внезапно возникла интенсивная и резкая боль за грудиной; одновременно появилась и начала быстро усиливаться одышка. Врач скорой помощи констатировал кардиогенный шок в сочетании с отеками легких. Транспортировка больной в стационар оказалась возможной лишь после купирования болевых синдромов и применения сердечных гликозидов (один мл 0,5% раствора строфантина) и глюкокортикоидов (150 мг преднизолона).
Наблюдается при поступлении крайне тяжелое состояние. Больная заторможена, на любые вопросы отвечает с трудом. Вся область кожных покровов бледная, влажная, холодная, выражен акроцианоз. Дыхание поверхностное (29 движений в минуту). Тоны сердца прослушиваются только с трудом из-за распространенных влажных хрипов. Пульс нитевидный, 112 ударов в минуту. Артериальное давление аускультативным методом не определяется. Электрокардиографически установлены инфаркт миокарда в области левого желудочка и остро провилась блокада правой ножки пучка Гиса.
Внутривенное капельное введение адреномиметиков и глюкокортикоидов (2 мг норадреналина и 155 мг преднизолона), а также использование полиглюкина (800 мл), фуросемида (83 мг) и таламонала (3 мл) позволили несколько улучшить состояние больной и уменьшить явления отека легких; артериальное давление повысилось при этом до 110/75 мм р. с. Однако на следующий день была зарегистрирована полная атрио-вентрикулярная блокада. Вскоре после этого больная неожиданно потеряла сознание. Артериальное давление аускультативным методом вновь перестало определяться. При электрокардиографическом контроле за эффективностью реанимационных мероприятий была зафиксирована асистолия. Общая продолжительность кардиогенного шока и отека легких составила 37 ч.
Патологоанатомический диагноз: хроническая ишемическая болезнь сердца, а также атеросклероз аорты, сосудов основания мозга, стенозирующий атеросклероз с кальцинозом венечных сосудов сердца; тромб в нисходящей ветви левой венечной артерии; постинфарктный кардиофиброз задней стенки левого желудочка; диффузный сетчатый пневмосклероз, полнокровие и как следствие отек легких; застойное полнокровие в печени, а также селезенки и почек; дистрофия печени, миокарда, почек; желчнокаменная болезнь (камень в желчном пузыре, фиброз стенки желчного пузыря).
Тяжесть кардиогенного шока может усугубляться в гастральгическим синдромом ( характерная упорная рвота, метеоризм), связанным в основном с вазомоторными нарушениями всех функций желудочно-кишечного тракта. Прогноз заболевания молнеиносно ухудшается при распространенном тромбозе и тромбоэмболических осложнениях в первые часы заболевания (инфаркты легких, почек, селезенки; тромбоз мезентериальных сосудов, аорты, сосудов головного мозга, конечностей).







