Осложнения инфаркта миокарда ранние и поздние
Осложнения инфаркта миокарда ранние и поздние. Последствия инфаркта миокарда
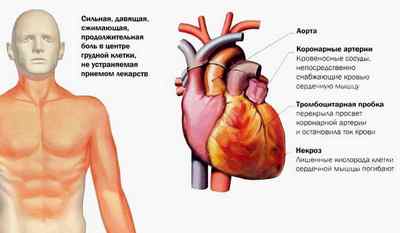
Инфаркт миокарда — это тяжелое заболевание, которое развивается вследствие ишемии, т. е. продолжительного нарушения кровообращения в сердечной мышце. Чаще всего поражение миокарда происходит в левом желудочке и характеризуется развитием некроза (участка омертвения) ткани.
Чаще всего причиной этой болезни становится закупорка одного из коронарных сосудов тромбом. В результате этого клетки в зоне поражения, лишенные питания, погибают и развивается инфаркт. Если помощь при этом не подоспеет вовремя, то велика вероятность гибели больного. Но и те пациенты, которым после этого посчастливилось выжить, подвергаются опасности, т. к. после инфаркта миокарда могут развиться осложнения. О них мы и поговорим. Но сначала остановимся на наиболее опасной форме этого заболевания, к которой относится крупноочаговый (обширный) инфаркт миокарда. При этом часто гибель больного наступает в первый час после приступа еще до приезда медиков. В случае мелкоочаговой зоны поражения сердечной мышцы вероятность полного выздоровления пациента намного выше.
Обширный инфаркт миокарда
Это крупноочаговое поражение, когда некроз распространяется на достаточно большом участке сердечной мышцы. Если он затрагивает все толщу миокарда, то это называется трансмуральный инфаркт миокарда. Название происходит от латинских trans — \»через\» и murus — \»стена\». Таким образом, некротический участок поражает все слои мышцы сердца: эпикард, миокард, эндокард. Клетки гибнут на всем участке поражения, а в последующем заменяются рубцовой (соединительной) тканью, которая не имеет способности сокращаться.

Трансмуральный инфаркт миокарда характеризуется следующими симптомами:
Если больному вовремя не оказать помощь при инфаркте миокарда, он может погибнуть. Она заключается в следующем:
- Вызвать скорую помощь.
- Обеспечить приток свежего воздуха. Открыть форточку или окно.
- Удобно уложить больного в кровати в положении полусидя. Голова должна быть приподнята.
- Расстегнуть стесняющий воротник, снять галстук.
- Дать таблетку \»Нитроглицерина\» и \»Аспирина\». При необходимости, если медики еще не приехали, а боль не утихла, повторить прием препарата \»Нитроглицерин\».
- Можно поставить на грудь больного горчичник.
- Дать обезболивающее средство \»Анальгин\» или \»Баралгин\».
- В случае остановки сердца сделать непрямой массаж сердца и искусственное дыхание. Для этого больного укладывают на ровную жесткую поверхность. Голова его откинута назад. Делают 4 нажатия на грудину — один вдох.
Самопомощь
Если приступ застал больного одного дома, он должен первым делом открыть входную дверь и вызвать бригаду скорой помощи. Это делается для того, чтобы медики смогли попасть в дом, в случае если больной потеряет сознание.
Затем уже можно приступить к приему лекарственных средств.
Диагностика
Первичная диагностика инфаркта миокарда делается приехавшими на вызов медиками с помощью ЭКГ. На нем отчетливо виден патологический зубец Q, а также определяется подъем сегмента ST.
Больной госпитализируется и помещается в отделение реанимации. Там проводится дальнейшая диагностика инфаркта миокарда:
- Повторное ЭКГ.
- ЭхоКГ — помогает выявить зону инфаркта.
- В биохимическом анализе крови определяют ЛДГ, АЛТ, КФК, МВ-КФК и миоглобин.
- Делается тропониновый тест.
- Общий анализ крови покажет повышение уровня лейкоцитов и позднее — повышение СОЭ.

Осложнения инфаркта миокарда
Они могут возникнуть в любой период развития болезни. Осложнения острого инфаркта миокарда делятся на ранние и поздние.
Ранние осложнения развиваются в первые минуты, часы или сутки после приступа. К ним относятся:
- Кардиогенный шок.
- Отек легких.
- Острая сердечная недостаточность.
- Нарушения проводимости и ритма, особенно часто бывает фибрилляция желудочков.
- Образование тромбов.
- Тампонада сердца возникает вследствие разрыва стенки сердечной мышцы (бывает редко).
- Перикардит.
Кроме того, перенесенный инфаркт миокарда опасен своими поздними осложнениями, которые развиваются в подостром и постинфарктном периоде болезни. Как правило, они происходят спустя приблизительно 3 недели после случившегося приступа. К ним относятся:
- Синдром Дресслера или постинфарктный синдром.
- Тромбоэмболические осложнения.
- Сердечная аневризма.
- Хроническая сердечная недостаточность (ХСН).
Рассмотрим наиболее тяжелые осложнения инфаркта миокарда.
Острая сердечная недостаточность (ОСН)
Чаще развивается левожелудочковая ОСН, т. е. поражение миокарда происходит в области левого желудочка. Это очень тяжелое осложнение. Оно включает в себя кардиальную (сердечную) астму, отек легких и кардиогенный шок. Тяжесть ОСН зависит от объема пораженной зоны.
Сердечная астма
В результате сердечной астмы происходит заполнение серозной жидкостью периваскулярных и перибронхиальных пространств — это приводит к ухудшению обмена и дальнейшему проникновению жидкости в просвет альвеол. Эта жидкость смешивается с выдыхаемым воздухом, и образуется пена.
Сердечная астма характеризуется резким началом, как правило, в состоянии покоя, чаще ночью. Больной ощущает острую нехватку воздуха. В положении сидя становится немного легче. Кроме того, наблюдаются:
- Бледные кожные покровы.
- Отечность.
- Цианоз.
- Холодный пот.
- В легких прослушиваются влажные хрипы.
Характерным отличием сердечной астмы от бронхиальной является тот факт, что затруднен вдох. Тогда как в случае с бронхиальной астмой, наоборот, пациент испытывает трудности при выдохе.
Если в такой ситуации не предпринять срочные меры и не госпитализировать больного для оказания квалифицированной помощи, развивается отек легких.

Отек легких
Для него характерно:
- Громкое булькающее и клокочущее дыхание, которое слышно на расстоянии.
- Выделение изо рта розовой или белой пены.
- Дыхательные движения — 35-40 в минуту.
- При аускультации слышны множественные крупнопузырчатые хрипы, которые заглушают тоны сердца.
- Пена заполняет все трахеобронхиальные пути.
При обильном пенообразовании гибель больного может наступить в течение всего нескольких минут.
Далее развивается кардиогенный шок.
Кардиогенный шок
Его можно выявить по следующим признакам:
- АД обычно ниже 60 мм рт. ст.
- Олигоурия (уменьшение количества отделяемой мочи) или анурия (полное отсутствие мочи).
- Влажная и бледная кожа.
- Холодные конечности.
- Температура тела снижена.
- Глухие сердечные тоны.
- Тахикардия.
- Влажные хрипы в легких при аускультации.
- Дыхание поверхностное частое.
- Нарушения ЦНС (спутанное или потеря сознания).
Описанные ранние осложнения инфаркта миокарда возникают наиболее часто и требуют немедленной врачебной помощи. Среди поздних осложнений этой патологии наиболее распространен постинфарктный синдром и ХСН.

Постинфарктный синдром
Такое состояние называется синдромом Дресслера и проявляется как одновременное воспаление перикарда, плевры и легких. Но иногда развивается только перикардит и уже потом, спустя некоторое время, присоединяются плеврит или пневмония (или обе патологии сразу). Этот синдром служит реакцией организма на некротические изменения в миокарде и проявляется довольно часто.
Хроническая сердечная недостаточность
При этом осложнении инфаркта наблюдаются трудности с перекачиванием сердечной мышцей нужного объема крови. В результате этого страдают все органы от нехватки питания и снабжения кислородом. Проявляется эта патология отеками и одышкой иногда даже в состоянии покоя. При ХСН больному следует вести исключительно здоровый образ жизни.
Врачи отмечают условно неблагоприятный прогноз инфаркта миокарда. Это связано с тем, что после перенесенного заболевания в сердечной мышце происходят необратимые ишемические изменения. Именно они вызывают осложнения инфаркта миокарда, которые нередко становятся причиной летального исхода после этого заболевания.
Немного истории
История болезни инфаркт миокарда начинается с 19 века. На вскрытии умерших пациентов описывались отдельные случаи этой патологии. Развернутое описание инфаркта миокарда в 1909 году впервые дали советские ученые, в то время трудившиеся в Киевском университете, профессор, русский терапевт Василий Парменович Образцов и член академии медицинских наук СССР, терапевт Николай Дмитриевич Стражеско.
Они описали, как развивается болезнь инфаркт миокарда и подробно изложили ее симптоматику и диагностику, а также отметили различные клинические формы этой патологии. Они уточнили, что особое внимание следует уделять тромбозу венечных (коронарных) артерий, именно это и является наиболее частой причиной инфаркта. Это принесло им мировую известность. Таким образом, история болезни инфаркт миокарда началась с их совместно опубликованной работы.

Эти два великих советских ученых стали совместно работать и изучать болезни сердечной системы после того, как в 1901 году Н. Д. Стражеско женился на Наталье Васильевне Образцовой (дочери В. П. Образцова). В 1909 году эти ученые впервые в мире поставили прижизненный диагноз тромбоза коронарных сосудов.
Осложнение инфаркта миокарда, требующее реанимационных мероприятий
а) одышка б) коллапс в) синусовая тахикардия г) фибрилляция желудочков
Установить соответствие :
Выбрать несколько вариантов ответов :
При лечении хронической сердечной недостаточности применяются
а) нитрофураны б) ингибиторы АПФ в) цитостатики г) диуретики
Большое количество холестерина содержат
а) крупы б) яйца в) ягоды г) икра красная
Диета № 10 предполагает ограничение
а) жидкости б) соли в) углеводов г) белков
Сестринское дело. Сестринское дело в гастроэнтерологии
Выбрать один верный вариант ответа :
Заболевание, при котором происходит выработка антител к обкладочным клеткам слизистой оболочки желудка
а) хронический гастрит типа В б) хронический гастрит типа А
в) острый гастрит г) хронический холецистит
Приоритетная проблема пациента при хроническом гастрите с секреторной недостаточностью
а) тяжесть в эпигастральной области б) тошнота
в) снижение аппетита г) урчание в животе
Осложнение хронического анацидного гастрита
а) рак желудка б) холецистит в) цирроз печени г) язвенная болезнь
Подготовка пациента к эндоскопическому исследованию пищевода, желудка и 12-перстной кишки
а) вечером — очистительная клизма б) вечером — легкий ужин, утром – натощак
в) вечером и утром — очистительная клизма г) утром — сифонная клизма
Парентеральный стимулятор желудочной секреции
а) капустный б) мясной в) хлебный г) пентагастрин
Выбрать несколько вариантов ответов :
35. Клинические симптомы хронического холецистита:
а) асцит б) боль в правом подреберье в) «сосудистые звездочки» г) горечь во рту
Дополнить :
36. Порция В, полученная при дуоденальном зондировании — это содержимое ______________.
37. Алая кровь в кале появляется при кровотечении из __________________________ кишки.
Сестринское дело. Сестринское дело в нефрологии
Выбрать один верный вариант ответа:
Отеки почечного происхождения появляются
а) утром на ногах б) утром на лице в) вечером на ногах г) вечером на лице
У пациента с острым гломерулонефритом медсестра обнаруживает
а) повышение АД б) понижение АД в) желтуху г) акроцианоз
Суточный диурез у пациента с отрым гломерулонефритом составил 400 мл — это
а) анурия б) олигурия в) полиурия г) протеинурия
Оцените пробу Зимницкого: дневной диурез 300 мл, ночной диурез 300 мл, колебания относительной плотности мочи 1009-1012, жидкая часть пищевого рациона 1200 мл
а) норма б) нарушение выделительной функции
в) нарушение концентрационной функции
г) нарушение водовыделительной и концентрационной функции
При почечной колике боль иррадиирует
а) под правую лопатку б) в правое плечо в) в левое плечо г) в паховую область
Выбрать несколько вариантов ответов :
43. Анализ мочи по Нечипоренко проводится для определения
а) белка б) билирубина в) лейкоцитов г) эритроцитов
Приоритетные проблемы пациента при остром гломерулонефрите
а) слабость б) лихорадка в) головная боль г) отеки
Диета №7 предусматривает ограничение
а) жиров б) жидкости в) соли г) углеводов
Азотистые шлаки — это
а) альбумины б) холестерин в) креатинин г) мочевина
Дополнить :
47. При гломерулонефрите преимущественно поражаются почечные _____________________.
Сестринское дело. Сестринское дело в нефрологии
Выбрать один верный вариант ответа:
Заболевание, при котором наблюдаются слабость, головокружение, извращение вкуса и обоняния
а) острый лейкоз б) хронический лейкоз
в) железодефицитная анемия г) В12-дефицитная анемия
49. Заболевание, при котором наблюдается красный \»лакированный\» язык
а) железодефицитная анемии б) В12-дефицитная анемия
в) острый лейкоз г) хронический лейкоз
Физиологический лейкоцитоз наблюдается
а) при голодании б) после еды
в) после обильного приема жидкости г) при переохлаждении
Выбрать несколько вариантов ответов :
При железодефицитной анемии в анализе крови наблюдаются
а) лейкоцитоз б) уменьшение СОЭ
в) снижение гемоглобина г) снижение цветового показателя
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
http://cyberpedia.su/3x30ba.html
9. Осложнения инфаркта миокарда, лечение, принципы реанимации при внезапной клинической смерти.
острая сердечная недостаточность
нарушения ритма и проводимости
разрыв миокарда с развитием тампонады сердца
постинфарктный синдром (синдром Дресслера)
хроническая сердечная недостаточность
Отек легких у больных при инфаркте миокарда Сердечная астма, отек легких — обнаруживается в первые сутки у 24% больных с первичным крупноочаговым ИМ и почти у 50% больных повторным ИМ. Отек легких при инфаркте миокарда имеет ряд особенностей: 1. как по механизму своего возникновения: — результат первичного ослабления функции левого желудочка сердца; — ретроградное повышение давления крови в капиллярах легких, что приводит к повышенной гидратации ткани легких и проникновению жидкости в просвет альвеол; 2. так и по характеру течения: — в ряде случаев отек легких только интерстициальный (т.е. нередко не диагностируется, т.к. не сопровождается бурной типичной картиной). — Факторы риска: — пожилой возраст; — обширный инфаркт; — повторный инфаркт; — сахарный диабет. Если присутствуют несколько факторов риска, надо, не дожидаясь кардиогенного шока, провести коронарную ангиографию и затем — баллонную коронарную ангиопластику или АКШ. Транспортировка больных с отеком легкого возможна, если достигнуто значительное уменьшение признаков легочного застоя.
Кардиогенный шок является следствием некроза около 40% миокарда левого желудочка и поэтому редко совместим с жизнью. Частота возникновения кардиогенного шока с 20% снизилась до 2,4 — 7-12%, благодаря быстрому устранению ишемии, ограничения зоны инфаркта миокарда, предупреждению и лечению осложнений. У 50% больных кардиогенный шок развивается в пределах первых суток инфаркта миокарда. В 10% случаев он развивается на догоспитальном этапе, в 90% в больнице. Чаще всего он возникает при переднем инфаркте миокарда, с трехсосудистым поражением, когда происходит постепенное увеличение зоны инфаркта. Симптомокомплекс кардиогенного шока — гипотония, отек легких, снижение периферической перфузии. Диагностическими ориентирами кардиогенного шока являются — тахикардия; — снижение АД; — одышка; — цианоз; — кожные покровы бледные, холодные и влажные (обычно холодный липкий пот); — нарушение сознания; — снижение диуреза менее 20 мл/час; — гемодинамически при кардиогенном шоке отмечается снижение сердечного индекса менее 2,0 л/мин./м2.
Снижение артериального давления — это уже сравнительно поздний признак — важно выявить тенденцию к снижению АД у каждого конкретного больного. Примерно у 1/3 больных с нижним инфарктом миокарда имеется вовлечение правого желудочка, в том числе у 50% гемодинамически значимое. Одним из признаков вовлечения правого желудочка является резкое снижение АД, вплоть до обморока. Клиническая картина напоминает тампонаду сердца, констриктивный перикардит, тромбоэмболию легочной артерии. При инфаркте правого желудочка более часто возникает AV блокада П-Ш степени. Основным методом лечения гипотонии при этом состоянии является в/в введение плазмозамещающих растворов со скоростью, обеспечивающей повышение АД до 90-100 мм рт.ст. При недостаточном эффекте добавляют добутамин, допамин или норадреналин. Противопоказано назначение вазодилататоров и диуретиков. С позиций ургентной терапии очень важно помнить, что сходная клиническая картина «истинного» кардиогенного шока может наблюдаться при следующих состояниях: 1. рефлекторная гипотония; 2. гиповолемия. Рефлекторная гипотония чаще наблюдается у больных с нижней локализацией инфаркта миокарда, часто на фоне брадикардии -«синдром брадикардии-гипотонии», вызванный повышением активности вагуса. Внутривенное введение атропина (0,5-0,75 мг, при необходимости повторно) позволяет нормализовать гемодинамику и предотвратить развитие шока. При недостаточном эффекте дополнительно проводят инфузию жидкости. Знание этой причины гипотонии очень важно при ведении больного на догоспитальном этапе. Гиповолемия при инфаркте миокарда. Основные причины — избыточный прием нитратов или диуретиков, повышенное потоотделение, рвота, недостаточный прием жидкостей, проведение реанимационных мероприятий. Клинические ориентиры — отсутствие ортопное, отсутствие признаков застоя в легких, спадение подкожных вен. Лечебно-диагностическая тактика заключается в быстром (струйном в течение 3-5 мин.) внутривенном введении 100-250 мл раствора и далее по 50 мл каждые 5 мин. до повышения систолического АД до 100 мм рт.ст. или до появления застоя в легких (усиление одышки, появление ортопное, хрипов в легких). Если от такой терапии нет эффекта, то наиболее вероятно у больного «истинный» кардиогенный шок, а гиповолемия является лишь сопутствующим фактором. Применение вазопрессоров при гиповолемии не показано. Лечение кардиогенного шока Лечение кардиогенного шока желательно осуществлять в кардиохирургических стационарах, располагающих возможностями проведения внутриаортальной баллонной контрпульсации, коронарографии, оперативных вмешательств — коронароангиопластики, аортокоронарного шунтирования. В других условиях рекомендуется следующая тактика ведения больных с кардиогенным шоком: — перед введением препаратов многие авторы рекомендуют, прежде всего, оценить реакцию на введение жидкости по обычной методике (см. выше), так как даже при «истинном» кардиогенном шоке примерно у 20% больных имеется относительная гиповолемия; — в первые часы начала инфаркта миокарда возможно проведение тромболитической терапии; — при резком снижении АД — инфузия норадреналина до повышения АД выше 80-90 мм рт.ст. (1-15 мкг/мин.). После этого (а при менее выраженной гипотонии в первую очередь) целесообразно перейти на введение допамина. Если удается стабилизировать давление с помощью небольших доз допамина (со скоростью не более 400 мкг/мин.), то попробовать подключить к лечению добутамин (200-1000 мкг/мин.). Сегодня считается, что назначение кортикостероидных гормонов при кардиогенном шоке не показано.
Аритмии — самое частое осложнение инфаркта миокарда (встречаются в 90-95% случаев) и самая частая причина смерти на догоспитальном этапе. Половина смертных исходов при инфаркте миокарда происходит в первые 2 часа, и 50% из них абсолютно внезапны. Синусовая тахикардия — имеется синусовый ритм, но частота сердечных сокращений не превышает 100 в мин. У больных ИМ это обычная рефлекторная реакция на сердечную недостаточность и гипотензию. И хотя сама по себе синусовая тахикардия не представляет опасности, прогноз может быть относительно неблагоприятным. Синусовая брадикардия — имеется синусовый ритм с частотой сердечных сокращений меньше 60. Часто осложняет течение инфаркта миокарда диафрагмальной области стенки сердца. Эта форма брадикардии может стать причиной сердечной недостаточности, гипотензии, а также очагов эктопического возбуждения в миокарде желудочков.
Желудочковая экстрасистолия при инфаркте миокарда В настоящее время установлено, что сами по себе экстрасистолы безопасны (их даже называют «косметическими аритмиями»), не являются предвестниками фибрилляции желудочков. Поэтому лечение назначают только при очень частой, обычно групповой экстрасистолии, если они вызывают нарушения гемодинамики, или субъективно очень плохо переносятся. Эпизоды неустойчивой желудочковой тахикардии продолжительностью менее 30 сек, протекающие без нарушения гемодинамики, также требуют только наблюдения. Устойчивая желудочковая тахикардия: Без нарушения гемодинамики — • назначение антиаритмических препаратов — кордарон, лидо-каин новокаинамид; • кордарон — от 300 до 450 мг в/в, примерно за 20-30 мин. или 75-150 мг в течение 10-15 мин., затем 1мг/мин. в течение 6 часов, затем 0,5 мг/мин.; • лидокаин — 1-1,5 мг/кг струйно, затем 20-50 мкг/кг/мин.; • новокаинамид — 15 мг/кг в течение 20-30 мин., затем 1-4 мг/мин. С нарушением гемодинамики • Экстренная дефибрилляция несинхронизированным разрядом энергией 200-300 Дж, затем при неэффективности первого разряда — 300-360 Дж. • Если три разряда неэффективны, вводят адреналин, 1 мг в/в или 10 мл раствора 1:10000 внутрисердечно, или амиодарон, 75150 мг в/в струйно, и повторяют дефибрилляцию (после введения каждого препарата — разряд). Фибрилляция желудочков при инфаркте миокарда Факторы риска — гипокалиемия (4,5 ммоль/л) и гипомагниемия (2 ммоль/л). Первичная фибрилляция (не связанная с недостаточностью кровообращения) происходит в первые 4 часа в 60% случаев, 80% — в первые 12 часов. Эти данные служат предикторами для практикующего врача для готовности оказания помощи. Вторичная фибрилляция (после первых суток) в большинстве случаев возникает у больных с выраженным поражением миокарда, признаками сердечной недостаточности, нарушениями внутрижелудочковой проводимости. Единственным эффективным методом лечения фибрилляции желудочков является немедленное проведение электрической дефибрилляции. В остром периоде инфаркта миокарда часто наблюдается фибрилляция (мерцание) предсердий — до 10-15%. Все остальные варианты наджелудочковых аритмий встречаются редко. Лечение стандартное. Важное изменение в тактике лечения больных неосложненным инфарктом миокарда, происшедшее в последние годы, — отказ от профилактического применения лидокаина. Показано, что хотя в группе получавших препарат количество случаев первичной фибрилляции желудочков уменьшается, число смертельных исходов от всех причин имеет тенденцию к увеличению.
Сино-аурикулярная блокада большого значения не имеет и не требует лечения. Атрио-вентрикулярная блокада I степени не является опасной, не требует специального лечения, но может предшествовать более тяжелым степеням AV блокады, поэтому необходимо электрокардиографическое наблюдение. AV блокада II — наиболее частыми являются периоды Самойлова-Венкебаха и блокада 2:1. Они могут привести к развитию сердечной недостаточности, шока, внезапной асистолии желудочков. Полная AV блокада наиболее часто встречается при закупорке правой коронарной артерии, обычно снабжающей кровью A-V узел и пучок Гиса (как правило, заднедиафрагмальный инфаркт). Частота возникновения AV блокады II-III степени при нижнем инфаркте миокарда достигает 20%, а если имеется сопутствующий инфаркт миокарда правого желудочка — 45-75%. При инфаркте миокарда диафрагмального отдела сердца полной AV блокаде обычно предшествует блокада II степени. Даже полная блокада при нижнем инфаркте миокарда почти всегда носит преходящий характер и продолжается от нескольких часов до 3-х суток. В лечении используется в/в атропин до общей дозы 2 мг, реже адреналин (2-10 мкг/мин.), ингаляции бета-2-стимуляторов. Иногда AV блокада осложняет течение инфаркта передней стенки — в этих случаях имеется либо дополнительная закупорка (свежая или возникшая ранее) правой коронарной артерии, либо нарушение кровоснабжения обеих ножек пучка Гиса. При инфаркте миокарда передней локализации AV блокада развивается только у больных с очень массивным поражением миокарда. При инфаркте передней стенки обычно полной блокаде предшествует блокада правой ножки пучка Гиса. Она происходит на уровне системы Гиса-Пуркинье. Прогноз у таких больных плохой. Средством выбора для лечения полной AV блокады на уровне ветвей пучка Гиса является временная электрокардиостимуляция. При ее отсутствии или невозможности использования (чаще на догоспитальном этапе) используется адреналин. Тромбоэмболии при инфаркте миокарда • Клинически они выявляются у 10% больных. • Причина тромбоэмболии большого круга кровообращения -пристеночный тромбоз левого желудочка (по ЭхоКГ выявляется в 30% случаев при переднем инфаркте). • Основная причина ТЭЛА — тромбоз глубоких вен ног. • Они чаще бывают при обширном инфаркте миокарда, особенно переднем, на фоне сердечной недостаточности. Острая митральная недостаточность. • Систолический шум на верхушке в первые дни инфаркта миокарда появляется у 10-50% больных. • Основная причина — патология клапанного аппарата, а не створок. Дилатация левого желудочка и его деформация ведут к дисфункции сосочковой мышцы, чаще его головки. • Тяжелая острая митральная недостаточность сильно нарушает работу левого желудочка, но хорошо поддается хирургическому лечению. Синдром Дресслера • Относительно редкое осложнение, но нуждается в дифференциальной диагностике с повторным инфарктом миокарда. • Развивается в сроки от нескольких суток до 6 недель после инфаркта миокарда и проявляется болью в груди, лихорадкой, перикардитом и пневмонитом. • Малые признаки — полиартралгии, эозинофилия. • Салицилаты дают быстрый эффект.
http://studfiles.net/preview/6056728/page:9/
Осложнения инфаркта миокарда требующие реанимационных мероприятий

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Инфаркт миокарда — острое состояние организма, которое требует безотлагательных реанимационных мероприятий. Каждая сэкономленная минута обеспечивает лучший исход заболевания.
Осложнения инфаркта
Отягощающие моменты могут возникнуть как в остром периоде уже в больнице, так и в острейшем — в первые минуты развития некроза кардиомиоцитов.
Фибрилляция предсердий или желудочков
Инфаркт миокарда может вызвать фибрилляцию предсердий или желудочков, что чревато остановкой сердца. Подозрение на подобное патологическое состояние может возникнуть при высоком ритме сокращений предсердий или желудочков. При чем фаза систолы проходит настолько быстро, что сердечная мышца не успевает полностью сократиться, и поэтому кровь в органе не может полностью выйти в аорту.
Данное осложнение может быть вызвано при нарушении доступа крови к клеткам синусового узла. Тогда, рефлекторно формируются хаотические импульсы без четкой локализации.
Во время фибрилляции сердце практически не работает. Так как нет сердечного выброса, происходит остановка циркуляции крови и дыхания. Человек теряет сознание. При отсутствии оказания помощи, обморочное состояние переходит в клиническую, а затем в биологическую смерть.
Если вы подозреваете у пострадавшего развитие данного состояния, нужно немедленно звонить в скорую помощь и оповестить о необходимости дефибриллятора.
Аневризма сердечной мышцы
Трансмуральное повреждение может спровоцировать аневризму, которая в последующем станет разрывом мышцы с дальнейшей тампонадой сердца (большое количество крови в перикардиальной сумке).
При глубоком поражении, формируется очаг некроза. Это осложнение может развиться в любой период инфаркта, но каждый раз аневризма будет носить новое название.
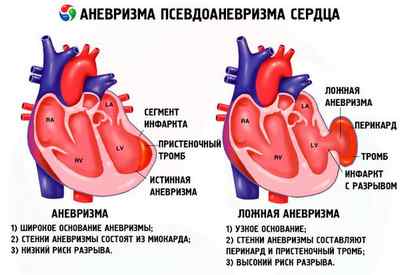
Разрыв аневризмы в остром периоде будет развиваться следующим образом.
После того, как сформировался очаг некроза, мертвые кардиомиоциты не сокращаются, а находятся в инертном состоянии. До формирования рубца — разрастания соединительной ткани между мертвыми волокнами, это место очень травмоопасно.
Работающие волокна, постоянно сокращаясь, тянут очаг за собой, периодически растягивая его. Так как клетки больше не эластичны и ничем не подкрепляются, они легко могут разорвать свои связи.
Кардиогенный шок
Если очаг слишком большой, на фоне болевого синдрома или трансмурального повреждения может развиться кардиогенный шок — осложнение инфаркта миокарда, которое нуждается в проведении реанимационных мероприятий.
Шок характеризуется уменьшением сократительной способности мышцы со значительным дефицитом минутного объема крови.
Внешне подобное осложнение будет характеризоваться ослаблением и угнетением дыхательной функции, урежением ЧСС вплоть до полной остановки сердца.
Кардиогенный шок на фоне инфаркта миокарда имеет несколько форм, которые отличаются друг от друга патогенезом происхождения.
Реанимационные мероприятия
Для восстановления показателей жизненных функций на фоне развития вышеуказанных осложнений в первые минуты требуется сердечно-легочная реанимация. Если она увенчалась успехом, вы сохранили жизнь человеку до приезда скорой помощи, то остальные неотложные мероприятия будут проводится уже реанимационной бригадой и в отделении интенсивной терапии.

Сердечно-легочная реанимация
По новым стандартам для успешного мероприятия нужно придерживаться принципа АВС:
- А — Air — обеспечение доступа воздуха путем освобождения дыхательных путей;
- B — Breath — установление налаженного вдоха-выдоха путем искусственного дыхания;
- С — Circulation — обеспечение циркулирования крови в организме за счет приемов непрямого массажа сердца.
Выполнение этапа А
Первым этапом, реанимация при инфаркте миокарда предусматривает обеспечение доступа кислорода через дыхательные пути. Поможет в осуществлении первого шага прием Сафара. Для этого человека нужно положить на ровную твердую поверхность, под шею подложить валик. Откинуть голову назад, открыть рот. После проведенной манипуляции нижнюю челюсть нужно потянуть на себя и вниз. Такой прием обеспечит выравнивание и освобождение дыхательных путей, что поможет в правильном проведении второго момента восстановления жизнеспособности.
Выполнение этапа В
Осуществление второго этапа возможно при использовании мешка Амбу или самостоятельном применении техники дыхания рот в рот или рот в нос. поверхностная искусственная вентиляция легких гораздо облегчается, если при себе имеется S-образная трубка, специальный воздуховод. Техника искусственного дыхания рот в рот проводится следующим образом.
Выполнение этапа С
Третий шаг обеспечивает запуск сердца при удачных реанимационных мероприятиях. Важно правильно выполнять непрямой массаж сердца, так как от этого зависит количество нанесенных повреждений вследствие компрессионных движений и успех проведенного мероприятия.
Для правильной компрессии нужно помнить несколько правил:
- руки держать ровными, не сгибать в локтевых суставах;
- компрессия выполняется с помощью собственного веса;
- грудная клетка пострадавшего должна прогибаться на 5-7 см (это позволит сдавить сердце между грудиной и позвоночником, простимулировав орган);
- непрямой массаж сердца выполняется двумя руками, наложенными одна на другую;
- точка приложения срединная линия грудины — на 3-4 см (2 поперечника пальца) выше мечевидного отростка;
- скорость проведения массажа должна составлять 100-120 компрессий в минуту.
Раньше отличие соотношения между компрессиями и вдохами имело место и зависело от количества реанимирующих людей. В настоящее время, начиная с 2010 года, следуя европейским стандартам по сердечно-легочной реанимации, соотношение не зависит от количества человек и всегда составляет 30:2.
Проводить данную методику следует до появления самостоятельного дыхания и ритма сердечных сокращений. Максимальное время при отсутствии признаков жизни — 30 минут. Скорая помощь должна прибыть на место вызова раньше указанного времени, поэтому дальнейшие этапы реанимационных мероприятий можно доверить специалистам. Чем быстрее прибудет бригада, тем меньше пострадают клетки мозга в результате длительной ишемии.
Специализированная реанимационная помощь
По приезду бригада скорой помощи при отсутствии нормализации пульсовой волны и сердечных сокращений во время фибриляции, неэффективности проведенного непрямого массажа сердца применяет электроимпульсную терапию.
Проведение дефибрилляции
В данный момент чаще используют биполярный дефибриллятор, поэтому ознакомимся с принципом действия последнего.
Для проведения процедуры применяют 2 проводящих электрода с изолированными рукоятками для реаниматолога. Для проведения успешной дефибриляции необходимо провести ток по линии, соприкасающейся с проводящей системой сердца.
Для этого первый электрод кладут на проекцию верхушки сердца — пятое межреберье слева на 1,5 см кнутри от передней подмышечной линии. Второй — с правой стороны на парастернальную линию во втором-третьем межреберьях.
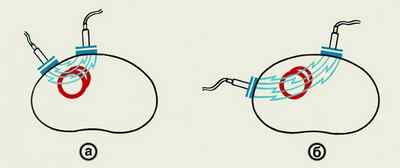
После наложения электродов, реаниматолог должен требовать от окружения убрать руки от тела пострадавшего, после чего дается разряд. Это является мерой предосторожности, так как пациент станет проводником для того человека, кто не убрал руки.
Первый разряд самый слабый. Всего проводится 3 попытки при неэффективности предыдущих. С каждым разом сила тока увеличивается.
Для улучшения проводимости для правильного проведения процедуры и плотного соприкосновения с телом во избежание ожогов применяют электропроводную пасту. Перед манипуляцией основание электродов несколько раз обматывают марлей и смачивают в изотоническом растворе хлорида натрия.
После успешного проведения импульса следует продолжить непрямой массаж сердца для восстановления ритма и подключить больного к ИВЛ.
Для фиксации возобновления работы сердца рекомендуется сделать электрокардиограмму и определить наличие пульсовой волны на магистральных сосудах.
Подключение к ИВЛ
После того, как врачи скорой помощи восстановили циркуляцию, больному проводят трахеотомию (разрез гортани с рассечением хрящевых колец) при невозможности интубации. После введения трубки в трахею, больного подключают к аппарату искусственной вентиляции легких.
Подобную картину можно наблюдать, если восстановленное дыхание неритмичное или сохраняется апноэ, при наличии гиперкапнии после длительного отсутствия газообмена, замедленном (менее 6 в минуту) или ускоренном поверхностном дыхании (более 40 в минуту).
Осложнения после инфаркта миокарда на разных этапах восстановления
Инфаркт миокарда – это одно из наиболее опасных заболеваний сердца. Значительный риск для жизни пациента возникает не только в процессе приступа, но и при развитии целого ряда осложнений, способных проявляться на фоне болезни. Тяжесть состояния пациента зависит не только от того, насколько обширным было поражение миокарда, но и от комбинации факторов, спровоцировавших патологический процесс.
Классификация
Одна из опасностей заболевания заключается в том, что осложнения после инфаркта могут наблюдаться на любом этапе его развития. Сегодня выделяют три стадии болезни:

Во избежание развития осложнений острого инфаркта миокарда, пациент должен систематически посещать специалиста в течение шести месяцев после приступа. Очень важным является своевременное реагирование на появление даже самых незначительных сбоев в работе сердечно-сосудистой системы.
Касательно причины возникновения, осложнения инфаркта можно разделить еще на несколько групп:
Опасности острого периода
Различают ранние осложнения инфаркта миокарда и поздние. Первые наблюдаются в период от нескольких минут до пары дней после приступа. Выделяют следующие их виды:
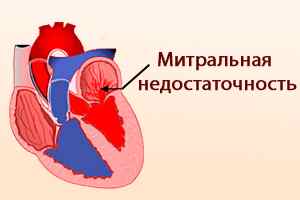
Митральная недостаточность. В большинстве случаев развивается в легкой или умеренной форме. Наиболее опасной является тяжелая стадия, при которой может происходить разрыв сосочковой мышцы. Это происходит при нижнем инфаркте в течение первых суток после приступа.
Тяжелая форма, развившаяся на фоне ишемии, требует проведения коронарной ангиопластики. Другие стадии предполагают медикаментозное лечение.
Отдаленные последствия
Наибольшую опасность представляют осложнения инфаркта, развивающиеся спустя месяц после приступа. К этому времени состояние пациента более-менее стабилизируется, и появление выраженной симптоматики может стать настоящим сюрпризом. Речь чаще всего идет о хронических нарушениях ритма и сердечной недостаточности. Также наблюдаются следующие патологии:
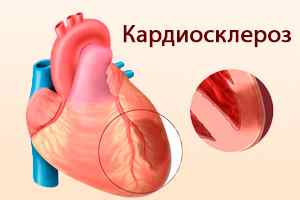
Кардиосклероз. При развитии инфаркта происходит необратимый процесс гибели клеток сердца. При этом эластичный миокард заменяется грубой соединительной тканью, из-за чего нарушается проводимость и развивается сердечная недостаточность. На начальных стадиях болезни для пациента ограничиваются эмоциональные и физические нагрузки при постоянном приеме лекарственных средств. Если же имеются значительные нарушения ритма, то это может потребовать серьезного хирургического вмешательства.
Помимо заболеваний кардиологического характера, возможны осложнения со стороны ряда отделов организма:
Как не допустить развития осложнений

Неприятные последствия инфаркта могут развиваться по ряду причин, как не зависящих от действий пациента, так и тех, которые можно не допустить, тщательно следуя врачебным рекомендациям. Имеется несколько правил, которые нужно соблюдать в постинфарктный период:
Реабилитационный режим может быть изменен специалистом в зависимости от состояния пациента. Для каждого больного период восстановления определяется индивидуально.

При возникновении нарушений в ритме или признаков развития сердечной недостаточности, возможно снижение интенсивности реабилитации. Пережив приступ инфаркта, пациент должен пересмотреть свой жизненный уклад.
Для ускорения реабилитации, ему необходимо исключить:

В случае резкого прерывания лечебных мер или профилактики возможно значительное ухудшение здоровья пациента. При этом могут развиться осложнения в виде вышеописанных кардиологических заболеваний.
Обычно в качестве реабилитации врачи прописывают пациенту выполнение следующих действий:
Инфаркт миокарда опасен не только отмиранием тканей сердечной мышцы, но и целым рядом ранних и поздних осложнений, способных привести к летальному исходу. Поэтому сердечникам, перенесшим приступ, необходимо в точности следовать врачебным рекомендациям и своевременно уведомлять врача о возникновении любых тревожных симптомов.
http://mirkardio.ru/bolezni/razryv/oslozhnenija-infarkta-miokarda.html







