Основы специализированной сердечно-лёгочной реанимации
основы специализированной сердечно-лёгочной реанимации
Категория: Сестринское дело в реаниматологии/Основы сердечно-лёгочной реанимации
Специализированная сердечно-легочная реанимация осуществляется профессионалами-реаниматологами с применением специальных средств диагностики и лечения.
Необходимо помнить, что специализированные мероприятия всегда проводятся на фоне базовой сердечно-лёгочной реанимации и лишь дополнят или совершенствуют её. Обеспечение свободной проходимости дыхательных путей, ИВЛ и массаж сердца — обязательный и главный компонент всех реанимационных мероприятий.
Среди проводимых дополнительных мероприятий по порядку их проведения и значимости можно выделить следующие.
Проводится диагностика с помощью уточнения анамнеза, специальных методов для выявления причины, вызвавшей клиническую смерть: кровотечение, электротравма, отравление, заболевание сердца.
Наиболее информативны при реанимации и интенсивной терапии:
- электрокардиография;
- исследование газового состава крови (кислорода, углекислого газа);
- электроэнцефалография;
- постоянное измерение артериального давления, контроль центрального венозного давления.
Обеспечение надёжного венозного доступа — обязательное условие проведения реанимационных мероприятий. Наиболее оптимальный венозный доступ — катетеризация подключичной вены.
Показания для катетеризации:
- интенсивная продлённая инфузионная терапия;
- недоступность периферических вен;
- контроль за ЦВД;
- необходимость многократного длительного введения препаратов внутривенно.
- воспалительные заболевания, раны, ожоги в области пункции;
- тромбофлебит вен верхних конечностей;
- приём массивных доз антикоагулянтов или нарушения свёртывающей системы крови.
Только тщательное соблюдение асептики и антисептики на протяжении всего времени от подготовки до извлечения катетера, знание анатомии, хорошо подготовленный инструмент позволяют предупредить тяжёлые осложнения при пункции и катетеризации вен.
Возможны следующие осложнения:
- пневмоторакс — возникает при прокалывании верхушки лёгкого;
- гемоторакс — часто сочетается с пневмотораксом;
- пункция артерий — при отклонении направления иглы;
- гидроторакс — при попадании катетера в полость плевры, когда при нагнетании жидкости возникает \»искусственный плеврит\»;
- тампонада сердца — повреждение тонкой стенки перикарда при введении жёсткого катетера, редкое, но смертельное осложнение;
- тромбоз и инфекционные осложнения — следствие нарушение асептики и антисептики. Тромбозу вен часто предшествуют тромбоз катетера. Обязательно введение гепарина в катетер — 500 ЕД перед тем, как закрыть катетер заглушкой;
- воздушная эмболия — у пациентов с гиповолемией пункцию подключичной и яремной вен лучше производить в положении Тренделенбурга, при котором головной конец пациента опущен на 10-15 градусов.
Дефибрилляция — один из важных методов восстановления и нормализация деятельности сердца. Чем раньше проводится дефибрилляция, тем больше шансов на прерывание фибрилляции желудочков и восстановление нормального ритма. Как только установлено, что прекращение кровообращения вызвано крупноволновой фибрилляцией желудочков сердца, подготавливают всё для дефибрилляции: заземляют аппарат, кожу обезжиривают, места наложения электродов и сами электроды покрывают тонким слоем специальной токопроводящей пасты или салфетками, смоченными изотоническим раствором хлорида натрия и отжатыми. Один электрод располагают справа от грудины ниже ключицы, второй — в области проекции верхушки сердца (под левым соском, по левой передне-аксилярной линии) и плотно прижимают к коже. Обязательно соблюдение техники безопасности — контроль отсутствия контакта между пациентом и медицинским персоналом.
При фибрилляции желудочков обычно применяют последовательно наносимые разряды с энергией 200, 300, 360 Дж.
Интубация трахеи — один из самых важных надёжных способов обеспечения проходимости дыхательных путей. Её используют и при реанимации, и при многих оперативных вмешательствах. Только в самых крайних случаях можно интубировать трахею без общей или местной анестезии. Но иногда следует ввести атропин, желательно опрыскать трахею местным анестетиком, чтобы предупредить патологические рефлексы на сердце.
Медицинская сестра готовит стерильные интубационные трубки трёх размеров: одну — соответствующую возрасту и две — на один размер больше и на один размер меньше, ларингоскопы с прямым и изогнутым клинком, бинт для тампонады полости рта, стерильный глицерин или силиконовую мазь (но не вазелин), если предполагается введение интубационной трубки через нос, анестезиологические щипцы, анестезирующее вещество для местной анестезии. Если предстоит затруднённая интубация в сложных случаях (маленький рот пациента, необычно большие верхние резцы, большой язык, короткая шея, малоподвижная нижняя челюсть, врождённые заболевания и пороки развития), необходимо иметь дополнительный набор, который включает различные клиники для ларингоскопа, фиброоптический бронхоскоп, набор для чрезкожной катетеризации и мини-трахеостомии.
Интубация трахеи позволяет проводить одновременное сжатие грудной клетки и вдувание воздуха в лёгкие, что значительно усиливает искусственный кровоток при СЛР.
При реанимационных мероприятиях всегда имеет место ишемия мозга. Для уменьшения её влияния используют ряд мер:
- гипотермия;
- нормализация кислотно-щелочного и водно-электролитного баланса;
- нейровегетативная блокада (аминазин, тизерцин, димедрол);
- снижение проницаемости гематоэнцефалического барьера (глюкокортикоиды, аскорбиновая кислота, атропин);
- антигипоксанты.
http://m-sestra.ru/bolezni/item/f00/s00/e0000312/index.shtml
ОСНОВЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Реанимацией называется комплекс практических мероприятий, направленных на восстановление жизнедеятельности организма.
При отсутствии у пострадавшего сознания, видимого дыхания и сердцебиения весь комплекс реанимационных мероприятий (сердечно-легочная реанимация) безотлагательно проводится на месте происшествия.
Сердечно-легочная реанимация не проводится:
при травмах или ранениях не совместимых с жизнью;
при явных признаках биологической смерти;
при неизлечимых хронических заболеваний (например, злокачественные опухоли);
Признаки биологической смерти:
Ранним признаком биологической смерти, появляющимся через 10-15 минут с момента гибели головного мозга, является «кошачий зрачок» (симптом Белоглазова), обнаруживаемый при легком сдавливании глазного яблока, от которого зрачок изменяет форму – удлиняется, становясь похожим на кошачий (слайд 4.5.31).
Значительно позже (через 2-4 часа) обнаруживаются явные признаки биологической смерти – трупные пятна и трупное окоченение.
Биологическая смерть может быть констатирована на основании прекращения сердечной деятельности и дыхания, продолжающихся более 30 мин.
Этапы элементарной сердечно-легочной реанимации
А — (air way) обеспечение проходимости верхних дыхательных путей пострадавшего;
В — (breathe) проведение искусственной вентиляции легких (ИВЛ);
С — (circulation) диагностика остановки кровообращения, поддержание искусственного кровообращения путем наружного массажа сердца.
А . Проходимость верхних дыхательных путей обеспечивается проведением тройного приема Сафара, в состав которого входят следующие элементы:
1. Запрокидывание головы пострадавшего.
2. Выдвижение нижней челюсти кпереди.
При первых двух приемах происходит натяжение тканей между нижней челюстью и гортанью, при этом корень языка отходит от задней стенки глотки и таким образом проходимость верхних дыхательных путей восстанавливается.
Техника проведения тройного приема:
1. Пострадавшего следует уложить на спину и расстегнуть одежду, затрудняющую дыхание и кровообращение в области грудной клетки.
2. Запрокинуть голову пострадавшего нужно, подведя одну руку под его шею и осторожно приподнять ее, а другую поместить на лоб и надавить на него до максимального запрокидывания — это обычно приводит к раскрытию рта пострадавшего (слайд 4.5.32).
3. Если рот пострадавшего закрыт и его подбородок отвисает (мышцы шеи расслаблены), необходимо выдвинуть нижнюю челюсть вперед, переводя руку из-под шеи пострадавшегона его подбородок; следуют при этомудерживать рот пострадавшего слегка раскрытым (слайд 4.5.33).
У пострадавших, находящихся в бессознательном состоянии можно осуществить выдвижение нижней челюсти вперед более эффективно введенным в рот большим пальцем.
Эти действия можно осуществлять попеременно.
У пострадавших с подозрением на травму шейного отдела позвоночника максимальное запрокидывание головы может усугубить повреждение спинного мозга (сгибание и поворот головы абсолютно противопоказаны), выдвижение нижней челюсти с умеренным запрокидыванием головы считается самым лучшим методом восстановления проходимости дыхательных путей.
4. Осмотреть полость рта на наличие там посторонних включений (рвотные массы, остатки пищи, слизь и т.п.). В случае необходимости быстро освободить полость рта пальцем, обернутым платком или марлей.
В. После выполнения тройного приема Сафара (выполнение его занимает несколько секунд) необходимо сделать 2-3 пробных вдоха в легкие пострадавшего.
1. Если при этом грудная клетка не раздувается, можно заподозрить инородное тело в верхних дыхательных путях. В этом случае следует быстро удалить инородное тело.
Одним из эффективных приемов удаления инородного тела (например, куска пищи) из дыхательных путей в глотку и/или гортань является прием Хаймлиха ( Heimlich ), рассчитанный на мгновенное повышение внутрилегочного давления, с помощью которого инородное тело может быть вытолкнуто из дыхательных путей как это показано на слайде 4.5.34.
2. Если грудная клетка пострадавшего приподнимается, следует приступить к искусственной вентиляции легких (ИВЛ).
Искусственная вентиляция легких (ИВЛ) является частью комплекса реанимационных мероприятий, а также применяется в случаях остановки дыхания при наличии сердцебиения.
Выполнять ИВЛ можно с любой от пострадавшего стороны.
Техника ИВЛ способом «рот в рот»:
1) запрокинутом положении головы (при необходимости выдвинутой вперед нижней челюстью) плотно сжать пальцами крылья носа;
2) наклониться к пострадавшему, плотно обхватить своими губами приоткрытый рот пострадавшего и, набрав в легкие воздуха, сделать максимальный выдох, контролируя его эффективность (достаточный объем) по движению грудной клетки (расправлению) пострадавшего;
3) после расправления грудной клетки отнять губы ото рта пострадавшего и прекратить сдавливать крылья носа для обеспечения самостоятельного (пассивного) выхода воздуха из легких.
Продолжительность вдоха (выдоха спасателя) и пассивного выдоха пострадавшего составляет 5 секунд (12 дыхательных движений в 1 мин.). Объем воздуха, необходимого для вдоха взрослому человеку, составляет 0,8-1,2 литра.
Интервалы между вдохами и глубина каждого вдоха должны быть одинаковыми.
Техника ИВЛ способом «рот в нос» используется при невозможности проведения способа «рот в рот» (травма языка, челюсти и губ).
Положение пострадавшего, частота и глубина вдохов, проведение дополнительных мероприятий те же, что и при искусственном дыхании способом «рот в рот». Рот пострадавшего при этом должен быть плотно закрыт. Вдувание проводят в нос.
Техника ИВЛ «рот–устройство–рот»
Устройство для проведения искусственного дыхания «рот–устройство–рот» представляет собой S-образную трубку.
Введение S-образной трубки. Запрокинуть голову, раскрыть рот и ввести трубку в направлении, обратном кривизне языка и верхнего неба, продвинуть трубку до середины языка, повернуть трубку на 180 ° и продвинуть до корня языка.
Проведение вдоха. Сделать глубокий вдох, охватить выступающий изо рта конец трубки и с силой вдуть в нее воздух, обеспечивая герметичность между ртом пострадавшего и трубкой.
После окончания вдувания дать пострадавшему возможность произвести пассивный выдох.
Положение пострадавшего, частота и глубина вдохов те же, что и при искусственной вентиляции легких способом «рот в рот».
Искусственная вентиляция легких сопровождаться с одновременным визуальным контролем за движениями грудной клетки пострадавшего.
С. Непрямой массаж сердца проводится во всех случаях прекращения сердечной деятельности и, как правило, в комплексе с искусственной вентиляцией легких (сердечно-легочная реанимация). В некоторых случаях дыхание может быть сохранено (электротравма), тогда проводится только непрямой массаж сердца.
Признаки остановки сердца:
резкая синюшность или бледность кожных покровов;
пульс на сонной артерии не определяется;
Техника проведения непрямого (закрытого) массажа сердца взрослому человеку:
1) быстро уложить пострадавшего на спину на жесткую поверхность (пол, земля);
2) встать на колени сбоку от пострадавшего;
3) положить основание ладони одной руки на грудину пострадавшего, отступив 2 пальца от края мечевидного отростка, сверху на нее положить ладонь другой руки (слайд 4.5.35)
4) энергичным толчкообразным движением выпрямленных рук надавливать на грудину, на глубину 4-5 см, используя при этом вес собственного тела;
5) после каждого надавливания давать возможность расправиться грудной клетке самостоятельно, при этом руки от груди не отнимать.
Сжатие сердца и легких между грудиной и позвоночником сопровождается изгнанием крови из сердца, легких и крупных сосудов. К ровоток при этом в сонных артериях составляет всего 30 % от нормы, что недостаточно для восстановления сознания, но может поддержать минимальный обмен, обеспечивающий жизнеспособность мозга.
Прекращение давления на грудину ведет к тому, что грудная клетка в силу своей эластичности расширяется, сердце и сосуды легких пассивно наполняются кровью
Эффективность надавливания на грудину оценивается по пульсовой волне, которая определяется на сонной артерии в момент массажного толчка.
Частота, с которой следует проводить непрямой массаж сердца, составляет 80-100 движений в минуту !
Контроль эффективности сердечно-легочной реанимации (СЛР) проводится после первых 4 циклов реанимационных мероприятий (вдох–массаж) и каждые 1 — 2 мин во время кратковременного (не более 5 сек) прекращения сердечно-легочной реанимации. Его осуществляет проводящий искусственную вентиляцию легких (т.е. находящийся у головы пострадавшего).
Сочетание приемов восстановления дыхания и сердечной деятельности
Если оказывают помощь два человека, то один из них делает непрямой массаж сердца, а другой – искусственное дыхание. При этом соотношение вдуваний в рот или в нос пострадавшего и непрямого массажа сердца составляет 1:5.
Если помощь оказывает один человек, то очередность манипуляций и их режим изменяются – через каждые 2 вдоха воздуха в легкие пострадавшему производят 15 сдавлений груди(2:15) .
Показатели эффективной СЛР
изменение окраски кожи (уменьшение бледности, цианоза);
появление самостоятельного пульса на сонных артериях, не связанного с компрессиями на грудину;
восстановление самостоятельного дыхания.
Если при проведении СЛР появился самостоятельный пульс на сонных артериях, а самостоятельное дыхание нет – следует продолжить только ИВЛ.
После успешно проведенной СЛР пострадавшему необходимо придать устойчивое положение на боку для профилактики западения языка и попадания рвотных масс в дыхательные пути как это показано на слайде 4.5.36.
Реанимационные мероприятия прекращаются в следующих случаях:
при появлении пульса на сонных артериях и самостоятельного дыхания у пострадавшего;
если в течение 30 минут их проведения не появились вышеуказанные признаки эффективности СЛР.
http://upr-proektom.ru/osnovy-serdechno-legochnoy-reanimatcii
Основы сердечно-легочной реанимации
10.1. Понятия о терминальном состоянии и биологической смерти
При проведении поисково-спасательных работ спасатель может обнаружить пораженных с крайне тяжелым общим состоянием, которое, в первую очередь, характеризуется выраженными расстройствами дыхания (частое и поверхностное либо очень редкое); затмением (почти отсутствием) или отсутствием сознания; расстройством сердечно-сосудистой системы (снижение давления и пульса); понижением температуры тела.
Состояние пораженного, для которого характерны тяжкие расстройства жизненно важных систем (в первую очередь сердечно-сосудистой и дыхательной), требующие экстренного восстановления с проведением специальных медицинских мероприятий, называется терминальным (критическим) состоянием.
Терминальное состояние может наступить, например, при травматическом шоке (см. тему 7).
В терминальном (критическом) состоянии различают преагонию (предагональную фазу), агонию и клиническую смерть.
Преагония характеризуется нарастанием цианоза и дальнейшим ослаблением физиологических рефлексов, падением артериального давления и пульса, которые едва определяются.
При агонии отсутствуют сознание, глазные рефлексы, реакции на внешние раздражения, артериальное давление не определяется, пульс ощутим только на сонной артерии, тахикардия сменяется брадикардией, тоны сердца глухие, дыхание редкое, глубокое, судорожное; явления гипоксии быстро нарастают.
Клиническая смерть характеризуется отсутствием внешних признаков жизни – сознания и каких-либо реакций на внешние раздражения, пульса, в том числе и на сонных артериях, тонов сердца, дыхания, рефлексов. Все функции центральной нервной системы полностью угасают. Однако в тканях еще сохраняются обменные процессы, протекающие на весьма низком уровне. При обычной температуре окружающего воздуха энергетические ресурсы мозга исчерпываются через 5-6 мин. после остановки сердца и дыхания. В отдельных случаях этот срок возрастает до 8-10 мин.
Клиническую смерть сменяет биологическая, при которой восстановление жизненных функций невозможно. Несомненными признаками биологической смерти являются:
охлаждение тела (температура трупа снижается на 1 0 С в час до тех пор, пока не сравняется с температурой окружающего воздуха);
трупные пятна (красно-фиолетового цвета) на месте соприкосновения тела (в зависимости от положения) с поверхностью, на которой оно находится, – появляются через 2-4 часа после смерти;
трупное окоченение (уплотнение мышц, наступающее через некоторое время после смерти и начинающееся с жевательных мышц).
Терминальное состояние является обратимым и при наличии соответствующих условий и отсутствии несовместимых с жизнью повреждений подлежит лечению.
Совокупность экстренных методов лечения и профилактики терминального состояния называется реанимацией.
Для установления терминального состояния спасатель должен определить:
а) состояние сердечно-сосудистой системы пораженного по наличию сердцебиения (приложив ладонь или ухо к грудной клетке в четвертом межреберье по сосковой линии, спасатель почувствует сердечные толчки или услышит тоны сердца); и пульсации артерий (приложив пальцы к сонной, лучевой или бедренной артерии спасатель почувствует «пульс»). Наиболее просто и доступно определение пульсации на сонной артерии;
б) наличие и тип дыхания:
В случае удушья, утопления или обширных травм дыхание может отсутствовать, что свидетельствует о возможном наступлении смерти. Чтобы убедиться в этом, спасатель должен развести пальцами веки пораженному, наблюдая за зрачком глаза. Попадание света на зрачок глаза живого человека вызывает его равномерное сужение. В противном случае, при сдавливании пальцами глазного яблока в поперечном направлении наблюдается симптом \»кошачьего глаза\» – зрачок представляется в виде вертикально расположенного овала.
Даже при отсутствии сердцебиения и дыхания, но без явных биологических признаков смерти пораженному необходимо оказать экстренную помощь, заключающуюся в применении специальной совокупности методов лечения (профилактики) терминального состояния – реанимации.
10.2. Сердечно-легочная реанимация
В условиях чрезвычайной ситуации при выполнении аварийно-спасательных работ и обнаружении пораженных с терминальными состояниями спасатели осуществляют сердечно-легочную реанимацию. Она заключается в восстановлении дыхания и сердечной деятельности.
Дыхательная реанимация производится с целью восстановления дыхания путем искусственного введения воздуха спасателя в легкие пораженного – путем искусственной вентиляции легких (ИВЛ). При ИВЛ в легкие пораженного возможно введение до 1,5 литра воздуха, что равняется объему одного глубокого вдоха.
Обычно используется метод ИВЛ, получивший название \»рот в рот\» (\»изо рта в рот\»). Спасатель, производящий ИВЛ таким способом, действует следующим образом.
Укладывает пораженного на спину и контролирует проходимость дыхательных путей, протирая при необходимости рот салфеткой.
Затем запрокидывает голову пораженного назад, подкладывает одну руку под шею, а другую помещает на лоб, тем самым, удерживая голову в запрокинутом положении. Это положение является основным при дыхательной реанимации, так как при этом корень языка отходит от задней стенки глотки и восстанавливает проходимость верхних дыхательных путей.
Большим и указательным пальцами спасатель зажимает пораженному нос, после чего вытаскивает свою руку из-под шеи пострадавшего и, надавливая на подбородок, открывает ему рот.
Делает глубокий вдох и затем все содержимое своих легких выдыхает в рот пораженного.
Если ИВЛ не удалось, спасатель немедленно одной или двумя руками выдвигает нижнюю челюсть вперед и продолжает вентиляцию при таком положении челюсти.
После первой попытки проведения ИВЛ полость рта и носоглотку протирает салфеткой. Голову в это время поворачивает в сторону. При западении языка, а также при судорожном сжатии рта ИВЛ легче производить с помощью S-образного воздуховода. Введение воздуховода в рот осуществляется после его раскрытия перекрещенными пальцами, а в случае судорожного сжатия зубов посредством введения указательного пальца позади коренных зубов.
Трубка дыхательная предназначена для этой же цели. Она обеспечивает отведение выдыхаемого воздуха в окружающую атмосферу, что достигается наличием специального клапана. Проведение ИВЛ с помощью такой трубки не вызывает у спасателя, осуществляющего дыхательную реанимацию, неприятных ощущений и исключает его инфицирование воздухом, выдыхаемым пораженным.
ИВЛ осуществляется не только при полной остановке дыхания, но и при его ослаблении. В таком случае проводят восстановление дыхания методом \»рот в нос\» (\»изо рта в нос\»). При этом также обязательно соблюдение указанных выше условий: голова должна быть запрокинута, рот открыт, нижняя челюсть выдвинута вперед.
Оказывающий помощь делает глубокий вдох и вдувает воздух в нос пораженному. Техника та же, но рот пораженного должен быть закрыт.
Затем, после поднятия грудной клетки за счет раздутия легких, надо выдержать паузу и создать условия для пассивного выдоха.
После проведения нескольких глубоких вдохов производят контроль за состоянием пульса. Если пульс на лучевой, бедренной или сонной артерии сохранен, ИВЛ продолжают с интервалом от начала одного вдувания воздуха до начала другого 5 сек.
В случае, когда у пораженного повреждено лицо и произвести ИВЛ рассмотренными выше методами невозможно, следует применять метод сжатия и расширения грудной клетки. Пострадавшего укладывают на спину, под локотки подкладывают валик, голову несколько запрокидывают назад. Сам метод заключается в складывании и прижимании рук раненого к грудной клетке с последующим их разведением широко в стороны.
При отсутствии пульса на сонной и бедренной артериях приходят к заключению об остановке сердца. Для предупреждения биологической смерти таким пораженным необходимо произвести закрытый массаж сердца.
При проведении закрытого массажа сердца необходимо следить за дыханием и осуществлять ИВЛ, ибо одно восстановление сердечной деятельности при отсутствии дыхания не эффективно. Дело в том, что при прохождении крови через легкие в случае отсутствия дыхания не происходит обогащения крови необходимым для нормальной деятельности организма кислородом. Поэтому проведение непрямого массажа сердца без одновременной ИВЛ не имеет смысла. Необходимо проводить как массаж сердца, так и ИВЛ.
Предварительно необходимо нанести удар кулаком в область проекции сердца. Иногда такого удара бывает достаточно, чтобы сердце вновь заработало. Если после удара сердечная деятельность не восстановилась, то начинают непрямой массаж сердца и ИВЛ.
Предварительно производят первые три вдувания воздуха, затем прощупывают пульс на сонной артерии, для чего указательный и средний пальцы помещают на область гортани, после чего сдвигают их в сторону и без сильного надавливания определяют пульс. При его отсутствии немедленно приступают к непрямому массажу сердца при одновременной ИВЛ.
Пораженный должен быть уложен спиной на что-то твердое (пол, земля, край кровати и др.), а спасатель располагается с удобной для него стороны. Для определения места непрямого массажа сердца нащупывают конец грудины и руки располагают на два поперечных пальца выше. Одну кисть ладонью кладут на грудную клетку пострадавшего, а другую ладонью накладывают на первую. Движения проводят прямыми (выпрямлены в локтевых суставах) руками с частотой надавливания около 1 с и продолжительностью 0,5 с. При этом глубина прогибания грудной клетки не должна превышать 4-5 см.
Если сердечно-легочную реанимацию проводит один спасатель, то через каждые два вдувания воздуха необходимо произвести 10 надавливаний на грудину.
При участии в реанимации двух спасателей первый проводит ИВЛ, а второй одновременно проводит непрямой массаж сердца.
Первый, производящий ИВЛ, спасатель располагается слева от пораженного, у головы; второй справа от пораженного, и занимается непрямым массажем сердца. При этом через одно вдувание воздуха первым спасателем должно следовать пять надавливаний на грудину, производимых вторым спасателем.
ИВЛ и массаж сердца проводят до:
1) появления пульса на сонных, бедренных, лучевых и плечевых артериях в соответствии с ритмом массажа (пульс проверяется через каждые 2 минуты реанимации);
2) сужения зрачков;
3) появления самостоятельных вдохов;
4) изменения цвета кожных покровов и слизистых оболочек;
5) до появления максимального артериального давления от 60 мм рт. столба и выше (при возможности его проверки).
При этом с появлением пульса переходят на ИВЛ.
Алгоритм проведения сердечно-легочной реанимации. Основы сердечно-легочной реанимации
Часто спасение человеческой жизни полностью зависит от того, насколько своевременно ему была оказана медицинская помощь. Каждый человек еще со школьной скамьи должен усвоить элементарные методы оказания доврачебной помощи пострадавшему. Далее рассмотрим алгоритм проведения сердечно-легочной реанимации, ее особенности у взрослых и детей.
Что такое СЛР
Сердечно-легочная реанимация, основы ее будут рассмотрены далее, представляет собой срочные меры, которые предпринимаются во время прекращения сокращений сердечной мышцы и самостоятельного дыхания. Эти мероприятия направлены на поддержание искусственным путем жизнедеятельности мозга до восстановления дыхания и нормального кровообращения.
Результативность реанимации полностью зависит от умений реаниматора, условий проведения и наличия необходимого оборудования.
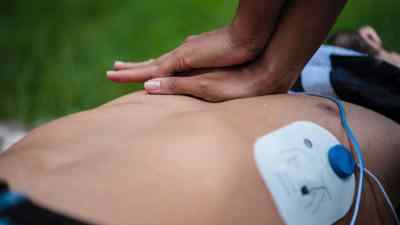
Если говорить про идеальные условия, то основы сердечно-легочной реанимации, проводимой человеком без медицинского образования, включают следующие действия:
- Закрытый массаж сердечной мышцы.
- Искусственное дыхание.
- Использование наружного дефибриллятора.
Но на практике часто оказывается, что люди просто не обладают знаниями и навыками оказания первой помощи, что приводит к смерти человека. Реанимационные действия умеют проводить все медицинские работники, включая обычных медицинских сестер, но обладать такими навыками будет не лишним каждому человеку, чтоб в нужный момент спасти своему близкому жизнь.
Показания для реанимационных мероприятий
Некоторые задаются вопросом о том, когда следует начинать сердечно-легочную реанимацию пострадавшего. Сразу после появления определенных признаков, по которым диагностируют клиническую смерть:
- отсутствует сознание;
- нет дыхания;
- прекратилось сердцебиение;
- зрачки не реагируют на свет.
Кроме этих обязательных признаков, можно отметить сопутствующие симптомы:
- синий оттенок кожи и бледность;
- отсутствие мышечного тонуса;
- нет реакции на внешние раздражители.
Необходимо помнить, что клиническая смерть длится несколько минут, в течение которых надо успеть сделать правильную сердечно-легочную реанимацию. Потом заставить биться сердце человека можно, но мозг будет мертв.
Основы реанимации
Если у человека остановилось сердце и прекратилось дыхание, но отсутствуют травмы, несовместимые с жизнью, то все можно восстановить. На протяжении 5-6 минут можно вновь запустить сердечную мышцу. Если выполнение сердечно-легочной реанимации затягивается, то шансы существенно падают:
- Через 10 минут заставить сердце биться врачи смогут, но нервная система уже не будет работать в полном объеме и адекватно.
- Через 15 минут умирает психически полноценная личность, поэтому возвращение к жизни возможно, но человек будет как растение.
- Через 30-40 минут после остановки сердца и прекращения дыхания наступает биологическая смерть, и восстановить функции организма невозможно.
Первоочередная задача сердечно-легочной реанимации пострадавшего — это восстановление работы головного мозга и сердца. Дальнейшее оказание помощи по восстановлению полной работоспособности организма будет осуществляться в больнице.
Этапы сердечно-легочной реанимации
Если вы обратились громко к пострадавшему, а в ответ тишина, то надо попробовать растормошить человека за плечо. При отсутствии реакции необходимо приступать к реанимационным действиям. Этапы сердечно-легочной реанимации следующие:
Техника выполнения реанимационных действий
Базовые действия предполагают оказание помощи пострадавшему без использования лекарственных средств. Алгоритм проведения сердечно-легочной реанимации следующий:

Порядок проведения сердечно-легочной реанимации одним спасателем такой:
- 30 компрессий;
- 2 вдоха через рот или нос.
Удобнее, когда реанимационные действия проводятся вдвоем с кем-то, тогда один выполняет компрессию грудной клетки, а второй — искусственное дыхание, а потом можно поменяться.
Проведение непрямого массажа сердечной мышцы
Используя этот прием, можно восстановить на самом минимальном, но жизненно важном уровне кровоснабжение мозга и сердца. Во время проведения массажа изменяется объем легких, что провоцирует газообмен в них без искусственного дыхания.
К недостатку кислорода наиболее чувствителен головной мозг, через несколько минут начинаются необратимые изменения. Сердечная мышца по чувствительности к дефициту кислорода находится на втором месте, поэтому успешность реанимации во многом зависит от правильно выполненных действий.
Техника выполнения следующая:
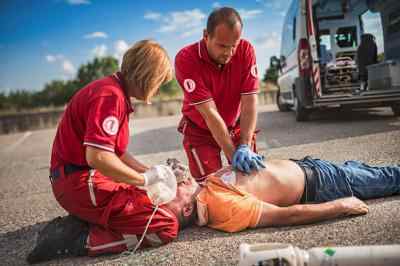
Если реанимация осуществляется двумя людьми, то рекомендуется меняться через каждые 2 минуты проведения ЗМС, чтобы не снижалось качество.
Освобождение воздухоносных путей и искусственное дыхание
При наступлении клинической смерти мышцы расслабляются, и если пострадавший лежит на спине, его язык может сместиться и перекрыть вход в гортань. Для освобождения надо:
Если совсем нет навыка проведения ИД, то лучше не проводить его, а делать непрямой массаж сердца до приезда бригады врачей. Но при наличии таких навыков лучше сочетать ЗМС с искусственным дыханием.
- открыть рот пострадавшего;
- зажать ноздри пальцами своей руки;
- прижаться ко рту пострадавшего и сделать выдох;
- после двух таких выдохов начинать массаж сердца;
- повторять 30 компрессий — 2 вдоха.
Мероприятие проводить до восстановления у пострадавшего самостоятельного дыхания или приезда скорой помощи.

Особенности реанимации детей
Алгоритм проведения сердечно-легочной реанимации у детей включает те же действия, но есть некоторые особенности, которые надо учитывать:
- Грудным младенцам для восстановления дыхания использовать можно разные приемы, но помнить, что дыхательный объем у малышей — всего 30 мл.
- При выполнении реанимационных мероприятий на грудную клетку надо давить так, чтобы она не смещалась более чем на 3-4 см.
Когда следует начинать сердечно-легочную реанимацию пострадавшего ребенка? Сразу же, как только прекратилось дыхание, или остановилось сердце. Последовательность действий такая:
Если у маленького пострадавшего травмированы губы или челюсть, то искусственное дыхание проводят так:
- зафиксировать лоб ребенка;
- выдвинуть аккуратно нижнюю челюсть;
- рот закрыть и вдохнуть воздух в нос малыша;
- сделать короткую паузу;
- повторить вдох;
- далее начинают массаж сердца.

Автоматический дефибриллятор для реанимации
Это небольшой прибор, который позволяет воздействовать электрическим разрядом через грудную клетку на сердечную мышцу. Эти действия позволяют восстановить кровообращение и запустить сердце.
Не каждая остановка сердца требует проведения дефибрилляции, но портативное устройство позволяет оценить сердечный ритм и определить необходимость нанесения электрических разрядов.
Современные дефибрилляторы обладают даже способностью с помощью голосовых указаний подсказывать человеку, оказывающему помощь, последовательность действий.
Применение таких приборов простое и не требует наличия серьезных знаний и навыков. Разрабатывались они специально для оказания помощи в домашних условиях при отсутствии медицинского образования.
В процветающих странах такие дефибрилляторы размещаются в местах, где наблюдается большое скопление людей, например на стадионах, в развлекательных центрах, аэропортах, в учебных заведениях.
Использование прибора подразумевает следующие действия:
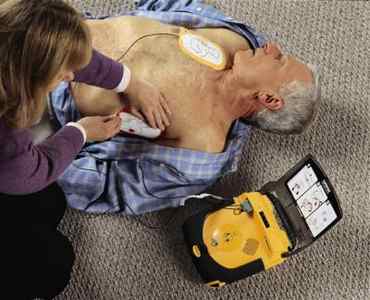
Наличие такого прибора рядом позволит еще до приезда скорой помощи заставить сердце человека биться.
Реанимация по новым требованиям
Главная задача при оказании помощи человеку — это ликвидировать дефицит кислорода, чтобы предотвратить наступление биологической смерти. Современный стандарт сердечно-легочной реанимации включает несколько стадий.
- Удаление посторонних предметов из дыхательных путей.
- ИВЛ.
- Массаж сердца.
Вторая стадия включает:
- Лекарственную терапию.
- Контроль за работой сердца с помощью ЭКГ.
- Дефибрилляцию.
- Определение последствий клинической смерти для организма.
- Мероприятия по восстановлению функций организма.
- Нормализация работы нервной системы.
Правильно проведенная реанимация гарантирует полное восстановление функций организма.
Реанимация при электротравме
Под действием тока развиваются тепловой и электролитический эффекты. Симптомы при этом поражении наблюдаются следующие:
- В местах входа тока заметны ожоги. Чем сильнее сила тока, тем серьезнее поражения, вплоть до обугливания.
- Волосы не опалены.
- Любое поражение током затрагивает сердце.
- В любом случае падает артериальное давление, появляется одышка, учащение пульса.
- В тяжелых случаях судороги и остановка дыхания.
При электротравме основы сердечно-легочной реанимации заключаются в следующем:
- Исключить контакт пострадавшего с источником тока.
- Если пострадавший самостоятельно не дышит, то срочно надо приступать к выполнению ИД.
- Если дыхание отсутствует и по приезде скорой, то проводят интубацию трахеи и продолжают искусственное дыхание. Пострадавшего доставляют в стационар.
Если диагностируется остановка сердца, то алгоритм проведения сердечно-легочной реанимации следующий:
- нанесение прекордиальных ударов по нижней части грудины;
- проведение ИВЛ рот в рот или рот в нос;
- непрямой массаж сердца.
После успешного завершения реанимационных действий пациента доставляют в больницу для мониторинга работы сердечной мышцы. Для этого человеку дают поляризующую смесь, сердечные и сосудистые лекарственные препараты:
- «Адреналин» 0,1% раствор в количестве 1 мл.
- 2 кубика «Кордиамина».
- Подкожно 1 мл 10% раствора «Кофеина».
- Для стимуляции дыхания внутримышечно или внутривенно вводят раствор «Лобелина».
На рану после ожога электрическим током надо наложить стерильную повязку после обработки кожи.
Реанимация при утоплении
При асфиксии, утоплении основы сердечно-легочной реанимации требуют срочного проведения реанимационных действий. Делать искусственное дыхание необходимо сразу же после того, как пострадавший был извлечен из воды или из-под завалов либо снят с петли.
При утоплении можно не тратить драгоценное время на удаление всей воды из легких, достаточно очистить рот от посторонних предметов, чтобы стало возможным проведение ИВЛ.

Если начать реанимировать пострадавшего сразу, то практически всегда удается восстановить самостоятельное дыхание, и легкие сами очистятся от скопившейся там жидкости.
После реанимационных мероприятий человека надо согреть, дать напиться горячего чая и для подстраховки доставить в больницу.
Ошибки реанимации
Не всегда реанимация дает положительный результат, безуспешность связана чаще всего с нарушением правил сердечно-легочной реанимации:
- Помощь стали оказывать слишком поздно.
- Вентиляция легких проводилась неэффективно.
- При выполнении непрямого массажа сердца грудная клетка смещалась менее чем на 5 см, что не позволило запустить работу сердечной мышцы и восстановить кровоток.
- Расположение пострадавшего во время реанимационных мероприятий на мягкой поверхности.
- Реаниматор нарушает технику выполнения ИВЛ и непрямого массажа сердца.
Если реанимационные действия проводятся больше получаса, а пострадавшего человека не получается вернуть к жизни, то констатируется биологическая смерть.
Если у пациента приступ сердечной недостаточности, а реанимация проведена с ошибками, то это чревато серьезными последствиями для пациента. При неправильном проведении массажа сердца возможны:
- переломы ребер и грудной клетки;
- травмирование легких;
- травмы сердечной мышцы.
Когда прекращать реанимацию
То, что начинать реанимационные мероприятия следует как можно быстрее, понятно, а когда их можно прекратить? Инструкции следующие:
- Приехала бригада скорой помощи.
- Потерпевший показал признаки жизни и начал самостоятельно дышать.
- У реаниматора не осталось физических сил для оказания помощи.
Чем эффективнее проводится реанимация, тем меньше времени может на нее потребоваться.
Противопоказания к реанимации
Учитывая, что сердечно-легочная реанимация преследует цель вновь вдохнуть в человека жизнь, имеются некоторые противопоказания, при которых проведение таких действий бесперспективно:
- Смерть в связи с серьезными заболеваниями, например последняя стадия онкологии, острая дыхательная или сердечная недостаточность.
- Тяжелые травмы, несовместимые с жизнью.
- Наличие симптомов биологической смерти в виде трупных пятен, помутнения зрачка, окоченение.
Обладая навыками оказания первой помощи, можно спасти человеку жизнь. Главное — своевременно приступить к действиям, а не ждать приезда скорой помощи.
Реанимация сердечно- легочная
ВОЕННО-МЕДИЦИНСКАЯ АКАДЕМИЯ
Санкт-Петербург
СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ СПЕЦИАЛИЗИРОВАННОЙ БРИГАДОЙ
Сердечно-легочная реанимация (СЛР) — это совокупность специальных медицинских действий по восстановлению и поддержанию внезапно утраченного кровообращения и дыхания. Различают два комплекса СЛР: первичный реанимационный комплекс (ПРК), состоящий, из элементарных первоначальных мероприятий, которые должны применять обученные люди, независимо от их образования и специальности; расширенный реанимационный комплекс (РРК) — квалифицированная помощь, выполняемая специально оснащенной медицинской бригадой с использованием различных методов, инструментария, оборудования, лекарственных препаратов.
Показание к проведению СЛР — внезапная остановка сердечной деятельности и дыхания.
Внешние признаки остановки сердца и дыхания: отсутствие сознания и движений, расширение зрачков, отсутствие пульса на сонных артериях, цианоз, бледность. Подтвердить остановку сердца можно инструментальными методами (ЭКГ и др.), но уже на фоне проводящейся СЛР.
1. Восстановление и поддержание дыхания
1.1.1. Восстановление и поддержание проходимости верхних дыхательных путей.
1.I.I.I. Удаление инородных тел и жидкости с использованием отсоса.
1.1.2. Введение различных воздуховодов, интубация трахеи (предпочтительный метод), кониотомия.
1.1.3. При необходимости — выполнить санацию
трахеобронхиального дерева.
1.2. Искусственная вентиляция легких (ИВЛ).
1.2.1. Как первичная мера — экспираторные методы ИВЛ с использованием различных устройств (\»ключ жизни\», лицевые маски, клапаны, воздуховоды, включая двупросветные обтураторы).
1.2.2. Ручные или автоматические респираторы, позволяющие использовать кислородно-воздушную смесь, включая метод струйной прерывистой вентиляции через иглу или катетер.
2. Восстановление и поддержание кровообращения
2.1. Закрытый массаж сердца.
2.1.1. По стандартной технике с частотой 80-100 в мин, глубиной сдавливания грудной клетки 3-5 см, соотношением .времени компрессии и декомпрессии 1:1.
2.1.2. Возможно использование механических приспособлений реаниматорами, обученными работе с ними: кардиопампа, вставленной абдоминальной компрессии и др. (см. соответствующие Стандарты).
3. Электроимпульсная и медикаментозная терапия
3.1. При фибрилляции желудочков или желудочковой тахикардии без пульса — как можно более ранняя дефибрилляция способствует успешному результату СЛР.
3.1.1. Продолжать механические методы поддержания дыхания и кровообращения до дефибрилляции (см-, разделы 1 и 2).
3.1.2. Медикаментозная терапия осуществляется внутривенно (в центральную или периферическую вену), внутрилегочно через интубационную трубку или путем пункции перстнещитовидной мембраны (двойная доза препарата разводится в 10-20 мл жидкости).
3.1.3. Дефибрилляция разрядом 200 Дж, при неэффективности — увеличение энергии разряда до 300 Дж, а затем — 360 Дж.
3.1.4. Выполнять дефибрилляцию только на выдохе с минимальным временным промежутком между разрядами, необходимым для контроля эффективности.
3.1.5. Оценка сердечного ритма после первых трех дефибрилляций. При восстановлении сердечных сокращений применить лекарственные средства для стабилизации артериального давления, ритма и частоты сердечных сокращений.
3.1.6. При продолжающейся или рецидивирующей фибрилляции желудочков или желудочко-вой тахикардии:
— продолжать СЛР;
— внутривенно адреналин 1,0 мг струйно;
— дефибрилляция 360 Дж через 30-60 с после введения адреналина.
3.1.7. При неэффективности указанных мер:
— увеличение дозы адреналина: 1-3-5 мг внутривенно струйно до 0,1 мг/кг через 3-5 мин;
— лидокаин 1,0-1,5 мг/кг внутривенно струйно до максимальной дозы 3 мг/кг; — орнид (бретилий) 5 мг/кг внутривенно струйно, повторить через 5 мин в дозе 10 мг/кг;
— магния сульфат 1-2 г внутривенно;
— дефибрилляция 360 Дж через 30-60 с после введения каждой дозы препаратов по схеме: лекарство- дефибрилляция- лекарство- дефибрилляция.
— 3.1.8. При неэффективности:
— открытый массаж сердца;
— дефибрилляция на открытом сердце с энергией разряда от 5 Дж до максимально возможной 50Дж;
— чередование медикации и дефибрилляции с возрастающей энергией разряда;
— решить вопрос о прекращении реанимационных мероприятий. 3.2. При асистолии:
3.2.1. Выполнить действия, предусмотренные разделами 1 и 2.
3.2.2. Атропин 1 мг внутривенно болюсно через 3-5 мин до общей дозы 0,4 мг/кг.
3.2.3. Адреналин 2-10 мг/мин.
3.2.4. Допамин 5-20 мкг/кг/мин.
3.2.5. По возможности провести электрокардиостимуляцию (чрескожную, чреспищеводную или эндокардиальную).
3.2.6. При неэффективности:
— открытый массаж сердца;
— введение препаратов до максимальной дозы.
3.2.7. Решить вопрос о прекращении реанимационных мероприятий
3.3. При электромеханической диссоциации (ЭМД), т.е. отсутствии пульсового наполнения сосудов при регистрируемой электрической ритмичной активности сердца: \’
3.3.1. Адреналин 1 мг внутривенно болюсно до общей дозы 0,1 мг/кг.
3.3.2. Атропин 1 мг внутривенно болюсно до общей дозы 0,4 мг/кг.
3.3.3. При неэффективности — прямой массаж сердца.
3.3.4. Решение вопроса о прекращении реанимационных меропрятий.
4. Медикаментозная коррекция кислотноосновного и электролитного сдвигов
4.1. Применение натрия гидрокарбоната в дозе 1 мг/кг:
— при исходном ацидозе с гиперкалиемией;
— при передозировке трициклических антидегрессантов;
— при длительном (20-30 мин) отсутствии сердечного ритма и восстановлении кровообращения после длительной реанимации.
— 4.2. Применение препаратов кальция:
— при гиперкалиемии;
— при гипокальциемии;
— при передозировке антагонистов кальция.
5. Открытый массаж сердца
— 5.1. Выполняется обученными врачами, в случаях, когда он может быть единственно эффективным методом восстановления сердечной деятельности при:
— травме грудной клетки, не позволяющей проводить закрытый массаж;
— выраженной анатомической и/или эмфизематозной деформации грудной клетки;
— остановке сердца в операционной у больных с уже вскрытой грудной клеткой;
— тампонаде сердца;
— массивной тромбоэмболии легочной артерии;
— разрыве аневризмы аорты при немедленном подключении средств для вспомогательного искусственного кровообращения;
— последней попытке при лечении стойкой фибрилляции желудочков, электромеханической диссоциации, асистолии.
5.2. Возможные осложнения: операционная травма сердца, крупных сосудов, левого диафрагмального нерва, легких, инфекционные осложнения.
5. Мониторинг сердечной деятельности и эффективности открытого массажа
6.1. Контроль зрачков и цвета кожных покровов.
6.2. Электрокардиография, пульсоксиметрия, контроль артериального давления, капнография.
7. Устранение и коррекция возможной причины остановки дыхания и кровообращения — выполняется непосредственно с начала проведения реанимационных мероприятий согласно посиндромному принципу терапии критических состояний (см. соответствующие Стандарты).
8. Юридические аспекты отражены в \»Положении о критериях и порядке определения момента смерти человека и прекращении реанимационных мероприятий\», разработаны в соответствии со ст.46 \»Основ законодательства Российской Федерации по охране здоровья\».
8.1. СЛР можно не начинать, когда в условиях нормотермии:
8.1.1. Остановка сердца произошла на фоне полного комплекса интенсивной терапии.
8.1.2. Больной находится в терминальной стадии неизлечимой болезни.
8.1.3. С момента остановки сердца прошло больше 25 мин.
8.1.4. При документированном отказе больного от СЛР.
8.2. СЛР может быть прекращена (в условиях нормотермии):
8.2.1. Если по ходу СЛР выяснилось, что она больному не показана.
8.2.2. Если при использовании всех доступных методов СЛР не отмечено признаков эффективности в течение 30 мин.
8.2.3. Если наблюдаются многократные остановки сердца, не поддающиеся никаким медицинским воздействиям.
9. Оснащение
9.1. Средства для обеспечения проходимости верхних дыхательных путей: воздуховоды, интубационные трубки, кониотомы различных размеров; ларингоскоп, проводник (буж) для проведения интубационной трубки; отсос с набором катетеров разных диаметров для санации дыхательных путей.
9.2. Устройства для обеспечения ИВЛ: \»ключ жизни\», лицевые маски и воздуховоды, двупросветные обтураторы, ручные или автоматические респираторы с использованием кислородно-воздушной смеси.
9.3. Электрокардиомонитор, пульсоксиметр, артериальный тонометр.
9.4. Дефибриллятор, электрокардиостимулятор.
9.5. Кардиопамп и/или другие приспособления, повышающие эффективность СЛР (весьма желательно).
9.6. Набор для катетеризации центральных и периферических вен.
9.7. Торакотомический набор для выполнения открытого массажа сердца.
9.8. Инфузионные системы, набор шприцев.
9.9. Медикаменты: коллоидные и кристаллоидные растворы, атропин, адреналин, допамин, лидокаин, бретилий, магния сульфат, натрия гидрокарбонат, кальция хлорид.
СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ У ДЕТЕЙ ДО 14 ЛЕТ (дополнение к Стандарту действий \»СЛР специализированной бригадой\»)
Реанимационное пособие детям до 14 лет оказывается по принципам первичного и расширенного реанимационного комплекса, применяемого у взрослых, с учетом специфики анатомо-физиологических особенностей различных возрастных периодов.
1. Особенности при восстановлении и поддержании дыхания
1.1. Чрезмерное запрокидывание головы у детей до года может привести к сужению дыхательных путей.
1.2. Использование воздуховодов, интубационных трубок, катетеров для санации по размеру соответственно возрасту ребенка;
возраст внутренний диаметр (мм) интубационной трубки
новорожденные 3,0
6 месяцев 3,5
18 месяцев 4,0
3 года 4,.5
5 лет 5,0
6 лет 5,5
8 лет 6,0
12 лет 6,5
16 лет 7,0
1.3. Частота ИВЛ у детей до года — не менее 30 в мин.
2. Особенности при восстановлении и поддержании кровообращения
2.1. У детей в возрасте до года закрытый массаж выполняют кончиками 2-3 пальцев, расположив их на среднюю часть грудины, глубиной компрессии 1,5-2,5 см, с частотой не менее 100 в мин.
2.2. У детей от 1 года до 8 лет закрытый массаж сердца производят ладонью одной руки, глубиной компрессии 2,5-3,5 см, с частотой 80-100 в мин.
2.3. Дефибрилляция первым разрядом 2 Дж/кг, при неэффективности — повышение энергии разряда до 4 Дж/кг.
2.4. Первая доза адреналина 0,01 мг/кг внутривенно, 0,1 мг/кг при внутрилегочном введении.
2.5 При неэффективности -повторная доза адреналина 0,1 мг/кг внутривенно и внутрилегочно, повторять через 3-5 мин до максимальной дозы 0,2 мг/кг.
2.6. Атропин 0,02 мг/кг: повторять через 3-5 мин до максимальной дозы 1 мг у детей младшего и 2 мг у детей старшего возраста.
2.7. Лидокаин 1 мг/кг.
2.8. Бретилий (орнид) 5 мг/кг, повторная доза через 3-5 мин 10 мг/кг.
2.9. Допамин 2-20 мкг/кг/мин.
2.9. Гидрокарбонат натрия 1 мэкв/кг.
http://www.feldsher.ru/obuchenie/article/reanimatsiya-it/reanimatsiya_serdechno_legochnaya/







