Острый коронарный синдром с подъемом и без подъема сегмента ST
Острый коронарный синдром с подъемом и без подъема сегмента ST.
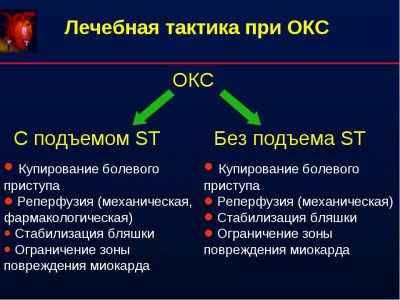
ОКС с подъемом сегмента ST диагносцируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким подъемом сегмента ST или «новой» (впервые возникшей или предположительно впервые возникшей) блокадой левой ножки пучка Гиса на ЭКГ. Стойкий подъем сегмента ST (сохраняющийся не менее 20 мин) отражает наличие острой полной тромботической окклюзии коронарной артерии.
Целью лечения в данной ситуации является быстрое, максимально полное и стойкое восстановление просвета сосуда, а также перфузии миокарда в соответствующей области. Для этого используются тромболитические агенты или транслюминальная баллонная ангиопластика – ТБА (при отсутствии противопоказаний и наличии технических возможностей).
Как правило, у больных, у которых заболевание начинается как ОКС с подъемом сегмента ST, позже появляются признаки некроза миокарда – повышение уровней биомаркеров и изменения ЭКГ, обычно зубцы Q.
Появление признаков некроза означает, что у больного развился ИМ. Термин “ИМ” отражает гибель (некроз) клеток сердечной мышцы (кардиомиоцитов) в результате ишемии. ИМ диагносцируется тогда, когда при наличии клинических признаков ишемии миокарда в крови повышаются уровни биомаркеров некроза. Предпочтительно определение сердечных тропонинов I и T из-за их высокой специфичности и чувствительности.
Острый коронарный синдром без стойкого подъема сегмента ST.Это больные с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST. У этих больныхможет отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. ЭКГ при поступлении бывает и нормальной. Во многих случаях обнаруживается неокклюзирующий (пристеночный) тромбоз коронарной артерии. В дальнейшем у части больных, у которых заболевание начинается как ОКС без стойкого подъема сегмента ST, также появляются признаки некроза миокарда, обусловленные эмболиями мелких сосудов миокарда частицами коронарного тромба и материалом из разорвавшейся атеросклеротической бляшки. Однако зубец Q на ЭКГ появляется редко и развившееся состояние обозначают как “ИМ без подъема сегмента ST”.
Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда (сердечных тропонинов и/или МВ фракция креатинфосфокиназы [МВ КФК]). В лечении таких больных тромболитические агенты неэффективны и не используются. Лечебная тактика зависит от степени риска, обусловленной тяжестью состояния и прогнозом больного.
О соотношении диагностических терминов \»острый коронарный синдром\» и \»инфаркт миокарда\».
Термин “ОКС” используется, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. У больного с клинической картиной, заставляющей подозревать развитие ОКС, лечебная тактика зависит от обнаруженных изменений ЭКГ – при смещениях сегмента ST вверх от изоэлектрической линии показано экстренное вмешательство, направленное на восстановление кровотока по закупоренному (окклюзированному) сосуду – введение тромболитических средств или экстренная ТБА (реже – операция коронарного шунтирования).
Соответственно, ОКС – это рабочий диагноз в первые часы и сутки заболевания, тогда как понятия \»ИМ\» и \»нестабильная стенокардия\» (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза. Причем ИМ в зависимости от ЭКГ картины, пиковой активности ферментов, или/и данных методов, регистрирующих движения стенки сердца, может быть крупноочаговым, мелкоочаговым, c зубцом Q, без зубца Q и т.д.
Если признаки некроза миокарда обнаруживаются у больного, у которого на начальных ЭКГ отмечены подъемы сегмента ST, это состояние обозначают как ИМпST.
Соотношение между ЭКГ и патоморфологией ОКС.
ОКС и с подъемом, и без подъема сегмента ST ЭКГ может закончиться без развития очагов некроза миокарда, с развитием очагов некроза, но без формирования в последующем патологических зубцов Q на ЭКГ и с формированием зубцов Q. При ИМ с глубокими Q, особенно при формировании зубцов QS, некроз обычно носит трансмуральный характер (захватывает на определенном участке всю толщу стенки левого желудочка – ЛЖ). При ИМ без образования патологического Q чаще находят поражение субэндокардиальных слоев стенки сердца. Обычно некроз (инфаркт) миокарда с образованием Q имеет больший размер, чем без Q. В связи с этим ИМ без образования зубцов Q иногда трактуют как «мелкоочаговый», а с образованием Q как «крупноочаговый». Однако при патоморфологическом исследовании размер некроза при ИМ без образования Q может оказаться сравнимым по размерам с Q-образующим ИМ. Четких морфологических различий по размерам между «мелкоочаговым» и «крупноочаговым» ИМ не установлено. Согласительный документ, принятый рядом международных кардиологических сообществ в 2007 г., предлагает более детализированное разделение ИМ по размеру: микроскопический ИМ, малый ИМ ( 30% миокарда ЛЖ). В клинических условиях такая детализация в настоящее время малореалистична.
ОКС с подъемом сегмента ST ЭКГ чаще заканчивается появлением зубцов Q, чем без подъема ST, особенно при естественном течении заболевания.
Таким образом, ОКС по своим электрокардиографическим характеристикам и морфологическим исходам весьма разнообразен. Изменения ЭКГ на начальном этапе не предопределяют окончательный диагноз. Однако они позволяют ответить на принципиально важный вопрос: показана ли в данном случае ТЛТ?
3. Некоторые звенья патогенеза острого коронарного синдрома (инфаркта миокарда) с подъемом сегмента ST.
ОКС с подъемом сегмента ST ЭКГ – как правило, следствие окклюзирующего тромбоза коронарной артерии. Тромб возникает чаще всего на месте разрыва так называемой ранимой (нестабильной) атеросклеротической бляшки (с большим липидным ядром, богатой воспалительными элементами и истонченной покрышкой), однако возможно образование оклюзирующего тромба и на дефекте эндотелия (эрозии) коронарной артерии над атеросклеротической бляшкой. В большинстве случаев окклюзия развивается в месте гемодинамически незначимого стеноза коронарной артерии.
В коронарных артериях больных с ОКС обычно находят несколько ранимых бляшек, в том числе и имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий коронарных артерий при лечении этих больных локальные воздействия в области бляшки, обусловившей развитие клинической картины ОКС, должны комбинироваться с общими лечебными мероприятиями, направленными на снижение вероятности тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло сердца. Эмболизация микрососудов миокарда сама по себе может приводить к образованию мелких очагов некроза. Кроме того, мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной коронарной артерии.
Патоморфологически ИМ делят на три периода: острый ИМ, заживающий (рубцующийся) ИМ и зарубцевавшийся ИМ. Острый период характеризуется наличием полиморфноядерных лейкоцитов. В первые 6 часов заболевания этих клеток может быть мало или они полностью отсутствуют. Наличие мононуклеарных клеток и фибробластов характерно для периода рубцевания. И, наконец, заживший ИМ – это рубцовая ткань без клеточной инфильтрации. В среднем заживление (рубцевание) ИМ наступает через 5-6 недель.
Следствием ИМ является процесс ремоделирования сердца. Образование очага некроза в миокарде сопровождается изменение размера, формы и толщины стенки ЛЖ, а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии. Насосная функция изменившего форму желудочка ухудшается, и это способствует развитию сердечной недостаточности. Наиболее выраженная форма ремоделирования ЛЖ при обширных ИМ связана с образованием аневризмы стенки ЛЖ.
В последнее время предложено различать и другие типы ИМ, отличающиеся механизмами развития (см. Приложение 1).
Клиническая картина.
Периодика ИМ.На основании клинических, морфологических и других признаков согласительный документ, принятый рядом международных кардиологических сообществ в 2007 г., предлагает разделить течение ИМ на несколько периодов:
· развивающийся ИМ – от 0 до 6 часов;
· острый ИМ – от 6 часов до 7 суток;
· заживающий (рубцующийся) ИМ – от 7 до 28 суток;
· заживший ИМ – начиная с 29 суток.
Относительность такого деления очевидна, однако оно может оказаться полезным для статистических и исследовательских целей.
http://cyberpedia.su/6x718e.html
Острый коронарный синдром с подъемом сегмента ST. Клиника. Диагностика. Лечение : этиотропное, патогенетическое.
Инфаркт миокарда — острое заболевание, обусловленное возникновением очагов ишемического некроза в сердечной мышце в связи с абсолютной недостаточностью коронарного кровотока, вызванное тромбозом коронарной артерии.
Причина: разрыв «мягкой» атеросклеротической бляшки запускает каскад реакций свертывания крови, что приводит к острой тромботической окклюзии коронарной артерии. Если восстановление перфузии крови по артерии не происходит, то развивается некроз миокарда (начиная с субэндокардиальных отделов). В зависимости от длительности ишемии, состояния венечных сосудов и сопутствующих обстоятельств (так называемый преморбидный фон) может произойти как обратимое повреждение кардиомиоцитов, так и их необратимый некроз.
Классификация.
В острейшую стадию ИМ, в основе которой лежат процессы ишемического повреждения, рекомендуется пользоваться термином острый коронарный синдром с подъемом ST (как промежуточный диагноз). При формировании инфарктных изменений на ЭКГ (появление патологического зубца Q или QS) — нужно диагностировать острый инфаркт миокарда той или иной локализации.
Инфаркт миокарда без патологического зубца Q (в нашей стране чаще обозначается как мелкоочаговый инфаркт миокарда). В его основе также тромбоз коронарной артерии, но в отличие от крупноочагового ИМ не полностью обтурирующий просвет сосуда. Соответственно этому не сопровождается изменениями комплекса QRS и подъемом сегмента ST на ЭКГ. В настоящее время вместе с нестабильной стенокардией входит в рубрику ОКС без подъема ST.
1. Болевой синдром — интенсивная загрудинная боль длительностью более 15 минут, не проходящая после приема нитроглицерина, как правило, сопровождающаяся
одышкой. У подавляющего большинства пациентов одновременно с этим появляются признаки активации вегетативной нервной системы (бледность, холодный пот), что очень типично для ангинозных болей.
2. Синдром острой левожелудочковой недостаточности — удушье (чувство нехватки воздуха в покое). Развивается в 100 % при остром инфаркте миокарда, параллельно
с болевым синдромом. При повторных и рецидивирующих инфарктах миокарда часто является ведущим в клинике (при слабой выраженности или даже отсутствии болевого синдрома) — астматический вариант ИМ.
3. Электрокардиографический синдром. Даже в ранней стадии инфаркта миокарда параметры ЭКГ редко остаются в норме.
— Мелкоочаговый инфаркт миокарда (инфаркт миокарда без зубца Q) — характеризуется появлением на ЭКГ коронарного зубца Т (отрицательного, остроконечного
и равнобедренного).
— Крупноочаговый инфаркт миокарда — характеризуется появлением патологическогозубца Q не менее чем в двух отведениях:
— Трансмуральный инфаркт миокарда определяется появлением патологического зубца QS (отсутствует зубец R):
4. Резорбционно-некротический синдром обусловлен резорбцией некротических масс и развитием асептического воспаления миокарда. Важнейшие признаки:
• Повышение температуры тела длительностью до 10 дней, при температуре тела не более 38 градусов
• Лейкоцитоз до 10-12 ООО с первых дней
• Ускорение СОЭ к 5-6 дню
• Появление биохимических признаков воспаления — повышение уровня фибриногена, серомукоида, гаптоглобина, сиаловых кислот, а2-глобулина, Y-глобулина, С-реактивного белка.
• Появление биохимических маркеров гибели миокарда — аспартатамино- трансфераза, лактатдегидрогеназа, креатинфосфокиназа, гликогенфосфорилаза, миоглобин, миозин, кардиотропонины Т, I.
5. Аритмический синдром — при инфаркте миокарда в 100 % случаев регистрируются нарушения сердечного ритма (в подавляющем большинстве случаев желудочковые),
которые в острейшую и острую стадию инфаркта миокарда часто определяют прогноз больных в связи с высокой угрозой развития на их фоне аритмической смерти в результате фибрилляции желудочков.
6. Синдром кардиогенного шока протекает по 3 вариантам — болевому (рефлекторный шок в результате интенсивной загрудинной боли), аритмическому — значительное
учащение (более 180 уд/мин) или урежение (менее 40 уд/мин) числа сердечных сокращений с закономерным развитием нарушений гемодинамики в результате падения сердечного выброса. Третий вариант наиболее неблагоприятный — истинный кардиогенный шок (в его основе лежит гибель значительной части миокарда левого желудочка).
Клинические варианты:
1. Ангинозный — классический вариант, основным клиническим проявлением является сильная загрудинная боль, сопровождаемая чувством нехватки воздуха и выраженной потливостью.
2. Астматический вариант — доминирует синдром острой левожелудочковой недостаточности. Встречается часто, особенно при повторных и рецидивирующих инфарктах миокарда, у больных пожилого и старческого возраста, особенно на фоне предшествующей ХСН. Ангинозные боли могут быть не очень интенсивными или вовсе отсутствовать, и приступ сердечной астмы или отек легких являются первым и единственным клиническим симптомом ИМ.
3. Гастралгический — очень часто является причиной диагностических ошибок. Чаще наблюдается при диафрагмальном ИМ. Для него характерны боль в верхней части живота, диспепсические явления — тошнота, рвота, метеоризм, а в ряде случаев парез желудочно-кишечного тракта. При пальпации живота может иметь место напряжение брюшной стенки. При абдоминальной форме ИМ клиническая картина напоминает острое заболевание пищеварительного тракта. Неправильно поставленный диагноз бывает причиной ошибочной лечебной тактики. Известны случаи, когда таким больным делают промывание желудка и даже производят оперативное вмешательство. Поэтому у каждого больного с подозрением на «острый живот» необходимо зарегистрировать ЭКГ.
4. Аритмический вариант — дебютирует пароксизмальными нарушениями сердечного ритма, синкопальными состояниями. При аритмической форме ИМ болевой синдром может отсутствовать или может быть выражен незначительно. Если же тяжелые нарушения ритма возникают на фоне типичного ангинозного приступа или одновременно с ним, говорят не об атипичной форме ИМ, а его осложненном течении, хотя условность такого деления очевидна.
5. Церебральный вариант характеризуют интенсивные головные боли, потеря сознания, тошнота, рвота, может сопровождаться преходящей очаговой симптоматикой, что в значительной степени затрудняет диагностику Диагностика ИМ возможна только при своевременной и динамической записи ЭКГ. Данный вариант ИМ наиболее часто встречается у пациентов с исходно стенозированными экстракраниальными и внутричерепными артериями, нередко — с нарушениями мозгового кровообращения в прошлом.
6. «Бессимптомный» вариант — очень часто диагностируется уже по наличию рубцовых изменений на ЭКГ.
Диагностика
ЭхоКГ. Основной признак ИМ — зона нарушенной сократимости миокарда.
С помощью данного метода исследования можно определить локализацию ИМ, что особенно важно, если на ЭКГ нет диагностических признаков заболевания. ЭхоКГ — основной метод диагностики ряда осложнений ИМ: разрыв межжелудочковой перегородки, разрыв свободной стенки или формирование аневризмы ЛЖ, внутрипо-
лостной тромбоз.
Коронарография. Обнаружение острой окклюзии коронарной артерии вместе с клиническими симптомами позволяет поставить точный диагноз.
При проведении фибринолитической терапии в первые часы заболевания, удается спасти дополнительно 50-60 жизней на 1000 больных и еще у многих избежать развития сердечной недостаточности, других осложнений инфаркта миокарда или уменьшить их выраженность. Суть лечения — ферментативное разрушение нитей фибрина, составляющих основу окклюзирующего коронарного тромба, с восстановлением адекватного коронарного кровообращения.
Показания для фибринолитической терапии — клиника + подъем сегмента ST или остро возникшая блокада левой ножки пучка Гиса. Исключение составляют больные с истинным кардиогенным шоком, при котором время от начала заболевания не учитывается.
Цели лечения острого ИМ тромболитиками:
— Быстрая реканализация окклюзированной коронарной артерии
— Купирование загрудинной боли
— Ограничение размера острого ИМ и предупреждение его распространения
— Сохранение функции ЛЖ за счет максимального сохранения его мышечной массы в зоне поражения.
Противопоказания к проведению тромболитической терапии:
1) инсульт;
2) отсутствие сознания;
3) перенесенная в течение последних 3 недель большая травма, операция;
4) желудочно-кишечное кровотечение в течение последнего месяца;
4) геморрагический диатез;
5) расслаивающая аневризма аорты;
6) артериальная гипертензия более 160 мм рт. ст.
В нашей стране для лечения ИМ в настоящее время оптимально применение тканевого активатора плазминогена — алтеплазы (актилизе). После в/в введения алтеплаза, связываясь с фибрином, активируется и вызывает превращение плазминогена в плазмин, что приводит к растворению фибрина тромба. У актилизе в результате клинических исследований доказана намного выраженная эффективность по реканализации коронарных артерий — в сравнении с другими тромболитиками, в частности стрептокиназой. Продолжение использования стрептокиназы к настоящему времени, определено только относительной «дешевизной» препарата в сравнении с актилизе.
Индикаторы успешного тромболизиса:
1. Разрешение ангинозных болей;
2. Динамика ЭКГ: | ST на 70 % от исходной величины при инфаркте задненижней локализации и на 50 % — при переднем ИМ;
3. t уровня изоферментов (МФ-КФК, Tnl, ТпТ) через 60-90 мин от начала тромболизиса;
4. Реперфузионные аритмии (желудочковая экстрасистолия, ускоренный идио- вентрикулярный ритм)
2) Прямые антикоагулянты.
Одновременно с введением актилизе должно быть начато применение гепарина на период 24 часа или более (при применении стрептокиназы гепарин противопоказан). Гепарин вводится в/в капельно со скоростью 1000 ЕД в час. Дозу гепарина следует корректировать в зависимости от результатов повторного определения активированного частичного тромбопластинового времени (АЧТВ) — значения данного показателя должны превышать исходный уровень в 1,5-2,0 раза, но не более (угроза кровотечения). Альтернатива этому способу лечения — применение низкомолекулярных гепаринов — эноксапарин (клексан) 1 мг на кг массы тела пациента, подкожно 2 раза в день. При доказанной одинаковой клинической эффективности — данный вид применения антикоагулянтной терапии определяется удобством применения и отсутствием необходимости тщательного лабораторного
контроля.
3. Эффективность тромболитической и антикоагулянтной терапии существенно возрастает, если она сочетается с приемом аспирина в лечебной дозе 325 мг.
4. Клопидогрел (плавике, зилт, плагрил) показан всем больным ОКС с подъемом сегмента ST. Нагрузочная доза составляет 300 мг внутрь, поддерживающая доза — 75 мг в сутки. Применение данного препарата показано на протяжении всего периода госпитализации.
5. Статины. Показаны с первого дня лечения острого ИМ.
6. Нитраты (нитроглицерин, изокет, перлинганит) — вводимые внутривенно, улучшают перфузию миокарда, уменьшают пред- и постнагрузку на ЛЖ, определяя
уменьшение потребности миокарда в кислороде.
Клинические показания, при которых назначение нитратов необходимо:
— ангинозный приступ
— признаки СН
— неконтролируемая АГ.
Противопоказания для нитратов:
• САД 100 уд/мин
• ИМ правого желудочка
7. Бета-адреноблокаторы — уменьшая потребность миокарда в кислороде, улучшают перфузию в зоне ишемии, оказывая антиаритмическое, антифибрилляторное действие, обеспечивают снижение летальности не только в отдаленные, но также и в ранние сроки от начала инфаркта миокарда. Рекомендуется использовать высокоселективные
препараты, не обладающие собственным симпатомиметическим действием. Предпочтение отдается метопрололу, бисопрололу и бетаксололу.
8. Антагонисты кальция в ранние сроки инфаркта миокарда не рекомендуются.
Острый коронарный синдром: неотложная помощь, лечение, рекомендации
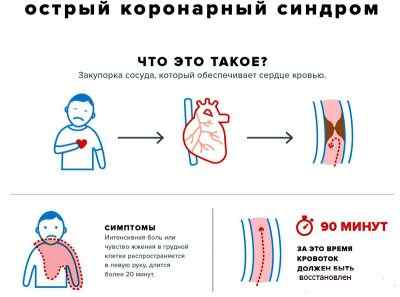
Под термином «острый коронарный синдром» подразумевается очень опасное для жизни неотложное состояние. В этом случае кровоток по одной из артерий, питающих сердце, уменьшается настолько, что больший или меньший участок миокарда или перестает нормально выполнять свою функцию, или вовсе гибнет. Диагноз правомочен только в течение первых суток развития этого состояния, пока врачи дифференцируют – у человека так проявилась нестабильная стенокардия или это – начало инфаркта миокарда. В это же время (пока проводится диагностика) кардиологи предпринимают все возможные меры, чтобы восстановить проходимость поврежденной артерии.
Острый коронарный синдром требует оказания неотложной помощи. Если речь идет об инфаркте миокарда, то только в течение первых (от появления начальных симптомов) 90 минут возможно еще ввести препарат, который растворит тромб в питающей сердце артерии. После 90 минут врачи могут только всячески помогать организму уменьшать площадь отмирающего участка, поддерживать основные жизненные функции и стараться избежать осложнений. Поэтому развившаяся внезапно боль в сердце, когда она не проходит в течение нескольких минут отдыха, даже если этот симптом появился впервые, требует немедленного вызова «Скорой помощи». Не бойтесь показаться паникером и обратиться за медицинской помощью, ведь с каждой минутой необратимые изменения в миокарде накапливаются.
Далее мы рассмотрим, на какие симптомы, кроме боли в сердце, нужно обратить внимание, что нужно сделать до приезда «Скорой». Расскажем мы и о том, у кого больше шансов развития острого коронарного синдрома.
Немного подробнее о терминологии
В настоящее время под острым коронарным синдромом подразумевают два состояния, проявляющиеся сходными симптомами:
Нестабильную стенокардию
Нестабильная стенокардия – состояние, при котором на фоне физической нагрузки или покоя появляется боль за грудиной, имеющая давящий, жгучий или сжимающий характер. Такая боль отдает в челюсть, левую руку, левую лопатку. Может она проявляться и болями в животе, тошнотой.
О нестабильной стенокардии говорят, когда эти симптомы или:
- только возникли (то есть раньше человек выполнял нагрузки без сердечных болей, одышки или неприятных ощущений в животе);
- начали возникать при меньшей нагрузке;
- стали сильнее или длятся дольше;
- начали появляться в покое.
В основе нестабильной стенокардии – сужение или спазм просвета большей или меньшей артерии, питающей, соответственно, больший или меньший участок миокарда. Причем это сужение должно быть более 50% от диаметра артерии в этом участке, или препятствие на пути крови (это почти всегда атеросклеротическая бляшка) не является фиксированным, а колеблется с током крови, то больше, то меньше перекрывая артерию.
Инфаркт миокарда
Инфаркт миокарда – без подъема сегмента ST или с подъемом этого сегмента (это возможно определить только по ЭКГ). Он возникает, когда перекрыто более 70% диаметра артерии, а также в случае, когда «отлетевшие» бляшка, тромб или капли жира закупорили артерию в том или ином месте.
Острый коронарный синдром без подъема сегмента ST – это или нестабильная стенокардия, или инфаркт без подъема этого сегмента. На этапе до госпитализации в кардиологический стационар эти 2 состояния не дифференцируют – для этого нет необходимых условий и аппаратуры. Если же на кардиограмме виден подъем сегмента ST, можно поставить диагноз «Острый инфаркт миокарда».
От того, каким будет вид заболевания – с подъемом ST или без него – и зависит лечение острого коронарного синдрома.
Если на ЭКГ уже сразу видно образование глубокого («инфарктного») зубца Q, ставится диагноз «Q-инфаркт миокарда», а не острый коронарный синдром. Это говорит о том, что поражена крупная ветвь коронарной артерии, и очаг отмирающего миокарда довольно велик (крупноочаговый инфаркт миокарда). Такое заболевание возникает при полной закупорке крупной ветви коронарной артерии плотной тромботической массой.
Когда нужно подозревать острый коронарный синдром
Тревогу нужно бить, если вы или ваш родственник предъявляет следующие жалобы:
- Боль за грудиной, распространение которой показывают кулаком, а не пальцем (то есть болит большой участок). Боль жгучая, пекущая, сильная. Не обязательно определяется слева, но может локализоваться посредине или с правой стороны грудины. Отдает в левую сторону тела: половину нижней челюсти, руку, плечо, шею, спину. Ее интенсивность не меняется в зависимости от положения тела, но могут (это характерно для синдрома с подъемом сегмента ST) наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков».
Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота. - Одышка, которая зачастую сопровождается ощущением нехватки воздуха. Если этот симптом развивается как признак отека легких, то нарастает удушье, появляется кашель, может откашливаться розовая пенистая мокрота.
- Нарушения ритма, которые ощущаются как перебои в работе сердца, дискомфорт в грудной клетке, резкие толчки сердца о ребра, паузы между сердечными сокращениями. В результате таких неритмичных сокращений в худшем случае весьма быстро наступает потеря сознания, в лучшем – развивается головная боль, головокружение.
- Боль может ощущаться в верхних отделах живота и сопровождаться послаблением стула, тошнотой, рвотой, которая не приносит облегчения. Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.
- В некоторых случаях острый коронарный синдром может начинаться с потери сознания.
- Есть вариант течения острого коронарного синдрома, проявляющийся головокружениями, рвотой, тошнотой, в редких случаях – очаговой симптоматикой (асимметрией лица, параличами, парезами, нарушением глотания и так далее).
Насторожить также должны усилившиеся или участившиеся боли за грудиной, по поводу которых человек знает, что так проявляется его стенокардия, усилившаяся одышка и усталость. Через несколько дней или недель после этого у 2/3 людей развивается острый коронарный синдром.
Особо высокий риск развития острого кардиального синдрома у таких людей:
- курильщиков;
- лиц с лишним весом;
- злоупотребляющих алкоголем;
- любителей соленых блюд;
- ведущих малоподвижный образ жизни;
- кофеманов;
- имеющих нарушение липидного обмена (например, высокий уровень холестерина, ЛПНП или ЛПОНП в анализе крови на липидограмму);
- с установленным диагнозом атеросклероза;
- при установленном диагнозе нестабильной стенокардии;
- если в одной из венечных (которые питают сердце) артерий определена атеросклеротические бляшки;
- которые уже перенесли инфаркт миокарда;
- любителей есть шоколад.
Первая помощь
Оказание помощи нужно начинать еще дома. При этом первым действием должен быть вызов «Скорой помощи». Далее алгоритм следующий:
Что должны делать врачи «Скорой помощи»
Медицинская помощь при остром коронарном синдроме начинается с одновременных действий:
- обеспечения жизненно важных функций. Для этого подается кислород: если дыхание самостоятельное, то через носовые канюли, если дыхание отсутствует, то проводят интубацию трахеи и искусственную вентиляцию. Если артериальное давление критически низкое, начинают вводить в вену особые препараты, которые будут его повышать;
- параллельной регистрации электрокардиограммы. По ней смотрят, есть подъем ST или нет. Если подъем есть, то, если нет возможности быстрой доставки больного в специализированный кардиологический стационар (при условии достаточной укомплектованности выехавшей бригады), могут начинать проводить тромболизис (растворение тромба) в условиях вне стационара. При отсутствии подъема ST, когда вероятность, что закупоривший артерию тромб «свежий», который можно растворить, больного везут в кардиологический или многопрофильный стационар, где есть отделение реанимации.
- устранения болевого синдрома. Для этого вводят наркотические или ненаркотические обезболивающие препараты;
- параллельно, с помощью экспресс-тестов (полоски, куда капается капля крови, и они показывают, отрицательный результат или положительный) определяется уровень тропонинов – маркеров некроза миокарда. В норме уровень тропонинов должен быть отрицательным.
- если нет признаков кровотечения, под кожу вводят антикоагулянты: «Клексан», «Гепарин», «Фраксипарин» или другие;
- при необходимости внутривенно капельно вводят «Нитроглицерин» или «Изокет»;
- может быть также начато введение внутривенных бета-блокаторов, уменьшающих потребность миокарда в кислороде.
Обратите внимание! Транспортировать больного в машину и из нее можно только в лежачем положении.
Даже отсутствие изменений на ЭКГ на фоне жалоб, характерных для острого коронарного синдрома, является показанием госпитализации в кардиологический стационар или отделение интенсивной терапии больницы, в которой есть кардиологическое отделение.
Лечение в стационаре
Рекомендации при остром коронарном синдроме касаются одновременно и дообследования, и проведения лечения:
Противопоказаниями к тромболизису являются такие состояния:
- внутреннее кровотечение;
- черепно-мозговая травма, перенесенная менее 3 месяцев назад;
- «верхнее» давление выше 180 мм рт.ст. или «нижнее» — выше 110 мм рт.ст.;
- подозрение на расслоение аорты;
- перенесенный инсульт или опухоль мозга;
- если человек давно уже принимает препараты-антикоагулянты (разжижающие кровь);
- если была травма или любая (даже лазерная коррекция) операция в ближайшие 6 недель;
- беременность;
- обострение язвенной болезнью;
- геморрагические болезни глаз;
- последняя стадия рака любой локализации, тяжелые степени недостаточности печени или почек.
Общая смертность при остром коронарном синдроме составляет 20-40%, при этом большинство пациентов погибает еще до того, как будут доставлены в больницу (многие – от такой смертельной аритмии как фибрилляция желудочков). О том, что у человека имеется высокий риск смерти, можно сказать по таким признакам:
- человеку больше 60 лет;
- у него снизилось артериальное давление;
- развилось учащение сердцебиения;
- развилась острая сердечная недостаточность выше 1 класса по Kilip, то есть имеются или только влажные хрипы в легких, или уже повысилось давление в легочной артерии, или развился отек легких, или развилось шоковое состояние с падением артериального давления, уменьшением количества отделяемой мочи, нарушением сознания;
- человек страдает сахарным диабетом;
- инфаркт развился по передней стенке;
- человек уже переносил инфаркт миокарда.
http://zdravotvet.ru/ostryj-koronarnyj-sindrom-neotlozhnaya-pomoshh-lechenie-rekomendacii/
Симптомы и лечение острого коронарного синдрома
Понятие острый коронарный синдром появилось сравнительно недавно. Используется оно для обозначения остро возникающей сердечной патологии. Постановка такого диагноза означает, что лечение должно проводиться незамедлительно, в условиях реанимационного отделения.
Основой данного состояния является резко возникающий спазм коронарных артерий и развивающаяся на этом фоне ишемия миокарда. Частота смертности от острого коронарного синдрома превышает 50%.
Острый коронарный синдром — это не отдельное заболевание, а комплекс симптомов, появляющихся в ответ на возникновение спазма коронарных артерий. Данное состояние предполагают при возникновении внезапной боли в груди у мужчин старше 30 лет и у женщин старше 40 лет.

В большинстве случаев причиной развития такого синдрома являются атеросклеротические бляшки. Этим понятием объединяют следующие состояния:
- инфаркт миокарда — с подъемом и без подъема сегмента ST ;
- инфаркт без клинических проявлений;
- нестабильная стенокардия.
Обычно эти состояния возникают на фоне сильного эмоционального или физического напряжения. Установить точный диагноз необходимо в течение 24 часов после появления симптомов.
Самый ранний и типичный признак острого коронарного синдрома — это боль. Она возникает внезапно и характеризуется пациентами как чувство сжатия и сдавления за грудиной.
Острый коронарный синдром без подъема сегмента ST имеет более благоприятное течение. Он включает два состояния:
При нестабильной стенокардии пациент жалуется на остро возникающую боль за грудиной. Интенсивность ее выше, чем у предыдущих приступов. Приступ продолжается до получаса, отмечается слабая реакция на нитроглицерин и другие нитраты. При инфаркте миокарда боли еще интенсивнее, не уменьшаются после приема нитратов. Продолжительность приступа составляет более получаса. Характерно чувство тревоги и страха смерти.
При внешнем осмотре человек бледный, кожа покрыта холодным потом. Отмечается поверхностное частое дыхание, учащенный пульс. Постепенно нарастают одышка и цианоз кожи. Вены на шее набухают. При аускультации выслушивается ритм галопа. Выраженное снижение артериального давления является неблагоприятным прогностическим признаком.
Более тяжелое течение имеет вариант острого коронарного синдрома с подъемом сегмента ST. Это означает, что произошел массивный некроз сердечной мышцы. Болевые ощущения при этом настолько сильные, что человек теряет сознание. Боль сопровождается выраженной слабостью, потливостью. Характерно эмоциональное возбуждение, сменяющееся угнетением сознания.
У пожилых людей и пациентов с сахарным диабетом нередко наблюдается бессимптомное течение инфаркта. Болевые ощущения отсутствуют, человек жалуется на внезапно возникшую тревогу и одышку.
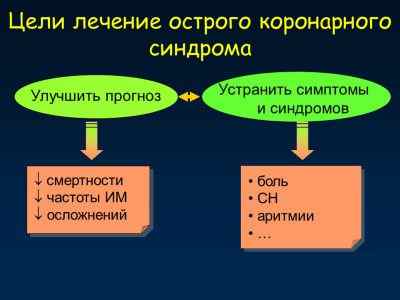
Лечить острый коронарный синдром требуется при появлении первых признаков. Цель неотложных лечебных мероприятий — восстановить кровоток в поврежденной коронарной артерии и предупредить дальнейший ее спазм. После устранения острого состояния назначается лечение для профилактики осложнений.
Амбулаторное ведение пациента возможно только при низкой вероятности развития ОКС. Пациенту назначают динамическое наблюдение, суточное мониторирование сердечной деятельности, эхокардиографию. Во всех остальных случаях проводится госпитализация в кардиологическое или реанимационное отделение.
Лечебные мероприятия при этом состоянии разделены на четыре этапа:
Для каждого этапа имеется определенный алгоритм действий.
Лечебные алгоритмы на разных этапах ведения пациента с ОКС:
Медикаментозная терапия в стационаре осуществляется разными группами лекарственных препаратов:
При наличии показаний проводят оперативные методы лечения — шунтирование и стентирование коронарных артерий.
Лечением пациентов на амбулаторном этапе занимается врач-терапевт или кардиолог поликлиники. Цель — обеспечить профилактику прогрессирования атеросклероза и повторных случаев ОКС. Пациентам на постоянный прием назначают следующие препараты:
- аспирин;
- бета-блокаторы;
- статины;
- ингибиторы АПФ.
Терапия проводится под регулярным контролем показателей свертываемости крови и липидного спектра. Человеку объясняют необходимость отказа от вредных привычек и соблюдения принципов здорового питания. Необходимо ограничить физические нагрузки. Человек должен знать, какие препараты ему нужно принимать при появлении сердечного приступа.
Так как наибольшая смертность от инфаркта миокарда отмечается в течение первого часа от появления первых симптомов, необходимо немедленно вызывать скорую помощь при жалобах человека на боль в сердце. Терапия проводится так же — поэтапно. Пока человек находится дома или в поликлинике, ему необходимо дать таблетку аспирина и нитроглицерин. Если в наличии есть лекарство из группы бета-блокаторов — дают одну таблетку.
Медики устраняют болевые ощущения введением морфина. Дают таблетку Клопидогрела и обеспечивают доступ к венам. Вводят препарат, растворяющий тромбы.
Стационарное лечение осуществляется в отделении реанимации:
- обеспечивают доступ к венозному руслу;
- проводят непрерывное мониторирование ЭКГ для регистрации возможных изменений ;
- обеспечивают постельный режим на двое суток;
- питание ограниченное, молочно-растительная диета;
- при сохраняющемся болевом синдроме проводятся кислородные ингаляции.
Лекарственная терапия осуществляется соответственно происходящим патологическим изменениям в сердечной мышце и клинической картине.
Тактика медикаментозного лечения инфаркта миокарда:
Альтернативным методом восстановления нормального кровотока по сердечным артериям является коронарная ангиопластика. Проводится она в комбинации со стентированием сосудов, что дает высокие положительные результаты.
Современные рекомендации по лечению кардиологических больных предполагают раннюю активизацию пациента после инфаркта миокарда. Срок стационарного лечения не превышает двух недель. Дальнейшее ведение пациента осуществляется врачом поликлиники.
http://vashflebolog.com/coronary-heart-disease/ostryj-koronarnyj-sindrom.html
Острый коронарный синдром с подъемом ST
Объём и тактика диагностических мероприятий
Выяснить жалобы, обратить внимание на характер ангинозного приступа:
- локализацию боли типичную или атипичную;
- продолжительность (более 20 минут);
- интенсивность боли;
- расширение зон иррадиации боли по сравнению с предыдущими приступами;
- снижение или отсутствие эффекта от приёма нитратов;
- сопровождение болевого синдрома одышкой, нарушением сердечного ритма;
- возникновение болевого приступа в покое или после физической и эмоциональной нагрузки.
Обратить внимание на проявления клинических вариантов ОКС:
- ангинозного;
- аритмического;
- цереброваскулярного;
- астматического;
- абдоминального;
- безболевого.
Провести объективное обследование, обратить внимание на:
- беспокойство, бледность, гипергидроз;
- стабильность показателей гемодинамики.
Оформить «Карту вызова СМП». Описать исходные данные основной патологии.
Регистрировать ЭКГ в 12 отведениях: оценить сердечный ритм, ЧСС, проводимость, выраженность признаков гипертрофии левого желудочка, наличие зон ишемии, некроза миокарда, остро возникшую блокаду ножек пучка Гиса, элевацию сегмента ST, сливающуюся с положительным или двухфазным зубцом Т, депрессию сегмента ST, изменение зубца Т, появление патологического зубца Q, комплекса QS.
Провести экспресс-диагностику: миоглобина, КФК, тропонина.
Заполнить «Карту тромболитической терапии».
Мониторинг на месте нахождения пациента и во время транспортировки общего состояния пациента, ЧДД, ЧСС, пульса, АД, ЭКГ, пульсоксиметрии. Во время транспортировки пациента в профильное отделение ЛПУ продолжать кардиомониторинг и пульсоксиметрию.
Помнить о побочном действии морфина:
Поставить диагноз в соответствии с классификациями.
Объём и тактика лечебных мероприятий
Придать пациенту физиологически выгодное (удобное) положение.
Оксигенотерапия по общим правилам.
Обеспечить гарантированный венозный доступ.
Нитроглицерин (спрей) по 1-2 дозы под язык.
Ацетилсалициловая кислота (Аспирин) 250 мг или Кардиомагнил 150-300 мг разжевать.
Клопидогрель 300 мг внутрь (пациентам моложе 75 лет), 75 мг (пациентам старше 75 лет).
Метопролол сукцинат (Беталок) 5-15 мг в/в струйно медленно по 5 мг 2-3 раза через 2 минуты.
- Антикоагулянты прямого действия:
Эноксапарин (Клексан) 30 мг в/в струйно, далее через 15 мин п/к в дозе 1 мг/кг (для пациентов моложе 75 лет) или только п/к в дозе 1 мг/кг или
Гепарин из расчета 60 МЕ/кг не более 4000 Ед. в/в струйно, далее в/в капельно в р-р Натрия хлорида 0,9 % — 500 мл со скоростью 12 МЕ/кг/ч, но не более 1000 МЕ/ч.
- Тромболитическая терапия (с учетом показаний и противопоказаний, вида тромболитика):
Альтеплаза 100 мг в/в по схеме или
Тенектеплаза согласно схемы введения в/в болюсом.
При сохраняющемся болевом синдроме
Морфин 1 % -1 мл (10 мг) дробно по 2-3 мг в/в медленно в течение 10-15 минут до адекватного обезболивания
Налбуфин 1мл (10 мг) 10-20 мг в/в, при необходимости повторить 10 мг в/в медленно через 15 минут.
При продолжающемся болевом синдроме или признаках СН:
Нитроглицерин (Перлинганит) или
Изосорбида динитрат (Изокет) 0,1 % — 10 мл (10 мг) в р-ре Натрия хлорида 0,9 % — 200 мл в/в капельно со скоростью 4 капли в минуту, каждые 10 минут увеличивая скорость введения на 4 капли максимум до 80 капель в минуту или шприцевым дозатором в р-ре Натрия хлорида 0,9 % — 10 мл от 1,2 до 24 мл/час в/в (10-200 мкг/мин) под контролем АД и ЧСС до прекращения боли или снижения САД на 10-15 % у нормотоников, и на 25-30 % у гипертоников, но не ниже 100 мм рт. ст.
Выполнить транспортировку на носилках с фиксацией.
Госпитализация в профильное отделение ЛПУ.







