Ишемический панкреатит: симптомы, причины, диагностика и лечение ишемический панкреатита
Ишемический панкреатит
Симптомы ишемический панкреатита
- Рецидивирующие (повторяющиеся) боли в верхних отделах живота (часто опоясывающего характера), продолжительные, усиливающиеся после приема пищи и при лежании на спине. Боли могут быть тянущими (тупыми) и острыми, постоянными и эпизодическими.
- Диспептические явления.
- Диарея (частый жидкий стул) – 2-4 раза в сутки. Стул обильный, зловонный, кашицеобразной консистенции, может быть сероватого цвета и содержать непереваренные остатки пищи (лиентерея).
- Сахарный диабет.
- Снижение веса.
Выделяют острый и хронический ишемический панкреатит.
- Острый ишемический панкреатит – возникает стремительно вследствие резкой ишемизации (возникновения недостатка кровоснабжения) поджелудочной железы. Такой вариант заболевания наблюдается при эмболии (закупорке) или лигировании (перевязывании) панкреатодуоденальных артерий (сосудов, питающих поджелудочную железу), травме поджелудочной железы.
- Хронический ишемический панкреатит – развивается в течение длительного времени вследствие сдавления питающих поджелудочную железу сосудов (лимфатическим узлом, опухолью, кистой (патологической (отсутствующей в норме) полостью в ткани органа, имеющей стенку и содержащей жидкость)). Также может возникать в результате длительно существующих сосудистых заболеваний (атеросклероза, хронического тромбангиита (воспалительного поражения мелких артерий) и т.д.).
- Причины острого ишемического панкреатита.
- Эмболия (закупорка) панкреатодуоденальных артерий (сосудов, питающих поджелудочную железу), в том числе тромбоэмболия (закупорка тромбом (сгустком крови)).
- Лигирование (перевязывание) панкреатодуоденальных артерий.
- Травма поджелудочной железы и питающих ее сосудов.
- Причины хронического ишемического панкреатита делятся на экстравазальные (внесосудистые) и интравазальные (внутрисосудистые).
- Сутьэкстравазальных причин заключается в сдавлении чревного ствола (артерии, ветви которой кровоснабжают органы пищеварительной системы, в том числе поджелудочную железу):
- ножками диафрагмы (дыхательной мышцы);
- опухолями (новообразованиями);
- кистами (патологическими (отсутствующими в норме) полостями в ткани органа, имеющими стенку и содержащими жидкость);
- увеличенными лимфатическими узлами;
- волокнами чревного сплетения (крупного нервного сплетения, расположенного в брюшной полости);
- увеличенной поджелудочной железой при обострениях панкреатита.
- Интравазальные причины (связанные с заболеваниями сосудов).
- Атеросклероз.
- Хронический тромбангиит (воспалительное поражение мелких артерий).
- Диабетическая ангиопатия (поражение кровеносных сосудов при сахарном диабете).
- Сутьэкстравазальных причин заключается в сдавлении чревного ствола (артерии, ветви которой кровоснабжают органы пищеварительной системы, в том числе поджелудочную железу):
Врач гастроэнтеролог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб пациента (когда (как давно) появились боль в верхних отделах живота, тошнота и рвота, вздутие живота, отрыжка, диарея (частый жидкий стул), снижение массы тела, с чем пациент связывает возникновение этих симптомов).
- Лабораторные данные.
- Общеклинический анализ крови: повышение содержания в крови лейкоцитов (белых клеток крови), скорости оседания эритроцитов (красных клеток крови) — лабораторного показателя, указывающего на наличие воспаления в организме (СОЭ). Эти явления наблюдаются, как правило, при обострении заболевания.
- Биохимический анализ крови: повышение уровня глюкозы (сахара) в крови, липазы (фермента (белка, ускоряющего химические реакции в организме), участвующего в расщеплении жиров), амилазы (фермента, участвующего в расщеплении углеводов), трипсина и эластазы I (ферментов, участвующих в расщеплении белков), фруктозамина (белка, образующегося в результате взаимодействия глюкозы и белков крови и являющегося одним из показателей содержания глюкозы в крови), билирубина (желчного пигмента (красящего вещества), образующегося в результате разрушения эритроцитов).
- Общеклинический анализ мочи: в моче может обнаруживаться глюкоза (при тяжелом сахарном диабете, являющемся одним из основных симптомов заболевания).
- Биохимический анализ мочи выявляет микроальбуминурию (наличие альбумина (одного из белков крови) в моче в количестве до 300 мг за сутки) и микротрансферринурию (присутствие в моче следов трансферрина – белка, осуществляющего перенос железа в плазме (жидкой части крови)), отсутствующие в норме.
- Общеклинический анализ кала может свидетельствовать о нарушении экскреторной (выделительной) активности поджелудочной железы. Может отмечаться повышенное содержание в кале нейтральных жиров (жировых компонентов пищи, не подвергшихся расщеплению или усвоению и выделенных в неизмененном виде), жирных кислот, наличие непереваренной клетчатки (пищевых волокон).
- Секретин-панкреозиминовый (церулеиновый) тест – заключается в стимуляции внешнесекреторной функции (функции выработки пищеварительных ферментов) подже лудочной железы последовательным внутривенным введением секретина (гормона, вызывающего выделение сока поджелудочной железы), а через 30 минут — холецистокинина (гормона, вырабатывающегося в ответ на поступление пищевой кашицы в 12-перстную кишку, вызывающего сокращение желчного пузыря и выработку ферментов поджелудочной железы). Оценивается количество секрета (выделяемого вещества) в полученных 6-ти порциях содержимого 12-перстной кишки, концентрация бикарбо натов (солей, вырабатываемых поджелудочной железой) в первых 3-х и ферментов — в последних 3-х порциях. Тест применяется для оценки функциональной активности поджелудочной железы (способности данного органа участвовать в пищеварении).
- Инструментальные данные.
- Ультразвуковое исследование (УЗИ) брюшной полости – неинвазивное (без проникновения через кожу или слизистые оболочки) исследование организма человека с помощью ультразвуковых волн. Позволяет выявить изменения в ткани поджелудочной железы, наличие патологических (отсутствующих в норме) образований, которые могли бы препятствовать кровотоку в зоне данного органа, развитие осложнений.
- Компьютерная томография (КТ) брюшной полости – метод, позволяющий сканировать различные органы послойно с использованием рентгеновского излучения. КТ применяется для оценки состояния поджелудочной железы и соседних органов, а также для исключения опухолевого процесса (новообразований в тканях органа).
- Магнитно-резонансная томография (МРТ) – высокоинформативный диагностический метод. Применяется, в основном, для диагностики патологических процессов в мягких тканях (мышцах, внутренних органах). Диагностическая функция МРТ при ишемическом панкреатите аналогична таковой у КТ.
- Ангиография висцеральных артерий – метод рентгенологического исследования кровеносных сосудов, который применяется для оценки проходимости артерий, питающих органы брюшной полости, и выявления участка ишемии (недостатка кровоснабжения).
- Эндоскопическая ультрасонография (ЭУС) – метод ультразвуковой диагностики заболеваний поджелудочной железы, при котором сканирование производится через стенки желуд ка и 12-перстной кишки. Позволяет детально изучить структуру ткани поджелудочной железы, исключить опухолевый процесс.
- Рентгенография брюшной полости – исследование брюшной полости с использованием рентгеновского излучения. Позволяет оценить состояние поджелудочной железы и близлежащих органов.
- Возможна также консультация терапевта.
Лечение ишемический панкреатита
Выделяют консервативное (безоперационное) и хирургическое лечение заболевания, а также общие рекомендации.
- Общие рекомендации.
- Диетотерапия. Диету необходимо соблюдать на протяжении всей жизни — стол №5п по Певзнеру (№5 панкреатический, диета с повышенным содержанием белка, уменьшением жиров и углеводов, в частности, сахара).
- Отказ от курения.
- Консервативное лечение проводится с целью устранения симптомов заболевания.
- Заместительная терапия (медикаментозное лечение, направленное на возмещение утраченной или ослабленной экзокринной (выделительной) функции поджелудочной железы (выработки панкреатического сока – вещества, расщепляющего углеводы и жиры)). Заместительная терапия осуществляется с помощью микрокапсулированных ферментов (белков, расщепляющих питательные вещества (белки, жиры, углеводы) и заключенных в капсулы).
- Анальгетические (обезболивающие) и противорвотные препараты – применяются для устранения/облегчения боли, тошноты и рвоты.
- Спазмолитические препараты применяются для устранения сосудистого спазма (сокращения стенки сосудов), а также способствуют облегчению боли.
- Гиполипидемические (снижающие уровень липидов (жиров) в крови) средства используются для нормализации уровня липидов, что особенно важно в случае ишемии (недостатка кровоснабжения) вследствие атеросклеротического поражения сосудов.
- Антикоагулянты (препараты, угнетающие свертываемость крови) назначаются для профилактики образования тромбов (сгустков крови в просвете кровеносных сосудов).
- Коррекция гликемии (уровня глюкозы (сахара) в крови) – поддержание оптимального уровня глюкозы в крови.
- Хирургическое лечение заключается в нормализации кровоснабжения поджелудочной железы.
- Ангиопластика чревного ствола (артерии, ветви которой кровоснабжают органы пищеварительной системы, в том числе поджелудочную железу) – операция, при которой просвет сосуда раскрывается посредством введения в него тонкого катетера (трубки) с расширяющимся баллоном на конце.
- Хирургическое удаление образования, сдавливающего чревный ствол и его ветви – опухоли или кисты (патологические (отсутствующие) образования в ткани, имеющие стенку и содержащие жидкость).
- Резекция (удаление пораженного участка) поджелудочной железы показана при развившихся осложнениях (например, при образовавшихся в органе кистах или при панкреонекрозе – омертвении поджелудочной железы или ее участка).
http://lookmedbook.ru/disease/ishemicheskiy-pankreatit
Симптомы панкреатита, лечение, причины приступов панкреатита
Панкреатит — это воспалительно-дегенеративный процесс в поджелудочной железе. Каждый год растет число людей, страдающих панкреатитом. Симптомы и лечение этого недуга напрямую зависят от остроты воспалительного процесса, степени выраженности поражения поджелудочной железы.
Основными жертвами панкреатита чаще всего становятся люди, склонные к перееданию, любители жирной пищи, алкоголя. Под действием определенных провоцирующих факторов в поджелудочной железе активизируется выработка протеолитических ферментов, что и вызывает воспалительные процессы.
Причины возникновения панкреатита
Чаще всего, у человека, страдающего панкреатитом, существует несколько факторов, способствовавших его развитию, которые стоит установить и по возможности устранить. 98% всех случаев появления острого панкреатита связаны либо со злоупотреблением алкоголя, либо с желчнокаменной болезнью. Подробности патологических процессов, происходящих в поджелудочной железе при воспалении, а также дополнительные факторы риска развития панкреатита читайте в статье Причины панкреатита.
Симптомы острого панкреатита
Поджелудочная железа — не очень крупный орган, однако, она выполняет важнейший функции в организме человека, самые главные из которых — секреция пищевых ферментов для нормального пищеварения и выработка инсулина, дефицит которого приводит к такому серьезному заболеванию как сахарный диабет. Что происходит при воспалении железы? В период острого панкреатита, симптомы развиваются как при сильном отравлении. Ферменты, вырабатываемые поджелудочной железой, задерживаются в ней или ее протоках, и начинают разрушать саму железу, а попадая в кровь вызывают симптомы общей интоксикации:

Фаст-фуд — один из основных врагов поджелудочной
- Боль. Это самый выраженный симптом, боль при панкреатите обычно очень интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой. При несвоевременном оказании медицинской помощи и снятию боли у пациента может произойти болевой шок. Локализуется боль под ложечкой, подреберье либо справа, либо слева, в зависимости от места поражения железы, в случае, когда воспаляется весь орган, то боль носит опоясывающий характер.
- Высокая температура, низкое или наоборот высокое давление. При стремительном развитии воспалительного процесса, самочувствие пациента быстро ухудшается, может подняться температура до высоких цифр, а также снизиться или подняться артериальное давление.
- Цвет лица. При панкреатите у больного заостряются черты лица, сначала становится бледными кожные покровы, постепенно цвет лица приобретает серо-землистый оттенок.
- Икота, тошнота. Также панкреатиту свойственны такие симптомы, как сухость во рту, икота, отрыжка и тошнота.
- Рвота. Приступы рвоты с желчью не приносят больному облегчения. Поэтому при начале острого периода ни о каком приеме пищи речи не идет, голодание в случае острого панкреатита является главным условием успешного дальнейшего лечения.
- Диарея или запор. Стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Рвота может быть и съеденной пищей (когда рвет желудочным содержимым в начале приступа), затем появляется желчь из 12 перстной кишки. Однако, бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
- Одышка. Одышка обусловлена также потерей электролитов при рвоте. Больного беспокоит постоянная одышка, липкий пот, появляется обильный желтый налет на языке.
- Вздутие живота. Желудок и кишечник во время приступа не сокращаются, поэтому при осмотре врач определяет сильное вздутие живота, при пальпации не определяется напряжение мышц живота.
- Синюшность кожи. Вокруг пупка или на пояснице могут появится синюшные пятна, придающие кожным покровам мраморный оттенок, в области паха цвет кожи может приобретать сине-зеленый оттенок. Это объясняется тем, что из воспаленной железы кровь может проникать под кожу живота.
- Желтушность склер, кожи. При склерозирующей форме панкреатита может возникнуть механическая желтуха, которая появляется вследствие сдавливания части общего желчного протока уплотненной тканью железы.
- При таких симптомах панкреатита у человека с каждой минутой состояние ухудшается, медлить в таки случаях нельзя и следует как можно скорее вызвать «скорую помощь».
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и человека следует срочно госпитализировать.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни. Первую помощь, которую можно оказать человеку с приступом панкреатита, симптомы которого очевидны, заключается в прикладывании холода на живот, приеме спазмолитика — На-шпа, Папаверин, а также отказ от приема любой пищи и постельный режим до приезда Скорой помощи.
Главные 3 кита, на которых основано лечение острого панкреатита: ГОЛОД, ХОЛОД И ПОКОЙ
Экстренная помощь, которую оказывают в Скорой помощи:
- вену пунктировать, капельницу с физраствором
- противорвотное — метоклопрамида (церукала)10 мг
- обезболивающее — кеторолак
- антисекреторное — октреотид (сандостатин) 250 мг или квамател (омепразол) 40 мг
В условиях стационара обычно проводят:
- В стационаре внутривенное введение хлорид натрия (физраствор), реополиглюкин + контрикал
- Используют мочегонные препараты, они предотвращают отек поджелудочной, а также способствуют выведению ферментов из крови, токсинов из организма. Из мочегонных либо Фуросемид (лазикс) во время инфузионной терапии (в резинку после капельницы) либо Диакарб в таблетках под прикрытием препаратов калия.
- Омепразол 80 мг на сутки, есть формы для внутривенного введения во время капельницы — Квамател.
- Спазмолитики — дротаверина гидрохлорид, но-шпа
- При сохраняющейся рвоте – метоклопрамид внутримышечно
- При болях – обезболивающие
- При тяжелом или гнойном панкреатите – антибиотики (цефалоспорины 3-4 поколения или фторхинолоны).
- В острый период показаны ингибиторы ферментов (контрикал и гордокс).
- Витаминотерапия также входит в комплексное поддержание ослабленного организма, особенно показаны витамин С, и витамины группы В.
- На 4-5 дней больному назначается голод и питье теплой воды без газов. При тяжелых панкреатитах, когда голодают по несколько недель показано парентеральное питание (внутривенно вводят белковые гидрализаты и жировые эмульсии, если холестерин в крови в норме).
- Только по прошествии этого времени пациенту разрешается прием пищи, сначала можно пить только простоквашу, постепенно добавляя в меню творог и через 3-4 дня постепенно больной может принимать диетическую пищу по специальной диете 5П.
Оперативное лечение показано при подозрении на деструктивный панкреатит и при признаках воспаления брюшины, а также при неэффективности консервативной терапии.
При этом лапараскопия показана при подозрении на жидкость в брюшной полости или признаки перитонита. Также ее выполняют для дифференциальной диагностики острого панкреатита с другими заболеваниями.
Лапаратомия (широкий операционный доступ с рассечением от грудины до паха) проводится при ранее выполнявшихся оперативных вмешательствах на животе, вентральных грыжах, нестабильном кровообращении (шоке).
Симптомы и признаки хронического панкреатита
Хронический панкреатит считается преимущественно воспалительным заболеванием поджелудочной железы, при котором происходят структурные изменения ткани органа. Большинство исследователей считают, что отличительным признаком хронического панкреатита является то, что после устранения действия провоцирующих факторов, патологические изменения в железе не только сохраняются, но и продолжают прогрессировать функциональные, морфологические нарушения работы железы. При этом формируется экзогенная и эндогенная недостаточность этого органа.
В возникновении хронического панкреатита определяются два периода, начальный — который может длиться годами и то проявлять себя характерными симптомами, то затихать, и период — когда нарушения, повреждения в поджелудочной железе носят выраженный характер и беспокоят человека постоянно.
- В периоде начала заболевания, который обычно длится десятилетиями, человек испытывает только периодические болевые ощущения, возникающие спустя 15 минут после еды и длятся от нескольких часов до нескольких суток. Боль локализуется чаще всего в верхнем отделе живота, иногда в области сердца, в левой стороне грудной клетки, слева в поясничной области, также может быть опоясывающего характера. Ее интенсивность уменьшается, когда человек наклоняется вперед, когда сидит.
- В основном появление характерных болей провоцируются чрезмерным употреблением жирной, жареной пищей, алкоголем или обилием газированных напитков, а также шоколада, кофе. Хуже всего приходится человеку, если произошел прием большого количества различных блюд одновременно. Поджелудочной железе тяжело справиться с разными видами белков, жиров и углеводов. Поэтому люди, придерживающиеся принципов раздельного питания менее подвержены заболеваниям поджелудочной железы.
- При болях также могут быть диспепсические расстройства, такие как рвота, тошнота, хроническая диарея, вздутие живота, похудание. Однако, это бывает не всегда, и боли, и диспепсия при адекватном симптоматическом лечении проходят, функция железы по выработке ферментов сильно не нарушается и больной продолжает спокойную жизнь, до следующего переедания или сбоя.
- В случае длительного существования хронического панкреатита начинает разрушаться структура ткани железы, сокращается выработка ферментов и гормонов, постепенно формируется секреторная недостаточность. При этом болевой синдром может отсутствовать совсем, либо быть слабовыраженным, а диспепсия скорее наоборот, становится преобладающим симптомом хронического панкреатита с секреторной недостаточностью.
- Также для хронического панкреатита характерна незначительная желтушность кожи, склер, она бывает не у всех и также может периодически исчезать.
- На поздних стадиях панкреатита, когда железа начинает атрофироваться, может развиться сахарный диабет.
Исходя из различных симптоматических комплексов, которые испытывают пациенты с хроническим панкреатитом, выделяют несколько видов заболевания:
- Диспепсический вид — при этой форме панкреатита больной страдает хронической диареей, вздутием живота, снижением массы тела.
- Бессимптомный вид — эта форма самая странная, поскольку панкреатит годами не проявляется никакими признаками, симптомами и человек не догадывается о происходящих нарушениях.
- Псевдоопухолевый вид — эта форма панкреатита течением и симптомами напоминает рак поджелудочной железы. Основной признак этого заболевание — появляющаяся желтушность кожи, склер и пр.
- Болевой вид — из названия ясно, что он характеризуется болезненным синдромом, который бывает очень часто после приема пищи и особенно алкоголя.
Что делать при подозрении на хронический панкреатит?
Конечно, при подозрении на хронический панкреатит следует обратиться за комплексной диагностикой к гастроэнтерологу. Врач на основании жалоб пациента, анамнеза заболевания и следующих диагностических мероприятий, установит точный диагноз:
- Лабораторная диагностика хронического панкреатита – изменение уровня эластазы в кале.
- Анализ кала может определить существует ли стеаторея, то есть содержание не переваренного жира в кале, что укажет на сбои в работе железы.
- Тест специальными препаратами на стимуляцию поджелудочной.
- УЗИ также может помочь в установлении правильного диагноза.
- В случае сомнений или для большей определенности диагноза помогает также компьютерная томография.
- Следует сдать анализ крови на содержание глюкозы, для выявления сахарного диабета, а также можно пройти тест на толерантность к глюкозе.
Диагноз только на основании данных УЗИ не является достоверным, поскольку нет специфических признаков, а могут быть лишь незначительные диффузные изменения структуры или отечность в период обострения. Чаще всего вообще нет никаких УЗИ-проявлений.
Лечение хронического панкреатита
Симптомы хронического панкреатита могут быть слабо- и ярковыраженными. Как правило, при обострении хронического панкреатита также показана госпитализация и аналогичная терапия, как при остром процессе.
Больной должен пожизненно соблюдать диету, принимать препараты при секреторной недостаточности поджелудочной железы, спазмолитики. Очень полезно посещать 2 раза в год санатории, особенно Ставропольского Края, такие как Пятигорск, Железноводск, Кисловодск, с комплексным лечением и приемом натуральной минеральной воды из источников (особенно эффективна Славяновская и Смирновская вода). Основные принципы лечения:
Диета при хроническом течении
Это самый тяжелый для исполнения принцип лечения, поскольку диета при панкреатите исключает все вкусные продукты, которые любят все — шашлыки, шоколад, сладости, грибы, острые, жареные блюда, фаст-фуд. Все продукты вплоть до фруктов и овощей следует измельчать, только варить, запекать.
Питание должно быть частым и небольшими порциями, то есть кушать следует каждые 3 часа, при этом желательно не смешивать за один прием пищи различные виды белка, жиров или углеводов. Подробнее о диете читайте в нашей статье Что можно есть при панкреатите.
Как устранять боль при хроническом панкреатите

Алкоголь -злейший враг поджелудочной
При соблюдении диеты боль гораздо реже дает о себе знать, но стоит немного отойти от нее, позволить себе жирного или жаренного и все — нужны обезболивающие.
- При интенсивной боли врачом могут быть назначены спазмолитики — Но-Шпа, Дротаверин, которые уменьшают воспаление в поджелудочной железе и соответственно снижают боль.
- На сегодняшний день врач также может назначить мебеверин (Дюспаталин, Спарекс) — спазмолитик, миотропного действия, устраняет спазмы ЖКТ.
- Можно на короткий курс назначить антисекреторные (омепразол) и диуретические средства (диакарб по таблетке на три дня под прикрытием аспаркама при отечной форме).
- Также применяют Октреотид, лекарственный препарат, подавляющий выработку гормонов железой, поскольку они стимулируют ее и тем самым вызывают боль. Это лекарство назначают только в стационарах.
Панкреатические ферменты для коррекции нарушения функций поджелудочной железы
При длительном протекании хронического панкреатита происходит замещение нормальных тканей этого органа, утрате нормальной ее функции, поэтому появляется сахарный диабет и нарушается пищеварение. Чтобы дать отдых для поджелудочной железы и снизить болевые ощущения у больных, необходим прием дополнительных панкреатических ферментов:
- Фестал – его следует пить 3 р/день по 1 таблетке во время еды, обычно его сочетают с гистаминовыми блокаторами для уменьшения кислотности в желудке — фамотидин, циметидин.
- Панкреатин (Эрмиталь, Креон, Пензитал, Панзинорм, Пангрол, Микразим, Мезим, Биозим, Гастенорм, Энзистал) – это ферменты поджелудочной железы, принимаемые также 3 р/день по 2 табл. во время приема пищи, желательно запивать щелочной минеральной водой. Они помогают расщеплять жиры, углеводы, белки.
- Говоря о ферментах, надо помнить об их активности, 10 000 ЕД по липазе (таблетка мезим-форте) трижды в день – стандартная потребность при заместительной терапии. Оригинальный мезим имеет не очень приятный запах, если запаха нет – это подделка (толченый мел).
При хроническом панкреатите, когда симптомы наблюдаются очень длительное время — снижается уровень инсулина, что рано или поздно влечет за собой развитие сахарного диабета. В случае его диагностики, пациенту следует обратиться за консультацией к эндокринологу для уточнения схемы терапии и соблюдения диеты.
http://zdravotvet.ru/pankreatit-simptomy-lechenie-prichiny-pristupov-pankreatita/
Панкреатит и ибс
Ишемия поджелудочной железы (ишемический панкреатит) — достаточно частое патологическое явление, возникающее преимущественно в пожилом и старческом возрасте. Более ста лет назад И. П. Павлов писал: «Совершенно ясно, что даже кратковременное нарушение кровообращения обусловливает значительное понижение функциональной способности поджелудочной железы».
Выделяют эктравазальные и интравазальные причины ишемии поджелудочной железы (ПЖ).
Причины экстравазалъного стеноза:
— сдавление чревного ствола измененной срединной дугообразной связкой и медиальными ножками диафрагмы, ганглионарными и неганглионарными волокнами чревного сплетения, увеличенными забрюшинными лимфатическими узлами, кистами ПЖ;
— сдавление питающих сосудов увеличенной ПЖ при псевдотуморозном панкреатите.
Причины интравазалъной окклюзии:
— атеросклеротическое поражение чревного артериального ствола;
— хронический тромбангиит;
— тромбоэмболия;
— диабетическая ангиопатия, которая приводит к паренхиматозным изменениям ПЖ в сочетании с атеросклеротической облитерацией сосудов.
Частое развитие ишемического панкреатита обусловлено особенностями кровоснабжения ПЖ, в частности отсутствием собственных крупных артерий. Как было описано выше, ПЖ снабжается кровью из многочисленных ветвей чревной, верхней брыжеечной и селезеночной артерий. При этом источником кровоснабжения головки, тела и хвоста ПЖ, вследствие различного их эмбриогенеза, являются разные сосуды.
Артериальный круг ПЖ и внутриорганные артериальные анастомозы осуществляют внутрисистемные (бассейн чревного ствола) и межсистемные (бассейны чревной и верхней брыжеечной артерий) артериальные связи, что обеспечивает чрезвычайную пластичность артериального русла железы в условиях нарушенного кровотока за счет быстрого перераспределения крови. В то же время вовлечение сосудистой сети ПЖ в патологический процесс при абдоминальной ишемии предопределяет скорость развития необратимых изменений паренхимы. При этом особое значение приобретают нарушения микроциркуляции (в связи с чем строение интраорганного сосудистого русла ПЖ заслуживает пристального внимания), объясняющие высокую частоту ишемических панкреатитов у больных абдоминальным ишемическим синдромом.
Недавние обследования пациентов с метаболическим синдромом показали, что у этих больных имеются расстройства кровообращения в ПЖ, обусловленные как функциональными, так и органическими изменениями сосудов, причем нарушения внутрипанкреатического кровообращения более выражены при ожирении и гиперлипидемии II и IV типов. Нарушения терминального кровообращения в поджелудочной железе отрицательно сказываются на состоянии как экзокринной, так и эндокринной ее функции. Существуют данные, что при ишемическом ХП, обусловленным атеросклеротическим стенозом ветвей брюшной аорты, снижение антитромбогенной активности сосудистой стенки наступает в ранние сроки заболевания (до 5 лет), в то время как при алкогольном и билиарнозависимом ХП антитромбогенная активность сосудистой стенки снижается через 11 и 16 лет от начала заболевания.
Интересны результаты исследований Y. Tsushima и S. Kusano, определявших перфузию в паренхиме неизмененной ПЖ при помощи динамической компьютерной томографии. Авторами проведено обследование в разных возрастных группах у 23 пациентов (10 мужчин и 13 женщин в возрасте от 25 лет до 71 года). Отмечена отрицательная корреляционная связь уровня перфузии и возраста больных (г = 0,699; р
http://glavzdorov.ru/stati/11-gastroenterologiya/26-ishemicheskij-pankreatit
Панкреатит — симптомы и лечение, признаки приступа

В основе панкреатита лежит воспалительный процесс, который происходит в тканях поджелудочной железы. В итоге пагубное влияние приводит к повреждению и коррекции внутри и внешне-секреторной функций. Этот процесс способствует нарушению обмена веществ.
Из-за панкреатита ферменты которые по умолчанию вырабатываются поджелудочной железой для переваривания пищи, начинают свою работу не в просвете двенадцатиперстной кишки, а в самой поджелудочной.
Как следствие, железа начинает переваривать саму себя, тем самым давая толчок к появлению симптомов панкреатита. Вырабатываемые ферменты попадают в кровеносную систему, и разносятся по всему организму взрослого человека — вызывая обильную интоксикацию организма.
Каждый год растет число людей, страдающих панкреатитом. Люди, склонные к перееданию, любители жирной пищи и алкоголя находятся в опасной зоне, и подвержены возникновению панкреатита.
Причины панкреатита
Желчные камни и алкоголизм являются причинами почти 90% госпитализаций в связи с острым панкреатитом. По некоторым данным свыше 40% всех пациентов — это алкоголики с некрозом поджелудочной железы или деструктивным панкреатитом.
Если человек имеет склонность к хроническому перееданию, риск возникновения панкреатита увеличивается в разы, особенно при злоупотреблении жирной, жаренной пищи. Также к развитию панкреатита могут привести простуда, грипп, герпес, пищевая аллергия, гастрит, аппендицит.
Что касается факторов риска , то люди у которых есть данные привычки или заболевания больше всего подвержены возникновению панкреатита:
- алкоголизм и курение;
- травмы живота;
- сосудистых заболеваниях;
- нарушении оттока желчи;
- постоянное употребление большого количества жирной, жареной, копченой, острой пищи;
- болезнях соединительной ткани;
- заболевания желудка и двенадцатиперстной кишки (язвенная болезнь, гастриты, опухоли);
- наследственной предрасположенности;
- приеме определенных лекарств (тетрациклины, сульфаниламиды, цитостатики);
После перенесенного острого панкреатита может развиться хроническая форма, а это уже чревато развитием сахарного диабета и другими серьёзными последствиями, вплоть до рака поджелудочной железы.
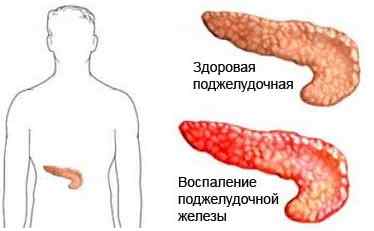
Симптомы панкреатита
Панкреатит и его симптомы будут зависеть от формы заболевания, всего выделяют острый и хронический панкреатит.
В период острого панкреатита , симптомы развиваются как при сильном отравлении. В первую очередь это сильнейшая боль в верхней части живота (подложечная область, правое или левое подреберье), как правило, опоясывающего характера. После принятия обезболивающих препаратов или спазмолитиков боль не утихает. При несвоевременном оказании медицинской помощи и снятию болевых ощущений у пациента может произойти болевой шок.
Также характерен кашицеобразный пенистый стул с неприятным запахом, содержащий частички, не переваренной пищи. В большинстве случаев возникают тошнота, неоднократная рвота, иногда она может быть без желудочного содержимого. У больного характерный вид: он изможден и покрыт потом, пульс учащенный, дыхание поверхностное, частое. Вследствие интоксикации, обезвоживания организма падает артериальное давление, нарушается сознание. Может развиться коллапс и шок.
Острый панкреатит развивается неожиданно и обычно продолжается короткий период времени. При вышеперечисленных симптомах панкреатита у человека с каждой минутой состояние ухудшается, медлить в таки случаях нельзя и следует как можно скорее вызвать «скорую помощь».
Что касается хронической формы заболевания, то болевой синдром менее выражен.
Симптомы хронического панкреатита
В случае хронического панкреатита на первый план выходят симптомы нарушения пищеварительной и эндокринной функции железы. Хронический панкреатит может некоторое время протекать без видимых симптомов или маскироваться под другие заболевания органов брюшной полости.
В течение хронического панкреатита выделяют два периода, начальный — который может длиться годами и то проявлять себя специфическими симптомами, то затихать, и период — когда нарушения, повреждения в поджелудочной железе носят выраженный характер и докучают человеку регулярно.
В начальном периоде основным проявлением выступает болевой синдром. Боли (менее интенсивные, чем при острой форме заболевания) опоясывающего характера, локализуется в верхних отделах живота. Болевые ощущения могут быть опоясывающими, уменьшаться в положении сидя, при наклоне туловища вперед, чаще возникают спустя 20-40 минут после приема пищи.
Также для хронического панкреатита характерны диспепсические расстройства организма: потеря аппетита, отрыжка, понос, тошнота, рвота, метеоризм, постоянное урчание в животе. Человек теряет аппетит и быстро худеет. В основном появление характерных болей провоцируются чрезмерным употреблением жирной, жареной пищей, алкоголем или обилием газированных напитков, а также шоколада, кофе.
Исходя из различных симптоматических комплексов, которые испытывают пациенты с хроническим панкреатитом, выделяют несколько видов заболевания, для каждого из них характерны свои клинические симптомы.
В результате хронического панкреатита может так измениться форма поджелудочной железы, что она начнёт давить на двенадцатиперстную кишку и мешать прохождению пищи, кроме этого уменьшается ее способность вырабатывать ферменты и гормоны, формируется секреторная недостаточность.
При хроническом панкреатите может наблюдаться симптом Тужилина — появление ярко-красных пятен в области живота, спины, груди, которые представляют собой аневризмы и не исчезают при надавливании.
Лечение панкреатита
Пациенты, страдающие острым панкреатитом, подлежат немедленной госпитализации в реанимационное отделение, в котором их обследуют в экстренном порядке и назначают необходимое лечение.
Главной целью лечения является устранение боли, коррекция нарушений функции поджелудочной железы, предупреждение и лечение осложнений. Лекарства при панкреатите назначают для купирования воспалительного процесса, устранения патогенных факторов, снижения болевых ощущений, нормализации пищеварения в тонком кишечнике.
В первые несколько дней развития тяжелого острого панкреатита может встать вопрос об операции. Оперативное лечение показано при подозрении на деструктивный панкреатит и при признаках воспаления брюшины, а также при неэффективности консервативной терапии.
Тяжелый панкреатит, вызванный желчными камнями, лечат эндоскопически или оперативно. Хирургическое вмешательство заключается в удалении желчного пузыря и санации (очистке) протоков.
Как лечить панкреатит народными средствами
Важно понимать, что народные средства могут использоваться в лечении панкреатита в домашних условиях только в качестве дополнительной терапии с разрешения лечащего врача.
В общем народное лечение панкреатита включает соблюдение диеты, сборы из лекарственных растений и гимнастику.
Диета при панкреатите
Главный принцип диетотерапии – употребление пищи, щадящей желудок, поджелудочную железу и печень. И так, что можно есть при панкреатите, а также подробный список продуктов приведен ниже:
В период обострения хронического панкреатита, в первые 1-2 дня назначают голод. Разрешен прием только жидкости — отвар шиповника, некрепкий чай, и щелочная минеральная вода без газа.

Профилактика
Следует придерживаться таких правил здорового образа жизни:
- умеренное употребление алкоголя;
- соблюдение основ правильного питания;
- своевременная диагностика и лечение желчнокаменной болезни.
Целью профилактики является приостановить прогрессирование воспаления, предупредить развитие осложнений.
Гимнастика при панкреатите
Рекомендуется 2-3 раза в сутки выполнять специальную дыхательную гимнастику, оказывающую эффект массажа внутренних органов. Гимнастику следует выполнять после стихания симптомов приступа панкреатита.
Чтобы избежать появления неприятных симптомов панкреатита следует основательно пересмотреть свой образ жизни, ограничив потребление алкоголя и отказавшись от слишком жирной пищи. Занимайтесь спортом, ведите сбалансированное питание, проводите своевременную профилактику желчнокаменной болезни, и в таком случае — панкреатит вас не побеспокоит.
http://simptomy-lechenie.net/pankreatit-simptomy-i-lechenie-priznaki-dieta/
Симптомы и лечение панкреатита, подбор диеты
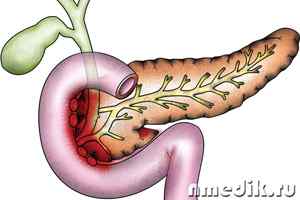
Панкреатит – воспаление поджелудочной железы. Поджелудочная железа, вторая по размерам железа нашего организма. Она выполняет важные секреторные функции: внутрисекреторная функция заключается в выработке гормонов инсулина, липокаина и глюкагона, внешнесекреторная функция выражается в выделении в двенадцатиперстную кишку панкреатического сока, нейтрализующего кислое содержание желудка и участвующего в процессе пищеварения.
В железе проходит внутренний проток, открывающийся в двенадцатиперстную кишку, туда же открывается и желчный проток. Вместе они образуют общую ампулу. В здоровом состоянии железы давление в поджелудочном протоке выше, чем в желчном для того, чтобы не происходило заброса желчного и кишечного содержимого. При нарушении разницы давлений затрудняется отток панкреатического сока, что вызывает ряд расстройств, приводящих к тому, что железа начинает переваривать сама себя. На этой почве возникает воспаление или панкреатит.
Причины развития панкреатита
- Алкогольная интоксикация организма
- Заболевания желчного пузыря и его протоков
- Заболевания двенадцатиперстной кишки
- Внутренние травмы
- Длительный прием таких лекарств, как антибиотики, непрямые антикоагулянты, иммуносупрессанты, сульфаниламиды, Бруфен, парацетамол, индометацин, эстрогены и глюкокостироидные гормоны
- Перенесенные инфекции (гепатиты B и C, паротит и др.)
- Гиперлипидемия
- Гиперпаратиреоз
- Сосудистые заболевания
- Воспаления соединительной ткани
- Камни в выводящем протоке железы
Различают два вида панкреатита:
Острый панкреатит
Острый панкреатит – это воспалительный процесс, выражающийся в ферментном аутолизе (самопереваривании) поджелудочной железы. В тяжелых и запущенных формах может возникнуть некроз части тканей железы и тканей близлежащих органов и сосудов, а также возникновение вторичных инфекций на месте воспаления.
Различают 5 форм острого панкреатита:
Симптомы острого панкреатита
Первый симптом – это сильная боль в области живота, боль может локализоваться в различных частях живота. При воспалении головки поджелудочной железы, болит в правом подреберье, при воспалении тела железы, боль отдает в подложечную область, в случае если воспаление началось в хвосте железы, боль будет в левом подреберье. Если произошло обширное воспаление всей железы, боль может быть опоясывающей. В редких случаях боль может отдавать в спину или за грудину, в область левой лопатки.
Второй цепью симптомов может стать сухость во рту, отрыжка, икота, тошнота или даже сильная рвота. Кроме того, в редких случаях наблюдается желтуха. Поднимается температура, язык покрывается обильным налетом, выступает обильный пот, кожные покровы сильно бледнеют.
Лечение острого панкреатита
В первую очередь требуется быстрая госпитализация, поскольку своевременно начатое лечение может предотвратить некроз тканей. Первые четыре дня требуется соблюдение строгого постельного режима, употребление пищи должно быть сведено к минимуму. Питье предпочтительно щелочное такое, как раствор соды или минеральная вода Боржоми. В стационаре делаются промывания желудка через зонд, а также инъекции с лекарствами для лечения железы и антибиотиками, для предупреждения развития вторичной инфекции. Если причиной воспаления стали камни в протоке, то требуется хирургическое вмешательство по их удалению.
Хронический панкреатит
Хронический панкреатит чаще всего развивается на месте не до конца пролеченной острой формы. Также может быть следствием воспаления в других органах пищеварительного тракта. Хронический панкреатит может спровоцировать и алкоголизм. Хроническая форма выражается в прогрессирующем воспалении поджелудочной железы, что приводит к медленному замещению тканей железы на ткани, неспособные выполнять свою функцию. Воспаление может охватить, как всю железу, так и отдельные ее части.
Существует 4 формы хронического панкреатита:
Симптомы хронического панкреатита
Сильно ухудшается аппетит, появляются отрыжка, тошнота и рвота, в результате больной значительно худеет. Наблюдается повышенное слюноотделение и газообразование в кишечнике, нарушается работа пищеварительного тракта. Часты нарушения стула, пища выходит частично не переваренной, не редки поносы.
Боли в верхнем отделе живота и спине, в зависимости от того какая часть железы воспалена. От жирной, острой пищи или алкоголя возможны обострения течения болезни в форме жгучей или сверлящей боли.
Лечение хронического панкреатита
При лечении хронического панкреатита усилия направлены на купирование боли и предотвращение разрушения поджелудочной железы. Применяются заместительная ферментативная и антибактериальная терапии. Болезнь до конца не излечима. Больной должен принимать лекарства всю жизнь, иначе воспалительный процесс снова начнет прогрессировать.
Во время обострения рекомендуется госпитализация, строгий постельный режим в течение 2-3 дней, щелочное питье и голодание.
Диета при панкреатите
Самая главная задача при остром панкреатите заключается в том, чтобы снизить нагрузку на воспаленную железу и дать ей максимальный покой. Поскольку поджелудочная железа играет важнейшую роль в процессе пищеварения и активизируется в каждый прием пищи, то самый эффективный способ обеспечить ей покой в момент обострения это голодание.
В период отказа от приема пищи больной должен выпивать минимум полтора литра жидкости. Можно пить воду, минеральную воду без газа, отвары шиповника или трав, некрепкий чай. Жидкость следует принимать небольшими порциями. Начало приема пищи после голодания очень индивидуально и зависит от общего состояния больного и данных лабораторных и инструментальных показаний.
Лечение хронического панкреатита является комплексным. Одной из важнейших составляющих лечения является диета. Обострение болезни чаще всего приходится на моменты, когда больной нарушает режим питания или принимает алкоголь. Диета – это непрерывное воздействие на поджелудочную железу и наилучшее профилактическое средство от обострений. Важно помнить, что панкреатит – неизлечимое заболевание и диета должна быть непрерывной.
Пища должна быть сбалансированной, но низкокалорийной. Желательно употреблять больше жидкой или полужидкой еды, в отварном или приготовленном на пару виде. Принимать пищу следует маленькими порциями 5-6 раз в день.
Очень важно есть достаточное количество белковой пищи. Готовя блюда из мяса, обязательно вначале отварите его до полуготовности, затем можно запекать или готовить на пару. Обязательно ешьте свежий творог. Из овощей наиболее полезны вареная морковь и тыква. Рекомендуются каши. Можно употреблять рагу, запеканки, постные пироги, супы и запеченные овощи и фрукты. Полезна морская капуста, в ней содержится, нормализующий работу поджелудочной железы, кобальт.
Под запретом находится все жирное, кислое, острое и жаренное. Не ешьте фастфуд и продукты с большим содержанием ненатуральных компонентов. А также под полным запретом находится алкоголь.
Не рекомендуется употреблять грибы, субпродукты, консервы, большое количество яиц (норма одно-два яйца в неделю). Избегайте частого употребления растительных и животных масел, в день не более 50 г. Сведите к минимуму употребление шпината, ревеня, щавеля и редиса. Не злоупотребляйте бобовыми и продуктами богатыми клетчаткой. Желательно исключить маринады и газированные напитки.
Сахар и сладости употреблять можно, если не развился сахарный диабет. Но постарайтесь не злоупотреблять им, поскольку инсулин, расщепляющий сахара, вырабатывается больным органом в недостаточном количестве. Из приправ можно использовать ваниль, укроп, корицу и тмин.
Полезным питьем будут компоты из свежих фруктов и кисели. Соки можно пить все, кроме цитрусовых.
Народные средства
Прием травяных настоев восстанавливает подточенные силы организма, помогает ему сдерживать болезнь от прогрессирования. Но он не отменяет назначений врача. Кроме того, во избежание обострений болезни важно соблюдать диету. Если обострение все же началось, стоит перейти на голодание и увеличить количество, выпиваемых настоев.
- Сбор трав. Смешайте равные части семян укропа, травы зверобоя, тысячелистника и хвоща полевого, створок стручков фасоли, плодов шиповника и корней калгана. Добавьте половину части травы чистотела, она ядовита, поэтому ее должно быть немного. Две столовые ложки сбора залейте полулитром кипятка и дайте настояться в течение восьми часов. Принимайте по трети стакана три раза в день за полчаса до еды. Курс лечения 6-8 недель, затем перерыв минимум неделю. В период обострения следует заваривать три столовых ложки сбора.
- Сбор для частичного восстановления тканей железы. Смешайте две полные ложки семян укропа, а также по две столовые ложки цветков бессмертника и измельченных плодов боярышника, добавьте столовую ложку цветков ромашки. Сбор залить тремя стаканами воды, довести до кипения на маленьком огне и выключить. Остудить, процедить. Принимать после каждого приема пищи по полстакана. Курс до двух месяцев.
- Золотой ус. Возьмите 3 листа золотого уса, каждый лист должен быть не менее 20 см. Нарежьте листья и прокипятите в трех стаканах воды в течение 20 минут. Процедите. Прием начинать со столовой ложки отвара постепенно, доведя дозу до 150 мл в день.
- Зубчатка поздняя. Растение восстанавливает даже отмирающую ткань. Для приготовления настоя залейте одну десертную ложку зубчатки стаканом кипятка и дайте настояться час. Принимать по четверти стакана три раза в день за полчаса до еды. Курс месяц, затем перерыв на неделю.
- Лимоны. Возьмите килограмм лимонов с кожурой, но без косточек и по 300 г петрушки и чеснока. Перетрите ингредиенты в кастрюле и оставьте настаиваться в прохладном месте на неделю. Принимать по чайной ложке перед едой.
- Картофельный сок. Тщательно промойте 3 картофелины и 2 морковки. У картошки вырежьте глазки. Пропустите через соковыжималку. За полчаса до еды выпивайте 200 г сока, курс лечения неделя, затем перерыв на 7 дней. Всего нужно три курса.
- Сок квашеной капусты. В этом соке содержится вещество, благотворно влияющее на функцию поджелудочной железы. Его можно пить столько, сколько сможете, желательно выпивать хотя бы по две столовые ложки перед каждым приемом пищи.
- Овсяный кисель. Возьмите овес и залейте его водой на несколько дней до прорастания. Затем проросшие зерна просушите и измельчите в муку. Из муки варите свежий кисель один раз в день.
- Сбор для улучшения функционирования желчевыводящей системы. Возьмите равные пропорции плодов аниса, травы горца птичьего, зверобоя, кукурузных рылец, корней одуванчика, травы фиалки трехцветной и чистотела. Три столовых ложки сбора залейте тремя стаканами кипятка и варите 10 минут на медленном огне. Процедите. Отвар принимайте до еды по стакану три раза в день.
- Болеутоляющий, спазмолитический и противомикробный сбор. Равные части корней девясила, плодов боярышника, мяты перечной и ромашки аптечной измельчить и смешать. Приготовить из них отвар, который принимать тёплым три раза в день по две трети стакана до еды.
- Желчегонный сбор. В сбор входят следующие травы: девясил высокий, зверобой продырявленный, календула, ромашка, корни лопуха большого, трава полыни горькой, трава сушеницы болотной, хвощ полевой, череда трехраздельная и шалфей. Все компоненты взять в равных частях, измельчить и смешать. Столовую ложку сбора залить большим стаканом кипятка и дать настояться час. Процедить. Настой принимать за полчаса до еды по трети стакана три раза в день.
- Спиртовой настой трав. Возьмите по столовой ложке трав бессмертника, цикория и коровяка. Смешайте травы и залейте их бутылкой водки. Дайте настояться три дня. Принимайте по 10 капель на 100 мл воды три раза в день до еды.
- Сбор трав. Возьмите по три столовых ложки трав зверобоя и пустырника и шесть столовых ложек цветков бессмертника. Столовую ложку сбора залейте стаканом кипятка и дайте настояться в течение часа. Процедите. Принимайте по полстакана три раза в день за полчаса до еды.
- Сбор трав. Сбор включает в себя по три части цветков календулы, цветков бессмертника, семян льна, коры крушины и травы чабреца, пять частей травы репешка, по четыре части листьев мяты и плодов шиповника, по две части цветков ромашки и плодов укропа. Все ингредиенты измельчите и перемешайте. Две столовых ложки сбора залейте полулитром кипятка и оставьте на ночь настаиваться. Утром процедите. Принимайте три раза в день по трети стакана за полчаса до еды. Курс лечения шесть-восемь недель. Затем перерыв на неделю.
Профилактика
Первичная профилактика включает в себя качественный и полный курс лечения острого панкреатита в условиях стационара. Очень многие больные прекращают лечение, почувствовав себя лучше. Важно знать, что воспаление сохраняется еще долгое время после исчезновения клинических симптомов. Вы можете не чувствовать боли, но в это же время недолеченное заболевание может перейти в хроническую неизлечимую форму.
Вторичная профилактика включает в себя:
- Полное исключение алкоголя.
- Пожизненное соблюдение диетических рекомендаций.
- Исключение лекарств, повреждающих поджелудочную железу.
- Своевременное лечение хронических инфекций таких, как гайморит, кариес, холецистит и других.
- Вне обострения болезни показан прием негазированных минеральных вод.
- Болезни уха — симптомы и лечение
- Абсцесс (нарыв) — симптомы и лечение







