Что такое пароксизмальная фибрилляция предсердий
Что такое пароксизмальная фибрилляция предсердий
Фибрилляция предсердий (ФП) является наиболее распространенной формой аритмии. Представляет собой состояние, когда у человека возникают проблемы с сердечным ритмом. В тяжелых случаях могут развиваться такие осложнения, как фибрилляция желудочков, поскольку неправильный ритм может передаться от предсердий желудочкам.
Пароксизмальная фибрилляция предсердий (ПФП) определяется как быстрый, неустойчивый сердечный ритм, который начинается внезапно, а останавливается сам по себе в течение 7 дней. Приступ пароксизмальной фибрилляции предсердий зачастую длится менее 24 часов.
Для диагностики ФП в первую очередь используется электрокардиография. Дополнительно может проводиться эхокардиография, МРТ, КТ и другие методы диагностики. После обследования больного обязательно назначается лечение, которое дает возможность избежать серьезных осложнений.
Видео: Голухова Е.З.: Пароксизмальная форма фибрилляции — повод насторожиться?
Описание пароксизмальной фибрилляции предсердий
В нормальном состоянии сердце сокращается с частотой 60-90 уд/мин (показатель для взрослого). Поскольку патология чаще всего регистрируется среди взрослой части населения, к вниманию принимаются показатели нормы именно для этой категории.
Американская кардиологическая ассоциация (AHA) указывает, что 2,7 миллиона
американцев живут с какой-то формой ФП. Вероятность возникновения пароксизмальной формы ФП увеличивается с возрастом.
Хотя пароксизмальная ФП сама по себе не опасна для жизни, она может иметь серьезные последствия. По этой причине очень важно диагностировать и лечить проблему как можно раньше.
Статистика по пароксизмальной фибрилляции предсердий:
- После 60 лет ФП определяется у 5% населения.
- После 75 лет диагностируется у 14% населения.
- Среди распространенности различных форм аритмий ФП занимает второе место после экстрасистолии.
- В странах Европы количество людей, больных ФП, оставляет около 4,5 млн, а в Соединенных Штатах — более 2 млн человек.
- В одной лишь Германии на ФП болеет около 1 млн людей.
- Примерно 13,5 млрд евро уходит на лечение больных с ФП, находящихся в странах Евросоюза.
- У 30% больных отсутствуют существенные заболевания сердца.
Механизмы развития ПФП:
- В миокарде предсердий образуются эктопические очаги, генерирующие импульсы минуя синусовый узел, в результате чего сбивается нормальный ритм.
- Работа синусового узла нарушена, вследствие чего ритм становится неправильным и нередко ускоренным.
- При синдроме ВПВ имеются дополнительные пути проведения импульсов, в результате чего деятельность сердца учащается.
- Работа нервной системы (центрального и вегетативного отделов) нарушена, что способствует расстройству работы различных органов и систем организма, включая дисрегуляцию сердце.
У некоторых женщин изменение гормонального фона, особенно в постменопаузальный период, нередко приводит к расстройству сердечной деятельности.
Пароксизмальная фибрилляция предсердий возникает, когда в миокарде появляются аномальные электрические пути. В результате сердце начинает нерегулярно сокращаться или не перекачивает достаточное количество кислородосодержащей крови по всему телу.
Пароксизмальная ФП может быть вызвана неправильным образом жизни, особенно это касается приема незаконных наркотиков, курения, алкоголя, ожирения и чрезмерной нагрузки. В некоторых случаях болезнь может быть связана с ранее существовавшими или сопутствующими заболевания, такими как:
- Ранее перенесенный сердечный приступ или операция на сердце.
- Заболевания сердца, особенно связанных с рубцеванием и изменением структуры миокарда.
- Сахарный диабет.
- Апноэ во сне (остановка дыхания).
- Высокое артериальное давление.
- Заболевания легких.
- Гипергликемия
Ведение неправильного образа жизни также может привести к пароксизмальной ФП, например:
- Курение (даже если пассивное).
- Использование других стимуляторы, таких как кофеин и некоторые лекарства
- Избыточный вес или ожирение.
- Стресс.
- Плохой сон.
- Длительные физические нагрузки.
- Чрезмерное употребление алкоголя.
Возникновение ПФП на фоне приема алкоголя иногда называют “синдромом сердечного праздника”, потому что патология нередко впервые выявляется после выходных или праздников, когда многие люди употребляют большое количество алкогольных напитков.
Упражнения и тренировки в основном считаются полезными для здоровья. Тем не менее, больные с ПФП должны проконсультироваться у своего врача, прежде чем начать новую тренировку или увеличить интенсивность упражнений. В некоторых случаях возрастание физической нагрузки также может привести к ПФП, что связано с создаваемым напряжением на сердце.
Общими симптомами пароксизмальной ФП являются:
- Сердцебиение и одышка — самые распространенные симптомы.
- Сбивчивое дыхание
- Головокружение.
- Усталость или слабость
- Тошнота.
В ряде случаев больного беспокоит боль в груди. Этот симптом может указывать на развитие сердечной недостаточности. В таких случаях не стоит медлить с вызовом скорой помощи.
Диагностика
Если приходится испытывать какие-либо из приведенных симптомов, нужно, как только предоставится возможность, обязательно связаться со своим врачом. Даже если симптомы исчезают, должно быть проведено физическое обследование больного с последующим контролем работы сердца.
Иногда нет никаких признаков болезни. В таких случаях врач сможет диагностировать проблему с помощью дополнительных методов диагностики по типу ЭКГ или эхоКГ.
Электрокардиография (ЭКГ) — это простой и безболезненный тест, который включает в себя наличие датчиков, прикрепленных к коже на руках, ногах и грудной клетке. Датчики обнаруживают электрические сигналы, исходящие от сокращающегося сердца. Результат исследования передается на монитор и тогда врач определяет имеющиеся проблемы в сердечной деятельности. Тест ЭКГ обычно занимает всего несколько минут.
Эхокардиография (эхоКГ) использует звуковые волны, чтобы создать изображение сердца в цифровом формате. Показывает различные структурные изменения сердца, особенно хорошо диагностируются пороки клапанов.
Рентгенография органов грудной клетки (РГ ОГК) — выполняется для поиска признаков сердечно-сосудистых заболеваний, в частности, могут изменяться контуры сердца и его поперечный размер.
Анализы крови, используемые для поиска признаков других заболеваний, которые могут вызвать фибрилляцию
Стресс-тест, с помощью которого врачи проверяют работу сердца до и после выполнения физического упражнения (на беговой дорожке, на велосипеде).
Холтеровский мониторинг — проводится с использованием переносного устройства, которое измеряет и записывает активность сердца на протяжении одного-двух дней.
Монитор событий — портативная ЭКГ, которая измеряет активность сердца в течение нескольких недель или нескольких месяцев.
Осложнения
У большинства больных пароксизмальная ФП развивается без каких-либо осложнений, но иногда патология приводит человека к серьезным последствиям. Например, если приходилось испытывать изменения в ритме сердца, нужно немедленно обратиться за медицинской помощью.
Тяжело протекающая пароксизмальная ФП может приводить к сердечной недостаточности или инсульту. Согласно AHA, люди, у которых есть фибрилляция предсердий, в пять раз чаще страдают от инсульта, чем остальная часть населения. Это связано с тем, что ПФП влияет на кровоток по всему организму, включая головной мозг. Кровь может застаиваться в верхних камерах сердца и сгущаться, что приводит к тромбообразованию. Если тромб из сердца с кровотоком попадает в мозг, он может закупорить артерию и вызвать инсульт.
Предупреждающие признаки начала ПФП:
- лицо бледное;
- онемение или слабость руки, лица или ноги, особенно на одной стороне тела;
- трудная речь или понимание речи;
- проблемы с глазами, с одной или обеих сторон;
- головокружение, потеря равновесия и нарушение координации, а также проблемы с ходьбой;
- внезапная сильная головная боль без какой-либо очевидной причины
В крайних случаях неправильная работа предсердий переходит на желудочки, что способствует развитию фибрилляции желудочков. Это критическое состояние, которое может быть устранено лишь реанимационными мероприятиями.
Существуют различные стратегии терапии пароксизмальной ФП, которые включают:
- Медикаментозный контроль скорости сердечных сокращений. Это наиболее распространенное лечение ПФП. Его цель — снизить частоту сердечных сокращений до 60-80 ударов в минуту в состоянии покоя, а также регулировать электрические импульсы, распространяемые по сердцу.
- Антикоагулянтная терапия. Врачи могут назначать антикоагулянты, чтобы предотвратить свертываемость крови в полостях сердца, что, в свою очередь, уменьшает вероятность развития инсульта.
- Электрическая кардиоверсия. Эта терапии основана на использовании слабого электрического тока для восстановления работы сердца до естественного ритма. В целом лечение нацелено на достижение той же цели, что и контроль за ритмом сердца. Он чаще используется в тех случаях, когда испытывается пароксизмальная ФП более 48 часов.
Врачи часто применяют антикоагулянты вместе с электрической кардиоверсией, что позволяет уменьшить риск развития инсульта во время процесса восстановления ритма.
Другая процедура лечения ФП, называемая катетерной аблацией, включает прижигание области сердца, которая генерирует внеочередные импульсы, нарушающие сердечный ритм.
Во время этой процедуры врач вводит тонкие провода, называемые катетерами, в вену на шее человека или в паху. Эти провода затем направляются к сердцу, где определяется патологический участок, и затем подачей электрического импульса разрушают проблемную область.
Больному, проходящему этот вид лечения, обычно вводится местный анестетик в область, где введены провода. Во время процедуры человек обычно бодрствует, но некоторые люди могут уснуть. Большинство пациентов возвращаются домой в тот же день, хотя при необходимости больной остается на некоторое время в лечебном учреждении.
Из-за повышенного риска осложнений, возникающих во время операции, врачи чаще всего рекомендуют лечение пароксизмальной ФП медикаментозными препаратами.
Изменение образа жизни
Отказ от курения и отказ от чрезмерного употребления алкоголя поможет снизить вероятность развития повторного приступа пароксизмальной ФП. Также рекомендуется есть здоровую и сбалансированную пищу и при наличии лишних килограммов сделать все возможное, чтобы похудеть.
Избежание стресса, насколько это возможно, также является хорошим способом уменьшения шансов на развитие ФП. Длительное или внезапное напряжение может способствовать развитию приступа ФП, поэтому ограничение эмоционального напряжения и практические упражнения для снятия стресса, такие как йога, могут помочь в улучшении общего самочувствия.
Жизнь с пароксизмальной ФП
Большинство людей с пароксизмальной ФП живут нормальной и полноценной жизнью, не исключая тех, кто нуждается в лечении. Жизнь с пароксизмальной ФП связана с контролем факторов риска, и провоцирующих причин воздействия.
Особенно хорошо помогает выработка с помощью врача долгосрочного плана по управлению сердечным ритмом.
Нормальная ежедневная работа не должна существенно нарушаться даже периодическим возникновением пароксизмальной ФП. Все же иногда возникают ситуации, как вот вопрос о вождении, которые должны быть дополнительно оговорены с лечащим врачом.
Часто задаваемые вопросы больных на пароксизмальную ФП
- Можно ли заниматься сексом, если есть ФП?
Люди должны иметь возможность пользоваться всеми своими повседневными возможностями. В то время как продолжительная нагрузка может быть связана с обострением пароксизмальной ФП, умеренное напряжение вполне допустимо. Поэтому этот вопрос нужно обсудить со своим врачом, который, зная конкретную ситуацию больного, сможет посоветовать допустимый уровень нагрузки на сердце.
В большинстве случаев регулярная сексуальная активность может быть полезной для сердца, дополнительно помогая снять стресс.
Подобное допускается, но иногда пароксизмальная ФП может вызывать головокружение или понижение концентрации внимания, поэтому всегда нужно сначала обратиться к врачу, который осведомлен с индивидуальными особенностями больного.
Если во время езды на машине приходится испытывать симптомы ФП, нужно как можно быстрее припарковаться или перейти в безопасную зону на дороге.
- Возможно ли по-прежнему употреблять алкоголь и кофеин?
Умеренное употребление алкоголя допустимо, но, как правило, на малом сложно остановиться, поэтому чтобы избежать употребления чрезмерного количества алкоголя лучше от него вовсе отказаться. Рекомендуется, чтобы люди стремились иметь по крайней мере 2-3 дня в неделю полностью свободных от употребления алкоголя.
С кофеинсодержащими напитками, такими как чай, кофе и энергетики, пока нет убедительных доказательств, предостерегающих их прием при ФП. Однако частое употребление кофеина может вызвать повышение артериального давления, которое напрямую связано с ФП. Таким образом, употребление кофеина рекомендуется ограничить до умеренного количества.
Если пароксизмальная ФП хорошо поддается лечению и находится в стабильном состоянии, нет причин, по которым не разрешается путешествовать или совершать перелеты. Однако перед каждой поездкой нужно проверять у врача свое состояние, так как экстремальный переход температур и большая высота могут вызвать проблемы. Перед путешествием нужно обязательно убедиться, что имеется достаточно лекарств на весь период совершаемой поездки.
- Как пароксизмальная ФП может изменяется со временем?
Если симптомы продолжаются более недели, состояние характеризуется как постоянная ФП. Лечение такого вида нарушения ритма крайне проблематично, поскольку сердечная деятельность может не восстановиться.
Видео Фибрилляция предсердий: Причины, Диагностика, Лечение (рекомендации ESC 2016)
http://arrhythmia.center/questions/chto-takoe-paroksizmalnaya-fibrillyatsiya-predserdiy/
Болезни сердца: симптомы и лечение
Сердечный приступ, заболевания коронарных артерий, сердечная недостаточность и многие другие болезни требуют индивидуального подхода в лечении. Симптомы, наоборот, схожи между собой. Поэтому важно своевременно обратиться к врачу за консультацией и получением правильного диагноза.
Давайте подробно разберем самые распространенные болезни сердца.

Заболевания коронарных артерий
По статистике, ишемическая болезнь сердца является убийцей №1 в мире. В одной лишь Америке ею страдают более 13 млн. человек.
- Одышка
- Учащенное сердцебиение
- Слабость и головокружение
- Тошнота
- Потливость
Расширение сердца
Как правило, это результат высокого кровяного давления (гипертонии) либо ишемии. Стенки правой и левой стороны сердечной мышцы постепенно увеличиваются и становятся тонкими, растянутыми. Соответственно пропускная способность сердца снижается, что приводит к пагубным последствиям.
- Одышка
- Отеки ног
- Увеличение талии
- Ожирение
- Частая усталость

Нормальная частота пульса — 50–100 ударов в минуту. Преждевременные сердечные сокращения, перебои в работе, резкие скачки и падения являются основными признаками аритмии. Подобные проблемы с сердцем нередко способствуют изменению стиля жизни, так как серьёзно нарушают процесс кровообращения.
- Нарушенный ритм сердца
- Бешеные постукивания в грудной области
- Головокружение и чувство легкомыслия
- Обморок
- Сдавливания в груди
- Слабость, бессилие
Инфаркт Миокарда
Сердечный приступ является необратимым последствием, после которого происходит омертвление сердечных мышц. У людей, перенесших инфаркт в значительной степени снижаются свойства иммунной системы. Кроме того, существует так называемый немой инфаркт, при котором ни один из симптомов не проявляется.
- Дискомфорт, давление, тяжесть и боль в груди, руке и под грудиной
- Боль, отдающая в позвоночник, челюсть, горло и руки
- Полнота, расстройство желудка, удушье
- Потливость, тошнота, рвота, головокружение
- Крайняя слабость, тревога, одышка
- Быстрое и нерегулярное сердцебиение

Кальциноз аорты
Кальцификация аортального клапана — это состояние, при котором большие отложения кальция накапливаются в аорте и сердце. Перекрытый клапан нагружает левый желудочек, заставляя сердечко перекачивать кровь в усиленном режиме, что в конечном итоге приводит к аритмии, сердечной недостаточности и остановке сердца.
- Чувство стеснения грудной клетки, стенокардия
- Быстрая усталость при физических нагрузках
- Учащенное сердцебиение
- Ночной кашель
- Отеки лодыжек и ступней
- Чрезмерное и частое мочеиспускание
- Тошнота и легкое головокружение
Сердечно-легочная недостаточность
Это непросто заболевание, а целый набор болячек начиная от высокого кровяного давления и инсульта, заканчивая ишемией. При легочной недостаточности возникает процесс, при котором доставка крови, насыщенной кислородом, блокируется, а иногда прекращается, что вызывает сильное давление на легкие. Если вовремя не принять меры, может случиться летальных исход.
- Голубоватый цвет конечностей
- Гипертензия
- «Свистящее» дыхание
- Внезапная потливость
- Беспокойство, тошнота, рвота
Ревмокардит
Обычно является последствием стрептококковой инфекции горла. Причина проста — ангина. Многие не придают особого значения легкой боли в горле.
Поэтому инфекция может распространяться незаметно, с течением долгого времени. Однако, не стоит бояться ревмокардита. Лечение проходит быстро и включает в себя прием противовоспалительных препаратов.
В качестве заключения хотелось бы сказать, что большинство сердечных пороков, проблем, недугов и так далее, лежат на совести тех родителей, которые вели аскетический и неправильный образ жизни. Уважайте свой организм, другого шанса, может и не быть!
Пароксизм фибрилляции предсердий
Фибрилляция предсердий (мерцательная аритмия) – заболевание, вызванное нарушением сердечного ритма. Имеет ярко выраженные симптомы или протекает бессимптомно. Важно своевременно поставить диагноз и приступить к незамедлительному лечению. Пароксизм фибрилляции предсердий значительно повышает вероятность развития ишемического инсульта или образования тромбов.
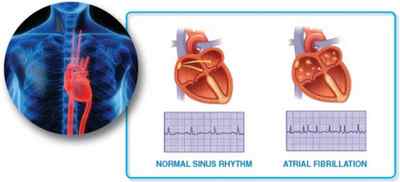
Симптомы и диагностирование пароксизма фибрилляции предсердий
Мерцательная аритмия вырабатывается на фоне различных сердечных патологий: инфаркта, ревматических пороков, артериальной гипертонии, миокардита. Спровоцировать заболевание могут:
- перегрузки,
- прием алкоголя,
- ожирение,
- сахарный диабет,
- вирусные заболевания.
Также больные отмечают увеличение объема выделяемой мочи, которая имеет ненасыщенный цвет.
При мерцательной аритмии проводят:
- ЭКГ;
- эхокардиографию;
- рентгенограмму;
- анализ крови.
При необходимости могут потребоваться и дополнительные сложные исследования. В частности следует знать такое понятие, как фибрилляция предсердий мкб 10

Лечение пароксизма фибрилляции предсердий
В норме частота сердечных сокращений должна быть в границах от 60 до 90 ударов в минуту. Поэтому все лечение направлено на достижение и поддержание таких показателей у больного человека.
При лечении мерцательной аритмии обязательно назначают антикоагулянтную терапию. Она необходима для снижения риска тромбообразования. Имеется целая группа средств, разжижающих кровь.
Если лекарственная терапия не дает положительных результатов, врач принимает решение о назначение электрической кардиоверсии. При этом в область сердца наносятся импульсные электрические разряды. В 90% случаях отмечают улучшение состояния больного.
Основной методикой оперативного лечения считается имплантация кардиостимулятора. Этот прибор приводит сердечный ритм в норму. Корпус стимулятора выполнен из особого материала, который не пробуждает отторжения от организма.
Лечение народными способами
В комплексе с медикаментозным лечением могут применяться рецепты из народной медицины: отвары семян укропа, калины, тысячелистника. Людям с пароксизмом фибрилляции предсердий нужно ежедневно употреблять в пищу:
- лимоны,
- мед,
- кисломолочные продукты,
- сухофрукты,
- растительное масло.
При правильном подборе препаратов и систематическом их приеме прогноз на выздоровление должен быть благоприятным.
http://serdcenebolit.ru/paroksizm-fibrillyatsii-predserdiy/
Причины и лечение пароксизмальной формы фибрилляции предсердий
Пароксизмальная форма фибрилляции предсердий (ПФФП) — одна из наиболее часто встречаемых болезней сердца. Ей подвержен каждый первый из двух сотен людей на земле. Наверное, все медицинские справочники описывают эту болезнь в своем содержании.
Как известно, сердце — это «мотор» всего нашего организма. А когда мотор дает сбой, возникает множество непредвиденных ситуаций. Фибрилляция предсердий, она же мерцательная аритмия, — опасное явление, которому современная медицина уделяет большое внимание.
Понятие и формы
В норме сердце сокращается приблизительно 70 раз в минуту. Это обусловлено привязанностью данного органа к синусовому узлу. При фибрилляции за сокращение начинают отвечать иные клетки в предсердиях. Они доводят частоту подаваемых импульсов от 300 до 800 и приобретают автоматическую функцию. Формируется возбуждающая волна, которая охватывает не все предсердие, а только отдельные волокна мышц. Происходит очень частое сокращение волокон.
ФП имеет множество названий: и мерцательная аритмия, и «бред сердца», и «праздник сердца». Такие названия обусловлены его неожиданным сокращением и приходом в синусовый ритм.
С возрастом подверженность ФП значительно увеличивается. Так, например, люди в возрасте 60 лет более склонны к данному виду заболевания, в возрасте 80 — еще сильнее.
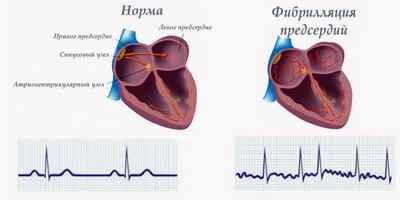
Некоторые специалисты разделяют понятия фибрилляции и трепетания предсердий из-за частоты сокращений. Фибрилляция предсердия (ФП) и трепетания предсердий (ТП) объединяют в общее название: мерцательная аритмия.
В зависимости от продолжительности фибрилляция предсердий делится на формы:
Пароксизмальная форма
Само слово «пароксизм» имеет древнегреческое происхождение и означает стремительно усиливающуюся боль. Пароксизмом обозначают и часто повторяющиеся припадки. Пароксизмальная форма фибрилляции предсердий (ПФФП), она же пароксизмальная мерцательная аритмия (ПМА), — часто встречающееся нарушение. Характерным признаком данного нарушения является внезапная тахикардия с правильным ритмом сердца и повышенной ЧСС. Приступ начинается внезапно и может так же внезапно прекратиться. Продолжительность его, как правило, составляет от нескольких минут до недели. Во время приступа больной чувствует сильное недомогание из-за высокой нагрузки на сердце. На фоне данной патологии может возникнуть угроза тромбоза предсердий и сердечной недостаточности.
Классифицируют ПФФП по частоте предсердных сокращений:
- мерцание — когда ЧСС превосходит отметку 300 раз в минуту;
- трепетание — когда отметка достигает 200 раз в минуту и не растет.
Классифицируют ПФФП и по частоте желудочковых сокращений:
- тахисистолическая — сокращение больше 90 раз в минуту;
- брадисистолическая — сокращения меньше 60 раз в минуту;
- нормосистолическая — промежуточная.
Причины возникновения
Причины возникновения ПФФП могут быть различными. В первую очередь данной патологии подвержены люди, страдающие сердечно-сосудистыми заболеваниями. Причинами возникновения может послужить:
- ишемическая болезнь сердца;
- недостаточность сердца;
- врожденный и приобретенный порок сердца (чаще всего порок митрального клапана);
- эссенциальная гипертензия с увеличенной массой миокарда (сердечной мышцы);
- воспалительные болезни сердца (перикардит, эндокардит, миокардит);
- гипертрофическая и (или) дилатационная кардиомиопатия;
- слабый синусовый узел;
- синдром Вольфа-Паркинсона-Уайта;
- недостаток магния и калия;
- нарушение эндокринной системы;
- диабет;
- инфекционные болезни;
- состояние после операции.
Кроме болезней, причинами могут выступать следующие факторы:
- чрезмерное употребление алкогольных напитков (алкоголизм);
- частое стрессовое состояние;
- истощение нервной системы.
Очень редко аритмия может возникнуть «из неоткуда». Утверждать, что речь идет именно о данной форме, может лишь врач на основании тщательного обследования и отсутствия у больного признаков другой болезни.
Интересным фактом является то, что приступ возможен даже при воздействии малейшего фактора. Для некоторых людей, предрасположенных к этому заболеванию, для вызова приступа достаточным будет принять чрезмерную дозу алкоголя, кофе, пищи или подвергнуться стрессовому состоянию.

В зону риска данного заболевания попадают люди пожилого возраста, люди с проблемами сердечно-сосудистых заболеваний, с алкогольной зависимостью, люди, подверженные постоянным стрессам.
Первые симптомы
Признаки, по которым можно распознать данную форму фибрилляции:
- внезапное появление сильного сердцебиения;
- общая слабость;
- удушье;
- холод в конечностях;
- дрожь;
- повышенное потоотделение;
- иногда цианоз (посинение губ).
В случае тяжелого приступа возникают такие симптомы, как головокружение, обморок, атаки паники, на фоне резкого ухудшения состояния.
Пароксизм фибрилляции предсердий может проявляться по-разному. Некоторые могут и вовсе не заметить у себя приступа, а выявить его в момент обследования в кабинете доктора.
По окончании приступа, как только синусовый ритм вернется в норму, все признаки аритмии исчезают. Когда приступ завершается, у больного наблюдают усиленную перистальтику кишечника и обильное мочеиспускание.
Диагностика
Первичным и основным видом диагностики является электрокардиография (ЭКГ). Признаком пароксизма фибрилляции при мониторинге будет отсутствие зубца Р в его волнах. Наблюдается хаотичное f-волнообразование. Становится заметной и разная продолжительность интервалов R-R.
После приступа ПМА желудочка наблюдается смещение ST и отрицательный Т-зубец. Из-за опасности возникновения малого очага инфаркта миокарда больному нужно уделить особое внимание.
Для диагностики фибрилляции используют:
Осложнения
Главным осложнением при ПФФП может стать инсульт или гангрена из-за возможного тромбоза артерий. У многих людей, особенно после приступа, который длился более 48 часов, велика вероятность тромбоза, что спровоцирует инсульт. Из-за хаотичного сокращения предсердных стенок кровь циркулирует с огромной скоростью. После этого тромб с легкостью прилипает к стенке предсердия. В таком случае врач назначает специальные препараты для предотвращения тромбообразования.
Если пароксизмальная форма фибрилляции предсердия перерастает в постоянную, тогда есть вероятность развития хронической сердечной недостаточности.
Если у больного присутствует пароксизмальная фибрилляция, необходимо как можно раньше купировать болезнь. Желательно это сделать в первые 48 часов после начала приступа. Если же фибрилляция имеет постоянный характер, тогда необходимой мерой будет прием назначенных препаратов во избежание инсульта.
Чтобы лечить ПФФП, прежде всего нужно выявить и устранить причину ее возникновения.
Медикаментозное лечение
При медикаментозном лечении прописывают препараты, способные выровнять уровень ЧСС.
Так, например, препарат Дигоксин контролирует ЧСС, а Кордарон хорош тем, что имеет наименьшее количество побочных явлений. Препарат Новокаинамид провоцирует резкое снижение давления.
Препарат Нибентан тоже используют для лечения ППФП. Это антиаритмический препарат. Выпускается в форме раствора.
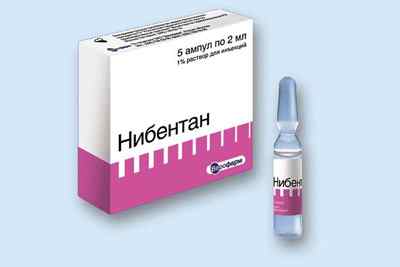
Амиодарон не может быть назначен как средство экстренного восстановления, так как начинает действовать через 2-6 часов. Но при длительном приеме восстанавливает синусовый ритм в течение 8-12 часов.
Если нет серьезных последствий, то препарат Пропафенон может быть использован как мгновенное купирующее средство.
Для лечения применяют и Хинидин (таблетки), Ибутилид, Дофетилид, Флекаинид, Магнерот (сочетание калия и магния), Анаприлин, Верапамил (сокращают частоту сердечного ритма, уменьшают одышку).
После того как проведено успешное купирование, необходимо начать терапию во избежание рецидива и наблюдать больного определенное время. Почти все вышеизложенные препараты вводятся внутривенно в больнице или в отделении скорой помощи под наблюдением врача.
Очень эффективным в 90 % случаев считается электрокардиоверсия.
Для лечения мерцательной аритмии широко используется хирургическое вмешательство. Медицина считает его довольно перспективным методом лечения.
При хирургическом лечении во время операции частично разрушают предсердно-желудочковое соединение. Используется радиочастотная абляция. Во время этой процедуры блокируют возбуждение между желудочками и предсердиями. Чтобы желудочки нормально сокращались, в сердце вводят имплантат электрокардиостимулятора. Это является очень эффективным, но очень дорогим средством купирования аритмии.
Рекомендации
Для того чтобы предупредить приступ, необходимо не прекращать принимать лекарства, назначенные лечащим врачом, не снижать прописанную дозу самостоятельно. Необходимо запомнить, какие лекарства назначает врач. Нужно всегда иметь под рукой кардиограммы.
http://tonometra.net/predserdie/paroksizmalnaya-forma-fibrillyacii-predserdij.html
Лечение пароксизма фибрилляции предсердий — пароксизмальной формы мерцательной аритмии
По статистике Всемирной Организации Здравоохранения (ВОЗ) сердечно-сосудистым заболеваниям подвержен каждый 3-й житель планеты. А случаи с аритмией в медицинской практике встречаются часто.
Если вам поставили диагноз «пароксизмальная мерцательная аритмия», не стоит сразу бить тревогу и задумываться о неутешительных последствиях болезни. Данное нарушение работы сердца наблюдается у каждого двухсотого жителя Земли. Поэтому при выявлении ранних симптомов необходимо обратиться для консультации к кардиологу и начать лечение пароксизмальной формы мерцательной аритмии.
Мерцательная аритмия
Фибрилляция предсердий — сбой стабильности сердцебиения, который возникает в результате ошибок генерации и проведения импульсов.
В зависимости от клинических проявлений различают 3 типа течения мерцательной аритмии:
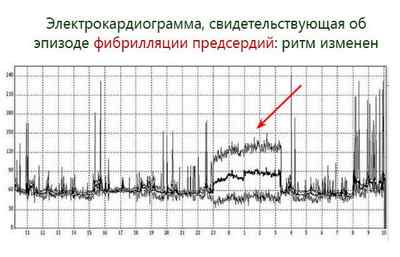
Пароксизмальная мерцательная аритмия
- ишемическая болезнь сердца (ИБС);
- сердечно-сосудистая недостаточность (ССН);
- воспалительные процессы в сердце (миокарде, эндокарде) и его оболочке (перикарде);
- артериальная гипертензия;
- пороки клапанов сердца, которые сопровождаются расширением камер;
- алкогольная миокардиодистрофия;
- ревматизм сердца;
- сахарный диабет;
- кардиосклероз;
- опухоль сердца;
- синдром слабости синатриального узла Кисса-Флека;
- тиреотоксикоз.
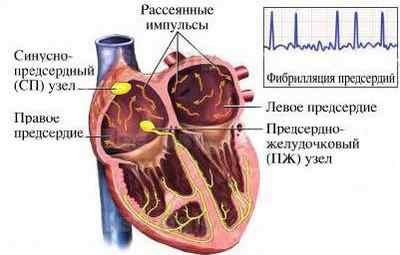
Хаотичные импульсы при аритмии
Клиническая картина
К основным симптомам проявления пароксизмов фибрилляций предсердий относятся:
- приступообразная боль в сердце;
- одышка;
- мышечная слабость, недомогание;
- головокружение;
- повышенное потоотделение;
- тремор рук;
- учащенное мочеиспускание;
- чувство страха.
Тактика лечения пароксизмов фибрилляции предсердий
При пароксизмальной форме фибрилляций предсердий терапия проводится следующими способами.
- контроль частоты сердечных сокращений;
- возобновление работы синусового ритма;
- антикоагуляция.
Контроль частоты сокращений желудочков
Достижение нормализации частоты сердечных сокращений — первостепенная задача врача в начале терапии, так как именно нарушение стабильности сердцебиения приводит к острой сердечной недостаточности.
Бета-блокаторы снижают воздействие адреналина на бета-адренорецепторы:

Препараты принимаются во время или после еды в целях снижения возникновения побочных эффектов. Ни в коем случае не следует одновременно принимать другие лекарства без консультаций с лечащим врачом.
Блокаторы кальциевых каналов влияют на сократимость миокарда, состояние тонуса сосудов, активность синусного узла. Антагонисты кальция замедляют процесс проникновения кальция через каналы и снижают его концентрацию в мышечных клетках сердца.
Вследствие чего расширяются коронарные и периферические сосуды. Из групп блокаторов кальциевых каналов при лечении пароксизмальной мерцательной аритмии подходят:
- производные фенилалкиламина — Верапамил;
- производные бензотиазепина — Дилтиазем.
Препараты принимают внутрь или вводят внутривенно.
Антагонисты кальция назначают при наличии противопоказаний к приему бета-блокаторов, невыраженных симптомов сердечной недостаточности.
Антиаритмический препарат — Кордарон
Препарат блокирует натриевые, калиевые и кальциевые каналы, обладает бета-адреноблокирующим, сосудорасширяющим и антиангинальным эффектом.
Кордарон принимают внутрь (по назначению врача!) до еды, запивая большим количеством воды. При невозможности перорального приема препарата или необходимости получения быстрого антиаритмического эффекта лекарство вводят парентерально.
Сердечный гликозид — Дигоксин
Препарат обладает кардиотоническим и антиаритмическим действием. Назначается внутрь или внутривенно.
Возобновление работы синусового ритма с помощью медикаментов
Медикаментозный метод используют при «свежем» пароксизме, неудачной электроверсии, наличии симптомов аритмии.
Для восстановления используют лекарственные средства:
Антикоагуляционная терапия
После 48 часов с начала приступа пароксизма фибрилляции предсердий в лечение включаются антикоагулянты, так как возрастает риск развития тромбов, что может привести к инсульту, инфаркту или ишемии любого органа, а также конечностей.
Для профилактики возникновения тромбоэмболии применяется антитромботическая терапия:
- антиагреганты;
- антикоагулянты прямого действия;
- антикоагулянты непрямого действия.
- монокумаролы — Варфарин, Синкумар;
- дикумаролы — Дикумарин;
- индандионы — Фенилин.
Прямые антикоагулянты участвуют в торможении образования тромбина. К ним относятся гепарин, низкомолекулярные гепарины, данапароид. Выпускаются препараты под следующими названиями:

- Лиотон;
- Долобене;
- Венолайф;
- Венорутон;
- Гепарин;
- Клеварин;
- Клексан;
- Тромблесс и другие.
Электрокардиоверсия
Если медикаментозное лечение при аритмии неэффективно, используют электроимпульсную терапию — воздействие дефибриллятором на сердечную мышцу, с целью вызвать деполяризации (состояние возбуждения) миокарда. После электроимпульсной терапии синусовый узел начинает контролировать сокращения сердца.
Техника проведения электроимпульсной терапии
Перед процедурой во избежание аспирации пациенту необходимо воздержаться от приема пищи 7 часов.
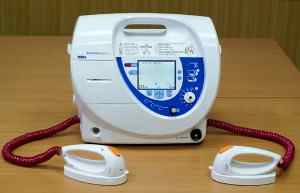
Правильно проведенная электроимпульсная терапия дает положительный эффект.
Радиочастотная деструкция
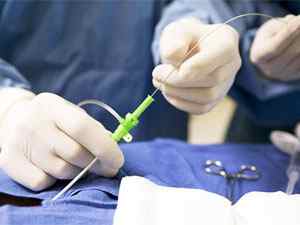
Аблация — хирургический метод лечения пароксизма фибрилляции предсердий, как альтернатива медикаментозной терапии. При этой малоинвазивной методике происходит разрушение очага аритмии путем введения катетера, проводящего электрический ток, который нейтрализует клетки сердца.
Для этого проводят электрофизиологическую диагностику сердца, с помощью которой обнаруживается источник возбуждения, вызывающий приступы аритмии.
Аблация в отличие от медикаментозного лечения пароксизмальной формы мерцательной аритмии обладает повышенной эффективностью.
Возможные осложнения
- Персистирующая или постоянная форма мерцательной аритмии;
- тромбоэмболия;
- сердечная недостаточность;
- ишемический инсульт;
- сердечная астма;
- отек легких;
- развитие аритмогенного шока;
- дилатационная кардиомиопатия.
Образ жизни при пароксизмальной фибрилляции предсердий
После постановки данного диагноза рекомендуется внимательно отнестись к своему распорядку дня, а возможно, и поменять некоторые привычки. Для профилактики приступов аритмии необходимо вести здоровый образ жизни, который включает в себя следующие аспекты:

Рекомендуется питаться пищей растительного происхождения и продуктами с низким содержанием жира. Следует избегать приема пищи большими порциями и на ночь, отказаться от зеленого чая и кофе.
Для нормализации электролитного баланса стоит добавить в ежедневный рацион тыкву, грецкие орехи, мед, курагу.
- Поддержание оптимальной массы тела, так как избыточный вес нагружает сердце.
- Небольшие физические нагрузки (зарядка, плавание, прогулки).
- Отказ от приема алкоголя и курения.
- Избегание эмоциональных стрессов.
- Поддержание в норме показателей холестерина и глюкозы в крови.
- Периодическое наблюдение у кардиолога.
Полезное видео
Из следующего видео можно узнать от специалиста о современном подходе к лечению фибрилляции предсердий:
Заключение
Прогноз жизни при пароксизмальной форме мерцательной аритмии благоприятный, если отсутствует тяжелая сердечная патология и состояние миокарда желудочков находится в норме. Он зависит от частоты возникновения приступов и стабильности сердечных сокращений.
Не пренебрегайте профилактическими мероприятиями. Тогда риск возникновения осложнений при пароксизмальной форме мерцательной аритмии снизится до минимума.
http://cardiolog.online/serdce/aritmii/mercatelnaya/lechenie-paroksizma.html
Пароксизмальная фибрилляция предсердий: причины развития, симптомы и лечение

Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Хотя пароксизмальная фибрилляция предсердий сама по себе не опасна для жизни, она может иметь серьезные последствия. Поэтому раннее диагностирование и лечение данного нарушения имеет очень большое значение.
Причины развития пароксизмальной ФП и факторы риска
— Острый инфаркт миокарда (нарушение проводимости и возбудимости миокарда).
— Артериальная гипертензия (перегрузка ЛП и ЛЖ).
— Хроническая сердечная недостаточность (нарушение структуры миокарда, сократительной функции и проводимости).
— Кардиосклероз (замещение клеток миокарда соединительной тканью).
— Миокардиты (нарушение структуры при воспалении миокарда).
— Ревматические пороки с поражением клапанов.
— Дисфункция синусового узла.
— Заболевания щитовидной железы с проявлениями тиреотоксикоза.
— Наркотическая или иная интоксикация.
— Передозировка препаратов наперстянки (сердечных гликозидов) при лечении сердечной недостаточности.
— Острая алкогольная интоксикация или хронический алкоголизм.
— Неконтролируемое лечение диуретиками.
— Гипокалиемия любого происхождения.
— Стресс и психоэмоциональное перенапряжение.
— Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.

Симптомы пароксизмальной ФП
К таким симптомам относятся:
Иногда симптомы отсутствуют. Тем не менее, врач сможет диагностировать данное нарушение с помощью физикального обследования или ЭКГ.
Осложнения
Пароксизмальная ФП может вызвать развитие осложнений. Инсульт и эмболии являются наиболее серьезными из них. Кровь внутри сердца может свертываться и образовывать тромбы. Эти сгустки могут поплыть по кровотоку, и попав в мозг вызвать инсульт. Тромбы также могут попасть в легкие, кишечник и другие чувствительные органы, блокируя поток крови и вызывая тромбоэмболию, которая приводит к отмиранию тканей, что крайне опасно для жизни.
Если ФП сохраняется в течение длительного периода времени без лечения, сердце больше не может эффективно перекачивать кровь и кислород по всему организму. Это потенциально может привести к сердечной недостаточности.
Лечение пароксизмальной ФП
Терапия ФП нацелена на нормализацию сердечного ритма и предотвращение образования тромбов. При пароксизмальной фибрилляции предсердий частота сердечных сокращений может самостоятельно нормализоваться. Однако, если симптомы беспокоят вас достаточно часто, врачи могут попытаться нормализовать сердечный ритм с помощью лекарств или кардиоверсии (электрический шок).
Ваш врач может предложить антиаритмические препараты, такие как Амиодарон или пропафенон даже тогда, когда сердечный ритм нормализовался. Он также может прописать бета-блокаторы для контроля артериального давления.
Если эпизоды фибрилляции предсердий возникают повторно, врач может назначить прием разжижающих кровь препаратов, таких как варфарин, с целью предотвращения образования тромбов.
Жизнь с пароксизмальной фибрилляцией предсердий
Здоровый образ жизни, регулярная физическая активность и соответствующая диета является ключом к полноценной жизни при ФП. Отказ от курения и чрезмерного употребления алкоголя помогут ограничить вероятность развития пароксизмальной ФП. Следует соблюдать здоровую и сбалансированную диету и попытаться похудеть, если у вас имеется избыточный вес или ожирение. Хотя длительные тренировки могут провоцировать развитие пароксизмальной ФП, умеренные физические нагрузки — полезны. Данное нарушение не является противопоказанием к вождению, однако если вы начинаете испытывать симптомы ФП, следует притормозить и остановиться в безопасном месте на обочине дороги.
Лечение заболеваний, способствующих развитию фибрилляции предсердий, таких как высокое кровяное давление, болезни щитовидной железы и ожирение, может помочь уменьшить факторы риска возникновения эпизодов ФП.
Избегайте стимуляторов, таких как кофеин и никотин, и чрезмерного потребления алкоголя – это поможет вам предотвратить дополнительные симптомы пароксизмальной фибрилляции предсердий.







