Аритмия от желудка: взаимосвязь, заболевания и лечение
Аритмия после принятия пищи

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Приступ аритмии характеризуется учащенным сердцебиением, болезненными спазмами, возникающими в районе грудной клетки. Данное состояние может являться индивидуальной особенностью человека. Нередко аритмия сердца выступает признаком какого-либо заболевания.
Причины появления аритмии после приема пищи
Легкий приступ аритмии может появиться после употребления в пищу блюд, содержащих консерванты и ароматизаторы. Данное состояние наблюдается и у людей, активно поглощающих напитки, в состав которых входит кофеин. Негативно влияют на состояние сердечно-сосудистой системы энергетики, обладающие выраженным тонизирующим и стимулирующим эффектом.
После еды кровь приливает к органам пищеварения намного быстрее, а сердце сокращается немного чаще. При переходе в горизонтальное положение аритмия нередко усиливается, поэтому людям, страдающим сердечно-сосудистыми заболеваниями, не следует укладываться в кровать сразу после сытного обеда.
Неблагоприятное воздействие на частоту сердечных сокращений оказывают следующие факторы:
- Врожденный порок сердца.
- Нарушение работы щитовидной железы.
- Аутоиммунные патологии.
- Нарушения функции печени.
- Чрезмерная физическая нагрузка.

Аритмия сердца развивается и при нарушении гормонального баланса в организме, поэтому она часто встречается у женщин, ожидающих ребёнка. Кроме того, частота сердечных сокращений увеличивается в критические дни.
Признаки аритмии
Аритмия сердца сопровождается следующими симптомами:
- Болевые ощущения в районе сердца.
- Учащенное сердцебиение.
- Нехватка воздуха.
- Снижение артериального давления.
- Чувство тяжести в районе желудка.
- Ослабление мышечного тонуса.
- Снижение активности головного мозга.
Если приступы аритмии после еды появляются довольно часто, человеку требуется специальное лечение. Ему придется пересмотреть свои взгляды на жизнь, отказаться от алкогольных напитков и изнуряющих физических нагрузок.

Аритмия при патологиях желудочно-кишечного тракта
Некоторые люди могут поинтересоваться: возникает ли аритмия от заболеваний желудка? У людей, страдающих заболеваниями пищеварительных органов (язва желудка, патологии кишечника) могут наблюдаться отклонения в работе сердца. Аритмия у таких больных возникает не только при приеме пищи, но и в ночное время. Ситуация может усугубляться при приеме отдельных лекарственных препаратов, переедании.
Аритмия нередко наблюдается у пациентов, которым была проведена резекция желудка. В процессе хирургической операции удаляется значительная часть органа. У человека могут возникать тошнота и рвота после еды, изменяется и частота сердечных сокращений.
Питаться нужно правильно!
Человеку надо соблюдать следующие рекомендации:
- Следует уменьшить объём порции.
- Питание должно быть сбалансированным.
- Людям с лишним весом необходимо периодически устраивать себе разгрузочные дни.
- Пища должна подвергаться необходимой термической обработке.
Из рациона рекомендуется исключить маринованные овощи, острые приправы, сдобные изделия, шоколад, сладкие газированные напитки. В ежедневном меню должны присутствовать творог, кисломолочные напитки, салаты из свежих овощей, фрукты.

Прием медикаментозных средств при аритмии
При данном состоянии употребление лекарственных средств обычно не требуется: больному нужно нормализовать режим питания, ему необходимо избегать стресса и нервного перенапряжения. При сильных болевых ощущениях врач может назначить пациенту лекарства, обладающие спазмолитическими свойствами, успокоительные таблетки.
Настойка валерианы помогает справиться с тревожностью, способствует улучшению сна. Лекарственное средство уменьшает частоту сердечных сокращений, расширяет кровеносные сосуды. Но валериану не рекомендуется применять лицам с пониженным артериальным давлением. Лекарственное растение противопоказано при индивидуальной восприимчивости к его компонентам, непереносимости лактозы. Таблетку, содержащие валериану, не следует принимать в первом триместре беременности: в это время закладываются жизненно важные органы плода.
Народные методы при сердечно-сосудистых патологиях
Людям, страдающим аритмией и другими заболеваниями сердца стоит попробовать такое средство: необходимо купить в аптеке настойку боярышника и настойку пустырника. Их необходимо смешать в равной пропорции. Рекомендуется употреблять по 20 капель средства трижды в сутки.
При нарушении сердечного ритма можно применять и мяту перечную. Она обладает выраженными успокоительными свойствами. Готовить настой нужно по следующей схеме:
- 10 граммов мелко измельченной травы заливают 0,2 л кипятка.
- Средство рекомендуется настаивать не менее 60 минут в теплом, защищенном от света месте.
- Затем снадобье нужно процедить. Необходимо пить его маленькими глотками перед приемом пищи. Настой следует пить один раз в сутки. Продолжительность лечебного курса составляет один месяц.
Для того чтобы справиться с аритмией, возникающей после еды, можно растворить 10 граммов мёда в 0,5 л свекольного сока.
Данную смесь рекомендуется употреблять дважды в сутки за перед едой. Это снадобье способствует нормализации артериального давления, улучшает работу сердца.
Вместо заключения
Профессиональным спортсменам, людям с хроническими заболеваниями внутренних органов нужно регулярно проходить медицинское обследование. Диагностировать патологии сердечно-сосудистой системы можно при помощи разнообразных диагностических методов: ультразвукового исследования сердца, ЭКГ, лабораторных анализов.
http://cardioplanet.ru/zabolevaniya/aritmiya/aritmiya-posle-prinyatiya-pishhi
Причины появления аритмии после еды, первая помощь и профилактика
Некоторым людям их организм преподносит неприятный «сюрприз»: через 15-20 минут после еды сердце начинает работать со сбоями. Одни отделываются легким испугом, для других проблема становится постоянной. Прием пищи становится фактором стресса, связанным с ожидаемыми проблемами с сердцем. Чтобы улучшить качество жизни и избавиться от проблемы, нужно разобраться в ее сути.
Как желудок влияет на работу сердца?
«Послеобеденная», или гастрокардиальная аритмия возникает по разным причинам. Первая из них – неправильное питание. Неудивительно, что приступы чаще всего случаются за праздничным столом, когда едят очень много:
- Во-первых, переполненный желудок давит на диафрагму, а та – на органы, расположенные в грудной полости.
- Во-вторых, чтобы переварить большое количество пищи, желудок и кишечник заимствуют ресурсы у остальных органов. Сердце, в свою очередь, пытается вернуть кровь себе, для чего начинает работать более активно. К тому же вкусная пища – не всегда полезная: слишком жирная, острая, соленая. Она провоцирует повышение давления и другие нежелательные процессы в организме. А если трапеза сопровождается употреблением алкоголя, нагрузка возрастает многократно.
По типу нарушения возбуждения в миокарде аритмия после еды – синусовая. Это название она получила благодаря одноименному узлу, в котором формируется импульс сердечного сокращения. Давление желудка на диафрагму, активная деятельность пищеварительной системы приводит к угнетению блуждающего нерва, и в синусовом узле доминирует симпатическая иннервация. Такая аритмия отличается тем, что промежутки между сокращениями сердца становятся неравномерными, но их последовательность остается правильной. Человек может даже не замечать ее, в других случаях испытывает боль.

Другие причины
Не только любители вкусно покушать сталкиваются с сердечным дискомфортом такого рода. Подвержены ему и люди в «особенных» состояниях:
- Особенно это касается женщин в период менструации, переживающих климакс, а также во время беременности.
- Несладко первое время приходится и анорексикам, которые пытаются восстановиться – у них тоже случаются приступы аритмии. Но по мере того, как организм привыкает нормально питаться, они исчезают.
Хуже, если гастрокардиальная аритмия появляется без очевидных причин. В этом случае придется посетить специалиста. Он определит, что это – функциональное расстройство или сигнал о патологических изменениях в организме.
Иногда аритмия указывает на поражение блуждающего нерва (или Вагуса). Он имеет огромное значение в работе организма, передавая импульсы от мозга к органам пищеварительной, дыхательной и кровеносной систем.
Также за приступами аритмии могут скрываться гормональные заболевания, атеросклероз, ишемическая болезнь сердца и другие неприятности.
Гастрокардиальный синдром имеет характерный набор симптомов, позволяющий отличить его от пищевого отравления и других расстройств:
- Одновременный дискомфорт в области желудка и сердца. Последнее работает тяжело, замирая время от времени.
- Иногда в груди появляется боль. Становится трудно дышать.
- Пульс – учащенный.
- Тело покрывается холодным липким потом, в нем ощущается слабость.
- Голова кружится, сознание теряет ясность, а иногда происходит обморок.
Конечно, точный диагноз невозможно поставить на основе только внешних признаков синдрома. Для этого потребуются специальные исследования.
Диагностика
Другими эффективными средствами диагностики являются ультразвуковое исследование (УЗИ), эхокардиограмма и др. Выявить причины возникновения гастрокардиального синдрома помогают также нагрузочные тесты и лабораторные исследования.
Группа риска
Вероятность, что вы столкнетесь с «послеобеденной» аритмией, возрастает при наличии вредных привычек. К ним можно отнести:
- курение;
- увлечение спиртным;
- пристрастие к сладостям, жирной пище;
- злоупотребление крепким чаем и кофемания, употребление энергетиков, сладких газировок и др.
Сюда же можно добавить и малоподвижный образ жизни. Это значит, что «прихватить» может практически каждого. Особенно если человек имеет другие проблемы со здоровьем. Среди них:
- вегетососудистая дистония;
- расстройства нервной системы (неврозы и др.);
- патологии сердца и сосудов (ишемическая болезнь, атеросклероз, артериальная гипертензия и пр.);
- нарушение гормонального фона и обмена веществ, ожирение.
Кстати, иногда сказывается особенность анатомии – высокое расположение диафрагмы. Всем, к кому относятся перечисленные факторы риска, стоит задуматься о том, что можно изменить, чтобы не допустить неприятностей с сердцем.
Первая помощь
В случае приступа гастрокардиальной аритмии нужно оказать пострадавшему первую помощь. Схема действий такова:
- потерпевшему нужно придать полусидящую позу, приподнять голову, обеспечить ему доступ кислорода;
- чтобы избавить блуждающий нерв от давления диафрагмы, попросите задержать дыхание и «покашлять»;
- освободить желудок от содержимого самостоятельно или с помощью соответствующих препаратов;
- дать седативные, спазмолитические, понижающие давление средства;
- в тяжелом случае вызовите скорую помощь.
Видео: как помочь себе при аритмии?
Специалист рассказывает, что делать, если у вас аритмия, а посторонняя помощь недоступна:
Основа профилактики – правильное питание
Если приступ аритмии разовый и не связан с болезнями сердечно-сосудистой системы, специальное лечение не понадобится. Чтобы больше не допускать подобных неприятностей, нужно придерживаться принципов правильного питания, вообще постараться нормализовать свой образ жизни. Что касается приема пищи, то здесь имеется несколько основных правил:
- Не ешьте сразу много, лучше разделите необходимый объем пищи на несколько «перекусов».
- Спать сразу после обеда или ужина – плохая привычка, в горизонтальном положении кровь отливает от сердца. Лучше немного прогуляйтесь. Вечером не ешьте много.
- Откажитесь от жирной, соленой и острой пищи или хотя бы ограничьте ее; реже употребляйте фастфуды. Лучше перейти на нежирное мясо, крупы, кисломолочные продукты, овощи.
- Выпивайте не менее 1,5 л воды в день.
- Разгрузочные дни – отличная идея! Не обязательно морить себя голодом, достаточно не есть ничего тяжелого.
Вообще, придерживайтесь основных правил здорового образа жизни, знакомых всем еще со школы. Больше движения, свежего воздуха, меньше спиртного, сигарет, кофе и прочих вредных воздействий. Научитесь бороться со стрессом, настраиваться на позитивный лад. Эффект последует обязательно!
Если же причина приступов заключается в кардиопаталогии, тогда лечение должен назначить врач. Как правило, назначается комплекс препаратов, включающих в себя понижающие давление, корректирующие сердечный ритм, улучшающие питание сердца и пр.
Гастрокардиальная аритмия – сам по себе не такой уж страшный синдром. Однако это сигнал, который дает организм, предупреждая нас о необходимости больше заботиться о своем здоровье.
http://serdce.biz/zabolevaniya/aritmii/aritmiya-posle-edy.html
Описание аритмии после еды
Изменения сердечного ритма, возникающие после еды, является индивидуальной особенностью организма или признаком болезни.
Аритмии и экстрасистолии после еды могут наблюдаться у пациентов пожилого возраста, людей, страдающих ожирением и ведущих неправильный образ жизни, а также у женщин при гормональных дисбалансах (во время менструации или климакса), при беременности и в восстановительном периоде после анорексии.
Приступ аритмии проявляется в виде учащения сердцебиений, глухих толчков, непродолжительных спазмов или ударов в области грудной клетки – появляется ощущения замирания сердца на 2-3 секунды с восстановлением работы.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Часто при приступах отмечается тошнота, легкое головокружение, затрудненное дыхание и слабость мышц. Все эти симптомы наблюдаются в большинстве случаев через 15-20 минут после еды, реже во время приема пищи.
Главной причиной этого состояния является перенаправление большой массы крови к желудку и кишечнику для переработки пищи и необходимости дополнительного притока кислорода, поэтому происходит перенаправление кровотока к желудку. При этом сердце испытывает недостаток крови и начинает сокращаться чаще и интенсивнее.
Если изменение частоты сокращений сердца после еды или перебои в его работе возникают регулярно, необходимо задуматься о причинах его развития, обратиться к специалисту и определить истинную причину аритмии – функциональное состояние или органическое изменение сердечной мышцы.
Виды экстрасистол
Экстрасистолы возникают:
- при органических изменениях сердца и сосудов (врожденные и приобретенные пороки, инфекционно-воспалительные болезни, кардиомиопатии) или наличии заболеваний других органов и систем (щитовидной железы, неврологические заболевания, аутоиммунные состояния, патология печени и почек);
- при различных функциональных состояниях.
Выделяют два вида экстрасистол:
- чрезмерные нагрузки;
- стрессы;
- вредны привычки (злоупотребление алкоголем, никотином, кофе);
- лихорадка и интоксикация;
- вегето-сосудистая дистония;
- критические дни у женщин;
- неправильное питание (переедание и систематическое употребление тяжелых, жирных или жареных продуктов).
Читайте про опасность аритмии при ВСД в другой публикации.
Причины аритмии после еды
Аритмия после еды имеет функциональную природу и зависит от взаимодействия органов и систем организма и особенностей организма. Это явление доброкачественное и не требует медикаментозной коррекции.
Достаточно часто легкие приступы аритмии возникают после приема в пищу блюд фастфуда или тяжелой пищи, при частом употреблении продуктов питания длительного хранения, которые перенасыщены натрием, консервантами, ароматизаторами.
Также экстрасистолы или тахикардия могут отмечаться при частом употреблении напитков, перенасыщенных кофеином (кофе, тонизирующие и стимулирующие энергетики, кока-кола, крепкий черный чай).
Основной причиной возникновения аритмии после еды считается активный приток крови к желудку, для стимуляции процессов переваривания и эвакуации пищи. При этом сердце испытывает дефицит крови и для компенсации нормальной сердечной деятельности начинает сокращаться чаще с увеличением интенсивности сокращений.
Поэтому пациенты отмечают значительное учащение сокращений сердца через 10-20 минут после еды, перебои в его работе, которые постепенно исчезают самостоятельно или уменьшаются.
Усугубляет аритмию после приема пищи – прием горизонтального положения тела (людям склонным к развитию экстрасистол или тахиаритмии нельзя ложиться после трапезы) — это еще больше усугубляет отток большой массы крови от сердца и усугубляет тяжесть и клинические проявления аритмии.
Гастрокардиальный синдром часто проявляется:
- при ВСД;
- при высоком расположении диафрагмы;
- при ожирении;
- при регулярном переедании, ферментопатии.
Основными признаками аритмии после еды являются:
- дискомфорт в области сердца, давящие и стесняющие ощущения в груди, непродолжительные спазмы, перебои в работе сердца;
- учащение сердцебиений;
- затрудненное дыхание;
- легкое головокружение, иногда обмороки в результате снижения артериального давления и оттока крови от мозга;
- мышечная слабость;
- повышенное потоотделение, холодный пот;
- потеря концентрации, спад мозговой активности.
- часто отмечается ощущение тяжести в желудке, тошнота.
Все эти признаки обусловлены дефицитом кислорода, оттоков артериальной крови от сердца и мозга в результате направления богатой кислородом крови в ЖКТ, необходимой для поддержания обменных процессов.
Сердце компенсирует недостаток кислорода тахикардией и единичными экстрасистолами. Поэтому отдельные экстрасистолы во время или после еды считаются не опасными и не подлежат лечению.
Но при частых приступах тахиаритмии после еды, усугублении симптомов кислородной недостаточности необходимо серьезно пересмотреть образ жизни:
- отказаться от вредных привычек;
- нормализовать рацион и режим питания;
- вести активный здоровый образ жизни – заниматься спокойными видами спорта, чаще бывать на свежем воздухе, особенно в период активного переваривания пищи;
- заменить кофеинсодержащие напитки на здоровый питьевой режим (минеральная вода без газа, зеленый чай, соки).
Важно помнить, что факторами, усугубляющими аритмию после еды, считаются:
- стрессы;
- инфекционные заболевания, которые сопровождаются температурой, интоксикацией;
- обезвоживание организма;
- недостаток витаминов, магния и калия;
- чрезмерные нагрузки.
Поэтому в период воздействия этих неблагоприятных агентов на организм необходимо прислушиваться к своему самочувствию, дополнительное витаминизированное питье и питание, дробное потребление сбалансированной, хорошо усвояемой пищи.
Нельзя исключать развитие органических экстрасистол и тахиаритмий, поэтому при появлении постоянных нарушений сердечной деятельности или стойкого учащения сердечного ритма необходимо срочное обращение к специалисту и обследование с целью исключения органической патологии сердечнососудистой системы или тяжелых заболеваний других систем: кроветворной, эндокринной, нервной, аутоиммунных процессов, онкологических заболеваний.
Важно знать, что любые серьезные нарушения ритма и патология сердечной мышцы нуждаются в ранней диагностике и своевременном лечении
Правила питания
Появление периодических приступов тахикардии или экстрасистолии после приема пищи является сигналом:
- возможного сбоя сердечнососудистой системы;
- недостаточного взаимодействия органов и систем организма;
- постоянной перегрузки пищеварительной системы с необходимостью дополнительных затрат кислорода и энергии для полного переваривания пищи;
- недостаточным поступлением кислорода в органы;
- пераздражением вегетативной нервной системы.
Если после еды появляется аритмия необходимо, прежде всего, внести изменения в рацион питания и образ жизни.
К основным правилам питания относятся:
- желательно не употреблять в пищу, большое количество соли, сахара, сладостей, жирные сорта мяса и рыбы, жаренные и острые блюда, копчености, маринады, тяжелые и трудно перевариваемы блюда (вермишель, блины, вареники, пельмени), продукты с длительным сроком хранения, фастфуд;
- увеличить в рационе кисломолочные продукты, каши, зелень, овощи, фрукты, продукты богатые клетчаткой.
Гастрокардиальный синдром не требует медикаментозной коррекции – достаточно нормализовать питание и режим, вести здоровый образ жизни с умеренным уровнем физической активности. При выраженных признаках функциональных экстрасистол или появлении болевых приступов специалист может рекомендовать курсовой прием спазмолитиков или седативных средств.

Наиболее эффективными средствами для лечения аритмии после еды считаются народные средства – сборы лекарственных трав, имеющих кардиотоническое, легкое антиаритмическое и успокаивающее действие: мелиса, пустырник, боярышник, вереск, хмель
Есть ли опасность?
При появлении постоянных симптомов аритмии после еды, с выраженными неприятными ощущениями и при усугублении признаков необходимо дополнительное обследование:
- ЭКГ;
- контроль АД;
- УЗИ сердца;
- консультации узких специалистов;
- при необходимости дополнительное лабораторное и инструментальное обследование.
Необходимо в первую очередь исключить органическую патологию сердца и других органов, которая также сначала может проявляться как аритмия после еды, но постепенно усугубляется и проявляется различными патологическими симптомами, которые нельзя игнорировать:
- выраженная слабость, сонливость;
- стойкие головокружения, потери сознания;
- одышка;
- частые боли в области сердца, тяжесть, спазмы и перебои в работе сердца;
- боязнь смерти, частые вздохи, холодный пот.
Особенно это касается людей, входящих в группу риска по развитию патологии сердца:
- люди среднего и пожилого возраста;
- беременные;
- пациенты с хроническими заболеваниями пищеварительного тракта, системы крови, эндокринной патологией;
- профессиональные спортсмены;
- пациенты с ожирением.
Описание выраженной синусовой аритмии вы можете увидеть в следующей статье.
Почему возникает аритмия после РЧА и нормально ли это — читайте далее.
http://serdce.hvatit-bolet.ru/aritmija-posle-edy.html
Перебои в работе сердца: причины и виды, что делать дома и когда требуется лечение
Н арушение частоты сокращений сердца называется аритмией. Это гетерогенная группа патологических процессов, сходятся они в одном: изменение характера активности кардиальных структур.
Существует несколько вариантов дисфункции: тахикардия — ускорение ритма, брадикардия — урежение пульса, и неравномерные интервалы и задержки между каждым дальнейшим ударом сердца (фибрилляция, трепетание, мерцание). В последнем случае четкий рисунок вовсе отсутствует.
Нормальной активностью считается частота сокращений в 60-90 ударов или чуть более, в зависимости от возраста и физической подготовки, равные промежутки времени между систолами и диастолами. Все отклонения рассматриваются как вероятная патология, пока не будет доказано обратного.
Естественные факторы становления проблемы учитываются после, если нет данных за органическую патологию.
Существуют угрожающие и неопасные виды перебоев в работе сердца. Первые встречаются в несколько раз чаще, однако отграничить одни от других можно только посредством объективной диагностики (электрокардиография, ультразвуковая методика, суточное мониторирование).
Типы перебоев
Аритмический процесс имеет множество разновидностей. Одни опаснее, другие несут меньшую угрозу жизни и здоровью.
Не фатальные формы
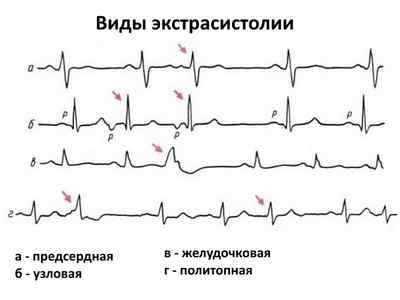
- Единичные экстрасистолы. Ощущаются как лишний удар сердца и представляют собой функциональные нарушения кратковременного характера. Развиваются в результате внеочередных сокращений сердечной мышцы по причине генерации дополнительных электрических импульсов атриовентрикулярным узлом, предсердиями или желудочками. Важной отличительной чертой таких перебоев в сердце оказывается единичность изменений. Более того, это не регулярная проблема. Экстрасистолией страдает до 6-70% всех сердечников, что делает эту форму наиболее распространенной. Симптомов нет вообще, потому определить наличие у себя проблемы почти невозможно. Это вариант инцидентальной находки в процессе ЭКГ.
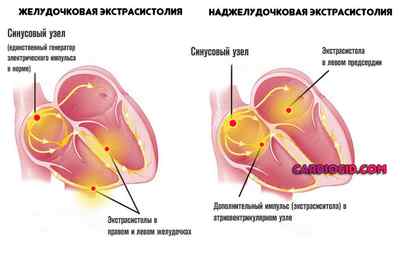
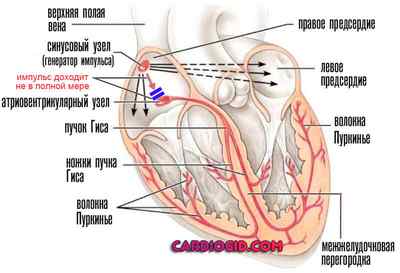
- Мягкая форма мерцательной аритмии (с частотой сердечных сокращений до 110 ударов в минуту). Представляет собой нарушение работы всего мышечного органа, когда электрический импульс генерируется не только синусовым узлом, но и иными кардиальными структурами. Процесс заметен, но опасности не несет ввиду хорошей подконтрольности. Также называется фибрилляцией предсердий.
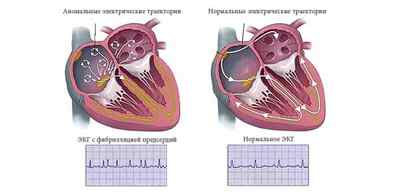
- Нарушение проводимости пучков Гиса . Аналогично не характеризуется проявлениями. Поскольку симптомов нет, обнаружить процесс своими силами невозможно, требуется диагностика. Справиться с патологическим изменением получается медикаментозными методами в короткие сроки.
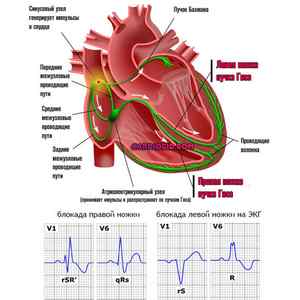
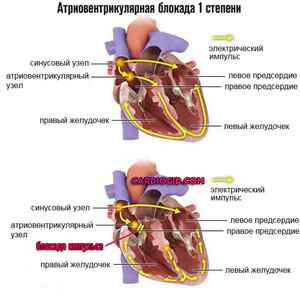
- Атриовентрикулярная блокада 1 степени . Характеризуется нарушением прохождения электрического импульса от синоатриального узла к антриовентрикулярному и далее к желудочкам. На ранней стадии изменения минимальны, потому возможна быстрая коррекция. Опасность почти отсутствует. В дальнейшем возникает угроза жизни (в перспективе нескольких недель-месяцев).
- Синусовая тахикардия . Ускорение сердечной активности по причине чрезмерной стимуляции водителя ритма. Развивается как ответ на внутренние или внешние контролируемые факторы. На ранних этапах не требует коррекции вообще. Проявляется ярко, но не несет опасности для здоровья или жизни.
- Брадикардия . Обратный процесс. Развивается тоже по причине дисфункции синусового узла. В 40-50% случаев имеет физиологическое происхождение, не связанное с болезнетворными процессами.
Опасные разновидности
Требуют срочной медицинской помощи. Заранее предугадать, когда случится фатальное осложнение невозможно. Сразу после выявления проблемы следует назначать лечение, желательно в стационарных условиях или под постоянным контролем кардиолога в рамках амбулаторной диагностики.
- Множественные экстрасистолы. В отличие от единичных, повторяются много раз, неоднократно. В результате сердечные структуры работают хаотично, не могут скоординироваться. Возможна остановка сердца. Происходит это внезапно. Поскольку подобный вариант патологического процесса не дает знать о себе почти никогда, выявить проблему трудно.
- Трепетание желудочков.
- Запущенные атриовентрикулярные блокады, полные или 2 степени . Нарушается проводимость кардиальных структур. В данном случае из работы «выключаются» желудочки, что чревато внезапной остановкой сердца. Восстановить функциональную активность невозможно даже в рамках экстренной реанимационной помощи.
- Пароксизмальная тахикардия . Характеризуется ускорением частоты сокращений мышечного органа, число «движений» может доходить до 150-180 и более, это полноценные удары, которые пациент ощущает, как будто сердце переворачивается, выскакивает из груди.
Нарушение ритма сердца — итог процесса кардиального, эндокринного или неврологического происхождения. Реже имеет место естественное явление, не имеющее отношения к органическим изменениям.
Механизм развития
Существует 4 пути формирования перебоев в работе сердца.
Среди возможных вариантов:
- Нарушение генерации электрического импульса в синусовом узле. Естественный водитель ритма создают избыточный или чаще недостаточно сильный сигнал. В итоге кардиальные структуры сокращаются равномерно, но слабо, что приводит к необходимости ускорения ритма для более быстрого «перекачивания» крови и обеспечения тканей кислородом.
- Опережающее сокращение отдельных участков сердца. В результате повышенной возбудимости пучков клеток органа.
- Блокады атриовентрикулярного узла. Нарушение проводимости тканей. Формируется после перенесенных поражений функционального рода.
- Распространение электрического импульса в отдельных участках, нарушение дальнейшего движения сигнала. Заканчивается неравномерным сокращением.
Перебои в сердце — итог органических отклонений четырех типов: изменяется проводимость тканей либо создание электрического импульса. Часто наблюдается смешанный механизм.
Сердечные причины развития патологического процесса
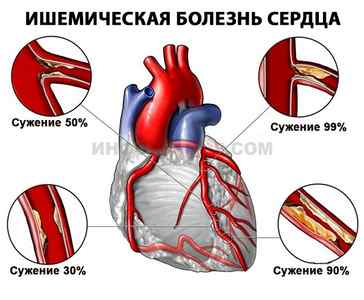
- Ишемическая болезнь. Дефицит питания (трофики) миокарда. Невозможность обеспечить сам орган кровью приводит к изменений в кардиальным структурам. Классическое окончание течения процесса — инфаркт. Проявляется проблема одышкой, нарушениями ритма разного типа. Зачастую обнаружить состояние невозможно.
- Артериальная гипертензия. Стойкое повышение давления. Как правило, перебоями в работе сердца страдают пациенты с большим стажем болезни, чем дольше течет процесс, тем хуже прогноз. Необходимо комплексная оценка всей сердечнососудистой системы.
- Инфаркт миокарда. Острое нарушение питания мышечного слоя и невроз кардиомиоцитов (клеток). Заканчивается летальным исходом в 35-50% случаев, при наличии сопутствующих болезней или осложнений чаще.
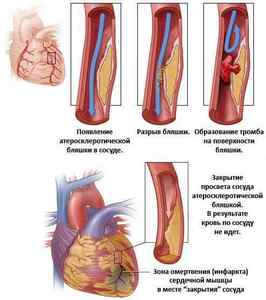
- Кардиосклероз. Замещение функциональной ткани рубцовыми структурами. Становится итогом воспалительных явлений или инфаркта.
- Эндокардит. Инфекционные или аутоиммунные (реже) патологии активных структур и тканей. В отсутствии своевременного лечения или при агрессивном течении процесса происходит деструкция предсердий. Потребуется протезирование.
Неравномерный пульс — итог нарушения гемодинамики, стимуляции работы органа в результате функциональных отклонения.
Внесердечные причины
- Интенсивные физические нагрузки. В итоге перенапряжения происходит ускорение деятельности мышечных структур. Наступает это из-за необходимости обеспечения органов и тканей кровью и питательными веществами соответственно. Тренированные люди в меньшей степени подвержены перепадам функциональной активности сердца. Обычно речь идет о неадекватной физической нагрузке.
- Язва желудка, проблемы с 12-ти перстной кишкой. Патологии желудочно-кишечного тракта. Для развития перебоев в работе сердца необходимо соблюдение одного условия: появление постоянных слабых кровотечений и, соответственно, анемии. Как только состояние стабилизируется, кардиальные структуры восстанавливают нормальную активность.
- Нарушение температурного режима тела. Как гипотермия, так и обратное явление. Обычно встречается при перемене климатических условий или нахождении в агрессивной окружающей среде.
- Эндокринные патологии. В том числе гипертиреоз (избыток гормонов щитовидной железы), гиперкортицизм (чрезмерное количество кортизола и веществ коры надпочечников), сахарный диабет. Сопровождаются выраженными симптомами, спутать заболевание с чем-либо другим сложно. Грамотный эндокринолог сразу определит наличие проблемы.
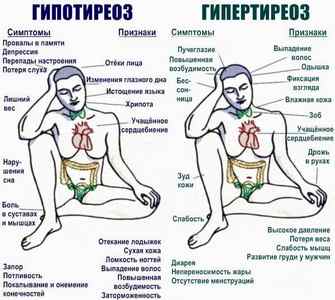
- Интоксикация организма, отравление. Никотином, наркотическими веществами, кофеином, препаратами для снижения артериального давления, сердечными гликозидами, солями тяжелых металлов, иными ядами.
- Неврогенные нарушения, проявляющиеся вегето-сосудистой дистонией (ВСД это не самостоятельный диагноз, а симптом).
- Вирусные и бактериальные инфекции . Любого типа. Чаще возникает синусовая тахикардия , реже иные явления.
- Травматические поражения церебральных структур и центральной нервной системы (сотрясение мозга как классический вариант). Причина перебоев — повреждение коры или ствола, где расположен центр, ответственный за нормальную деятельность мышечного органа. Это очень опасно.
- Иные повреждения : электрические, переломы и ушибы грудной клетки.
Если сердце бьется неровно — причина кроется в эндокринных, сердечнососудистых, желудочно-кишечных, неврогенных патологиях.
Диагноз ставится методом исключения. В отсутствии данных за органические нарушения, также если не удалось выявить естественные факторы, говорят об идиопатическом процессе.
Клиническая картина напрямую зависит от типа нарушения функциональной активности органа.
Усредненные комплексы может быть таким:
- Замирание сердца. Удары пропускаются в результате неравномерного распределения сигнала.
- Слишком частые сокращения и обратный процесс.
- Одышка. Без видимых причин. Возникает как следствие гипоксии тканевых структур.
- Боли за грудиной. Регулярные.
- Цефалгия. Тюкает, стреляет в области затылка или темени.
- Вертиго. Вплоть до полной утраты возможности ориентироваться в пространстве.
- Обмороки, потери сознания.
Процесс может протекать на регулярной основе. При пароксизмальных явлениях имеет место приступообразное течение. Проявления отсутствуют при мягких или слабо выраженных формах патологических процессов.
Наиболее грозный симптом — если сердце пропускает удары (прерывистый пульс). Это указание на нарушение распределения электрического импульса и возможную блокаду узлов.
Первая помощь в домашних условиях
Для купирования сбоя ритма сердца применяются такие препараты:
- Анаприлин (1 таб.) + Карведилол (1 таб.) + пустырник (2 таб.). При тахикардии.
- Кофеин (1 таб.) + настойка элеутерококка (2 ч. л.) + спиртовой женьшень (20 капель). На фоне брадикардии.
- Амиодарон (1 таб.) + Верапамил (1-2 таб.). Если имеет место аритмия иного типа.
Нельзя перенапрягаться физически. Следует лежать. Как только начинается нарушение работы органа, рекомендуется вызывать скорую помощь. Первичные мероприятия направлены на стабилизацию состояния, но неизвестно, когда произойдет рецидив и чем все закончится.
Диагностика
Проходит под контролем кардиолога и смежных специалистов по эндокринной системе, центральным нервным структурам и др. Поскольку форма патологического процесса еще не ясна, лучше проводить обследование в стационарных условиях. Это упростит сортировку информации, анализ и ускорит процесс.
Примерная схема такова:
- Сбор жалоб пациента, анамнестических данных. Учитываются вредные привычки, образ жизни и иные важные моменты. Функция самого больного — максимально подробно рассказать о своих ощущениях.
- Измерение артериального давления. Также частоты сердечных сокращений с помощью автоматических или механических методов.
- Суточная тонометрия. Позволяет оценить динамику ЧСС в привычных для пациент условиях. Проводить ее лучше в рамках амбулаторной диагностики. В стационаре информация может быть неточной.
- Электрокардиография с введением датчика (для проверки проводимости кардиальных структур) или без такового. Наиболее информативная методика, к ней прибегают в первую же очередь.
- Эхокардиография. Ультразвуковой способ. Позволяет визуализировать ткани и определить органические изменения со стороны структур.
- Нагрузочные тесты. С большой осторожностью. Возможна остановка работы в результате неравномерной или неадекватной активности.
Диагностика требуется во всех случаях. Перебои в работе сердца в состоянии покоя — это указание на органические нарушения со стороны эндокринной, нервной или сердечнососудистой системы. Часто в комплексе. Понадобится помощь нескольких специалистов.
Терапевтическая тактика
Проводится хирургическое или медикаментозное лечение. Примерный перечень препаратов:
- Антагонисты кальция. Дилтиазем и Верапамил. Восстанавливают нормальный сосудистый тонус.
- Бета-блокаторы. Карведилол, Анаприлин, Метопролол.
- Препараты для восстановления функциональной активности миокарда: Кордарон и аналоги. Они нормализуют процесс сокращения.
- Хиндин, Новокаинамид и иные противоаритмические средства. Селективно воздействуют на источник проблемы, приводя в порядок ритм.
- Гликозиды: Дигоксин, настойка ландыша.
Лекарственных средств существует множество. Поскольку перебои в работе сердца разнообразны, тактика будет отличаться всегда. Конкретные наименования подбираются врачом после тщательной диагностики. Самостоятельно принимать нельзя ничего.
Хирургическая и малоинвазивная помощь включает в себя электрокардиоверсию, радиочастотную абляцию, установку искусственного водителя ритма. Это крайние меры.
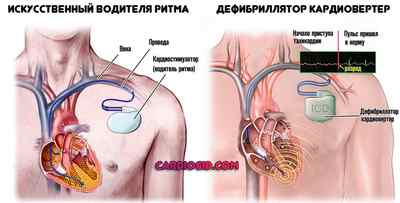
Применение народных рецептов не имеет смысла. Это пустая трата времени. Но образ жизни сменить необходимо:
- Отказаться от курения и алкоголя.
- Сон 8 часов.
- Прогулки по 2-3 часа в день.
- Прием витаминно-минеральных комплексов.
- Избегание стрессов.
- Коррекция рациона (меньше жирного, жареного, копченого, соль до 7 граммов в сутки, никаких полуфабрикатов и консервов, все остальное в умеренных количествах).
Те же рекомендации применяются в рамках профилактики.
Возможные осложнения
Среди вероятных последствий не леченых или недостаточно компенсированных перебоев можно назвать:
- Фибрилляция желудочков. В 100% случаев заканчивается остановкой сердца. Как только процесс начался, нужно готовиться к проведению реанимационных мероприятий.
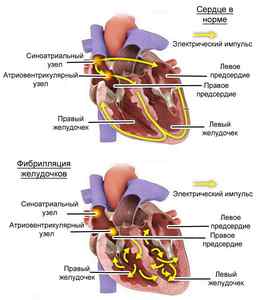
- Сердечная астма в результате недостаточной трофики легочных структур.
- Кардиогенный шок. Летальность близится к 100%.
- Инсульт головного мозга или хроническая ишемия центральной нервной системы.
- Тромбоэмболия.
- Нарушение питания тканей, гипоксия с постепенной атрофией мышц, дисфункцией органов.
- Коллапс как итог критического снижения артериального давления.
Все состояния требуют срочной госпитализации и лечения в условиях кардиологического стационара.
Прогнозы определяются типом нарушений и запущенностью процесса.
- Неопасные формы лечения не требуют. Нужно устранить первопричину явления и все придет в норму.
- Иные разновидности подразумевают этиотропное лечение (устранение первопричины) и симптоматическую коррекцию.
- Тяжелые органические патологии требуют пожизненного воздействия.
Вероятность становления описанных осложнений в перспективе 3-5 лет без лечения — 35-40%. При грамотном и комплексном лечении — 10-15%.
Если сердце бьется с перебоями — причины патологические в 60% случаев, реже естественные, не требующие медикаментозной или хирургической коррекции. Важно вовремя обратиться к кардиологу. Заранее сказать о какой форме процесса идет речь невозможно. Все вскрывается в ходе диагностики.
http://cardiogid.com/pereboi-v-rabote-serdtsa/
Что может вызывать перебои в работе сердца?
Дата публикации статьи: 27.09.2018
Дата обновления статьи: 26.11.2018
Автор статьи: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Перебои в работе сердца являются группой расстройств, которые проявляются нарушениями регулярности, частоты сокращений сердца и характерными изменениями силы сердечного выброса.
В медицине они называются аритмиями. Чтобы разобраться в опасности этих патологических процессов, нужно знать их виды, этиологию, клиническую симптоматику, современные методы диагностики.
Виды нарушений ритма
В зависимости от характера расстройств, в работе водителей ритма кардиологи выделяют:
Нарушение ритма при сердечных патологиях
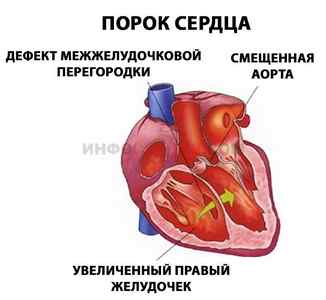
Аритмия может быть вызвана рядом заболеваний сердца.
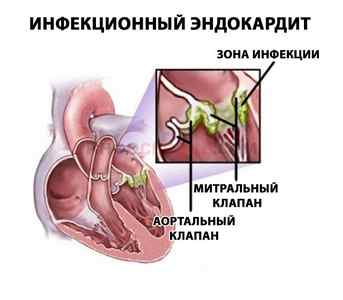
Среди них выделяют:
Экстракардиальные (внесердечные) причины
К этиологическим факторам некардиогенного генеза, которые способны вызывать нарушения сердечного ритма, относятся:
- гастрит и язва желудка;
- вегетососудистая дистония;
- остеохондроз позвоночника;
- межреберная невралгия.
Гастрит и язва желудка
Патологические сигналы со слизистой оболочки желудка могут опосредованно вызывать расстройства ритма. Вероятность появления аритмии увеличивается после обильного приема пищи, при приеме острой, горячей еды, раздражающей слизистую оболочку, а также на голодный желудок при гиперсекреции желудочного сока. При этом у человека отмечается чувство изжоги в животе и отрыжка.
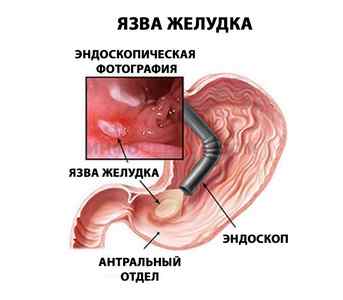
Причина нарушений ритма в этом случае заключается в повышении тонуса блуждающего нерва. Раздражение его волокон приводит к снижению частоты сокращений, возбудимости и проводимости сердечной мышцы, что способствует развитию брадиаритмий.
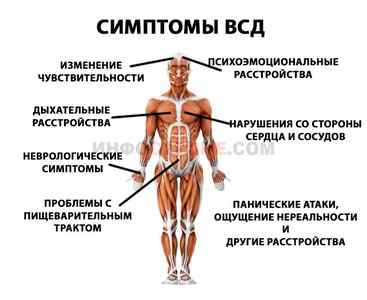
Вегетососудистая дистония (ВСД)
Расстройство нервной регуляции работы органов и систем отражается, в том числе, на работе сердца. При ВСД могут возникать разнообразные виды аритмий. Однако в этом случае органической основы у перебоев в сердце не будет.
Остеохондроз позвоночника
В результате развития деструктивно-дегенеративных процессов в позвоночном столбе, может происходить поражение кардиального нерва. Он принимает участие в регулировании ритма сердца.
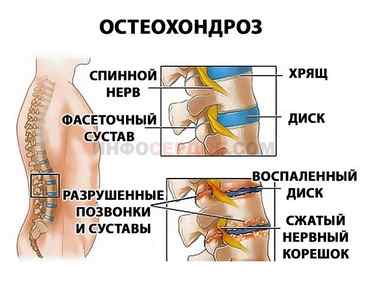
Подобные изменения наблюдаются при подъемах по лестнице, ходьбе, наклонах, переносе тяжестей. При остеохондрозе, в случае хронической формы вертебрально-кардиального синдрома, в шейном и грудном отделе у пациентов наблюдаются брахиаритмии, тахиаритмии, предсердные экстрасистолы, сердечная недостаточность и приступы стенокардии, которые вызваны спазмом коронарных сосудов.
Электролитные и гормональные нарушения
Изменения уровня минералов и макроэлементов в крови способствует нарушению ритма сердца. К ним относятся превышение максимальных показателей калия, кальция, а также снижение количества магния в кровеносном русле. Такие перебои возникают как следствие неправильной диеты, обезвоживания, передозировки мочегонных средств.
Гормоны являются важными соединениями, как регулирующими обмен биологических веществ, оказывающих опосредованное действие на ритм сердца, так и действующими на сердце напрямую. Недостаток в организме одного гормона или неправильное соотношение нескольких веществ может вызвать перебои различной степени тяжести, требующих оказания неотложной помощи.
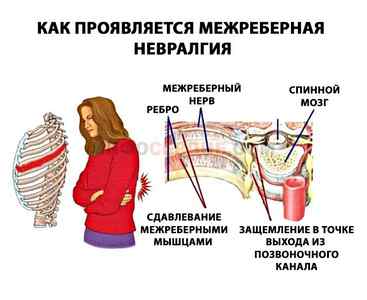
Межреберная невралгия
При невралгиях, специфические сбои ритма отсутствуют. У больных отмечается болезненность в грудной клетке, пароксизмальные приступы и синусовые формы тахикардий, которые будто напоминают сердечные заболевания.
Прием лекарственных и токсичных веществ
Передозировка некоторых препаратов также может вызывать аритмию.
К ним относятся:
- антиаритмические средства;
- сердечные гликозиды;
- симпатомиметики;
- препараты кальция, калия, магния;
- мочегонные препараты.
Токсическое воздействие определенных веществ активизирует развитие различных нарушений в работе водителей ритма.
ри остеохондрозе в случае хроСреди них выделяют:
- курение табачных изделий;
- прием наркотических и психоактивных веществ;
- употребление высоких доз алкогольных напитков.
Физиологические причины
Среди физиологических факторов, способствующих нарушениям в работе сердца, отмечаются:
- физические нагрузки;
- волнения и нервные ситуации;
- менструальный цикл;
- расстройства сна.
Физическая нагрузка
Занятия спортом и нагрузки могут вызывать перерывы в биении сердца. Это обусловлено повышением потребности миокарда в кислороде, вследствие чего увеличивается сила сердечного толчка и частота сокращений.
Подобные изменения наблюдаются при подъемах по лестнице, ходьбе, наклонах, переносе тяжелых предметов, а при наличии запущенных патологических процессов в случае состояния покоя.
У молодых профессиональных спортсменов при выполнении упражнений на тренировках сердце приспосабливается к тяжелым физическим нагрузкам. По этой причине у них редко отмечаются перебои в сердце органической этиологии.
Волнение и нервные ситуации
Аритмия на нервной почве наблюдается в результате выделения большого количества катехоламинов, которые вырабатываются клетками надпочечников. Они прямо воздействуют на миокард, вследствие чего отмечаются признаки нарушений в работе водителей ритма.
Менструальный цикл
Во время предменструального синдрома, месячных и климакса у женщин изменяется баланс половых гормонов. В большинстве случаев данные расстройства заключаются в недостатке прогестерона или избытке эстрогена, что воздействует на работу миокарда.
При этих процессах организм женщины становится резервуаром для скопления жидкости. Вследствие данных изменений увеличивается нагрузка на сердце, что сопровождается наличием перебоев и пауз в работе миокарда. Сбой ритма зачастую отмечается у женщин астеничного телосложения и девушек, которые склонны к ипохондрическому изменению настроения.
Во время и перед сном
Одним из главных факторов аритмии при засыпании и сне является наличие дисбаланса в процессах регуляции симпатической и парасимпатической системы. Ночью, в положении лежа на спине, преобладает действие блуждающего нерва, что способствует к падению уровня частоты сердечных сокращений и артериального давления. Во время этого сон человека в ночное время суток нарушается вследствие того, что сердце может замолкнуть в любое время.
В результате падения его активности усиливается воздействие симпатической системы на проводимость сердечной мышцы. При влиянии катехоламинов ускоряется пульс, дыхательные движения, происходит повышение показателей сердечного выброса и артериального давления. Приступы тахикардии и экстрасистолии образуются вследствие симпатикотонии.
После похмелья
Прием алкогольных напитков в больших количествах отрицательно воздействует на работу сердечно-сосудистой системы. Неблагоприятное воздействие обусловлено тем, что у человека повышается артериальное давление, сосуды плохо перегоняют кровь, развивается гипертрофия миокарда, а также сердечная недостаточность во время похмелья.
Злоупотребление кофеином
Связь между развитием нарушений в работе водителей ритма и употреблением кофеина не подтверждена. Тем не менее, употреблять более пяти чашек кофе в сутки не рекомендуется, поскольку это приводит к повышению показателей артериального давления.
Почему нарушения сердечного ритма бывают во время беременности?
На ранних этапах беременности аритмии выявляются у 15% женщин. В большинстве случаев будущая мать подвергается различным формам экстрасистолий. Существенно реже наблюдаются пароксизмальные тахиаритмии.
Механизм развития нарушений сердечного ритма при наличии плода в утробе матери заключается в сопутствующих физиологических гемодинамических изменениях.
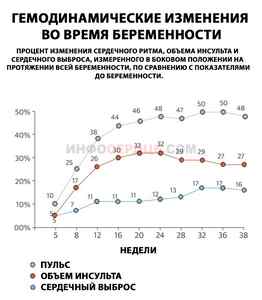
- увеличением объема циркулирующей крови;
- усилением сердечного толчка;
- повышением показателей частоты сердечных сокращений;
- гормональными сдвигами;
- вегетативными расстройствами.
Помимо этого, данные процессы усугубляют нарушения гемодинамики у женщин, имеющих патологии сердечно-сосудистой системы, которые возникли до периода беременности. Это способствует повышению вероятности развития перебоев в работе сердца.
Перебои в сердечном ритме у детей
Детские аритмии вызываются факторами кардиального и экстракардиального рода.
Среди причин сердечной этиологии выделяют:
- врожденные пороки сердца;
- последствия оперативных вмешательств на сердечной мышце;
- миокардиты и миокардиодистрофии;
- гипертрофические кардиомиопатии;
- ревматизм и ревмокардит;
- васкулит.
К наиболее распространенным экстракардиальным факторам у малыша относятся:
- недоношенность;
- внутриутробная гипотрофия плода;
- вегетососудистая дистония;
- болезни крови.
Развитию нарушений сердцебиения у ребенка способствуют ОРВИ, ангина, пневмония, бронхит, дифтерия, сепсис и кишечные инфекции. При этих заболеваниях возникает потеря большого количества жидкости, что приводит к изменению электролитного баланса.
Больной младенец имеет следующие особенности течения аритмий:
- преобладание нарушений функционального характера;
- внезапные проявления пароксизмальных приступов;
- быстрое развитие сердечной недостаточности.
Методы диагностики
С целью обнаружения нарушений в работе водителей ритма назначаются:
Когда это опасно: возможные последствия и осложнения
В большинстве случаев нарушения автоматизма бывают результатом других болезнетворных изменений. Наличие аритмий может приводить к развитию опасных последствий.
Наиболее опасным последствием мерцательной формы аритмий является формирование тромбов. С целью лечения заболевания, пациентам с постоянными фибрилляциями предсердий назначаются препараты, которые могут устранить и препятствовать их образование. К ним относятся витамин K, сердечные гликозиды и тромболитики.
Во время выбора тактики лечения аритмии врач определяет вероятность развития осложнений.
Учитывая возраст пациента и наличие сопутствующих патологий, выделяют три степени риска:







