Дефект межпредсердной перегородки – симптомы, лечение, формы, стадии, диагностика
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) – врожденный порок, который представляет собой незаращение (различной площади) внутренней стенки сердца, отделяющей правое предсердие от левого.
Нормальная гемодинамика подразумевает изолированность отделов сердца: если в норме кровь из предсердия беспрепятственно перемещается в соответствующий желудочек, то сообщение левого и правого предсердий или желудочков между собой является патологией. Обособленность отделов сердца обеспечивает несмешивание крови, богатой кислородом, из левых отделов и венозной крови, несущей углекислый газ, или крови «правого сердца».
Во внутриутробном периоде межпредсердная перегородка (МПП) имеет отверстие – так называемое овальное окно, необходимое для нормального кровообращения плода. Поскольку функция внешнего дыхания на этом этапе не реализуется, кислород доставляется в организм плода по пупочной вене. Пройдя по сосудистой сети, кровь из пупочной вены попадает в правое предсердие, откуда больший ее объем поступает в открытое овальное окно и затем в левое предсердие, обеспечивая кислородом и питательными веществами ткани головного мозга, сердце и всю верхнюю половину туловища, верхние конечности.
После рождения ребенка кровоток в легких в связи с началом полноценного функционирования дыхательной системы становится во много раз (до 10) более интенсивным, что ведет к увеличению венозного возврата и повышению давления в левом предсердии. Изменение гемодинамики приводит к закрытию венозного окна клапаном со стороны левого предсердия – так кровотоки большого и малого круга изолируются и начинают полноценно действовать во внеутробном периоде.
В случае если овальное окно не закрывается или имеет место иной дефект межпредсердной перегородки у новорожденного, нарушается гемодинамика, повреждаются структурные элементы сердца, страдает кровообращение органов и тканей.
Специфические признаки на ранних стадиях дефекта межпредсердной перегородки, помимо цианоза носогубного треугольника,отсутствуют.
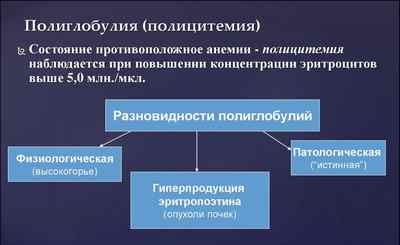
Дефект межпредсердной перегородки является самым распространенным врожденным пороком сердца, составляя приблизительно 1/5 в общей структуре врожденных аномалий сердечно-сосудистой системы. Чаще встречается у девочек.
Причины и факторы риска
Субстрат ДМПП – нарушение формирования перегородки или клапана овального окна в эмбриональном периоде, которое может являться следствием нескольких причин:
- генетическая аномалия, зачастую наследственного характера;
- употребление матерью запрещенных веществ, алкоголя, а также курение;
- лечение психотропными, гормональными, противоэпилептическими, противотуберкулезными, некоторыми антибактериальными препаратами на ранних сроках беременности;
- воздействие ионизирующего излучения;
- профессиональные вредности будущей матери;
- перенесенные матерью в первом триместре беременности вирусные заболевания (краснуха, грипп);
- эндокринопатии.
Открытое овальное окно может сохраняться некоторое время после рождения; сроки самопроизвольного разрешения аномалии называются разные. Чаще указывается, что закрытие дефекта межпредсердной перегородки у детей в половине случаев происходит до 1 года (по другим данным – до 2 лет). Дефект межпредсердной перегородки у взрослых (функционирующее овальное окно) в 25-30% случаев не оказывает существенного влияния на гемодинамику.
Гемодинамические изменения, характерные для данного порока, заключаются в сбросе артериальной крови из левого в правое предсердие, что провоцирует увеличение объема крови в малом круге кровообращения и развитие легочной гипертензии. Легочная гипертензия при ДМПП приводит к декомпенсации правых отделов сердца.
Формы заболевания
В зависимости от причинного фактора выделяют:
- первичный ДМПП (является следствием недоразвития первичной перегородки);
- вторичный ДМПП (патология формирования вторичной перегородки в эмбриогенезе);
- общее предсердие.
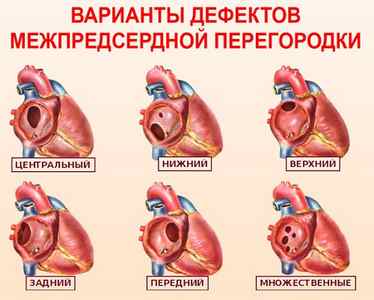
Вторичный дефект межпредсердной перегородки встречается наиболее часто и составляет основную массу аномалий МПП. В зависимости от локализации он может быть таких видов:
Встречается также форма с множественными дефектами.
Первичные ДМПП – наиболее редкая разновидность порока; изолированно они практически не встречаются. В этом случае дефект обычно располагается в нижнем отделе перегородки непосредственно над атриовентрикулярным отверстием.
Стадии заболевания
В зависимости от степени напряжения компенсаторных возможностей выделяют стадии компенсации и декомпенсации.
Ранний признак возможного наличия дефекта межпредсердной перегородки у детей – бледность или синюшность носогубного треугольника, появляющаяся с первых дней жизни при плаче, натуживании. Другие специфические признаки на ранних стадиях отсутствуют.
При компенсированном пороке выраженные симптомы отсутствуют. Косвенные признаки ДМПП в данной ситуации:
- отставание в физическом развитии;
- низкая масса тела;
- частые простудные заболевания;
- быстрая утомляемость, плохая переносимость физических нагрузок.
Осложнениями дефекта межпредсердной перегородки могут быть сердечная недостаточность, рецидивирующие пневмонии, септический эндокардит.
Как правило, к 15-20 годам компенсаторные возможности сердечно-сосудистой системы истощаются, появляются явные признаки декомпенсации заболевания, активная симптоматика:
- одышка при физической нагрузке, а в тяжелых случаях – в покое;
- приступы сердцебиения;
- ощущение перебоев в работе сердца;
- цианотичность, бледность кожных покровов и видимых слизистых оболочек;
- кашель на фоне интенсивной физической нагрузки, иногда с мокротой с прожилками крови.
Читайте также:
Диагностика
Выявление порока не вызывает затруднений. Дефект межпредсердной перегородки у новорожденного диагностируется в ходе планового обязательного УЗИ сердца в возрасте 1-1,5 месяцев.
При подтверждении наличия аномалии перегородки назначается повторное исследование в возрасте 1 года, на основании результатов которого принимается решение о необходимости лечения.
Помимо УЗИ сердца, наличие ДМПП подтверждают результаты следующих исследований:
- аускультация (систолический шум);
- фонокардиография (акцент и расщепление II тона, мезодиастолический или пресистолический шум над трехстворчатым клапаном);
- рентгенография органов грудной полости [увеличение правых отделов сердца, расширение и пульсация легочной артерии и ее ветвей («пляска корней»), застойные явления в легких];
- ЭКГ [отклонение электрической оси сердца вправо, специфическая конфигурация зубцов Р (Р-pulmonale)];
- коронарография (переход контрастного вещества из левого в правое предсердие во время систолы).
Дефект межпредсердной перегородки является самым распространенным врожденным пороком сердца, составляя приблизительно 1/5 в общей структуре врожденных аномалий сердечно-сосудистой системы. Чаще встречается у девочек.
Лечение порока производится хирургическим путем.
Устранение дефекта возможно несколькими способами:
- операция на открытом сердце в условиях искусственного кровообращения;
- хирургическое вмешательство эндоскопическим способом;
- эндоваскулярная методика закрытия дефекта с введением окклюдера через катетер в бедренной вене.
Возможные осложнения и последствия
Осложнениями дефекта межпредсердной перегородки могут быть:
При своевременном выявлении аномалии и ее хирургической коррекции прогноз благоприятный.
Прогноз не определяется до достижения ребенком возраста 1-2 лет, так как в этом возрасте порок способен разрешиться самостоятельно. Прогноз ухудшается при позднем выявлении порока во взрослом возрасте, активных признаках гемодинамических нарушений, большой площади дефекта, наличии сопутствующих заболеваний.
Случайно обнаруженный в ходе рутинного исследования дефект межпредсердной перегородки у взрослых не является прогностически неблагоприятным и не требует оперативного вмешательства, если он не влияет на качество жизни и у пациента отсутствуют жалобы со стороны сердечно-сосудистой и дыхательной систем.
Видео с YouTube по теме статьи:

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
http://www.neboleem.net/defekt-mezhpredserdnoj-peregorodki.php
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки представляет собой патологическое соустье между правым и левым предсердием. Он составляет около 20 % от всех врожденных пороков сердца. Дефект может располагаться в различных отделах перегородки, иметь различную форму и размеры. Условно различают первичные и вторичные (высокие) дефекты межпредсердной перегородки. Первичный дефект (рис. 5) возникает вследствие недоразвития в эмбриогенезе первичной перегородки. Отличительной его особенностью является локализация — на уровне фиброзного кольца атриовентрикулярных клапанов. Нижней стенкой такого дефекта являются фиброзные кольца митрального и трикуспидального клапанов. Дефект иногда сочетается с расщеплением митрального или тркуспидального клапанов, является компонентом так называемого открытого атриовентрикулярного канала. Вторичный дефект формируется вследствие нарушений эмбриогенеза вторичной перегородки. Нижний край такого дефекта составляет межпредсердная перегородка (рис. 5).
Гемодинамическая сущность порока заключается в сбросе артериальной крови из левого предсердия в правое и перемешивании с венозной, что вызывает гиперволемию малого круга кровообращения, а в дальнейшем – развитие легочной гипертензии. Легочная гипертензия при дефекте межпредсердной перегородки носит весьма злокачественный характер, так как необратимые изменения в легких развиваются быстро и рано, приводя к тяжелой декомпенсации правого сердца. Частым осложнением такого порока является септический эндокардит.
Клиническая картина и диагностика. Обычно жалобы связаны с декомпенсацией кровообращения. Тяжесть ее зависит от выраженности перегрузки правых отделов и развития легочной гипертензии. Больные жалуются на быструю утомляемость, одышку, легкую подверженность простудным заболеваниям, особенно в раннем детском возрасте. Аускультативно дефект межпредсердной перегородки проявляется нежным систолическим шумом с эпицентром над легочной артерией. Шум обусловлен относительным стенозом основания легочного ствола, через который протекает избыточный объем крови. Второй тон над легочной артерией усилен и часто расщеплен. На ЭКГ имеются признаки перегрузки правых отделов сердца с гипертрофией правого желудочка и предсердия. Весьма часто обнаруживается неполная или полная блокада правой ножки пучка Гиса.
При рентгенологическом исследовании определяется увеличение сердца за счет правого предсердия, желудочка и ствола легочной артерии. Имеются также повышенная пульсация корней легких и усиление общего сосудистого рисунка легочной ткани.
С помощью эхокардиографического исследования возможно визуализировать дефект межпредсердной перегородки, уточнить его характер (первичный или вторичный), оценить направление сброса через дефект (рис. 6, 7).
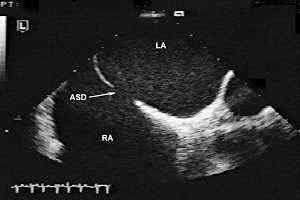
При зондировании сердца обнаруживается повышение давления в правом предсердии, правом желудочке и легочном стволе. Зонд может переходить из правого предсердия в левое. Контрастное вещество, введенное в левое предсердие, через дефект межпредсердной перегородки попадает в правое предсердие и далее в малый круг кровообращения. На основании рентгенологических данных можно рассчитать объем сброса крови, определить локализацию и размеры дефекта. Продолжительность жизни при дефекте межпредсердной перегородки в среднем составляет около 25 лет.
Лечение только оперативное. Преимущественно выполняют операции на открытом сердце в условиях искусственного кровообращения или гипотермии (общей или кранио-церебральной). Вторичные средней величины дефекты могут быть ушиты (рис. 8). Большие вторичные и все первичные дефекты, как правило, закрываются с использованием пластических материалов (ауто- или ксеноперикард, синтетические ткани) (рис. 9). В последнее десятилетие развивается методика транскатетерного закрытия дефекта межпредсердной перегородки при помощи «пуговичных устройств». Суть метода заключается в доставке и установке в область дефекта под рентгеновским контролем специальными инструментами-зондами двух конструкций-дисков, напоминающих пуговицы. Причем, одна из конструкций (так называемый контр-окклюдер) устанавливается со стороны правого, а другая (окклюдер) – из левого предсердия. Конструкции соединяются между собой в области дефекта при помощи специальной нейлоновой петли и перекрывают сообщение между предсердиями.
Хорошие результаты операции могут быть получены лишь при выполнении ее в раннем детском возрасте. Выполнение операции в более поздние сроки не позволяет добиться всесторонней реабилитации пациентов вследствие формирования вторичных морфологических изменений в легких, миокарде и печени. Более того, развитие легочной гипертензии со сбросом справа-налево является противопоказанием к оперативному лечению.
http://www.pirogov-center.ru/specialist/diseases/detail.php?ID=408
Причины появления дефекта межпредсердной перегородки сердца и лечение патологии
Под дефектом межпредсердной перегородки (ДМПП) подразумевается порок сердца врожденного характера, при котором нарушено строение перегородки. Она разделяет правое и левое предсердия и имеет патологическое окно. Левый желудочек не сжимается, вся перекачка кровяных потоков ложится на правый желудочек. В итоге сердечный орган неправильно перекачивает кровь и работает с перегрузкой, вследствие чего развиваются различные аномалии.
Описание и классификация дефекта
ДМПП – встречается чаще других врожденных сердечных патологий. Обычно выявляется у девочек. Существует две формы патологии – изолированная или отягощенная сопутствующими заболеваниями.
Сердечная перегородка как бы разделяет сердце пополам. При развитии патологии в ней отмечаются различного повреждения. При внутриутробном развитии эмбриона сердце поначалу складывается из отдельных долей, которые по мере развития объединяются. Однако этот процесс вследствие генетических или иных факторов нарушается и возможно недоразвитие межпредсердной перегородки.
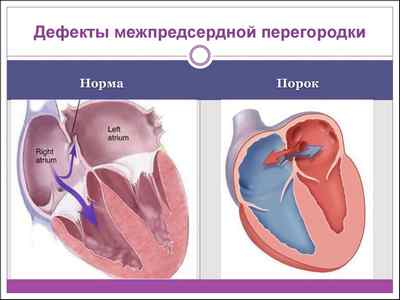
В результате такого дефекта кровяной поток переливается из левого желудочка в правый. Имеет место переполнение малого легочного круга, по причине чего постепенно возникает стеноз легочной артерии. Продолжительное наличие патологии без адекватной терапии к 15 годам приводит к образованию легочной гипертензии, а также другим осложнениям.
Усиленный легочный кровоток, повышает давление. По причине постоянной сверхнагрузки правого предсердия развивается правожелудочная недостаточность. Поначалу она проявляется при физических напряжениях, по мере прогрессирования – и при полном спокойствии.
Дефект межпредсердной перегородки может быть нескольких видов:
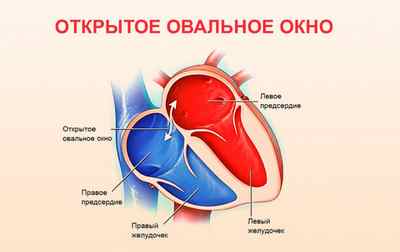
Открытое овальное окно. В этом случае имеет место недоразвитость внутрисердечного клапана. Если у эмбриона пространство между предсердиями открыто, то со временем оно зарастает специальным клапаном. При ДМПП он вырастает до недостаточных размеров.
Иногда клапан есть, но он не прирастает к перегородке. Когда больной находится в покое, клапан удерживается в закрытом положении. Но при минимальном напряжении окно раскрывается, и кровяной поток перетекает в правый желудочек.
Причины патологии у взрослых и детей
ДМПП является врожденным наследственным заболеванием. Обычно если в семье у кого-то из близких был выявлен подобный порок, ребенок рождается с ним же. Формирование дефектов осуществляется на этапе внутриутробного развития, когда начинает развиваться сердце ребенка. Этот период приходится на первый триместр беременности.
Кроме наследственной предрасположенности, иными причинами патологии могут быть:
-
неблагоприятные условия;
- повышенный радиационный фон;
- сильный токсикоз беременной;
- злоупотребление будущей матерью алкоголем и наркотическими средствами;
- сахарный диабет и перенесенные инфекции у беременной;
- возраст мужчины после 45 лет;
- женщины после 35 лет.
Нередко кроме ДМПП у детей при рождении обнаруживаются изъяны в виде: заячьей губы, болезни Дауна, почечных аномалий.
Осложнения
ДМПП чревато следующими тяжелыми последствиями:
-

синдромом Эйзенменгера;
- инфекционным эндокардитом;
- инсультом;
- аритмиями: фиблиряцией и трепетанием предсердий;
- ОСН;
- ишемией миокарда;
- ревматизмом сердца;
- вторичной бактериальной пневмонией.
Рассмотрим эти последствия подробнее:
- При синдроме Эйзенменгера на почве протекающей легочной гипертензии возникает тахикардия. В крови накапливается высокое содержание карбгемоглобина, по причине чего кожные покровы приобретают синюшность. При неправильной работе сердца кровь сгущается, в результате чего позднее возникает закупорка сосудов.
- При инфекционном эндокардите в результате сильного потока крови ослабевает эндокард. Бактерии, попадая в кровоток, при заражении различными инфекциями оседают на внутренних стенках органа и провоцируют воспалительный процесс.
-
Причиной инсульта становится развитие полиглобулии – сгустки крови, циркулирующие по крупным сосудам. Они могут транспортироваться в кору головного мозга и спровоцировать закупорку сосуда.
- При аритмиях имеет место несвоевременная деполяризация и пульсация сердечного органа. В результате перегрузки желудочек начинает трепетать. Развивается мерцательная аритмия, при которой наджелудочковая часть сокращается хаотически.
- При острой сердечной недостаточности правый желудочек, спустя некоторый период времени, перестает справляться с перекачкой кровяного потока. В брюшине застаивается кровь.
Без адекватной терапии ДМПП пациентам, как правило, редко удается дожить до пятидесяти лет. В половине случаев летальный исход наступает в более раннем возрасте.
ДМПП обычно имеют тенденцию к дальнейшему усугублению, а их проявления достаточно разнообразны. Они зависят от:
- характера нарушения;
- величины просветов;
- местонахождения дефекта;
- продолжительности ВПС;
- наличия осложнений.
При незначительных отклонениях у новорожденных отмечаются такие симптомы, как появление синюшности лица при плаче или беспокойстве, тахикардия. При существенных дефектах постоянно наблюдается бледность кожи, тахикардия, отставание в росте, физическое недоразвитие.
У больных всех возрастов имеется характерный признак: пальцы приобретают форму барабанных палочек, ногти отличаются своим блеском и белизной. На фалангах пальцев, возле суставов, отмечается стойкая синюшность.
Дети в раннем возрасте, имеющие ДМПП страдают:
- одышкой;
- частыми кровотечениями из носа;
- головокружениями, нередко заканчивающимися обмороками;
- быстрой утомляемостью при физических нагрузках;
- тахикардией;
- ощущением частых сердцебиений.
В подростковом возрасте положение усугубляется. Одышка мучает при любом физическом напряжении, развиваются синюшность кожи и тахикардия. К 20 годам начинаются различные осложнения, описанные выше.
При малых ДМПП, когда у младенца диагностировали лишь открытое овальное окно, беспокоиться нет причины. Оно имеет тенденцию к зарастанию уже к концу первого года жизни.
Если в дополнение к ДМПП присутствуют осложнения и иные патологии, состояние ребенка контролируют в поликлинике. Вероятнее всего, ему будет рекомендована операция в три года.
В иных ситуациях, когда дефекты не провоцируют слишком быстрого развития патологий сердца, оперативное вмешательство откладывают на позднее время. В течение всего периода практикуют консервативную терапию, поддерживающую работу сердца в стабильном состоянии.
Консервативная терапия
Она основана на употреблении ряда препаратов, дающих возможность разгрузить сердце и наладить кровообращение. Терапия заключается в приеме:
- мочегонных;
- бета-блокаторов;
- сердечных гликозидов;
- антикоагулянтов.
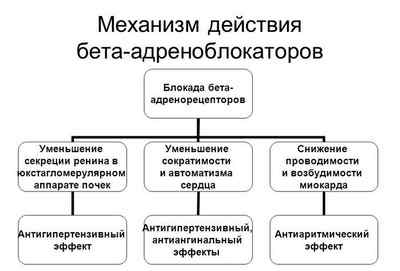
Из мочегонных прописывают Гипотиазид, Амилорид, Триамтерен. Их прием оправдан, если появляются отеки, нарушено кровообращение в легких. Средства способствуют сохранению калия в крови. Также вывод лишней жидкости значительно разгружает сердце, облегчая его работу.
Из бета-блокаторов назначают Анаприлин, Пропранолол. Их цель – снизить АД, стабилизировать сердечный ритм. Назначаются тем больным, у которых отмечаются частые сердцебиения, тахикардия.
Из сердечных гликозидов чаще всего показан Дигоксин. Препарат снижает давление в правом предсердии, расширяет сосуды, успокаивает сердце. Увеличивая ток крови, проходящий через правый желудочек, стабилизирует кровообращение.
Из антикоагулянтов прописывают Варфарин, Аспирин. Средства способствуют разжижению крови, предотвращая ее загущение и образование тромбов.
Хирургические методы
Из методов радикальной терапии эффективными при лечении ДМПП признаются:
Эндоваскулярная хирургия. Наиболее простой способ. Его применяют детям младшего дошкольного возраста при минимальных изъянах перегородки. Суть – установление в просвете, где должна быть перегородка, специального зонтика методом пунктирования крупных периферических сосудов. Впоследствии место расположения зонтика зарастает, работа сердца стабилизируется.

Ушивание вторичного дефекта перегородки осуществляется на открытом сердце. Суть ее – в накладывании швов в полостях, где есть небольшие дефекты. Поводом для операции становятся причины, по которым сердечный орган работает вполсилы.
Сердце перекачивает только 40 % крови, в сосудах наблюдаются застойные явления, которые невозможно устранить, применяя лекарства, в сосудах легких отмечается повышенное давление – эти причины доказывают необходимость оперативного вмешательства.
Ушивание осуществляется только на окнах не более трех сантиметров. Прогноз исхода оперативного вмешательства хороший. Больной быстро идет на поправку, предупреждаются возможные осложнения, стабилизируется деятельность сердечного органа.
Операция при ДМПП должна проводиться при серьезных сбоях в сердечной деятельности и развитии недостаточности. Оперативное вмешательство практикуется при появлении патологических осложнений:
- растущего давления в легочных артериях;
- перенагрузке правого предсердия;
- чрезмерном развитии правого желудочка.
Поводом для операции служат такие патологические явления, как:
- частые обмороки;
- головокружения;
- хрипы в легких;
- кровохарканье;
- сильная одышка;
- быстрая утомляемость.
Когда маленький ребенок значительно отстает в росте и физическом развитии, оперативное вмешательство должно происходить не позднее пятилетнего возраста.
Когда его состояние более или менее стабильно, операцию переносят на подростковый возраст. Если ДМПП с осложнениями проявили себя во взрослом возрасте, наилучшим периодом для оперативного лечения является возраст 35-40 лет.
Несмотря на тяжесть патологии, своевременное выявление ДМПП дает оптимистический прогноз. Консервативная терапия позволит длительное время поддерживать работу сердца, а операция позволит полностью нормализовать состояние, а значит, и качество жизни больного.
http://simptomov.com/kardio/porok/dmpp/
Дефект межпредсердной перегородки
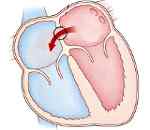
Дефект межпредсердной перегородки – врожденная аномалия сердца, характеризующаяся наличием открытого сообщения между правым и левым предсердиями. Дефект межпредсердной перегородки проявляется одышкой, повышенной утомляемостью, отставанием в физическом развитии, сердцебиением, бледностью кожи, шумами в сердце, наличием «сердечного горба», частыми респираторными заболеваниями. Дефект межпредсердной перегородки диагностируется с учетом данных ЭКГ, ФКГ, ЭхоКС, катетеризации полостей сердца, атриографии, ангиопульмонографии. При дефекте межпредсердной перегородки производится его ушивание, пластика или рентгенэндоваскулярная окклюзия.
Дефект межпредсердной перегородки
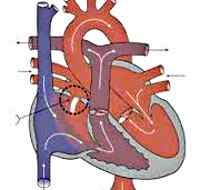
Дефект межпредсердной перегородки (ДМПП) – одно или несколько отверстий в перегородке, разделяющей левую и правую предсердные полости, наличие которых обуславливает патологический сброс крови, нарушение внутрисердечной и системной гемодинамики. В кардиологии дефект межпредсердной перегородки встречается у 5-15% лиц с врожденными пороками сердца, при этом в 2 раза чаще диагностируется у женщин.
Наряду с дефектами межжелудочковой перегородки, коарктацией аорты, открытым артериальным протоком, дефект межпредсердной перегородки входит в число наиболее часто встречающихся врожденных пороков сердца. Дефект межпредсердной перегородки может являться изолированным врожденным пороком сердца или сочетаться с другими внутрисердечными аномалиями: дефектом межжелудочковой перегородки, аномальным дренажем легочных вен, митральной или трикуспидальной недостаточностью.
Причины дефекта межпредсердной перегородки
Формирование дефекта связано с недоразвитием первичной или вторичной межпредсердной перегородки и эндокардиальных валиков в эмбриональном периоде. К нарушению органогенеза могут приводить генетические, физические, экологические и инфекционные факторы.
Риск развития дефекта межпредсердной перегородки у будущего ребенка существенно выше в тех семьях, где есть родственники с врожденными пороками сердца. Описаны случаи семейных дефектов межпредсердной перегородки в сочетании с атриовентрикулярной блокадой или с недоразвитием костей кисти (синдромом Холта-Орама).
Кроме наследственной обусловленности, к возникновению дефекта межпредсердной перегородки, могут приводить вирусные заболевания беременной (краснуха, ветряная оспа, герпес, сифилис и др.), сахарный диабет и другие эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, ионизирующая радиация, гестационные осложнения (токсикозы, угроза выкидыша и др.).
Особенности гемодинамики при дефекте межпредсердной перегородки
В силу разницы давления в левом и правом предсердиях, при дефекте межпредсердной перегородки происходит артериовенозное шунтирование крови слева направо. Величина сброса крови зависит от размеров межпредсердного сообщения, соотношения сопротивления атриовентрикулярных отверстий, пластического сопротивления и объема заполнения желудочков сердца.
Лево-правое шунтирование крови сопровождается увеличением наполняемости малого круга кровообращения, возрастанием объемной нагрузки правого предсердия и усилением работы правого желудочка. Ввиду несоответствия между площадью клапанного отверстия легочной артерии и объемом выброса из правого желудочка, происходит развитие относительного стеноза легочной артерии.
Длительная гиперволемия малого круга кровообращения постепенно приводит к развитию легочной гипертензии. Это наблюдается только тогда, когда легочный кровоток превышает норму в 3 и более раза. Легочная гипертензия при дефекте межпредсердной перегородки обычно развивается у детей старше 15 лет, при поздних склеротических изменениях легочных сосудов. Тяжелая легочная гипертензия вызывает правожелудочковую недостаточность и смену шунта, что проявляется вначале транзиторным веноартериальным сбросом (при физической нагрузке, натуживании, кашле и др.), а затем и стойким, сопровождающимся постоянным цианозом в покое (синдром Эйзенменгера).
Классификация дефектов межпредсердной перегородки
Дефекты межпредсердной перегородки различаются по количеству, размерам и расположению отверстий.
С учетом степени и характера недоразвития первичной и вторичной межпредсердных перегородок соответственно выделяют первичные, вторичные дефекты, а также полное отсутствие межпредсердной перегородки, обусловливающее общее, единственное предсердие (трехкамерное сердце).
К первичным ДМПП относят случаи недоразвития первичной межпредсердной перегородки с сохранением первичного межпредсердного сообщения. В большинстве случаев они сочетаются с расщеплением створок двух- и трехстворчатого клапанов, открытым атриовентрикулярным каналом. Первичный дефект межпредсердной перегородки, как правило, характеризуется большим размером (3-5 см) и локализуется в нижней части перегородки над предсердно-желудочковыми клапанами и не имеет нижнего края.
Вторичные ДМПП образованы недоразвитием вторичной перегородки. Обычно они имеют небольшие размеры (1-2 см) и располагаются в центре межпредсердной перегородки или в области устьев полых вен. Вторичные дефекты межпредсердной перегородки часто сочетаются с аномальным впадением легочных вен в правое предсердие. При этом типе порока межпредсердная перегородка сохранена в своей нижней части.
Встречаются комбинированные дефекты межпредсердной перегородки (первичный и вторичный, ДМПП в сочетании с дефектом венозного синуса). Также дефект межпредсердной перегородки может входить в структуру сложных ВПС (триады и пентады Фалло) или сочетаться с тяжелыми сердечными пороками — аномалией Эбштейна, гипоплазией камер сердца, транспозицией магистральных сосудов.
Формирование общего (единственного) предсердия связано с недоразвитием или полным отсутствием первичной и вторичной перегородок и наличием большого дефекта, занимающего площадь всей межпредсердной перегородки. Структура стенок и оба предсердных ушка при этом сохранены. Трехкамерное сердце может сочетаться с аномалиями атриовентрикулярных клапанов, а также с аспленией.
Одним из вариантов межпредсердной коммуникации является открытое овальное окно, обусловленное недоразвитием собственного клапана овального отверстия или его дефектом. Однако ввиду того, что открытое овальное отверстие не является истинным дефектом перегородки, связанным с недостаточностью ее ткани, данная аномалия не может быть причислена к дефектам межпредсердной перегородки.
Симптомы дефекта межпредсердной перегородки
Дефекты межпредсердной перегородки могут протекать с длительной гемодинамической компенсацией, а их клиника отличается значительным разнообразием. Выраженность симптоматики определяется величиной и локализацией дефекта, длительностью существования ВПС и развитием вторичных осложнений. На первом месяце жизни единственным проявлением дефекта межпредсердной перегородки обычно служит транзиторный цианоз при плаче и беспокойстве, что обычно связывается с перинатальной энцефалопатией.
При дефектах межпредсердной перегородки средних и больших размеров симптоматика проявляется уже в первые 3-4 мес. или к концу первого года жизни и характеризуется стойкой бледностью кожных покровов, тахикардией, умеренным отставанием в физическом развитии, недостаточным приростом массы тела. Для детей с дефектами межпредсердной перегородки типично частое возникновение респираторных заболеваний — рецидивирующих бронхитов, пневмоний, протекающих с длительным влажным кашлем, стойкой одышкой, обильными влажными хрипами и др., обусловленными гиперволемией малого круга кровообращения. У детей первого десятилетия жизни отмечаются частые головокружения, склонность к обморокам, быстрая утомляемость и одышка при физической нагрузке.
Небольшие дефекты межпредсердной перегородки (до 10-15 мм) не вызывают нарушения физического развития детей и характерных жалоб, поэтому первые клинические признаки порока могут развиться лишь на втором-третьем десятилетии жизни. Легочная гипертензия и сердечная недостаточность при дефекте межпредсердной перегородки формируются примерно к 20 годам, когда возникает цианоз, аритмии, редко – кровохарканье.
Диагностика дефекта межпредсердной перегородки
При объективном обследовании пациента с дефектом межпредсердной перегородки выявляется бледность кожных покровов, «сердечный горб», умеренное отставание в росте и весе. Перкуторно определяется увеличение границ сердца влево и вправо; при аускультации слева от грудины во II-III межреберьях выслушивается умеренно интенсивный систолический шум, который в отличие от дефекта межжелудочковой перегородки или стеноза легочной артерии, никогда не бывает грубым. Над легочной артерией выявляется расщепление II тона и акцентирование его легочного компонента. Аускультативные данные подтверждаются при проведении фонокардиографии.
При вторичных дефектах межпредсердной перегородки ЭКГ-изменения отражают перегрузку правых отделов сердца. Могут регистрироваться неполная блокада правой ножки пучка Гиса, АВ-блокады, синдром слабости синусового узла. Рентгенография органов грудной клетки позволяет увидеть усиление легочного рисунка, выбухание ствола легочной артерии, увеличение тени сердца вследствие гипертрофии правого предсердия и желудочка. При рентгеноскопии обнаруживается специфичный признак дефекта межпредсердной перегородки — усиленная пульсация корней легких.
ЭхоКГ-исследование с цветным допплеровским картированием выявляет лево-правый сброс крови, наличие дефекта межпредсердной перегородки, позволяет определить его величину и локализацию. При зондировании полостей сердца обнаруживается повышение давления и насыщения крови кислородом в правых отделах сердца и легочной артерии. В случае диагностических трудностей обследование дополняется атриографией, вентрикулографией, флебографией яремных вен, ангиопульмонографией, МРТ сердца.
Дефект межпредсердной перегородки следует дифференцировать от дефекта межжелудочковой перегородки, открытого артериального протока, митральной недостаточности, изолированного стеноза легочной артерии, триады Фалло, аномального впадения легочных вен в правое предсердие.
Лечение дефекта межпредсердной перегородки
Лечение дефектов межпредсердной перегородки только хирургическое. Показаниями к кардиохирургической операции служит выявление гемодинамически значимого артериовенозного сброса крови. Оптимальный возраст для коррекции порока у детей — от 1 до 12 лет. Хирургическое лечение противопоказано при высокой легочной гипертензии с веноартериальным сбросом крови, обусловленной склеротическими изменениями легочных сосудов.
При дефектах межпредсердной перегородки прибегают к различным способам их закрытия: ушиванию, пластике с помощью перикардиального лоскута или синтетической заплаты в условиях гипотермии и ИК. Рентгенэндоваскулярная окклюзия дефекта межпредсердной перегородки позволяет закрывать отверстия не более 20 мм.
Хирургическая коррекция дефектов межпредсердной перегородки сопровождается хорошими отдаленными результатами: у 80-90% больных отмечается нормализации гемодинамики и отсутствие жалоб.
Прогноз дефекта межпредсердной перегородки
Малые дефекты межпредсердной перегородки совместимы с жизнью и могут обнаруживаться даже в пожилом возрасте. У некоторых больных с небольшим дефектом межпредсердной перегородки возможно спонтанное закрытие отверстия в течение первых 5-ти лет жизни. Продолжительность жизни лиц с большими дефектами межпредсердной перегородки при естественном течении порока составляет в среднем 35-40 лет. Гибель пациентов может наступить от правожелудочковой сердечной недостаточности, нарушений ритма и проводимости сердца (пароксизмальной тахикардии, мерцательной аритмии и др.), реже — от легочной гипертензии высокой степени.
Пациенты с дефектами межпредсердной перегородки (оперированные и неоперированные) должны находиться под наблюдением кардиолога и кардиохирурга.
http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/atrial-septal-defect
Дефект межпредсердной перегородки (ДМПП)
Дефект межпредсердной перегородки (ДМПП) — это отверстие в стенке между двумя верхними камерами сердца (предсердия). Зачастую заболевание является врожденной патологией. Небольшие дефекты не вызывают никаких проблем и обнаруживаются, чаще всего, совершенно случайно. Также, велика вероятность, что отверстие закроется самостоятельно еще в грудном возрасте.

У взрослого человека, если вовремя не диагностировали патологию, возможен риск угрозы для жизни из-за сердечной недостаточности или высокого кровяного давления, которое пагубно влияет на артерии в легких и может вызвать легочную гипертензию. В таком случае хирургическое вмешательство необходимо во избежание летального исхода.
Симптомы ДМПП
Многие дети, родившиеся с ДМПП, не чувствуют никаких симптомов, патология их абсолютно не беспокоит. У взрослых недомогания и первые симптомы начинают проявляться в возрасте 30 лет и старше.
Признаки и симптомы дефекта предсердной перегородки могут включать:
- одышку, особенно во время занятия спортом;
- усталость;
- отечность нижних конечностей и области живота;
- тахикардия;
- инсульт;
- сердечный шумы, которые можно услышать через стетоскоп.
Когда обратиться к врачу? Обратитесь к врачу, если у вас или у вашего ребенка присутствуют какие-либо из этих симптомов:
- затрудненность дыхания;
- быстрая утомляемость, особенно после любой физической активности;
- отек ног, стоп или живота;
- учащенное сердцебиение, аритмия;
Наличие подобных признаков может свидетельствовать о наличии дефектов межпредсердной перегородки либо других врожденных патологий, связанных с сердечной деятельностью.
Причины патологии
Врачи утверждают, что сердечные дефекты, возникающие при рождении (врожденные), появляются из-за ошибок на ранней стадии развития сердца, но часто появление патологии совершенно не обосновано и беспричинно. Генетика и факторы окружающей среды могут сыграть определенную роль.
Как сердце работает с дефектом межпредсердной перегородки?
Дефект межпредсердной перегородки позволяет насыщенной кислородом крови течь из левой верхней камеры сердца (левое предсердие) в правую верхнюю камеру сердца (правое предсердие). Там она смешивается с дезоксигенированной кровью и закачивается в легкие. Если дефект межпредсердной перегородки велик, этот дополнительный объем крови может переполнить легкие и перегружать правую сторону сердца. Если не проходить лечение, то правая часть сердца в конечном итоге увеличивается и ослабляется. Если этот процесс будет продолжаться, артериальное давление в легких может также увеличиться, что приведет к легочной гипертензии.
Дефекты межпредсердной перегородки могут быть нескольких типов, а именно:
Зачастую ДМПП появляется с внутриутробным развитием плода. Этому способствуют следующие факторы во время беременности, значительно увеличивающие риск рождения ребенка с дефектом междпредсердной перегородки:
- Краснуха. Заражение в первом и втором триместре беременности может привести к появлению внутриутробных сердечных дефектов.
- Употребление наркотиков, табака, алкоголя или определенных лекарственных препаратов. Использование определенных лекарств, табака, алкоголя или наркотиков, во время беременности может нанести вред развивающемуся плоду и вызвать ДМПП.
- Диабет или волчанка. Если у вас диабет или волчанка, гараздо увеличивается риск рождения ребенка с сердечным дефектом.
- Ожирение. Большой избыточный вес может сыграть определенную роль в увеличении риска рождения ребенка с врожденным дефектом.
- Фенилкетонурия (ФКУ). Если у вас есть ФКУ и вы не придерживаетесь режима приема пищи, увеличивается вероятность появления ребенка с сердечным дефектом.

Осложнения
Маленький ДМПП никогда не вызывает никаких проблем со здоровьем, и чаще всего отверстие закрывается еще в раннем возрасте.
Большие ДМПП могут вызвать серьезные проблемы, в том числе:
- правосторонняя сердечная недостаточность;
- нарушения сердечного ритма (аритмии);
- повышенный риск развития инсульта;
- сокращение продолжительности жизни.
Менее распространенные серьезные осложнения включают в себя:
Вовремя проведенное лечение может предотвратить или помочь справиться со многими из этих осложнений.
ДМПП при беременности
Большинство женщин с дефектом межпредсердной перегородки не имеют никаких проблем во время беременности. Однако, имея большой дефект или осложнения, такие как сердечная недостаточность, аритмия или легочная гипертензия, увеличивается риск появления осложнений во время беременности.
Врачи настоятельно советуют женщинам с синдромом Эйзенменгера не планировать беременность, поскольку имеется угроза для жизни матери и ребенка.
Риск врожденной болезни сердца, гораздо выше у детей, которые имеют родителей с врожденным ДМПП, не зависимо будет это мать либо отец. Любой человек с врожденным пороком сердца, не важно, излеченным или нет, который собирается задумывается о продолжении рода, должен обязательно проконсультироваться с лечащим врачом. Прием некоторых лекарственных препаратов может быть отменен или скорректирован еще на стадии планирования беременности, так как некоторые лекарства могут привести к серьезным осложнениям в развитии эмбриона.
Профилактика
В большинстве случаев предупредить появление дефекта межпредсердной перегородки не представляется возможным.
Если вы планируете беременность, то обязательно нужно посетить лечащего врача. Этот визит должен включать:
- Проведение теста на иммунитет к краснухе. Если вы входите в группу риска, спросите своего врача о вакцинации.
- Осмотр на предмет текущих заболеваний и приема медикаментов. Вам нужно будет тщательно контролировать определенные проблемы со здоровьем во время беременности. Ваш врач может также рекомендовать регулировать прием, либо полностью исключить прием определенных лекарств во время планирования беременности.
- Просмотр медицинской историй вашей семьи. Если у вас в роду были зафиксированы случаи сердечной недостаточности, либо любые другие генетические заболевания, подумайте о том, чтобы поговорить с врачом еще на стадии планирования для определения риска появления этих заболеваний.
Диагностика
Если у вашего врача появились подозрения, что у вас или вашего ребенка есть сердечный дефект, он может назначить прохождение следующих процедур:
- Эхокардиограмма. Эта процедура является самой распространенной для диагностики ДМПП. Во время процедуры, с помощью звуковых волн, на экране отображается видеоизображение вашего сердца. С помощью ЭХО, также можно проверить состояние сердечных клапанов, что позволяет более тщательно провести исследование. Этот метод отлично помогает в постановке точного диагноза и назначении адекватного лечения.
- Рентгенограмма грудной клетки. Рентгеновское изображение помогает вашему врачу видеть состояние сердца и легких. Рентген может определять состояния, отличные от сердечного дефекта, которые могут объяснить ваши жалобы или симптомы.
- Электрокардиограмма (ЭКГ). Этот тест регистрирует электрическую активность сердца и помогает выявить проблемы с сердечным ритмом.
- Магнитно-резонансная томография (МРТ). МРТ — это метод, который использует магнитное поле и радиоволны для создания трехмерных изображений сердца и других органов и тканей в вашем теле. Врач может направить на МРТ, если эхокардиография не может окончательно диагностировать дефект межпредсердной перегородки.
- Сканирование компьютерной томографии (КТ). КТ-сканирование использует серию рентгеновских лучей для создания подробных изображений сердца. КТ может использоваться для диагностики дефекта межпредсердной перегородки, если электрокардиограмма не дала точного ответа.
Лечение ДМПП
Наблюдение. Если у ребенка имеется дефект межпредсердной перегородки, кардиолог может порекомендовать его наблюдать в течение определенного периода времени, чтобы убедиться, что он закрывается сам по себе. Врач будет решать, когда необходимо будет назначить лечение, это напрямую зависит от состояния здоровья и наличия других врожденных пороков сердца.
Препараты. Лекарственные средства не способствуют закрытию отверстия, но они могут быть использованы для лечения симптоматики, сопровождающей дефект межпредсердной перегородки. В процессе лечение используются препараты, которые сохраняют регулярное сердцебиение (бета-блокаторы) или уменьшают риск образования тромбов (антикоагулянты).
Хирургия. Врачи могут рекомендовать хирургическое лечение для устранения дефектов межпредсердной перегородки среднего и большого размера. Однако операция не рекомендуется, если у вас тяжелая легочная гипертензия, потому что это может только ухудшить состояние. Для взрослых и детей операция включает в себя сшивание или наложения заплаты на аномальное отверстие между предсердиями.
После обследования и анализов, врач оценит ваше состояние и определит, какая процедура будет наиболее приемлемой и безопасной.
ДМПП может быть устранено двумя способами:
Врачи используют методы визуализации после того, как дефект был устранен, чтобы проверить участок, на котором проводилась операция.
Последующий уход
Последующий уход зависит от типа ДМПП.
Повторные эхокардиограммы проводятся после выписки из больницы через год, а затем по рекомендации лечащего врача. Для простых дефектов межпредсердной перегородки, которые закрылись в детстве, обычно требуется только регулярное последующее наблюдение. Взрослым, которые перенесли операцию по устранению межпредсердного дефекта, необходимо проходить регулярные обследования, чтобы избежать таких неприятных последствий как легочная гипертензия, аритмия, сердечная недостаточность или проблемы с клапаном. Последующие обследования обычно проводятся на ежегодной основе.
http://healthhacks.ru/defekt-mezhpredserdnoj-peregorodki-dmpp/







