Высокое верхнее давление: причины, лечение, что делать для снижения
Высокое верхнее давление: причины повышенного верхнего давления, симптомы и лечение
Высокое верхнее давление при нормальном или незначительно повышенном нижнем носит название изолированной систолической гипертензии. Раньше диагноз устанавливался при цифрах систолического артериального давления более 160 мм рт. ст., а диастолического – 90 мм рт. ст. или менее. В настоящее время Всемирной организацией здравоохранения рекомендуется считать изолированной гипертензией повышение систолического артериального давления выше 140 при цифрах диастолического не более 90 мм рт. ст.
Что такое артериальное давление и какая его величина считается нормой
Термином артериальное давление (АД) обозначают ту силу в миллиметрах ртутного столба, с которой давит кровь на стенку артерии изнутри. Систолическим называется давление, которое фиксируется в момент сокращения сердца (систолы), а диастолическим – то, которое отмечается в фазу расслабления (диастолу).
Поскольку, сокращаясь, сердце выталкивает в кровеносное русло достаточно большой объем крови, цифра систолического АД будет выше и при записи результатов измерения она записывается первой. Диастолическое давление (вторая цифра в записи) всегда ниже систолического.
У лиц 60 лет изолированная систолическая гипертензия встречается в 6% случаев, а у пациентов старше 80 – уже в 25%.
Нормальной считается величина АД до 140/90 мм рт. ст. Если цифры не превышают 110 и 70, говорят об оптимальном давлении, 120 и 80 – о нормальном, 130 и 85 – о нормальном высоком.
Что значат показатели систолического давления, находящиеся в диапазоне 131–139, а диастолического – в пределах 86–89 мм рт. ст.? Они расцениваются как предгипертония.
В большинстве случаев при развитии первичной или вторичной артериальной гипертонии цифры систолического и диастолического АД нарастают синхронно. Но в некоторых ситуациях отмечается повышенное верхнее давление, при этом нижнее – в норме. Именно это состояние называется изолированной систолической гипертензией.
Причины высокого верхнего давления
Если повышено вернее давление, причины исследователям видятся именно в возрастных изменениях:
- снижение эластичности артериальных стенок;
- появление холестериновых отложений, нарастание явлений атеросклероза;
- изменение нервной регуляции сосудистого тонуса (повышение периферического сопротивления сосудов);
- уменьшение активности регуляторных механизмов, отвечающих за стабильность АД (ренин-ангиотензиновая система, натрийуретический гормон, эндотелиальный релаксирующий фактор и пр.);
- нарушение функционирования рецепторов, контролирующих уровень давления в кровеносном русле.
Это не означает, что все пациенты, достигшие преклонного возраста, обязательно заболевают гипертонической болезнью. Многие пожилые люди имеют нормальное давление. Тем не менее, если в 18–30 лет высокое давление отмечается у 3-4% людей, то после 60 – уже практически у 55%. Также подтвержден факт изолированного повышения именно верхнего давления: у лиц 60 лет изолированная систолическая гипертензия встречается в 6% случаев, а у пациентов старше 80 – уже в 25%. При этом если равномерное повышение АД чаще фиксируется у мужчин, то высокое верхнее чаще отмечается у женщин.
Факторы риска, при наличии которых повышается АД:
- нереализованный хронический стресс или внезапное психоэмоциональное потрясение;
- избыточные физические нагрузки;
- курение;
- злоупотребление алкоголем;
- систематический прием некоторых препаратов, побочным эффектом которых является подъем АД;
- рацион, богатый животными жирами и приправами, предпочтение острым, жареным блюдам;
- чрезмерное употребление поваренной соли;
- большая масса тела;
- низкий режим физической активности.
Читайте также:
Как понять, что повышено верхнее давление
Если пациент не контролирует показатели АД систематически, повышение систолического давления можно заподозрить по некоторым симптомам:
Когда перечисленные признаки появляются систематически и носят выраженный характер необходимо на протяжении нескольких дней систематически контролировать давление. Делать это рекомендуется дважды в сутки, утром и вечером, приблизительно в одно и то же время.
Лечение высокого верхнего давления
Лечение гипертонии необходимо начинать с изменения образа жизни и максимального исключения имеющихся факторов риска:
- снижение массы тела;
- введение систематических дозированных кардиотренировок;
- сведение в рационе к минимуму доли пряных, острых, соленых, жирных и жареных блюд;
- отказ от злоупотребления алкоголем, табакокурения;
- устранение стрессорных факторов и чрезмерных физических нагрузок.
После устранения провокаторов назначается медикаментозное лечение.
Наиболее часто для снижения высокого верхнего АД применяются препараты следующих групп:
- бета-адреноблокаторы;
- блокаторы кальциевых каналов;
- антагонисты ангиотензинконвертирующего фермента (ингибиторы АПФ);
- блокаторы рецепторов ангиотензина (АРАII);
- тиазидоподобные или тиазидные диуретики.
Предпочтение отдается лекарственным средствам длительного действия, подбор фармакотерапии осуществляется индивидуально для каждого конкретного пациента.
Наиболее частые вопросы
Если поднимается только верхнее давление, а нижнее – низкое, не понизят ли препараты его еще больше?
Если лечение назначается врачом с учетом всех имеющихся ограничений, противопоказаний и индивидуальных особенностей, а комбинации препаратов подобрана оптимально, такая возможность маловероятна.
При снижении давления повышается сердцебиение. Что делать, если оно 100 и больше?
Учащение пульса может быть компенсаторной реакцией на прием препаратов или на резкое снижение АД. При возникновении приступов тахикардии необходимо на протяжении некоторых дней контролировать частоту сердечных сокращений. По возможности надо оценить связь эпизодов сердцебиения с предшествующими событиями, после чего обратиться к лечащему доктору.
Если равномерное повышение АД чаще фиксируется у мужчин, то высокое верхнее чаще отмечается у женщин.
Почему я не могу принимать препараты, которые были назначены близкому человеку с таким же заболеванием?
Проводить лечение при помощи препаратов, которые назначались другому человеку, пусть и с такой же патологией не только неэффективно, но и очень опасно. Медикаменты, применяющиеся для снижения АД, имеют широкий круг противопоказаний и ограничений. Некоторые комбинации, включающие такие лекарства, могут стать причиной развития побочных эффектов или ухудшения течения сопутствующих заболеваний.
Что делать если давление поднялось внезапно? Как снизить его в домашних условиях?
Для понижения АД в быту можно использовать любое успокоительное средство (настойка валерианы, пустырника, пиона), наложить на затылок и воротниковую зону горчичники, принять горячую ножную ванну. Также можно выпить внеочередную дозу привычного гипотензивного средства. Если врач рекомендовал определенную терапию – выполнить рекомендации, при неэффективности повторить прием препаратов через полчаса, если и это не сработало – вызвать бригаду скорой помощи.
Предлагаем к просмотру видеоролик по теме статьи.
Почему верхнее давление высокое, а нижнее нормальное

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете: почему может быть высокое верхнее артериальное давление при нормальном нижнем. В каком возрасте чаще это встречается, как установить диагноз, насколько опасна такая патология, и как ее лечить.
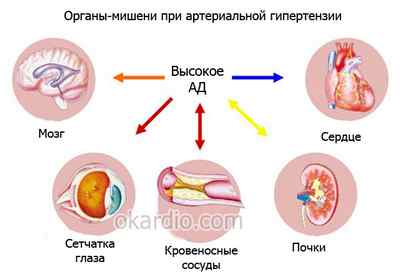
Повышение только верхнего давления называется изолированная систолическая артериальная гипертония (сокращенно ИСАГ). Выделение такой гипертонии в отдельный вид связано с разницей в механизме ее развития (по сравнению с «классической»), во влиянии на органы-мишени (почки, сердце, сетчатку глаз, головной мозг) и в прогнозе.
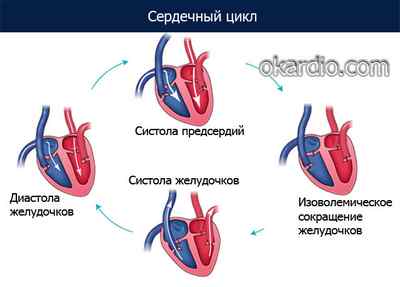
Встречаемость ИСАГ составляет 2,4–14%, основной контингент заболевших – старше 60 лет. Увеличение процента данной формы гипертонии напрямую зависит от возраста, и к 70–80 годам диагностируется более чем у 80% пациентов с артериальной гипертензией.
Причина повышения верхнего (систолического) давления, при сохранении нормального нижнего (диастолического) – снижение растяжимости основных артериальных сосудов, особенно аорты, как главного из них. При физиологической норме центральные артерии, за счет своей эластичности, принимают и подавляют силу сердечного выброса, равномерно пропуская кровь дальше по организму. Если стенка аорты становится жесткой, для «выталкивания» крови из сердца необходимо более высокое давление, при этом функция мелких сосудов не страдает и уровень диастолического напряжения остается прежним.
Повышение давления в центральных артериях ведет к ряду патологических изменений:
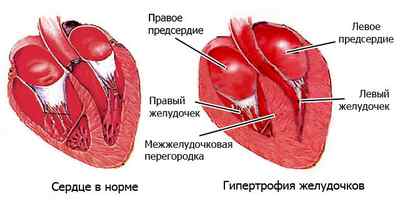
Почему это опасно? Повышенное давление – причина недостаточности кровотока в органах-мишенях:
Острая недостаточность (инфаркт) при обширном поражении ведет к быстрой смерти, а пролеченный – к хронической недостаточности сердечной мышцы
Острая недостаточность (инсульт) может привести к летальному исходу или выраженной инвалидизации с потерей возможности ухаживать за собой
Острая форма протекает стерто, при условии функциональности обеих почек
Острая форма – причина полной слепоты в течение короткого промежутка времени
При гипертонии, когда повышено верхнее давление, а нижнее нормальное, риск тяжелых или фатальных осложнений выше в 2–5 раз в сравнении с формой, где увеличены оба показателя. Но любой вид артериальной гипертонии без лечения в 83% случаев ведет к острым поражениям сердца и головного мозга – основным причинам смерти взрослого населения всего мира.
Учитывая механизм развития ИСАГ, полного излечения от заболевания нет, но при постоянной терапии, с хорошим контролем давления, риск смерти от осложнений снижается на 25%.
Диагностикой, лечением и наблюдением пациентов с артериальной гипертонией занимаются терапевты и кардиологи. Развитие осложнений требует вмешательства неврологов, нефрологов и окулистов.
Причины патологии
Вторичная форма ИСАГ
Вторичная ИСАГ – осложнение ряда патологий:
Открытый артериальный проток
Полицитемия (повышенное количество эритроцитов)
Недостаточность клапана аорты
Атеросклероз почечных артерий
Аортоартериит (воспаление сосудистой выстилки)
Тиреотоксикоз (высокий уровень активности щитовидной железы)
Первичная форма ИСАГ
Первичная, или эссенциальная, ИСАГ развивается при взаимодействии двух и более факторов риска (эти факторы риска одинаковы для любой формы артериальной гипертензии):
- генетический дефект;
- возрастные изменения сосудистой стенки (снижение эластичности) и нарушения обмена (повышение активности стимулирующих давление гормонов);
- атеросклероз;
- курение;
- лишний вес с нарушением жирового обмена;
- диабет;
- женский пол (заболеваемость в два раза выше).

Классификация
2 тип (40%), или «выгоревшая гипертония» — постепенный переход формы с повышенными цифрами верхнего и нижнего давления в ИСАГ.
Лабильная или кризовая – выраженные колебания систолического давления с частыми гипертоническими кризами.
Характерные симптомы
ИСАГ в 50% случаев протекает бессимптомно до появления признаков нарушения кровотока в сердце и головном мозге. Проявления одинаковы для всех форм гипертонии:
- головные боли разной локализации и интенсивности;
- дискомфорт, боли в проекции сердца;
- неспецифические симптомы хронической недостаточности кровотока головного мозга: усталость, изменения настроения, проблемы с памятью и пр.;
- снижение зрения, «мушки» и потемнение в глазах.
При кризовом течении на высоте давления может возникнуть выраженная головная боль, изменения зрения, носовое кровотечение, головокружение. Но более чем у половины пациентов специфичных клинических проявлений нет. Высокий уровень давления – случайная находка на приеме у врача или дома; часто общее самочувствие не страдает, позволяя выполнять обычные нагрузки.
Вторичные изменения кровотока в основных органах постепенно снижает возможность выполнять привычные дела и ведет к инвалидизации.
Диагностика
Диагноз ИСАГ могут поставить, если верхнее давление стойко >= 140 мм. рт. ст., а нижнее <= 90 мм. рт. ст. Для точной оценки проводят суточный мониторинг давления вне медицинского учреждения.
Кроме соответствия критериям диагноза (другие формы гипертонии диагностируются тем же методом), при проведении суточного мониторинга устанавливают тип и форму ИСАГ.
Методы лечения
В случаях вторичной ИСАГ лечат то заболевание, которое является причиной повышения давления.
Терапию первичной формы проводят комбинацией препаратов из нескольких групп:
http://okardio.com/davlenie/vysokoe/verhnee-pri-normalnom-nizhnem-416.html
Высокое верхнее давление
Высокое верхнее артериальное давление наносит ущерб кровеносным сосудам, сердцу и почкам, приводит к развитию злокачественной гипертонии, инфаркта, инсульта, сердечной недостаточности, геморрагическому инфаркту (кровоизлиянию) и нефросклерозу.

Показатели верхнего давления
Сердце выполняет работу насоса при выталкивании крови в сосуды. По транспортным каналам – артериям и множественным ответвлениям артериол, кровь, насыщенная кислородом и питательными веществами, доставляется к тканям и органам на клеточном уровне. Высокое верхнее давление (систолическое) проявляется при возрастании силы выталкивания сердцем крови в артерии и повышении при этом сопротивления сосудов.
Как болезнь повышенное артериальное давление впервые классифицировал петроградский профессор Г.Ф. Ланг в 1922 году.
Если показатели систолического давления не падают в течение суток, а держатся и растут, то это означает, что развивается гипертония. Часто при скрытой гипертонии и высоком верхнем давлении отсутствуют его внешние признаки, но, в то же время, ущерб организму наносится. Определить верхнюю границу можно в тот момент, когда сжимается сердечная мышца. Показатели нижнего (диастолического) давления дают знать о сердечной деятельности при расслаблении в момент пополнения крови кислородом и ее слабого движения по артериям и артериолам.
У систолического давления существуют нижний и верхний пределы, а также опасные показатели, которые указывают на гипертонию. В норме разрыв или пульсовая разница показателей может составить 50 единиц.
Нельзя констатировать, что факторы, заставляющие верхнее артериальное давление достигать критических показателей, досконально изучены. Существуют разные формы болезни, непосредственно влияющие на повышение АД, а также неадекватные состояния нервной и обменной систем, включая ионный тканевый обмен.
Превышает норму верхнее давление в связи со следующими факторами:
1. Психическим перенапряжением в 10-15%, стрессами, поскольку адреналин (стрессовый гормон) усиленно действует на сердце. Оно начинает чаще сокращаться и выбрасывать больше крови.
2. Повышением выброса крови сердцем за одно сокращение при высокой концентрации натрия.
3. Спазмами гладкой мускулатуры, поддерживающей сосудистые стенки, и нарушением регуляции давления крови из-за повышенного содержания кальция.
4. Скоплением на сосудистых стенках атеросклеротических бляшек (в 20-25%), развитием склероза. При сужении просвета артерий сердце усиливает толчки для продвижения крови, что повышает давление.
5. Активно действующими веществами, что выделяют почки при ухудшении кровоснабжения. Вещества способствуют устойчивому повышению давления, включая верхнее.
6. Постоянным приемом препаратов:
- оральных контрацептивов с большими дозами гормонов;
- лекарств, снижающих аппетит;
- глюкокортикоидов: «Преднизолона», «Дексаметазона».;
- средств от воспаления: «Индометацина» и др.
7. Гипертензией симптоматической, сахарным диабетом, обезвоживанием.
8. Малоподвижным образом жизни и лишним весом.
9. Наследственными факторами.
10. Употреблением алкоголя и соленой еды, курением.
Проявления
При росте давления увеличивается кровяной напор. Чтобы ему противостоять, сосуды утолщаются, а их просвет – сужается. Со временем стенка артерий становится малоэластичной, ломкой, что и приводит к геморрагическому инфаркту (кровоизлиянию).
Повышенное верхнее давление проявляется дискомфортными состояниями:
- общим переутомлением;
- приступами головной боли;
- резкими или ноющими болями в зоне сердца;
- гипертоническим кризом.
При общем переутомлении больной становится раздражительным, не может сосредоточиться в связи с дневной сонливостью и нарушением ночного сна. У многих больных синеют губы, а глазные яблоки становятся красными.
При превышении опасных показателей верхнего давления, появлении ноющих и сдавливающих головных болей, может повыситься и внутриглазное давление, что обнаруживается при проверке глазного дна. Также имеют место атрофические процессы в сетчатке. Если после измерения в покое у взрослых верхнее давление показывает цифру 160, а у детей – 130, то это является основанием для посещения кардиолога и приема гипотензивных средств.
Проявления высокого верхнего давления часто совпадают с симптомами внутричерепного. Оно развивается при переизбытке или недостатке жидкости спинного мозга под черепом и нарушении циркуляции ее в конкретную часть головного мозга. Тогда у взрослых:
- ухудшается боковое и центральное зрение;
- раздваиваются предметы;
- в глазах появляется «туман»;
- отекают веки и лицо;
- снижается слух и «шумит» в ушах;
- постоянно болит голова, область верхних шейных позвонков.
Взрослые чувствуют себя слабыми и утомленными. У новорожденных детей расширяются швы, выступает родничок и увеличивается голова, возникает косоглазие, посинение губ и ногтей. Дети после 3-х лет могут пожаловаться на боли в висках или темени. Они становятся вялыми, быстро утомляются. Их раздражает яркое освещение и внешний шум.
Если верхние давление повышено, левую часть груди будут атаковать резкие или ноющие боли с отдачей в левую руку и нарушением сердечного ритма. У взрослых возможно возникновение гипертонического криза при показателях 160/100 мм рт. ст., а у детей – 130/100 мм. рт. ст.
В связи с высокими цифрами верхнего АД, коронарные артерии и мышца сердца патологически изменяются:
- возникает стенокардия и ишемическая болезнь;
- увеличивается левый желудочек и уменьшается сердечный выброс, поэтому развивается сердечная недостаточность
Безопасное понижение верхнего давления
Что делать, если миокард привыкает к скачкам давления при атеросклерозном поражении сосудов, а человек их не чувствует? Снизить АД можно «Папазолом», если его назначил врач после исследования анализов, УЗИ сердечной мышцы и ЭКГ. Чаще подбирают индивидуально универсальные препараты: они могут снижать давление и оказывать спазмолитическое воздействие – расслаблять сосуды и устранять дискомфорт в ЖКТ и мочевыводящих путях. Резкий скачок верхнего показателя купируют одной капсулой «Нифедипина» с водой и с помощью следующих рекомендаций:
Вне зависимости от причины и лечения высокого верхнего давления, массаж всегда полезен: он улучшает кровообращение и купирует головную боль. Лучше массажную процедуру доверить специалисту.
Важно знать. Легко смещается кожа на шее спереди с обоих боков. На затылке головы кожа толстая, поэтому ее сместить тяжело. Между грудиноключичнососцевидной мышцей и трахеей пульсирует общая сонная артерия, в ямке под ключицей – артерия подключичная.
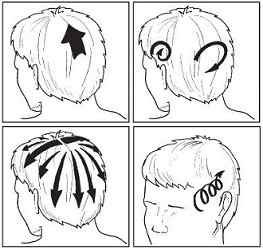
Движения при массаже головы должны быть мягкими, щадящими и расслабляющими, чтобы не повредить лимфатические узлы и сосуды, располагаемые на шее при переходе на волосистую часть черепа.
Массаж выполняют классическими движениями:
- поглаживающими: плоскостными, обхватывающими, гребнеобразными, щипцевидными и направляются сверху вниз;
- растирающими: прямолинейными, круговыми, в виде штрихов и пиления;
- разминающими: поперечными, продольными, надавливающими, растягивающими, сдвигающими, щипцеобразными;
- вибрирующими: в виде пунктирования, легкого поколачивания, похлопывания и сотрясения отдельными пальцами.
Почему массаж выполняют по массажным линиям? Потому что они проходят по ходу сосудов крови и лимфы. От переносицы они пересекают лобную и теменную кости, идут по шее и по направлению к мышце трапециевидной. Минуя заушную область, направляются к шее от виска, от ушей – к мышце трапециевидной по боковым поверхностям шеи, от переносицы – к темени, от надбровных дуг – к вискам. Используя линии и мягкие классические движения можно выполнить самомассаж головы и шейных позвонков ежедневно по 3-5 минут.
Снизить давление можно тиазидными мочегонными («Гидрохлортиазидом», «Гипотиазидом», «Циклометиазидом») и сульфонамидами («Индапамидом», «Индалом», «Акрипамидом», «Хлорталидоном»), поскольку они способны уменьшить отечность стенок сосудов и увеличить их просвет.
Чтобы снизить высокие показатели и сердечнососудистый риск для пациентов после инфаркта миокарда, со стенокардией, сердечной недостаточностью и фибрилляцией предсердий, применяют моно- или комбинированную терапию бета-блокаторами:
- неселективными бета-блокаторами: «Карведилолом», «Пропранолом» («Анаприлином»), «Соталолом», «Окспренололом», «Надололом»;
- селективными бета-блокаторами: «Атенололом», «Метопрололом», «Бисопрололом», «Целипрололом», «Бетаксололом».
При климаксе женщинам рекомендуют принимать «Бетаксолол» или «Локрен». Что делать, если верхнее давление повышается при сахарном диабете? Если больной принимает «Глибомет» при диабете, то при передозировке может возникнуть лактоацидоз, при котором снижается давление и проявляется брадиаритмия, путается сознание. Но при приеме препарата вместе с алкоголем, включая капли на спирту, верхние показатели будут зашкаливать, симптомы проявятся головной болью, рвотой, сердцебиением. Поэтому данный препарат диабетики должны принимать под контролем врача и прекращать прием при симптомах лактоацидоза.
Народные средства

Для снижения верхнего давления и в качестве мочегонного хорошо подходит кора, цветки и ягоды красной калины:
- Кашицу из растертых ягод (5-6 ст. л.) с медом (200 мл) настаивают 2 часа и употребляют до еды по 1 ст. л.
- Ягоды свежие или мороженые (100 г) выдерживают в кипятке (0,5 л) на бане до 20 мин, после фильтрации смешивают с медом или сахаром и пьют по 50-100 мл до каждого приема пищи и между ними.
- Кипятят в 250 мл воды – 7-10 г коры калины 30 минут и настаивают в термосе 4-6 часов. После фильтрации пьют по 50 мл трижды в день.
Следовательно, чтобы справиться с высокими показателями верхнего давления, необходимо четко выполнять предписания врача, применять народные средства и массаж, заниматься посильным спортом и отказаться от жирной, жареной и соленой пищи.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/gipertenziya/bolezn/vysokoe-verhnee-davlenie.html
Повышенное верхнее давление
Наиболее распространенной клинической ситуацией у гипертоника является повышение верхнего показателя артериального давления, так называемого систолического, при нормальном уровне диастолического, а иногда и вовсе пониженном, хотя второй вариант встречается достаточно редко. Все дело в том, что есть целый ряд физиологических механизмов, которые способствуют тому, что гипертензия возникает именно таким образом. Кроме того, есть индивидуальные особенности человека, стимулирующие повышение систолического показателя при стабилизации нижнего давления.
Почему повышается верхнее давление
Высокое систолическое давление при нормальном нижнем (например, клинический вариант 140/80 мм рт. ст.) означает ответную реакцию организма на наличие определенных сбоев либо первичных заболеваний. Обратите внимание на то, что в таком случае пациент теряет свои жизненные силы, что может стать причиной возникновения ряда осложнений.
АД — это важнейший клинический показатель, характеризующий настоящее состояние кровеносной системы.
Соответственно, при нормальном состоянии цифры САД не более 120 мм рт. ст., а нижнего – не превышают 80 мм рт. ст. Причем единственно допустимая разница в этих показателях, не должна более 30-40 мм рт. ст. Высокое САД в комбинации с нормальным значением нижнего способствует развитию изолированной гипертонии.
Очень часто нарушения происходят у пожилых гипертоников ввиду изношенности сердечно-сосудистой системы. При этом диастолическое давление с возрастом может даже нормализоваться или вообще, снизиться, а систолическое, наоборот, несколько подняться. Соответственно, возраст можно отнести к факторам, способствующим формированию именно такого соотношения.
Высокое верхнее АД при нормальном нижнем также может быть связано со малой растяжимостью основных артерий, иначе говоря, при нарушении эластичности сосудов. Причем эта особенность главным образом касается аорты. Физиологической нормой магистральной артерии считается прием и купирование силы сердечного выброса именно благодаря собственной эластичности, и уже пройдя по ней, кровь пропускается уже далее по организму. Но в той ситуации, если стенка главного сосуда по тем или иным причинам становится чрезмерно жесткой, то ради выталкивания из сердечной мышцы объема крови, давление требуется более высокое, что отразится, собственно, на показателях тонометра.

Функции сосудов мелкого диаметра, а также сосудов гематомикроциркуляторного русла, в это время не меняются, соответственно диастолический показатель АД остается неизменным.
Можно сделать вывод от том, что изолированная систолическая ГБ – это не отдельно взятая болезнь, клиническая форма, а подтип гипертонии, при котором у человека имеет место только завышенное систолическое давление при нормальном (в редких случаях — заниженном) диастолическом показателе. Это провоцирует прогрессирование в перспективе и сердечной недостаточности, а кроме того, негативно сказывается на работе почек.
Гипертония изолированная систолическая совершенно справедливо может называться заболеванием стариков, потому как у подростков она встречается намного реже. Тот факт, что верхнее давление высокое — нижнее нормальное обусловлен патологией преимущественно сосудистого характера, которая возникает по причине их атеросклеротического поражения. Такой тип ГБ не характерен для нейро-циркуляторной дистонии. Пульс также повышается при изолированной гипертензии САД, однако не во всех случаях можно отмечать учащенное сердцебиение. Как раз это нарушение с большей вероятностью будет диагностироваться у «молодых» гипертоников.
Характерные симптомы
Симптоматика ИСГ объединяет в себе манифестацию мозговых, почечных и коронарных расстройств ввиду ухудшенного кровотока. Анамнез болезни, в большинстве случаев, продолжительный, манифестирует постепенно, в течение 5-10 лет на фоне систематически повышенного САД, невзирая на его первопричину. Но бывают даже и такие случаи, когда вообще какая-либо симптоматика при ИСГ напрочь отсутствует. Зависит это от следующих факторов:
- биологического возраста пораженных сосудов (иначе говоря, оценивается не то, сколько лет пациенту, а характеристика реального состояния его сосудистого русла);
- наличие атеросклеротического поражения магистральных артерий;
- индивидуальной восприимчивости пациента.
У некоторых больных даже незначительный рост показателя САД вызывает резкое ухудшение самочувствия, у других – только после достижения определенной черты (обычно он составляет 180-190 миллиметров ртутного столба). Какой-либо прогноз вообще в этом плане давать практически невозможно. Врачи лишь уверяют, что женщины ИСГ переносят тяжелее.
Наиболее распространенными жалобами, которые предъявляют сами пациенты при постановке диагноза, являются:
- аномально быстрая утомляемость — даже незначительная физическая или умственная нагрузка приведет к резкому упадку сил;
- сильно ускоренное сердцебиение — так называемая синусовая тахикардия (манифестирует даже в состоянии относительного покоя);
- ощущение выраженной «пульсации» в голове (происходит в височной области чаще всего);
- частые носовые кровотечения — возникают даже без каких-либо провоцирующих факторов;
- инспираторная или экспираторная одышка (регистрируется даже в спокойном состоянии);
- кардиалгия, подобная той, что отмечается при ИБС, но только значительно усиливающаяся при ухудшении погоды.

По большому счету, клиническая симптоматика ИСГ имеет очень много общего с классическими проявлениями эссенциальной гипертензии, а поставить окончательный диагноз под силу только лишь квалифицированному специалисту на основании систематического и длительного мониторинга состояния пациента (потребуется как минимум делать по 3 замера давления в спокойном состоянии на каждой руке).
Диагностика
При увеличении показателя САД необходимо тотчас же отправляться к терапевту, который проведет первичное обследование и при наличии подозрений на вторичную гипертензию отправит к кардиологу или эндокринологу. Учтите, что в случае наличия первопричин, так или иначе, связанных с поражением сердечной мышцы, для постановки диагноза следует наблюдаться у кардиолога на протяжении нескольких месяцев. И даже после всего этого, ИСАГ подтверждается только в том случае, если в течение продолжительного времени наблюдается стабильное повышение САД более 140 мм.рт.ст, но этом нижнее ДАД остается в пределах допустимой нормы либо падает ниже 90 мм.рт.ст.
Чтобы подобрать оптимальное лечение, пациенту придется пройти комплексное обследование, которое и позволит определить истинную этиологию повышенного САД. Выполняются такие анализы и исследования:
- УЗИ сердца;
- ЭКГ;
- рентген грудной клетки, при необходимости — коронарография;
- общеклинический и биохимический анализ крови;
- УЗИ щитовидной железы.
- определение уровня холестерина и сахара крови.
В некоторых случаях, при большой сложности проведения клинико-диагностических исследований, кардиолог рекомендует проведение холтеровского мониторирования —снятие суточной кардиограммы.
Первая помощь
Только при наличии адекватного и своевременного лечения можно рассчитывать на то, что ситуация обернется относительно благополучно. Очень важна и первая доврачебная помощь, которая включает такие действия:

Лечение систолической гипертензии
Самолечение в данной ситуации заниматься не надо, ведь принимать лекарства (даже фитотерапевтические народные средства) самостоятельно, без специальных рекомендаций и предварительных обследований на предмет наличия противопоказаний крайне опасно.
Рекомендованная антигипертензивная терапия преимущественно нацелена на предотвращение ГБ криза и ухудшениясостояния почек (слишком высокое давление, первоочередно отражается на их функциональности).
Если диагноз изолированной систолической АГ ставится молодому человеку, то впоследствии рекомендуется комплексное обследование всего организма с целью идентифицировать истинную причину болезни. Как правило, ею может стать почечная недостаточность или порок сердца (причем как приобретенный, так и врожденный) Терапия назначается только в индивидуальном порядке, систематический мониторинг давления – обязателен. Параллельно с этим рекомендуется строгая диета (максимально снизить в рационе количество соли, жаренного, перченного, алкоголя), снижение массы тела при наличии алиментарного ожирения.
Важно! Повышение САД даже до 1 степени при беременности является поводом для того, чтобы пациентку срочно отправить в стационар, потому как это может быть симптомом начавшегося ОПГ-гестоза.
Препараты
Относительно рекомендаций по лечению САД — в принципе, используются все те же группы гипотонических средств:
Как правило, терапевты принимают решение о целесообразности комбинирования ЛС, оказывающих гипотензивный эффект. Кроме них, при систолической гипертонии целесообразно использовать препараты, многократно улучшающие мозговую гемодинамику, а также микроциркуляцию и обменные процессы мозговой ткани.
Своевременно начатое и систематически проводимое комплексное лечение с обязательным назначением геропротекторов, индивидуальный подход к осуществляемому выбору гипотензивных препаратов, стабильное поддержание уровня САД в пределах 140 мм рт.ст., коррекция образа жизни — все это залог успешного лечения и снижения вероятности возникновения сердечно-сосудистых осложнений, таких как ОИМ и ОНМК.
Обратите внимание! Повышенное систолическое давление можно сбить и в домашних условиях медикаментозным методом — главное правильно соблюсти дозу. Ведь после резкого падения повышать показатель верхнего кровяного давления сложнее, чем понизить, и это можно делать только в условиях отделения кардиологии, просто принять таблетку не получится. Пожалуй, это единственное значимое в данном случае условие.
Народные средства
Даже несмотря на свою безопасность, перед использованием народных средств на практике необходимо обсудить каждый из предложенных методов лечения со своим врачом. Все дело в том, что при их неграмотном использовании также могут возникнуть серьезные проблемы, главным образом связанные с гиперэргической реакцией организма человека.

Итак, наибольшую популярность приобрели следующие препараты естественного происхождения:
Профилактика
Лучшее лечение — это систематически проводимая профилактика заболевания. Для того чтобы уровень САД не поднимался, показаны те же самые меры, что и при гипертонической болезни эссенциального происхождения:
http://sosudoved.ru/lechenie/vysokoe-verhnee-davlenie.html
Систолическая гипертония или высокое верхнее давление: причины, симптомы, лечение, прогноз, профилактика
Довольно часто бывает так, что верхнее давление оказывается повышенным. В большинстве случаев такое нарушение говорит о серьезных проблемах со здоровьем. Чем опасно повышение верхнего кровяного давления, каковы его причины, симптомы, методы диагностики и лечения? Об этом и другом подробнее поговорим далее.
Определение
Систолическое давление называется верхним, так как оно отображает верхнее число на экране сфигмоманометра. Этот показатель характеризует давление, которое возникает в момент сокращения сердечной мышцы – в момент выброса крови из сердца в артерии.
Состояние, при котором верхнее артериальное давление (АД) повышено, медики именуют термином систолическая гипертония. Чаще всего такая ситуация наблюдается в то время, когда нижнее давление остается в пределах нормы и не выходит за отметку 90 мм рт. ст., а верхнее — определяется на уровне в 140 мм рт. ст. и выше.
В 90% случаев повышение диагностируется у людей преклонного возраста, перешагнувших возрастную отметку в 50 лет. Чаще всего в группу риска попадают женщины, которые имеют сопутствующие заболевания сердечно-сосудистой системы.
Существует немало причин, которые могут вызвать повышение верхнего кровяного давления, не изменяя при этом нижнего.

Самые распространенные из них:
- болезни почек и надпочечников;
- анемия;
- ожирение (у 85% людей, имеющих лишний вес, диагностируется повышенное давление);
- нарушения в работе щитовидной железы;
- патологии сердечных клапанов;
- чрезмерная физическая активность;
- вредные привычки (курение, употребление алкоголя);
- нехватка витамина D;
- сопутствующие заболевания (например, сахарный диабет или печеночная недостаточность);
- дефицит микро- и макроэлементов, необходимых для нормальной работы сердца (чаще всего калия и магния);
- продолжительные стрессы, сильные психоэмоциональные нагрузки.
Классификация
Официальная медицина выделяет несколько видов систолической гипертонии:
- 1 степень. Верхнее давление поднимается скачкообразным способом. Гипертонические кризы у больного не наблюдаются.
- 2 степень. Верхнее давление, практически всегда, остается повышенным и крайне редко возвращается в пределы возрастной нормы.
- 3 степень. Систолическое давление на уровне более 180 мм рт. ст.
- Почечная. Возникает на фоне серьезных почечных поражений, а также нарушений в работе почечных артерий. Эта форма нарушения весьма тяжело поддается медикаментозной терапии.
- Эндокринная. Верхнее давление повышается в результате возникновения и развития заболеваний щитовидной железы, нарушений в работе надпочечников.
- Нейрогенная. Приводит к кровоизлияниям, сердечной ишемии.
- Гемодинамическая. Появляется в результате поражения наиболее крупных артерий, а также нарушения кровотока.
Симптоматика
Распознать верхнее высокое давление можно измерив его показатели, а также по невротическим и вегетативным признакам.
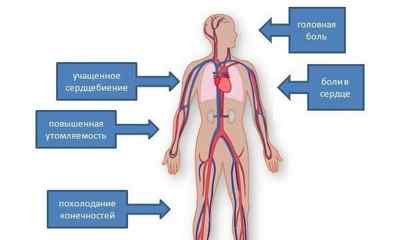
Невротические симптомы нарушения – это:
- интенсивные головные боли с преимущественной локализацией в области затылка;
- головокружение, тошнота;
- шум в ушах;
- носовые кровотечения;
- продолжительная бессонница;
- общее недомогание и слабость;
- повышенная тревожность и раздражительность.

Вегетативная симптоматика повышенного верхнего давления включает:
- покраснение кожи на лице;
- «мушки» перед глазами;
- ощущение холода в теле;
- давящие боли и дискомфорт за грудиной;
- пульсация в голове;
- учащенное сердцебиение.
Довольно распространенным симптом повышенного систолического давления является отечность лица, возникающая на фоне задержки жидкости в организме. При отеках больной ощущает легкие покалывания по коже, изредка – онемение кончиков пальцев.
Не редки случаи, когда систолическая гипертония никак себя не проявляет, протекает без выраженной симптоматики. При этом человек вообще никак не ощущает, что показатель верхнего давления повышается. Но, это совсем не означает, что проблему можно игнорировать. Бессимптомное повышение верхнего АД также может привести к вышеописанным осложнениям и требует лечения. В связи с этим систолическую гипертонию часто называют «немым убийцей».
В чем опасность?
Ситуация, когда систолическое давление повысилось разово ввиду временных причин (например, сильного эмоционального перевозбуждения), не является довольно опасной. Как только человеку удается справиться с переживаниями, давление самостоятельно нормализуется.
Частое же повышение показателя является довольно опасным явлением, которое может привести к всевозможным осложнениям:
- гипертоническому кризу;
- нарушению кровообращения в головном мозге – инсульту;
- острому инфаркту миокарда;
- стремительному формированию сердечной недостаточности;
- быстрому развитию необратимых патологий почек.
Одним из наиболее опасных осложнений повышения верхнего давления считается развитие злокачественной гипертензии. Данная патология не поддается лечению: через 2-3 месяца после развития заболевания больной умирает на фоне появления сопутствующих осложнений.
Диагностика
Заподозрили у себя или обнаружили повышенное верхнее давление? Как можно скорее запишитесь на консультацию к терапевту. Врач проведет первичное обследование, которое позволит установить точный диагноз и подобрать адекватное лечение.
В большинстве случаев диагностика систолической гипертонии включает в себя:
- Сбор анамнеза. Врач проводит беседу с больным касательно имеющейся симптоматики заболевания, образа жизни, а также наличия сопутствующих патологий. Все это дает возможность специалисту сделать предположение касательно возможных причин повышения верхнего давления.
- Физикальное обследование. Предусматривает прослушивание врачом сердца с помощью фонендоскопа, во время которого специалист имеет возможность определить наличие шумов в сердце, нарушения его тонов, прочие сопутствующие отклонения.
- ЭКГ. Наиболее популярный метод диагностики при повышенном систолическом давлении, который позволяет подтвердить диагноз «систолическая гипертония», а также выявить сбои сердечного ритма.
- УЗИ сердца. Вспомогательный метод диагностики, в ходе которого обнаруживаются нарушения в работе и строении сердечных клапанов, серьезные дефекты в строении сердечной мышцы.
- Допплерография. Метод диагностики, позволяющий оценить состояние сосудистой системы. При систолической гипертонии важно контролировать состояние артерий, идущих от сердца к другим органам и их системам.
- Лабораторные методы исследования. Чаще всего речь идет про общий анализ мочи, крови, анализ крови на биохимию, определяющий уровень холестерина и сахара.
В случае необходимости терапевт может направить больного на консультацию к врачам узкой специализации – кардиологу и эндокринологу.
Если верхнее давление повысилось незначительно и находится в пределах 140-160 мм рт. ст., можно попытаться снизить его без приема лекарственных препаратов. Для этого следует использовать следующие проверенные рецепты:
- Компрессы из уксуса. Пропитать небольшое полотенце яблочным уксусом, разведенным с водой в пропорции 1:1, и постоять на нем босыми ногами в течение 10 минут.
- Перепад температур. Гарантировано поможет снизить давление. Необходимо наполнить два тазика водой: один — горячей, второй – холодной. После – попеременно опускать ноги то в один, то в другой, удерживая конечности в горячей воде в течение 2 минут, в холодной – 30 секунд.
- Массаж головы. Поможет привести верхнее давление в норму. Начинать следует с легких растираний области затылка, лба и висков, постепенно переходя к более интенсивным поглаживаниям.
- Компресс со льдом. Завернутый в полотенце лед прикладывается с двух сторон к шейным позвонкам. Держится в течение 5 минут. После — область шеи интенсивно растирается и смазывается любым косметическим маслом.
- Также можно попробовать выпить настой боярышника, шиповника, отвар валерианы или стевии.
Если народные средства не снизили верхнее давление и не помогли улучшить самочувствие, больному рекомендуется как можно скорее приступить к его снижению с помощью медикаментов. При этом чрезвычайно важно помнить, что подбирать препараты для конкретного человека должен только врач.
Современная медицина предлагает бороться с систолической гипертонией следующими группами препаратов:
- Бета-адреноблокаторы. Обеспечивают снижение частоты сердечных сокращений, понижают возбудимость сердечной мышцы. Наиболее распространенные и эффективные препараты этой серии – Метопролол, Бисопролол, Атенолол, Анаприлин.
- Мочегонные препараты. Назначаются больным с выраженными отеками, а также с застойной сердечной недостаточностью – Лазикс, Диувер, Верошпирон.
- Ингибиторы АПФ. Обеспечивают постепенное снижение АД, а также усиливают эффект от применения мочегонных средств. Популярные среди врачей и больных ингибиторы АПФ – Каптоприл, Рамиприл, Цилазаприл.
- Блокаторы кальциевых каналов. Показаны для применения у больных, одновременно страдающих систолической гипертонией и бронхиальной астмой.
В процессе понижения верхнего давления важно придерживаться главного правила – снижать повышенные показатели постепенно: изначально на 10-15% (в течение первых 2-3 часов), в последующем – еще на 30%.
Большинство больных в возрасте старше 50 лет имеют сопутствующие заболевания и принимают всевозможные медикаменты. Назначая лекарства для снижения верхнего давления, врач обязательно должен учитывать возможность взаимодействия разных группы лекарств, которые могут повлиять на лечение систолической гипертонии и развитие дополнительных осложнений.

Диета и нормализация образа жизни
Лекарственную терапию систолической гипертонии важно дополнить правильным образом жизни, который предусматривает:
- отказ от вредных привычек;
- полноценный отдых;
- регулярные прогулки на свежем воздухе;
- дозированные физические нагрузки;
- минимизацию стрессов.
Особое внимание в процессе лечения стоит уделить питанию. Специальная диета подкрепит результаты медикаментозной терапии, поможет избежать тяжелых осложнений.
Ежедневный рацион гипертоника должен быть полноценным и максимально здоровым, основываться на следующих принципах:
- полный отказ от жирной и соленой пищи (соль задерживает жидкость в кровяном русле и способствует повышению верхнего давления, жир приводит к повышению уровня холестерина, развитию атеросклероза);
- исключение из меню алкоголя, крепкого черного чая и кофе (эти напитки способны вызывать спазм сосудов, увеличивать нагрузку на сердце);
- отказ от сладкого и мучного (быстрые углеводы обеспечивают стремительную прибавку веса);
- большое количество употребляемых овощей и фруктов (всего того, что богато клетчаткой).
Питаться при гипертонии следует небольшими порциями и часто, как минимум, 5-6 раз в день. При проблемах с давлением больному противопоказаны разгрузочные дни и слишком строгие диеты со значительными ограничениями.
Возможно ли понизить верхнее давление, не снижая нижнего?
Врачи уверяют, что можно. Главное – правильно подобрать лекарственные препараты на основе результатов комплексного обследования.
В большинстве случаев кардиологи рекомендуют использовать для снижения только верхнего давления такой препарат, как Папазол. Последний обладает мягким действием, в том числе и спазмолитическим. Прием таблетки Папазола обеспечит мягкое расслабление и расширение сосудов, снижение систолического давления.
Также в вопросах снижения систолического давления могут помочь некоторые продукты. Включая в рацион большое количество лимона, грецких орехов, свежих овощей, зелени, вы сможете мягко понижать верхнее давление, при этом нижнее также будет оставаться в пределах нормы.
Высокое верхнее давление – неизлечимое заболевание, требующее пожизненной терапии. Однако современные методы лечения дают возможность замедлить прогрессирование недуга, не допустить развитие тяжелых осложнений, улучшить качество и увеличить продолжительность жизни заболевшего.
Прогноз для каждого больного при повышенном верхнем давлении индивидуален и во многом зависит от стадии заболевания, клинической формы патологии.
При продолжительном течение систолической гипертонии в разы повышается риск возникновения осложнений. Значительное повышение чревато снижением работоспособности больного, последующей инвалидизацией и длительным пребыванием на лечении в условиях стационара.
Ухудшает прогноз заболевания развитие атеросклероза, а также течение гипертонии на фоне тяжелых сопутствующих недугов: сахарного диабета, ишемической болезни сердца и т.п.
Летальный исход при повышенном верхнем давлении в 90% связан с возникновением вышеупомянутых осложнений.
Если отклонения выявлены на ранней стадии, то прогноз благоприятен.

Профилактика
Чтобы не столкнуться с проблемой повышенного верхнего давления, даже при отсутствии каких-либо жалоб следует регулярно измерять его показатели, чтобы иметь возможность выявить отклонения на самой ранней стадии.
Также необходимо придерживаться следующих правил:
- следить за весом, избегать развития ожирения;
- делать основной упор в рационе на «здоровую пищу», содержащую большое количество пищевых волокон;
- потреблять достаточное количество продуктов, богатых магнием, калием и кальцием;
- отказаться от алкоголя и курения;
- при отсутствии прямых противопоказаний, регулярно заниматься спортом;
- уделять должное внимание сопутствующим заболеваниям, в частности, сахарному диабету;
- избегать стрессов, чрезмерного умственного перенапряжения;
- внимательно относиться к приему медикаментов, которые могут вызвать повышенное сокращение сердца и резкое повышение кровяного давления.
Высокое верхнее давление – не безобидное явление, а опасное состояние, угрожающее не только здоровью, но и жизни больного. По этой причине реагировать на изменение показателей давления следует незамедлительно, строго выполняя предписания и советы врача, используя народные средства и рекомендованные специалистом лекарственные препараты.
http://serdce.biz/zabolevaniya/ard/gipertoniya/verhnee-vysokoe-davlenie.html