Показания и противопоказания к СЛР, Методика проведения СЛР, оборудование, ошибки — Сердечно-лёгочная реанимация
Показания и противопоказания к СЛР
Показанием к началу СЛР является остановка кровообращения (при отсутствии противопоказаний). Таким образом, если клиническая смерть наступила у неизвестного человека, то СЛР начинают немедленно, а затем выясняют, показана ли она была.
Противопоказания к СЛР (СЛР не показана):
- -если смерть наступила на фоне применения полного комплекса интенсивной терапии, показанной данному больному и была не внезапной, а связанной с несовершенством медицины при такой патологии
- -у больных с хроническими заболеваниями в терминальной стадии и несовместимыми с жизнью травмами (безнадёжность и бесперспективность должна быть определена консилиумом и зафиксирована в истории болезни)
- -если установлено, что с момента остановки сердца (при нормальной температуре окружающей среды) прошло свыше 25 минут
- -у больных, заранее зафиксировавших отказ от СЛР (принято в некоторых странах).
Методика проведения СЛР, оборудование, ошибки
Основные правила СЛР.
- -больного укладывают на ровную твёрдую основу, с максимально запрокинутой головой и приподнятыми нижними конечностями
- -руки массирующего располагаются одна на другой так, чтобы основание ладони, лежащей на грудине, находилось строго по средней линии на два поперечных пальца выше мечевидного отростка
- -смещение грудины к позвоночнику осуществляют плавно на 4-5 см, массой проводящего массаж, без сгибания рук
- -продолжительность каждой компрессии должна быть равна интервалу между ними, частота — 90 в 1 минуту, в паузах руки оставляют на грудине больного
- -для проведения ИВЛ голову больного удерживают в запрокинутом состоянии и выдвигают вперёд его нижнюю челюсть
- -воздух вдувают в рот больному или в воздуховод, зажимая в это время нос пациента, или с помощью мешка Амбу с тугой маской, через каждые 5 массажных движений с частотой 12 раз в 1 минуту (при одном реанимирующем — по два вдувания подряд через каждые 15 массажных движений)
- -по возможности используют 100 % кислород и интубацию трахеи (после интубации трахеи создаётся более высокое внутрилёгочное давление, что улучшает искусственный кровоток, кроме того, в эндотрахеальную трубку можно вводить медикаменты и проводить с её помощью ИВЛ в постреанимационном периоде)
- -по сопротивлению в момент вдоха, экскурсиям грудной клетки и звуку выходящего при выдохе воздуха постоянно контролируют проходимость дыхательных путей
- -при наличии во рту съёмных зубных пртезов или других инородных предметов их извлекают пальцами
- -при регургитации желудочного содержимого используют приём Селлика (прижимают гортань к задней стенке глотки), голову больного на несколько секунд поворачивают на бок, удаляют содержимое из полости рта и глотки с помощью отсоса или тампона
- -каждые 5 минут внутривенно вводят по 1 мг адреналина
- -постоянно контролируют эффективность реанимационных мероприятий, о которой судят по улучшению цвета кожи и слизистых оболочек, сужению зрачков и появлению их реакции на свет, возобновлению или улучшению спонтанного дыхания, появлению пульса на сонной артерии.
Значительно улучшить результаты закрытого массажа сердца можно с помощью метода активной компрессии — декомпрессии, для чего требуется специальное приспособление (кардиопамп). Кардиопамп присасывается к грудине в момент первой компрессии грудной клетки. При подъёме ручки кардиопампа осуществляется активная декомпрессия (искусственная диастола). Глубина компрессии составляет 4-5 см, частота 80-100 в 1 минуту, соотношение фаз 1:1. Усилие, необходимое для полноценной компрессии, составляет 40-50 кг, для декомпрессии — 10-15 кг и контролируется по шкале на ручке устройства. Применение метода компрессии — декомпрессии существенно увеличивает объём как искусственного кровотока, так и вентиляции лёгких, улучшает непосредственные и отдалённые результаты, но требует больших усилий.
Существует также метод вставленной абдоминальной компрессии, когда после сжатия грудной клетки производится сжатие живота, что также улучшает искусственный кровоток.
Следует упомянуть, что описаны случае успешной реанимации при массаже сердца со спины (во время операции пациенты лежали на животе).
Дефибрилляция электрическим разрядом или ударом кулака по грудине поводится при наличии подтверждённой по ЭКГ фибрилляции (или когда можно её предположить по клиническим признакам). При асистолии дефибрилляция бесполезна.
Основные ошибки при проведении СЛР.
- -задержка с началом СЛР, потеря времени на второстепенные диагностические и лечебные процедуры
- -отсутствие единого руководителя
- — отсутствие постоянного контроля за эффективностью закрытого массажа сердца и ИВЛ
- — ослабление контроля за больным после успешной реанимации
- — нахождение пациента на мягком, пружинящем основании
- — неправильно расположены руки реанимирующего (низко или высоко)
- — реанимирующий опирается на пальцы, сгибает руки в локтевых суставах или отрывает их от грудины
- — допускаются перерывы в проведении массажа более чем на 30 секунд
- — не обеспечена проходимость дыхательных путей
- — не обеспечена герметичность при вдувании воздуха (не зажат нос, плохо прилегает маска
- — недооценка (позднее начало, неудовлетворительное качество ) или переоценка значения ИВЛ (начало СЛР с интубации трахеи, санации трахеобронхиального дерева)
- — вдувание воздуха в момент компрессии грудной клетки.
http://vuzlit.ru/828282/pokazaniya_protivopokazaniya
Показания к проведению сердечно-легочной реанимации
Показанием к проведению сердечно-легочной реанимации является диагноз клинической смерти. Признаки клинической смерти разделяют на основные и дополнительные. Основными признаками клинической смерти являются: отсутствие сознания, дыхания, сердцебиения, и стойкое расширение зрачков. Заподозрить отсутствие дыхания можно по неподвижности грудной клетки и передней стенки живота. Чтобы убедиться в достоверности признака, необходимо нагнуться к лицу пострадавшего, попытаться собственной щекой ощутить движение воздуха и прослушать дыхательные шумы, исходящие изо рта и носа пациента. Для того чтобы проверить наличие сердцебиения, необходимо прощупать пульс на сонных артериях (на периферических сосудах пульс не прощупывается при падении артериального давления до 60 мм.рт.ст. и ниже). Подушечки указательного и среднего пальцев кладутся на область кадыка и легко сдвигаются в бок в ямку, ограниченную мышечным валиком (грудино-ключично-сосцевидная мышца). Отсутствие здесь пульса свидетельствует об остановке сердца. Чтобы проверить реакцию зрачков, слегка приоткрывают веко и поворачивают голову пациента на свет. Стойкое расширение зрачков свидетельствует о глубокой гипоксии центральной нервной системы. Дополнительные признаки: изменение цвета видимых кожных покровов (мертвенная бледность, синюшность или мраморность), отсутствие тонуса мышц (слегка приподнятая и отпущенная конечность безвольно падает, как плеть), отсутствие рефлексов (нет реакции на прикосновение, крик, болевые раздражители).
Поскольку временной промежуток между наступлением клинической смерти и возникновением необратимых изменений в коре головного мозга крайне мал, быстрая постановка диагноза клинической смерти определяет успех всех последующих действий. Поэтому рекомендации к проведению сердечно-легочной реанимации указывают, что максимальное время на постановку диагноза клинической смерти не должно превышать пятнадцати секунд. Противопоказания к проведению сердечно-легочной реанимации Оказание сердечно-легочной реанимации имеет целью возвращение больного к полноценной жизни, а не затягивание процесса умирания. Поэтому реанимационные мероприятия не проводят в том случае, если состояние клинической смерти стало закономерным окончанием длительного тяжелого заболевания, истощившего силы организма и повлекшего за собой грубые дегенеративные изменения во многих органах и тканях. Речь идет о терминальных стадиях онкологической патологии, крайних стадиях хронической сердечной, дыхательной, почечной, печеночной недостаточности и тому подобное.
Противопоказанием к проведению сердечно-легочной реанимации являются также видимые признаки полной бесперспективности любых медицинских мероприятий. Прежде всего, речь идет о видимых повреждениях, несовместимых с жизнью. По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти. Ранние признаки биологической смерти появляются через 1-3 часа после остановки сердца. Это высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение. Высыхание роговицы проявляется в помутнении зрачка и изменении цвета радужной оболочки, которая кажется подернутой белесой пленкой (этот симптом носит название \»селедочного блеска\»).
Кроме того, наблюдается симптом \»кошачьего зрачка\» — при легком сжатии глазного яблока зрачок сжимается в щелочку. Охлаждение тела при комнатной температуре происходит со скоростью один градус в час, но в прохладном помещении процесс происходит быстрее. Трупные пятна образуются вследствие посмертного перераспределения крови под действием силы тяжести. Первые пятна можно обнаружить на шее снизу (сзади, если тело лежит на спине, и спереди, если человек умер лежа на животе). Трупное окоченение начинается с челюстных мышц и впоследствии распространяется сверху вниз по всему телу.
Таким образом, правила проведения сердечно-легочной реанимации предписывают немедленное начало мероприятий сразу же после установки диагноза клинической смерти. Исключение составляют лишь те случаи, когда невозможность возвращения пациента к жизни очевидна (видимые несовместимые с жизнью травмы, документально подтвержденные невосстановимые дегенеративные поражения, вызванные тяжелым хроническим заболеванием, или выраженные признаки биологической смерти). Стадии и этапы сердечно-легочной реанимации Стадии и этапы сердечно-легочной реанимации были разработаны патриархом реаниматологии, автором первого международного руководства по сердечно-легочной и церебральной реанимации Питером Сафаром, доктором Питтсбургского университета.
Сегодня международные стандарты сердечно-легочной реанимации предусматривают три стадии, каждая из которых состоит из трех этапов. Первая стадия, по сути, является первичной сердечно-легочной реанимацией и включает следующие этапы: обеспечение проходимости дыхательных путей, искусственное дыхание и закрытый массаж сердца. Главная цель этой стадии: предупреждение биологической смерти путем экстренной борьбы с кислородным голоданием. Поэтому первая базовая стадия сердечно-легочной реанимации носит название элементарное поддержание жизни.
Вторая стадия проводится специализированной бригадой реаниматологов, и включает медикаментозную терапию, ЭКГ-контроль и дефибрилляцию. Эту стадию называют дальнейшее поддержание жизни, поскольку врачи ставят перед собой задачу добиться спонтанного кровообращения. Третья стадия проводится исключительно в специализированных отделениях интенсивной терапии, поэтому ее называют длительное поддержание жизни. Ее окончательная цель: обеспечить полное восстановление всех функций организма. На этой стадии производят разностороннее обследование пациента, при этом определяют причину, вызвавшую остановку сердца, и оценивают степень вызванных состоянием клинической смерти повреждений. Производят врачебные мероприятия, направленные на реабилитацию всех органов и систем, добиваются возобновления полноценной мыслительной деятельности.
Таким образом, первичная сердечно-легочная реанимация не предусматривает определение причины остановки сердца. Ее техника предельно унифицирована, а усвоение методических приемов доступно каждому, вне зависимости от профессионального образования. Алгоритм проведения сердечно-легочной реанимации Алгоритм проведения сердечно-легочной реанимации был предложен Американской кардиологической ассоциацией (АНА). Он предусматривает преемственность работы реаниматоров на всех стадиях и этапах оказания помощи пациентам с остановкой сердца. По этой причине алгоритм получил название цепочка жизни.
Базовый принцип сердечно-легочной реанимации в соответствии с алгоритмом: раннее оповещение специализированной бригады и быстрый переход к стадии дальнейшего поддержания жизни.
Таким образом, медикаментозная терапия, дефибрилляция и ЭКГ-контроль должны быть проведены в максимально ранние сроки. Следовательно, вызов специализированной медицинской помощи является первоочередной задачей базовой сердечно-легочной реанимации.
http://studbooks.net/1575765/meditsina/pokazaniya_provedeniyu_serdechno_legochnoy_reanimatsii
Порядок проведения сердечно-легочной реанимации у взрослых и детей

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете: когда необходимо проводить сердечно-легочную реанимацию, какие мероприятия включает оказание помощи человеку, находящемуся в состоянии клинической смерти. Описан алгоритм действий при остановке сердца и дыхания.
Сердечно-легочная реанимация (сокращенно СЛР) – это комплекс неотложных мероприятий при остановке сердца и дыхания, с помощью которого пытаются искусственно поддержать жизнедеятельность головного мозга до восстановления спонтанного кровообращения и дыхания. Состав этих мероприятий напрямую зависит от умений оказывающего помощь человека, условий их проведения и наличия определенного оборудования.
В идеале реанимация, проводимая человеком, не имеющим медицинского образования, состоит из закрытого массажа сердца, искусственного дыхания, применения автоматического наружного дефибриллятора. В реальности же такой комплекс практически никогда не выполняется, так как люди не умеют правильно проводить реанимационные мероприятия, а наружные внешние дефибрилляторы просто отсутствуют.
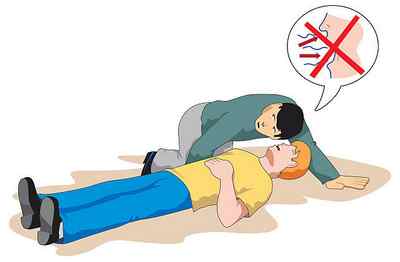
Определение признаков жизнедеятельности
В 2012 году были опубликованы результаты огромного японского исследования, в котором было зарегистрировано более 400 000 людей с остановкой сердца, возникшей за пределами лечебного учреждения. Примерно у 18% из тех пострадавших, которым проводились реанимационные мероприятия, удалось восстановить спонтанное кровообращение. Но только 5% пациентов оставались живыми через месяц, а с сохраненным функционированием центральной нервной системы – около 2%.
Следует учитывать, что без проведения СЛР эти 2% пациентов с хорошим неврологическим прогнозом не имели бы никаких шансов на жизнь. 2% от 400 000 потерпевших – это 8 000 спасенных жизней. Но даже в странах с часто проводимыми курсами по реанимации помощь при остановке сердца за пределами больницы оказывается менее чем в половине случаев.
Считается, что реанимационные мероприятия, правильно проведенные человеком, находящимся вблизи от потерпевшего, увеличивают его шансы на оживление в 2–3 раза.
Реанимацию обязаны уметь проводить медики любой специальности, включая медицинских сестер и врачей. Желательно, чтобы ее умели делать и люди без медицинского образования. Наибольшими профессионалами в восстановлении спонтанного кровообращения считаются анестезиологи-реаниматологи.
Реанимация должна быть начата сразу же после обнаружения потерпевшего человека, находящегося в состоянии клинической смерти.
Клиническая смерть – это промежуток времени, длящийся от остановки сердца и дыхания до возникновения необратимых нарушений в организме. Основные признаки этого состояния включают отсутствие пульса, дыхания и сознания.
Необходимо признать, что далеко не все люди без медицинского образования (да и с ним тоже) могут быстро и верно определить наличие этих признаков. Это может привести к неоправданной отсрочке начала реанимационных мероприятий, что очень сильно ухудшает прогноз. Поэтому современные европейские и американские рекомендации по СЛР учитывают только отсутствие сознания и дыхания.
Приемы реанимации
Перед началом реанимации проверьте следующее:
- Окружающая среда безопасна для вас и потерпевшего?
- Пострадавший в сознании или в бессознательном состоянии?
- Если вам кажется, что больной без сознания, коснитесь его и спросите громко: «С вами все в порядке?»
- Если пострадавший не ответил, а около него, кроме вас, есть еще кто-то, один из вас должен вызвать скорую помощь, а второй – начать проводить реанимацию. Если вы один и у вас есть мобильный телефон – перед началом реанимации позвоните на скорую.
Чтобы запомнить порядок и методику проведения сердечно-легочной реанимации, нужно выучить аббревиатуру «CAB», в которой:
1. Закрытый массаж сердца
Проведение ЗМС позволяет обеспечить кровоснабжение головного мозга и сердца на минимальном – но критически важном – уровне, который поддерживает жизнедеятельность их клеток до восстановления спонтанного кровообращения. При компрессиях изменяется объем грудной клетки, благодаря чему происходит минимальный газообмен в легких даже при отсутствии искусственного дыхания.
Головной мозг – это орган, наиболее чувствительный к сниженному кровоснабжению. Необратимые повреждения в его тканях развиваются уже через 5 минут после прекращения поступления крови. Вторым наиболее чувствительным органом является миокард. Поэтому успешная реанимация с хорошим неврологическим прогнозом и восстановлением спонтанного кровообращения напрямую зависит от качественного выполнения ЗМС.
Потерпевшего с остановкой сердца нужно расположить в положении лежа на спине на твердой поверхности, оказывающий помощь человек должен разместиться сбоку от него.
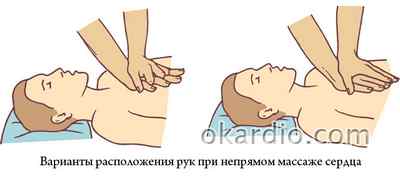
Поместите ладонь доминантной руки (в зависимости от того, правша вы или левша) в центре грудной клетки, между сосками. Основание ладони должно размещаться точно на грудине, ее положение должно отвечать продольной оси тела. Это сосредотачивает силу компрессий на грудине и снижает риск перелома ребер.
Поместите вторую ладонь поверх первой и переплетите их пальцы. Проследите, чтобы никакая часть ладоней не касалась ребер, чтобы минимизировать давление на них.
Для максимально эффективной передачи механической силы держите руки выпрямленными в локтях. Положение вашего тела должно быть таким, чтобы плечи располагались вертикально над грудиной потерпевшего.
Кровоток, созданный закрытым массажем сердца, зависит от частоты компрессий и эффективности каждой из них. Научные доказательства продемонстрировали существование связи между частотой компрессий, длительностью пауз в выполнении ЗМС и восстановлением спонтанного кровообращения. Поэтому любые перерывы в компрессиях должны быть минимизированы. Прекращать ЗМС можно только в момент осуществления искусственного дыхания (если оно проводится), оценки восстановления сердечной деятельности и для дефибрилляции. Необходимая частота компрессий составляет 100–120 раз в минуту. Чтобы примерно представить, в каком темпе проводится ЗМС, можно послушать ритм в песне британской поп-группы BeeGees «Stayin\’ Alive». Примечательно, что само название песни соответствует цели экстренной реанимации – «Оставаться в живых».
Глубина прогиба грудной клетки при ЗМС должна составлять у взрослых 5–6 см. После каждого нажатия нужно позволить грудной клетке полностью выпрямиться, так как неполное восстановление ее формы ухудшает показатели кровотока. Однако не следует снимать ладони с грудины, так как это может привести к снижению частоты и глубины компрессий.
Качество проводимого ЗМС резко снижается со временем, что связано с усталостью оказывающего помощь человека. Если же реанимационные мероприятия проводят два человека, им следует меняться каждые 2 минуты. Более частые смены могут привести к ненужным перерывам в ЗМС.
2. Открытие дыхательных путей
В состоянии клинической смерти все мышцы человека пребывают в расслабленном состоянии, из-за чего в положении лежа на спине дыхательные пути потерпевшего могут быть перекрыты сместившимся к гортани языком.
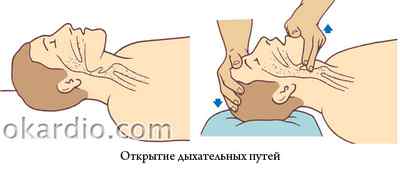
Для того чтобы открыть дыхательные пути:
- Поместите ладонь своей руки на лбу потерпевшего.
- Запрокиньте его голову назад, разогнув ее в шейном отделе позвоночника (этот прием нельзя делать, если есть подозрение на повреждение позвоночника).
- Разместите пальцы другой руки под подбородком и выдвиньте нижнюю челюсть вверх.
3. Искусственное дыхание
Современные рекомендации по СЛР разрешают людям, не прошедшим специального обучения, не проводить ИД, так как они не умеют этого делать и лишь тратят драгоценное время, которое лучше полностью посвятить закрытому массажу сердца.
Людям, которые прошли специальное обучение и уверены в своих способностях качественно выполнять ИД, рекомендуют реанимационные мероприятия проводить в соотношении «30 компрессий – 2 вдоха».
Правила проведения ИД:
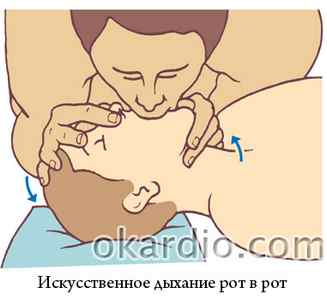
- Откройте дыхательные пути потерпевшего.
- Зажмите ноздри больного пальцами своей руки, находящейся на его лбу.
- Плотно прижмитесь своим ртом ко рту потерпевшего и сделайте свой обычный выдох. Сделайте 2 таких искусственных вдоха, следя за подъемом грудной клетки.
- После 2 вдохов немедленно начните ЗМС.
- Повторяйте циклы «30 компрессий – 2 вдоха» до окончания реанимационных мероприятий.
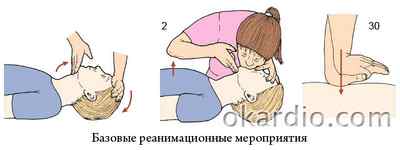
Алгоритм базовых реанимационных мероприятий у взрослых
Базовые реанимационные мероприятия (БРМ) – это комплекс действий, который может осуществить оказывающий помощь человек без применения лекарственных средств и специального медицинского оборудования.
Алгоритм сердечно-легочной реанимации зависит от умений и знаний человека, оказывающего помощь. Он состоит из следующей последовательности действий:
Особенности реанимационных мероприятий у детей
Последовательность данной реанимации у детей имеет небольшие отличия, которые объясняются особенностями причин развития остановки сердца у этой возрастной группы.
В отличие от взрослых, у которых внезапная остановка сердца чаще всего связана с сердечной патологией, у детей самыми распространенными причинами клинической смерти являются проблемы с дыханием.
Основные отличия детской реанимации от взрослой:
- После выявления ребенка с признаками клинической смерти (без сознания, не дышит, нет пульса на сонных артериях) реанимационные мероприятия нужно начинать с 5 искусственных вдохов.
- Соотношение компрессий к искусственным вдохам при проведении реанимации у детей составляет 15 к 2.
- Если помощь оказывает 1 человек, скорую помощь нужно вызывать после выполнения реанимационных мероприятий в течение 1 минуты.
Использование автоматического наружного дефибриллятора
Автоматический наружный дефибриллятор (АНД) – это небольшое, портативное устройство, которое способно наносить электрический разряд (дефибрилляция) сердцу через грудную клетку.
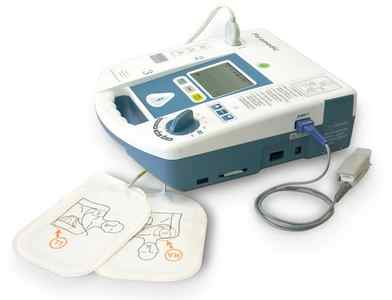
Автоматический наружный дефибриллятор
Этот разряд потенциально может восстановить нормальную сердечную активность и возобновить спонтанное кровообращение. Так как не все остановки сердца нуждаются в выполнении дефибрилляции, АНД обладает способностью оценивать сердечный ритм потерпевшего и определять наличие необходимости в нанесении электрического разряда.
Большинство современных аппаратов способны воспроизводить голосовые команды, дающие указания людям, оказывающим помощь.
Использовать АНД очень просто, эти приборы специально были разработаны для того, чтобы ими могли воспользоваться люди без медицинского образования. Во многих странах АНД размещают в местах с большим скоплением людей – например, на стадионах, вокзалах, в аэропортах, университетах и школах.
Последовательность действий по использованию АНД:
- Включите питание прибора, который после этого начинает давать голосовые инструкции.
- Оголите грудную клетку. Если кожа на ней влажная, вытрите кожу. АНД имеет липкие электроды, которые нужно прикрепить к грудной клетке так, как нарисовано на приборе. Один электрод прикрепите выше соска, справа от грудины, второй – ниже и левее от второго соска.
- Убедитесь, что электроды плотно прикрепились к коже. Провода от них присоедините к прибору.
- Убедитесь, что никто не касается потерпевшего, и нажмите кнопку «Анализ» (\»Analyze\»).
- После того, как АНД проанализирует сердечный ритм, он даст указание о дальнейших действиях. Если аппарат решит, что нужна дефибрилляция, он предупредит вас об этом. В момент нанесения разряда никто не должен прикасаться к потерпевшему. Некоторые приборы выполняют дефибрилляцию самостоятельно, на некоторых нужно нажать кнопку «Разряд» («Shock»).
- Сразу же после нанесения разряда возобновите проведение реанимационных действий.
Прекращение реанимации
Прекращать проведение СЛР нужно в следующих ситуациях:
http://okardio.com/ostalnoe/serdechno-legochnaya-reanimaciya-590.html
Показания к проведению сердечно-легочной реанимации
Понятие о клинической смерти и
Тяжелые травмы, вдыхание ядовитых газов или воздуха с малым содержанием кислорода, поражение электрическим током и другие причины могут привести к смерти пострадавшего, которая в первые минуты носит обратимый характер и называется клинической или мнимой.
Наиболее достоверными признаками клинической смерти являются:
§ отсутствие пульсации крупных артерий;
§ расширенные зрачки, не реагирующие на свет.
Наряду с указанными признаками отмечаются бледность или синюшность кожи, расслабление мышц, уменьшение кровотечения из ран и др.
При отсутствии в течение ближайших 3-5 минут необходимой помощи в коре головного мозга наступают необратимые изменения и в дальнейшем развивается биологическая, истинная смерть.
Оказывающий помощь должен свободно владеть методами оценки состояния пострадавшего.
При наличии дыхания видны дыхательные движения грудной клетки (живота), ухом слышны дыхательные звуки, кожей щеки ощущается струя выдуваемого воздуха. Остановке дыхания может предшествовать так называемое атональное дыхание, которое не обеспечивает необходимой вентиляции легких. Оно проявляется в виде судорожных дыхательных движений с большой амплитудой, коротким максимальным выдохом с частотой 2-6 дыхания в минуту, или редким поверхностным дыханием с малой амплитудой дыхательных движений.
Пульс обычно определяют на сонной артерии, располагая плашмя 2-3 пальца на боковой поверхности шеи. Пульсацию бедренной артерии можно определить в паховой области.
Расширение зрачков и отсутствие реакции сужения их на свет возникает после прекращения кровообращения. В нормальном состоянии при освещении глаз светом зрачки довольно активно суживаются.
Естественно, что не все указанные признаки появляются одновременно, но достаточно отсутствия пульсации на крупных сосудах или вышеуказанных нарушений дыхания, чтобы приступить к проведению сердечно-легочной реанимации (оживлению).
2.8.2. Сердечно-легочная реанимация
Мероприятия сердечно-легочной реанимации проводят в следующем порядке (рис. 4):
1. восстановление проходимости дыхательных путей;
2. искусственная вентиляция легких (ИВЛ);
3. искусственное кровообращение путем наружного массажа сердца.
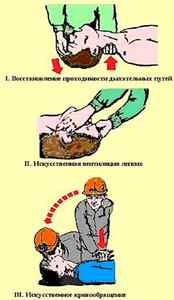
Реанимация, начатая в первые три минуты после остановки кровообращения, дает положительные результаты в 15-18 раз чаще, чем в последующие 1-2 минуты.
Восстановление проходимости верхних дыхательных путей – важная задача, без выполнения которой бесполезно проведение реанимации.
Остановка дыхания у пострадавшего в бессознательном состоянии обычно бывает вызвана закупоркой дыхательных путей корнем языка (особенно при наклоне головы вперед) или инородными телами (пыль, рвотные массы, кровь и др.).
При обнаружении такого пострадавшего следует немедленно восстановить проходимость его дыхательных путей, для чего необходимо:
· запрокинуть голову назад и при необходимости, выдвинуть вперед нижнюю челюсть;
· очистить рот и глотку от инородного содержимого.
При запрокидывании вследствие натяжения тканей корень языка отходит от задней стенки глотки, рот открывается. Если он не открывается, надавливают на подбородок пострадавшего. Чтобы убедиться в восстановлении проходимости дыхательных путей, в них вдувают воздух по одному из описанных ниже методов ИВЛ. Если грудная клетка не расширяется, необходимо дополнительно выдвинуть вперед нижнюю челюсть, используя так называемый тройной прием (рис. 5) при котором голова пострадавшего охватывается двумя ладонями и запрокидывается назад. При этом вторым и пятым пальцами, размещенными под углами нижней челюсти, выдвигает ее вперед, а первыми пальцами, упираясь в подбородок, открывают рот. Менее удобно выдвижение нижней челюсти одной рукой.
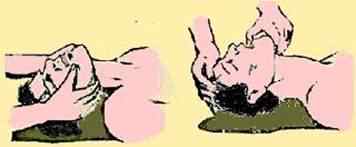
При наличии во рту инородного содержимого голову пострадавшего поворачивают в сторону, открывают рот и одним или двумя пальцами обернутыми тканью, очищают рот и глотку. Жидкость из ротовой полости лучше удалять, подводя под ближайшее плечо пострадавшего свое колено и повернув его голову в сторону противоположную.
Повторное безуспешное вдувание воздуха заставляет предположить наличие инородного тела в области голосовой щели. Для его удаления наносят 3-5 ударов основанием ладони в межлопаточную область или производят толчок ладонью в подложечное пространство в сторону диафрагмы.
При подозрении на повреждение шейного отдела позвоночника запрокидывание головы недопустимо. Ей придают среднее положение между разгибанием и сгибанием, выдвигают вперед нижнюю челюсть и проводят ИВЛ. Искусственная вентиляция легких проводится в тех случаях, когда пострадавший не дышит или у него редкое, судорожное (агональное) дыхание.
Для быстрого восстановления дыхания используют методы ИВЛ с активным вдуванием («изо рта в рот», «изо рта в нос», через S-образный воздуховод), что позволяет вводить в легкие пострадавшего в среднем 800-1000 мл воздуха, который по содержанию кислорода (16-18%) вполне пригоден для ИВЛ в ситуациях «высшей срочности».
Ручные методы ИВЛ, наиболее эффективным из которых является метод Сильвестра, могут быть использованы как исключение, так как создают недостаточный дыхательный объем, требуют больших физических усилий и даже лучший из них, по крайней мере, в 2 раза менее эффективен метода искусственного дыхания «изо рта в рот».
Метод «изо рта в рот» основан на активном вдувании воздуха в легкие пострадавшего (рис. 6/1) и заключается в следующем:
§ пострадавшего укладывают на спину и становятся на колени сбоку у его головы;
§ восстанавливают проходимость дыхательных путей;
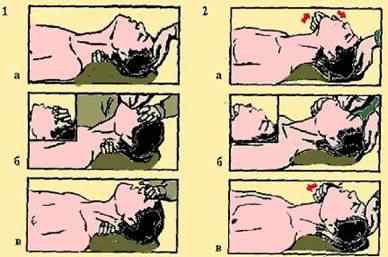
§ сделав глубокий вдох и зажав нос пострадавшего пальцами лежащей на лбу руки, охватывают своими губами область раскрытого рта (рот его по возможности прикрывает марлей, платком или другой тканью, свободно пропускающей воздух) и вдувают воздух в дыхательные пути пострадавшего, наблюдая за движением грудной клетки (Легкие пострадавшего вследствие проникновения в них воздуха раздуваются – происходит вдох. При утечке воздуха через нос или углы рта передняя стенка грудной клетки или не движется, или смещается кверху незначительно);
§ отводят свое лицо в сторону, продолжая удерживать голову пострадавшего в запрокинутом состоянии, и делают очередной вздох. При этом за счет эластичности мышц грудной клетки пострадавшего происходит пассивный выдох.
После 4-5 глубоких и быстрых раздуваний легких проверяют пульс на сонной артерии, поддерживая голову в запрокинутом положении. При наличии пульсации артерии продолжают вдувание воздуха с частотой 12-16 раз в минуту.
Сила вдувания воздуха в легкие невелика – не более чем при надувании волейбольной резиновой камеры. Главное в методе: удерживать голову в правильном положении и создавать герметичность во время вдоха.
Если имеется и остановка сердца, то искусственное дыхание перемежают с наружным массажем сердца.
ИВЛ проводят до появления самостоятельного дыхания. Нередко вначале отдельные дыхательные движения недостаточны по глубине, неритмичны и не могут обеспечить необходимый газообмен в легких. В подобных случаях переходят к вспомогательной вентиляции легких – вдувание воздуха пострадавшему проводят на высоте самостоятельного слабого вдоха или при затянувшемся интервале между вдохами.
Метод «изо рта в нос» (рис. 6/2) оказан при сохранении проходимости носовых выходов и затруднении открывания рта (травма нижней челюсти, спазмы жевательных мышц). Выполняют его в положении пострадавшего на спине после запрокидывания головы. Приподнимая нижнюю челюсть и прижимая ее к верхней, охватывают губами нос пострадавшего и вдувают воздух через носовые отверстия, герметизируя рот смещением нижней губы вверх при помощи большого пальца руки, поддерживающей нижнюю челюсть. При выдохе нос освобождается.
Искусственная вентиляция легких (ИВЛ) через S-образный воздуховод более эффективна и гигиенична. Для ее проведения, перемещая поперечную перепонку, регулируют длину вводимого в рот отрезка воздуховода – она должна быть равной расстоянию между губами и углом нижней челюсти. Воздуховод вводят вогнутостью вверх вдоль твердого неба до задней стенки глотки, затем его поворачивают вогнутостью вниз («ротационная» методика). Реаниматор располагается сзади или сбоку.
В первой позиции он двумя руками схватывает голову пострадавшего, сжимает большими пальцами крылья носа, а остальными прижимает нижнюю челюсть и герметизирует рот.
ИВЛ методами «изо рта в нос» и через S-образный воздуховод проводят в том же режиме, что и при методе «изо рта в рот».
Следует помнить, что при нарушении проходимости дыхательных путей или слишком энергичном вдувании воздуха значительное количество его может попадать в желудок, что проявляется вздутием верхней части живота. Это может привести к рвоте и попаданию содержимое желудка в легкие. При этом необходимо немедленно повернуть голову и плечи пострадавшего на бок и очистить полость рта и глотки.
Метод Сильвестра (рис. 7) применяется при невозможности использования вышеописанных методов вследствие утечки воздуха через раненые отверстия лица. Для его проведения пострадавшего укладывают на спину и подложив на уровне лопаток валик из скатанной одежды высотой 15-20 см фиксируют голову в отведенном положении. Реаниматор, став на колени у изголовья пострадавшего и взяв его руки за предплечья, по счету «раз, два, три» разводит их в стороны назад, осуществляя искусственный вдох. По счету «четыре, пять, шесть» делает обратное движение, и, сжимая предплечьями рук пострадавшего нижнюю часть грудной клетки, производит выдох.
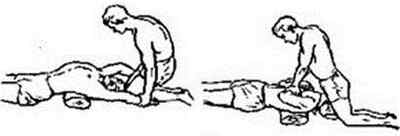
Рис. 7. Метод ручного искусственного дыхания по Сильвестру
(слева – вдох, справа – выдох).
Движения должны быть плавными, и выполняются ритмично: 12-16 раз в мин. Надавливание на грудную клетку не должно быть слишком сильным, чтобы не повредить реберные хрящи.
http://studopedia.ru/3_196886_pokazaniya-k-provedeniyu-serdechno-legochnoy-reanimatsii.html
Проведение сердечно-легочной реанимации
Спасти человека, впавшего в состояние клинической (обратимой) смерти, может медицинское вмешательство. У больного будет лишь несколько минут до летального исхода, поэтому рядом находящиеся люди обязаны оказать ему неотложную доврачебную помощь. Сердечно-легочная реанимация (СЛР) в данной ситуации идеально подойдет. Она представляет собой комплекс мер по восстановлению дыхательной функции и системы кровообращения. Оказать помощь могут не только спасатели, но и простые люди, находящиеся рядом. Поводом для проведения реанимационных мероприятий становятся свойственные клинической смерти проявления.

Сердечно-легочная реанимация – это совокупность первичных методов спасения больного. Основателем ее является известный доктор Петер Сафар. Он первым создал правильный алгоритм действий неотложной помощи пострадавшему, которым пользуется большинство современных реаниматологов.
Выполнение базового комплекса по спасению человека необходимо при выявлении клинической картины, свойственной обратимой смерти. Ее симптомы бывают первичными и вторичными. Первая группа относится к основным критериям. Это:
- исчезновение пульса на больших сосудах (асистолия);
- потеря сознания (кома);
- полное отсутствие дыхания (апноэ);
- расширенные зрачки (мидриаз).
Озвученные показатели можно выявить, проведя осмотр больного:
- Апноэ определяется по исчезновению всяких движений грудной клетки. Удостовериться окончательно можно, наклонившись к больному. Ближе к его рту нужно приставить щеку, чтобы ощутить выходящий воздух и услышать шум, издаваемый при дыхании.
- Асистолия выявляется путем пальпации сонной артерии. На остальных крупных сосудах определить пульс крайне проблематично при снижении верхнего (систолического) порога давления вплоть до 60 мм рт. ст. и ниже. Понять, где находится сонная артерия, достаточно просто. Потребуется положить 2 пальца (указательный и средний) на центр шеи в 2-3 см от нижней челюсти. От нее необходимо направиться вправо или влево для попадания во впадину, в которой прощупывается пульс. Его отсутствие говорит об остановке сердца.
- Мидриаз определяется путем открывания века больного вручную. В норме зрачки должны расширяться в темноте и сужаться при свете. При отсутствии реакции речь идет о серьезной нехватке питания мозговым тканям, которая провоцируется остановкой сердца.

Вторичные признаки бывают разной степени выраженности. Они помогают убедиться в необходимости легочно-сердечной реанимации. Ознакомиться с дополнительными симптомами клинической смерти можно ниже:
- побледнение кожи;
- потеря мышечного тонуса;
- отсутствие рефлексов.
Противопоказания
Сердечно-легочная реанимация базовой формы выполняется рядом находящимися людьми с целью спасения жизни больного. Расширенная версия помощи оказывается реаниматологами. Если пострадавший впал в состояние обратимой смерти по вине длительного течения патологий, которые истощили организм и не поддаются лечению, то эффективность и целесообразность методик спасения будет под вопросом. Обычно приводит к этому терминальная стадия развития онкологических заболеваний, тяжелая недостаточность внутренних органов и прочие недуги.
Нет смысла реанимировать человека, если заметны повреждения, несопоставимые с жизнью на фоне клинической картины характерной биологической смерти. Ознакомиться с ее признаками можно ниже:
- посмертное охлаждение тела;
- появление пятен на коже;
- помутнение и пересыхание роговицы;
- возникновение феномена «кошачьего глаза»;
- затвердение мышечных тканей.
Пересыхание и заметное помутнение роговицы после смерти называется симптомом «плавающей льдинки» из-за внешнего вида. Подобный признак отчетливо заметен. Феномен «кошачьего глаза» определяется при легком надавливании на боковые части глазного яблока. Зрачок резко сжимается и принимает форму щели.
Скорость охлаждения тела зависит от окружающей температуры. В помещении снижение протекает медленно (не более 1° в час), а в прохладной обстановке все происходит значительно быстрее.
Трупные пятна являются следствием перераспределения крови после биологической смерти. Первоначально они возникают на шее со стороны, на которой лежал покойный (спереди на животе, сзади на спине).
Трупное окоченение представляет собой затвердевание мышц после смерти. Начинается процесс с челюсти и постепенно охватывает все тело.
Таким образом, делать сердечно-легочную реанимацию имеет смысл лишь в случае с клинической смертью, которая не была спровоцирована серьезными дегенеративными изменениями. Ее биологическая форма необратима и имеет характерную симптоматику, поэтому рядом находящимся людям достаточно будет вызвать скорую, чтобы бригада забрала тело.
Правильный порядок проведения

Американская ассоциация, изучающая патологии сердца («American Heart Association»), регулярно дает советы по оказанию более эффективной помощи больным людям. Сердечно-легочная реанимация по новым стандартам состоит из таких этапов:
- выявление симптомов и вызов скорой;
- осуществление СЛР по общепринятым стандартам с уклоном на непрямой массаж сердечной мышцы;
- своевременное выполнение дефибрилляции;
- использование методов интенсивной терапии;
- проведение комплексного лечения асистолии.
Порядок проведения сердечно-легочной реанимации составлен согласно рекомендациям «American Heart Association». Для удобства он был поделен на определенные фазы, озаглавленные английскими буквами «ABCDE». Ознакомиться с ними можно в таблице, приведенной ниже:
http://mirkardio.ru/bolezni/neotlozhnye/serdechno-legochnaya-reanimaciya.html
Сердечно-легочная реанимация: алгоритм проведения
Причина каждой четвертой смерти – несвоевременная или неквалифицированная первая медицинская помощь. Вот почему важно уметь делать искусственное дыхание, массаж остановившегося сердца. Грамотно оказанная доврачебная помощь спасает многие людские жизни.
Основы сердечно-легочной реанимации
Если у человека не прощупывается пульс, не сужаются от света зрачки – это симптомы клинической смерти. Однако при отсутствии травм или заболеваний, абсолютно несовместимых с жизнью, такое состояние обратимо. Вернуть умирающего к жизни можно, если прошло 5-6 минут после остановки сердца. Что происходит с человеком, когда медицинская помощь приходит с запозданием?
Шансы на полноценное восстановление функций организма резко уменьшаются:
- 10 минут спустя после остановки сердца у пострадавшего, реанимационная помощь может спасти человека, но его нервная система будет дефективной;
- 15 минут спустя можно возобновить дыхание, сердцебиение, но человеку грозит социальная смерть (психически полноценной личности);
- 30-40 минут спустя после остановки сердца восстановить организм уже нельзя – наступает биологическая смерть.
Сердечно-легочная реанимация (сокращенно СЛР) – научно разработанный комплекс медицинских мер, способных помочь при клинической смерти. Первостепенная задача в такой ситуации – восстановление клеток головного мозга, функций нервной системы. Постижение основ сердечно-легочной реанимации и овладение практическими навыками дают реальный шанс спасти человеческую жизнь.
Показания к проведению сердечно-легочной реанимации
Иногда возникают спорные ситуации. Когда следует проводить сердечно-легочную реанимацию пострадавшего непременно? При диагнозе «клиническая смерть», которая очевидна, если отсутствуют 4 жизненно важных признака:
- бледность или синюшность кожи;
- мышечная атония (приподнятая рука или нога безжизненно падает);
- отсутствие реакций на любые раздражители.
Правила проведения
Начинать действия следует с уточнения факта потери сознания. Каким образом проводится сердечно-легочная реанимация пострадавшего? Если человек никак не реагирует на громкие вопросы, призывы откликнуться, можно похлопать его по щекам, ущипнуть. Об отсутствии дыхательных движений свидетельствует неподвижность грудной клетки. При остановке сердца пульс не прощупывается на сонной артерии. Нужно следовать международным рекомендациям: если он не обнаруживается 5 секунд, клиническую смерть констатируют, руководствуясь отсутствием сознания и дыхания.

Алгоритм действий
Преемственность манипуляций добровольных помощников и врачей на всех этапах работы с людьми, у которых остановилось сердце – главный его принцип. Проведение сердечно-легочной реанимации образно называют «цепочкой жизни». СЛР может быть успешной при условии максимально раннего вызова реанимобиля и быстрого осуществления:
- медикаментозного лечения;
- дефибрилляции сердца;
- ЭКГ-контроля.
Сердечно-легочная реанимация у детей
Важнейшие мероприятия СЛР – искусственное дыхание и непрямой массаж сердца. Грудничкам восстанавливают прервавшееся дыхание приемом «изо рта – в рот и нос». Как делать сердечно-легочную реанимацию? Нужно запрокинуть голову младенца и, охватив своим ртом его рот и нос, вдувать воздух. Надо только проявлять осторожность, помня, что дыхательный объем у него – всего 30 мл!
Как делать искусственное дыхание и массаж сердца, если губы или челюсти ребенка травмированы? Применяют прием «изо рта – в нос». Следует:
- одной рукой зафиксировать лоб малыша;
- второй рукой выдвинуть нижнюю челюсть;
- при закрытом рте коротко, за 1 секунду, вдохнуть воздух в нос маленького пациента;
- затем – короткая пауза;
- после опадения грудной клетки сделать второй вдох.
Вслед за искусственной вентиляцией легких приступают к наружному массажу сердца, остановившегося вследствие острой недостаточности. Маленьким детям наружный массаж сердца делают двумя пальцами правой руки: средним и указательным. Компрессию – упругие нажатия на область сердца – необходимо совершать такими усилиями, чтобы грудная клетка смещалась к позвоночному столбу на 3-4 см.
http://sovets.net/7803-serdechno-legochnaya-reanimaciya.html
Показания к сердечно-легочной реанимации и порядок действий
Это совокупность действий, ориентированных на полное восстановление функционирования организма пострадавшего и вывод его из клинической смерти. Она, в свою очередь, является обратимым состоянием, сопровождающимся мозговой комой, остановкой сердечной и дыхательной деятельности. Если не провести сердечно-легочную реанимацию на протяжении 4 минут, наступит кислородное голодание, которое приведет к тотальной гибели головного мозга. Во время первой помощи выполняется искусственное дыхание и непрямой массаж сердца. Запоздалое проведение данных манипуляций впоследствии вызывает появление у пострадавшего выраженного неврологического симптома либо социальную или биологическую смерть. Время играет ключевую роль в дальнейшей судьбе пациента.

При клинической смерти наступает полная остановка дыхания и сердца, человек впадает в кому
Важно! Техника выполнения непрямого массажа сердца и искусственного дыхания должна строго соблюдаться, чтобы исключить нанесение большего вреда организму пострадавшего.
Показания к реанимации
Проведение сердечно-легочной реанимации оправдано, если помимо основных функций жизнедеятельности организма, возможно восстановление пострадавшего как личности. Поэтому приступать к выполнению первой доврачебной помощи необходимо оперативно. Показаниями к реанимации является отсутствие:
Как делать искусственное дыхание и массаж сердца, следует рассмотреть особенно подробно. Неподвижное положение груди и живота указывает на прекращение дыхательной деятельности. Для достоверности, стоит прослушать дыхательные шумы, поднеся ухо ко рту и носу пострадавшего.

Своевременное начало действий по реанимации пострадавшего увеличивает шансы на благоприятный исход
При неимении навыков определения пульса или невозможности его определения, надлежит считать, что произошла остановка сердца. Необходим срочный непрямой массаж сердца. Быстрое выявление клинической смерти позволяет раньше начать реанимационные мероприятия, что определяет успех проводимых действий в будущем.
Первая помощь
Оказание помощи происходит на месте происшествия. Для начала, следует проверить наличие сознания, путем сильного нажатия на ногтевую пластину пострадавшего. Далее проверяется пульс в проекции сонных артерий, при его отсутствии необходимо нанести прекардиальный удар, чтобы запустить остановившееся сердце. Удар, нанесенный в течение 1 минуты, повышает шансы выживания на 50%.
Важно! Пульс на сонной артерии – это противопоказание, которое строго запрещает прекардиальный удар, так как он может спровоцировать остановку сердечных сокращений.
Для начала нужно освободить место проведения манипуляции от одежды, затем найти мечевидный отросток, прикрыть его двумя пальцами и ударить по грудине над ними. Появление пульса в проекции сонной артерии, будет свидетельствовать о восстановлении сердечной деятельности. Если этого не произошло, стоит начать массаж сердца и ИВЛ.

Прекардиальный удар позволяет восстановить функционирование сердца
Чтобы эффективность доврачебной помощи была максимальной, требуется несколько человек. Это позволит сэкономить время, повысить скорость проведения манипуляций и увеличить шансы на спасение.
Прежде чем делать искусственное дыхание, необходимо положить пострадавшего на спину, запрокинуть его голову, выдвинуть нижнюю челюсть вперед и провести ревизию ротовой полости пальцами, обмотанными салфеткой. Если самостоятельного восстановления дыхательной деятельности не произошло, стоит перейти к искусственной вентиляции легких.
Ротовая полость пациента предварительно накрывается салфеткой или платком. Реаниматор должен расположиться сбоку, по отношению к пациенту. Руками необходимо запрокинуть его голову, зажать нос. Глубоко вдохнув, выдохнуть в ротовую полость пострадавшего. Движение груди будет свидетельствовать о правильном исполнении техники. После двух выдохов делают искусственный массаж сердца. Главное условие его действенного выполнения – расположение жертвы на ровной и твердой поверхности.

Искусственное дыхание и массаж сердца — важнейшие составляющие реанимационных мероприятий
Важно знать, как делать непрямой массаж сердца правильно. Для этого руки кладут друг на друга, отгибают пальцы к себе и располагают запястье под грудиной, в 2 сантиметрах выше мечевидного отростка. Надавливание на грудную клетку производится частыми и быстрыми толчками, при этом локти не сгибаются. Выполнив 30 таких микроциклов, необходимо вновь перейти к искусственному дыханию.
Первая медицинская помощь во время транспортировки
Данный вид помощи оказывается врачами скорой и является продолжением доврачебной. Сердечно-легочная реанимация на этом этапе выполняется с использованием специализированного медицинского оборудования и инструментария. Последовательность действий идентична таковой во время первой доврачебной помощи. Выполняется искусственное дыхание и массаж.
Порядок выполнения сердечно-легочной реанимации строго соблюдается. Осмотр и очищение ротовой полости, а также верхней части дыхательных путей производится при помощи ларингоскопа. Если доступ воздуха перекрыт, бригада медиков проводит трахеотомию. Чтобы предотвратить западение языка, используется латексная трубка – воздуховод.

Машины скорой оснащены специальным оборудованием для оказания доврачебной реанимационной помощи
Более профессионально осуществляется искусственное дыхание, чаще всего с применением мешка Амбу. Также применяется кислородная маска, либо пострадавшего интубируют через трахею.
Искусственное дыхание и наружный массаж сердца дополняются осуществлением дефибрилляции специализированным аппаратом, которым оснащена карета скорой помощи. Помимо этого может проводиться медикаментозное лечение при помощи лекарственных препаратов. Эффективность манипуляций контролируется электрокардиографом.
Вышеперечисленные правила следует строго соблюдать для успешного проведения реанимации.
Профессиональная медицинская помощь
Готовность круглые сутки принимать и оказывать помощь пациентам в тяжелом состоянии – главная задача отделений реанимации. Это возможно, благодаря опытному, психологически и физически подготовленному персоналу.
Состав бригады на дежурном посту:
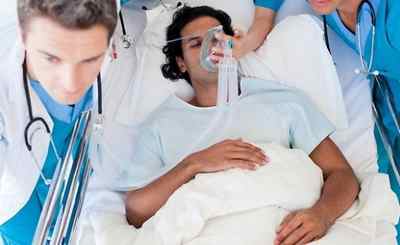
В реанимационном отделении специалисты всегда готовы к поступлению пациентов с остановкой сердца
В отделении соблюдается алгоритм действий сердечно-легочной реанимации. Ритм сердцебиения контролируется звуковым монитором, подключающимся к пациенту. Проведение интубации либо подключение к аппарату искусственного дыхания показано, если пострадавший не может дышать самостоятельно. Затем внутривенно вводятся ощелачивающие растворы для нормализации состава крови. Также применяются лекарственные препараты, стимулирующие деятельность сердца, повышающие артериальное давление и восстанавливающие функциональное состояние головного мозга. Помимо всего, на голову пациента накладывают лед.
Прямой массаж сердца применяется крайне редко, лишь в экстренных случаях, когда не представляется возможным использование непрямого массажа, например, перелом ребер или остановка сердца во время операции.
Техника выполнения прямого массажа сердца заключается в оперативном вскрытии грудной клетки хирургом, с последующим ритмичным сдавливанием сердца пациента руками, что заставляет кровь двигаться по артериям и венам. Техника непрямого массажа сердца менее эффективна, чем прямое массирование.
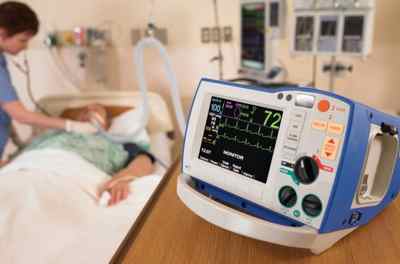
Больного подключают к звуковому монитору для контроля за сердечной деятельностью
Реанимационные мероприятия у детей
Кардиальные причины остановки сердца у детей встречаются крайне редко. Чаще первопричиной являются:
- синдром внезапной смерти новорожденных;
- сепсис;
- заболевания неврологического характера;
- пневмония;
- асфиксия;
- различные травмы;
- ожоги.
Сердечно-легочная реанимация у малышей практически идентична таковой у взрослых, однако имеет свои особенности. Определение пульса у новорожденных детей на сонной артерии затруднительно, поэтому его проверяют на плечевой артерии.
Искусственная вентиляция легких у малышей возрастом до полугода производится одновременно в ротовую полость и нос, а детей старшего возраста в ротовую полость, зажимая нос пальцами. Следует ограничивать время вдувания воздуха 1 секундой, чтобы не нанести вред. Частота дыхательных движений равна 15-40 в минуту, при этом, чем старше ребенок, тем меньше их должно быть.
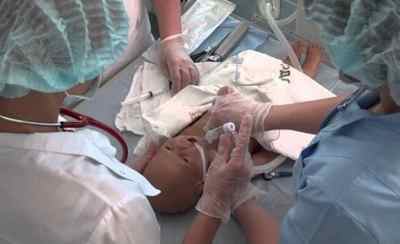
У новорожденного пациента рекомендуется прощупывать пульс на артерии плеча
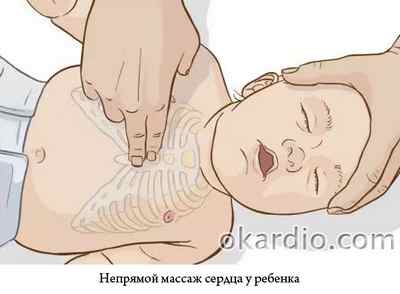
Закрытый массаж сердца у детей младше года выполняется двумя пальцами. Надавливания производятся в область на сантиметр ниже межсосковой линии. В то же время, глубина экскурсии грудной клетки не должна превышать 2 сантиметров. Необходимо чередовать 5 надавливаний с 1 вдуванием воздуха, временами проверяя пульс. Малышам до 8 лет компрессию проводят основанием ладони на палец выше мечевидного отростка, с экскурсией до 4 сантиметров. Сердечно-легочная реанимация у детей старше 8 лет совпадает с таковой у взрослых.
Дозировка лекарственных препаратов должна быть снижена вдвое. Бикарбонат натрия разводится пополам физиологическим раствором. Также уменьшается сила разряда во время дефибрилляции и равняется 2 Дж/кг.
Противопоказания к проведению реанимации
Сердечно-легочная реанимация направлена на полное восстановление процессов жизнедеятельности, но существуют ситуации, когда ее проведение бессмысленно или невозможно. Так, клиническая смерть, которая вызвана заболеваниями в тяжелой форме, не требует реанимационных мероприятий.
Противопоказанием являются полученные травмы, которые несовместимы с жизнью, а также появление признаков биологической смерти, проявляющихся через 2 часа после остановки сердцебиения.
О правилах проведения доврачебной сердечно-легочной реанимации рассказывается в видео:
http://serdcedoc.com/bolezni-serdtsa/serdechno-legochnaya-reanimatsiya.html







