Положен ли больничный лист при тахикардии — Все про гипертонию
Положен ли больничный лист при тахикардии
Венарус – дешевый аналог при варикозе

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
В наше время человек чаще обычного сталкивается с заболеваниями сосудистой и сердечной системы. Как правило, основная причина болезни – это неправильный образ жизни. Большое значение играет состояние окружающей экологии, частое употребление вредной пищи. К варикозному расширению вен чаще всего расположены женщины. В первую очередь это связано с ношением неудобной обуви на высоком каблуке.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сидячий и малоподвижный образ жизни и период вынашивания ребенка также способствуют возникновению варикоза. Для лечения этой патологии врачи рекомендуют использовать лекарственные препараты: Венарус либо Детралекс. Какой из этих препаратов лучше справляется с проблемой варикозного расширения вен? Для этого сравним препараты и рассмотрим отзывы потребителей.
Состав и фармацевтическое действие таблеток
Венарус считается аналогом Детралекса, так как составы препаратов одинаковы. Это 50 мг гесперидина и 450 мг диосмина.
После употребления лекарство начинает действовать через несколько минут. Активные вещества препарата всасываются в кровь и начинают воздействовать на проблемные участки. Препараты Венарус и Детралекс эффективны при геморрое, помогают рассасывать геморроидальные узлы и способствуют снятию болезненных ощущений. Благодаря препаратам происходит укрепление сосудов, кровь становится жиже. Это способствует уменьшению узлов геморроя.
В случае варикозного расширения вен средства способствуют укреплению капиллярных сосудов, предотвращая и уменьшая их ломкость. Препараты способствуют улучшению кровеносного движения, предотвращая застои в области ног. При приеме регулярно Венаруса, Детралекса или других препаратов снимается ощущение усталости, отечности и боли в ногах.
Цены на средства от варикоза
Какой препарат лучше Венарус или Детралекс? Если рассматривать по ценовой категории и учитывать тот факт, что лекарственные средства аналоги, то лучшим вариантом будет Венарус.
Детралекс упаковкой в 30 капсул в среднем обойдется около 700-900 рублей. Таблетки изготавливает французская фармацевтическая фирма. Венарус упаковкой в 30 таблеток будет стоить около 500 рублей. Производство лекарства осуществляется в России. Получается, что стоимость препарата идет с разницей практически в два раза. Именно поэтому многие в своих отзывах пишут и рекомендуют покупать Венарус как наиболее дешевое средство для лечения варикозного расширения вен.
Как принимать средства от варикоза?
Детралекс можно принимать однократно. Такая дозировка практична, в случае если человек постоянно занят на работе и нет лишней минуты, чтобы уделить внимание своей проблеме. В первые семь дней средство принимается по одной таблетке два раза в сутки во время приема пищи. Потом режим применения меняется на две таблетки однократно в сутки, и поэтому нет необходимости брать лекарство на работу, достаточно принять средство от варикоза дома во время завтрака. Так можно не только лечить варикоз, но и принимать лекарство в качестве профилактики заболевания.
Если для лечения заболевания выбран Венарус, то прием таблеток должен быть раздельным. Прием лекарства осуществляется два раза в сутки по одной таблетке во время еды, например, в обед и на ужин. Препарат не рекомендуется принимать на пустой желудок.
Использование препаратов при геморрое
Для лечения геморроя проще, удобнее и действеннее считается Детралекс.
При приеме Венаруса необходимо четкое соблюдение дозировки, прописанной в инструкции лекарства. Это первые четыре дня по шесть таблеток. Затем доза сокращается до четырех таблеток в день. И так принимается лекарство еще три дня.
Детралекс принимают при остром геморрое по три таблетки два раза в сутки, а затем сокращают прием до двух капсул два раза день. И так принимают еще три дня. При хроническом геморрое Детралекс принимают по одной таблетке два раза в день. Прием осуществляется во время еды. После недельного применения курса лечения препарат можно принимать однократно по две капсулы в сутки.
Побочные действия препаратов
- тошнота;
- рвота;
- понос;
- головная боль;
- головокружение;
- слабость, общее недомогание;
- сыпь;
- крапивница;
- зуд;
- отек лица, губ, век;
- боли в области живота.
При любых побочных проявлениях незамедлительно сообщите врачу.
Быстрота воздействия препаратов и выведение из организма
Препараты имеют отличие не только в цене и в способе применения. Благодаря однократному приему по две таблетки Детралекса, вещества быстрее всасываются в кровь. Таблетки уже через несколько часов начинают оказывать воздействие, максимальный эффект от приема лекарственного средства от варикоза наступает уже через два месяца использования.
Венарус хоть и имеет аналогичный состав, однако фармацевтическое действие отстает по срокам. Чтобы почувствовать действие лекарства, его необходимо принимать регулярно в течение трех недель. По прошествии времени вещества активизируются и кровь разжижается.
Первый и второй препараты выводятся из организма через одиннадцать часов вместе с мочой и калом.
Какой препарат выбрать? Отзывы врачей и пациентов
Большинство врачей рекомендует при расширении вен использовать Детралекс. Так как этот препарат быстрее и эффективнее оказывает лечебное воздействие. По мнению специалистов, Венарус не подходит для лечения геморроидальных узлов. И если все-таки его использовать для лечения этой проблемы, то в дополнение потребуются другие препараты. Препарат Венарус не дает быстрого и эффективного результата. Придется подождать минимум месяц, а при обострении геморроя требуется экстренная помощь, и в этой ситуации поможет Детралекс.
Для профилактики варикоза врачи рекомендуют использовать опять же Детралекс, так как этот препарат, несмотря на более высокую стоимость, оказывает наиболее эффективное лечение. Средство будет применяться месяц или два, тогда как при приеме Венаруса на лечебную профилактику уйдет минимум три месяца.
Отзывы о препарате Венарус
Мария: «Сто раз пожалела, что купилась на низкую стоимость. До этого лечилась несколько лет подряд другим средством, и не было никаких проблем с ногами, я о них практически и не вспоминала. Но тут в аптеке посоветовали более дешевый препарат Венарус, сказали, что он аналогичен тому средству, каким я много лет пользовалась. Купила, принимаю уже две недели и никаких результатов, ноги ужасно болят. Жалею, что не купила привычный препарат, разница в цене небольшая.»
Любовь: «У меня варикоз на ногах и на руках. Ходила к хирургу, и врач посоветовал приступить к лечению, чтобы не запускать болезнь. Я начала лечение с хорошего и достойного препарата, который расхваливают все врачи – Детралекс. Да, действительно, он эффективно справился с поставленной задачей. Однако чтобы остановить процесс варикоза, препарат необходимо принимать курсами около года. И для меня это получается очень накладно, ведь одна упаковка 30 капсул стоит около 700 рублей. Я решила проконсультироваться с доктором по поводу замены на более дешевый и проверенный препарат, и он посоветовал мне Венарус. Это аналог Детралекса, и стоит практически вдвое меньше. Упаковка 60 таблеток – 700 рублей. Теперь я принимаю Венарус и ничуть не жалею. Этот препарат не уступает по эффективности, хорошо снимает тяжесть боли в ногах и отечность. Одной упаковки мне хватает на месяц, рекомендую.»
Ирина: «Препарат Венарус – это наше решение проблемы с ногами. Мы с мамой принимаем таблетки курсами, добавляем к лечению различные мази. У меня варикоз появился недавно, а вот у мамы эта проблема появилась после сорока. В принципе результатом довольны, вены менее заметны, ножки не болят. Конечно, эту проблему не уберешь навсегда, поэтому мы периодически ходим к врачу на консультацию, чтобы состояние болезни было под контролем. Средство рекомендую, препарат помогает.»
Алина: «Из-за проблем с венами перестала носить туфли на высоком каблуке. После приема Венаруса все изменилось, он помог мне очень сильно! Венки стали менее заметны. Все проблемы начались после беременности. И это неудивительно, потому что в нашей семье эта проблема наследственная. Мама и бабушка занимаются самолечением, но я хотела получить квалифицированную консультацию и записалась на прием к врачу, а он мне выписал Венарус. Принимаю всего два курса в год и ножки в порядке. Теперь мои родственники тоже принимают это средство.»
Какое средство принимать для лечения варикоза, решать вам. Врачи рекомендуют французское средство, однако если у вас нет финансовой возможности, всегда можно заменить его более дешевым аналогом. При приеме препарата соблюдайте рекомендации врача.
http://gipertonno.ru/gipertoniya/polozhen-li-bolnichnyj-list-pri-tahikardii/
Тахикардия — нарушение ритма сердца
Тахикардия – это учащенное сердцебиение, когда частота сердечных сокращений превышает 90 ударов в минуту, нарушается правильность ритма сердцебиения, длительность промежутков, возникающих между сердечными сокращениями.

Тахикардия – это существенный симптом, поскольку может возникать как проявление многих различных заболеваний. Следует различать тахикардию как заболевание, то есть увеличение частоты сердцебиения в покое, и тахикардию как нормальное физиологическое явление (увеличение в результате физической нагрузки, волнения или страха).
При нарушениях вегетативной нервной системы, эндокринной системы, гемодинамики и различных форм аритмии (сбоя в работе последовательных сокращений сердечной мышцы). Во-первых, при частом сердцебиении снижается эффективность работы сердца, поскольку желудочки не успевают наполниться кровью, поэтому понижается артериальное давление и уменьшается приток крови к органам. Во-вторых, ухудшаются условия кровоснабжения самого сердца, поскольку оно совершает большую работу в единицу времени и требует больше кислорода, а плохие условия кровоснабжения сердца увеличивают риск ишемической болезни и последующего инфаркта.
Приступ развивается внезапно, сердечная деятельность переходит на другой ритм. Число сердечных сокращений при желудочковой форме обычно лежит в пределах 150-180 импульсов в мин., а иногда и 180-240 импульсов. Нередко во время приступа пульсируют сосуды шеи. Длительность приступа от нескольких секунд до нескольких суток. Может усугубиться сердечная недостаточность, увеличиться отеки.
- боль в груди, в области сердца;
- резкое учащение сердцебиения;
- потемнение в глазах;
- одышка (ощущение нехватки воздуха);
- головокружение;
- обмороки;
- тошнота;
- бледность;
- общая слабость.

Диагностика:
- сбор анамнеза;
- ЭКГ (электрокардиограмма);
- ЭхоКГ (эхокардиография);
- УЗИ сердца;
- аускультация;
- общий анализ крови (уточняется количество эритроцитов и гемоглобина);
- анализ крови на определение гормонов щитовидной железы;
- анализ мочи (для определения продуктов распада адреналина).
Доктор может подобрать индивидуальную программу лечения, исходя из результатов лабораторных исследований, постановки диагноза и степени тяжести заболевания. Врач может назначить антиаритмические препараты, противовоспалительные, иммуномодулирующие, противовирусные препараты, а также физиотерапию, диету, инфузионную, витаминную терапию. Тахикардии также лечат, применяя методы малоинвазивной хирургии – без шрамов, под местной анестезией. Это может быть радиочастотная катетерная аблация, установка искусственного кардиостимулятора.
Важно своевременно обратиться за медицинской помощью в «Центр пульмонологии» к опытным специалистам для выяснения причин, следствием которых и явилась тахикардия. Лечащий терапевт или врач кардиолог помогут Вам справиться с недугом!
К сведению:
При беременности тахикардия может казаться опасной лишь на первый взгляд. И если беременная женщина сталкивается с учащением приступов, переживать не следует – учащение сердцебиения позволяет обеспечить будущего малыша питательными компонентами, так ему необходимыми. Одновременно с этим, он также получает и достаточное количество кислорода, что обеспечивает нормальный его рост и развитие. Обращение к специалисту требуется лишь при сопровождении тахикардии тошнотой и рвотой, что является прямым свидетельством наличия сердечного заболевания. В остальных же ситуациях при усилении сердцебиения достаточно прилечь на некоторое время и расслабиться!
- синусовая тахикардия (свыше 90 ударов в 1 мин, правильный ритм сердца);
- пароксизмальная тахикардия (150-300 ударов в 1 мин);
- предсердная тахикардия (140-250 ударов в 1 мин);
- фибрилляция желудочков (250—480 сокращений в 1 мин);
- нарушения вегетативной нервной системы или эндокринной системы (из-а волнения и приёма кофеина);
- гемодинамический отклик.
http://pulmonls.ru/tahikardiya.html
Тахикардия
Комментарии
давай уже. хорош нервничать, забейна всех и всё. малышню не напрягай)))
Хорошо бы. но я так не умею. то от злости,то от умиления слёзы льют
от умиления — это не страшно, это хорошие эмоции, главное не нервничать.
я вот больничный взяла на недельку-отдохну, а то на работу жуть вообще, только что на шею остальсь мне сесть и поехать. к этому всё и идёт! мне тоже говорили тахикардия-тахикардия, но вроде обошлось, тьфу тьфу тьфу. Держись. Спококйствие, только спокойствие!-как говорил Великий Карлсон)))
Правильно. периодически нам беременным нужно отдыхать. сейчас и простуды разные в воздухе летают.
Я вот только вышла на работу,как опять шквал клиентов ко мне, а уже таак не хооотца работать.
Я всё больше думаю о том,что скоро нужно покупать всё для поездки в роддом (тревожный чемоданчик).Хоть срок сейчас и 22полных недели,но начиная с 27 недель,нужно уже всё собрать.
о блин, правда? с 27 недель? так рано. я так к своему пузу уже привыкла, что мне иногда кажется, что я буду вечно беременной ходить=))) а тут оказывается придётся с ним расстаться!
Я думаю,малыш лучше чем пузо.
А с 27 недельребёночек уже может выжить при скоротечных родах. а рождаясь до 27 недель. спасти почти не реально
чё-то я сегодня про роды задумалась и залипаю весь день. страшненько. а вообще я с мужем хочу рожать-ну чтоб рядышком стоял-за руку держал, ну и чтоб врачей в тонусе держал, чтоб так сказать-не расслаблялись))) только не знаю как ему это предложить, по моему он такое сам не в жизни не предложит. мучаюсь, вот не знаю с какой стороны к нему подкотить. вдруг подумает что я совсем спятила.
Есть мнение ,что в такие моменты мужья могут и в обморок упасть и на оставшуюся жизнь моральную травму получить,а результат отвращение к женщине.Во время родов муж скорее в шоке будет,чем помошником.
Решать тебе,но я не хочу чтоб мой всё видел. Да и акушерка против такой идеи.
Ну я тоже не хочу чтобы он туда смотрел)))чтобы просто рядом был! морально поддердивал так сказать. но я ещё сама не решила.
Возможно ,просто я трусиха. я насмотрелась на эту тему передачь,в которых сами мужчины рассказывали о своей возникшей проблеме-не желание заниматься сексом с женой.
Хотя родной брат моего мужа двух дочерей смотрел как они рождаются
Смотрите также
Недавно у меня началась тахикардия, пульс повышеный иногда доходит до 135 ударов в минуту, сердце без конца болит, и спать очень больно на левом боку. Стала очень часто идти кровь из носа, и давление скачет.
Около месяца назад стала замечать пульсацию. Иногда бывает,что и ночью спать мешает. При постоянном измерении напульсником выяснилось,что при нагрузке или отдыхе пульс мой 95-120 ударов. Меня почти удар и хватил. Жаловалась на это своему доктуру.
мы решили пройти всех врачей, которых надо в год проходить, сделали экг, а там какая-то тахикардия, при том в 9 месяцев вроде делали ничего такого не было.. Муж прочитал в инете, что это от волнения и.
Девочки, помогите пожалуйста! Нам уже 32 недельки, были на УЗИ, всё хорошо, беременность ( тьфу-тьфу) идёт без проблем. Но вот, ходила я к терапевту, чтоб заключение сделать, а он выявил Тахикардию.То есть частый пульс. Давление.
Кто-нибудь из вас сталкивался с такой проблемой? Сколько себя помню,у меня всегда было низкое давление и учащенное сердцебиение. Я уже привыкла к этой особенности своего организма. А сейчас вот боюсь. Вчера за ужином почувствовала что-то.
собираю бумажки (анализы) на опрецию глазиков, утром сдала кровь (ведро крови), бегом взобралась в гору (метров 300) в другое отделение ЖК, голодная по гололеду, сделала ЭКГ. врач говорит что не даст допуск до операции. я в слезы. и.
Добрый вечер! Девочки я за советом! Никогда не сталкивалась с этим ни в первую ни в эту беременность. Вопрос в чем , вчера была на ктг срок 34,6 ктг в пределах 138_160 вроде нормально, а.
25 неделька пошла. Меня вот что беспокоит. У меня еще до беременности врачи фиксировали тахикардию. 100уд.мин. Сейчас сердце стало работать еще быстрее. Электронный аппарат фиксирует 110 ударов. При этом давление остается в норме. В весе.
Сегодня после укола началась тахикардия,пульс 106,сказали что до ста норма,но я то чувствую дискомфорт в области сердца:-( какой-то трепет начинается и пульс повышается
Была на экг сегодня, поставили тахикардию — пульс в покое 118, при норме у беременных 90. Вот еще не хватало( И как же с ней бороться? До беременности такого не было, а сейчас сердце как.
http://www.babyblog.ru/user/CatBlack/229140
Дают ли больничный при тахикардии
Лекарственные препараты для эффективного лечения тахикардии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Тахикардия — часто встречающееся заболевание, при котором наблюдается увеличение частоты сердечных сокращений. Сердце всегда бьется быстрее при сильном волнении и физической работе. Но в данных случаях – это является нормой, то есть так организм естественным образом реагирует на нагрузки. Например, биение сердца учащается при быстрой ходьбе или беге. В норме он должен восстановиться через 5 – 10 минут.
Если ритм сердца не восстанавливается в течение длительного времени, или учащенное сердцебиение не имеет видимых причин, то речь, скорее всего, идет о заболевании. Это тахикардия, при которой наблюдается увеличение частоты сердечных сокращений. Такое состояние требует обращения к кардиологу. Даже если болезнь никак не влияет на самочувствие, следует знать, что при таком режиме работы, главный орган быстрее изнашивается. Если упустить время, могут развиться осложнения, такие как нарушение кровоснабжения мозга, отек легких, остановка сердца. Человек с тахикардией более здоровых людей рискует, употребляя крепкий кофе или алкоголь. Кроме того, некоторые лекарственные средства могутт привести к неожиданному приступу тахикардии. Поэтому заболевание нужно лечить, в том числе принимать медикаменты.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Какие существуют препараты от тахикардии?
Для лечения тахикардии разработано много лекарственных средств, но только врач сможет решить, какие препараты принимать в каждом отдельном случае. Терапия зависит от причин возникновения тахикардии, которая чаще всего является симптомом других болезней. При этом лечение направлено на первичное заболевание. Медикаментозное лечение тахикардии дает хороший эффект, однако в поисках лучшего результата приходится пробовать разные средства.
Существуют лекарственные препараты, предназначенные для симптоматического лечения. Это большая группа медикаментов, с различными механизмами действия для нормализации ритма сердца. Дозировка и продолжительность терапии строго индивидуальна и может обсуждаться только с доктором.
Курс лечения лекарственными препаратами выбирает только врач с учетом многих факторов. Существует несколько видов медикаментов, которые применяются при тахикардии. Их можно разделить на две группы: седативные (с успокаивающим эффектом) и противоаритмические.
Успокоительные препараты бывают натуральными и синтетическими. Они нормализуют работу сердца и нервной системы, уменьшают количество приступов.
Натуральные лекарства
-
Валериана. Выпускается в виде настойки и таблеток, покрытых оболочкой. Средство расширяет сосуды сердца, способствует быстрому засыпанию, замедляет сердцебиение. Валериана является слабым желчегонным и спазмолитическим средством. Она оказывает умеренное, медленно наступающее, но стабильное седативное действие благодаря алкалоидам и эфирным маслам. Эффект наступает только при длительном и постоянном применении (не менее 1,5 месяцев). Лекарства могут иметь противопоказания, поэтому не стоит заниматься самолечением. Передозировка препарата может привести к противоположному эффекту – перевозбуждению.
- Настойка боярышника. Показания — мерцательная аритмия и пароксизмальная тахикардия. Уменьшает сердцебиение и возбудимость, нормализуют давление, оказывают успокаивающее действие.
- Персен – умеренное седативное средство. Выпускается в капсулах и таблетках в оболочке. В его состав входит валериана, мята перечная, мелисса. Препараты на основе этих лекарственных трав снижают утомляемость, раздражительность, нервозность, тревожность, возбудимость, помогают быстрее заснуть, улучшают аппетит.
- Пустырник. Лекарственные растения издавна используется для нормализации работы нервной системы. В аптеках можно приобрести препараты в таблетках или в виде спиртовой настойки. Пустырник обладает седативным и легким спазмолитическим действием, нормализует сердечный ритм, улучшает работу сердца, избавляет от бессонницы и практически не имеет побочных действий.
- Пион. Спиртовая настойка снимает нервное напряжение, улучшает настроение, обладает легким снотворным действием.
Синтетические препараты
-

Диазепам. Известен под торговым названием «Реланиум» или «Релиум». Он обладает успокоительным, амнестическим, снотворным и противосудорожным действием, устраняет чувство страха и тревоги, уменьшает частоту приступов. Выпускают препарат в таблетках и в растворе для инъекций, внутривенных и внутримышечных. Диазепам нельзя принимать одновременно с употреблением алкоголя.
- Фенобарбитал в малых дозах обладает успокоительным эффектом, является снотворным средством.
Антиаритмические препараты при тахикардии принимают только по предписанию врача. Они отличаются по механизму действия, поэтому при разных видах тахикардии могут быть показаны разные средства. Действия большинства препаратов состоят в блокировании адренорецепторов.
- Ритмилен. Выпускается в капсулах и таблетках. Назначают для лечения нарушений сердечного ритма желудочкового и предсердного происхождения.
- Этацизин. Препарат выпускают в форме таблеток. Показан при желудочковой и наджеледочковой тахикардии.
- Пропранопрол (Анаприлин). Форма выпуска – таблетки в оболочке и раствор в ампулах для внутривенного и внутримышечного введения. Препарат снижает давление и частоту сердечных сокращений, в больших дозах обладает седативным действием. Анапилин известен давно как эффективное средство при заболеваниях сердца. Он уменьшает сократительную способность сердечной мышцы, потребность миокарда в кислороде.
- Верапамин. Выпускают в таблетках, растворе для инъекций, драже. Применяют для лечения наджелудочковой тахикардии.
- Флекаинид. Препарат назначают как средство профилактики и лечения желудочковых аритмий, пароксизмальной наджелудочковой тахикардии.
- Аденозин. Особенно эффективен при наджелудочковых тахикардиях. Восстанавливает синусовый ритм при пароксизмальной тахикардии. Отличается быстродействием.
- Корданум. Обладает сильным антиаритмическим действием, показан при пароксизмальной тахикардии. Форма выпуска – раствор в ампулах.
При диагнозе «синусовая тахикардия» показан препарат «Ивабрадин», который влияет непосредственно на синусовый узел, снижает частоту сердечных сокращений. Не оказывает действия на внутрисердечную проводимость и сократительную способность. Лекарственное средство назначают больным, не переносящим бета-блокаторы.
Препараты противоаритмического действия не предназначены для самостоятельного лечения. Их необходимо подбирать и принимать индивидуально, учитывая многочисленные противопоказания и побочные эффекты.
http://zdor.podavleniu.ru/simptomy/dayut-li-bolnichnyj-pri-tahikardii/
Трудоспособность при ИБС, врачебно-трудовая экспертиза, инвалидность
Больным ИБС абсолютно противопоказаны следующие виды труда:
Временная нетрудоспособность при стенокардии I ФК обычно составляет 8-10 дней, II ФК — 2-3 недели, III ФК — 4-8 недель.
После перенесенного мелкоочагового инфаркта миокарда временная нетрудоспособность составляет в среднем 2-3 мес, крупноочагового неосложненного — 3-4 мес, трансмурального с осложнениями (нарушение ритма и проводимости, аневризма, недостаточность кровообращения и т.п.) 5-6 мес. и более. Если динамика заболевания указывает на неблагоприятный трудовой прогноз, больных нужно направлять на МСЭК, не ожидая 4-х месячного пребывания на больничном листе.
III группа инвалидности устанавливается в том случае, если больные ИБС не могут трудиться по своей профессии и нуждаются в переводе на работу более низкой квалификации или со значительным ограничением своей профессии. Как правило, указанную группу устанавливают больным, работа которых связана со значительным физическим и прихоэмоциональным напря жением, в полевых условиях, с пребыванием в неблагоприятных метеорологических и микроклиматических условиях. Обычно это люди, перенесшие неосложненный инфаркт миокарда и страдающие стенокардией II-III ФК.
II группа инвалидности устанавливается в тех случаях, если больные ИБС не могут выполнять профессиональную деятельность. Как правило, она дается при прогрессировании заболевания — учащении приступов и увеличении интенсивности приступов стенокардии, развитии аневризмы сердца, возникновении грубых нарушений ритма сердца (мерцательная аритмия, полная атриовентикулярная блокада и др.), недостаточности кровообращения IIБ стадии. Обычно эту группу имеют больные, перенесшие крупноочаговый (нередко трансмуральный) инфаркт миокарда с осложнениями, а так же лица, страдающие стенокардией напряжения IV ФК.
I группа инвалидности определяется, если имеется полная утрата трудоспособности и необходимость в постоянном уходе. Это больные, перенесшие трансмуральный инфаркт миокарда с осложнениями, страдающие стенокардией напряжения IV ФК и имеющие недостаточность кровообращения III стадии.
В.Н. Лазарев, кандидат медицинских наук
«Трудоспособность при ИБС, врачебно-трудовая экспертиза, инвалидность» ? раздел Ишемическая болезнь сердца
http://www.primamunc.ru/public/cardio/cardio-0483.shtml
На больничный при гипертонии: при каком давлении освобождают от работы и на сколько дней?
Аномальные показатели артериального давления – патология, которая опасна своими осложнениями. Общеизвестно, что особенно опасно повышенное давление – гипертония.
Оставленная без внимания, она прогрессирует и приводит к серьезным последствиям, наиболее опасными из которых следует признать инсульты и инфаркты.
К тому же, лечение проявлений данной болезни – длительный процесс. В большинстве случаев гипертоник вынужден всю жизнь принимать те или иные препараты, а также соблюдать диету и придерживаться иных ограничений. Но даже такие меры не могут избавить гипертоника от периодического ухудшения состояния.
Кроме того, приступы повышенного АД случаются и у относительно здоровых людей, особенно после стрессовых ситуаций, вследствие нервного перенапряжения. В таком случае бывает необходимо определенное время придерживаться постельного режима, а значит – нужно взять больничный. При каком давлении дают больничный лист, что необходимо предпринять для его оформления, и какую он имеет продолжительность?
Основания для оформления

Для того, чтобы врач выписал больничный лист, давление пациента должно достигать пределов, не меньших, чем 140/90 мм. рт. ст.
В этом случае, скорее, всего, будет выписан лист нетрудоспособности. Особенно это касается пациентов, которые по роду своей деятельности испытывают физические или психологические нагрузки, работают с машинами и механизмами, в сложных и вредных условиях, и т.д.
Впрочем, даже если работа пациента не сопряжена с излишней нагрузкой, такие показатели АД являются поводом для временного освобождения человека от работы. Дело в том, что повышенное артериальное давление – не заболевание, а лишь его симптом. И наиболее важным на начальном этапе лечения является выявление причины повышающегося артериального давления.
Это можно сделать лишь после тщательных исследований, лучше всего – в условиях стационара. Поэтому выписанный больничный – не столько повод отлежаться дома, сколько возможность диагностировать заболевание и провести эффективное лечение.

Если обратившийся с высоким давлением пациент уже проходил исследование и проходит курс терапии, больничный лист выписывается для создания благоприятных, способствующих лечению условий, и для облегчения подбора наиболее подходящей для больного терапии.
В случае, когда давление значительно превышает норму, больничный выписывается на весьма продолжительное время.
В последнем случае пациент сначала находится на лечении в стационаре, а затем – дома, наблюдаясь время от времени у специалиста.
На сколько дней дают больничный при гипертонии?
Момент, на сколько дней дают больничный с давлением, зависит от того, на какой стадии находится гипертоническая болезнь у обратившегося за помощью пациента.
Обычно практикуются следующие нормы продолжительности больничного:

- если пациент обратился впервые, обычно выписывается больничный на 5 дней. Этого хватает для того, чтобы нормализовать повышенное АД и пройти необходимые диагностические процедуры;
- если пациент обратился с неосложненным гипертоническим кризом, больничный увеличивается. Рекомендуется освободить человека от работы на 7 дней, проводя при этом интенсивное лечение, купирующее повышенное АД. Если лечение не возымело эффекта, рекомендовано помещение больного в стационар;
- при кризе первого типа минимальная длительность больничного листа составляет 10 дней и может быть продлена;
- криз второго типа – повод для оформления освобождения от работы на срок от 18 дней до месяца. Если криз второго типа сочетается с гипертонией тяжелой стадии, освобождение от работы длится от одного месяца и зачастую продляется еще больше.
Кроме того, больничный лист на 10-20 дней, а также лечение в стационаре, получает пациент без гипертонического криза, но со стойкой тенденцией к повышению показателей АД. Если тенденцию не удается побороть, проходя лечение на дому, показан стационар. В таком случае пациент теряет трудоспособность на месяц.
Если АД ниже 140

Однако бывают случаи, когда нормальное давление пациента несколько ниже стандартных показателей. В таком случае негативные последствия повышенного давления будут ощущаться намного раньше, чем при 140 мм. рт. ст.
В то же время, врач зачастую не выписывает освобождение от работы, ведь формально показатели АД такого пациента в норме. Каким образом можно получить необходимый при гипертонии больничный в таком случае?
Для этого можно воспользоваться достаточно несложной методикой – начать вести дневник давления. В дневник необходимо вносить результаты измерения АД, которые должны проводиться по два раза в день, ежедневно – утром и вечером.
Таким образом, в течение 1-2 месяцев или даже раньше, у пациента на руках будет очень полезный документ. Такой дневник давления позволит не только получить больничный лист, но и поможет врачу избрать правильную тактику и методику лечения гипертонии.

Если, несмотря на получаемое лечение, показатели АД не снижаются в течение 1,5-2 месяцев и более, рекомендуется смена места работы на должность с меньшей нагрузкой.
Если в течение длительного времени, несмотря на все вышеперечисленные мероприятия, сохраняются негативные тенденции, есть повод говорить об ограничении трудоспособности.
Кроме того, ограниченно трудоспособными признаются также пациенты, у которых повышенное давление привело к заболеваниям внутренних органов. Чаще всего в данном случае речь идет о болезнях сердца.
При гипотонии
Дело в том, что многие врачи вообще не считают постоянно сниженное давление болезнью на основании того, что такое состояние обычно не вызывает патологических изменений внутренних органов.
Причем подобное отношение характерно не только для отечественных специалистов. В большинстве стран мира гипотония не является поводом для назначения больничного. Единственным исключением из правила является Германия. Немецкие врачи все еще выписывают листы нетрудоспособности на основании подобного диагноза.
Поэтому, если получить освобождение при низком давлении необходимо, единственным законным выходом является проведение обследования и выявление причины гипотонии. Если такая причина достаточно серьезна – например, низкое давление вызвано заболеванием сердца – то с оформлением больничного листа не возникнет проблем.
Видео по теме
Как избавиться от перепадов давления, можно узнать из этого видео:
В целом, на вопрос, дают ли больничный при повышенном давлении, можно ответить утвердительно. Гипертония является поводом для получения освобождения, особенно в сочетании с сопутствующими заболеваниями. При этом характеризующая больничный при гипертонии продолжительность может достигать месяца, а в некоторых случаях даже двух. К тому же, получить его не составляет большого труда.
В то же время, пониженное АД очень редко является причиной получения больничного листа. Большинство врачей не считают гипотонию опасной, поэтому больничный выписывается лишь в случае, если сниженное давление сопровождается каким-либо заболеванием.
- Устраняет причины нарушения давления
- Нормализует давление в течение 10 минут после приема
http://gipertonia.pro/gipertonicheskij-kriz/pri-kakom-dayut-bolnichnyj-list.html
При каком давлении дают больничный лист и какова его продолжительность?
Многих людей, жалующихся на перепады давления, интересует, в каких случаях им могут дать больничный лист по временной нетрудоспособности. Все больные гипертонией должны знать, что при резком повышении давления они имеют право на больничный лист и должны обратиться в больницу. Вам выпишут больничный лист в зависимости от величины давления и наличия сопутствующих заболеваний, общего самочувствия и нормальных для вас показателей АД. В статье рассмотрим подробнее, с каким давлением дают больничный лист и сколько дней держат на больничном.
При каком давлении дают больничный лист?
Больничный лист выдается при наличии проблем с артериальным давлением в следующих случаях:
- стойкое повышение АД для подбора терапии гипотензивными препаратами;
- первая стадия гипертонии с неосложненным кризом;
- вторая стадия с гипертоническим кризом второго типа;
- тяжелая стадия со стабильно повышенным давлением и сердечная недостаточность, при которой срочно необходима госпитализация.

Получение больничного листа при высоком давлении просто
Рассмотрим три степени гипертонии, их симптомы и признаки
1-я степень гипертонии дает повышение АД в пределах 140/90-159/99 мм рт. ст.
Симптомы гипертонии 1 степени:
- давящая головная боль;
- чувство головокружения;
- шум в ушах;
- плохой ночной сон;
- слабость в теле, быстрая утомляемость.
Нужно обязательно учитывать, что каждый конкретный человек имеет свое «рабочее давление». Есть люди, которые при давлении 140/90 прекрасно себя чувствуют, а другие ощущают себя очень плохо и даже не могут нормально двигаться.
При 2-й степени болезни АД повышается от 160/100 до 179/109 мм рт. ст. Это состояние существует при устойчивой артериальной гипертензии, длится оно долго и не приходит в норму без применения гипотензивных препаратов.

Головная боль — первая стадия гипертонии
Характерные симптомы при 2-й степени гипертонии:
- ощущение онемения в конечностях;
- бывают приступы тошноты;
- постоянное чувство усталости;
- повышение потоотделения;
- появление отеков лица, рук и ног;
- чувство тревоги, раздражительность;
- изменения в сосудах глазного дна.
Гипертоническая болезнь 2 степени часто вызывает сильные неприятные ощущения и пульсацию в голове.

Потливость — признак второй стадии гипертонии
3 степень гипертонии проявляется постоянным или периодическим ростом АД более чем на 60 ед. (превышающее 180 мм рт. ст.). При этих показателях давления нарушен ритм сердца, без лекарств давление снизить невозможно.
Симптомы гипертонии 3 степени:
- наблюдается характерно нарушенная походка;
- затруднено самостоятельное передвижение;
- нарушена речь и координация движений;
- затруднение дыхания, появление влажного кашля;
- ослабление цветного зрения и снижение его остроты.

Плохое цветное зрение — возможная третья стадия гипертонии
Такие симптомы требуют неотложной медицинской помощи и госпитализации в горизонтальном состоянии!
Возникновение начальных признаков гипертонии у больного человека требует обследования и может быть основанием выписки больничного до 5 дней. Если не будут обнаружены серьезные отклонения и состояние его улучшится, бюллетень будет закрыт.
На сколько дней дают больничный при гипертонии?
Рассмотрим, с каким давлением дают больничный лист и сколько держат на больничном пациентов с давлением:
- 1 степень гипертонии при кризе 1 типа, когда наблюдается повышение показателей АД от 140/90 до 159/99, дает основание на освобождение от работы на срок от 7 до 10 дней .
- 2 степень гипертонии при кризе 2 типа (когда давление поднялось от 160/100 до 179/109), дает право находиться на лечении от 18 до 24 дней .
- На 3 стадии болезни, при давлении 180/110 и более, больному предлагается терапия в стационаре, больничный лист могут выписать на 30 дней и больше.
Когда возникают гипертонические кризы и по всем признакам возникает сердечная недостаточность, больному грозит инсульт или инфаркт. Возможна полная потеря зрения, речи, нарушение двигательных функций и полиорганная недостаточность. Такому больному необходимо стационарное лечение сроком от 21 до 28 дней. Когда его выпишут из больницы, необходимо будет санаторное лечение и переход на легкую работу. Врач назначит гипотензивную и поддерживающую терапию на дому, лечебную физкультуру, соблюдение диеты, контроль массы тела и отказ от всех вредных привычек.
Если при гипертонии возникли тяжелые осложнения в сердце и головном мозге, которые серьезно нарушили трудоспособность больного человека, он имеет право на пенсию по инвалидности.

Водители при гипертонии не должны работать
Какая работа противопоказана при гипертонии:
- пациенты с тяжелой гипертонией имеют противопоказания к работе, требующей больших физических и психических нагрузок;
- запрещена работа ночью и в шумных помещениях, нельзя работать при сильных колебаниях температуры;
- летчики , авиадиспетчеры, водители, не могут работать по специальности при гипертонии, ведь нарушение их самочувствия во время работы несет угрозу жизни других людей.
Дают ли больничный при низком давлении?
Что касается людей с гипотонией, по существующему законодательству при низком давлении больничный лист не дают. Гипотония, по мнению медиков, не предоставляет такой опасности, как гипертония. Но люди с низким давлением при резком ухудшении самочувствия также должны обращаться за медицинской помощью, ведь уже доказано, что существует инфаркт и инсульт гипотонического типа. При появлении тревожных признаков на фоне резкого падения давления нужно срочно вызывать скорую помощь.
Заключение
Выдавать больничный лист или нет, решить может только врач, так как у разных больных гипертонией есть свои особенности, многое зависит от индивидуальной ситуации и осложнений.
Нужно бережно относиться к себе, пока гипертония не нанесла тяжелый ущерб здоровью и не привела к стойкому нарушению трудоспособности. На любой стадии заболевания рекомендуется один раз в год проходить лечение в специализированном санатории, чтобы избежать осложнений и продлить ремиссию.
Originally posted 2018-02-26 17:02:20.
http://davlenie.expert/info/pri-kakom-davlenii-dayut-bolnichnyj-list
Как лечить опасные для жизни аритмии
Аритмии, которые НЕ требуют срочного лечения: синусовая аритмия, синусовая брадикардия и тахикардия, мигрирующий водитель ритма, редкие предсердные и желудочковые экстрасистолы, атриовентрикулярные блокады I степени, эпизоды АВБ II степени типа Мобитц-I, блокада передней ветви левой ножки пучка Гиса, мерцание и трепетание предсердий с частотой сокращения желудочков менее 110 в минуту.
Серьезные аритмии, которые ТРЕБУЮТ срочного лечения: желудочковые экстрасистолы (частые или сложные), ранние (типа «R на Т»), тахикардия из АВ-соединения, синоаурикулярная блокада, ритм АВ-соединения, АВБ II степени типа Мобитц-II, полная АВБ, двух-трехпучковая блокада сердца, пароксизмальная суправентрикулярная тахикардия, мерцание и трепетание предсердий с частотой сокращения желудочков более 110 в минуту.
Опасные для жизни аритмии, которые ТРЕБУЮТ срочного лечения + реанимационных мероприятий: пароксизмальная желудочковая тахикардия, трепетание желудочков, фибрилляция желудочков, асистолия.
Аритмии из-за нарушения автоматизма синусового узла
Эктопические комплексы и ритмы
Пассивные комплексы и ритмы
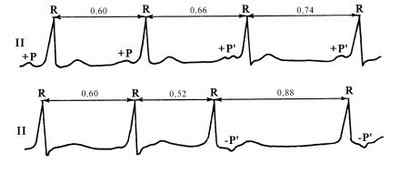
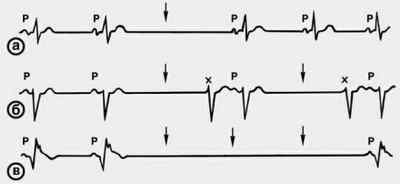
Активные комплексы или ритмы
Классификация желудочковых экстрасистолий по классу тяжести (B.Lown, M.Wolf,1971, 1983)
1-й класс: редкие одиночные мономорфные (монотопные), менее 30/час
2-й класс: частые одиночные мономорфные (монотопные), более 30/час
3-й класс: полиморфные (полифокальные), по типу аллоритмии (бигеминия, тригеминия и др.)
4-й класс: групповые формы:
4А класс — парные (по 2 экстрасистолы сразу)
4Б класс – групповые залповые (3-5 подряд) и короткие эпизоды ЖТ (6 и более экстрасистол подряд)
5-й класс: ранние типа «R на Т»
Серьезные аритмии ТРЕБУЮТ срочного лечения
Тахикардия из АВ—соединения
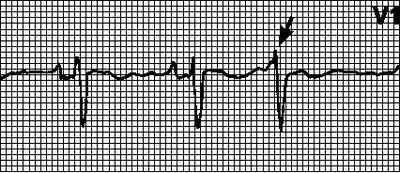
Тахикардия из АВ-соединения — приступ сердцебиения 140-220 ударов в минуту. На ЭКГ желудочковые комплексы QRS узкие и недеформированные; В отведениях II, III и aVF отрицательный зубец Р расположен позади комплексов QRS (если петля re-entry включает дополнительные внеузловые пучки) или сливается с ним (если петля re-entry расположена в АВ-узле).
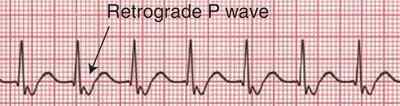
Что делать при тахикардии из АВ-соединения
Предсердная пароксизмальная тахикардия
Предсердная пароксизмальная тахикардия (ППТ) — это приступ сердцебиения более 150 ударов в минуту. На ЭКГ — частые RR, при каждом QRS зубец Р, QRS узкие, менее 0,12 секунд. Причины ППТ: — миокардит, перикардит, инфаркт миокарда, атеросклеротический кардиосклероз, ревматические пороки сердца.
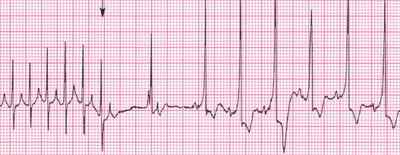
Что делать при предсердной пароксизмальной тахикардии (ППТ)
Трепетание предсердий (ТП)
Трепетание предсердий (ТП) — это быстрая регулярная электрическая активность предсердий с частотой 240-440 в минуту (обычно 240-340), в основе которого лежит механизм макро-re-entry в предсердиях. Причины трепетания предсердий: инфаркт миокарда, ревматические пороки сердца, атеросклеротический кардиосклероз, тиреотоксическая дистрофия миокарда, алкогольная интоксикация, дилатационная и гипертрофическая кардиомиопатия.
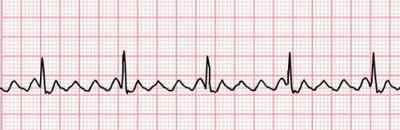
Трепетание предсердий по течению делятся на пароксизмальную и хроническую форму. Жалобы при пароксизме ТП — сердцебиение, одышка, головокружение.
Что делать при трепетании предсердий (ТП)
Трепетание предсердий должно быть купировано в течение 24 часов.
Фибрилляция предсердий
Фибрилляция предсердий (ФП) — на ЭКГ нерегулярная деятельность желудочков, RR разные, зубец Р отсутствует, вместо зубца Р – волны фибрилляции предсердий ff. Причины фибрилляции предсердий: инфаркт миокарда, атеросклеротический кардиосклероз, ревматические пороки сердца, тиреотоксическая дистрофия миокарда, алкогольная интоксикация, дилатационная и гипертрофическая кардиомиопатия.
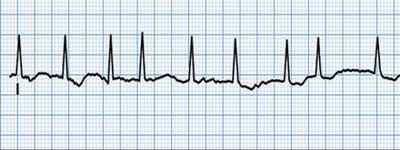
Жалобы при фибрилляции предсердий — перебои в сердце, частый ритм, одышка.
По частоте желудочкового ответа выделяется ФП
- тахисистолическая форма (частота активаций желудочков более 90 в мин);
- нормосистолическая форма (60-90 в мин);
- брадисистолическая форма (менее 60 в мин).
По ЭКГ параметрам
- крупноволновая ФП ( амплитуда волн ff более 0,5 мВ, частота 350 – 45 0 в 1мин, QRS – не одинаковой формы;
- средневолновая ФП – амплитуда ff менее 0,5 мВ , частота 500 — 700 в 1 минуту;
- мелковолновая – едва различимые волны ff .
Формы фибрилляции предсердий
Пароксизмальная (самостоятельно купирующаяся)
- Впервые возникшая;
- Рецидивирующая (2 и более приступа);
- Продолжительность приступа от 30 с до 7 дней (в ср. до 24 час).
Персистирующая (самостоятельно не купируется)
- Впервые возникшая;
- Рецидивирующая;
- Длится более 7 дн, купируется лек. препаратами или электрошоком.
- Длится более 1 года;
- Без восстановления синусового ритма.
- молодой возраст (30-50 лет),чаще мужской пол;
- преимущественно “ идиопатический характер”;
- отсутствует манифестирующая сердечная патология;
- приступы возникают в ночное или вечернее время;
- на фоне брадикардии, имеют невысокую частоту желудочковых сокращений;
- эффективен дизопирамид, стимуляция предсердий;
- может усугубляться на фоне приема дигоксина.
- у лиц старше 50 лет, на фоне сердечной патологии;
- физическая нагрузка, предшествует тахикардии;
- эффективны: пропафенон, соталол, бета-блокаторы.
- ФП при синдроме WPW;
- ФП при синдроме слабости синусового узла ( синдром бради – тахиаритмии);
- ФП при полной А/В блокаде (синдром Фредерика).
Что делать при фибрилляции предсердий (ФП)
Важно. Показания к дефибрилляции при пароксизмальной предсердной тахикардии, трепетании предсердий, фибрилляции предсердий — неэффективность медикаментозной терапии, нарастающая острая сердечная недостаточность (отек легких), низкое артериальное давление (менее 90/60 мм рт.ст.).
Опасные для жизни аритмии ТРЕБУЮТ срочного лечения + реанимационных мероприятий
Желудочковая пароксизмальная тахикардия
Желудочковая пароксизмальная тахикардия (ЖТ) — на ЭКГ желудочковая тахикардия с частыми RR, QRS расширен более 0,12 сек и деформирован, зубец Р отсутствует.
При ЖТ с пульсом у больного сердцебиение, одышка, головокружение. Требуется медикаментозная терапия.
При ЖТ без пульса у больного регистрируется электрическая активность на ЭКГ, но отсутствует сознание, дыхание, пульс на сонной артерии. ВАЖНО. Требуется немедленное проведение реанимационных мероприятий с дефибрилляцией. Смотри подробнее Фибрилляция желудочков или желудочковая тахикардия без пульса (Протокол).
Что делать при желудочковой тахикардии с пульсом
Трепетание желудочков
Трепетание желудочков представляет собой желудочковую тахиаритмию с частотой 200-300 в минуту.

Фибрилляция желудочков
Фибрилляция желудочков — беспорядочное сокращение желудочков с частотой до 450 ударов в минуту.
Что делать при фибрилляции желудочков
Важно. При фибрилляции желудочков показана дефибрилляция. Бифазный дефибриллятор: (если неизвестны рекомендации производителя) – разряды проводятся силой 200 — 200 — 360 Дж и далее 360 Дж. Смотри подробнее Фибрилляция желудочков или желудочковая тахикардия без пульса (Протокол).
1. Уложить больного.
2. Записать ЭКГ в 12 отведениях.
3. Вызвать Скорую помощь (03, 112).
4. Измерить давление на обеих руках, контролировать ЧСС и ЧД.
5. Обеспечить доступ в вену.
6. Внутривенно вводят Адреналин каждые 3-5 минут в дозе 1 мг (1 мл) в разведении 10 мл изотонического раствора хлорида натрия болюсно (через каждые 2 полных цикла СЛР 30:2) в течение всего периода проведения реанимационных мероприятий; Амиодарон вводится дважды до суммарной дозы 450 мг (300 мг и 150 мг) болюсно. Разведение в 10 мл 5 % раствора глюкозы. После внутривенного болюсного введения адреналина и амиодарона дополнительно ввести 10-20 мл изотонического раствора хлорида натрия и конечность приподнять на 10 -20 сек. Альтернативный путь введения препаратов – интратрахеальный. Доза препарата увеличивается в 2 раза. Разведение адреналина в 10 мл изотонического раствора хлорида натрия. После интратрахеального введения провести несколько вентиляций мешком Амбу.
Асистолия — это прекращение биоэлектрической активности, влекущее за собой остановку сердца, а затем клиническую смерть.
Электромеханиекая диссоциаия — отсутствие механической активности сердца при наличии электрической. Прогноз плохой.
Что делать при асистолии и электромеханической диссоциации
Важно. При асистолии и электромеханической диссоциации (ЭМД) дефибрилляция НЕ ПОКАЗАНА. Смотри подробнее Асистолия или электромеханическая диссоциация (Протокол).
http://diagnoster.ru/bolezni/a-bolezni/aritmii/zhizneugrozhayushhie-aritmii/







