Сердечная астма: симптомы, лечение, неотложная помощь при приступе, препараты, Азбука здоровья
Сердечная астма: симптомы, помощь при приступе
Астмой (греч. Asthma – удушье) в медицине называют приступ затрудненного дыхания, возникающий внезапно и периодически повторяющийся. Причины приступообразной одышки могут быть различны, но чаще всего этот термин употребляется в отношении бронхиальной астмы (как самостоятельного заболевания) и сердечной астмы (как синдрома при различных болезнях сердечно-сосудистой системы).
Механизм развития сердечной астмы
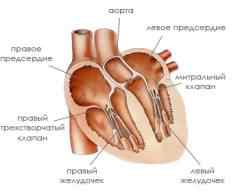
Наше сердце – это насос. Оно разделено на две половины – левую и правую. Каждая половина имеет предсердие и желудочек, сообщающиеся между собой и разделенные клапанами.
Кровь, идущая от легких (из малого круга кровообращения), попадает в левое предсердие, оттуда – в левый желудочек, который является самой мощной камерой нашего сердца. Он выталкивает кровь в аорту и далее она идет по большому кругу кровообращения ко всем органам и тканям нашего организма.
Сокращение левого желудочка для выброса порции крови называется систолой. После сокращения сердечная мышца расслабляется (диастола), камера вновь готова принять очередную порцию крови из предсердия.
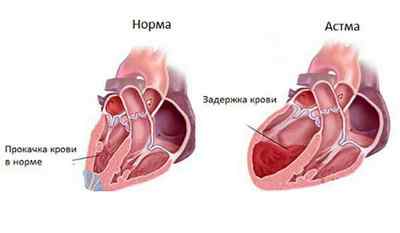
В ситуациях, когда левый желудочек не может вытолкнуть всю кровь, она скапливается в нем и, соответственно, в диастолу он уже может принять крови из предсердия меньше, чем нужно. В нем нарастает диастолическое давление, по цепной реакции оно растет и в предсердии и легочных венах и капиллярах. Но поскольку объем крови остается постоянным, ей нужно куда то деваться. Жидкая часть крови (плазма) вследствие повышенного давления просачивается через стенку легочных капилляров и выходит в интерстициальную ткань, которая окружает мелкие бронхи и альвеолы.
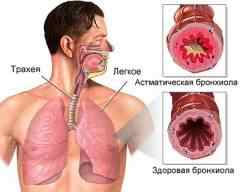
В какой- то период времени жидкости накапливается столько, что она сдавливает мелкие бронхи, приводит к их отеку. Следствием этого и становится приступ удушья.
Таким образом, приступ сердечной астмы – это синдром левожелудочковой или левопредсердной недостаточности (реже). Также его синонимом является интерстициальный отек легких. При прогрессировании патологии он может перейти в альвеолярный отек, когда жидкость пропотевает в полость альвеол. Удушье при этом усиливается и без лечения такое состояние может привести к смерти.
Итак, к сердечной астме приводят три основных патогенетических механизма:
- Слабость сердечной мышцы.
- Повышение сопротивления на выходе из левого желудочка.
- Перегрузка левых камер избыточным объемом крови.
Причины сердечной астмы
Сердечная астма – это не самостоятельный диагноз, а синдром, который может быть при различных заболеваниях сердца. Все эти заболевания имеют свои симптомы, свой патогенез, свои стадии течения. Но в один не очень прекрасный момент у них наступает схожее для всех обострение – острая недостаточность левых отделов сердца, которое ведет к приступу удушья.
Рассмотрим основные заболевания, которые могут к этому привести.
- Острый инфаркт миокарда. Как известно, инфаркт – это отмирание части сердечной мышцы. Какая-то часть миокарда просто выключается из работы и не может выполнять свою насосную функцию. Поэтому помимо боли и падения давления инфаркт может проявляться и сердечной астмой. Существует также атипичная форма инфаркта миокарда – астматическая, которая проявляется только удушьем.
- Постинфарктный рубец. Не только свежий инфаркт, но и ранее перенесенный может стать причиной резкого снижения сердечного выброса.
- Алкогольная кардиомиопатия. Происходит дистрофия сердечной мышцы, камеры сердца растягиваются и не сокращаются с должной силой.
- Миокардит. Воспаление сердечной мышцы различного происхождения также приводит к ее ослаблению
- Стеноз аортального клапана. Порок клапана, чаще после перенесенного ревматизма. Сужение отверстия, ведущего в аорту, приводит к тому, что левый желудочек вынужден преодолевать большое сопротивление и работать на пределе. Стенки его при этом утолщаются, но в определенный момент он все же не справляется со своей работой.
- Гипертоническая болезнь. Механизм развития сердечной астмы при этой патологии аналогичен предыдущему пункту: повышение давления в аорте, гипертрофия сердечной мышцы, недостаточность левого желудочка. Острая недостаточность проявляется при резком скачке давления (гипертоническом кризе).
- Недостаточность митрального клапана. Этот порок характеризуется тем, что клапан между левым предсердием и желудочком не полностью закрывается во время систолы. Кровь в желудочек продолжает поступать, нарушая его нормальную работу. Объем крови увеличивается, давление в левом предсердии нарастает. Далее – все по тому же кругу (малому).
- Митральный стеноз. Здесь механизм несколько другой, и касается в основном предсердия: из-за сужения митрального отверстия предсердие не может перекачать всю скопившуюся в нем кровь в желудочек.
- Нарушения ритма сердца. Различные тахикардии, аритмии приводят к тому, что слаженная работа камер сердца нарушается, объем крови, перекачиваемый за сердечный цикл, уменьшается. Диастолическое давление в левом желудочке повышается, далее механизм прежний.
- Опухоли или тромбы в камерах сердца. Не такая частая причина, но впервые может проявиться именно сердечной астмой.
- Острая или хроническая почечная недостаточность. Почки не выводят полностью мочу, объем крови увеличивается. Сердце (особенно если оно уже нездоровое) не справляется с избыточным количеством крови.
Факторы, провоцирующие приступ сердечной астмы
Пациенты с хроническими сердечно-сосудистыми заболеваниями при соблюдении должного режима, правильном питании и выполнении всех назначений могут прожить всю жизнь и ни разу не испытать на себе сердечную астму.
Провоцирующими моментами для приступа являются:
- физическое переутомление;
- нервное напряжение, стресс;
- прием алкоголя;
- прием большого количества поваренной соли и жидкости;
- внутривенные вливания различных растворов (в реанимации, после операции, при инфекционных заболеваниях);
- заболевания нижних дыхательных путей – бронхиты, пневмонии;
- длительный постельный режим;
- обильная еда и питье на ночь;
- аллергия.
Как проявляется сердечная астма
Сердечная астма редко возникает среди полного здоровья. Как правило, у таких пациентов уже есть признаки хронической сердечной недостаточности, то есть одышка при физической нагрузке для них – привычное дело. Но в покое она их обычно не беспокоит. Здесь же мы имеем дело с присоединением к хронической острой сердечной недостаточности, а новые симптомы и внезапность их появления вызывают страх.
Симптомы сердечной астмы появляются чаще всего ночью, когда человек лежит. Это объясняется тем, что в горизонтальном положении приток крови к сердцу усиливается.
Человек просыпается оттого, что ему тяжело дышать, начинается сухой кашель. Он начинает дышать глубже и чаще. Рефлекторно садится – так ему легче.
Со стороны такой пациент выглядит бледным, губы и носогубная область синюшны. Дыхание учащенное, причем более тяжело дается вдох. Лицо и грудь покрыты холодным потом, руками он обычно опирается на спинку кровати или стула.
Из-за того, что удушье развилось так внезапно, у больного начинается паника, от этого еще более усиливается сердцебиение и состояние только усугубляется.
Приступ может длиться несколько минут, а может и несколько часов. Иногда достаточно сесть, опустить ноги вниз, открыть форточку и состояние улучшается. Иногда без скорой помощи не обойтись. В тяжелых случаях без лечения сердечная астма может перейти в отек легких, и тут уже счет идет на минуты.
Чем отличается сердечная астма от бронхиальной
На первый взгляд, признаки сердечной и бронхиальной астмы схожи. И та и другая проявляются внезапно начинающимся приступом удушья, чаще ночью. Иногда даже медикам без специального обследования сложно их различить.
Но отличить их все же можно, и очень важно не ошибиться, потому что лечение у них принципиально разное.
Возраст чаще молодой, до 40 лет
Предшествующие состояния – аллергия на запахи, длительный насморк, приступообразный кашель
Кровяное давление чаще нормальное
Ритм сердца не нарушен
Во время приступа – экспираторная одышка (трудно выдохнуть), сухие свистящие хрипы, иногда слышимые на расстоянии, кашель с мокротой приносит облегчение
Встречается чаще у пожилых
Как правило, уже имеется известная больному сердечная патология – порок сердца, стенокардия, аритмия, гипертония.
Давление чаще повышенное
Часто отмечаются нарушения ритма сердца – учащенное сердцебиение или неритмичный пульс
При приступе затруднен вдох («не надышаться»), хрипов мало (сухие и влажные), кашель не облегчает состояние. Прогрессирование приводит к отеку легких – шумное, клокочущее дыхание, кашель с пенистой розовой мокротой
Помощь при сердечной астме
Впервые возникший приступ сердечной астмы вызывает страх и панику, поэтому больной, как правило, вызывает скорую помощь. При повторяющихся приступах он может научиться облегчать себе состояние сам.
Приступу обычно предшествуют предвестники: сухое покашливание, которое появляется в положении лежа. Это уже свидетельство отека бронхов.
Основные принципы помощи при сердечной астме и отеке легких
- Снизить венозный приток к сердцу (мочегонные препараты, сосудорасширяющие).
- Уменьшить сопротивление работе левого желудочка (снижение общего артериального давления, препараты нитроглицерина для уменьшения периферического сопротивления сосудов).
- Успокоить пациента (седативные лекарства).
- Усилить сердечный выброс (сердечные гликозиды, другие инотропы).
- Уменьшить гипоксию (кислород).
- Снизить частоту сокращений сердца (противоаритмические средства, сердечные гликозиды).
Что можно сделать дома самому
Что сделает врач скорой помощи
Обычно этих мероприятий бывает достаточно, состояние пациента улучшается. Он получает рекомендации вызвать врача из поликлиники или записаться самому на прием для прохождения обследования или коррекции лечения.
http://zdravotvet.ru/serdechnaya-astma-simptomy-pomoshh-pri-pristupe/
Сердечная астма — симптомы и лечение, неотложная помощь при приступе
Одышка далеко не всегда связана с заболеванием легких. Частая причина затрудненного дыхания — сердечная астма. Спровоцированные сердечной недостаточностью и нарушенным функционированием левого желудочка, приступы удушья чреваты отеком легких и требуют экстренной медицинской помощи.
Однако причиной возникновения тяжелого состояния может стать и острая внесердечная патология. Поэтому каждому человеку следует знать первые симптомы сердечной астмы и эффективные меры неотложной помощи.
Быстрый переход по странице
Причины возникновения

Что это такое? Сердечная астма — это клинический синдром, сопровождающий острую недостаточность малого круга кровообращения. Левожелудочковая недостаточность приводит к перенаполнению кровью легочных вен, вследствие чего через стенки капилляров в легочную ткань выходит плазма и нарушается вентиляция легких.
Внезапный приступ удушья возникает на фоне следующих заболеваний:
Больным с указанными заболеваниями следует избегать провоцирующих приступ сердечной астмы факторов:
- чрезмерное физическое перенапряжение;
- стрессовые ситуации;
- употребление тяжелой (жирной) пищи или большого количества жидкости перед сном, переедание;
- резкий подъем с кровати после сна;
- повышение температуры до высоких значений;
- внутривенное вливание лекарственных растворов в большом объеме.
Иногда первый приступ сердечной астмы возникает в период беременности и обусловлен неспособностью кровеносной системы справиться с увеличенным объемом крови (гиперволемия).
Характерные признаки заболевания

Приступу сердечной астмы предшествуют вегетативные симптомы. За 2-3 дня до приступообразного удушья больной ощущает:
- незначительную одышку (до 20 дыхательных движений в минуту) с шумным выдохом;
- стеснение в грудной клетке;
- незначительный сухой кашель;
- беспричинное беспокойство.
Зачастую эти признаки усиливаются после физической активности или эмоциональной реакции. Однако большинство больных, у которых не диагностирована сердечная астма, ссылаются на временное недомогание и усталость, не подозревая, что в любой момент может развиться тяжелое состояние, угрожающее их жизни.
Особенно внимательно следует относиться к подобным симптомам у пожилых людей. Астма, спровоцированная сердечной недостаточностью, чаще всего возникает в возрасте от 60 лет, однако не исключены приступы и в более молодом возрасте.
Приступ сердечной астмы
Резкое ухудшение состояния чаще возникает ночью, когда в лежачем положении увеличивается кровенаполнение малого круга кровообращения, а адренергические механизмы регуляции сердечной деятельности ослабевают. Дневные приступы чаще всего следуют за физическим или эмоциональным перенапряжением.
Характерные признаки сердечной астмы:
Приступ может длиться от нескольких минут до нескольких часов. При длительном течении приступа носогубный треугольник становится серым, набухают шейные вены, давление в последствие падает, урежается пульс. Эти признаки указывают на тяжелое состояние больного и высокий риск развития альвеолярного отека легких.
Сердечная астма и отек легких сопровождаются выделением пены изо рта с примесью крови, клокочущими хрипами, слышными на расстоянии, тошнотой/рвотой, вплоть до возникновения судорог и последующей потери сознания.
Отличие сердечной от бронхиальной астмы
При развитии первого приступа удушья очень важна дифференциальная диагностика сердечной и бронхиальной астмы. Главные отличия этих заболеваний:
- При бронхиальной астме практически всегда в анамнезе присутствует аллергическая реакция.
- При приступе сердечной астмы изначально затруднен вдох (инспираторная одышка), проблемы с выдохом возникают при затяжном течении приступа. Для бронхиальной астмы характерна экспираторная одышка — затрудненный выдох.
- При сердечной астме мокрота обильная, часто с примесью крови, при бронхиальной — скудная, отделяется с большим трудом.
- Больному сердечной астмой во время приступа становится хуже при принятии лежачего положения. На течение приступа бронхиальной астмы положение тела пациента не играет большой роли.
- Аускультация при сердечной астме — слышны влажные хрипы, при бронхиальной — сухие хрипы.
- ЭКГ во время приступа сердечной астмы фиксирует систолическую перегрузку левого желудочка и признаки ишемии миокарда. При бронхиальной астме перегрузка возникает в правом желудочке сердца.
- Рентген легких у пациентов с сердечной астмой выявляет застой крови (затемнение легочного рисунка). При бронхиальной астме, наоборот, засветленный легочный рисунок указывает на эмфизематозное расширение легочной ткани.
Частота и тяжесть приступов сердечной астмы зависит от степени развития основного заболевания. Чем тяжелее развивается левожелудочковая недостаточность, тем сильнее проявляется приступ, и тем выше риск формирования отека легких и смертельного исхода.
Неотложная помощь при сердечной астме
Не стоит ожидать самостоятельного прекращения приступа сердечной астмы. Простые мероприятия могут не только облегчить состояние больного, а иногда и предотвратить развитие легочного отека.
Врач скорой помощи подключает пациента с развившемся отеком легких к аппарату ИВЛ, проводит дефибрилляцию сердца при выраженной аритмии.
Лечение сердечной астмы, препараты

Сердечная астма — лишь тяжелое проявление первичного заболевания. Поэтому лечение в стационаре имеет цель снятия острых симптомов сердечной астмы и лечение причинной патологии.
В стационаре больному проводят следующие лечебные мероприятия:
- устранение сильной одышки и болевых симптомов введением наркотических анальгетиков (Морфин);
- при смешанной одышке целесообразно введение Эуфиллина;
- для стабилизации дыхания эффективны кислородные ингаляции, дозированное вливание в вену этилового спирта;
- для ликвидации отека легких внутривенно вводят Фуросемид до 8 мл;
- при тахикардии показаны сердечные гликозиды.
Только после купирования приступа врачи приступают к лечению основного заболевания. Комплекс лечебных мероприятий включает лекарственную терапию, диету, специальный режим физической активности, иногда оперативное вмешательство.
Прогноз при сердечной астме напрямую зависит от тяжести причинного заболевания, однако в большинстве случаев развившийся тяжелый приступ и, особенно, несвоевременное оказание неотложной помощи, угрожает смертельным исходом.
Для устранения острой левожелудочковой недостаточности необходимо комплексно воздействовать на причину тяжелого состояния, нередко пациентам после купирования тяжелых симптомов проводят операцию, которая кардинально улучшает состояние больного.
Однако даже после этого человек должен соблюдать ограничения в питании и физической активности, регулярно наблюдаться у врача и проводить профилактические медикаментозные курсы.
http://zdravlab.com/serdechnaya-astma/
Сердечная астма. Причины, симптомы, признаки, диагностика и лечение патологии
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Сердечная астма – приступы одышки и удушья, возникающие из-за застоя крови в легочных венах при нарушении работы левых отделов сердца.
Приступы сердечной астмы появляются после стрессов, физической нагрузки или в ночное время, когда усиливается приток крови к легким. Во время приступа возникает затруднение на вдохе, удушье, приступы сухого кашля, панический страх смерти. Приступы длятся от нескольких минут до нескольких часов. В сложных случаях развивается отек легких, который может привести к летальному исходу. Поэтому при появлении первых симптомов сердечной астмы необходимо вызвать бригаду скорой помощи.
По разным данным симптомы сердечной астмы испытали на себе от 1 до 5% населения Земли. Мужчины и женщины страдают от ее проявлений в равной степени. Средний возраст больных – старше 60-ти лет.
Сердечная астма не самостоятельная болезнь, а осложнение, возникающее на фоне других заболеваний: пороки сердца, инфаркт, пневмония, заболевания почек, а также при значительном повышении артериального давления.
Анатомия сердца и кровообращение в легких
Сердце – полый мышечный орган. Он принимает кровь, поступающую в него по венам и, сокращаясь, отправляет ее в артерии. Таким образом, сердце работает как насос и обеспечивает кровообращение в организме.
Сердце расположено в грудной клетке за грудиной, между правым и левым легким. Размером оно примерно с кулак, а весит 250-350 г.
Стенки сердца состоят из трех слоев:
- Эндокард – внутренний слой. Он образован из эндотелия, особой, гладкой соединительной ткани, которая предотвращает прикрепление тромбов к стенкам сердца.
- Миокард – средний слой. Мышечный слой, который обеспечивает сокращения сердца. Благодаря особому строению мышечных клеток (кардиомиоцитов) сердце работает без остановки. В предсердиях мышечная оболочка двухслойная, а в желудочках трехслойная, так как им требуется сокращаться сильнее, чтобы протолкнуть кровь в артерии.
- Эпикард – наружный слой. Наружная оболочка из соединительной ткани, которая защищает сердце и не дает ему чрезмерно расширяться.
Сердце разделено перегородкой на две половины. Каждая из которых состоит из предсердия и желудочка. Сначала одновременно сокращаются предсердия, проталкивая кровь в желудочки. Сокращения желудочков происходит через некоторое время. Они отправляют порцию крови в артерии.
Легкие – главный орган дыхательной системы. Они обеспечивают газообмен между атмосферным воздухом и кровью.
Кроме этого легкие выполняют еще ряд функций:
- Терморегуляция. При дыхании происходит охлаждение организма за счет выделения пара.
- Предохраняют сердце от ударов.
- Бронхиальный секрет содержит иммуноглобулин-А, а также муцин, лизоцим, лактоферин для защиты от инфекций. Мерцательный эпителий бронхов выводит наружу частички пыли и бактерии.
- Обеспечивают воздушный поток для создания голоса.
Строение легких.
Атмосферный воздух через верхние дыхательные пути попадает в бронхи. Бронхи делятся на ветви, каждая из которых образует более мелкие бронхи (3-5 порядка). Они в свою очередь разветвляются на тонкие трубочки-бронхиолы, диаметром 1-2 мм. Каждая бронхиола поставляет воздух в небольшой сегмент легкого – ацинус. В ацинусе бронхиола разветвляется и образует альвеолярные ходы. Каждый из них заканчивается двумя альвеолярными мешочками, на стенках которых располагаются альвеолы. Это тонкостенные пузырьки, в которых под слоем эпителия находятся кровеносные капилляры. Через их тонкую мембрану происходит обмен газами и выделение пара.
Иннервация легких осуществляется блуждающими и симпатическими нервами. Центры, регулирующие дыхание, находятся в дыхательном центре, расположенном в продолговатом мозге. Он вызывает сокращение мышц, обеспечивающих дыхание. В среднем это происходит 15 раз в минуту.
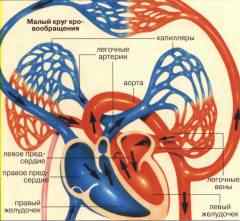
Особенности кровообращения легких (малый круг кровообращения).
Каждую минуту через легкие проходит 5-6 л крови. По легочному стволу (крупнейшей артерии малого круга) она поступает из правого желудочка в легочные артерии. Кровь проходит через капилляры, опутывающие альвеолы. Здесь происходит газообмен: через тонкую мембрану углекислый газ просачивается в легкие, а кислород поступает в кровь.
После этого кровь собирается в легочные вены и поступает в левое предсердие. Именно левая половина сердца отвечает за отток крови из легких.
Механизм отека легочной ткани.
Правый желудочек закачивает кровь в сосуды малого круга кровообращения. Если при этом левый желудочек сокращается недостаточно эффективно (левожелудочковая недостаточность), то кровь застаивается в легочных сосудах. Давление в артериях и венах повышается, увеличивается проницаемость сосудистой стенки. Это приводит к выходу плазмы (жидкой составляющей крови) в ткань легких. Жидкость пропитывает пространства вокруг сосудов и бронхов, вызывает отек слизистой бронхиол и сужение их просвета, сдавливает альвеолы. При этом нарушается газообмен, и организм испытывает дефицит кислорода.
Причины сердечной астмы
Сердечная астма может быть вызвана заболеваниями сердца и несердечными патологиями.
- острая и хроническая сердечная недостаточность (левожелудочковая недостаточность)
- ишемическая болезнь сердца
- инфаркт миокарда
- острый миокардит
- атеросклеротический кардиосклероз
- хроническая аневризма сердца
- пороки сердца – митральный стеноз, аортальная недостаточность
Заболевания сердца нарушают его сократительную способность. Левый желудочек не обеспечивает отток крови, и она застаивается в сосудах легких.
- опухоли сердца
- крупный внутрисердечный тромб
Опухоли и тромбы являются механическим препятствием для оттока крови из легких.
- гипертоническая болезнь
Повышенное давление становится причиной переполнения сосудов.
- инфаркт мозга – ишемический инсульт
- внутричерепное кровоизлияние – геморрагический инсульт
При повреждениях мозга нарушается контроль дыхательного центра над работой легких.
- пневмония
- острый гломерулонефрит
Болезни приводят к задержке воды в организме, повышению проницаемости сосудов и отекам. При пневмонии возникает воспалительный отек и нарушается функция легких. Эти факторы могут вызвать приступ сердечной астмы.
Располагающие факторы, повышающие риск развития сердечной астмы
- переутомление
- сильное нервное напряжение
- обильное питье и еда на ночь
- прием алкоголя
- задержка жидкости у беременных женщин
- лежачее положение
- внутривенное введение большого количества жидкости
В этих ситуациях увеличивается приток крови к легким, что может привести к переполнению легочных сосудов.
Виды сердечной астмы
Сердечная астма является вариантом острой сердечной недостаточности. Приступ возникает при левожелудочковой сердечной недостаточности. В течение заболевания выделяют несколько стадий.
- Стадия предвестников приступа сердечной астмы. На протяжении 2-3 дней перед приступом ощущается одышка, чувство нехватки воздуха, легкое покашливание. Больной чувствует себя нормально, однако состояние ухудшается во время активных действий: при ходьбе, подъеме по лестнице.
- Приступ сердечной астмы. Резко возникает острая нехватка воздуха, сердцебиение ускоряется, давление поднимается, пациент испытывает чувство паники. Он принимает вынужденное положение (сидя, стоя). В такой позе легче сделать вдох.
- Отек легких. Является осложнением сердечной астмы. Альвеолы легких заполняются жидкостью, и дышать становится невозможно. Это состояние опасно для жизни, поэтому необходимо срочно вызвать скорую помощь.
Симптомы сердечной астмы
Диагностика сердечной астмы
Диагностика сердечной астмы непростое задание даже для опытного врача. Необходимо отличить сердечную астму от других заболеваний, имеющих схожие симптомы: бронхиальной астмы, стеноза (сужения) гортани, истерического припадка.
При осмотре врач обнаруживает следующие признаки сердечной астмы:
- Бледность кожи.
- Синеватый оттенок губ, носогубного треугольника, ногтевых фаланг пальцев.
- Во время вдоха работает дополнительная мускулатура. Напрягаются межреберные мышцы, сглаживаются надключичные ямки.
- Во время приступа артериальное давление повышено, что является результатом стресса. При продолжительном приступе давление может значительно снизиться в связи с недостаточным сокращением сердца.
- «Коробочный» оттенок при простукивании грудной клетки над легкими.
Прослушивание
- Влажные мелкопузырчатые хрипы, особенно в нижней части легких, где больше застой крови. Если развился отек легких, то появляются хрипы по всей поверхности легких, которые слышны даже на расстоянии – клокочущее дыхание.
- Сердечные тоны (звук работы клапанов сердца и аорты) прослушиваются глухо из-за обилия хрипов. Появляются дополнительные тоны, которые не прослушиваются у здорового человека. Это звуки вибрации стенок желудочков во время их наполнения.
- Учащенное сердцебиение – тахикардия 120-150 ударов в минуту.
Для постановки диагноза врачу понадобятся результаты инструментальных методов обследования, подтверждающие сердечную астму.
- Снижение интервала ST говорит о недостаточности коронарного кровообращения, плохом питании сердца и перегрузке левого желудочка.
- Плоский или отрицательный зубец Т, говорит о том, что мышечная стенка желудочков сердца работает слабо.
- Уменьшение амплитуды зубцов – указывает на недостаточную работу сердечной мышцы.
- Нарушение сердечного ритма – аритмия.
- Увеличение полости левого желудочка – свидетельствует о значительном переполнении малого круга кровообращения.
Эхокардиография (УЗИ сердца)
- Сердечная недостаточность – снижение сократительной способности сердца.
- Истончение или утолщение стенок левой половины сердца.
- Признаки пороков сердца – дефекты клапанов.
Ультразвуковое дуплексное сканирование (допплер сердца)
- Повышенное давление крови в малом круге кровообращения.
- Снижение объема крови, выбрасываемой левым желудочком при сокращении.
- Увеличение давления в левом желудочке и левом предсердии.
Рентгенография в 3-х проекциях
- Увеличение поперечного размера сердца за счет увеличения левого желудочка.
- Застойные явления в легких.
Лечение сердечной астмы
Лечение сердечной астмы начинают при появлении первых симптомов приступа. Меры направлены на снятие нервного напряжения, облегчение работы сердца, устранение возбуждения дыхательного центра, предотвращение отека легких.

Доврачебная помощь при сердечной астме:
- Удобно усадить больного. Ноги при этом должны быть спущены с кровати, так как в лежачем положении увеличивается приток крови к легким.
- Горячая ножная ванна обеспечит приток крови к ногам и уменьшит переполнение легочных сосудов.
- Наложить жгут на нижние конечности на 15 см ниже паховой складки. Его накладывают поверх одежды на 20-30 минут. Таким образом, значительный объем крови задерживается в конечностях. Это позволяет уменьшить количество циркулирующей крови и разгрузить малый круг кровообращения.
http://www.polismed.com/articles-serdechnaja-astma-prichiny-simptomy-priznaki.html
Сердечная астма

Сердечная (кардиальная) астма – тяжёлый клинический синдром, представляющий собой появление внезапных приступов удушья. Главная причина приступа сердечной астмы заключается в нарушении функционирования левой половины сердца (острая левожелудочковая недостаточность), возникающего чаще всего на фоне протекания заболеваний системы кровообращения.
Сердечная астма характеризуется снижением работоспособности миокарда и, как следствие, застойными состояниями в малом круге кровообращения. Последние становятся причиной острых нарушений в дыхательной и кровеносных системах. К группе риска относятся лица старше 60, однако не исключено появление приступов в молодом возрасте, так как в последнее время наблюдается тенденция к увеличению случаев заболеваний сердечно-сосудистой системы среди молодёжи.
Сердечная астма причины
Определяющие причины при данном синдроме – острая левожелудочковая недостаточность, митральный стеноз (сужение митрального клапана), аортальная недостаточность. Ухудшение работы левого желудочка ведёт к интерстициальному отёку лёгких, который вызывает нарушения в процессе газообмена в лёгких. Возникает одышка, существуют случаи развития рефлекторного бронхоспазма, также усугубляющие процесс дыхания. Нарушения в работе левых отделов сердца могут быть вызваны наличием внутрипредсердного тромба или миксомы (внутриполостной опухоли сердца).
Данные патологические процессы обычно появляются при каком-либо заболевании системы кровообращения: миокардита, острого коронарного синдрома, аортальных пороков сердца, послеродовой кардиомиопатии, гипертонической болезни, аритмии, кардиосклероза, аневризмы сердца и др. Опасны пароксизмальные подъёмы артериального давления (АД) со значительной нагрузкой на миокард левого желудочка (отсюда его перенапряжение, например, в случае феохромоцитомы).
Риск выявления приступа сердечной астмы имеется при увеличении объёма кровообращения (лихорадка, физическая нагрузка), объёма циркулирующей крови (поступление в организм человека большого количества жидкости, при беременности), при нахождении больного в положении лёжа, сильном эмоциональном расстройстве. Во всех случаях увеличивается поступление крови к лёгким. Перед приступом больные часто ощущают дискомфорт в области груди в виде стеснения, чувствуется сердцебиение, возможен кашель.
В развитии сердечной астмы виновны и некоторые внесердечные причины: инфекционные заболевания (пневмонии, септициемии), острое нарушение кровообращения в мозге, острый гломерулонефрит (заболевание почек), тяжёлая зависимость от психоактивных веществ, бронхиальная астма и пр. Приступ может развиться как послеоперационное осложнение.
Сердечная астма симптомы
Основными признаками сердечной астмы во время бодрствования являются одышка, покашливание, ощущение стеснения в груди во время незначительной физической работы, при нервно-психическом напряжении или переедании, принятии горизонтального положения.
Однако в большинстве случаев приступ сердечной астмы застигает врасплох человека ночью, так как в процессе сна ослабляется адренергическая регуляция и повышается поступление крови к лёгким. Больной просыпается от недостатка воздуха, нарастает одышка, которая переходит в удушье. Отмечается сухой кашель с отделением позднее прозрачной мокроты или мокроты розоватой окраски с прожилками крови. Увеличивается частота дыхания – количество дыхательных движений 40-60/мин. при норме около 20/мин.
При приступе сердечной астмы человек вынужден принять вертикальное положение, садясь на кровать, так как в результате этого действия одышка уменьшается (ортопноэ), что приносит некоторое облегчение человеку. Дышит больной через рот, речь затруднена. В лёгких выслушиваются сухие хрипы со свистом (в случае бронхоспазма), мелкопузырчатые влажные хрипы (при прослушивании подлопаточной области, хрипы с обеих сторон или лишь с правой стороны).
Аускультация сердца становится трудоёмким процессом, так как при прослушивании отмечаются шумы и хрипы. Тем не менее, при прослушивании можно обнаружить глухость в сердечных тонах, одиночные хрипы или хрипы рассеянного вида. Удается выявить признаки ведущего заболевания (несостоятельность клапанов сердца, аортальных клапанов; нарушение ритма сердца). Рентгенологическое исследование грудной клетки позволит обнаружить признаки застойных состояний крови в венах и превышенное содержание крови в малом круге кровообращения. Прозрачны лёгочные поля, корни лёгких могут быть расширенными и нерезкими на рентгенограмме.
Внезапное пробуждение из-за приступа вызывает у больного возбуждённое состояние, чувство беспокойства, паники, перерастающее в страх перед смертью. Поэтому зачастую больные сердечной астмой отличаются неадекватным поведением, что усложняет процесс оказания им первой помощи. Осмотр больного позволяет обнаружить цианоз в районе носогубного треугольника, цианоз пальцевых фаланг, повышение диастолического АД, тахикардию.
Приступ сердечной астмы, как правило, длится несколько минут или же может затянуться до 2-3 часов. Частота приступов и их особенность зависят от протекания основного заболевания:
— в случае митрального стеноза приступы наблюдаются редкие из-за присутствия рефлекса Китаева (рефлекторное сужение просвета лёгочных альвеол, что затрудняет возникновение застоя в капиллярах, венозном русле)
— приступы при острой правожелудочковой недостаточности могут вовсе пройти.
Долгие приступы сердечной астмы вызывают появление «серого» цианоза, выступает холодные пот, набухают шейные вены. Отмечается нитевидный пульс и падение АД, больной чувствует упадок сил.
Сердечная астма лечение
При сердечной астме из-за повышения проницаемости капилляров осуществляется активное поступление плазмы в лёгочные ткани, особенно в периваскулярные, перибронхиальные пространства. В связи с этим развивается интерстициальный отёк лёгких. Результатом такого процесса становится нарушение вентиляции лёгких и нормального обмена газами между альвеолами лёгких и кровью.
Отдельная роль при возникновении приступа у нейрорефлекторных звеньев регуляции процесса дыхания, кровообращения в мозге. Возбуждение дыхательного центра ввиду нарушений в его кровоснабжении или отклонения рефлекторного характера (ответная реакция на импульсы из очагов раздражения) влечёт за собой развитие вегетативной симптоматики во время сердечной астмы.
В процессе лечения сердечной астмы необходимым является проведение дифференциальной диагностики этой болезни с бронхиальной астмой (а так же с острым стенозом гортани, медиастинальным синдромом, одышкой при уремии, истерическим припадком). Она по сравнению с сердечной астмой протекает с другими проявлениями аллергии.
Приступы сердечной астмы происходят с малыми изменениями в частоте дыхания, которое значительно затрудняется, и с удлинением времени выдоха. Мокрота при кашле по консистенции напоминает вязкую слизь. При выдохе отмечается набухание вен шеи, которое во время вдоха спадает. Имеют место признаки эмфиземы лёгких (перкуторно), сухие хрипы (при проведении аускультации).
Эффективно в дифференциальной диагностике проведение ЭКГ в момент приступа, изучение клиники сердечной астмы, сбор анамнеза больного, проведение объективного осмотра и рентгенографии грудной клетки.
Если невозможно оказание срочной врачебной помощи при приступе, неотложной терапией сердечной астмы занимается фельдшер, медсестра. Предварительная подготовка больного сводится к его удобному расположению (полусидя) и освобождению шеи, живота для облегчения дыхания.
После этого возможно применение следующих средств:
— введение Фуросемида внутривенно;
— применение наркотических анальгетиков (Пантопон, Морфин). Анальгетики вводятся в сочетании с Атропином, в случае тахикардии – вместе с Пипольфеном, Супрастином вместо Атропина;
— если развились бронхоспазм, отёк мозга и др. осложнения, используется нейролептанальгетик (Дроперидолом);
— при необходимости снижения нагрузки на малый круг кровообращения допускается кровопускание до 0,5 л крови;
— наложение жгутов (если нет противопоказаний);
— ингаляции кислорода длительное время, которые должны повторяться (проведение процедуры через этиловый спирт при помощи маски, носовых катетеров);
— корректировка АД (применение гипотензивных средств, использование мочегонных препаратов;
— использование сердечных гликозидов (Дигоксин, Строфантин).
Результат приступа сердечной астмы определяется, в основном, протеканием основной патологии, которая приводит к возникновению приступов.
Чаще всего прогноз сердечной астмы является неблагоприятным. Однако предупреждение повторения приступов возможно при проведении комплексного лечения и жестком соблюдении пациентом врачебных предписаний. В таком случае поддерживается нормальное состояние больного, работоспособность сохраняется в течение нескольких лет.
Проведение лечения хронической ИБС, артериальной гипертензии, недопускание развития инфекционных заболеваний, а также следование водно-солевому режиму являются основой профилактики сердечной астмы и её приступов.
Сердечная астма неотложная помощь
При первых признаках сердечной астмы следует вызвать скорую помощь, а в ожидании её приезда – оказать больному первую помощь.
Для снижения нагрузки на сердце, облегчения дыхания, больному придают полусидячее положение, также необходимо освободить горло и всё тело от сжимающих предметов одежды (расстегнуть ворот, расслабить пояс на животе, если таковой имеется и пр.). Больного лучше всего расположить у открытого окна для притока свежего воздуха. Рекомендуется сделать ванну для ног, что окажет успокаивающее действие на больного.
До приезда скорой следует всё время контролировать артериальное давление (если человек до случая с приступом сердечной астмы уже имел проблемы с сердечно-сосудистой системой, то в его доме с большой вероятностью будет присутствовать тонометр). Рекомендуется дать больному Нитроглицерин. Таблетка держится сублингвально (то есть под языком), пока она полностью не растворится. По истечении 5 минут манипуляцию можно повторить, не больше 2-х раз. При наличии спрея с нитроглицерином следует отдать ему предпочтение. Если препараты, содержащие Нитроглицерин, отсутствуют поблизости, дайте больному таблетку Валидола.
Эффективностью при первой помощи обладает наложение венозных жгутов, после 5-10 минут как больного привели в состояние полусидя. Если специальный жгут отсутствует, его роль может выполнить эластичный бинт, капроновый чулок. Жгуты накладываются одновременно в количестве 3-х штук: на обе ноги и руку. При накладывании жгута на ногах его располагают в 15 см от паховой складки, на руке расположение жгута — в 10 см от плечевого сустава. Через 15 минут меняют местоположение одного жгута его накладыванием на свободную конечность. Наложение жгутов применяется для создания застоя крови в конечностях, тем самым становится меньше нагрузка на сердце, уменьшается вероятность развития отёка лёгких. Правильность наложения жгутов контролируется проверкой пульсации артерий, на которых пульс должен быть ощутимым при прощупывании ниже места расположения жгута. Конечность после сдавливания жгутом через несколько минут приобретает багрово-синюшную окраску.
Больной с приступом сердечной астмы должен быть госпитализирован в стационар, несмотря на то, удалось ли купировать приступ до прибытия медицинских работников скорой помощи. Основная причина развития приступа сердечной астмы будет обнаружена в больнице, после чего врач назначит соответствующее лечение.
Самолечение в домашних условиях и обращение к народной медицине строго запрещены. Это может повлечь осложнения заболевания или привести вовсе к летальному исходу.
http://vlanamed.com/serdechnaya-astma/
Сердечная астма: симптомы и лечение, неотложная помощь
Сердечная астма — это неотложное состояние, которое возникает при нарушении способности левого желудочка сердца к сокращению – острой левожелудочковой недостаточности.
В норме, кровь из сосудов малого круга кровообращения (легочных вен) поступает в левый желудочек, а затем, в результате сокращения его стенок, выталкивается в аорту и поступает в большой круг кровообращения.
Если происходит снижение сократительной способности миокарда левого желудочка, он становится неспособным перекачивать кровь по дальнейшее цепочке. Это приводит к застою в малом круге – сосудах, которые проходят через легкие. В результате в них возрастает давление, оказываемое кровью на сосудистую стенку, что приводит к увеличению проницаемости.
Потому жидкая часть крови «продавливается через стенку сосуда» и оказывается в ткани легких (в интерстициальном пространстве). Скопление жидкости внутри легких сопровождается характерными симптомами и приводит к нарушению дыхания, как следствие — кислородному голоданию организма. А в случае отсутствия помощи, к полному «затоплению» — отеку легких, который опасен смертельным исходом.
Таким образом, при сердечной астме имеется 2 важных патогенетических аспекта. Первый – это повышенное сосудистое давление в малом круге, второй – ишемия (кислородное голодание) внутренних органов с развитием их недостаточности.
Причины возникновения сердечной астмы
Причины, приводящие к развитию сердечной астмы, очень разнообразны и многогранны. Условно их можно разделить на четыре группы:
Таким образом, способность сердечной мышцы к сокращениям уменьшается:
1. При уменьшении численности функционирующих мышечных клеток – миокардиоцитов:
- Острый инфаркт миокарда левого желудочка – это самая часта причина сердечной астмы;
- Острый миокардит — воспаление сердечной мышцы, обычно развивающееся после перенесенных инфекционных заболеваний (чаще всего после гриппа);
- Атеросклеротический кардиосклероз – отложение бляшек из «вредного» холестерина на питающих сердце сосудах (коронарные артерии).
2. При увеличении нагрузки на левый желудочек, отмечающейся при:
- возникновении сильного сопротивления со стороны сосудов, в которые осуществляется перекачивание крови, например, при гипертонической болезни;
- застое крови внутри самого левого желудочка – пороки сердца (митральный стеноз, аортальная недостаточность), травма межжелудочковой перегородки, опухоль желудочка, внутрижелудочковый тромб большого размера;
- увеличении поступления крови из сосудов легких, вследствие отека при пневмонии, особенно в сочетании со слабым сердцем при ишемической болезни миокарда;
- увеличении объема крови в организме, например задержка жидкости при заболеваниях почек, а также большие объемы внутривенных вливаний (поэтому при проведении дезинтоксикационной терапии важно рассчитывать ее адекватный объем, опасаясь гипергидратации).
3. Самые частые нарушения ритма сердца, сердечной астмой — это урежение или учащение сердечных сокращений (бради- и тахиаритмии как желудочкового, так и предсердного происхождения).
4. Данная группа причинных факторов является сочетанной, т.е. на хронических сердечных больных при повышении физической и эмоциональной нагрузки, нахождении в горизонтальном положении.
Это может увеличить приток крови к сердцу и спровоцировать сердечную астму при сердечной недостаточности и слабом миокарде.
Симптомы сердечной астмы

Симптомы сердечной астмы могут проявиться за несколько дней до развития приступа, в форме небольшго кашеля и одышки. Это неспецифические предикторы, которым следует уделять внимание при наличии причинных заболеваний. Но чтобы развилось острое состояние, необходимо действие провоцирующих факторов.
К ним относятся:
- физическая нагрузка;
- нервное напряжение;
- смена положения тела.
Приступ сердечной астмы начинается резко, чаще ночью, в лежачем положении. Первыми симптомами являются чувство нехватки воздуха и одышка. Больной просыпается в панике, испытывает страх смерти, напуган и возбужден.
Его мучает удушье, преодолеть которое он пытается сидя – так легче сделать вдох и выдох за счет работы дополнительных мышц грудной клетки. К тому же в положении лежа происходит значительное усиление одышки. Наблюдаемое вынужденное положение при сердечной астме называется ортопноэ. Изменяется и длительность фаз дыхания. Так, вдох затрудняется, а выдох удлиняется.
Появляется сухой кашель, затем он становится влажным. Кашель не приносит облегчения пациенту. Он появляется рефлекторно на раздражение воздухом отекшей слизистой бронхов, а не на присутствие патогенных агентов.
Через некоторое время мокрота приобретает пенистый характер, становится бледно-розовой из-за попадания в нее клеток крови из травмированных и сосудов (микротравма является следствием повышенного в результате кашля давления).
В тяжелых случаях пенная мокрота выделяется также и через нос.
Специфические симптомы приступа сердечной астмы — появление хрипов, которые слышны на расстоянии, говорят об усугублении ситуации и начинающемся отеке легких. В это время пациенту требуется экстренная медицинская помощь, т.к. прогрессивно нарастает острая гипоксия.
Кожа пациента бледная, пальцы, уши и кончик носа с синюшным оттенком (цианотичные), выделяется большое количество холодного пота (признак дисфункции вегетативной нервной системы).
Артериальное давление может быть нормальным, повышенным или пониженным — это зависит от причины приступа. При этом его уровень важно учитывать при проведении терапии, т.к. некоторые препараты, используемые для купирования приступа, повышают давление. В это время определяется частый пульс, до 150 ударов в минуту.
Учащение пульса – это компенсаторная реакция, направленная на уменьшение степени ишемии органов. Она развивается в результате снижения парциального давления кислорода в крови и последующей стимуляции на этом фоне продолговатого мозга. В нем находится центр регуляции сердечной деятельности.
Диагностика заболевания
Диагностика основана на объективном осмотре пациента. Опорными критериями являются выявление характерной позы (ортопноэ), одышки, бледности кожи, выделения пенной мокроты.
Очень важно для пациентов с сердечной астмой и их родственников знать, как определить наличие одышки. Опишем эту методику. На живот человека кладут руку и засекают 60 секунд. За этот временной промежуток подсчитывают количество совершенных дыхательных движений (1 движение – это вдох + выдох). Нормой считается 16 за минуту. Об одышке говорят, когда число их увеличено до 20 и более раз.
Описанная методика помогает отличить и симулирующих пациентов, которые искусственно учащают дыхание. Для выявления таких людей не стоит им говорить, с какой целью кладется рука на живот, и они не будут знать, что производится подсчет дыхания.
Появление одышки и затруднения дыхания делает необходимым проведение дифференциальной диагностики сердечной и бронхиальной астмы. На бронхиальную астму будет указывать связь с аллергией, преимущественное затруднение выдоха (экспираторный характер одышки), более выраженные сухие свистящие хрипы при прослушивании легких (аускультации).
Во время приступа бронхиальной обструкции человек упирается руками о спинку кровати, поручни, чтобы как можно большее количество вспомогательной мускулатуры задействовать для облегчения выдоха.
Обычно при сердечной астме скудная вначале аускультативная картина сочетается с тяжелым общим состоянием. По мере развития нарушения кровообращения появляются влажные хрипы, выявляемые сначала в нижних отделах, а потом над всей поверхностью легких. Хрипы при формировании отека легких становятся крупнопузырчатыми и слышимыми на расстоянии, поэтому окружающие люди их обязательно слышат.
Если скорая помощь не была вызвана ранее, то на этой стадии следует незамедлительно позвонить по экстренному номеру.
При выслушивании сердца выявляются дополнительные шумы, сложные нарушения ритма (ритм галопа). Подтверждают приступ данные ЭКГ, допплерографии, рентгенографии, УЗИ сердца. Эти исследования проводят уже в стационарных условиях после госпитализации пациента.
Лечение сердечной астмы

Острая сердечная недостаточность требует немедленного реагирования в виду серьезной угрозы жизни человека. При подозрении на возникновение характерных для сердечной астмы симптомов, лечение нужно начинать на месте.
Больной является нетранспортабельным до выведения из состояния приступа. После улучшения состояния обязательна госпитализация и проведение дополнительной терапевтической коррекции.
До приезда врачей можно и нужно сделать следующие лечебные мероприятия, которые помогут уменьшить нагрузку на сердце:
- удобно усадить больного, ноги должны быть опущены;
- опустить ноги в горячую воду для расширения сосудов и задержания крови в сосудах нижних конечностей;
- наложить жгуты на верхнюю часть бедер, поверх одежды. Эта мера также задержит кровь в нижних конечностях и уменьшит приток крови к сердцу. Но длительность наложения жгутов не должна превышать 20 минут, т.е. до приезда скорой;
- в крайнем случае, если врачебная помощь недоступна, нужно сделать кровопускание из локтевой вены в количестве 300-500 мл, с соблюдением асептики, и дать 1-2 таблетки нитроглицерина под язык, а при повышенном АД добавить 1 таблетку коринфара (нифедипин, который расширяет сосуды) внутрь, не разжевывая. Кровопускание – мера из прошлого, поэтому в современных условиях больницы не производится. К ней прибегают только в условиях невозможности оказания квалифицированной помощи, т.е. как к мере отчаяния .
Врачебное воздействие заключается в устранении причины, вызвавшей сердечную астму. Лечение начинает осуществляться врачами скорой помощи, а в дальнейшем продолжается лечащим врачом в больнице.
Неотложная помощь при сердечной астме:
Как любое неотложное состояние, сердечная астма угрожает жизни пациента. Благоприятный исход зависит от раннего выявления и быстрого начала лечебных мероприятий, а также от тяжести причины, вызвавшей приступ.
Без лечения сердечная астма приводит к отеку легких – состоянию, приводящему к смерти пациента. Характерные симптомы, предшествующие такому состоянию, мы описали выше.
Профилактика сердечной астмы

Меры профилактики сердечной астмы направлены на адекватное лечение первоначальных заболеваний, провоцирующих развитие приступа. Всем больным с патологиями сердца, повышением артериального давления, ослабленной сердечной мышцей при ишемической болезни рекомендуется избегать условий, приводящих к повышенной нагрузке на сердце:
- физическое и эмоциональное перенапряжение;
- переохлаждение;
- заболевания ОРВИ и пневмонией (лечение должно начинаться сразу же – при малейшем повышении температуры).
Нагрузка на сердце может быть снижена в результате контроля за количеством употребляемой жидкости, а также соли, которая способствует задержке воды в тканях. Объем жидкости в сутки — не более 2 литров, учитывая воду и жидкую пищу.
Раньше соль рекомендовалось ограничить до 3-5 грамм, при этом учитывать, что ее много в некоторых готовых продуктах (например, в черном хлебе). В настоящее время от досаливания вообще надо отказаться. Физиологическая норма натрия и хлора (составных химических элементов поваренной соли) содержится в овощах и фруктах.
Рекомендуется спать с возвышением головы (от этой меры уходят, когда подобрана адекватная поддерживающая терапия). Регулярно проводить измерения АД. Улучшают кровообращение прогулки пешком, умеренная физическая нагрузка в виде ходьбы, занятий на велотренажере и плавания.
http://medknsltant.com/serdechnaya-astma-simptomy-i-lechenie-neotlozhnaya-pomoshh/







